A subscription to JoVE is required to view this content. Sign in or start your free trial.
Method Article
استئصال المعدة الكلي المبهم الروبوتي لعلاج الطفرات الجينية CDH1
In This Article
Summary
تركز هذه المقالة على استئصال المعدة الكلي الذي يحافظ على المبهم الآلي. تتم مناقشة تقنيات ومزالق الحفاظ على المبهم ، وفغر المريء الصائمي المخيط ، وتشكيل الحقيبة الصائمية ، وإعادة بناء Roux-en-Y مع فغر الصائم التدبيس.
Abstract
سرطان المعدة المنتشر الوراثي (HDGC) الناجم عن الطفرة الجينية CDH1 هو متلازمة سرطانية وراثية تزيد من خطر الإصابة بسرطان المعدة المنتشر ويكاد يكون من المستحيل اكتشافها عن طريق فحص تنظير المعدة. العلاج الوقائي الموصى به هو استئصال المعدة الكلي. تسهل الجراحة الروبوتية استخدام التقنيات الجراحية طفيفة التوغل (MIS) للمفاغرة والحفاظ على المبهم الخلفي لتقليل النتائج الوظيفية السلبية. تم علاج رجل يبلغ من العمر 24 عاما بدون أعراض مع طفرة جينية CDH1 مثبتة من خلال الاختبارات الجينية وتاريخ عائلي لأخ خضع لاستئصال المعدة الكلي ل HDGC بهذه التقنية. يوضح تقرير الحالة بالفيديو هذا تقنيات ومخاطر الجراحة الروبوتية من حيث وضع المريض ووضعه ، وتشريح المبهم الخلفي الذي يحافظ على المبهم ، وفغر المريء الصائمي المخيط ، وتشكيل الحقيبة الصائمية ، وإعادة بناء Roux-en-Y مع فغر الصائم التدبيس. بينما يتم عرض هذه التقنيات في حالة استئصال المعدة الوقائي ، يمكن تطبيق العديد منها على أنواع الأمعاء الأمامية الحميدة والسمنة الأخرى والجراحة العامة. يمكن للجراحة الروبوتية أن تسهل تقنية MIS في الأمعاء الأمامية ، كما هو موضح في هذه الحالة من استئصال المعدة الكلي الذي يحافظ على المبهم.
Introduction
يتميز سرطان المعدة المنتشر الوراثي (HDGC) بطفرة جينية في الجين المثبط للورم E-cadherin (CDH1) ، والذي له نمط وراثي سائدللوراثة 1. تزيد متلازمة السرطان الوراثية هذه من خطر الإصابة بسرطان المعدة المنتشر وسرطان الثدي الفصيصي (LBC). توصي الإرشادات الحالية باختبار طفرات CDH1 في المرضى الذين يعانون من مجموعات عائلية من HDGC و LBC ، خاصة في أولئك الذين لديهم بداية مبكرة (قبل سن 40 عاما)2. وفقا لأكبر سلسلة تم الإبلاغ عنها من حاملات طفرات CDH1 ، فإن معدل الإصابة التراكمي بسرطان المعدة مدى الحياة هو 70٪ (95٪ CI ، 59٪ -80٪) للذكور و 56٪ (95٪ CI ، 44٪ -69٪) للإناث المصابات بهذه الطفرة3. ومع ذلك ، قدرت الدراسات الحديثة أن تغلغل سرطان المعدة مع هذه الطفرة يتراوح بين 37٪ -42٪ للذكور و 25٪ -33٪ للإناث1.
الترصد بالمنظار بالخزعات هو نوع الترصد الموصى به لأولئك الذين يختارون تأخير استئصال المعدة الوقائي. ومع ذلك ، يكاد يكون من المستحيل اكتشاف سرطان المعدة المبكر في هذه المجموعة باستخدام فحص تنظير المعدة2. يتبع الفحص المكثف بالمنظار بالضوء الأبيض ما لا يقل عن 30 خزعة معدية غير مستهدفة من خمس مناطق منفصلة من المعدة. ومع ذلك ، فإن طريقة المراقبة هذه لها معدل سلبي كاذب مرتفع وتكتشف فقط 20٪ -63٪ من بؤر الخلايا الحلقية الخاتمالغامض 4،5.
استئصال المعدة الكلي الاتقائي (PTG) هو العلاج الوقائي الموصى به لأي ناقل ممرض أو محتمل لمتغير CDH1 يبدأ من سن 20 عاما ، ولكن لا ينصح به بعد 70 عاما من سن1،2. ورم خبيث في العقدة الليمفاوية حول المعدة هو اكتشاف غير شائع في المرضى الذين لا تظهر عليهم أعراض ، والذين عادة ما يكون لديهم T1a أو الخلايا الحلقية الموقعية. المراضة المحيطة بالجراحة منخفضة بشكل عام ، ورضا المريض مرتفع6. على الرغم من أن نوعية الحياة الإجمالية بعد الجراحة عالية ، إلا أن بضع المهبل الجذعي يتم إجراؤه بشكل عام في استئصال المعدة الكلي7،8. يؤدي استئصال العصب المبهم فوق مستوى الفروع البطنية والكبدية إلى إزالة التعصيب السمبتاوي لشجرة الكبد الصفراوية والأمعاء الدقيقة والغليظة. يعد الإسهال بعد بضع المهبل ومتلازمة الإغراق من المضاعفات طويلة المدى المعترف بها جيدا بعد PTG8.
توفر الجراحة الروبوتية للجراح رؤية مكبرة ثلاثية الأبعاد بمقدار 10 أضعاف للمجال الجراحي وتوفر درجة عالية من الحرية باستخدام الأدوات الجراحيةالمفصلية 9. الهدف من إجراء هذه التقنية هو تقليل النتائج الوظيفية السلبية من خلال الحفاظ على المبهم الخلفي ، والذي يتم تسهيله من خلال التقنيات الجراحية طفيفة التوغل (MIS).
Protocol
قدم المريض موافقة مستنيرة على نشر المعلومات والصور ووثائق الفيديو غير المحددة الهوية. الأستاذ المساعد الدكتور مايكل تالبوت (مؤلف مشارك) هو جراح الجهاز الهضمي العلوي المعتمد لإجراء استئصال المعدة في مؤسسته. نظرا للمخاطر الضئيلة لتقرير الحالة والبروتوكول هذا ، فقد تم إعفاؤه من مراجعة الأخلاقيات وفقا لإرشادات مجلس المراجعة المؤسسية المحلية. يتم إعفاء تطبيق الأخلاقيات لتقارير الحالة وفقا لإرشادات مجلس المراجعة المؤسسية المحلية.
1. وضع المريض
- ضع المريض في وضع Trendelenburg العكسي بعد إعطاء التخدير العام.
- قم بتثبيت المريض في موضعه باستخدام صفيحة القدم ، وحزام الجسم الموضوع فوق الركبتين ، وأحزمة الكاحل. اختطاف (<90 درجة) الذراعين ، وضمادات الكريب على ألواح الذراع. ضع قوس ضام الكبد من ناثانسون على طاولة العمليات ، في الجمجمة على لوح الذراع الأيسر.
2. وضع المنفذ (الشكل 1)
- قم بعمل شق جلدي بطول 12 مم عبر النهج المفضل للجراح في الوضع الترقوي الأوسط الأيمن عند مستوى السرة أو أسفله. قم بإجراء إدخال بصري بمنظار منظار 8 مم و 0 درجة وبمنفذ 12 مم من خلال هذا الشق. لاحظ أن منفذ الكاميرا يجب أن يكون على بعد 10-20 سم من التشريح المستهدف.
- استبدل المنفذ بمنفذ روبوتي (تدبيس) مقاس 12 مم بمخفض 12-8 مم ، وقم بتبديل منظار البطن بمنظار البطن 8 مم و 30 درجة. إنشاء 15 مم زئبقثاني أكسيد الكربون 2 الصفاق الرئوي مع تدفق 45 مم زئبق.
- قم بعمل ثلاثة شقوق جلدية إضافية مقاس 8 مم في المستوى عبر السرة ، وضع ثلاثة منافذ روبوتية مقاس 8 مم. ضع أحد المنافذ الروبوتية عند السرة والمنفذين الآليين الآخرين بشكل جانبي عليه على الجانب الأيسر. تأكد من وجود مسافة >8 سم بين المنافذ ومسافة 10-20 سم بين المنافذ والتشريح المستهدف.
- ضع منفذ مساعد آخر مقاس 12 مم (المنفذ A) في الربع العلوي الأيمن. أدخل ضام ناثانسون في الشرسوفين من خلال شق 5 مم ، وسحب الفص الأيسر من الكبد.
- ضع عربة المريض الروبوتية فوق المريض من الجانب الأيمن للمريض ، مع الحرص على تجنب الاصطدام بضام الكبد. قم بإرساء ذراع الكاميرا أولا باستخدام موضع المنفذ الموجه بالليزر. قم بإجراء شق يستهدف المعدة بمنظار آلي 8 مم و 30 درجة باستخدام المنفذ 3.
- قم بإرساء وتجشؤ منافذ الروبوتات المتبقية في أذرع الأداة ، ثم أدخل أداة ثنائية القطب بقوة 8 مم (المنفذ 1) ، وامتداد مانع تسرب السفينة (المنفذ 2) ، ومقبض محبط (وعاء 4). اضبط القطع التلقائي أحادي القطب وثنائي القطب والتخثر القسري عند التأثير 3 ، وتحقق من إعداد النظام.
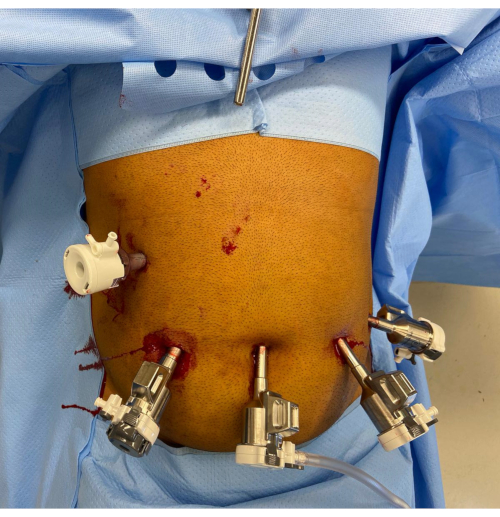
الشكل 1: وضع المنفذ الآلي. يظهر مقبض ضام ناثانسون في الشرسوف. يوجد منفذ مساعد 12 مم في الربع العلوي الأيمن. المنافذ المتبقية من يسار الصورة إلى يمينها هي المنفذ الآلي مقاس 12 مم مع المخفض ، ومنفذ الكاميرا مقاس 8 مم ، ومنفذين آليين إضافيين مقاس 8 مم. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
3. تشريح الحفاظ على المبهم
- تعبئة المنحنى الأكبر للمعدة من خلال الرباط المعدي القومي من الantrum إلى القلب وقسمها إلى خمسة إلى سبعة أوعية معدية قصيرة جانبية إلى مانع تسرب الأوعية الدموية الممرات لتمتد لتشمل العقد N1. ثم قم بتعبئة الجانب الأيسر من فجوة المريء.
- أدخل الرباط الحجري المريئي وحرك الجانب الأيسر من المريء البعيد. قم بإجراء التشريح البعيد باستخدام مانع تسرب الوعاء واستمر في تحريك الجزء الأول من الاثني عشر. اتبع النافذة فوق الاثني عشر من خلال pars flaccida لإكمال تعبئة المريء على الجانب الأيمن ، مع مستوى التشريح المتاخم للمريء.
- قم بعبور الجزء الأول من الاثني عشر باستخدام الدباسة الروبوتية باستخدام إعادة تحميل خضراء مقاس 60 مم × 4.3 مم مع تقوية دعامة. قسم الأوعية المعدية اليسرى بالقرب من جدار المعدة باستخدام مانع تسرب الأوعية. هذا لضمان ترك المبهم الخلفي غير مقسم في المساريق حول عنيق المعدة الأيسر.
- سحب المريء والمعدة في الاتجاه الفوقي الوحشي وتحديد العصب المبهم الخلفي. امسح العصب للخلف وحافظ عليه.
4. خياطة فغر المريء الصائمي مع كيس الصائم
- إعادة بناء الرباط الحجري المريئي
- قم بإجراء إعادة بناء الرباط الحجري المريئي في اتجاه مستمر عكس اتجاه عقارب الساعة من موضع الساعة 5 إلى موضع الساعة 9 باستخدام خياطة شائكة غير قابلة للامتصاص 2-0 على إبرة نقطة تفتق دائرية مقاس 26 مم 1/2. قم بتمرير المريء داخل البطن باستخدام الدباسة الروبوتية باستخدام إعادة تحميل خضراء مقاس 60 مم × 4.3 مم. حرك المعدة المنفصلة إلى الربع العلوي الأيمن.
- مفاغرة المريء الصائمي
- ارفع الثرب الأكبر في الجمجمة لتحديد انثناء الاثني عشر الصائمي وإحضار حلقة صائمية بطول 50 سم (مما يخلق طرفا صفراويا بنكرياسيا 40-60 سم بعد تكوين الحقيبة الصائمية) إلى المريء.
- خياطة خياطة شائكة قابلة للامتصاص بطول 23 سم 3-0 على إبرة مستدقة 26 مم 1/2 كنقطة مريء صائمي جانبية في الساعة 3. اسحب الخيط غير المقطوع بشكل جانبي. قم بإنشاء فغر المريء الأمامي لخط التدبيس باستخدام خطاف إنفاذ حراري أحادي القطب مع دليل أنبوب أنفي معدي 18 فرهات. قم بعمل فغر الصائم بحجم مساو أو أصغر قليلا كما هو الحال مع فغر المريء.
- خياطة الجدار الخلفي لفغر المريء الصائمي باستخدام الخيط الشائك بطريقة مستمرة في اتجاه عقارب الساعة من موضع الساعة 3 إلى موضع الساعة 9، مع دمج خط التدبيس. خياطة الجزء الأمامي باستخدام آخر من نفس الخيط لإكمال خياطة أحادية الطبقة كاملة السماكة لمفاغرة المريء الصائمي. ضع بعض الغرز الإنسية خارج مفاغرة كضج إنسي.
- حقيبة الصائم
- قم بتمرير الحلقة الصائمية القريبة على بعد 10 سم من مفاغرة باستخدام دباسة آلية باستخدام إعادة تحميل بيضاء مقاس 60 مم × 2.5 مم. إنشاء استئصال الأمعاء المعوي 10 سم قريب وبعيد عن مفاغرة المريء الصائمي.
- قم بإجراء إطلاقين للدباسة الآلية باستخدام عمليات إعادة تحميل بيضاء مقاس 60 مم × 2.5 مم لإنشاء الحقيبة الصائمة. تأكد من أن إطلاق النار الثاني لا يذهب على طول الطريق لمواجهة مفاغرة المريء الصائمي من أجل الحفاظ على إمدادات الدم إلى مفاغرة. أغلق بضع الأمعاء الصائم بطريقة مستمرة باستخدام خياطة شائكة قابلة للامتصاص 3-0.
5. فغر الصائم التدبيس
- قم بقياس طرف هضمي بطول 70 سم وضع خياطة متقطعة من الحرير 2-0 في هذه المرحلة والطرف الصفراوي البنكرياس البعيد لكل من الوسم والتراجع.
- قم بتشكيل فغر الصائم الصائمي باستخدام تقنية التدبيس فقط ، كما هو موضح في تقنية التدبيس الثلاثي لتحويل مسار المعدة بالمنظار10،11. استخدم إعادة تحميل بيضاء مقاس 60 مم × 2.5 مم لتشكيل مفاغرة وإغلاق بضع الأمعاء.
- أغلق كل من عيوب المساريق الصائمي والرجعية باستخدام 2-0 خيوط شائكة غير قابلة للامتصاص لتقليل خطر حدوث مضاعفات بسبب الفتق الداخلي.
6. استخراج العينة وإغلاقها
- قم بإزالة الأدوات ، ضام ناثانسون ، والمنافذ تحت الرؤية الروبوتية. قم بفك عربة المريض الروبوتية من المريض.
- قم بإنشاء شق البطن المصغر بطول 5 سم من خلال امتداد المنفذ السري. قم بتسليم العينة من خلال ضام صغير لواقي الجرح الدائري O. أغلق شق البطن بالطريقة المعتادة باستخدام خيوط تجنيب العضلات مع إغلاق اللفافة المستمر وبنسبة خياطة 1: 4 إلى طول الجرح.
النتائج
كان إجمالي وقت الجراحة 2 ساعة و 50 دقيقة ، وكان المريض قد مر بدورة غير ملحوظة بعد الجراحة. تم وضع المريض على نظام غذائي خال من السوائل في اليوم الأول بعد الجراحة وخرج من المستشفى في اليوم 4. في متابعة شهر واحد و 3 أشهر ، كان المريض بصحة جيدة ولم يبلغ عن أي أعراض إسهال أو إغراق.
Discussion
تم اختيار رجل يبلغ من العمر 24 عاما بدون أعراض مصاب بطفرة جينية CDH1 مثبتة من خلال الاختبارات الجينية وتاريخ عائلي لأخ خضع لاستئصال المعدة الكلي ل HDGC. كان التنظير الداخلي قبل الجراحة غير ملحوظ. تستخدم القضية كمنصة لمناقشة التقنيات ومخاطر الجوانب الرئيسية لها. ويشمل ذلك وضع ...
Disclosures
المؤلفون ليس لديهم ما يكشفون عنه.
Acknowledgements
يقر المؤلفون بمؤسسة أبحاث الجهاز الهضمي العلوي والتمثيل الغذائي لتمويل رسوم نشر المجلة. يقر المؤلفون أيضا بالمريض في هذه الحالة لموافقتهم على نشر معلوماتهم وصورهم غير المحددة الهوية.
Materials
| Name | Company | Catalog Number | Comments |
| Laparoscopic instruments | |||
| 5 mm optical entry port | Applied Medical | CFF03 | Kii Fios First entry access system. |
| Laparoscopic 5mm 0° camera | Olympus | ENDOEYE HD II | 5 mm, 0° |
| Laparoscopic needle holder | KARL STORZ | Laparoscopic needle holder | |
| Nasogastric tube | Cardinal Health | 8888264960E | 16Fr |
| Nathanson liver retractor | COOK Medical | NLRS-1001/ NLRS-1002 | Large/ Extra-large |
| Robotic instruments | |||
| 12 mm port | Intuitive Surgical | 470375 | |
| 8 mm port | Intuitive Surgical | 470380 | |
| 8 mm reducer | Intuitive Surgical | 470381 | |
| Da Vinci Xi/X Endoscope with Camera, 8 mm, 0° | Intuitive Surgical | 470026 | |
| Da Vinci Xi/X Endoscope with Camera, 8 mm, 30° | Intuitive Surgical | 470027 | |
| Force Bipolar 8 mm | Intuitive Surgical | 470405 | |
| Mega SutureCut Needle Driver | Intuitive Surgical | 470309 | |
| Monopolar hook diathermy | Intuitive Surgical | 470183 | |
| SureForm 60mm stapler | Intuitive Surgical | 480460 | |
| Tip-up fenetrated grasper 8 mm | Intuitive Surgical | 470347 | |
| Vessel Sealer Extend 8 mm | Intuitive Surgical | 480422 | |
| Stapler reloads | |||
| Seamguard buttress 60 mm | GORE | 1BSGXI60GB/12BSGXI60GB | |
| SureForm 60 mm green reload | Intuitive Surgical | 48360G | |
| SureForm 60 mm white reload | Intuitive Surgical | 48360W | |
| Sutures | |||
| 2-0 nonabsorbable barbed suture | Medtronic | VLOCN0644 | 23 cm V-Loc on a 26 mm ½ circle taper point needle |
| 3-0 absorbable barbed suture | Medtronic/ Ethicon (J&J) | VLOCM0644 | 23 cm V-Loc on a 26 mm ½ circle taper point needle (preferred), STRATAFIX (alternate). Catalogue number |
| 2-0 monocryl suture | Ethicon (J&J) | JJW3463 | Cut to 15 cm, taper point needle |
| 2-0 silk suture | Ethicon (J&J) | JJ423H | Cut to 15 cm, taper point needle |
| 1 PDS suture | Ethicon (J&J) | JJ75414 | Fascial closure |
| 3-0 monocryl suture | Ethicon (J&J) | JJY227H | Skin closure |
| Topical Skin Adhesive | Ethicon (J&J) | JJ79025 | Skin closure/ wound dressing |
| Specimen extraction | |||
| Alexis O-ring wound retractor | Applied Medical | C8402 | Medium. For specimen extraction |
| Handheld diathermy | Covidien/ Valleylab | VLE2515 | For specimen extraction |
References
- Gamble, L. A., Heller, T., Davis, J. L. Hereditary diffuse gastric cancer syndrome and the role of CDH1: A review. JAMA Surgery. 156 (4), 387-392 (2021).
- Shenoy, S. CDH1 (E-cadherin) mutation and gastric cancer: Genetics, molecular mechanisms and guidelines for management. Cancer Management and Research. 11, 10477-10486 (2019).
- Hansford, S., et al. Hereditary diffuse gastric cancer syndrome: CDH1 mutations and beyond. JAMA Oncology. 1 (1), 23-32 (2015).
- Friedman, M., et al. Surveillance endoscopy in the management of hereditary diffuse gastric cancer syndrome. Clincal Gastroenterology and Hepatology. 19 (1), 189-191 (2021).
- van der Post, R. S., et al. Hereditary diffuse gastric cancer: updated clinical guidelines with an emphasis on germline CDH1 mutation carriers. Journal of Medical Genetics. 52 (6), 361-374 (2015).
- Kaurah, P., et al. Hereditary diffuse gastric cancer: Cancer risk and the personal cost of preventive surgery. Familal Cancer. 18 (4), 429-438 (2019).
- Hejazi, R. A., Patil, H., McCallum, R. W. Dumping syndrome: Establishing criteria for diagnosis and identifying new etiolo gies. Digestive Diseases and Sciences. 55 (1), 117-123 (2010).
- Johnston, D. Operative mortality and postoperative morbidity of highly selective vagotomy. British Medical Journal. 4 (5996), 545-547 (1975).
- Nakauchi, M., et al. Robotic surgery for the upper gastrointestinal tract: Current status and future perspectives. Asian Journal of Endoscopic Surgery. 10 (4), 354-363 (2017).
- Frantzides, C. T., et al. Laparoscopic Roux-en-Y gastric bypass utilizing the triple stapling technique. Journal of the Society of Laparoendoscopic Surgeons. 10 (2), 176-179 (2006).
- Madan, A. K., Frantzides, C. T. Triple-stapling technique for jejunojejunostomy in laparoscopic gastric bypass. Archives of Surgery. 138 (9), 1029-1032 (2003).
- Forrester, J. D., et al. Surgery for hereditary diffuse gastric cancer: Long-term outcomes. Cancers. 14 (3), 728 (2022).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved