需要订阅 JoVE 才能查看此. 登录或开始免费试用。
反复经颅磁刺激联合动作观察训练治疗儿童痉挛性脑瘫
摘要
痉挛型脑瘫(SCP)患儿因脑皮层运动区域损伤,出现肢体痉挛、运动障碍、姿势异常等症状,导致无法正常站立和行走。因此,缓解SCP患儿肢体痉挛和增强粗大运动功能已成为重要的治疗目标。
摘要
本研究介绍了一项使用 2 x 2 因子设计的随机对照试验的结果,比较了重复经颅磁刺激 (rTMS) 和动作观察训练 (AOT) 干预方法对痉挛性脑瘫 (SCP) 儿童痉挛状态、平衡功能和运动功能的影响。该研究旨在调查两种干预措施的组合是否比单独治疗或传统治疗产生更大的改善。
本研究对象患儿按照随机数表随机分为常规组、rTMS组、AOT组、联合干预组4组。四组患儿均接受常规康复治疗,在此基础上给予不同治疗方案的康复治疗方案。常规组无其他治疗,rTMS组接受rTMS,AOT组接受AOT,联合干预组接受rTMS和AOT联合干预。他们每周接受 5 天的培训,持续 12 周。在训练计划开始时和完成 12 周的治疗时评估了痉挛、平衡功能、步行能力和粗大运动功能评分的变化。
共有 64 名患有 SCP 的儿童完成了这项研究,并对他们的结果进行了分析。实验组总粗大运动功能效率为87.50%,明显高于常规组的25.00%、rTMS组的62.50%和AOT组的68.75%。初步结果表明,rTMS和AOT联合干预能有效改善儿童的平衡功能和运动功能,且联合干预的治疗效果优于常规治疗、rTMS或AOT单独使用。最后,明确了联合干预的临床疗效和最佳治疗参数,为治疗师为SCP患儿进行下肢功能康复提供临床依据。
引言
脑性瘫痪1 型 (CP) 是儿童中最常见的致残性疾病之一,是一组由发育中的胎儿和婴儿非进行性脑损伤引起的持续性综合征,包括中枢性运动障碍、姿势异常和行动不便。目前,全球约有1700万儿童患有脑瘫2,其中中国的病例超过500万。在各种形式的脑瘫中,痉挛性脑瘫(SCP)约占80%3。患有SCP的儿童患有脑损伤,导致肌肉痉挛、感觉功能下降、肌肉协调受损和平衡能力下降,所有这些都阻碍了独立行走和日常活动。目前用于增强SCP儿童粗大运动功能的康复措施包括核心稳定性训练4、任务导向训练5、约束诱导运动疗法6和镜像视觉反馈疗法7等活动。这些措施可以通过改善外周器官的功能,自下而上调节和重塑中枢神经系统,从而改善儿童的临床症状。
经颅磁刺激 (TMS)8,9 是一种无痛、非侵入性且安全的治疗方法。rTMS是指在发出单一命令后,以相等的时间间隔连续释放刺激,这是常规重复刺激模式之一。它基于电磁感应和电磁转换的原理,通过刺激线圈施加瞬态电流,形成脉冲磁场穿透颅骨,产生感应电流,刺激神经元,触发一系列生理生化反应。rTMS 已被应用于神经系统疾病的监测、评估和治疗,为探索大脑的结构和功能提供了一种新的方法10。现有研究11,12 表明 rTMS 对脑瘫儿童的肢体痉挛和运动功能具有不同的治疗效果。此外,rTMS治疗结合其他康复技术的效果更为明显。
AOT 是一种利用镜像神经元系统 (MNS) 建立运动学习和记忆的康复方法13,14。AOT的本质是让观察者仔细观察视频中的动作,然后尽力模仿他们所观察到的。观察过程可能会触发称为 MNS 的神经网络中的激活,类似于当一个人亲自参与执行这些动作时发生的激活15,这为 AOT 提供了神经生理学基础。AOT 已显示出在改善运动障碍患者的运动技能方面取得成功,在脑瘫患者的中风恢复和上肢运动功能恢复方面产生了积极成果16,17。
我们之前的研究发现,基于镜像神经元系统的AOT可以有效提高脑瘫儿童的平衡和行走能力18。此外,研究19 表明,rTMS可以改善SCP患儿的肌肉痉挛、运动和步态,但应用于脑瘫患儿的rTMS治疗标准尚未统一,探索rTMS不同参数对CP患儿的影响,提供个性化、精准的治疗标准是一个亟待解决的问题。我们相信,将rTMS与AOT相结合有潜力发展成为一种有价值的脑瘫神经康复物理治疗策略。rTMS 和 AOT 都刺激了 SCP20 儿童的大脑皮层,从而有助于粗大运动功能的发育。本研究旨在了解rTMS和AOT的联合治疗是否比常规治疗或单独使用rTMS或AOT能取得更大的协同效应。
研究方案
本研究严格按照国家人体实验标准进行,临床研究经湘雅博爱康复医院伦理协会批准(伦理批准文号:20211223)。儿童的监护人同意参加该培训项目,并签署了知情同意书。2022年2月至2022年12月,在中南大学湘雅博爱康复医院和湘雅医院招募了患有SCP的儿童。
1.实验前的准备工作
- 为确保学习结果的准确性,应为康复治疗师提供相关培训,并提前评估他们的技能,以确保他们能够在培训中指导孩子。
注意:rTMS 技术人员应经过培训并具备资格,以确保儿童的安全。 - 在实验前与父母进行 rTMS 安全性筛查,包括询问他们是否有癫痫发作和服用药物的证据。
注意:药物可以降低癫痫发作阈值。
2. 招聘
- 招募临床诊断和分类符合《中国脑瘫康复治疗指南〔2022〕21标准的SCP患儿。
- 确保孩子年龄在 3 到 6 岁之间。
- 确保儿童具有 Gesell 发育诊断量表 (GDDS) 适应性行为区域发展商数 (DQ) > 55,以便他们能够积极参与训练。
- 确保儿童具有粗大运动功能分类 (GMFCS) I-III。
- 确保儿童可以独立行走超过 10 m,也可以使用助行器行走。
- 排除以下情况:患有其他类型脑瘫的儿童;在研究期间计划进行医疗康复或手术的儿童;患有癫痫、严重智力障碍、视力障碍或注意力缺陷的儿童;植入人工耳蜗或颅内植入物的儿童。
- 培训前,从儿童监护人处获得知情同意书,自愿参加该培训计划,每天 1 次,每周 5 天,持续 12 周。
3.治疗前评估
- 分析从招募的 SCP 儿童收集的基线数据,包括姓名、性别、年龄、脑瘫痉挛类型、GMFCS、认知水平、踝足矫形器佩戴、既往或现在的医疗治疗和手术史。
- 康复评估
注:研究表明,用于评估 SCP 儿童下肢痉挛程度的综合痉挛量表 (CSS) 具有良好的信度和效度22.- 通过检查下肢跟腱反射、踝跖屈肌群的肌肉张力和踝阵挛来确定痉挛的程度。使用以下评估标准:无痉挛,<7;轻度痉挛,7-9;中度痉挛,10-12;和严重痉挛,13-16。
- 根据儿科平衡量表 (PBS)23 评估平衡功能,其中包括 14 个测试项目。每个项目分为五个级别,每个项目 0-4 分,总分 56 分。分数越高,平衡函数越好。
注:PBS以BBS儿童修订版为基础,主要调整测试项目的顺序,缩短保持姿势的时间,明确测试说明。 - 根据 10 m 步行速度 (10MWS)24 评估儿童的行走能力。
- 要求儿童在宽 x 长 = 20 cm x 15 m 规格的跑道上尽可能快地行走,独立或佩戴踝足矫形器或使用 GMFCS III 级儿童的助行器。
- 让孩子从 15 米标记处开始行走;从 12 m 开始计时,在 2 m 处停止以测量中间 10 m 所花费的时间。让孩子连续进行三次 10MWT 测试,并计算步行速度 (m/s)。
注意:根据 GMFCS,儿童的功能水平被评为 I-III,这意味着他们具有一定的站立和行走能力。 - 通过在粗大运动功能测量 (GMFM) 中选择 D 区的站立姿势(13 项)和 E 区的步行、跑步和跳跃(24 项)来评估儿童的粗大运动功能水平。根据各项目的完成程度(0-3分)计算分数,得到D区和E区的总分。分数越高,粗大运动功能越好。
- 使用公式 (1) 和 (2) 计算有效率,并通过测量治疗前后 GMFM-88E 部分的分数差异来评估粗大运动功能干预的临床有效性。
有效率 (%) =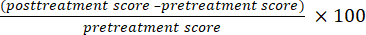 (1)
(1)
有效率率=显著有效率率+有效率率(2)- 如果有效率为 >50%,则认为结果显著有效。
- 如果有效率在 20% 到 50% 之间,则认为结果是有效的。
- 如果有效率为 <20%,则认为结果是无效的。
4.治疗方法
注意:向儿童的监护人解释培训计划的原则和目标,以及培训过程中可能出现的不利影响和安全问题。
- 将SCP患儿按数值表法随机分为常规组、rTMS组、AOT组、联合干预组4组(本研究每组16例)。
- 确保所有儿童都接受常规康复治疗,并在此基础上给予他们不同的康复治疗措施。传统组不接受其他康复治疗;rTMS组接受rTMS;AOT 组接收 AOT;研究组接受 rTMS 联合 AOT。
- 向受试者儿童的家庭详细解释他们参与传统康复、rTMS、AOT 和联合干预培训计划的可能性。确保研究人员对受试者的分配不知情,并且不参与评估。
- 根据这些孩子的录取顺序,生成一个数字列表作为电子表格。按以下方式随机分组:数字 1、5、9......对于普通组;数字 2、6、10......用于rTMS组;数字 3、7、11......用于 AOT 组;和数字 4、8、12......对于联合干预组。为确保隐私,在每次治疗期间,请使用窗帘为每个孩子提供一个单独的空间。
- 常规康复
- 运动疗法
- 向儿童的监护人解释运动疗法的原理和目的,并告知他们治疗的持续时间为30分钟。
- 根据他们的肌肉力量等级,指导孩子进行肌肉力量锻炼,以训练髋外展肌、髋后伸肌和踝背伸肌,每组 10 次,每天 3 组。
- 根据孩子的平衡功能水平,指导孩子进行无支撑站立、双脚并拢站立、单腿站立等平衡训练,每次10分钟。
- 根据孩子的行走能力,指导孩子进行手拉手、独立行走、越障等步行训练,每次进行10min。
- 水疗
- 向儿童监护人解释水疗的原理、过程和目的,并告知他们治疗时间为 20 分钟。
- 使用儿童专用水疗机时,将水温调节到37-38°C的适当温度。
- 请家长帮孩子脱掉衣服,穿上防水泳裤和水疗项圈,然后让他们进入水疗机。
- 点击泡泡浴按钮开始治疗,并指导孩子站立、转身和双脚在水中交替走步。
- 按摩理疗
- 首先让孩子诊断出来。
- 向儿童的监护人解释按摩治疗的效果,并告知他们治疗的持续时间为30分钟。
- 将孩子置于俯卧位,并沿冠状动脉和膀胱经络的两侧交替捏合和推动技术 5-10 次。
- 将孩子置于俯卧位,用拇指末端从上到下按压富图、良丘、祖三里、解西、桦天、成福、五中穴位的穴位。
- 将孩子置于仰卧或俯卧位,同时用拇指和其他四个手指交替在股四头肌、腘绳肌和小腿肱三头肌上有节奏地抬起和捏 10-20 次。
- 运动疗法
- rTMS系统
注意:从事 rTMS 的物理治疗师首先参加了制造商安排的培训。为了参与者的安全,治疗师或其他受过培训的医疗专业人员必须监督整个治疗过程,并提前通知监护人,rTMS产生的脉搏在撞击头皮时可能会引起暂时和轻微的疼痛以及面部和四肢的轻微抽搐。- rTMS患者准备
- 在第一次就诊时,让物理治疗师了解受试者儿童的基本信息和病史。
- 向儿童的监护人解释rTMS治疗的过程和可能的反应,并告知他们治疗的持续时间约为30分钟。
- 将孩子置于仰卧或坐姿,用医用酒精为他们的手脱脂,并根据他们的头围为他们每个人选择合适的定位帽。将鼻枕线放在参与儿童正中线的定位帽上,将鼻枕线与颞顶线的交叉点置于眉毛和枕后隆突之间的线中点。
注意: 应根据他们的头围选择合适的尺寸。 - 将记录电极固定在参与儿童的拇短外展肌的腹肌上,将参比电极固定在拇短外展肌腱上,将底部电极固定在手腕上。
- rTMS操作准备
- 在rTMS仪器上启动计算机应用程序,输入参与患儿的基本信息和诊断结果,确定治疗方案。
- 刺激线圈是一个圆形风冷线圈,其中心与对侧M1区域重合,对应于已识别的短外展肌。将线圈与头皮成 45° 角放置。
注:定位帽是根据脑电图(EEG)10-20电极排列系统设计的,可以快速定位M1区域。 - 选择30%的刺激强度,通过手动单脉冲刺激对侧拇短外展肌对应的M1区域。
注意:在治疗过程中,参与的儿童应保持其姿势,以避免刺激目标的偏差。 - 观察运动诱发电位界面图,逐渐降低刺激强度。如果儿童初级运动皮层 (M1) 的连续 10 次刺激中至少有 5 次在对侧拇外展肌中诱导运动电位强度超过 50 mV,则将 RMT 定义为引起这种反应的最小刺激强度(图 1A)。
- 点击 确认 按钮,保存RMT记录,然后进入 治疗参数 设置页面。
- rTMS治疗
- 使用以下设置对未受损大脑皮层的 M1 区域进行低频刺激:刺激频率 1 Hz,刺激强度 80% RMT,刺激次数 10,刺激时间 10 秒,重复次数 80,脉冲总数 80025,26(见图 1B)。
- 使用以下设置对受损大脑皮层的 M1 区域进行高频刺激: 刺激频率 5 Hz,刺激强度 100% RMT,刺激次数 15,刺激时间 3 s,重复次数 80, 脉冲总数 1,20010(见 图 1C)。
- 观察参与儿童的反应。例如,如果孩子因头皮跳动而开始哭泣、面部过度抽搐或出现癫痫发作和其他不良反应的迹象,请立即停止治疗。
注意:对于患有痉挛性双瘫/四肢瘫痪的儿童,在受损大脑皮层的两侧交替进行受损大脑皮层的 M1 区域的高频刺激。对于痉挛性偏瘫患者,未受损的大脑皮层的M1区域受到低频刺激,而M1区域的受损大脑皮层受到高频刺激。
- rTMS患者准备
- 在线生产技术(AOT)
注意:AOT要求物理治疗师提前对受试者的身体动作进行录像,并监督整个治疗过程的安全性和训练准确性。- 向儿童监护人说明AOT的原理、过程和注意事项,并告知他们持续时间为30分钟。
- 请两位专业物理治疗师从前、侧、后三个不同角度拍摄身体运动视频,设计六种身体动作,以改善下肢平衡和行走功能。
- 第一个动作是从坐姿到站姿:通过抬起骨盆和伸展膝关节,将身体从直立的坐姿向前移动,逐渐转换为站立姿势,然后坐下。连续执行此操作 3 次(图 2A)。
- 第二个动作是站立练习:将体重尽可能向左或向右移动,然后回到中立位置。依次执行 3 次(图 2B)。
- 第三个动作也是一个站立练习:将体重尽可能向前或向后移动,然后回到中立位置。依次执行3次(图2C)。
- 第四个动作也是一个站立练习:将身体尽可能向左或向右旋转,然后回到中立位置。依次执行 3 次(图 2D)。
- 第五个动作是站立练习:向左或向右侧身行走,然后回到中立位置。依次执行 3 次(图 2E)。
- 第六个动作是站立练习:左右替上下 10 厘米高的台阶。依次执行 3 次(图 2F)。
- 让孩子们聚集在一个安静的房间里,以舒适的姿势坐在距离 86 英寸电视 5 米的地方。
- 让物理治疗师先解释身体动作,这样孩子们就可以集中精力观看视频。
- 看完视频后,让孩子们模仿这些动作。
5. 治疗后评估
注意:每位患者的治疗前和治疗后 12 周评估将由同一位儿科康复医生完成。
- 对四组儿童进行12周的不同康复措施后,由同一位小儿康复医生重新评估CSS、PBS、10 MWS、GMFM和粗大运动功能的临床疗效。
- 记录监护人对治疗方案的满意度和反馈情况,包括治疗的享受程度和自我意识的提高情况,以及监护人对继续治疗的愿望和建议。
6. 统计分析
- 将人口统计学、CSS、PBS、10 m步行速度(10MWS)、GMFM、有效率(%)等评估数据录入软件进行统计分析。
- 使用 χ2 检验或 Fisher 概率精度方法分析计数数据。
- 确定数据是否符合正态分布,并将正态分布数据表示为均值±标清。
- 采用重复测量偏差分析进行四组间比较,在混合模型下进行重复测量方差分析,验证各组的结果和变异分数是否与近似正态分布一致。
- 将时间视为组内因素,将干预视为组间因素。如果这两个因子之间存在任何交互作用,则在 a= 0.05 时检验每个时间点的组间差异。如果没有交互作用效应,则测试主效应。考虑差异在 P < 0.05 时具有统计学显著性。
结果
本文介绍了64例SCP患儿(补充表S1 和 补充文件1)的结果,他们按照数字表法随机分为4组,给予不同的康复措施,为期12周。在整个过程中,参与的儿童均未出现头痛、头晕、癫痫发作等不良反应。
四组儿童的人口统计数据如 表1所示。治疗前,脑瘫的性别比、年龄、痉挛性类别、GMFCS、GDDS发育商数(GDDS DQ)、辅助器具(踝足矫形器或助?...
讨论
对于患有SCP的儿童,γ和α神经元的活动增加会导致皮质脊髓束输入受到抑制,从而导致肌肉紧张增加,称为痉挛。由于肢体痉挛会显著影响SCP患儿下肢运动功能的发展,因此减少痉挛是重要的训练目标之一。目前,采用逐步治疗策略来缓解痉挛状态,包括康复护理、物理治疗、骨科支具应用、肉毒杆菌毒素注射27、药物治疗和手术干预28。在这项研究中,使用?...
披露声明
提交人无需声明任何利益冲突。
致谢
这项研究得到了湘雅博爱康复医院的资助。
材料
| Name | Company | Catalog Number | Comments |
| K6 multimedia scene interactive training system | Hunan Le Jiekang technology Co., LTD | Program implementation | |
| KLW-SLL type spa machine for children | Nanjing Kanglongwei Technology Industrial Co., LTD | Conventional therapy | |
| Pulse magnetic field stimulator model YRD CCY-II | Shenzhen Yingzhi technology Co., LTD | Program implementation | |
| SPSS26 software | IBM | Statistic analysis |
参考文献
- Sadowska, M., Sarecka-Hujar, B., Kopyta, I. Cerebral palsy: current opinions on definition, epidemiology, risk factors, classification and treatment options. Neuropsychiatric Dis Treat. 16, 1505-1518 (2020).
- Alpay, S. Z., Kim, S. K., Oh, K. J., Graham, S. F. Advances in cerebral palsy biomarkers. Adv Clin Chem. 100, 139-169 (2016).
- Paul, S., Nahar, A., Bhagawati, M., Kunwar, A. J. A review on recent advances of cerebral palsy. Oxid Med Cell Longev. 2022, 2622310 (2022).
- Huang, C., et al. Efficacy and safety of core stability training on gait of children with cerebral palsy: A protocol for a systematic review and meta-analysis. Medicine. 99 (2), e18609 (2020).
- Kwon, H. Y., Ahn, S. Y. Effect of task-oriented training and high-variability practice on gross motor performance and activities of daily living in children with spastic diplegia. J Phys Ther Sci. 28 (10), 2843-2848 (2016).
- Jamali, A. R., Amini, M. The effects of constraint-induced movement therapy on functions of cerebral palsy children. Iran J Child Neurol. 12 (4), 16-27 (2018).
- Park, E. J., Baek, S. H., Park, S. Systematic review of the effects of mirror therapy in children with cerebral palsy. J Phys Ther Sci. 28 (11), 3227-3231 (2016).
- Fan, J., et al. The effectiveness and safety of repetitive transcranial magnetic stimulation on spasticity after upper motor neuron injury: A systematic review and meta-analysis. Front Neural Circuits. 16, 973561 (2022).
- Zewdie, E., et al. Safety and tolerability of transcranial magnetic and direct current stimulation in children: Prospective single center evidence from 3.5 million stimulations. Brain Stimul. 13 (3), 565-575 (2020).
- Dadashi, F., et al. The effects of repetitive transcranial magnetic stimulation (rTMS) on balance control in children with cerebral palsy. Annu Int Conf IEEE Eng Med Biol Soc. 2019, 5241-5244 (2019).
- Feng, J. Y., et al. Effect of infra-low-frequency transcranial magnetic stimulation on motor function in children with spastic cerebral palsy. Chinese Journal of Contemporary Pediatrics. 15 (3), 187-191 (2013).
- Rajak, B. L., Gupta, M., Bhatia, D., Mukherjee, A. Increasing number of therapy sessions of repetitive transcranial magnetic stimulation improves motor development by reducing muscle spasticity in cerebral palsy children. Ann Indian Acad Neurol. 22 (3), 302-307 (2019).
- Novak, I., et al. State of the evidence traffic lights 2019: systematic review of interventions for preventing and treating children with cerebral palsy. Curr Neurol Neurosci Rep. 20 (2), 3 (2020).
- Buchignani, B., et al. Action observation training for rehabilitation in brain injuries: a systematic review and meta-analysis. BMC Neurol. 19 (1), 344 (2019).
- Buccino, G. Action observation treatment: a novel tool in neurorehabilitation. Philos Trans R Soc Lond B Biol Sci. 369 (1644), 20130185 (2014).
- Lee, H. J., Kim, Y. M., Lee, D. K. The effects of action observation training and mirror therapy on gait and balance in stroke patients. J Phys Ther Sci. 29 (3), 523-526 (2017).
- Peng, T. H., et al. Action observation therapy for improving arm function, walking ability, and daily activity performance after stroke: a systematic review and meta-analysis. Clin Rehabil. 33 (8), 1277-1285 (2019).
- Fan, T. L., et al. Effects of action observation therapy based on mirror neuron theoryon the balance and walking ability of children with cerebral palsy. Chin J Child Health Care. 31 (2), 220-224 (2023).
- Noh, J. S., Lim, J. H., Choi, T. W., Jang, S. G., Pyun, S. B. Effects and safety of combined rTMS and action observation for recovery of function in the upper extremities in stroke patients: A randomized controlled trial. Restor Neurol Neurosci. 37 (3), 219-230 (2019).
- Parvin, S., et al. Therapeutic effects of repetitive transcranial magnetic stimulation on corticospinal tract activities and neuromuscular properties in children with cerebral palsy. Annu Int Conf IEEE Eng Med Biol Soc. 2018, 2218-2221 (2018).
- Children Rehabilitation Committee of China Rehabilitation Medical Association, China Rehabilitation Association for Disabled Children Cerebral Palsy Rehabilitation Committee, Chinese medical doctor association pediatric rehabilitation committee. & Chinese rehabilitation Guidelines for Cerebral Palsy (2022) Editorial board. Chinese Rehabilitation Guidelines for Cerebral Palsy (2022) Chapter 1: Generality. Chin J Appl Clin Pediatr. 37 (12), 887-892 (2022).
- Subspecialty Group of Rehabilitation, t. S. o. P.C. M. A. Rehabilitation strategy and recommendation for motor dysfunction in children with cerebral palsy. Zhonghua Er Ke Za Zhi. 58 (2), 91-95 (2020).
- Alimi, L., Kalantari, M., Nazeri, A. R., Akbarzade, B. A. Test-retest & inter-rater reliability of Persian version of Pediatric Balance Scale in children with spastic cerebral palsy. Iran J Child Neurol. 13 (4), 163-171 (2019).
- Thompson, P., et al. Test-retest reliability of the 10-metre fast walk test and 6-minute walk test in ambulatory school-aged children with cerebral palsy. Dev Med Child Neurol. 50 (5), 370-376 (2008).
- Yang, Z., Qiao, L., He, J., Zhao, X., Zhang, M. Effects of repetitive transcranial magnetic stimulation combined with functional electrical stimulation on hand function of stroke: A randomized controlled trial. NeuroRehabilitation. 51 (2), 283-289 (2022).
- Li, X., et al. Effect of virtual reality combined with repetitive transcranial magnetic stimulation on musculoskeletal pain and motor development in children with spastic cerebral palsy: a protocol for a randomized controlled clinical trial. BMC Neurology. 23 (1), 339 (2023).
- Multani, I., Manji, J., Hastings-Ison, T., Khot, A., Graham, K. Botulinum toxin in the management of children with cerebral palsy. Paediatr Drugs. 21 (4), 261-281 (2019).
- Volpon Santos, M., Carneiro, V. M., Oliveira, P., Caldas, C. A. T., Machado, H. R. Surgical results of selective dorsal rhizotomy for the treatment of spastic cerebral palsy. J Pediatr Neurosci. 16 (1), 24-29 (2021).
- Gupta, M., Rajak, B. L., Bhatia, D., Mukherjee, A. Neuromodulatory effect of repetitive transcranial magnetic stimulation pulses on functional motor performances of spastic cerebral palsy children. J Med Eng Technol. 42 (5), 352-358 (2018).
- Abdelhaleem, N., et al. Effect of action observation therapy on motor function in children with cerebral palsy: a systematic review of randomized controlled trials with meta-analysis. Clin Rehabil. 35 (1), 51-63 (2021).
- Jung, Y., Chung, E. J., Chun, H. L., Lee, B. H. Effects of whole-body vibration combined with action observation on gross motor function, balance, and gait in children with spastic cerebral palsy: a preliminary study. J Exerc Rehabil. 16 (3), 249-257 (2020).
- Rossi, F., et al. Combining action observation treatment with a brain-computer interface system: perspectives on neurorehabilitation. Sensors (Basel). 21 (24), 8504 (2021).
- Beani, E., Menici, V., Ferrari, A., Cioni, G., Sgandurra, G. Feasibility of a home-based action observation training for children with unilateral cerebral palsy: an explorative atudy. Front Neurol. 11, 16 (2020).
- Carson, H. J., Collins, D. J. Commentary: Motor imagery during action observation: a brief review of evidence, theory and future research opportunities. Front Hum Neurosci. 11, 25 (2017).
- Kim, D. H., An, D. H., Yoo, W. G. Effects of live and video form action observation training on upper limb function in children with hemiparetic cerebral palsy. Technol Health Care. 26 (3), 437-443 (2018).
- Qi, F., Nitsche, M. A., Ren, X., Wang, D., Wang, L. Top-down and bottom-up stimulation techniques combined with action observation treatment in stroke rehabilitation: a perspective. Front Neurol. 14, 1156987 (2023).
- Sun, Y. Y., et al. Effects of repetitive transcranial magnetic stimulation on motor function and language ability in cerebral palsy: A systematic review and meta-analysis. Front Pediatr. 11, 835472 (2023).
- Jeong, Y. A., Lee, B. H. Effect of action observation training on spasticity, gross motor function, and balance in children with diplegia cerebral palsy. Children (Basel). 7 (6), 64 (2020).
- Gupta, M., Lal Rajak, B., Bhatia, D., Mukherjee, A. Effect of r-TMS over standard therapy in decreasing muscle tone of spastic cerebral palsy patients. J Med Eng Technol. 40 (4), 210-216 (2016).
- Ryan, D., et al. Effect of action observation therapy in the rehabilitation of neurologic and musculoskeletal conditions: a systematic review. Arch Rehabil Res Clin Transl. 3 (1), 100106 (2021).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。