枕神经微创手术减压术
摘要
该手稿提出了一种微创神经和保留肌肉的手术方案,用于减压枕神经,旨在改善枕神经痛。
摘要
枕神经痛 (ON) 是最令人痛苦的头痛疾病之一,其特征是颅底持续疼痛、反复发作的枕部头痛以及头皮感觉迟钝或异常性疼痛。ON 以其无情的痛苦而臭名昭著,严重影响了受苦者的生活。持续的疼痛,通常从颅底向上辐射到头皮,可能会使人非常虚弱。患者经常忍受难以忍受的枕部头痛,即使是日常活动也是一项艰巨的挑战。头皮感觉迟钝或异常性疼痛的额外负担,看似无害的刺激会引起剧烈的疼痛,加剧了痛苦。这种神经痛主要由沿颈线施加在枕神经上的机械压迫引起。在本文中,我们提出了一种微创神经和肌肉保留技术,旨在减轻对枕神经的压迫。准确的诊断和有效的治疗对于为与这种疾病作斗争的个人提供缓解至关重要。局部麻醉的神经阻滞已成为诊断的基石,既可以确认枕神经痛,也是一种潜在的治疗干预。这些程序提供了对疼痛来源的重要见解,同时提供了短暂的喘息机会。然而,真正的突破在于我们提出的创新技术 - 一种解决颈项线机械压迫的手术,这是导致枕神经痛的一个突出因素。通过小心减压受影响的枕神经,同时保持其完整性和周围的肌肉组织,这种微创方法为患者提供了一条持续缓解的潜在途径。值得注意的是,该手术可以在局部麻醉下进行,减少了传统手术的侵入性并最大限度地减少了患者的停机时间。
引言
枕神经痛 (ON) 是一种慢性头痛疾病,会导致后脑勺持续钝痛1。这种疼痛与典型的偏头痛不同,由于枕神经2 的机械压迫,尤其是沿着它们通过颈项线3 的路线,通常对标准的偏头痛治疗具有抵抗力。另一方面,手术选择可能有效,但涉及侵入性手术和延长恢复时间 4,5。我们在这里介绍了一种新的枕神经方法,允许微创减压、最短的停机时间并保留肌肉和敏感神经分支6。
诊断 ON 依赖于有针对性的神经阻滞,它可以暂时减轻疼痛并帮助确定神经压迫的确切区域7,指导手术减压 8,9。与典型的偏头痛管理不同,我们的方法针对 ON 的根本原因,提供药物之外的可行治疗选择。
许多临床和解剖学研究导致了 2,3,10,11,12,13 中描述的枕神经减压技术。尽管该技术已被证明安全有效,但此处介绍的微创技术的优点包括降低患者发病率、缩短术后恢复期以及降低由于潜在神经瘤形成而导致医源性疼痛的风险。特别是,神经和肌肉结构的保留有助于迅速和良好的结果。枕神经大神经和枕神经小神经可以通过所描述的方法暴露和减压。出于本文的目的,仅描述了枕大神经减压可以改善枕神经痛,这是由于枕小神经痛引起的。在我们的实践中,第三枕神经负责罕见的枕神经痛病例,由于其内侧定位,这些病例以单独的方法解决。所描述的技术包括系统探查枕大神经通过头半棘肌的通道,这可能代表压迫点。需要进一步的研究和临床验证,以确定其有效性和安全性的全部范围。
研究方案
数据收集作为回顾性质量评估研究进行,结果分析得到帕多瓦大学内部审查委员会的批准。所有程序均按照国家研究委员会的道德标准和 1964 年赫尔辛基宣言及其后来的修正案进行。所有患者都签署了知情同意书,允许作者匿名使用回顾性数据。本研究共纳入 87 例患者。
1. 候选人的选择
- 根据与枕神经痛相符的一系列症状选择患者,至少包括以下特征中的3个:疼痛、烧灼痛和搏动性疼痛,从斜方肌和胸锁乳突肌之间的凹坑开始(此处定义为枕三角肌);疼痛沿着枕神经的轨迹从头部后部传播到太阳穴和头部一侧或两侧的前部;疼痛类似于电击;头部的特定位置(颈部过度伸展、头部旋转等)也可以在睡眠时引起/加剧疼痛;疼痛通常在眼睛后面感觉到;头皮可出现痛觉异常;除枕神经痛外,患者还可能有偏头痛和丛集性头痛。
- 要被纳入,请确保患者在选择性阻滞枕神经后疼痛减轻至少 50%。
- 使用以下排除标准: 创伤后开始的疼痛,如挥鞭伤;手术或放疗后开始的疼痛伴有直接或间接的神经损伤;患者对选择性神经阻滞没有反应。
2. 神经阻滞程序
- 在用 30G 针头制备的 5 cc 注射器中,将浸润混合物制备为 1.5 mL 1% 利多卡因和肾上腺素(1% Rapidocain 10 mg/mL)和 1 cc 40 mg 曲安奈德 (40 mg/mL)。
- 使用 30 G 针头 (0.3 mm x 13 mm) 将混合物转移到 5 mL 注射器(鲁尔锁)中。
- 通过触诊确定注射部位。确定斜方肌近端插入的外侧边缘和近端胸锁乳突肌 (SCM) 插入点的内侧边缘,就在颈线下方。这些结构之间的凹坑对应于目标注射点。
- 触诊颈项线上方的枕动脉通道。使用多普勒 (10 MHz) 确认颈线以下的枕神经血管束(枕神经大动脉和小枕动脉)位置。将多普勒探头尾部移向枕骨三角,并通过动脉信号确认动脉在该位置的通过。
- 注射前用注射器轻轻抽吸(如果吸出血液,针头会缩回几毫米)以防止血管内注射。如果患者感觉沿枕神经通路电击,请将针头抽出几毫米,以避免神经内注射和神经损伤。
- 为确保神经阻滞已正确执行,请触诊后头皮,让患者确认感觉减退。
3. 仪表表的准备
- 用无菌布用层流覆盖器械台。准备以下器械:带 15 号刀片的手术刀、手术 Hudson 镊子、持针器、解剖剪刀、双极镊子、发光牵开器、尼龙 5/0 缝合线、无菌手套、洗必泰消毒、无菌纸胶带。
4. 患者准备
- 在进行神经阻滞的区域内通过触诊确定患者坐直时最压痛的点。
- 用 2 至 3 厘米的斜切口线穿过压痛区域标记切口部位。用手术剃须刀剃掉包含切口线的区域和 1 厘米左右。
5. 外科医生的准备
- 外科医生佩戴 2.5 倍 - 3.5 倍放大镜、手术帽和面罩。用肥皂洗手,并用消毒液消毒双手。
6. 手术技术
- 患者体位:将患者侧向(在单侧 ON 的情况下)或俯卧位(对于双侧 ON)放置在手术台上。
- 局部麻醉:进行局部麻醉,包括 5 mL 利多卡因和肾上腺素,通过 30G 针头沿切口线注射。
- 切口:做一个倾斜的斜面切口,尺寸为 2.5 至 3.5 厘米,以定义为枕骨三角形的区域为中心,颅骨以颈线为界,斜方肌外侧边缘为内侧,外侧为胸锁乳突肌的内侧边缘使用 15 号手术刀片。
- 颈项线暴露:用手术刀切开颈项线的浅层,用解剖剪刀解剖,露出枕大神经 (GON)、枕动脉和淋巴结。
- 神经探查:使用解剖剪刀沿着所有可能的压迫点仔细跟随 GON 以创建空间。用解剖剪刀、半棘肌筋膜和远端颈线纤维进行斜方肌下筋膜的近端松解。
- 血管和淋巴结构:在枕动脉和淋巴结与神经接触的情况下,用 Hudson 手术钳小心翼翼地重新定位或切除这些结构。在所有情况下(动脉溶解),用 Hudson 手术钳轻轻脱离外膜和动脉周围组织,Hudson 手术钳富含传入和传出自主神经系统纤维。
- 解决神经血管接触点:当发现无法通过其他方式解决的冲突(例如穿过神经纤维的动脉分支)时,将该动脉段分开(动脉切开术)。
- 神经阻滞:闭合前,使用 1% 利多卡因和肾上腺素通过 30G 针头直接喷洒在神经分支上进行神经阻滞。让患者移动头部并交谈以确认完全减压。
- 闭合:用 5-0 尼龙缝合线的单针修复皮肤。用透湿喷雾敷料和无菌纱布装饰开口,用纸胶带固定到位。
7. 术后方案
- 术后头部运动:手术后,要求患者每天至少向各个方向轻轻移动头部 3 次,以防止神经纤维和疤痕之间形成粘连,持续 2 至 3 周。
- 拆线:手术后 10 天拆线。
- 如果出现头痛,请患者继续服药。告诉患者,预计术后几小时到几天之间的枕大神经区域感觉或麻醉会减弱。
- 指导患者服用布洛芬 400-600 毫克,每天 3 次,手术后 3 天。
代表性结果
手术减压后 1 年,慢性疼痛天数显着减少,从最初的平均 25 天大幅减少到 4.3 天 (p <0.01),反映出慢性疼痛频率减少了 80.5%(减少 5.8 倍)(图 1)6。此外,每月疼痛危机天数显着下降,从 19 天暴跌至 3.7 天 (p <0.01),这意味着疼痛危机的频率减少了 82.8%(减少了 5.1 倍)(图 1 和图 2)6。
患者报告手术前平均背景疼痛强度为 3.7(10 分),术后大幅改善至 0.7 (p <0.01),相当于背景疼痛强度降低 76.1%(降低 5.2 倍)6。此外,危机期间经历的峰值疼痛强度从手术后的 8.8/10 显着降低到 2.1/10 (p <0.01),反映出峰值疼痛强度大幅降低 81.1%(降低 4.2 倍)(图 1 和 图 2)6。
值得注意的是,手术干预后,包括非甾体抗炎药、曲坦类药物和疾病缓解药物在内的所有类型药物的使用都显着减少6 (未显示)。
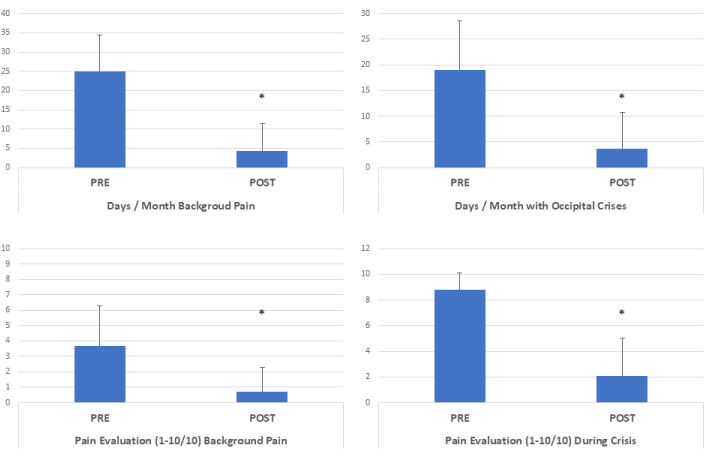
图 1:微创手术减压后的临床结果。 手术减压后,慢性疼痛天数减少了 5.8 倍。疼痛危机天数/月减少了 5.1 倍。手术后背景疼痛强度下降了 5.2 倍,危机期间的疼痛强度峰值下降了 4.2 倍。(*p <0.01,双尾配对 t 检验,n=87)。此数字已从6 修改而来。 请单击此处查看此图的较大版本。
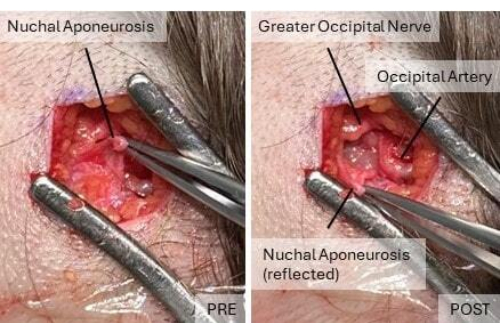
图 2:减压前和减压后枕部区域的解剖图示。 在减压前的图片中,颈项腱膜的外层覆盖枕神经和血管。减压后,枕大神经和枕动脉可见。 请单击此处查看此图的较大版本。
讨论
枕神经痛是最使人衰弱的头痛形式之一,主要是由于持续的慢性疼痛。2009 年一项关于面部疼痛患病率的研究(通常用作枕神经痛的参考)发现,ON 患病率为每 100,000 人 3.2例 14。这些统计数据在很大程度上低估了这个问题,因为知道 ON 仅在 8.3% 的病例中导致面部疼痛,而高达 25% 的急诊室收治病例是由于枕神经痛引起的头痛15。
在我们的实践中,我们发现 ON 单独或与其他偏头痛联合使用是最普遍的慢性头痛形式之一,这可能是由于每天几个小时在电脑和智能手机前屈曲颈部的病态姿势、久坐不动的生活方式和有限的户外时间。
此处概述的手术方法提供了一种在局部麻醉下进入枕神经的高效方法。枕大神经痛可能与枕小神经痛共存,因为这些神经有连通的分支,它们的区域重叠。通过使用相同的手术方法,可以在需要时探查和减压两条神经6. 患者对手术的接受度很高,每侧平均需要大约 45 至 60 分钟才能完成。
对神经纤维的细致识别和保存构成了这种方法的标志。由于可以在局部麻醉下进行的手术的微创性质,操作者通过指导患者进行头部运动和对话来评估手术结束时减压的效果,从而确保没有残留的压缩点。
该程序的一个关键方面在于强调早期和频繁的头部活动,每天进行多次。这种做法有助于阻止神经纤维和手术疤痕之间形成粘连,否则可能会阻碍恢复。
必须承认并非所有患者都适合这种技术。值得注意的是,脆弱或焦虑水平较高的个体可能无法在纯局部麻醉下舒适地耐受该手术。在某些情况下,患者可能会突然感到不适,因为即使是对发炎的枕神经进行最轻微的操作也会触发神经放电。在这些情况下,局部麻醉直接喷洒在神经纤维上,立即缓解。
与先前提出的减压技术相比,这种手术方法代表了一种侵入性较小的替代方案。它保护神经和肌肉纤维的能力有助于显着降低并发症发生率。我们认为,这种微创但高效的方法将扩大手术减压作为枕神经痛确定性治疗选择的可及性,为更广泛的患者带来希望。
披露声明
作者声明没有竞争性的经济利益。
致谢
作者感谢 Alexandra Curchod、Yuliethe Martins 和 Filmatik Global 团队的技术援助。这项工作由全球医学研究所全额资助。
材料
| Name | Company | Catalog Number | Comments |
| 30G Needle | 0.3x13 mm, BD Microlance 3, Spain | ||
| Bipolar Forceps | McPerson, bipolar forceps, Erbe, Switzerland | 20195 | |
| Chlorhexidine | Hibidil, Chlorhexidini digluconas 0.5 mg/mL, Switzerland | 120099 | |
| dissection scissors | Jarit supercut, Integra Lifescience, USA | 323720 | |
| Doppler | Dopplex DMX Digital Doppler, High Sensitivity 10MHz probe, Huntleigh Healthcare, Wales, United Kingdom | ||
| Ethilon 5/0 Suture | Ethicon, USA | 698 G | |
| Lidocaine ephinephrine 1% | Rapidocain 1% 10 mg/mL, Sintetica, Switzerland | ||
| Lighted retractor | Electro Surgical Instrument Company, Rochester, NY | 08-0195 | |
| Magnifying loops | Design for vision, USA | ||
| Opsity spray | Smith & Nephew, USA | ||
| Sterile gloves | Sempermed sintegra IR, Ireland | ||
| Sterillium | Sterillium disinfectant, Switzerland | ||
| Surgical blade n.15 | Carbon steel surgical blades, Swann-Morton, England) | 205 | |
| Surgical drapes and gauzes | Halyard Universal pack, USA | 88761 | |
| Surgical instruments | Bontempi medical Italy | ||
| Surgical shaver | Carefusion, USA | ||
| Syringe 5cc | BBraun, Omnifix Luer Lock Solo, Switzerland | ||
| Triamcinolone 10mg | Triamcort depot 40 mg/mL, Zentiva Czech Republic |
参考文献
- IHS. The international classification of headache disorders, 3rd edition. Cephalalgia. 38 (1), 1-211 (2018).
- Mosser, S. W., et al. The anatomy of the greater occipital nerve: implications for the etiology of migraine headaches. Plast Reconstr Surg. 113 (2), 693-697 (2004).
- Janis, J. E., et al. Neurovascular compression of the greater occipital nerve: implications for migraine headaches. Plast Reconstr Surg. 126 (6), 1996-2001 (2010).
- Guyuron, B., et al. Five-year outcome of surgical treatment of migraine headaches. Plast Reconstr Surg. 127 (2), 603-608 (2011).
- Blake, P., et al. Tracking patients with chronic occipital headache after occipital nerve decompression surgery: A case series. Cephalalgia. 39 (4), 556-563 (2019).
- Pietramaggiori, G., Scherer, S. Minimally invasive nerve- and muscle-sparing surgical decompression for occipital neuralgia. Plast Reconstr Surg. 151 (1), 169-177 (2023).
- Tobin, J., Flitman, S. Treatment of migraine with occipital nerve blocks using only corticosteroids. Headache. 51 (1), 155-159 (2011).
- Seyed Forootan, N. S., Lee, M., Guyuron, B. Migraine headache trigger site prevalence analysis of 2590 sites in 1010 patients. J Plast Reconstr Aesthet Surg. 70 (2), 152-158 (2017).
- Pietramaggiori, G., Scherer, S. . Minimally invasive surgery for chronic pain management. , (2020).
- Janis, J. E., et al. The anatomy of the greater occipital nerve: Part II. Compression point topography. Plast Reconstr Surg. 126 (5), 1563-1572 (2010).
- Ducic, I., Moriarty, M., Al-Attar, A. Anatomical variations of the occipital nerves: implications for the treatment of chronic headaches. Plast Reconstr Surg. 123 (3), 859-863 (2009).
- Junewicz, A., Katira, K., Guyuron, B. Intraoperative anatomical variations during greater occipital nerve decompression. J Plast Reconstr Aesthet Surg. 66 (10), 1340-1345 (2013).
- Scherer, S. S., et al. The greater occipital nerve and obliquus capitis inferior muscle: Anatomical interactions and implications for occipital pain syndromes. Plast Reconstr Surg. 144 (3), 730-736 (2019).
- Koopman, J. S., et al. Incidence of facial pain in the general population. Pain. 147 (1-3), 122-127 (2009).
- Mathew, P. G., et al. Prevalence of occipital neuralgia at a community hospital-based headache clinic. Neurol Clin Pract. 11 (1), 6-12 (2021).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
关于 JoVE
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。