È necessario avere un abbonamento a JoVE per visualizzare questo. Accedi o inizia la tua prova gratuita.
Neurostimolazione a circuito chiuso per il trattamento personalizzato e basato su biomarcatori del disturbo depressivo maggiore
In questo articolo
Riepilogo
La stimolazione cerebrale profonda innescata da un biomarcatore neurale specifico del paziente di uno stato ad alto sintomo può controllare meglio i sintomi del disturbo depressivo maggiore rispetto alla stimolazione continua a circuito aperto. Questo protocollo fornisce un flusso di lavoro per l'identificazione di un biomarcatore neurale specifico per il paziente e il controllo dell'erogazione della stimolazione terapeutica in base al biomarcatore identificato.
Abstract
La stimolazione cerebrale profonda comporta la somministrazione di stimolazione elettrica a regioni cerebrali mirate per ottenere benefici terapeutici. Nel contesto del disturbo depressivo maggiore (MDD), la maggior parte degli studi fino ad oggi ha somministrato una stimolazione continua o ad anello aperto con risultati promettenti ma contrastanti. Un fattore che contribuisce a questi risultati contrastanti può derivare dal momento in cui viene applicata la stimolazione. La somministrazione di stimolazione specifica per gli stati ad alto sintomo in modo personalizzato e reattivo può essere più efficace nel ridurre i sintomi rispetto alla stimolazione continua e può evitare una diminuzione degli effetti terapeutici legati all'assuefazione. Inoltre, una minore durata totale della stimolazione al giorno è vantaggiosa per ridurre il consumo energetico del dispositivo. Questo protocollo descrive un flusso di lavoro sperimentale che utilizza un dispositivo di neurostimolazione cronicamente impiantato per ottenere una stimolazione a circuito chiuso per individui con MDD refrattaria al trattamento. Questo paradigma si basa sulla determinazione di un biomarcatore neurale specifico per il paziente correlato agli stati di alta sintomatologia e sulla programmazione dei rilevatori del dispositivo, in modo tale che la stimolazione venga attivata da questa lettura dello stato dei sintomi. Le procedure descritte includono come ottenere registrazioni neurali in concomitanza con i rapporti sui sintomi del paziente, come utilizzare questi dati in un approccio di modello stato-spazio per differenziare gli stati a basso e alto sintomo e le caratteristiche neurali corrispondenti e come programmare e sintonizzare successivamente il dispositivo per fornire una terapia di stimolazione a circuito chiuso.
Introduzione
Il disturbo depressivo maggiore (MDD) è una malattia neuropsichiatrica caratterizzata da attività aberrante a livello di rete e connettività1. La malattia manifesta una varietà di sintomi che variano da individuo a individuo, fluttuano nel tempo e possono derivare da diversi circuiti neurali 2,3. Circa il 30% delle persone con MDD è refrattario ai trattamenti standard di cura4, evidenziando la necessità di nuovi approcci.
La stimolazione cerebrale profonda (DBS) è una forma di neuromodulazione in cui la corrente elettrica viene erogata in aree mirate del cervello con l'obiettivo di modularne l'attività. La DBS per il trattamento della MDD ha avuto molto successo in alcune applicazioni5,6, ma non è riuscita a replicarsi in studi più ampi 7,8. Tutti gli studi citati hanno utilizzato la stimolazione ad anello aperto9, in cui l'erogazione di una presunta stimolazione terapeutica era continua con parametri fissi. Al contrario, la stimolazione a circuito chiuso fornisce una stimolazione basata su un biomarcatore programmato o su un modello di attività neurale associato allo stato sintomatico10. Esistono due implementazioni principali della stimolazione a circuito chiuso: la stimolazione reattiva e la stimolazione adattiva11. La stimolazione reattiva fornisce raffiche di stimolazione con parametri costanti (ad esempio, frequenza, ampiezza, larghezza dell'impulso) quando vengono soddisfatti i criteri programmati. Con la stimolazione adattiva, i parametri di stimolazione cambiano dinamicamente in funzione del biomarcatore misurato, in base all'algoritmo, che può avere più punti fissi o una regolazione continua automatizzata. La stimolazione può essere continua o intermittente con stimolazione adattiva. La stimolazione adattiva ha dimostrato un'efficacia superiore alla stimolazione ad anello aperto nel controllo dei sintomi della malattia di Parkinson12. La neurostimolazione responsiva per l'epilessia 13 è approvata dalla Food and Drug Administration (FDA), mentre le prime indagini sulla stimolazione reattiva per MDD 14 e la stimolazione adattiva per la sindrome di Tourette15 e il tremore essenziale16 mostrano anche benefici terapeutici.
Per implementare la stimolazione a circuito chiuso, è necessario selezionare e tracciare un segnale fisiologico per informare quando la stimolazione deve essere erogata. Questo feedback è la differenza fondamentale tra la stimolazione ad anello aperto e a circuito chiuso e si realizza selezionando un biomarcatore. Questo protocollo fornisce una procedura per determinare un biomarcatore personalizzato in base alla costellazione di sintomi sperimentati da un determinato individuo. Le future meta-analisi tra i pazienti riveleranno se ci sono biomarcatori comuni tra gli individui o se la presentazione eterogenea dei sintomi della MDD e dei circuiti sottostanti richiede un approccio personalizzato17,18. L'utilizzo di dispositivi DBS in grado di rilevare l'attività neurale e di fornire stimolazione elettrica consente sia la scoperta di questo biomarcatore che la successiva implementazione della neuromodulazione a circuito chiuso. Questo approccio presuppone una stretta relazione temporale tra l'attività neurale e gli stati sintomatici specifici e potrebbe non essere applicabile a tutte le indicazioni o sintomi.
Mentre indicazioni come il morbo di Parkinson e il tremore essenziale hanno sintomi che possono essere misurati utilizzando sensori periferici (ad esempio, tremore, rigidità), i sintomi della MDD sono in genere riportati dal paziente o valutati da un medico utilizzando domande e osservazioni standardizzate. Nel contesto della raccolta di dati sufficienti per calcolare un biomarcatore personalizzato, le valutazioni cliniche non sono pratiche e quindi vengono utilizzate le segnalazioni dei pazienti sui sintomi attraverso scale di valutazione. Tali scale includono le scale analogiche visive della depressione (VAS-D), dell'ansia (VAS-A) e dell'energia (VAS-E)19 e la forma a sei domande della Hamilton Depression Rating Scale (HAMD-6)20. Le registrazioni simultanee dell'attività neurale e il completamento di queste valutazioni dei sintomi self-report forniscono un set di dati accoppiato che può essere utilizzato per esaminare le relazioni tra le caratteristiche spettrali del segnale neurale correlate o predittive di stati ad alto sintomo.
Gli approcci computazionali, come la modellazione nello spazio degli stati, possono essere utilizzati per scoprire le relazioni tra gli stati dei sintomi e le caratteristiche neurali. I metodi della teoria dei grafi sono interessanti per caratterizzare uno spazio degli stati21 perché consentono la scoperta di stati su diverse scale temporali modellando in modo esplicito la prossimità temporale tra le misure22. Un modello di stato-spazio dei sintomi identifica i periodi di tempo in cui esiste un fenotipo comune dei sintomi del paziente e può individuare i sottostati dei sintomi in cui le valutazioni su dimensioni specifiche della depressione del paziente differiscono in base all'ambiente o al contesto. Un approccio a circuito chiuso si basa sul rilevamento degli stati dei sintomi in base all'attività cerebrale sottostante. La classificazione dell'apprendimento automatico è un passaggio finale che aiuta a identificare una combinazione di caratteristiche statistiche derivate dai segnali dell'attività cerebrale che distingue meglio due o più stati sintomatologici14. Questo approccio in due fasi spiega la variabilità dei sintomi di un paziente nel tempo e collega i modelli sistematici di variazione dei sintomi all'attività cerebrale.
Il presente protocollo utilizza il sistema di neurostimolazione reattiva NeuroPace (RNS)13,23. Le procedure per determinare i siti e i parametri di stimolazione ottimali esulano dall'ambito di questo protocollo. Tuttavia, le capacità di stimolazione di un determinato dispositivo sono importanti da considerare quando si progetta la neurostimolazione a circuito chiuso. Per il dispositivo utilizzato in questo protocollo, la stimolazione è controllata dalla corrente e viene erogata tra gli anodi e i catodi. Uno o più contatti dell'elettrodo o il Can (neurostimolatore impiantabile [INS]) possono essere selezionati come anodo o catodo. La frequenza di stimolazione (1-333,3 Hz), l'ampiezza (0-12 mA), l'ampiezza dell'impulso (40-1000 μs per fase) e la durata (10-5000 ms, per stim) sono tutti pre-programmati. I parametri precedenti possono essere impostati in modo indipendente per un massimo di cinque terapie di stimolazione; Queste terapie vengono somministrate in sequenza se i criteri di rilevamento continuano a essere soddisfatti. Non è possibile fornire più forme d'onda di stimolazione contemporaneamente (ad esempio, non è possibile fornire contemporaneamente due diverse frequenze di stimolazione). La forma d'onda di stimolazione è un'onda rettangolare bifasica simmetrica e non può essere modificata.
Protocollo
Questo protocollo è stato rivisto e approvato dall'Università della California, San Francisco Institutional Review Board.
1. Configurazione del dispositivo per le registrazioni domiciliari dei pazienti
- Collaborare con un rappresentante dell'azienda produttrice del dispositivo per impostare quattro canali configurati per l'acquisizione, due per ogni elettrocatetere impiantato.
NOTA: Ogni canale registra una registrazione bipolare. I canali configurati possono utilizzare contatti di elettrodi adiacenti (ad es. 1-2, 3-4) o interlacciati (ad es. 1-3, 2-4). Quando vengono impiantati elettrocateteri con una distanza di 10 mm, in genere vengono utilizzati contatti adiacenti. Quando vengono impiantati elettrocateteri con spaziatura di 3,5 mm, vengono utilizzati contatti adiacenti o interlacciati. Questo viene determinato esaminando la ricostruzione della posizione dell'impianto dell'elettrodo rispetto ai bersagli anatomici ed esaminando l'ampiezza dei segnali. Se i contatti adiacenti producono segnali di bassa ampiezza, sono preferibili i contatti interlacciati. Ogni contatto può essere utilizzato nel montaggio una sola volta. - Assicurarsi che il paziente si sia completamente ripreso dall'intervento chirurgico dopo l'impianto del dispositivo con elettrocateteri corticali e/o profondivi (vedere24 per ulteriori informazioni sulla tecnica di impianto).
- Collegare la bacchetta di telemetria al programmatore (tablet medico) e chiedere al paziente di tenere la bacchetta sopra l'INS o di fissarla a un cappello di fissaggio (su misura, non parte del sistema del dispositivo; vedere la Figura 1).
- Utilizzando il programmatore, accedere al sistema di gestione dei dati del paziente (PDMS; https://pdms.neuropace.com/login.php), selezionare il paziente corretto e selezionare Programmazione e quindi Modifica acquisizione ECoG. Impostare la finestra di acquisizione su un massimo di 240 s per i quattro canali configurati utilizzando la selezione a discesa.
NOTA: La frequenza di campionamento del dispositivo è di 250 Hz. - Nella stessa pagina delle impostazioni, imposta Riserva spazio per le prenotazioni magnetiche su due e su zero per tutti gli altri tipi di trigger utilizzando le selezioni a discesa. Ciò consente di salvare in ordine di priorità due registrazioni attivate da strisciamenti magnetici.
NOTA: È inoltre possibile abilitare l'archiviazione pianificata, per il salvataggio automatico e non prioritario delle registrazioni neurali a orari prestabiliti della giornata. Queste registrazioni non verranno utilizzate per determinare un biomarcatore, ma possono essere utili per altri scopi. - Sincronizzare le nuove impostazioni programmate con l'INS del paziente selezionando il pulsante Revisione e programma , confermando le modifiche mostrate nella tabella presentata e selezionando il pulsante Conferma programmazione .
NOTA: Rilevamento e Stimolazione devono essere entrambi impostati su Disabilitato.
2. Raccolta dei sintomi durante le registrazioni domiciliari dei pazienti
- Preparare il sondaggio basato sul web per il rapporto sui sintomi del paziente (ad es. REDCap25), compresi i cursori per VAS-D, VAS-A, VAS-E e le risposte di selezione per ogni domanda dell'HAMD-6. Assicurati che l'ora di inizio e completamento del sondaggio sia registrata.
- Fornire al paziente l'URL univoco generato da REDCap per accedere ai sondaggi sui sintomi tramite messaggio di testo o e-mail
3. Procedura per le segnalazioni simultanee dei sintomi a casa e le registrazioni neurali
- Istruire il paziente a configurare l'apparecchiatura, tra cui un monitor remoto (laptop del paziente) e una bacchetta, un magnete e un dispositivo per completare l'indagine (ad es. smartphone, tablet o computer) (Figura 1). I passaggi 3.2-3.8 vengono eseguiti dal paziente.
NOTA: La maggior parte dei pazienti impara rapidamente questa procedura. Le sessioni di formazione di persona, mentre il paziente è ancora in ospedale dopo l'impianto del dispositivo, sono utili per familiarizzare con i componenti. Dopo che il paziente è tornato a casa, una videochiamata mentre il paziente sta facendo una registrazione a casa può servire come utile aggiornamento. - Accendere il monitor remoto e interrogare il dispositivo utilizzando la bacchetta, scaricando sul monitor remoto le registrazioni dell'elettrocorticografia (ECoG) che si sono verificate dall'ultimo interrogatorio.
- Far scorrere il magnete sull'INS per attivare una registrazione del magnete.
NOTA: Lo swipe magnetico attiva una registrazione con un rapporto di swipe prima:dopo di 2:1. Nel caso di un'acquisizione ECoG programmata a 240 s, ciò significa che verranno memorizzati 160 s di dati prima dello swipe e 80 s dopo lo scorrimento. - Avvia un timer. Utilizza l'URL univoco per completare un'indagine sui sintomi.
- Trascorsi 4 minuti o dopo che il paziente ha terminato l'indagine (a seconda di quale evento si verifichi in seguito), far scorrere nuovamente il magnete sull'INS per attivare un'altra registrazione.
- Dopo almeno 80 s, utilizzare la bacchetta per interrogare nuovamente il dispositivo, trasferendo i dati dai due passaggi magnetici al monitor remoto.
NOTA: A causa della limitata memoria integrata dell'INS (fino a 53 canali-minuti di dati, a seconda della configurazione13), è consigliabile trasferire immediatamente queste registrazioni ECoG al monitor remoto in modo che non vengano sovrascritte dalle registrazioni successive. - Completare i passaggi 3.1-3.6 almeno due volte al giorno.
- Almeno una volta al giorno, collegare il monitor remoto a Internet tramite Ethernet e selezionare Trasferisci dati e sincronizza sul monitor remoto per inviare i dati al cloud.
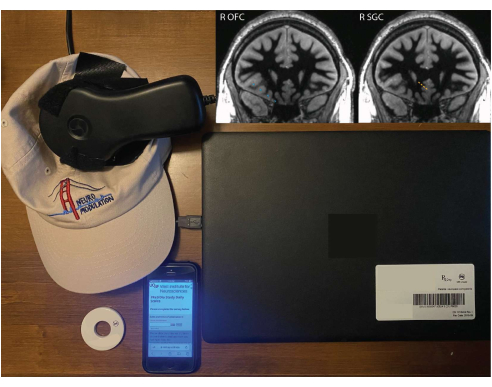
Figura 1: Apparecchiatura del paziente per le registrazioni a domicilio. Un monitor remoto, una bacchetta legata a un cappello, un magnete e uno smartphone con sondaggio REDCap. Le immagini intarsiate mostrano le posizioni dell'impianto dell'elettrodo OFC destro (blu) e SGC destro (arancione) sovrapposte a una sequenza T1 isotropa di 1 mm annullata dalla sostanza bianca dalla risonanza magnetica (MRI) preoperatoria. La fetta coronale raffigurata si trova nel piano del contatto più profondo, quindi gli altri contatti potrebbero non essere centrati su questa fetta esatta (a causa del fatto che la traiettoria dell'elettrodo non è nel piano coronale). Fare clic qui per visualizzare una versione più grande di questa figura.
4. Determinazione di un biomarcatore personalizzato
- Creare un dataframe di risposte al sondaggio sui sintomi auto-riferite (ad es. JOVE. PR03_Symptoms.pkl).
- Calcola i profili di potenza spettrale per ogni canale di registrazione ECoG convolgendo l'attività ECoG con una famiglia di wavelet Morlet (40 kernel, 12 cicli, log-spaziati tra 1-120 Hz), creando un nuovo dataframe (ad esempio, JOVE. PR03_NeuralPower.pkl).
- Associa le registrazioni ECoG ai rapporti sui sintomi che si sono verificati in un intervallo di tempo che va da 5 minuti prima a 5 minuti dopo l'avvio del rapporto sui sintomi, utilizzando il campo trial_id nel frame di dati NeuralPower.
- Identificare gli stati dei sintomi (Figura 2)
- Utilizzando Python 3.10, installare i requisiti elencati nel file requirements.txt (cartella supplementare 1) in un nuovo ambiente. Questo può essere fatto usando pip install -r requirements.txt.
- Aprire JOVE-Symptom_State_and_Biomarker_Analysis.ipynb (cartella supplementare 1) usando Jupyter Notebook.
- Verificare che il kernel sia impostato sull'ambiente in cui sono stati installati i requisiti.txt ed eseguire JOVE-Symptom_State_and_Biomarker_Analysis.ipynb.
NOTA: JOVE-Symptom_State_and_Biomarker_Analysis.ipynb calcola la somiglianza statistica tra i punteggi nei sondaggi sui pazienti utilizzando la metrica di somiglianza del coseno, che varia da 0 (nessuna somiglianza) a 1 (identico) e costruisce un grafico dello stato dei sintomi aggregando i valori di somiglianza in tutte le possibili coppie di segnalazioni di sintomi dei pazienti a casa. Le caratteristiche di potenza spettrale per ogni stato sintomatico sono calcolate aggregando i profili di potenza spettrale associati a ciascuno stato sintomatico dedotto; questa procedura produce una distribuzione dei profili di potenza spettrale legati a ciascuno stato del sintomo (Figura 3).
- Negli scenari in cui vengono identificati più di due stati sintomatici, le distribuzioni di potenza spettrale corrispondenti allo stato sintomatico più grave e allo stato sintomatico meno grave vengono confrontate statisticamente.
- Utilizzare un test t di permutazione basato su cluster per identificare le frequenze spettrali in cui la potenza spettrale dello stato dei sintomi gravi è significativamente maggiore della potenza spettrale dello stato dei sintomi meno gravi. L'intervallo di frequenze spettrali contigue che differenziano gli stati dei sintomi è considerato come un singolo biomarcatore candidato.
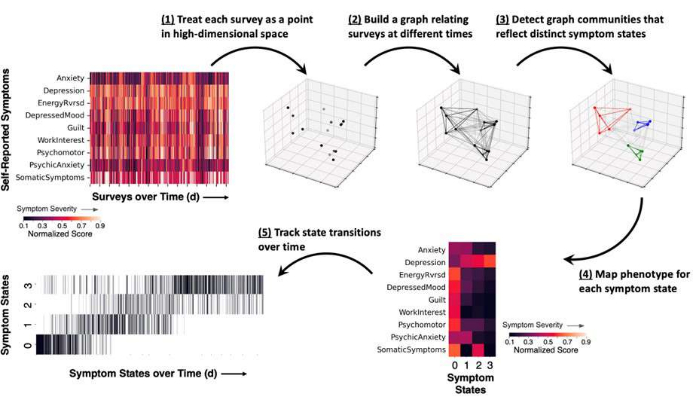
Figura 2: Schema dell'approccio metodologico per la misurazione degli stati dei sintomi, che mostra i risultati di un esempio rappresentativo. Vengono ottenuti sondaggi auto-riferiti dai pazienti e i punteggi dettagliati dei sintomi vengono normalizzati in un intervallo compreso tra 0 e 1 (i colori più scuri riflettono una minore gravità dei sintomi e i colori più luminosi riflettono una maggiore gravità dei sintomi). (1) Ogni indagine completata rappresenta un'istantanea nel tempo dei sintomi del paziente ed è rappresentata come un punto (nero) nello spazio ad alta dimensionalità. (2) I punti temporali sono collegati tra loro in un grafico di indagine sui sintomi, che mette in relazione la somiglianza del coseno tra i rapporti di indagine (linee tra i punti). (3) Il rilevamento della comunità del grafo assegna ogni punto temporale a una comunità o a uno stato di sintomo (punti e linee colorati) in base al modello di connessioni del grafo. (4) I punteggi di gravità dei sintomi sono mediati in base all'assegnazione dello stato e forniscono un fenotipo generale dei sintomi per ogni stato. (5) L'occorrenza di ogni stato può essere tracciata nel tempo come grafico raster (le linee verticali riflettono un rapporto sui sintomi assegnato a uno stato). Fare clic qui per visualizzare una versione più grande di questa figura.
5. Programmazione delle impostazioni del rilevatore del dispositivo
- Utilizzando il programmatore, accedere al PDMS e selezionare il paziente, la programmazione e il rilevamento delle modifiche corretti.
- In base al biomarcatore personalizzato selezionato, selezionare il canale corretto per rilevare l'attività.
- Quando si crea un pattern per la prima volta, selezionare prima un ECoG facendo clic su uno di quelli mostrati di seguito, un canale scelto da quell'ECoG e un periodo di tempo evidenziato.
- Quando si crea un pattern da uno preesistente, modificare il canale facendo clic su Pattern e selezionando il pulsante Cambia canale .
- Per Rileva, selezionare Attività ritmica, che connota un rilevatore passa-banda.
- Fai clic su Altri controlli e Impostazioni adv. Selezionare la frequenza minima e la frequenza massima desiderate. Assicurarsi che le impostazioni siano le seguenti: Passa banda: Attivato; Lunghezza linea: Off; Zona: Spento; Logica di inversione: non invertita.
- Programmare l'ampiezza minima e la durata minima per il rilevatore. Iniziare con un'ampiezza minima dello 0,8% e una durata minima di 0,64 s (equivalente a una soglia passa-banda di cinque e a una dimensione della finestra di analisi di rilevamento di 1280 ms).
NOTA: L'ampiezza minima è una percentuale dell'ampiezza totale del segnale che l'attività rilevata deve superare. Solo le ampiezze superiori a questa soglia possono essere utilizzate per il rilevamento. La durata minima è la durata del segnale ad alta ampiezza che deve essere sostenuto. Questo viene monitorato come conteggio di intervalli di tempo a durata fissa. In particolare, x intervalli di tempo di y 128 ms devono soddisfare questi criteri, dove x è Soglia passa-banda e y è [Rileva dimensione finestra analisi/128], come visualizzato in Parametri tecnici. Un episodio (cioè l'attivazione del rilevatore) deve essere terminato prima che possa verificarsi un successivo innesco. Alcune impostazioni potrebbero essere troppo sensibili e comportare la permanenza in un episodio a tempo indeterminato, impedendo così i trigger successivi. - Una volta selezionate tutte le impostazioni del rilevatore, fare clic su Fine per chiudere tutte le finestre di programmazione.
NOTA: È possibile programmare più rilevatori; il rilevamento può essere attivato in base alla logica AND/OR tra questi rilevatori. Iniziare con un rilevatore per comprenderne il comportamento prima di introdurne un secondo. - Con la bacchetta posizionata sull'INS del paziente, selezionare Review & Program e fare clic sui messaggi di conferma per inizializzare l'impostazione del rilevatore.
6. Impostazioni del rilevatore del dispositivo di titolazione
- Dopo che il rilevatore del dispositivo è stato programmato e inizializzato sul dispositivo, eseguire registrazioni di prova per valutare se la sensibilità del rilevatore deve essere regolata per ottenere la frequenza di attivazione desiderata. Ciò può essere ottenuto utilizzando gli ECoG in tempo reale o il rapporto dell'interrogatorio. Le regolazioni della sensibilità del rivelatore sono determinate empiricamente in base ai rapporti sui sintomi del paziente, agli effetti collaterali e agli esiti. Questi aggiustamenti possono essere necessari durante il corso del trattamento. Al giorno, 30 minuti di stimolazione possono essere utilizzati come punto di partenza conservativo per valutare l'efficacia clinica, preservando al contempo la durata della batteria.
- ECoG in tempo reale
- Con la bacchetta posizionata sull'INS del paziente, selezionare Live ECOGs sul programmatore.
- Durante la registrazione dal vivo, contare il numero di rilevamenti che si verificano per la durata della registrazione. Ciò fornisce un'indicazione della frequenza con cui il rilevatore si attiverà.
NOTA: Alcuni rilevatori possono dipendere dallo stato, in particolare i rilevatori impostati su basse frequenze (ad esempio, più attivi durante i periodi di sonno o sonnolenza). Pertanto, le registrazioni dal vivo hanno limitazioni per stimare la frequenza con cui un rilevatore può attivarsi. Le registrazioni dal vivo possono anche soffrire di interferenze elettromagnetiche (ad es. rumore di linea) o di un cattivo posizionamento della bacchetta.
- Rapporto dell'interrogatorio
- Minuti o ore dopo aver impostato il rilevatore, posizionare la bacchetta sull'INS del paziente per interrogare il dispositivo.
- Nel PDMS, passare a Attività, selezionare Elenco eventi e fare clic su Interrogazione iniziale dal momento della registrazione. La tabella in basso fornisce un elenco, con gli orari, di tutti gli eventi di rilevamento. Questo documento può essere esportato in formato pdf e analizzato per la quantificazione.
- In base al numero di rilevamenti per unità di tempo registrato rispetto alla densità di stimolazione desiderata, regolare la durata del rilevatore e i parametri di ampiezza, se necessario. Assicurarsi di fare clic su Review & Program (Revisione e programma) dopo ogni serie di modifiche per inizializzarle sull'INS del paziente.
7. Programmazione delle impostazioni di stimolazione del dispositivo
- Utilizzando il programmatore, accedere al PDMS e selezionare il paziente corretto, la programmazione e la stimolazione delle modifiche.
- Selezionare i contatti del conduttore o il Can (INS) desiderato come anodo e catodo. Selezionare la corrente di stimolazione, l'ampiezza dell'impulso, la durata e la frequenza desiderate.
NOTA: È possibile programmare fino a cinque terapie di stimolazione; Ogni terapia comprende due raffiche di stimolazione, che possono essere programmate per essere uguali o diverse. Un determinato trigger del rivelatore può portare a un numero variabile di terapie di stimolazione, a seconda della durata prolungata dell'episodio. Programmare solo la terapia 1, con entrambi i burst che hanno gli stessi parametri, il che porterà a una durata costante della stimolazione ogni volta che viene attivato il rilevatore. In questa configurazione, la durata totale della stimolazione erogata quando il rilevatore viene attivato sarà la somma di Stim 1 Burst 1 e Stim 1 Burst 2. Se vengono programmate e somministrate più terapie, è possibile somministrare un massimo di cinque terapie durante un determinato episodio. L'episodio deve essere terminato e deve essere attivato un nuovo episodio affinché la stimolazione successiva possa essere erogata. - Se si desidera limitare la quantità totale di stimolazione erogata al giorno, selezionare un valore per Limite di terapia al giorno e Tempo di ripristino del limite di terapia.
NOTA: Il fuso orario di ripristino del limite di terapia è impostato sul centro principale del paziente. Se i pazienti si sono trasferiti, questo potrebbe essere diverso dal fuso orario di casa del paziente. - In particolare, se non si desidera alcuna stimolazione notturna, impostare il limite di terapia al giorno e il tempo di ripristino del limite di terapia in modo che il rilevatore raggiunga il limite di terapia tra il tempo di ripristino e l'ora di coricarsi del paziente.
- Con la bacchetta posizionata sull'INS del paziente, selezionare Revisione e programma e fare clic sui messaggi di conferma per inizializzare le impostazioni di stimolazione.
Risultati
I dati raccolti e presentati qui provengono da un singolo paziente con derivazioni a quattro canali impiantate nella corteccia orbitofrontale destra (OFC) e nel cingolato subgenuale destro (SGC) (Figura 1). Per l'OFC è stato utilizzato un elettrocatetere con passo da centro a centro di 10 mm per mirare sia all'aspetto mediale che a quello laterale, mentre per l'SGC è stato utilizzato un elettrocatetere con passo di 3,5 mm al fine di avere una copertura più concentrata nello spazio. Quattr...
Discussione
La stimolazione cerebrale profonda è diventata una terapia consolidata per il morbo di Parkinson, il tremore essenziale, la distonia e l'epilessia ed è attivamente studiata in numerose altre condizioni neuropsichiatriche26,27,28,29. La stragrande maggioranza della DBS viene erogata in modalità ad anello aperto, in cui la stimolazione viene erogata continuamente. Per i sintomi di natura paros...
Divulgazioni
ADK fornisce consulenza per Eisai, Evecxia Therapeutics, Ferring Pharmaceuticals, Galderma, Harmony Biosciences, Idorsia, Jazz Pharmaceuticals, Janssen Pharmaceuticals, Merck, Neurocrine Biosciences, Pernix Pharma, Sage Therapeutics, Takeda Pharmaceutical Company, Big Health, Millennium Pharmaceuticals, Otsuka Pharmaceutical e Neurawell Therapeutics. ADK riconosce il supporto di Janssen Pharmaceuticals, Jazz Pharmaceuticals, Axsome Therapeutics (n. AXS-05-301) e rivelano i biosensori. KWS fa parte del comitato consultivo di Nesos. UCSF e EFC hanno brevetti relativi alla stimolazione cerebrale per il trattamento dei disturbi neuropsichiatrici. Gli altri autori dichiarano di non avere interessi contrastanti.
Riconoscimenti
Questo lavoro è stato sostenuto dal Ray and Dagmar Dolby Family Fund attraverso il Dipartimento di Psichiatria dell'UCSF (KKS, ANK, NS, JF, VRR, KWS, EFC, ADK), da un premio del National Institutes of Health n. K23NS110962 (KWS), borsa di studio NARSAD Young Investigator della Brain & Behavior Research Foundation (KWS) e 1907 Trailblazer Award (KWS).
Materiali
| Name | Company | Catalog Number | Comments |
| Depth Lead | Neuropace | DL-330-3.5 | 30 cm length, 3.5 mm contact spacing |
| Depth Lead | Neuropace | DL-330-10 | 30 cm length, 10 mm contact spacing |
| Depth Lead | Neuropace | DL-344-3.5 | 44 cm length, 3.5 mm contact spacing |
| Depth Lead | Neuropace | DL-344-10 | 44 cm length, 10 mm contact spacing |
| Hat with velcro | Self-assembled | NA | Optional |
| Jupyter Notebook | Project Jupyter | NA | |
| Magnet | Neuropace | M-01 | |
| Programmer | Neuropace | PGM-300 | Clinician tablet |
| Python 3.10 | Python | NA | |
| Remote Monitor | Neuropace | 5000 | Patient laptop |
| Responsive Neurostimulation System (RNS) | Neuropace | RNS-320 | |
| Wand | Neuropace | W-02 |
Riferimenti
- Kaiser, R. H., Andrews-Hanna, J. R., Wager, T. D., Pizzagalli, D. A. Large-scale network dysfunction in major depressive disorder: A meta-analysis of resting-state functional connectivity. JAMA Psychiatry. 72 (6), 603-611 (2015).
- Goldstein-Piekarski, A. N., et al. Mapping neural circuit biotypes to symptoms and behavioral dimensions of depression and anxiety. Biological Psychiatry. 91 (6), 561-571 (2022).
- Williams, L. M. Precision psychiatry: a neural circuit taxonomy for depression and anxiety. The Lancet Psychiatry. 3 (5), 472-480 (2016).
- Ionescu, D. F., Rosenbaum, J. F., Alpert, J. E. Pharmacological approaches to the challenge of treatment-resistant depression. Dialogues in Clinical Neuroscience. 17 (2), 111-126 (2015).
- Mayberg, H. S., et al. Deep brain stimulation for treatment-resistant depression. Neuron. 45 (5), 651-660 (2005).
- Kennedy, S. H., et al. Deep brain stimulation for treatment-resistant depression: follow-up after 3 to 6 years. The American Journal of Psychiatry. 168 (5), 502-510 (2011).
- Holtzheimer, P. E., et al. Subcallosal cingulate deep brain stimulation for treatment-resistant depression: a multisite, randomised, sham-controlled trial. The Lancet Psychiatry. 4 (11), 839-849 (2017).
- Dougherty, D. D., et al. A randomized sham-controlled trial of deep brain stimulation of the ventral capsule/ventral striatum for chronic treatment-resistant depression. Biological Psychiatry. 78 (4), 240-248 (2015).
- Morishita, T., Fayad, S. M., Higuchi, M., Nestor, K. A., Foote, K. D. Deep brain stimulation for treatment-resistant depression: systematic review of clinical outcomes. Neurotherapeutics. 11 (3), 475-484 (2014).
- Lo, M. -. C., Widge, A. S. Closed-loop neuromodulation systems: next-generation treatments for psychiatric illness. International Review of Psychiatry. 29 (2), 191-204 (2017).
- Hoang, K. B., Cassar, I. R., Grill, W. M., Turner, D. A. Biomarkers and stimulation algorithms for adaptive brain stimulation. Frontiers in Neuroscience. 11, 564 (2017).
- Little, S., et al. Adaptive deep brain stimulation in advanced Parkinson disease. Annals of Neurology. 74 (3), 449-457 (2013).
- Jarosiewicz, B., Morrell, M. The RNS system: brain-responsive neurostimulation for the treatment of epilepsy. Expert Review of Medical Devices. 18 (2), 129-138 (2021).
- Scangos, K. W., et al. Closed-loop neuromodulation in an individual with treatment-resistant depression. Nature Medicine. 27 (10), 1696-1700 (2021).
- Cagle, J. N., et al. Embedded human closed-loop deep brain stimulation for Tourette syndrome: a nonrandomized controlled trial. JAMA Neurology. 79 (10), 1064-1068 (2022).
- He, S., et al. Closed-loop deep brain stimulation for essential tremor based on thalamic local field potentials. Movement Disorders. 36 (4), 863-873 (2021).
- Drysdale, A. T., et al. Resting-state connectivity biomarkers define neurophysiological subtypes of depression. Nature Medicine. 23 (1), 28-38 (2017).
- Siddiqi, S. H., et al. Brain stimulation and brain lesions converge on common causal circuits in neuropsychiatric disease. Nature Human Behaviour. 5 (12), 1707-1716 (2021).
- Ahearn, E. P. The use of visual analog scales in mood disorders: A critical review. Journal of Psychiatric Research. 31 (5), 569-579 (1997).
- Bech, P., et al. The Hamilton depression scale. Evaluation of objectivity using logistic models. Acta Psychiatrica Scandinavica. 63 (3), 290-299 (1981).
- Khambhati, A. N., Sizemore, A. E., Betzel, R. F., Bassett, D. S. Modeling and interpreting mesoscale network dynamics. NeuroImage. 180, 337-349 (2018).
- Zamani Esfahlani, F., Bertolero, M. A., Bassett, D. S., Betzel, R. F. Space-independent community and hub structure of functional brain networks. NeuroImage. 211, 116612 (2020).
- Kleen, J. K., Rao, V. R. Managing neurostimulation for epilepsy. Deep Brain Stimulation Management. , 177-197 (2022).
- Krucoff, M. O., Wozny, T. A., Lee, A. T., Rao, V. R., Chang, E. F. Operative technique and lessons learned from surgical implantation of the NeuroPace Responsive Neurostimulation® system in 57 consecutive patients. Operative Neurosurgery. 20 (2), E98-E109 (2021).
- Harris, P. A., et al. The REDCap consortium: Building an international community of software platform partners. Journal of Biomedical Informatics. 95, 103208 (2019).
- Krauss, J. K., et al. Technology of deep brain stimulation: current status and future directions. Nature Reviews Neurology. 17 (2), 75-87 (2021).
- Dougherty, D. D. Deep brain stimulation: clinical applications. The Psychiatric Clinics of North America. 41 (3), 385-394 (2018).
- Drobisz, D., Damborská, A. Deep brain stimulation targets for treating depression. Behavioural Brain Research. 359, 266-273 (2019).
- Lee, D. J., Lozano, C. S., Dallapiazza, R. F., Lozano, A. M. Current and future directions of deep brain stimulation for neurological and psychiatric disorders. Journal of Neurosurgery. 131 (2), 333-342 (2019).
- Sun, F. T., Morrell, M. J. Closed-loop neurostimulation: the clinical experience. Neurotherapeutics. 11 (3), 553-563 (2014).
- Malone, D. A., et al. Deep brain stimulation of the ventral capsule/ventral striatum for treatment-resistant depression. Biological Psychiatry. 65 (4), 267-275 (2009).
- Zuo, X. -. N., Xu, T., Milham, M. P. Harnessing reliability for neuroscience research. Nature Human Behaviour. 3 (8), 768-771 (2019).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneEsplora altri articoli
This article has been published
Video Coming Soon