Zum Anzeigen dieser Inhalte ist ein JoVE-Abonnement erforderlich. Melden Sie sich an oder starten Sie Ihre kostenlose Testversion.
Method Article
Stressinduzierte Antibiotika-Anfälligkeitstests auf einem Chip
In diesem Artikel
Zusammenfassung
Wir haben eine mikrofluidische Plattform für schnelle Antibiotika-Empfindlichkeitstests entwickelt. Flüssigkeit wird mit hohen Geschwindigkeiten über Bakterien geleitet, die auf dem Boden eines mikrofluidischen Kanals immobilisiert werden. In Gegenwart von Stress und Antibiotika sterben anfällige Bakterienstämme schnell ab. Resistente Bakterien können diese belastenden Bedingungen jedoch überleben.
Zusammenfassung
Wir haben eine schnelle mikrofluidische Methode für Antibiotika-Empfindlichkeitstests in einer stressbasierten Umgebung entwickelt. Flüssigkeit wird mit hohen Geschwindigkeiten über Bakterien geleitet, die auf dem Boden eines mikrofluidischen Kanals immobilisiert werden. In Gegenwart von Stress und Antibiotika sterben anfällige Bakterienstämme schnell ab. Resistente Bakterien überleben diese belastenden Bedingungen jedoch. Die Hypothese hinter dieser Methode ist neu: Die Stressaktivierung biochemischer Wege, die Ziele von Antibiotika sind, kann Antibiotika-Empfindlichkeitstests beschleunigen. Im Vergleich zu Standard-Antibiotika-Empfindlichkeitstestmethoden wird der ratenbegrenzende Schritt - das Bakterienwachstum - bei der Anwendung von Antibiotika weggelassen. Die technische Umsetzung der Methode erfolgt in einer Kombination aus Standardtechniken und innovativen Ansätzen. Zu den Standardbestandteilen der Methode gehören bakterielle Kulturprotokolle, die Definition mikrofluidischer Kanäle in Polydimethylsiloxan (PDMS), die Überwachung der Zelllebensfähigkeit mit Fluoreszenz und die Batch-Bildverarbeitung für die Bakterienzählung. Innovative Teile der Methode sind in der Verwendung von Kulturmedienfluss für die mechanische Belastung Anwendung, Verwendung von Enzymen zu beschädigen, aber nicht töten die Bakterien, und die Verwendung von Mikroarray Substrate für die bakterielle Befestigung. Die entwickelte Plattform kann in der Entwicklung und Erprobung von antibiotika- und nichtantibiotikant verwandten Arzneimitteln eingesetzt werden. Im Vergleich zu den Standard-Bakteriensuspensionsexperimenten kann die Wirkung des Medikaments über kontrollierte Zeiträume wiederholt ein- und ausgeschaltet werden. Eine wiederholte Beobachtung der gleichen Bakterienpopulation ist im Laufe desselben Experiments möglich.
Einleitung
Der Anstieg der bakteriellen Resistenz verstärkt die Notwendigkeit für schnelle Phänotyp-basierte Antibiotika-Anfälligkeitstests, um unsere Medikamente der letzten Instanz zu schützen. Standard-Empfindlichkeitstests basieren auf bakteriellen Wachstumshemmungen in Gegenwart von Antibiotika, die mehrere (8-24) Stunden dauern. Wir haben einen neuartigen Antibiotika-Anfälligkeitstest auf einer mikrofluidischen Plattform entwickelt, der auf der Stressaktivierung biosynthetischer Wege beruht, um die Wirkung von Antibiotika zu beschleunigen.
Antibiotika-Empfindlichkeitstests im mikrofluidischen Maßstab tragen den Vorteil einer effektiven Probenverwendung, da sie eine geringe Anzahl von Bakterien erfordern. Zusätzlich können mikrofluidische Geräte multiplexiert werden, um mehrere Proben unter mehreren Bedingungen zu testen1,2. Kürzlich wurde eine Reihe von mikrofluidischen Methoden für Antibiotika-Anfälligkeitstests berichtet3-9. Bei diesen Methoden werden Bakterien innerhalb von Nano- und Picolitertröpfchen3,7, im vollen Volumen des mikrofluidischen Kanals4-6,8oder als einzelne Bakterien elektrisch lokalisiert auf der unteren Oberfläche desKanals 9. Obwohl diese Tests in mikrofluidischen Kanälen durchgeführt werden, überwachen sie alle das mikrobielle Wachstum in Gegenwart und Fehlen von Antibiotika, die traditionellen Methoden ähneln. Wachstumsmessungen werden über optische Dichte, pH-empfindliche Farbstoffe oder helle Feld-/Phasenkontrast- oder Fluoreszenzbilder durchgeführt. Obwohl einige dieser Tests schneller als herkömmliche Methoden sind, erkennen sie jeweils passiv Antibiotikaresistenzen. Mit anderen Worten, diese Methoden erfordern immer noch den Benutzer auf bakterielles Wachstum als das endgültige Auslesen warten.
Im Gegensatz dazu haben wir eine Methode entwickelt, die eine Kombination aus Scher- und enzymatischem Stress verwendet, um antibiotikaempfindliche biochemische Wege zu aktivieren10. Die Ausfechtung der gestressten Bakterien mit diesen Antibiotika schafft einen schnelleren Anfälligkeitstest. Bakterien, die gegen das Antibiotikum resistent sind, sind in der Lage, den stressigen Bedingungen zu widerstehen. Anfällige Bakterien hingegen werden durch die kombinierten Spannungen schnell abgetötet. Der Prozentsatz des Zelltodes nach einer Stunde, gemessen durch Mikroskopie mit einem fluoreszierenden Totzellfleck, definiert den Phänotyp der Bakterien (resistent vs. anfällig).
Für eine erfolgreiche Umsetzung unserer Methode müssen Bakterien auf der untersten Oberfläche des mikrofluidischen Kanals immobilisiert werden. Auf diese Weise können Bakterien verschiedenen Belastungen ausgesetzt und gleichzeitig unter dem Mikroskop in einer einzigen Ebene abgebildet werden. Zur Immobilisierung von Bakterien wird ein beschichteter Mikroskopglasschlitten eingesetzt. Der Schlitten wird vom Hersteller mit Epoxidgruppen für unspezifische Proteinbindung vorbeschichtet. Die unspezifische Bindung dieser Epoxide an bakterielle Oberflächenproteine bindet die Bakterien kovalent an die Gleitoberfläche.
Stämme werden unter identischen Bedingungen (Scherung + enzymatische Belastung) in Abwesenheit (Kontrolle) und Vorhandensein (Experiment) von Antibiotikum getestet. Phasenkontrast- und Fluoreszenzmikroskopbilder jedes Kanals werden automatisch alle zwei Minuten für eine Stunde aufgenommen. Resistenzbezeichnungen werden dann durch Vergleich des Prozentsatzes der abgestorbenen Bakterien im Versuchskanal mit denen im Kontrollkanal gemacht. Nach einer Stunde gilt eine Stichprobe mit einem Zelltodprozentsatz von mehr als 1 % als anfällig, während weniger als 0,5 % des Todes auf Resistenz hindeuten. Prozentsätze, die zwischen diesen beiden Cut-offs liegen, gelten als unbestimmt, und die Probe muss erneut getestet werden.
Mikrofluidische Kanäle sind in PDMS definiert, das ein Material der Wahl für mikrofluidische Geräteist 11. PDMS ist optisch transparent in einer Vielzahl von Wellenlängen, biokompatibel, inert, gasdurchlässig und hat eine geringe Durchlässigkeit gegenüber Flüssigkeiten; daher ist es gut für diese Experimente geeignet.
Mechanische/Scherspannung entsteht durch den Fluss von Raumtemperaturmedien über die immobilisierten Bakterien. (Hinweis: Eine Erwärmung der Medien auf 37 °C hat keine signifikanten Auswirkungen auf das Assay-Ergebnis.) Automatisierte Spritzenpumpen zwingen Medien (mit totem Zellfleck +/- Antibiotikum sowie optionalen enzymatischen Stressoren) durch die mikrofluidischen Kanäle (200 x 400 m) bei einer Durchflussrate von 1 ml/min, um 6,25 kPa Scherkraft oder eine Scherrate von 6.000 sec-1zu geben. Diese Rate entspricht oder übertrifft zuvor untersuchte Scherspannungen auf Staphylokokken.
Das Enzym, Lysostaphin, wurde für Vorversuche ausgewählt, weil es direkte Schäden an der Staphylococcus-Zellwand verursacht. Die Konzentration von Lysostaphin (0,7 ng/ml) reichte aus, um bakterielle Zellwandschäden zu verursachen, aber nicht ausreichend, um im Zeitrahmen des Experiments einen bakteriellen Zelltod ohne Antibiotikum zu verursachen. Lysostaphin ist nicht für die korrekte Bezeichnung der bakteriellen Anfälligkeit erforderlich, aber es erhöht das Ergebnis, was zu einem erhöhten Zelltod in anfälligen Stämmen führt. Im Gegensatz dazu ist Scherspannung entscheidend für die Assay-Funktion. Wenn Methicillin-empfindliche Staphylococcus aureus-Stämme ohne Durchfluss mit Lysostaphin und Oxacillin behandelt werden, wird im Laufe des Experiments kein Zelltod aufgezeichnet.
Die Zelllebensfähigkeit wird mit einem fluoreszierenden toten Zellfleck12überwacht. Die Auswahl des Farbstoffs beruhte auf seiner Fähigkeit, nur geschädigte Zellen selektiv zu färben, seine Nichttoxizität gegenüber lebenden Zellen und seine niedrige Hintergrundfluoreszenz, die seine direkte Zugabe zu den Zellmedien ohne zusätzliche Schritte ermöglichte. Die Auswahl einer fluoreszierenden Farbstoffkonzentration von 0,25 m sollte während einer Expositionszeit von 1,6 Sek. gegenüber Fluoreszenzerregungslicht akzeptable Signalwerte erreichen.
Das Beta-Lactam, Oxacillin, wurde in unseren Vorstudien verwendet. Methicillin-resistente S. aureus (MRSA) Arten sind resistent gegen Oxacillin und zeigen keinen nennenswerten Zelltod im Zeitrahmen des Experiments. In den Vorstudien wurde die Konzentration von 50 g/ml ermittelt. Niedrigere Konzentrationen von Antibiotika ergaben eine geringere Trennung zwischen resistenten und anfälligen Stämmen, während höhere Konzentrationen keinen nennenswerten Unterschied in den experimentellen Ergebnissen verursachten.
Wir haben bereits über die erfolgreiche Entwicklung eines Tests berichtet, der mechanische und enzymatische Spannungen kombiniert, die die bakterielle Zellwand13 direkt mit einem Antibiotikum beeinflussen, das die Zellwandbiosynthese hemmt14,15. Diese Proof-of-Prinzip-Experimente wurden auf einer Gruppe von MRSA und Methicillin-sensitiven S. aureus (MSSA) durchgeführt. Bei der Auswahl der richtigen experimentellen Parameter sollte unsere Methode jedoch auf mehrere Bakterienarten und mehrere Klassen von Antibiotika anwendbar sein.
Protokoll
1. Erstellen der PDMS-Schicht (Abbildung 1)
- PDMS und Härtungsmittel im Verhältnis 10:1 kräftig mischen. Um Blasen zu entfernen, entgasen Sie das viskose Gemisch in einer Vakuumkammer für 1 Stunde bei Raumtemperatur.
- Auf einer Skala, gießen Sie das PDMS langsam über die Aluminiumform. Gießen Sie aus der Mitte und halten Sie die Form nivelliert. Achten Sie darauf, die Stifte unbedeckt zu lassen. Hören Sie auf zu gießen, sobald das Zielgewicht erreicht ist.
Unsere Form benötigt 4 g PDMS und 0,4 g Aushärtungsreagenz. - Die Form in einem Ofen nivellieren und bei 37 °C über Nacht aushärten.
Alternative Aushärtungszeiten sind 2 Stunden bei 60 °C oder 1 Stunde bei 90 °C. - Sezieren Sie die ausgehärtete PDMS-Schicht entlang der Kante der Form und schälen Sie sie vorsichtig von der Formoberfläche mit einem Paar Zangen ab. Reinigen Sie die Formoberfläche mit 70% Ethanol und einer Q-Spitze.
2. Montieren Sie die Durchflusszelle gemäß Abbildung 2
Die Standardmontage von PDMS mit Glasschlitten erfolgt durch Sauerstoffplasmabehandlung beider Oberflächen, was eine leckagefreie Verklebung zwischen PDMS und Mikroskopglasschlitten gewährleistet. Im vorgestellten Protokoll würde die Plasmabehandlung die chemische Beschichtung auf dem Glasschlitten zerstören. Daher ist der Schlitten druckversiegelt und nicht mit Plasma behandelt.
- Legen Sie das Glasfenster in die Fließzellentasche.
- Legen Sie einen beschichteten Glasschlitten über das Glasfenster in der Tasche der Durchflusszelle mit der aktiven Seite nach oben, und legen Sie die PDMS-Schicht mit Nachteilen darauf. Platzieren Sie den PDMS-Schlitten so, dass die Kanaleingänge an den Durchgangslöchern in der Metallplatte ausgerichtet sind. Drücken Sie die Luft vorsichtig zwischen den Schichten.
- Drehen Sie die PDMS/Glasschiebegruppe so, dass das PDMS auf das Glasfenster zeigt. Überlappen Sie die PDMS-Kanaleingänge mit den Durchgangslöchern in der Metallplatte.
- Legen Sie die Druckplatte oben und ziehen Sie die Schrauben fest.
- Stellen Sie die montierte Durchflusszelle unter das Mikroskop. Stellen Sie die Mikroskopvergrößerung auf 60X ein und richten Sie die Kanalpositionen voraus.
3. Bereiten Sie Log Phase Bakterien
- Tag vor dem Experiment: Impfen Sie 50 ml Mueller Hinton Brühe mit 2% NaCl (MH2) mit einer Bakterienkolonie. Bei 250 Umdrehungen bei 37 °C über Nacht schütteln.
Ein oder zwei Bakterienstämme können in einem Experiment für die beschriebene Einrichtung untersucht werden. - Vor dem Experiment: Mischen Sie 50 l über Nacht Bakterienkultur in 50 ml MH2-Medien. Schütteln Sie bei 250 Rpm für 3 Stunden bei 37 °C, um sicherzustellen, dass sich die Bakterien in der Log-Phase befinden.
4. Erwärmen Sie die experimentellen Lösungskomponenten mindestens 10 Minuten, bevor sie benötigt werden
- Den Fluoreszenzfarbstoff (5 mM Vorrat) und Lysostaphin (10 g/ml Vorrat) bei Raumtemperatur auftauen.
- Das Oxacillinpulver auf Raumtemperatur erwärmen.
5. Bereiten und laden Sie die bakterielle Suspension
- Nach dem Ende der 3-stündigen Subkultur: Nehmen Sie 10 ml Bakterienkultur und Zentrifuge bei 1.650 x g für 2 min.
- Entfernen Sie den Überstand und setzen Sie Bakterien in 1 ml frischen MH2-Medien wieder aus.
- Befestigen Sie eine kurze Schlauchlänge an einer 1 ml Luer-Sperrspritze. Spülen Sie den Spritzenschlauch mit 1 ml Medien. Lassen Sie ein wenig Medien in den Schläuchen, um Luftblasen beim Ziehen in der bakteriellen Suspension zu vermeiden.
- 0,7 ml Bakterien Typ 1 in die Spritze geben. Füllen Sie zwei Kanäle der Durchflusszelle mit Bakterien Typ 1. Achten Sie darauf, dass die Flüssigkeit auf der anderen Seite des Kanals nach caerscheint. 150 l.
Die Transparenz des Kanals ändert sich, da er mit Bakterien gefüllt ist. - Wenn Sie mit mehreren Bakterientypen experimentieren, wiederholen Sie das Belastungsverfahren für Bakterien Typ 2 in die beiden verbleibenden Kanäle der Durchflusszelle.
- Legen Sie die Durchflusszelle 45 min bei 37 °C in den Inkubator, um eine bakterielle Absetzung und Befestigung an der Gleitfläche zu ermöglichen.
6. Vorbereiten und Laden der experimentellen Lösungen
- Bereiten Sie 140 l 0,5 mM Fluoreszenzfarbstofflösung vor, indem Sie 14 l Fluoreszenzfarbstoff (5 mM) und 126 l MH2-Medien mischen.
- Verdünnen Sie 10 mg Oxacillin in 40 ml MH2-Medien, um eine Endkonzentration von 250 g/ml Oxacillin zu erhalten.
- Bereiten Sie 130 ml Kontrolllösung mit Endkonzentrationen von 0,25 m Fluoreszenzfarbstoff und 0,7 ng/ml Lysostaphin vor. Mischen Sie dazu 65 l Fluoreszenzfarbstoff (0,5 mM), 9,12 l Lysostaphin-Bestand (10 g/ml) und 130 ml MH2-Medien.
- Bereiten Sie 130 ml Antibiotikumlösung mit Endkonzentrationen von 0,25 m Fluoreszenzfarbstoff, 0,7 ng/ml Lysostaphin und 50 g/ml Oxacillin vor. Mischen Sie dazu 65 l Fluoreszenzfarbstoff (0,5 mM), 9,12 l Lysostaphin-Bestand (10 g/ml), 26 ml Oxacillin (250 g/ml) und 104 ml MH2-Medien.
- Füllen Sie zwei 60 ml Spritzen mit Kontrolllösung und zwei 60 ml Spritzen mit Antibiotikum. Bewahren Sie Lösungen in Aluminiumfolie ein, um einen lichtbedingten Abbau der Reagenzien zu vermeiden.
Überfüllen Sie die Spritzen, um den Verlust durch Spülung der Schläuche zu berücksichtigen. - Entfernen Sie Luftblasen aus den Spritzen durch Streichen. Mit der experimentellen Lösung an der Spitze anbringen und füllen.
- Spritzen auf die Pumpe montieren. Legen Sie die Spritze zuerst mit dem kleinsten Volumen, dann verriegeln Sie die Kolbenposition. Passen Sie den Rest der Spritzen auf die Pumpe und drücken Sie ihre Kolben nach Bedarf.
- Stellen Sie die Pumpendrehzahl auf 1 ml/min und das Pumpenvolumen auf 60 ml ein. Machen Sie eine Spülung mit der Pumpe, bis ein stetiger Flüssigkeitsstrom von allen Spritzen aus gesehen wird.
7. Richten Sie die Durchflusszelle unter dem Mikroskop ein
- Entfernen Sie die Durchflusszelle aus der Zentrifuge und montieren Sie sie auf die Mikroskopstufe (Abbildung 3).
- Verbinden Sie Ein-/Ausgangsschläuche mit jedem der Durchflusszellenkanäle (ein Eingang/ein Ausgang pro Kanal).
Das Sammeln der Leistung in vier verschiedene Behälter ermöglicht die Messung einzelner Kanalausgangsvolumina.
8. Führen Sie das 60-Minuten-Experiment
- Überprüfen Sie die vorausgerichteten Positionen aus Schritt 2.5. Wenn das Mikroskop-Sichtfeld nicht auf den Kanal zentriert ist und/oder nicht fokussiert ist, passen Sie die Einstellungen an und speichern Sie die neuen Positionen.
Eine präzise Fokussierung ist aufgrund der hohen Dichte der belasteten Bakterien vor dem Durchflussstart möglicherweise nicht möglich. - Stellen Sie die Phasenkontrasterfassungszeit auf 10 msec und die Fluoreszenzerfassungszeit auf 1.600 msec ein.
- Erhalten Sie Phasenkontrast- und Fluoreszenzbilder für jede Position, bevor Sie den Durchfluss einieren.
Dies gibt eine qualitative Schätzung der geladenen Bakteriendichte. - Starten Sie den Flüssigkeitsfluss und überprüfen Sie sofort, ob das Mikroskop auf die Unterseite der Kanäle fokussiert ist.
- Nehmen Sie Phasenkontrast- und Fluoreszenzbilder der Zielbereiche innerhalb der ersten Minute des Durchflusses.
- Erfassen Sie Bilder alle 2 min nach dem ersten Satz von Bildern, bis 60 min des Durchflusses aufgetreten ist. Bei Bedarf neu fokussieren.
9. Desinfizieren Sie die Durchflusszelle
- Machen Sie eine 10% Bleichlösung in einem Becher (100 ml). 4 x 20 ml Spritzen mit 10 ml der Mischung füllen. Die Spritzen abblasen und an der Durchflusszelle befestigen.
Es dauert 1-2 min, bis die Kanäle von Bakterien frei sind. - Stellen Sie die Pumpendrehzahl auf 1 ml/min und das Pumpenvolumen auf 3 ml ein. Laufen Sie für 3 min.
- 4 x 60 ml Spritzen mit 60 ml DI-Wasser füllen. Die Spritzen abblasen und an der Durchflusszelle befestigen.
- Stellen Sie die Pumpendrehzahl auf 1 ml/min und das Pumpenvolumen auf 30 ml ein. Laufen Sie für 30 min.
- Überwachen Sie die Kanalreinigung unter dem Mikroskop.
- Zerlegen Sie die Durchflusszelle. Entsorgen Sie die verwendete Epoxidfolie. Die Durchflusszellenkomponenten 20 min in DI-Wasser einweichen. Lufttrocken.
10. Analysieren von Bildern und Generieren von Daten
- Zählen Sie die Anzahl der Bakterien in jedem Bild.
Die Open-Access-Software CellProfiler wird verwendet, um Batch-Bildverarbeitung16durchzuführen. Eine Übersicht auf hoher Ebene der CellProfiler-Routine ist in Tabelle 1zusammengefasst. Die Anzahl der Bakterien, die im Phasenkontrastbild (Np) vorhanden sind, gibt die Gesamtzahl der Bakterien an. Die Anzahl der im Fluoreszenzbild (Nf) sichtbaren Bakterien gibt die Anzahl der abgestorbenen Bakterien an. - Berechnen Sie den normalisierten Prozentsatz des bakteriellen Zelltodes als Funktion der Zeit.
- Importieren Sie Nf und Np für einzelne Bilder in die Datenanalysesoftware.
- Berechnen Sie den Anteil der abgestorbenen Bakterien in jedem Kanal zu einem bestimmten Zeitpunkt, der durch den Bruch (Nf / Np) bei t = T gegeben wird.
- Subtrahieren Sie den Anteil der toten Bakterien, die zu Beginn des Experiments vorhanden waren (t = 1 min) sowohl für die Kontrolle als auch für die experimentellen Kanäle.
- Subtrahieren Sie den Anteil der toten Bakterien, die im Steuerkanal vorhanden sind, von dem, der im experimentellen Kanal zu jedem Zeitpunkt vorhanden ist, mit der folgenden Gleichung:
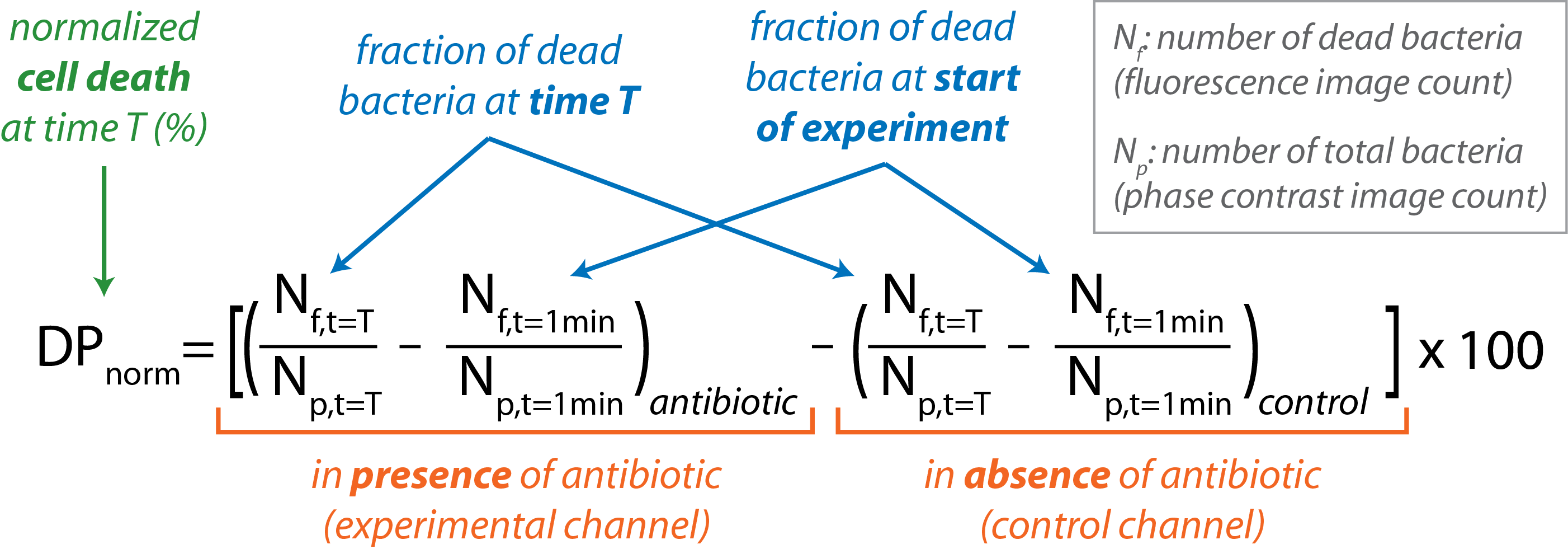
- Graph DPNorm vs. t für den Verlauf des Experiments.
Beachten Sie, dass eine Stichprobe mit einem Zelltodprozentsatz von mehr als 1 % als anfällig gilt, während weniger als 0,5 % des Todes auf Resistenz hindeuten. Prozentsätze, die zwischen diesen beiden Cut-offs liegen, gelten als unbestimmt, und die Probe muss erneut getestet werden. - Verwenden Sie eine Kalkulationstabelle, um Ergebnisse aus verschiedenen Experimenten zusammenzufassen und zu analysieren.
Ergebnisse
Die in Abbildung 4 dargestellten Daten zeigen die Reaktion eines anfälligen Staphylococcus aureus-Stamms im Laufe der Zeit in einem antibiotikahaltigen mikrofluidischen Kanal. Phasenkontrastbilder, die in 1 min und am Ende des 1-Stunden-Experiments aufgenommen wurden, sind in den Abbildungen 4A und Bdargestellt. Die analysierten 1-Stunden-Daten sind in Abbildung 4C mit den rot hervorgehobenen Bakterien (5.828 insgesamt) dargestellt. E...
Diskussion
Das vorgestellte Protokoll wurde in einer Reihe von Experimenten mit methicillin-sensitiven und methicillin-resistenten Staphylococcus aureus Stämmen10validiert und optimiert. Daher sollte dieses Protokoll ohne Änderung direkt auf andere Stämme von S. aureus und anderen Antibiotika mit Wirkmechanismen anwendbar sein, die die bakterielle Zellwandbiosynthese beeinflussen. Andere Bakterientypen als S. aureus können eine Variation der Spannungsparameter erfordern: lösliche (enzymati...
Offenlegungen
Die mikrofluidische Methode ist patentangemeldet: Sauer-Budge A, Sharon A, Kalaschnikow M, Wirz H, Erfinder; Verfahren und Vorrichtung zum schnellen Nachweis von bakteriellen Antibiotikaresistenz/Anfälligkeit Patent PCT/US10/33523.
Danksagungen
Wir danken den Ingenieuren und Studenten des Fraunhofer-Zentrums für Fertigungsinnovation. Für die Unterstützung bei der Entwicklung, Bearbeitung und Automatisierung des experimentellen Systems danken wir Andreas Prinzen, Holger Wirz, Doug Foss, David Chargin und Dr. Sudong Shu. Wir danken Julia Kuckartz, Melanie Zimmermann, Niko Kraetzmar, Tim Gumbel, Josh Villanueva, Minori Shimizu und Katarzyna Kuliga für die Hilfe beim Testen von experimentellen Protokollen und datenerfassung. Wir würdigen Dr. Anne E. Carpenter und Mark-Anthony Bray von der Imaging Platform am Broad Institute of Harvard und MIT für ihre Hilfe bei der Entwicklung der Bildanalyse-Routine in CellProfiler. Das beschriebene Projekt wurde teilweise durch die Auszeichnungen R21AI079474 und 1R01AI101446 vom National Institute of Allergy and Infectious Diseases unterstützt. Der Inhalt liegt allein in der Verantwortung der Autoren und stellt nicht unbedingt die offizielle Meinung des National Institute of Allergy and Infectious Diseases oder der National Institutes of Health dar. Das Projekt wurde auch vom Fraunhofer USA unterstützt.
Materialien
| Name | Company | Catalog Number | Comments |
| SYTOX Green | Invitrogen Corporation | S7020 | Dead cell fluorescence stain |
| Bovine Serum Albumin (BSA) | Sigma Aldrich, Inc | A9418-5G | Used for lysostaphin storage |
| Sodium Acetate | Sigma Aldrich, Inc | S8750-500G | Used for lysostaphin storage |
| Lysostaphin | Cell Sciences | CRL309A | Arrives as 1 mg solid. For storage: Dissolve in 20 mM sodium acetate. Mix with BSA solution to final concentration of 1% BSA and 100 µg/ml lysostaphin for storage |
| Oxacillin salt | Sigma Aldrich, Inc | 28221-1G | Antibiotic |
| Mueller Hinton Broth | Fisher Scientific | DF0757-17-6 | |
| Sodium chloride | Sigma Aldrixh | S3014-500G | 2% added to Mueller-Hilton broth prior to autoclaving |
| 1 ml, Luer-lock syringe | BD (Beckton, Dickinson and Comp.) | 14-823-2F | |
| 2 oz, Luer-lock syringe | BD (Beckton, Dickinson and Comp.) | 309653 - 60 mL | Overfill to ~65 ml |
| Microscope | |||
| Inverted Fluoresccence Microscope Olympus IX-70 | Cambridge Scientific | 9349 | |
| 60X, Fluorescence/Phase contrast objective | Olympus Corp. | LCPlan F1 60x/0.70 Ph2 | |
| Retiga 12-bit monochrome CCD camera | QImaging | RET-4000R-F-M-12-C | |
| Microscope automation | |||
| Shutters phase contrast/fluorescence | PRIOR Scientific | H204/H202 | |
| X/Y Stage | PRIOR Scientific | H107AENN | |
| Focus motor | PRIOR Scientific | H122 | |
| Joystick for XYZ control | PRIOR Scientific | CS152EF | |
| Proscan Controller | PRIOR Scientific | H3-XY2 | |
| Image Acquisition Software | Fraunhofer CMI | ||
| Flow Cell Assembly and PDMS | |||
| Flow Cell | BU Scientific Instruments Facility/Fraunhofer CMI | 3333-1044 | Engineering drawings were produced by Fraunhofer CMI |
| Glass window | Fraunhofer CMI | 3333-1054 | Glass window was cut to the proper size at Fraunhofer CMI |
| BOROFLOAT Window 50 mm x 50 mm | Edmund Optics Inc. | NT48-543 | |
| Sealing plate | BU Scientific Instruments Facility | 3333-1045 | |
| Epoxide glass slide | Arrayit Corporation | SuperEpoxy 2 | |
| PDMS master | Fraunhofer CMI | 3333-1053 | Master machined in aluminum or brass with UPM-0005 (ultrapresicion fly-cutting machine) |
| PDMS slide design | Fraunhofer CMI | 3333-1053 | |
| Tubing | |||
| Nut, Super flangeless Tinytight, headless, 1/16 in, PEEK, green | IDEX Health Science | M-644-03 | Flow cell inputs/outputs are tapped for this ferrule |
| Ferrule, Tinytight, 1/16 in, 6-40, .030 in TH, PEEK w/ SS lock ring, black | IDEX Health Science | M-657 | |
| Nut, Super flangeless Tinytight, headless, 1/16-1/32 in, 1/4-28, PEEK, natural | IDEX Health Science | P-255 | |
| Ferrule, Super Falngeless, 1/16 in, Tefzel (ETFE), yellow | IDEX Health Science | P-259 | Fits Luer-lock adapter |
| Tubing, Teflon FEP, .030 in x 1/16 in x 20 ft, green | IDEX Health Science | 1520G | |
| Adapter, quick connect female Luer to female 1/4-28, PEEK, red | IDEX Health Science | P-658 |
Referenzen
- Mairhofer, J., Roppert, K., Ertl, P. Microfluidic systems for pathogen sensing: a review. Sensors. 9, 4804-4823 (2009).
- Yager, P., et al. Microfluidic diagnostic technologies for global public health. Nature. 442, 412-418 (2006).
- Boedicker, J. Q., Li, L., Kline, T. R., Ismagilov, R. F. Detecting bacteria and determining their susceptibility to antibiotics by stochastic confinement in nanoliter droplets using plug-based microfluidics. Lab Chip. 8, 1265-1272 (2008).
- Cao, J., et al. Uncovering toxicological complexity by multi-dimensional screenings in microsegmented flow: modulation of antibiotic interference by nanoparticles. Lab Chip. 12, 474-484 (2012).
- Chen, C. H., et al. Antimicrobial susceptibility testing using high surface-to-volume ratio microchannels. Anal. Chem. 82, 1012-1019 (2010).
- Churski, K., et al. Rapid screening of antibiotic toxicity in an automated microdroplet system. Lab Chip. 12, 1629-1637 (2012).
- Eun, Y. J., Utada, A. S., Copeland, M. F., Takeuchi, S., Weibel, D. B. Encapsulating bacteria in agarose microparticles using microfluidics for high-throughput cell analysis and isolation. ACS Chem. Biol. 6, 260-266 (2011).
- Kim, K. P., et al. In situ monitoring of antibiotic susceptibility of bacterial biofilms in a microfluidic device. Lab Chip. 10, 3296-3299 (2010).
- Peitz, I., van Leeuwen, R. Single-cell bacteria growth monitoring by automated DEP-facilitated image analysis. Lab Chip. 10, 2944-2951 (2010).
- Kalashnikov, M., Lee, J. C., Campbell, J., Sharon, A., Sauer-Budge, A. F. A microfluidic platform for rapid, stress-induced antibiotic susceptibility testing of Staphylococcus aureus. Lab Chip. 12, 4523-4532 (2012).
- McDonald, J. C., Whitesides, G. M. Poly(dimethylsiloxane) as a material for fabricating microfluidic devices. Acc. Chem. Res. 35, 491-499 (2002).
- Roth, B. L., Poot, M., Yue, S. T., Millard, P. J. Bacterial viability and antibiotic susceptibility testing with SYTOX green nucleic acid stain. Appl. Environ. Microbiol. 63, 2421-2431 (1997).
- Francius, G., Domenech, O., Mingeot-Leclercq, M. P., Dufrene, Y. F. Direct observation of Staphylococcus aureus cell wall digestion by lysostaphin. J. Bacteriol. 190, 7904-7909 (2008).
- Jordan, S., Hutchings, M. I., Mascher, T. Cell envelope stress response in Gram-positive bacteria. FEMS Microbiol. Rev. 32, 107-146 (2008).
- Koch, A. L. Bacterial wall as target for attack: past, present, and future research. Clin. Microbiol. Rev. 16, 673-687 (2003).
- Carpenter, A. E., et al. CellProfiler: image analysis software for identifying and quantifying cell phenotypes. Genome Biol. 7, R100 (2006).
- Kohanski, M. A., Dwyer, D. J., Collins, J. J. How antibiotics kill bacteria: from targets to networks. Nat. Rev. Microbiol. 8, 423-435 (2010).
- Kohanski, M. A., Dwyer, D. J., Hayete, B., Lawrence, C. A., Collins, J. J. A common mechanism of cellular death induced by bactericidal antibiotics. Cell. 130, 797-810 (2007).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten