Method Article
Mesures du réflexe stapédien évoqué électriquement dans l’implantation cochléaire et son application dans le processus d’ajustement postopératoire
Dans cet article
Résumé
Le présent protocole décrit la mesure du réflexe stapédien évoqué électriquement (eSR) via un implant cochléaire (IC). Deux applications sont discutées : la détection peropératoire de l’eSR pour la vérification du couplage entre l’implant cochléaire et le nerf auditif et la mesure postopératoire des seuils eSR (eSRT) pour l’ajustement des IC.
Résumé
La mesure du réflexe stapédien évoqué électriquement lors de l’ajustement des implants cochléaires (IC) fournit une estimation fiable des niveaux de confort maximum, ce qui permet de programmer l’IC avec un confort auditif élevé et une bonne compréhension de la parole. La détection du réflexe stapédique et du niveau de stimulation requis sur chaque canal de l’implant est déjà effectuée pendant l’opération, au cours de laquelle les réflexes stapédiens peropératoires sont observés à travers le microscope chirurgical. La détection peropératoire du réflexe stapédien est à la fois un indicateur que le nerf auditif répond à la stimulation électrique jusqu’au tronc cérébral et un test de la capacité à effectuer des mesures postopératoires du réflexe stapédien. Les seuils du réflexe stapédien postopératoire peuvent être utilisés pour estimer les niveaux de stimulation supérieurs dans le processus d’ajustement de l’IC. En particulier, chez les enfants ou les patients incapables de fournir une rétroaction sur la perception de l’intensité sonore, cette méthode évite une stimulation inadéquate avec l’IC, ce qui peut entraîner une mauvaise performance auditive. De plus, la surstimulation peut être évitée, ce qui pourrait même entraîner le refus d’utiliser l’appareil.
Introduction
Les mesures du réflexe stapédien évoqué électriquement (eSRT) sont un outil connu pour vérifier le couplage entre un implant cochléaire (IC) et le nerf auditif pendant la chirurgie et en postopératoire pour ajuster les niveaux de stimulation de la programmation IC. Alors que les mesures peropératoires du réflexe stapédien évoqué électriquement (eSR) sont assez courantes dans la routine clinique, les mesures postopératoires de l’eSRT sont encore peu utilisées dans l’ajustement des IC en raison du besoin supplémentaire d’un appareil de mesure d’impédance acoustique. Cependant, les performances en perception de la parole des patients équipés de la méthode eSRT semblent être aussi bonnes qu’avec la méthode d’échelle de l’intensité sonore1 Dans cette dernière procédure, les limites inférieure et supérieure de la stimulation électrique avec un IC sont estimées par une mise à l’échelle subjective de l’intensité sonore perçue en réponse à la stimulation sur chaque canal unique de l’IC. L’échelle subjective de l’intensité sonore nécessite la coopération des patients, qui doivent donner un retour sur leur perception de la stimulation électrique. En particulier, les jeunes enfants, qui peuvent aujourd’hui être nourris d’un IC à l’âge de moins d’un an, ne sont pas en mesure de fournir un retour d’information sur la stimulation électrique. Dans ce cas, la méthode eSR objective est supérieure, et l’ajustement correspondant de l’IC chez les enfants permet une bonne acquisition de la parole et un développement cognitif de l’enfant à un stade précoce2.
La méthode eSR remonte aux travaux pionniers de Stephan et al.3 qui ont trouvé une relation entre la perception subjective de l’intensité sonore et le seuil du réflexe stapédien provoqué par la stimulation électrique. Dans ces études, une procédure a été inventée pour mesurer le réflexe stapédien en réponse à une stimulation électrique dans le conduit auditif à l’aide d’un impédancemètre acoustique4. La corrélation entre l’eSRT et les cotes d’intensité sonore subjectives trouvées à l’origine par Stephan et al. a été confirmée par d’autres études au cours des années 2,4,5,6,7. Dans l’ensemble, la programmation des IC basée sur l’eSRT donne de bons scores de reconnaissance vocale chez la plupart des patients recevant des IC.
Aujourd’hui, la mesure de l’eSR est un outil fiable pour vérifier le couplage d’un IC au nerf auditif pendant la chirurgie, ainsi qu’un estimateur fiable des niveaux de stimulation supérieurs dans le processus d’ajustement postopératoire des IC. Cet article présente à la fois : d’une part, une description de la méthode eSR pendant la chirurgie pour la vérification peropératoire que la stimulation du nerf auditif via les IC est possible et traitée jusqu’au tronc cérébral, et deuxièmement, l’application de la méthode eSRT pour l’ajustement des IC chez les enfants et les adultes.
Pour l’application postopératoire des tests eSR, un impédancemètre acoustique déclenché par l’interface de programmation de l’IC est utilisé pour mesurer l’eSRT pendant la séance d’ajustement. L’ensemble du processus d’ajustement des IC en routine clinique à l’aide de la méthode eSRT est décrit. Les questions à prendre en compte, telles que les distorsions dues aux bruits respiratoires ou aux artefacts dus aux mouvements du patient, qui peuvent entraîner des distorsions de la mesure d’impédance, sont discutées. Le protocole décrit est particulièrement adapté à l’ajustement des IC chez l’enfant et chez les patients polyhandicapés.
Protocole
L’utilisation de la procédure a été approuvée pour la routine clinique dans notre service. Tous les patients inclus dans le rapport ont donné leur consentement écrit concernant l’utilisation des données et la production vidéo.
1. Mesures peropératoires du réflexe stapédien évoqué électriquement
REMARQUE : La mesure de l’eSR lors de l’implantation cochléaire est effectuée immédiatement après l’insertion du porte-électrodes dans la cochlée. Après cette étape critique, une stimulation du nerf auditif est possible ainsi que des contrôles du fonctionnement de tous les composants internes de l’IC.
- Préparation initiale
- Assurez-vous que les champs chirurgicaux ne sont pas trop épais à l’endroit de la bobine de l’implant, ce qui pourrait entraîner un faible couplage de la bobine de test à l’implant.
- Assurez-vous d’un protocole d’anesthésie adéquat permettant la contraction musculaire pendant la durée de la mesure eSR. Portez une attention particulière à ce qu’aucun relâchement induit par le médicament ne soit efficace au moment de la mesure.
- Vérifiez les données du patient, ajoutez-les au logiciel du fabricant du CI (voir le tableau des matériaux) et effectuez des tests sur l’implant comme suggéré par le fabricant.
- Vérifiez le réglage des paramètres pour les mesures eSR peropératoires dans le logiciel. Réglez la durée de la rafale unique sur 500 ms et la largeur d’impulsion minimale sur 30-40 μs. Consultez les directives du fabricant de l’IC pour connaître les niveaux de stimulation peropératoire maximums autorisés.
- Préparation des mesures
- Après l’insertion du porte-électrodes CI dans la cochlée, placez la bobine de mesure du fabricant de CI dans un emballage stérile fourni par l’assistant chirurgical.
- Vérifiez le couplage entre la bobine de mesure et l’implant à l’aide de l’outil de couplage du logiciel, tandis que le chirurgien place la bobine de mesure sur la peau du patient au-dessus du boîtier de l’implant où se trouve la bobine réceptrice.
- Effectuez une mesure d’impédance électrique télémétrique en cliquant sur l’onglet programme 'IFT' du logiciel pour vérifier le bon fonctionnement de l’implant et pour mesurer les impédances électriques de toutes les électrodes CI.
- En cas d’impédances élevées sur de nombreuses électrodes, vérifiez que l’électrode de masse CI n’est pas en contact avec la peau et répétez le test de télémétrie.
- Assurez-vous que le haut-parleur du système de surveillance du nerf facial est allumé. Cela fournit au chirurgien un retour acoustique de la stimulation électrique.
- Détection eSR peropératoire
- Démarrez le programme eSRT en cliquant sur l’onglet « ESRT » dans le logiciel.
- Sélectionnez une électrode à impédance électrique régulière dans le programme ESRT et commencez la stimulation avec des valeurs de stimulation modérées (10 unités de charge) pendant que le chirurgien observe le tendon de l’étrier sous le microscope opératoire.
- Délivrer des stimuli uniques d’une durée de rafale d’environ 500 ms (durée d’impulsion de 30 à 40 μs) et observer si un mouvement du tendon stapédien est observé.
- Si aucun mouvement n’est détecté, augmentez l’intensité de la stimulation de 15 % et répétez la stimulation.
- Arrêtez d’augmenter la stimulation dès que le mouvement du tendon stapédien est visible au microscope ou que l’intensité de stimulation maximale autorisée (selon le manuel) est atteinte.
- Répétez les étapes 1.3.2 à 1.3.5 pour toutes les électrodes à impédance électrique régulière.
REMARQUE : Pour les électrodes à haute impédance, le flux de courant effectif peut être trop faible pour provoquer l’eSR. Par conséquent, aucune mesure eSR n’est effectuée sur ces électrodes. Dans de nombreux cas, les impédances élevées des électrodes diminuent dans les 10 premières minutes suivant l’implantation, lors des mesures eSR. Une nouvelle mesure de télémétrie peut être effectuée pour vérifier si la détection eSR est également possible sur ces électrodes.
- Interprétation des résultats
- Recherchez l’eSR : s’il est détecté, il est prouvé que le réseau d’électrodes CI est positionné dans la cochlée et que la stimulation électrique est traitée le long de la voie auditive jusqu’au tronc cérébral.
- En cas d’échec de la détection eSR, le placement correct du réseau d’électrodes CI n’a pas été vérifié. Vérifiez le bon placement par imagerie peropératoire ou par des mesures de la réponse auditive électrique du tronc cérébral (eABR), ces dernières démontrant également le traitement de la stimulation électrique jusqu’au tronc cérébral.
2. Détermination postopératoire des niveaux seuils du réflexe stapédien évoqué électriquement
- Planification préalable des tests eSRT
- N’effectuez la mesure eSR que chez les patients habitués à la stimulation électrique, au moins 3 à 4 semaines après l’activation de l’IC et une utilisation quotidienne depuis lors.
- Examiner les dossiers du patient pour connaître l’état de l’oreille moyenne des deux oreilles et les détails chirurgicaux de l’implantation de l’IC. Exclure les patients sans chaîne ossiculaire intacte dans les deux oreilles moyennes du test eSRT postopératoire.
- Discutez de l’intervention avec les patients et, dans le cas des enfants, avec leurs parents ou les personnes qui les accompagnent. Planifiez la mesure en fonction des besoins du patient et dans un cadre confortable. Décidez comment effectuer la mesure eSRT : pendant le sommeil naturel (pour les jeunes enfants) ou pendant l’éveil. Si possible, programmez les mesures chez les très jeunes enfants pendant la sieste.
REMARQUE : La mesure de l’impédance acoustique, qui est effectuée en même temps que la stimulation électrique, est sensible aux distorsions. Par conséquent, le patient doit rester calme pendant toute la procédure pendant environ 10 à 30 minutes.
- Examens médicaux avant d’effectuer le test eSRT
- Demander un examen médical des deux oreilles par un ORL pour l’évaluation de l’état de l’oreille.
- Effectuer une tympanométrie pour vérifier un état normal de l’oreille moyenne avec une observance maximale régulière à pression ambiante (zéro) (tympanogramme de type A).
REMARQUE : Une pression négative dans la cavité tympanique (tympanogramme de type C) peut fortement influencer la précision de détection de l’eSRT. Cette affection survient souvent chez les enfants en raison d’un dysfonctionnement de la trompe d’Eustache et d’un tympan rétracté. Dans certains cas, cela peut être traité par l’utilisation de gouttes nasales décongestionnantes. Aucune détection d’eSRT n’est possible avec un tympanogramme plat de type B. - Déterminer si et sur quelle oreille les mesures eSRT sont réalisables en fonction de l’état de l’oreille (étape 2.1.2) et sélectionner l’oreille avec la meilleure observance en tympanométrie (étape 2.2.2) pour la détection ESR.
- Préparation du patient
- Vérifiez l’intégrité de l’audio processeur du patient (par exemple, contacts desserrés, dommages mécaniques ou ouvertures de microphone sales) pour éviter les problèmes techniques qui empêchent une stimulation fiable de l’implant cochléaire, et donc, une mesure précise de l’eSRT.
- Effectuez des mesures d’impédance électrique télémétriques des électrodes CI (voir étape 1.2.3) à l’aide de l’équipement et du logiciel (onglet programme IFT) fournis par le fabricant de l’implant. Ouvrez et vérifiez la dernière programmation CI individuelle utilisée par le patient dans le logiciel d’adaptation CI.
- Attendez que le patient s’endorme ou assurez-vous d’une position assise confortable pour les mesures prises pendant l’éveil. Avec les enfants plus âgés, assurez-vous que leurs pieds sont confortablement reposés (par exemple à l’aide d’une chaise réglable) et qu’ils sont distraits pendant la mesure (par exemple, en lisant un livre ou en regardant une vidéo [de préférence sans son]).
- Placez l’audio processeur et sa bobine dans la bonne position et vérifiez le couplage avec l’implant du patient.
- Sélectionnez l’oreille la plus appropriée en fonction de l’état de l’oreille et de la tympanométrie (étape 2.2.3). Placez la sonde auriculaire de l’impédancemètre acoustique dans le conduit auditif du patient à l’aide d’un embout auriculaire à usage unique. Assurez-vous que la sonde est bien ajustée.
- Fixez le câble de la sonde pour réduire les interférences acoustiques : pour les mesures en position d’éveil, fixez le câble de préférence à la tête du patient (par exemple, à un bandeau avec deux serre-câbles). Cela permet au câble de la sonde de suivre les mouvements de la tête (Figure 1).
REMARQUE : Dans le cas présent, une version numérique d’un impédancemètre basé sur les travaux de Stephan8 a été utilisée, équipée d’une sonde auriculaire standardisée. En général, n’importe quel impédancemètre peut être utilisé à condition qu’il accepte une entrée de déclenchement du boîtier d’interface de l’implant lors du lancement d’une rafale de stimulation électrique. Contrairement à l’utilisation du mode de décroissance du réflexe d’un impédancemètre clinique pour enregistrer le réflexe stapédien électrique, la visibilité du réflexe stapédien est considérablement améliorée si la mesure de l’impédance est synchronisée avec le début de la stimulation électrique. - Démarrez le logiciel d’ajustement CI en mode d’ajustement normal comme lors d’une session d’ajustement subjectif standard. Charger la programmation de l’IC actuellement utilisé par le patient.
- Vérifiez le réglage des paramètres de stimulation. Utilisez des rafales de stimulation électrique d’une durée d’au moins 300 à 500 ms, suivies d’une pause de 700 ms.
REMARQUE : La durée de la rafale de stimulation affecte eSRT9.
- Procédure d’obtention de seuils de réflexe stapédien électrique
REMARQUE : Observez toujours le patient pendant la stimulation pour éviter une surstimulation ou une gêne. La mesure des niveaux d’eSRT chez les nourrissons ou les personnes polyhandicapées doit de préférence être effectuée par un audiologiste en collaboration avec un orthophoniste familier avec l’audiométrie comportementale. L’orthophoniste est chargé d’observer le patient tout au long de la séance d’appareillage et peut fournir un retour immédiat si des effets secondaires non auditifs tels que des mouvements du visage ou des yeux clignent, etc. se produisent. Chez les enfants plus âgés, l’appareillage avec eSRT peut être effectué par un expert en IC, tandis que pour les jeunes enfants, le soutien d’un orthophoniste est définitivement recommandé.- Sélectionnez une électrode pour la stimulation au milieu du réseau d’électrodes et commencez la stimulation à un niveau sonore modéré. Si un eSR est détecté par un changement d’impédance acoustique en réponse à la stimulation, réduisez le niveau de stimulation.
- Augmentez progressivement le niveau de stimulation par paliers de 3 % de la charge de stimulation réelle jusqu’à ce qu’un changement d’impédance acoustique soit détecté. Observez attentivement le patient pour éviter une intensité sonore inconfortable.
REMARQUE : Avec des charges de stimulation plus élevées, la largeur de l’impulsion peut être augmentée, ce qui augmente la probabilité de déclencher le réflexe électrique stapédius. Réglez la durée de l’impulsion sur une valeur suffisamment élevée pour éviter cela. Dans une procédure répétitive (c’est-à-dire un balayage de stimulation le long du réseau d’électrodes), le réflexe électrique stapédien se déclenchera à des niveaux de stimulation légèrement inférieurs à ceux d’une stimulation à canal unique avec une pause plus longue entre les deux. - Effectuez la stimulation dans des phases où les distorsions causées par les bruits respiratoires, la déglutition et les mouvements du patient sont minimes.
REMARQUE : La fréquence cardiaque d’un patient peut être visible comme un changement artificiel de l’impédance acoustique, qui peut être interprété à tort comme un réflexe stapédien. - Dès que l’eSR est observé pour la première fois, augmentez l’intensité de la stimulation de 3 % supplémentaires, puis réduisez-la à plusieurs reprises jusqu’à ce que l’eSR ne soit plus détecté. La figure 2 montre un exemple d’une telle séquence de stimulation et des changements d’impédance acoustique enregistrés interprétés comme eSR.
REMARQUE : La morphologie du changement d’impédance acoustique causé par le réflexe stapédien peut différer significativement chez les patients atteints d’IC par rapport aux auditeurs auditifs normaux. Une augmentation ou une diminution de l’impédance acoustique peut être observée, ainsi qu’une déviation positive de la réponse d’impédance suivie d’une chute à des valeurs d’impédance négatives. La morphologie elle-même n’a pas d’effet sur l’estimation des niveaux d’eSRT, mais il faut vérifier que le changement d’impédance se produit en étroite corrélation avec la stimulation. - Notez les niveaux de stimulation les plus bas dans la séquence croissante ainsi que dans la séquence décroissante qui provoquent le déclenchement de l’eSR. Répétez cette procédure de croisement de l’eSRT 3x pour prouver la répétabilité du déclenchement réflexe. La valeur médiane des niveaux notés est définie comme eSRT.
REMARQUE : Lors de l’utilisation de cette séquence de stimulation ascendante-descendante, les valeurs de l’eSRT dans la séquence ascendante peuvent différer légèrement de celles de la séquence descendante, car l’activation de l’eSR sera influencée à la fois par les effets d’adaptation et de facilitation du nerf auditif. Par conséquent, la mesure répétitive de l’eSRT est recommandée pour éviter le biais de stimulation. - Répétez les étapes 2.4.1 à 2.4.5 pour toutes les électrodes de l’IC.
- Activation de l’audio processeur
- Utilisez les niveaux eSRT de chaque électrode déterminés à l’étape 2.4 pour définir les niveaux de confort maximum de la programmation CI.
- Comparez les niveaux de confort basés sur l’eSRT de la nouvelle programmation CI avec ceux utilisés dans la programmation précédente et déterminez la variation relative maximale des valeurs de stimulation.
- En cas d’augmentation importante des niveaux de stimulation, activez soigneusement l’audio processeur en mode microphone à un réglage de volume faible en fonction du changement relatif, et augmentez progressivement le volume jusqu’à un volume confortable. En cas de forte diminution de ces valeurs, si certains patients perçoivent la nouvelle programmation comme trop molle immédiatement après l’activation, conseillez à ces patients de tester la nouvelle programmation au moins pendant 1 jour, car les patients s’habituent souvent aux niveaux de stimulation inférieurs sans aucune réduction des performances de reconnaissance des mots malgré une stimulation plus douce.
- Stockez plusieurs programmes CI avec un volume croissant sur l’audio processeur. Commencez par une programmation avec des valeurs de stimulation auxquelles le patient s’est déjà habitué et demandez au patient de passer à une programmation avec un volume légèrement plus élevé après une phase d’acclimatation de 5 à 7 jours, tant que les perceptions auditives ne sont pas inconfortables.
REMARQUE : Cette procédure est principalement utilisée chez les jeunes enfants dans la phase initiale de l’ajustement eSRT pour éviter le refus de l’audio processeur.

Figure 1 : Une option de fixation possible pour le positionnement ipsilatéral de la sonde auriculaire et de l’audio processeur à l’aide d’un bandeau. L’avantage de ce positionnement est que la sonde suit les mouvements de la tête, ce qui génère moins de distorsion lors de la mesure eSRT qu’une fixation de la sonde sur l’épaule du patient. Abréviations : eSR = réflexe stapédien évoqué électriquement ; eSRT = seuils eSR. Veuillez cliquer ici pour voir une version agrandie de cette figure.
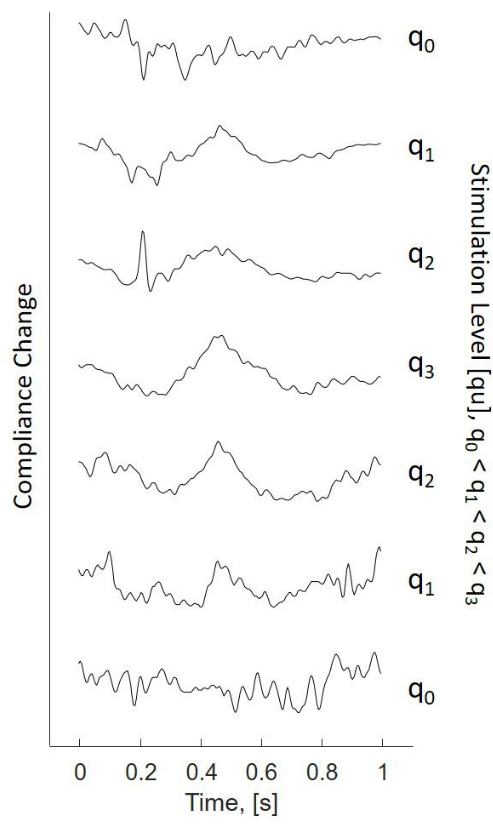
Figure 2 : Changement d’observance dû à la VS dans une séquence de stimulation à l’aide de la procédure de stimulation de haut en bas (de bas en haut à partir de faibles niveaux de stimulation q0). Augmentation des niveaux de stimulation q0 à q3, diminution des niveaux de stimulation q3 à q0. Les traces simples correspondent aux changements d’impédance observés en raison du déclenchement de l’eSR. Stimuli utilisés : rafales de 300 ms, la stimulation commence à l’heure = 0. Abréviation : eSR = réflexe stapédien évoqué électriquement. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Résultats
En général, l’acceptation spontanée d’un raccord basé sur eSRT est élevée. En termes de performances audiologiques, les patients dont la programmation est basée sur l’eSRT ne présentent pas de différences significatives dans les seuils aidés ou les scores de reconnaissance des mots par rapport aux patients expérimentés dont la programmation est basée sur une échelle d’intensité sonore subjective3. Cependant, de tels résultats ne peuvent être attendus que lorsqu’une mise à l’échelle fiable de l’intensité sonore est possible.
En particulier, les utilisateurs d’implants cochléaires bilatéraux semblent bénéficier de la programmation basée sur l’eSRT. Ces patients atteignent souvent des seuils d’audition assistée similaires sur les deux oreilles, comme le montre la figure 3. Ce dernier indique que la symétrie de l’audition est élevée lors de l’utilisation de la méthode eSRT pour l’ajustement des deux implants.
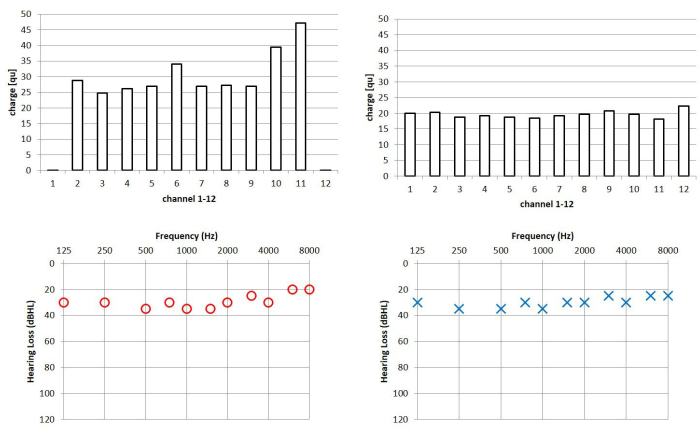
Figure 3 : Exemple de cas d’un patient implanté bilatéralement. Panneau supérieur : Niveaux de stimulation programmés pour les implants cochléaires gauche et droit sur la base de la méthode eSRT. Une charge nulle indique des électrodes inactives, qui sont généralement désactivées en cas d’effets secondaires non auditifs ou d’absence de perceptions auditives sur des électrodes particulières. Panneau inférieur : seuils d’audition assistée correspondants dans les deux oreilles. REMARQUE : Bien que les niveaux de confort basés sur l’eSRT soient significativement différents dans les deux oreilles chez ce patient, les seuils d’audition assistée associés montrent un haut degré de symétrie. Abréviations : eSR = réflexe stapédien évoqué électriquement ; eSRT = seuils eSR. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Les patients ayant reçu des IC bilatéralement, qui ont été programmés en utilisant des valeurs eSRT spécifiques au canal comme niveaux de confort, présentent souvent des scores significativement meilleurs que les niveaux aléatoires dans les tests d’écoute binaurale. En particulier, les enfants qui ont grandi avec des IC bilatéraux et qui ont acquis la parole par IC atteignent des scores élevés dans la parole dans le bruit ainsi que dans les tests de localisation sonore10. Une bonne localisation du son est une perception équilibrée de l’intensité sonore avec les CI, en particulier chez les utilisateurs bilatéraux. Ce critère semble être a priori rencontré chez les utilisateurs d’IC bilatéraux avec des programmes d’IC basés sur l’eSRT. Dans l’exemple de cas de la figure 3, les seuils d’audition assistée sur les côtés gauche et droit sont presque symétriques tandis que les niveaux de stimulation basés sur l’eSRT montrent une grande asymétrie entre les oreilles gauche et droite. En ce qui concerne la localisation sonore, ces patients ne montrent pas de biais dans leurs résultats de localisation sonore. Un exemple d’un tel patient est illustré à la figure 4, qui a été testé à l’aide d’une configuration clinique de localisation du son composée de cinq haut-parleurs dans l’hémisphère frontal.
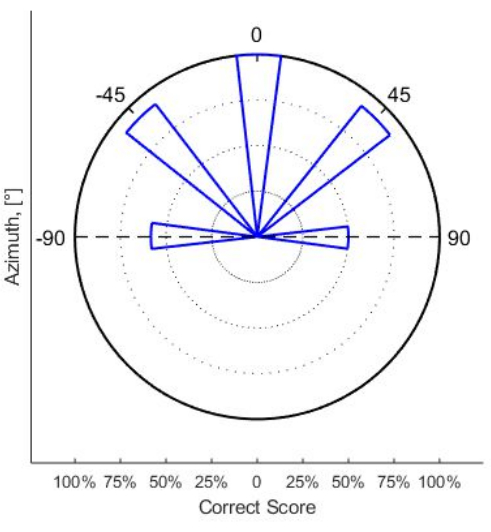
Figure 4 : Pourcentages dépendants de l’angle des scores corrects de localisation sonore chez un jeune patient bilatéral adulte atteint d’IC. La programmation IC a été réalisée dès l’enfance à l’aide de la méthode eSRT. Abréviations : eSR = réflexe stapédien évoqué électriquement ; eSRT = seuils eSR. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Mis à part le pourcentage élevé de localisations correctes des stimuli acoustiques à large bande de 90 % ou plus à des angles de 0° et ±45°, la symétrie était presque parfaite, indiquant que ce patient n’a montré aucun biais dans les résultats de localisation sonore. Par conséquent, la perception de l’intensité sonore chez ce patient était bien équilibrée entre les IC gauche et droit.
Lorsque les CI sont programmés à l’aide de la méthode eSRT, le comportement du mécanisme du réflexe stapédien semble être similaire à celui des auditeurs entendants normaux. Dans une étude récente de Franke-Trieger et al.11, le comportement du réflexe stapédien a été étudié dans un champ sonore libre. Ainsi, le réflexe stapédien a été mesuré chez des patients atteints d’IC qui ont été présentés avec des stimuli acoustiques à des niveaux sonores plus élevés via des haut-parleurs. Chez les patients qui utilisaient la programmation IC basée sur la méthode eSRT, les niveaux sonores auxquels le réflexe stapédien était déclenché étaient similaires à ceux d’auditeurs auditifs normaux 11,12.
Discussion
La mesure eSR dans la réhabilitation auditive avec des IC a deux applications : d’une part, pour vérifier le couplage des électrodes de stimulation avec le nerf auditif lors de l’implantation, et d’autre part, pour estimer les niveaux de stimulation supérieurs dans la programmation postopératoire de l’audio processeur.
Les mesures peropératoires ont pour but de détecter l’eSR comme indicateur d’une réponse neuronale et du traitement de la stimulation électrique jusqu’au tronc cérébral. La contraction du tendon de l’étrier en réponse à la stimulation électrique est observée visuellement, ce qui nécessite une bonne vue de l’étrier et des structures anatomiques normales.
Ces valeurs ne peuvent pas être utilisées pour ajuster les paramètres de stimulation de l’implant lors de l’ajustement postopératoire en raison de la faible corrélation entre l’eSRT peropératoire et la perception de l’intensité sonore postopératoire5. Les mesures peropératoires de l’eSR peuvent également être influencées par l’anesthésie générale13 ainsi que par d’autres paramètres physiologiques (par exemple, saignement, malformation ou tissu cicatriciel).
Pour la détection de l’eSR, un appareil de mesure d’impédance acoustique est utilisé pour surveiller en permanence le changement d’impédance acoustique de l’oreille pendant la stimulation électrique. Pour permettre une détection facile et fiable de l’eSR, la mesure d’impédance doit avoir une fonction de déclenchement qui est activée lorsque le stimulus est délivré via le CI. Cela permet l’enregistrement synchrone de l’eSR en réponse au stimulus électrique. Alternativement, l’impédancemètre peut être utilisé en mode continu, mais cela semble moins adapté et pratique pour l’application de la méthode. L’impédancemètre et la sonde auriculaire associée sont généralement calibrés selon les normes audiométriques, avec une fréquence de tonalité de sonde de 226 Hz et un niveau sonore de 85 dB SPL. Alternativement, des fréquences plus élevées peuvent également être utilisées comme tonalités de sonde.
La première mesure postopératoire de l’eSRT est préférentiellement réalisée 1 mois après l’activation de l’IC. La séance d’activation est généralement programmée 4 semaines après l’implantation cochléaire, l’objectif principal de l’ajustement CI étant d’habituer le patient à la stimulation électrique à des niveaux de stimulation modérés et de motiver le patient à accepter de porter l’audio processeur pendant toute une journée d’écoute. Lors de la prochaine séance de mise à jour, qui est normalement programmée 7 à 10 jours plus tard, la stimulation est encore augmentée, mais pas jusqu’aux niveaux de confort maximum. À partir de la troisième séance d’essayage, la méthode eSRT est applicable. L’intensité sonore perçue à l’eSRT est décrite comme forte ou très forte par la plupart des patients. Par conséquent, la stimulation à des niveaux d’intensité inconfortables doit être évitée. Par conséquent, le patient doit être soigneusement observé pendant la mesure de l’eSRT, car l’eSRT peut éventuellement être déclenchée mais non détectée. Si aucun eSRT ne peut être détecté dans les deux oreilles, la mesure doit être interrompue.
La méthode de programmation des CI basée sur l’eSRT est applicable chez les enfants comme chez les adultes. Cependant, étant donné que les enfants sont généralement incapables de donner une rétroaction sur le son de la stimulation électrique par l’IC, la méthode objective eSRT est préférée aux méthodes psychoacoustiques, qui reposent sur une rétroaction subjective du patient. Il est bien établi par plusieurs auteurs que l’eSRT est un bon estimateur des niveaux de confort nécessaires à la programmation de l’audio processeur. Ce profil spécifique au canal créé par la mesure eSRT est unique chez chaque patient et peut changer au fil du temps d’utilisation de l’implant. Par conséquent, l’ajustement du CI doit être mis à jour à intervalles réguliers.
La méthode eSRT pour ajuster l’IC a certainement une limitation importante, qui est l’exigence d’une oreille moyenne intacte. Les détails chirurgicaux, en particulier sur les osselets, doivent être extraits du dossier du patient. Ainsi, les mesures postopératoires de l’eSRT nécessitent la préservation des structures de l’oreille moyenne pendant la chirurgie. En particulier, lors d’interventions chirurgicales complexes en cas de malformations de l’oreille moyenne ou d’autres pathologies de l’oreille moyenne, la chaîne ossiculaire pourrait être endommagée. Dans ce cas, aucune mesure eSRT postopératoire n’est possible sur l’oreille opérée. Cependant, comme alternative, la sonde auriculaire peut être placée sur l’oreille controlatérale et la mesure eSRT effectuée. Contrairement à sa détection, le seuil lui-même à partir duquel le réflexe stapédien est provoqué par stimulation électrique ne dépend pas de manière significative de l’oreille sur laquelle la mesure de l’impédance acoustique est effectuée.
En règle générale, la sonde d’impédance est placée ipsilatéralement, la stimulation via le CI et la détection réflexe ayant lieu dans la même oreille. Du côté ipsilatéral, la majorité des patients atteints d’IC n’ont pas d’audition acoustique, de sorte que la tonalité de la sonde de 226 Hz présentée à un niveau sonore de 85 dB SPL n’est pas perçue. Comme la mesure de l’eSRT sur toutes les voies du CI peut prendre un certain temps, il est plus confortable de ne pas entendre la tonalité de la sonde pendant la procédure d’ajustement. Si les patients ont une audition acoustique dans l’oreille controlatérale, la mesure peut être quelque peu gênante en raison de l’effort d’écoute accru lors de la présentation de la tonalité de la sonde.
Avant toute séance de mesure eSRT, l’état actuel de l’oreille moyenne doit être vérifié. L’une des limites de l’ajustement de l’IC basée sur l’eSRT chez les enfants est l’apparition fréquente d’une pression négative dans la cavité tympanique due à un dysfonctionnement de la ventilation par tube. Dans ce cas, la mesure de l’impédance acoustique pour la détection eSR est plus complexe. Chez ces enfants, l’application de gouttes nasales est souvent suffisante pour relâcher la pression dans la cavité tympanique à un degré suffisant pour permettre une mesure d’impédance réussie dans l’ajustement IC.
La mesure des niveaux eSRT sur toutes les électrodes d’un CI peut prendre un certain temps. Avec l’équipement utilisé dans ce travail, une série complète de mesures sur 12 électrodes prend environ 10 à 30 min. Pendant ce temps, la mesure de l’impédance acoustique doit être stable. Pour garantir cette condition pendant toute la durée de la mesure, un bon positionnement de la sonde auriculaire et une coopération passive du patient sont cruciaux.
La mesure de l’impédance acoustique peut être influencée en permanence par le bruit de la respiration et doit être observée attentivement car cet effet peut provoquer des artefacts dans les traces ESR. Les rafales de stimulation électrique pour déclencher le réflexe stapédien doivent être initiées pendant les phases où ces distorsions sont faibles. De plus, la fréquence cardiaque d’un patient peut provoquer un changement périodique de l’impédance acoustique, ce qui peut potentiellement être interprété à tort comme un réflexe stapédien.
Le protocole décrit a été utilisé avec succès dans de nombreuses séances d’ajustement IC dans notre service et devrait encourager d’autres collègues à envisager l’ajustement IC basé sur l’eSRT chez les enfants et chez les patients polyhandicapés qui ne peuvent pas donner un retour fiable sur la perception auditive.
Déclarations de divulgation
Les auteurs ne déclarent aucun conflit d’intérêts. Aucun financement financier ou autre n’a été reçu pour le présent travail. Les auteurs Josef Seebacher, Kurt Stephan et Joachim Schmutzhard sont membres du groupe HEARRING.
Remerciements
Les auteurs remercient l’équipe d’implant cochléaire pour les patients pédiatriques et l’équipe d’orthophonistes pédiatriques de notre service pour leur soutien dans la réalisation de ce travail.
matériels
| Name | Company | Catalog Number | Comments |
| Audiointerface | any | Audiointerface with Stereo Line Input is required to Record Acoustic Signal in the Ear Canal for Deriving the Ear Drum Impedance Pattern | |
| Cable Clips | any | Cable Clips for fixation of the Probe Cable at the Head Band | |
| Desktop Computer or Notebook | any | Required for Cochlear Implant Programming Software | |
| Ear Probe | Bio-Logic | Ear Probe for Presenting and Recording Acoustic Signals in the Ear Canal | |
| Head Band | any | Head Band for fixation of the Ear Probe | |
| Maestro Software | Med-El | Programming Software for Med-El Cochlear Implants | |
| MAX Coil | Med-El | Cable connecting Interfacebox and Cochlear Implant via Transcutaneous Inductive Coupling for Telemetry Measurement | |
| MAX Interface Box | Med-El | Interfacebox to access Cochlear Implant during the Fitting Session | |
| MAX Programming Cable | Med-El | Cable connecting Interfacebox and Audioprocessor for Adjusting Electrical Stimulation Levels | |
| Single use Ear Tips | Sanibel Supply | Ear Tips for Ear Probe, Size depending on the Patients Ear | |
| Sonnet 2 Audioprocessor | Med-El | External Part of the Implant System. Has to be worn by the Patient to Perceive Auditory Sensations |
Références
- Kosaner, J., Anderson, I., Turan, Z., Deibl, M. The use of ESRT in fitting children with cochlear implants. J. Int Adv Otol. 5 (1), 62-71 (2009).
- Gordon, K. A., Papsin, B. C., Harrison, R. V. Toward a battery of behavioral and objective measures to achieve optimal cochlear implant stimulation levels in children. Ear hear. 25 (5), 447-463 (2004).
- Stephan, K., Welzl-Müller, K., Stiglbrunner, H. Stapedius reflex threshold in cochlear implant patients. Audiology. 27 (4), 227-233 (1988).
- Stephan, K., Welzl-Müller, K. Post-operative stapedius reflex tests with simultaneous loudness scaling in patients supplied with cochlear implants. Audiology. 39 (1), 13-18 (2000).
- Allum, J. H., Greisiger, R., Probst, R. Relationship of intraoperative electrically evoked stapedius reflex thresholds to maximum comfortable loudness levels of children with cochlear implants. Int. J. Audiol. 41 (2), 93-99 (2002).
- Kosaner, J. Generating speech processor programmes for children using ESRT measurements. CI International. 11, 20-24 (2010).
- Walkowiak, A., et al. Evoked stapedius reflex and compound action potential thresholds versus most comfortable loudness level: assessment of their relation for charge-based fitting strategies in implant users. ORL J Otorhinolaryngol Relat Spec. 73 (4), 189-195 (2011).
- Stephan, K., Welzl-Müller, K. Effect of stimulus duration on stapedius reflex threshold in electrical stimulation via cochlear implant. Audiology. 33 (3), 143-151 (1994).
- Stephan, K. A fast response impedance meter for acoustic reflex measurements. IEEE Trans. Biomed. Eng. 41, 391-393 (1994).
- Litovsky, R. Y., Gordon, K. Bilateral cochlear implants in children: Effects of auditory experience and deprivation on auditory perception. Hear. Res. 338, 76-87 (2016).
- Franke-Trieger, A., Mattheus, W., Seebacher, J., Zahnert, T., Neudert, M. Stapedius reflex evoked in free sound field in cochlear implant users compared to normal-hearing listeners. Int. J. Audiol. 60 (9), 695-703 (2021).
- Franke-Trieger, A., et al. Stapedius reflex thresholds obtained in a free sound field as an indicator for over- and understimulation in cochlear implant listeners. Int. J. Audiol. , 1-8 (2023).
- Crawford, M. W., et al. Dose-dependent suppression of the electrically elicited stapedius reflex by general anesthetics in children undergoing cochlear implant surgery. Anesth Analg. 108 (5), 1480-1487 (2009).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon