Method Article
Changements biomécaniques liés à la lombalgie : un outil innovant pour l’évaluation des schémas de mouvement et l’évaluation du traitement en réadaptation
* Ces auteurs ont contribué à parts égales
Dans cet article
Résumé
Cette étude montre le rôle d’un outil innovant pour l’évaluation et le traitement des altérations biomécaniques chez les patients souffrant de lombalgie. Trois patients atteints de lombalgie ont démontré une amélioration de l’intensité de la douleur et de l’indépendance fonctionnelle après l’évaluation. La technologie aide à élaborer des stratégies de réadaptation sur mesure, offrant des informations sur la biomécanique de la lombalgie pour des interventions personnalisées.
Résumé
La lombalgie (lombalgie) est un trouble très répandu fréquemment lié à des altérations biomécaniques. L’évaluation des schémas de mouvement joue un rôle dans la gestion de la réadaptation des patients atteints de lombalgie ; Cependant, une évaluation précise est difficile dans les contextes cliniques de routine. Ainsi, cette étude vise à évaluer les altérations biomécaniques liées à la lombalgie grâce au développement et à l’application d’un outil d’évaluation innovant nommé CameraLab. Les patients atteints de lombalgie ont été évalués à l’aide d’un système d’analyse vidéo. L’outil d’évaluation des mouvements comprend une interface à écran tactile et quatre caméras à haute vitesse, permettant l’acquisition de données en temps réel lors des évaluations des mouvements. Les caméras capturent des mouvements dynamiques, facilitant un examen approfondi de la fonction motrice. Un logiciel d’analyse vidéo est utilisé pour l’évaluation précise des angles et le suivi des joints. Trois patients atteints de lombalgie ont été évalués, démontrant des résultats positifs en termes d’intensité de la douleur, d’indépendance fonctionnelle et de bien-être général. L’intégration d’une technologie de pointe a mis en évidence les modifications du schéma de mouvement et a contribué à des stratégies de réadaptation adaptées. L’étude propose un changement de paradigme vers la réhabilitation de précision. Cette approche novatrice fournit des informations précieuses sur les changements biomécaniques liés à la lombalgie, favorisant une compréhension plus profonde pour les cliniciens et ouvrant la voie à des interventions personnalisées efficaces dans la prise en charge de la lombalgie.
Introduction
La lombalgie (lombalgie) est une affection musculo-squelettique complexe et répandue qui affecte gravement le fonctionnement physique et la qualité de vie liée à la santé (HR-QdV)1,2. La lombalgie est un problème de santé publique mondial croissant, qui se classe constamment parmi les principales causes d’invalidité et de limitations fonctionnelles dans la vie quotidienne. Selon l’étude Global Burden of Disease (GBD) 2021, la prévalence de la lombalgie augmente, estimant à près de 619 millions de personnes dans le monde en 2020. L’étude souligne que la lombalgie représente une part importante des années vécues avec une incapacité, la prévalence étant observée principalement chez les personnes âgées de 45 à 64 ans3. En raison du vieillissement de la population, sa prévalence devrait augmenter au cours des prochaines décennies, tandis que la recherche se concentre actuellement sur des approches innovantes pour améliorer la prise en charge de cette affection 4,5,6. L’analyse GBD 2019 confirme ces résultats, indiquant que la lombalgie reste une affection prévalente dans plusieurs régions du monde, avec un fort impact sur HR-QoL7. Les projections suggèrent qu’en l’absence d’une intervention efficace, la prévalence et le fardeau de la lombalgie continueront de croître, ce qui nécessitera une approche mondiale globale de prévention et de gestion 3,7.
Bien que la stratégie thérapeutique optimale soit généralement basée sur la physiopathologie précise de la lombalgie, différentes approches thérapeutiques ont été suggérées pour aborder la prise en charge multidimensionnelle de cette affection invalidante 8,9,10,11,12. Le Guide de réadaptation de l’OMS fournit un cadre complet pour les pratiques mondiales de réadaptation, en mettant l’accent sur leur rôle essentiel dans la prise en charge de la lombalgie13 chronique. Ces lignes directrices soulignent la nécessité d’une approche intégrée et personnalisée du patient, en abordant les aspects biopsychosociaux de la gestion de la douleur chronique. Cela implique un effort coordonné entre les professionnels de la santé multidisciplinaires pour fournir des interventions non chirurgicales fondées sur des preuves scientifiques et adaptées aux besoins individuels de chaque patient. Une approche globale est essentielle pour réduire la variabilité des soins, améliorer la qualité de vie et améliorer les résultats globaux pour les personnes atteintes de lombalgie. Les orientations soulignent également l’importance de l’accessibilité et de l’équité dans les services de réadaptation, en veillant à ce que les interventions soient réalisables et acceptables dans différents contextes, soutenant ainsi la couverture sanitaire universelle et améliorant la santé publique mondiale13.
Dans ce contexte, il est intéressant de noter que les patients atteints de lombalgie sont fréquemment caractérisés par des changements biomécaniques cruciaux qui doivent être précisément pris en compte pour une approche de réadaptation efficace 14,15,16. Ces altérations peuvent inclure des déviations dans l’alignement de la colonne vertébrale17, des déséquilibres musculaires18, une raideur ou une hypermobilité articulaire19, des schémas de mouvement aberrants20, des asymétries dans l’activation musculaire12 et un contrôle neuromusculaire compromis21,22. Par conséquent, l’identification et la prise en charge de ces changements biomécaniques spécifiques sont cruciales pour adapter les programmes de réadaptation afin de cibler les mécanismes sous-jacents contribuant à la lombalgie et facilitant des résultats de récupération optimaux23,24.
Dans ce contexte, les méthodes d’évaluation des modèles de mouvement pourraient inclure des capteurs inertiels de mouvement, des plaques de force, des tests d’observation standardisés et des critères d’observation qualitatifs 25,26,27,28,29,30. Les capteurs inertiels de mouvement, bien qu’ils offrent portabilité et facilité d’utilisation, ont des limites principalement liées à la précision et à la fiabilité des données. Leurs mesures peuvent être affectées par la dérive du capteur, les erreurs d’orientation et le bruit du signal, ce qui entraîne des inexactitudes dans l’analyse des mouvements29. De plus, les capteurs inertiels de mouvement peuvent avoir une capacité limitée à évaluer avec précision des modèles de mouvements complexes, en particulier dans les activités dynamiques, y compris les mouvements rapides ou les changements de direction20. Les plaques de force, bien qu’elles soient utiles pour quantifier les forces de réaction du sol et la cinétique pendant le mouvement, ont des limites en ce qui concerne leur résolution spatiale et temporelle30. Ils peuvent ne pas fournir d’informations détaillées sur la qualité des mouvements ou les modèles cinématiques et sont principalement axés sur l’évaluation des forces exercées sur le sol plutôt que sur les modèles de mouvement30. D’autre part, les critères d’observation qualitatifs, bien qu’utiles pour saisir les aspects qualitatifs du mouvement, manquent de normalisation et peuvent varier entre les observateurs manquant de normalisation et ceux qui sont fiables27,28. Il est intéressant de noter que l’étude récente de van Dijk et al.20 a souligné que seuls des domaines spécifiques de la qualité du mouvement (tels que l’amplitude de mouvement (ROM) et l’analyse des portes) ont été efficacement évalués par des méthodes objectives chez les patients atteints de lombalgie et ont été significativement différenciés par la population générale.
Par conséquent, il n’existe pas de méthodes objectives et quantifiables pour l’évaluation du mouvement, et plusieurs défis affectent encore les processus d’intervention et de surveillance des patients atteints de lombalgie20. De plus, les obstacles à l’intégration efficace de ces outils dans la pratique clinique de routine améliorent encore les défis associés à la prise en charge efficace des conditions de lombalgie.
Dans l’ensemble, ces preuves suggèrent qu’il reste une lacune substantielle dans les connaissances concernant les instruments numériques conçus pour évaluer la qualité du mouvement pendant les exercices fonctionnels. De plus, les implications de l’intégration d’une analyse précise de l’évaluation du mouvement dans le processus de réadaptation n’ont pas encore été entièrement caractérisées.
Par conséquent, nous présentons ici une série de cas présentant le système CameraLab, une solution numérique innovante qui fournit des données objectives sur l’analyse des mouvements chez les patients atteints de lombalgie. Dans certains cas, les examens instrumentaux par rayons X ont peu d’indications concernant les implications de la réadaptation chez les patients atteints de lombalgie. Dans ce cas, l’évaluation fonctionnelle avec capture de mouvement pourrait combler cette lacune et apporter des réponses aux besoins de rééducation31. Dans cette série de cas, nous avons montré l’intégration efficace de l’outil d’évaluation innovant dans la prise en charge complète de la réadaptation des patients atteints de lombalgie, en soulignant les données fonctionnelles et objectives obtenues avec cette solution technologique afin d’améliorer la précision et l’efficacité de la pratique clinique de la réadaptation chez les personnes atteintes de lombalgie.
Protocole
Avant la collecte des données, tous les patients inclus ont reçu un formulaire de consentement éclairé à examiner et à signer, garantissant leur compréhension et leur accord pour participer à l’étude. Les chercheurs ont garanti la vie privée du patient tout au long des procédures de l’étude et ont maintenu le respect des principes éthiques énoncés dans la Déclaration d’Helsinki32.
1. Organisation du paramétrage de CameraLab
- Allumez l’écran tactile du moniteur interactif, le concentrateur de commande central du système d’analyse vidéo (voir la Figure 1 pour plus de détails) et appuyez sur le bouton d’alimentation.
- Position des quatre caméras à grande vitesse en fonction des distances indiquées à la figure 2.
- Connectez les quatre caméras au moniteur interactif : insérez les câbles réseau dans les portes correspondantes.
- Démarrez l’interface de l’appareil photo pour afficher les images en temps réel. Cliquez sur l’icône Système d’analyse vidéo pour ouvrir le logiciel.
2. Entretien initial avec le patient
- Fournissez le formulaire de consentement éclairé pour examen et signature.
- Collecter et noter des données agraphiques et anthropométriques.
- Positionner le patient au centre du système d’analyse vidéo à l’aide de quatre caméras à haute vitesse à 3 m chacune du patient selon les distances indiquées à la figure 2.
3. Évaluation avec dépistage du mouvement fonctionnel (FMS) conformément aux directives actuelles33,34
- Demandez au patient d’effectuer un échauffement.
- Cyclisme à faible intensité : Demandez au patient de pédaler tout en maintenant la hauteur du siège pour permettre une extension facile du genou à 0°. Ajustez la résistance pour éviter la fatigue tout au long de la durée de 12 minutes.
- Exercice d’étirement des membres inférieurs : Demandez au patient de s’allonger en position couchée. Demandez au patient d’étreindre une cuisse à la fois contre sa poitrine avec ses mains jointes derrière elle. Ensuite, effectuez 3 séries de 10 répétitions d’extension du genou sur chaque jambe.
- Activation du tronc : Demandez au patient de commencer en position couchée, les hanches fléchies et les pieds à plat sur le sol. Demandez au patient d’effectuer 15 extensions de la hanche, en atteignant la position du pont pendant 3 séries, avec un repos de 15 secondes entre les séries.
- Administrer au patient le test FMS (caméras éteintes), y compris les squats profonds, les pas de haies, les fentes en ligne, la mobilité des épaules, les élévations actives des jambes droites, les pompes de stabilité du tronc et la stabilité rotatoire, conformément aux directives FMS33,34.
4. Acquisition du système
- Demandez au patient d’effectuer deux répétitions différentes des mouvements pour gagner en confiance avec le schéma moteur du test. Par la suite, demandez au patient d’effectuer 2 essais enregistrés avec l’outil d’évaluation innovant. Incluez les mouvements mentionnés ci-dessous.
- Squat avant, sans main : Demandez au patient de prendre la position de départ en positionnant les pieds à peu près à la largeur des épaules et alignés sur le plan sagittal. Placez le patient en position : les bras tendus vers l’avant avec une barre reposant sur les bras. Ensuite, demandez au patient de descendre aussi loin que possible en position accroupie tout en gardant le torse droit, en maintenant les talons et la barre en place. Maintenez la position vers le bas en comptant jusqu’à un, puis revenez à la position de départ.
- Écran de contrôle moteur du bas du corps (LB-MCS) (pour chaque côté) : Demandez au patient de prendre la position, les bras tendus vers l’avant et debout uniquement sur le pied du côté évalué, le membre inférieur controlatéral est maintenu avec le genou étendu et le pied ne reposant pas sur le sol. Ensuite, demandez au patient de descendre le plus loin possible en position accroupie tout en gardant le torse droit et le pied reposant en position. Maintenez la position enfoncée en comptant jusqu’à un, puis revenez à la position de départ.
- Appuyez sur le bouton Démarrer pour démarrer l’enregistrement. Le système commence l’acquisition des données jusqu’à la fin de l’exercice.
- Appuyez sur Stop pour arrêter l’acquisition des données. Le système fournissait un fichier vidéo stocké dans un dossier spécifique.
5. Analyse des données sur moniteur interactif
- Créez le dossier du patient sur le moniteur interactif avec les vidéos enregistrées : cliquez avec le bouton droit de la souris sur le bureau pour ouvrir le menu Bureau , choisissez Nouveau dossier, tapez le nom du nouveau dossier et appuyez sur Retour.
- Ouvrez la vidéo sélectionnée (Front squat no hand et LB-MCS pour le côté droit et LB-MCS pour le côté gauche).
- Pour le squat avant, sans essai à la main, suivez les étapes 5.2.1.1-5.2.1.8.
- Sélectionnez l’image de la vidéo générée dans les vues latérales au point de descente maximale.
- Démarrez l’outil d’annotation vidéo pour l’analyse d’images en double-cliquant sur l’icône Own .
- Insérez le cadre dans le rapport.
- Sélectionnez les articulations du cadre latéral (épaule, hanche, genou et cheville) en touchant le moniteur interactif et en dessinant le squelette de l’axe du membre et du tronc (voir Figure 4). L’outil d’annotation vidéo donne automatiquement les angles cibles (hanche et genou).
- Donnez des notes basées sur le seuil (voir le tableau 1) aux étapes 5.2.1.6 à 5.2.1.7.
- Score de contrôle des membres inférieurs : Donnez un score de 0 si l’axe hanche-pied ne correspond pas à la rotule avec le genou résidant médial à l’axe hanche-pied, donnez un score de 1 si l’axe hanche-pied correspond à la rotule latéralement, et donnez un score de 2 si l’axe hanche-pied correspond à la rotule médialement.
- Score de stratégie motrice. Donnez un score de 0 si la flexion active du genou > 110° et la flexion de la hanche > 100°, donnez un score de 1 si la flexion active du genou > 110° ou la flexion de la hanche > 100°, et donnez un score de 2 si la flexion active du genou ≤ 110° et la flexion de la hanche ≤ 100°.
- Additionnez le score de contrôle des membres inférieurs et le score de stratégie motrice pour calculer le score total des rangées.
- Pour le LB-MCS pour le côté droit et le côté gauche, suivez les étapes 5.2.2.1 à 5.2.2.11.
- Sélectionnez l’image de la vidéo générée en vues latérales et frontales au point de descente maximale.
- Démarrez l’outil d’annotation vidéo pour l’analyse d’images en double-cliquant sur l’icône Own .
- Insérez le cadre dans le rapport.
- Sélectionnez l’articulation du cadre frontal (axe du tronc, hanches et cheville du côté sur le sol) en touchant le moniteur interactif et en dessinant le squelette de l’axe du membre et du tronc (voir Figure 5).
- Sélectionnez l’articulation du cadre latéral (épaule, hanche, genou et cheville) en touchant le moniteur interactif et en dessinant le squelette de l’axe du membre et du tronc (voir la figure 5). L’outil d’annotation vidéo donne automatiquement les angles cibles (hanche et genou).
- Attribuez des notes en fonction du seuil (voir le tableau 1) aux étapes 5.2.2.8 à 5.2.2.10.
- Score de contrôle des membres inférieurs : Donnez un score de 0 si l’axe hanche-pied ne correspond pas à la rotule avec le genou résidant médial à l’axe hanche-pied, donnez un score de 1 si l’axe hanche-pied correspond à la rotule latéralement, et donnez un score de 2 si l’axe hanche-pied correspond à la rotule médialement.
- Score d’inclinaison pelvienne : Donnez un score de 0 si l’angle pelvien s’incline ≥ 15° par rapport au plan horizontal, donnez un score de 1 si l’angle pelvien s’incline entre 10° et 15° par rapport au plan horizontal, et donnez un score de 2 si l’angle pelvien s’incline ≤ 10° par rapport au plan horizontal.
- Score de contrôle du tronc : Donnez un score de 0 si l’écart du segment de colonne par rapport au plan perpendiculaire ≥ de 15°, donnez un score de 1 si l’écart du segment de colonne par rapport au plan perpendiculaire est compris entre 10° et 15°, et donnez un score de 2 si l’écart du segment de colonne par rapport au plan perpendiculaire ≤ de 10°.
- Score de stratégie motrice. Donnez un score de 0 si la flexion active du genou > 110° et la flexion de la hanche > 100°, donnez un score de 1 si la flexion active du genou > 110° ou la flexion de la hanche > 100°, et donnez un score de 2 si la flexion active du genou ≤ 110° et la flexion de la hanche ≤ 100°.
- Calculez le score total de la rangée, qui est la somme du score de contrôle des membres inférieurs, du score d’inclinaison pelvienne, du score de contrôle du tronc et du score de stratégie motrice.
- Pour le squat avant, sans essai à la main, suivez les étapes 5.2.1.1-5.2.1.8.
- Indications de traitement et retour des résultats des tests au patient.
La figure 1 montre la représentation schématique du protocole.
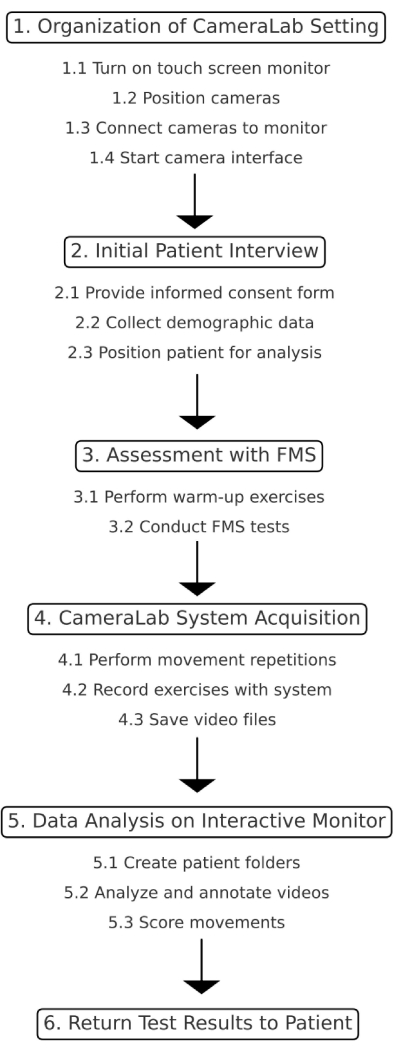
Figure 1 : Représentation schématique du protocole. Cette figure illustre le processus étape par étape du protocole d’étude. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Résultats
Conception et éthique de l’étude
Ce manuscrit a été rédigé conformément à la structure de déclaration des cas (CARE) et aux lignes directrices en matière de rapports, et la liste de contrôle CARE est disponible dans le dossier supplémentaire 1. Les sujets éligibles sont les hommes et les femmes atteints de lombalgie, âgés de 18 à 60 ans, qui suivent une physiothérapie pour améliorer leur condition et retrouver une vie quotidienne sans inconfort et douleur constants qui empêchent la performance normale des AVQ.
Les critères d’inclusion des participants étaient les suivants : a) patients atteints de lombalgie de tout type ; b) douleur référée inférieure à 4/10 sur l’échelle de taux numériques (NRS) ; c) les patients qui ont déjà terminé un cycle de réadaptation standard et qui ont été orientés vers d’autres cycles de réadaptation dans le but d’améliorer la fonction motrice ; d) Les patients doivent être capables d’effectuer un mouvement d’accroupissement et de contrôler le mouvement de la charnière de la hanche. Les critères d’exclusion des patients étaient les suivants : a) limitations physiques pouvant empêcher le dépistage ; b) Fractures vertébrales antérieures ; c) Un indice de masse corporelle (IMC) de 30 ou plus.
Trois patients ont été inclus dans cette série de cas prospectifs et ont été évalués par une équipe multidisciplinaire composée d’un médecin expert spécialisé en médecine physique et de réadaptation et d’un physiothérapeute ayant des années d’expertise dans la gestion de la lombalgie. Les patients ont été affectés par la lombalgie avec une étiologie différente et ont été évalués après un programme de réadaptation standard, avec le système d’analyse vidéo et les résultats d’évaluation standard, y compris l’échelle d’évaluation numérique (NRS)35 ; questionnaire abrégé en 12 questions sur la santé (SF-12)36, questionnaire sur l’incapacité de Roland Morris (RM)37 ; Échelle de kinésiophobie de Tampa (TSK)38. Les tests de dépistage du mouvement fonctionnel (FMS), initialement développés pour les athlètes, peuvent être appliqués efficacement pour évaluer les limitations de mouvement et guider les interventions de physiothérapie qui mettent l’accent sur les approches basées sur le mouvement et l’exercice chez les patients atteints de lombalgie, même ceux souffrant de conditions telles que la scoliose et la posture cyphotique, mettant en évidence leur potentiel à améliorer la capacité de mouvement fonctionnel, à réduire les symptômes de la douleur et à promouvoir le bien-être général. Comme indiqué dans l’étude d’Alkhathami et al.39, cet outil est capable de distinguer les individus avec et sans lombalgie. Les auteurs de cette étude affirment enfin qu’il pourrait s’agir d’un test utile pour les médecins afin d’évaluer les limitations de mobilité et d’évaluer la qualité du mouvement d’un individu chez les personnes souffrant de lombalgie. De plus, d’autres études rapportent la corrélation possible entre le test FMS et la lombalgie pour l’évaluation de la fonction physique40,41.
Logiciels et matériel
L’outil innovant d’évaluation et de traitement des altérations biomécaniques est un système technologique conçu pour l’analyse complète du mouvement, composé d’une interface à écran tactile et de quatre caméras à haute vitesse spécialement conçues pour les environnements cliniques. Il comble les limites des outils traditionnels d’analyse du mouvement en fournissant une solution conviviale, portable et rentable pour les cliniciens.
Le système d’analyse du mouvement s’appuie sur une suite logicielle puissante pour permettre une analyse complète du mouvement42, spécialement adaptée aux environnements cliniques. Cet outil d’évaluation des mouvements représente une innovation révolutionnaire dans l’analyse clinique du mouvement, offrant une solution conviviale, portable et abordable qui n’a pas de versions précédentes. Contrairement aux systèmes existants qui reposent sur des logiciels complexes et du matériel spécialisé, l’outil d’évaluation décrit ici rationalise le processus d’analyse, le rendant accessible à un plus large éventail de cliniciens.
Cette suite comprend trois composants clés : (i) Kinovea : analyse des mouvements, (ii) Synology Surveillance Station : gestion vidéo efficace et (iii) ApowerREC : capture d’écran et annotation.
Kinovea, un logiciel d’analyse vidéo largement utilisé dans la recherche en biomécanique et en sciences du mouvement. Il permet l’évaluation de l’angle articulaire, ce qui permet aux cliniciens de mesurer et d’analyser avec précision les mouvements des patients. Son interface, associée à des fonctionnalités avancées pour le suivi, la mesure et la visualisation des articulations, en fait un atout approprié pour se plonger dans les subtilités du mouvement humain. Que ce soit en biomécanique sportive, en évaluations cliniques ou en recherche, ce logiciel d’analyse vidéo contribue à une évaluation précise des angles articulaires et de la dynamique des mouvements. Au sein de la suite logicielle, Kinovea est utilisé pour : (i) Évaluation de l’angle des articulations : Mesure précise des angles de diverses articulations pendant le mouvement. (ii) Analyse des mouvements : Identifier les mouvements spécifiques qui contribuent à la douleur ou à l’inconfort et surveiller les progrès du traitement au fil du temps. (iii) Rétroaction du patient : Montrer visuellement les modèles de mouvement aux patients afin d’améliorer leur compréhension et leur engagement dans la réadaptation.
Synology Surveillance Station, un système de gestion vidéo (VMS), transforme les périphériques NAS (Network Attached Storage) de Synology en solutions de surveillance centralisées. Au sein de la suite logicielle, Surveillance Station joue un rôle central dans la gestion des vidéos capturées par les caméras haute vitesse du système. Ses fonctionnalités englobent : (i) Le suivi en temps réel : Observer les mouvements des patients pendant les séances d’évaluation en temps réel via des flux vidéo. (ii) Lecture et analyse vidéo : Relecture de vidéos enregistrées pour un examen plus approfondi des schémas de mouvement. (iii) Gestion des utilisateurs et autorisations : Contrôle de l’accès aux vidéos et aux fonctionnalités d’analyse par les utilisateurs autorisés.
ApowerREC sert à capturer et à annoter l’activité de l’écran pendant les sessions d’analyse. Ses fonctionnalités comprennent : (i) Enregistrement d’écran : Capture de l’activité de l’écran pendant les sessions d’analyse de mouvement à une fréquence de 10 images par seconde. (ii) Capacités d’annotation : Ajouter des annotations, des dessins et des commentaires aux vidéos enregistrées pour améliorer la communication et la documentation. (iii) Partage d’enregistrements : Partage facile d’enregistrements d’écran avec des collègues ou des patients. En combinaison, cette suite logicielle offre une solution potentielle pour l’analyse du mouvement en milieu clinique.

Figure 2 : Configuration du système pour l’analyse des mouvements du patient. Cette figure montre la configuration du système, y compris le positionnement des caméras et du patient lors de l’analyse des mouvements. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Le matériel est composé du moniteur interactif, illustré à la Figure 2. Il servait de plaque tournante centrale, permettant l’interaction et l’acquisition de données pendant le processus d’évaluation des mouvements. Les quatre caméras à haute vitesse (figure 2) faisaient partie intégrante du système de capture et d’analyse de mouvement positionné pour capturer des mouvements dynamiques en temps réel. Ces caméras ont été équipées pour enregistrer des séquences de mouvements précises, assurant un examen approfondi de la fonction motrice du patient. La figure 3 montre la représentation schématique de la configuration pour l’analyse des mouvements.
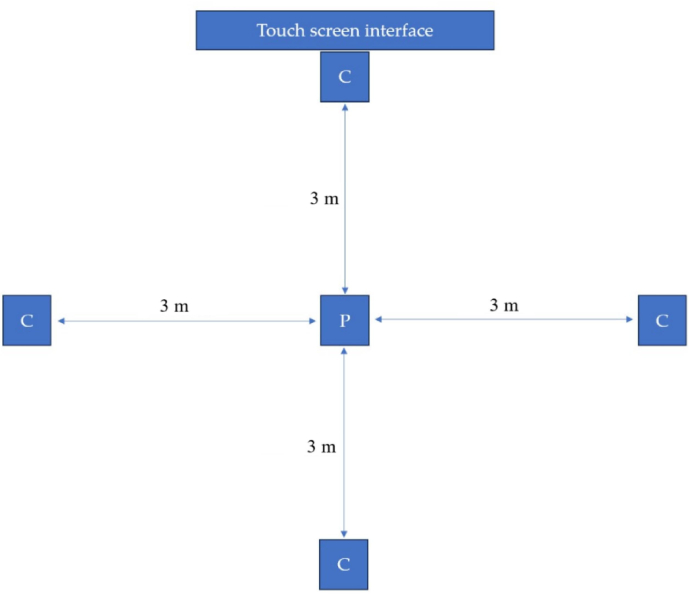
Figure 3 : Représentation schématique. Une représentation schématique de la configuration mettant en évidence le placement des caméras à grande vitesse (C) et le positionnement initial du patient (P). C : caméra à haute vitesse ; P : Position de départ du patient. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Le patient était positionné au centre, entouré de quatre caméras à haute vitesse placées stratégiquement à 3 m du patient pour capturer une vue d’ensemble. L’interface à écran tactile a servi de plaque tournante pour une interaction transparente et une acquisition de données en temps réel pendant le processus d’évaluation. Cette configuration a permis un enregistrement complet et détaillé des mouvements dynamiques, permettant une analyse complète de la fonction motrice en milieu clinique, particulièrement pertinente pour des affections telles que la lombalgie.
Évaluation avec écran de mouvement fonctionnel (FMS)
Le dépistage du mouvement fonctionnel (FMS) est un système utilisé pour évaluer les schémas de mouvement et identifier les dysfonctionnements ou limitations potentiels de la performance physique43. Il comprend une série de tests conçus pour évaluer les schémas de mouvement fondamentaux et les asymétries, aidant à la prévention des blessures et à l’optimisation des performances43. Bien que le FMS ne soit pas un test spécifique pour les patients atteints de lombalgie, ce test est un outil validé pour évaluer la capacité de mouvement fonctionnel d’un individu. Bien que les tests FMS aient été initialement développés pour les athlètes, leur concentration sur les schémas de mouvement fondamentaux pourrait être pertinente pour les personnes atteintes de lombalgie où les schémas de mouvement altérés sont étroitement liés à l’intensité de la douleur et à la performance fonctionnelle 14,15,16. La figure 4 montre plus de détails sur le test FMS, complété par les scores finaux numériques et couleur.
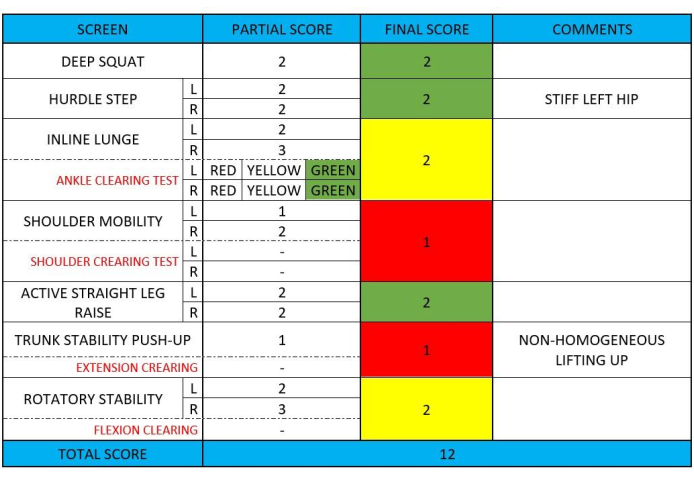
Figure 4 : Exemple de collecte de données de test FMS. Cette figure présente un exemple de collecte de données lors d’un test FMS, montrant chaque point du test. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Comme l’a signalé le FMS, un « feu de circulation » vert indiquait que les exercices ne mettaient pas à l’épreuve le schéma de mouvement dysfonctionnel. Ces exercices peuvent être utilisés en toute sécurité lors des activités de la vie quotidienne ou des séances d’entraînement. Un « feu de circulation » jaune suggérait que le schéma de mouvement était correct, mais il montrait une asymétrie entre les deux membres. Par conséquent, la prudence est de mise lors de la programmation. Un « feu de signalisation » rouge a identifié un dysfonctionnement dans l’exécution de ces schémas moteurs, et il est recommandé d’éviter de tels mouvements dans la programmation parce qu’ils étaient nécessaires pour le programme d’entraînement43. Le code de couleur attribué à la note finale avait une signification pour la planification ultérieure du programme (tableau 2).
L’outil d’évaluation a été utilisé pour évaluer précisément le schéma de mouvement pendant le test FMS. Il a été réalisé devant un Big-pad projetant des images en temps réel des caméras. L’analyse vidéo est considérée comme fondamentale pour mener à bien l’étude de la qualité du mouvement et évaluer la stratégie d’exécution du moteur.
Plus en détail, l’exercice évalué était le suivant :
Front squat, pas de main : Le premier mouvement analysé en vidéo était un squat (mouvement à deux jambes) avec le positionnement avant du bâton. Ce mouvement a évalué comment le sujet effectuait un mouvement de squat dans une situation de deux jambes sans la contrainte du positionnement « au-dessus de la tête » que nous avions dans l’évaluation du squat profond lors de la partie d’évaluation FMS. Le choix de ce mouvement a été introduit parce que ce schéma moteur peut être attribué à diverses actions quotidiennes telles que ramasser un objet au sol, s’asseoir et se lever d’une chaise ou d’un canapé, etc., et il était donc essentiel d’apprendre et de savoir comment le sujet effectuait ce mouvement dans la vie quotidienne. Dans le détail, l’analyse de ce mouvement a porté sur l’évaluation de deux critères d’investigation principaux : le contrôle du membre inférieur (en vue frontale) et la stratégie motrice utilisée (en vue latérale). Voir la figure 5 pour plus de détails.
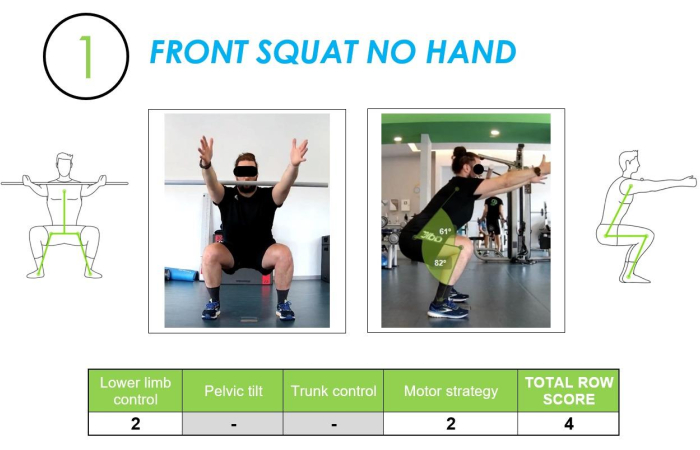
Figure 5 : Exemple de squat avant (sans mains) évalué à partir des vues frontales et latérales, ainsi que le score de ligne correspondant. La figure montre un mouvement de squat avant (sans mains) évalué à la fois de face et latéralement, avec la notation correspondante de la qualité du mouvement. Veuillez cliquer ici pour voir une version agrandie de cette figure.
Le contrôle des membres inférieurs a été évalué en traçant l’axe entre le centre du pied et la colonne iliaque antérieure supérieure (ASIS) afin d’identifier et de quantifier la présence d’un valgus dynamique dans l’articulation du genou. L’analyse réalisée avec les images de la caméra latérale a permis d’analyser les angles de flexion créés sur le genou et la hanche, déterminant si la stratégie utilisée était correcte et quantitativement suffisante.
Écran de contrôle moteur du bas du corps (LB-MCS) : Les deuxième et troisième tests étaient le squat sur une jambe (mouvement sur une jambe) de chaque côté. Voir la figure 6 pour plus de détails. L’analyse de ce mouvement nous a permis d’évaluer le comportement du sujet en situation de manœuvre sur une jambe. Le contrôle d’un schéma moteur sur une jambe a des implications cruciales dans les actions dynamiques de l’activité de la vie quotidienne, telles que monter ou descendre des escaliers, comme surmonter un obstacle, marcher vite ou même courir où il y a une alternance continue de positions sur une jambe.
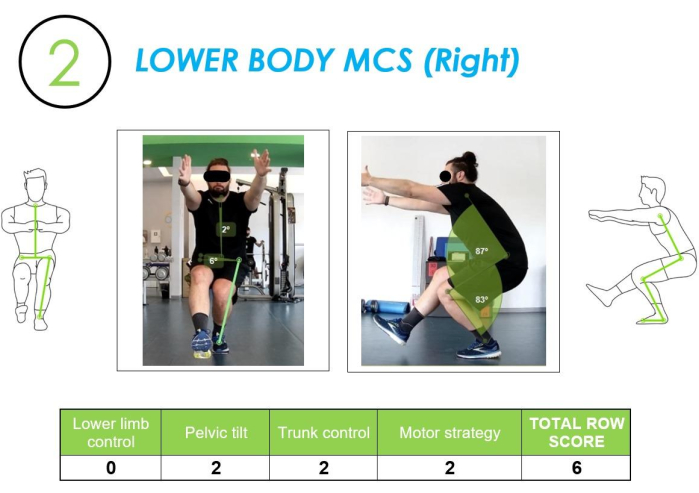
Figure 6 : MCS du bas du corps analysé à partir de vues frontales et latérales, ainsi que le score de ligne correspondant. La figure montre un mouvement MCS du bas du corps évalué à la fois de face et latéralement, avec l’évaluation correspondante de la qualité du mouvement. Veuillez cliquer ici pour voir une version agrandie de cette figure.
En plus de l’analyse du contrôle des membres inférieurs et de la stratégie motrice, ce test a permis d’évaluer 1) le contrôle du bassin par l’analyse de l’angle d’inclinaison qui s’est produit entre l’ASIS par rapport à l’horizon et 2) le contrôle du tronc en examinant l’angle d’inclinaison entre le point médian de l’ASIS et la fosse jugulaire.
Chaque mouvement a fait l’objet de trois évaluations distinctes, et celui qui a obtenu le score de ligne le plus élevé (voir le tableau 1) a été choisi pour être inclus dans le rapport final afin de calculer le score total. Une image a été obtenue à partir de la vidéo générée en vues latérales et frontales au point de descente maximale.
Tableau 1 : Critères de score des rangées de test CameraLab. Ce tableau décrit les critères utilisés pour noter les évaluations de mouvement effectuées à l’aide de l’outil d’évaluation, en détaillant les paramètres et les mesures de notation appliqués. Veuillez cliquer ici pour télécharger ce tableau.
La dernière page du rapport fournissait des informations sur l’analyse et les résultats. Il comprenait également des conseils sur la programmation des activités pendant le programme de formation par le biais de séances de réapprentissage des schémas moteurs ou de séances analytiques. Dans le programme de formation, les séances de réapprentissage des schémas moteurs se sont fortement concentrées sur les phases cognitives, associatives et d’automatisation par le biais d’un bio-retour visuel des mouvements dysfonctionnels corrects, tandis que dans les sessions analytiques, des charges de travail plus intenses ont été effectuées pour le renforcement général, la flexibilité et la récupération de l’amplitude des mouvements fonctionnels.
Réapprentissage des séances de motricité
Les schémas moteurs dysfonctionnels ont été ciblés par des séances de réapprentissage spécifiques en passant par les trois phases progressives de « l’apprentissage moteur »44.
La phase cognitive consiste à reconnaître les mouvements dysfonctionnels, à décomposer le mouvement complet en composants plus petits et à corriger ces schémas grâce à différentes formes de rétroaction fournies par le système, y compris la rétroaction visuelle, spatiale et verbale.
Phase associative : faciliter la prise de conscience du mouvement correct par rapport au mouvement dysfonctionnel, mettre en œuvre l’autocorrection. L’opérateur a progressivement réduit le retour visuel, verbal et spatial, ce qui a amené le patient à apprendre le nouveau schéma moteur correct.
Phase d’automatisation : le patient a effectué les mouvements de base étudiés, analysés et corrigés dans le parcours sans aucun type de retour visuel, spatial ou verbal, exigeant une autocorrection en cas d’attitudes dysfonctionnelles et les réalisant même dans des situations de double tâche ou avec des éléments perturbateurs et/ou des surcharges fonctionnelles.
Sessions analytiques
Ils ont été utilisés pour développer tous les exercices les plus similaires à la motricité conditionnelle, tels que la force, la flexibilité et la résistance musculaire et cardiovasculaire. Ce type de séance a également été fondamental pour améliorer la rangée et le score total du test, car certains mouvements analysés dans le test nécessitaient un niveau de base de force et de flexibilité sur des groupes musculaires spécifiques tels que les fessiers, les muscles appartenant à la chaîne cinétique postérieure comme les ischio-jambiers ou les muscles centraux comme les abdominaux (transversus, droit, obliques, etc.), grand dorsal, lombaire, adducteurs, etc. qui avaient besoin d’être conditionnés par des exercices analytiques contre la résistance et avec surcharge progressive.
L’algorithme permettant de déterminer la stratégie à adopter (tableau 2) en tenant compte du réapprentissage des schémas moteurs et des séances analytiques dépendait des mouvements FMS classés lumière rouge et des critères d’analyse vidéo notés ≤ un score de ligne 1.
Tableau 2 : Algorithme pour déterminer la stratégie à adopter. Ce tableau montre l’algorithme de prise de décision utilisé pour sélectionner les stratégies d’intervention en fonction des scores de mouvement FMS et des critères d’analyse vidéo, orientant le choix entre les séances de réapprentissage des schémas moteurs et les séances analytiques. Veuillez cliquer ici pour télécharger ce tableau.
Une fois ce processus terminé, il a été possible d’analyser, de vérifier et de quantifier les améliorations que le patient avait consolidées au cours du processus grâce à un test de suivi effectué par le système de capture de mouvement.
Présentation de cas
Cas 1 - Identification du patient : AM
Un homme caucasien de 18 ans, étudiant professionnel avec un indice de masse corporelle de 26,8 kg/m2 présentait une scoliose droite convexe convexe structurée harmonique lombaire. Le patient a signalé une apparition chronique de la lombalgie après une position assise prolongée, avec des antécédents médicaux notables pour une scoliose sévère précédemment gérée de manière non chirurgicale (corset de nuit pendant 4 ans). Le patient a déclaré que la douleur chronique était présente depuis plus d’un an. Son niveau d’activité physique a été mesuré à 36 MET par semaine. Le tableau 3 résume les caractéristiques de base du patient.
Au cours de l’examen initial, il a signalé une douleur minime, sauf lorsqu’il était assis pendant une longue période. L’examen physique a révélé que la flexibilité de la chaîne antérieure et postérieure était limitée, comme en témoigne la mobilité active restreinte des épaules, de la ceinture scapulaire thoracique et des hanches. Le patient avait des antécédents de réadaptation standard avant la consultation. L’évaluation de base (T0) a révélé que son score NRS était de 4, celui du SF-12 de 25,8, celui du SF-12 de 46,2, celui de 46,2 pour le RM et celui de 36 pour le TSK (voir le tableau 4 ). L’évaluation avec le système de capture de mouvement a été mise en œuvre dans l’évaluation complète du patient afin de caractériser les schémas de mouvement et la biomécanique du patient. L’évaluation a révélé une altération du score FMS total (9/21), avec des déficiences de la mobilité de l’épaule (score 1/3), de l’élévation active de la jambe droite (score 1/3), de la stabilité du tronc (score 1/3), de la stabilité rotative (score 1/3), du contrôle des membres inférieurs (score 4/6), du contrôle du tronc (score 3/4) et de la stratégie motrice (score 2/6). Voir le tableau 5 pour plus de détails.
Ainsi, le patient a commencé une intervention de réadaptation standard visant à réduire la douleur, à résoudre les symptômes inflammatoires et à récupérer la force de muscles spécifiques. Plus en détail, le patient a réalisé une intervention de rééducation de 12 séances d’une durée unitaire, réparties sur 3 jours par semaine, en privilégiant une approche globale. Les séances de thérapie comprenaient un échauffement pour préparer le corps au mouvement et diminuer la raideur dans les zones touchées. Après l’échauffement, le patient s’est engagé dans une série d’exercices ciblés conçus pour renforcer les muscles abdominaux, la flexibilité et la mobilité. Les techniques de correction posturale ont été mises de l’avant tout au long du programme de réadaptation afin de favoriser un bon alignement de la colonne vertébrale et de réduire la tension sur les zones touchées. Le patient a reçu une formation sur les principes ergonomiques et a appris des stratégies pour maintenir une posture optimale en position assise, debout et dans d’autres activités de la vie quotidienne.
Une approche de réadaptation standard a été mise en œuvre avec un entraînement par biofeedback et contrôle moteur à l’aide d’un retour visuel du système. Cette technologie a permis au patient d’observer ses mouvements en temps réel et d’effectuer des ajustements pour améliorer la posture et l’alignement. Grâce à la pratique guidée et à la répétition, le patient a développé une plus grande conscience de la mécanique de son corps et a appris à effectuer des mouvements plus efficacement.
Après l’intervention de réadaptation (T1), des améliorations constantes ont été observées dans toutes les mesures de résultats, indiquant une progression positive de l’état du patient. Le score NRS a diminué à 2, tandis que le SF-12-PCS est passé à 41,0 et le MCS est passé à 62,4. De plus, le score RM a diminué à 1 et le score TSK a diminué à 25, reflétant une amélioration des niveaux de douleur, de la qualité de vie HR, de l’invalidité et de la peur du mouvement. De plus, l’évaluation a révélé des améliorations notables dans divers paramètres de mouvement par rapport à la ligne de base. Plus précisément, des améliorations ont été observées dans le squat profond, le pas de haie, la fente en ligne, la mobilité des épaules, l’élévation active de la jambe droite, la pompe de stabilité du tronc, la stabilité rotative, le contrôle des membres inférieurs, l’inclinaison pelvienne, le contrôle du tronc et les évaluations de la stratégie motrice. Le tableau 5 donne plus de détails sur les scores de chaque test d’évaluation.
Cas 2 - Identification du patient : DB
Un homme caucasien de 38 ans, employé de bureau, avec un indice de masse corporelle de 21,9 kg/m2, présenté à notre attention après microdiscectomie L4-L5. Avant l’opération, il a signalé une douleur de 6/10 du NRS avec irradiation jusqu’au mollet, une paresthésie référée à la cuisse et à la jambe gauches, un signe de Lasegue gauche positif et une incapacité à l’activité fonctionnelle commune. Le patient a déclaré avoir ressenti de la douleur pendant huit mois. Avant l’opération, il avait suivi une thérapie de la douleur, de l’acupuncture, de la massothérapie et de la TENS.
À la suite d’un programme de réadaptation standard, soixante-quatre jours après l’opération, le patient n’a signalé aucune douleur, irradiation ou limitation de la flexibilité des chaînes antérieure et postérieure des membres inférieurs. Il a signalé une dominance du membre inférieur droit dans les activités de la vie quotidienne conditionnée par la peur du mouvement du côté gauche. La capacité de stabiliser le tronc avec du muscle était bonne dans la demande analytique d’activation musculaire (transverse de l’abdomen, droit de l’abdomen et obliques abdominaux internes et externes) mais incapable de maintenir la stabilisation pendant les demandes fonctionnelles.
L’évaluation de base a révélé que son score NRS était de 3, celui du SF-12 PCS était de 47,5, celui du SF-12 MCS était de 51,3, celui de RM était de 5 et celui de TSK était de 16 (voir le tableau 4 pour plus de détails). L’évaluation avec le système de capture de mouvement a été mise en œuvre dans l’évaluation complète du patient afin de caractériser les schémas de mouvement et la biomécanique du patient. L’évaluation a révélé une altération du score FMS total (10/21), avec des déficiences dans le squat profond (score 1/3), la mobilité des épaules (score 2/3), l’élévation active de la jambe droite (score 0/3), l’inclinaison pelvienne (score 3/4) et la stratégie motrice (score 4/6). Voir le tableau 5 pour plus de détails. Ainsi, le patient a effectué une intervention de réadaptation standard visant à réduire la douleur, à résoudre les symptômes inflammatoires, à récupérer l’amplitude amplitude et la flexibilité complètes et à récupérer la force de certains muscles.
Le patient a effectué 14 semaines d’intervention de réadaptation, 3 séances par semaine, chacune d’une durée de 1 h, l’accent a été mis sur une approche globale. Les séances de thérapie comprenaient un échauffement pour préparer le corps au mouvement et obtenir une meilleure flexibilité dans les zones touchées. Après l’échauffement, le patient s’est engagé dans une série d’exercices ciblés conçus pour renforcer les muscles abdominaux et des exercices de récupération pour une ROM active. La restauration du schéma moteur correct a été soulignée tout au long du programme de rééducation pour favoriser la mobilité de la colonne thoracique, les exercices de tronc statiques et dynamiques, les exercices de fessier en versions statiques et dynamiques, l’ajout de résistance, les squats et les fentes avec un accent particulier sur la symétrie des mouvements et la suppression progressive du retour visuel. Le patient a effectué des sauts tombants à partir de boîtes de hauteur croissante, des exercices de saut accroupi et des mouvements de décélération. Le patient a reçu une éducation sur les principes et a appris des stratégies pour optimiser l’objectif atteint et reproduire la posture correcte pendant toutes les activités de la vie quotidienne.
Une approche de réadaptation standard a été mise en œuvre avec un entraînement par biofeedback et contrôle moteur à l’aide d’un retour visuel du système. Cette technologie a permis au patient d’observer ses mouvements au ralenti et d’effectuer des ajustements pour améliorer la posture, l’alignement et les schémas moteurs. Grâce à la pratique guidée, à la répétition et à l’évitement progressif des références visuelles, le patient a développé une plus grande conscience de sa propre mécanique corporelle et a appris à effectuer des mouvements avec plus de précision, d’efficacité et d’efficacité.
Après l’intervention de réadaptation (T1), des améliorations constantes ont été observées dans toutes les mesures de résultats, indiquant une progression positive de l’état du patient. Le score NRS a diminué à 0, tandis que le SF-12-PCS est passé à 55,4 et le MCS est passé à 54,7. De plus, le score RM a diminué à 1 et le score TSK a diminué à 14, reflétant une amélioration des niveaux de douleur, de la qualité de vie HR, de l’invalidité et de la peur du mouvement. De plus, l’évaluation a révélé des améliorations notables dans divers paramètres de mouvement par rapport à la ligne de base. Plus précisément, des améliorations ont été observées dans les évaluations du squat profond, de la mobilité des épaules, de l’élévation active de la jambe droite, de l’inclinaison pelvienne et de la stratégie motrice. Le tableau 5 donne plus de détails sur les scores de chaque test d’évaluation.
Cas 3 - ID du patient : LB
Un homme caucasien de 33 ans, barman professionnel avec un indice de masse corporelle de 24,8 kg/m2, s’est présenté à l’attention de la clinique après une intervention chirurgicale pour une spondylodiscite lombo-sacrée. Le patient a subi une microdiscectomie droite urgente L4-L5 40 jours avant la chirurgie de la spondylodiscite parce qu’il a subi une perte rapide de force et un manque de sensibilité dans le membre inférieur droit, de la cuisse au pied, au cours des 2 jours.
À la fin de 20 jours d’hospitalisation, au cours desquels la réadaptation standard a été administrée, le patient a signalé des douleurs dans la colonne lombaire, dans le membre inférieur droit et les articulations bilatérales sacrées-iliaques pendant les quarts de posturation portant des corsets. Le patient a présenté 2/5 de l’échelle du Conseil de recherches médicales (MRC) pour tous les muscles du membre inférieur droit. L’activation de la stabilité du tronc était faible à la fois analytiquement et globalement.
L’évaluation de base (T0) a révélé que son score NRS était de 4, celui du SF-12 PCS était de 45,3, celui du SF-12 MCS était de 30,0, celui du RM était de 21 et celui du TSK était de 47 (voir le tableau 4 pour plus de détails). L’évaluation avec le système de capture de mouvement a été mise en œuvre dans l’évaluation complète du patient afin de caractériser les mouvements et la biomécanique du patient. L’évaluation a révélé une altération du score FMS total (9/21), avec des déficiences de la fente en ligne (score 1/3), de la mobilité de l’épaule (score 1/3), de la stabilité rotative (score 1/3), du contrôle des membres inférieurs (score 4/6) et de la stratégie motrice (score 2/6). Voir le tableau 5 pour plus de détails.
Ainsi, le patient a poursuivi l’intervention de réadaptation standard pendant 12 semaines, à raison de 3 séances par semaine, chaque séance durant 1 h. Les séances de thérapie comprenaient un échauffement pour préparer le corps aux exercices actifs, diminuer la raideur dans les zones touchées et activer les muscles impliqués dans la séance de rééducation. Après l’échauffement, le patient s’est engagé dans une série d’exercices ciblés conçus pour renforcer les muscles abdominaux, la flexibilité et la mobilité. Les techniques de correction posturale ont été mises en avant tout au long du programme de réadaptation pour favoriser l’activation correcte des quadriceps, des ischio-jambiers et des fessiers, l’entraînement de l’équilibre sur une jambe, le renforcement des charnières de la hanche en utilisant progressivement les résistances du poids du corps et du lest, et les exercices de tronc statiques et dynamiques. Le patient a effectué des squats, des squats fractionnés et des fentes en mettant l’accent sur la conscience de l’alignement de ses propres segments corporels et sur la suppression progressive de la rétroaction visuelle et de la correction verbale par le thérapeute. Le patient a reçu une formation sur les principes ergonomiques et a appris des stratégies pour maintenir la bonne posture en position assise, debout et dans d’autres activités de la vie quotidienne.
Une approche de réadaptation standard a été mise en œuvre avec un entraînement par biofeedback et contrôle moteur à l’aide d’un retour visuel du système. La mise en œuvre de cette technologie a permis au patient d’observer ses mouvements, fournissant un retour d’information en temps réel. Cela a permis d’optimiser les ajustements de la posture, de l’alignement et des schémas moteurs. Grâce à la pratique guidée et à la répétition, le patient a amélioré sa conscience de la mécanique corporelle et affiné l’exécution des mouvements.
Après l’intervention de réadaptation (T1), des améliorations constantes ont été observées dans toutes les mesures de résultats, indiquant une progression positive de l’état du patient. Le score NRS a diminué à 1, tandis que le SF-12-PCS est passé à 53,9 et le MCS est passé à 57,8. De plus, le score RM a diminué à 4 et le score TSK a diminué à 39, reflétant une amélioration des niveaux de douleur, de la qualité de vie HR, de l’invalidité et de la peur du mouvement. De plus, l’évaluation a révélé des améliorations notables dans divers paramètres de mouvement par rapport à la ligne de base. Plus précisément, des améliorations ont été observées dans la fente en ligne alignée, la mobilité de l’épaule, la stabilité rotative, le contrôle des membres inférieurs et les évaluations de la stratégie motrice. Le tableau 5 donne plus de détails sur les scores de chaque test d’évaluation.
Tableau 3 : Description de la population. Ce tableau présente les caractéristiques démographiques et cliniques de la population étudiée. Veuillez cliquer ici pour télécharger ce tableau.
Tableau 4 : Résultat pour le patient. Ce tableau résume les résultats pour chaque patient participant à l’étude, y compris les changements observés après le suivi final. Veuillez cliquer ici pour télécharger ce tableau.
Tableau 5 : Résultats des tests d’évaluation. Ce tableau détaille les résultats des tests d’évaluation, présentant les mesures de performance et les scores de mouvement pour chaque modèle de mouvement évalué. Veuillez cliquer ici pour télécharger ce tableau.
Dossier supplémentaire 1 : Structure de CARE et lignes directrices en matière de rapports. Veuillez cliquer ici pour télécharger ce fichier.
Discussion
Dans cette étude, nous avons étudié l’intégration du système CameraLab dans la prise en charge de la réadaptation des patients atteints de lombalgie. Les résultats de cette étude suggèrent que cette solution numérique innovante fournit des données objectives précieuses sur l’analyse des modèles de mouvement, améliorant ainsi la précision et l’efficacité de la pratique de la réadaptation clinique dans les douleurs musculo-squelettiques. La lombalgie est une affection courante et complexe caractérisée par un handicap multidimensionnel, y compris des déterminants biomécaniques, psychologiques et sociaux 2,8,9,10,11,12. L’approche rapportée dans cette série de cas a permis de cibler plusieurs facteurs caractérisant la lombalgie et d’aborder différents domaines comme le rapportent les résultats positifs dans l’intensité de la douleur, le fonctionnement physique, la QV-HR et la kinésiophobie.
Plus en détail, les résultats des rapports de cas présentés ont montré une réduction constante de l’intensité de la douleur en ciblant des schémas de mouvement spécifiques et des dysfonctionnements biomécaniques identifiés par l’outil d’évaluation. Fait intéressant, des résultats similaires ont été présentés par Marich et coll.45 dans leur étude sur la douleur musculo-squelettique à l’aide d’une méthode d’évaluation comparable. Dans leur recherche, Marich et coll.45 ont signalé un lien potentiel entre les schémas de mouvement et les limitations fonctionnelles chez les personnes atteintes de lombalgie chronique. Ces résultats ont mis en évidence la nécessité d’interventions ciblées visant à optimiser les dysfonctionnements du mouvement afin de réduire la douleur et d’améliorer les résultats fonctionnels chez les personnes atteintes de lombalgie chronique. Des améliorations du fonctionnement physique et de la qualité de vie des RH ont été observées dans les trois cas, comme en témoigne l’augmentation des scores SF-12 PCS et MCS. De même, l’étude de Letafatkar et al.46 a mis en évidence les effets des protocoles d’entraînement sensorimoteur dans l’amélioration de la fonction du système proprioceptif, du contrôle des mouvements lombaires et de la qualité de vie des patients atteints de lombalgie chronique non spécifique. L’étude a souligné qu’un programme d’entraînement sensorimoteur avec des solutions innovantes a conduit à des améliorations constantes de la proprioception, du contrôle des mouvements lombaires et de Hr-QoL46.
La kinésiophobie est une barrière psychologique courante chez les personnes atteintes de lombalgie, conduisant souvent à des comportements d’évitement et à une déficience fonctionnelle47. L’intervention de réadaptation avec CameraLab a réussi à améliorer la peur du mouvement en fournissant une rétroaction objective sur les schémas de mouvement et la biomécanique. En améliorant la confiance dans la capacité des patients à se déplacer en toute sécurité et efficacement, l’outil d’évaluation pourrait réduire la kinésiophobie et promouvoir la participation active aux activités de réadaptation. Dans ce contexte, il y a eu un intérêt et un investissement croissants dans l’innovation numérique et les solutions technologiques dans le domaine de la réadaptation 25,26,48,49,50,51,52. Cette tendance est alimentée par plusieurs facteurs, notamment les progrès de la technologie des capteurs49,50, la disponibilité croissante des appareils portables25 et la reconnaissance croissante des avantages potentiels de l’intégration des outils numériques dans les pratiques de soins de santé52. Les solutions numériques promettent d’améliorer la prestation des services de réadaptation en fournissant des données objectives, en améliorant l’engagement des patients et en facilitant les approches de traitement personnalisées53.
Plusieurs conditions peuvent aggraver les symptômes de la lombalgie. Dans ce contexte, Zaina et al.54 ont fourni un aperçu complet de la complexité de la lombalgie chez les patients avec et sans scoliose, soulignant que cette condition influence de manière significative les aspects physiques et psychologiques de la santé. Cette étude met en évidence comment la technologie avancée d’analyse de mouvement basée sur la vidéo peut capturer avec précision les schémas de mouvement et les déséquilibres posturaux qui contribuent à la lombalgie chez un patient atteint de scoliose. Cette technologie offre des informations détaillées sur les facteurs biomécaniques sous-jacents à la douleur que les méthodes d’évaluation traditionnelles peuvent sous-estimer. En permettant une évaluation précise et objective du mouvement, l’approche décrite ici fournit un outil précieux aux cliniciens pour élaborer des plans de traitement plus efficaces et personnalisés, améliorant ainsi les résultats pour les patients.
Les méthodes traditionnelles d’évaluation du mouvement, telles que les techniques d’observation ou les évaluations cliniques subjectives, sont liées aux biais et aux difficultés de normalisation 20,27,28. En revanche, les technologies numériques, telles que les systèmes de capture de mouvement, les capteurs inertiels et les algorithmes de vision par ordinateur, permettent aux cliniciens de capturer et d’analyser les données de mouvement avec un haut degré de précision et defiabilité20. En quantifiant objectivement les paramètres de mouvement, l’outil d’évaluation a montré qu’il était possible d’identifier les anomalies biomécaniques, de suivre les progrès au fil du temps et d’adapter les interventions aux besoins individuels des patients. De plus, la lombalgie peut avoir un impact négatif sur les troubles des chaînes kinésiologiques pendant les mouvements, tels que les squats, en modifiant les schémas de mouvement. Une étude a révélé que les personnes atteintes de lombalgie chronique présentent une plus grande amplitude de mouvement de la hanche et du genou par rapport à l’amplitude amplitude de mouvement de la cheville que celles sans lombalgie. Ces résultats suggèrent que les personnes atteintes de lombalgie surchargent davantage leurs articulations de la hanche et du genou pendant les squats, ce qui peut contribuer à leur état.
De plus, Frontera et coll.56 ont souligné l’importance de la recherche sur les politiques de santé et les services de santé pour améliorer les pratiques de réadaptation dans des contextes réels. La capacité d’analyser et de documenter avec précision les schémas de mouvement offre une avancée significative dans la réadaptation. À l’appui de cela, nos résultats démontrent que la technologie d’analyse vidéo fournit non seulement des informations biomécaniques détaillées, mais soutient également le développement de stratégies de traitement plus personnalisées et efficaces. Cela s’inscrit dans la lignée de l’étude de Frontera et al.56, qui vise à intégrer les résultats de la recherche dans la pratique clinique afin de combler le fossé entre la recherche et la réadaptation, renforçant ainsi la qualité et l’accessibilité des soins pour les patients atteints de lombalgie. En ciblant des modèles de mouvement spécifiques, les interventions guidées par CameraLab pourraient améliorer les résultats fonctionnels, mais pourraient également avoir des implications positives à long terme, en réduisant les taux de récidive de la lombalgie et en améliorant la qualité de vie globale des RH.
Outre ces considérations positives, cette étude n’est pas exempte de limites. Bien que CameraLab offre des avantages significatifs dans l’évaluation du mouvement, une configuration initiale spécifique et un calibrage du système sont nécessaires avant le début de la rééducation. De plus, les résultats du présent manuscrit sont basés sur un échantillon de petite taille, ce qui s’aligne sur le cadre méthodologique de la série de cas. Bien que cette approche permette une analyse approfondie de chaque cas, il faut faire preuve de prudence quant à la généralisabilité des résultats de l’étude. De plus, différents cas avec des causes hétérogènes de lombalgie ont été évalués dans cette série de cas. Cependant, cette étude pourrait offrir des informations préliminaires sur une technologie innovante qui pourrait être étudiée plus en détail dans des études de cohorte plus larges avec des échantillons homogènes. Enfin, le coût et la disponibilité de la technologie peuvent limiter son adoption généralisée en milieu clinique. D’autre part, il convient de noter que cette technologie pourrait être l’une des moins coûteuses et des plus rentables dans les contextes de réadaptation par rapport aux systèmes similaires d’analyse des mouvements similaires. Conformément à d’autres systèmes similaires d’analyse des mouvements de mouvement, il peut y avoir un risque de biais dans la répétabilité entre opérateurs, l’identification des points de repère ou la sélection du point de descente maximal57. Pour remédier à ces limites, nous veillons à ce que tout le personnel impliqué dans la technique soit correctement formé et expérimenté. Les recherches futures devraient viser à valider davantage l’efficacité de cet outil d’évaluation dans des populations de patients plus larges et à comparer ses résultats avec les approches de réadaptation traditionnelles.
En conclusion, notre étude suggère que le système CameraLab pourrait jouer un rôle dans la prise en charge de la réadaptation des patients atteints de lombalgie. En fournissant des données objectives sur les habitudes de mouvement et en facilitant les interventions ciblées, l’outil d’évaluation a le potentiel d’améliorer les résultats et de mettre en œuvre la pratique clinique. D’autres recherches sont nécessaires pour bien comprendre ses implications et optimiser son intégration dans les soins courants.
Déclarations de divulgation
Les auteurs ne déclarent aucun conflit d’intérêts.
Remerciements
Cette étude s’inscrit dans le cadre du projet NODES qui a reçu un financement du MUR - M4C2 1.5 de PNRR avec convention de subvention n°. ECS00000036.
matériels
| Name | Company | Catalog Number | Comments |
| ApowerREC | Apowersoft | https://www.apowersoft.com/record-all-screen | This screen recorder serves to capture and annotate screen activity during analysis sessions |
| Functional Movement Screen kit | Functional Movement Systems Inc., Chatham, VA | N/A | Funtional Movement Screen kit consisting of a two-inch by six-inch board, one four-foot-long dowel, two short dowels, and an elastic cord, is used to administer the FMS test. |
| Hikvision Cameras IP POE DOME | Hikvision | DS-2CD1623G0-IZ | The cameras are equipped to record precise motion sequences and to capture dynamic movements with exceptional speed and detail. |
| Kinovea | Kinovea | Version 0.9.5 | Kinovea is a video annotation tool designed for sport analysis. It features utilities to capture, slow down, compare, annotate and measure motion in videos. |
| Sharp Big Pad (PN-85 TH1) | Sharp Corporation | PN-85 TH1 | The PN-85TH1 interactive BIG PAD monitor combines "4K reading" and the "Pen-on-Paper" user experience with the high precision of InGlass touch technology. Includes whiteboard and wireless capabilities to further enhance the customer experience |
| Synology Surveillance Station | Synology | N/A | Robust and versatile Video Management System (VMS) designed to turn Synology Network Attached Storage (NAS) devices into centralized surveillance solutions |
Références
- Tanaka, Y., et al. Muscle strength rather than appendicular skeletal muscle mass might affect spinal sagittal alignment, low back pain, and health-related quality of life. Sci Rep. 13 (1), 9894 (2023).
- de Sire, A., et al. Pharmacological treatment for acute traumatic musculoskeletal pain in athletes. Medicina. 57 (11), 1208 (2021).
- GBD 2021 Low Back Pain Collaborators. Global, regional, and national burden of low back pain, 1990-2020, its attributable risk factors, and projections to 2050: a systematic analysis of the Global Burden of Disease Study 2021. Lancet Rheumatol. 5 (6), e316-e329 (2023).
- Bailey, J. F., et al. Digital care for chronic musculoskeletal pain: 10,000 participant longitudinal cohort study. J Med Internet Res. 22 (5), e18250 (2020).
- Priebe, J. A., et al. Digital treatment of back pain versus standard of care: the cluster-randomized controlled trial, Rise-uP. J Pain Res. 13, 1823-1838 (2020).
- Chehade, M. J., et al. Innovations to improve access to musculoskeletal care. Best Pract Res Clin Rheumatol. 34 (5), 101559 (2020).
- GBD Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 396 (10258), 1204-1222 (2020).
- Lippi, L., et al. Multidimensional effectiveness of botulinum toxin in neuropathic pain: a systematic review of randomized clinical trials. Toxins. 14 (5), 308 (2022).
- de Sire, A., et al. Ultrasound-guided platelet-rich-plasma injections for reducing sacroiliac joint pain: A paradigmatic case report and literature review. J Back Musculoskelet Rehabil. 35 (5), 977-982 (2022).
- de Sire, A., et al. Dynamic spinal orthoses self-reported effects in patients with back pain due to vertebral fragility fractures: A multi-center prospective cohort study. J Back Musculoskelet Rehabil. 37 (4), 929-941 (2023).
- de Sire, A., et al. Percutaneous electrical nerve stimulation (Pens) as a rehabilitation approach for reducing mixed chronic pain in patients with musculoskeletal disorders. Appl Sci. 11 (9), 4257 (2021).
- Marotta, N., et al. Impact of yoga asanas on flexion and relaxation phenomenon in women with chronic low back pain: Prophet model prospective study. J Orthop Res. 42 (7), 1420-1427 (2024).
- . WHO Guideline for Non-Surgical Management of Chronic Primary Low Back Pain in Adults in Primary and Community Care Settings Available from: https://www.who.int/publications/i/item/9789240081789 (2023)
- Urban, J. P., Fairbank, J. C. Current perspectives on the role of biomechanical loading and genetics in development of disc degeneration and low back pain; a narrative review. J Biomech. 102, 109573 (2020).
- Wu, Z., et al. Asymmetric biomechanical properties of the paravertebral muscle in elderly patients with unilateral chronic low back pain: a preliminary study. Front Bioeng Biotechnol. 10, 814099 (2022).
- Wernli, K., et al. Does movement change when low back pain changes? A systematic review. J Orthop Sports Phys Ther. 50 (12), 664-670 (2020).
- Hira, K., et al. Relationship of sagittal spinal alignment with low back pain and physical performance in the general population. Sci Rep. 11 (1), 20604 (2021).
- Hlaing, S. S., Puntumetakul, R., Khine, E. E., Boucaut, R. Effects of core stabilization exercise and strengthening exercise on proprioception, balance, muscle thickness and pain related outcomes in patients with subacute nonspecific low back pain: a randomized controlled trial. BMC Musculoskelet Disord. 22 (1), 998 (2021).
- Yasuda, T., Jaotawipart, S., Kuruma, H. Effects of thoracic spine self-mobilization on patients with low back pain and lumbar hypermobility: A randomized controlled trial. Prog Rehabil Med. 8, 20230022 (2023).
- van Dijk, M. J., et al. Assessment instruments of movement quality in patients with nonspecific low back pain: A systematic review and selection of instruments. Gait Posture. 76, 346-357 (2020).
- Hlaing, S. S., Puntumetakul, R., Wanpen, S., Boucaut, R. Balance control in patients with subacute nonspecific low back pain, with and without lumbar instability: a cross-sectional study. J Pain Res. 13, 795-803 (2020).
- Lippi, L., et al. Effects of blood flow restriction on spine postural control using a robotic platform: A pilot randomized cross-over study. J Back Musculoskelet Rehabil. 36 (6), 1447-1459 (2023).
- Sipko, T., Glibowski, E., Kuczyński, M. Acute effects of proprioceptive neuromuscular facilitation exercises on the postural strategy in patients with chronic low back pain. Complement Ther Clin Pract. 44, 101439 (2021).
- Desmons, M., Theberge, M., Mercier, C., Massé-Alarie, H. Contribution of neural circuits tested by transcranial magnetic stimulation in corticomotor control of low back muscle: a systematic review. Front Neurosci. 17, 1180816 (2023).
- Lippi, L., et al. System for tracking and evaluating performance (Step-App®): validation and clinical application of a mobile telemonitoring system in patients with knee and hip total arthroplasty. A prospective cohort study. Eur J Phys Rehabil Med. 60 (2), 349-360 (2024).
- de Sire, A., et al. Myths and truths on biophysics-based approach in rehabilitation of musculoskeletal disorders. Ther Adv in Musculoskelet Dis. 15, 1759720X231183867 (2023).
- Garg, A., Pathak, H., Churyukanov, M. V., Uppin, R. B., Slobodin, T. M. Low back pain: critical assessment of various scales. Eur Spine J. 29 (3), 503-518 (2020).
- Streicher, H. New concepts in back class training? Effects of a therapeutical back class training focussing on proprioceptive-coordinative skills. Deutsche Zeitschrift fur Sportmedizin. 56 (4), 100-105 (2005).
- Hamacher, D., Hamacher, D., Herold, F., Schega, L. Are there differences in the dual-task walking variability of minimum toe clearance in chronic low back pain patients and healthy controls. Gait Posture. 49, 97-101 (2016).
- van Hoof, W., Volkaerts, K., O'Sullivan, K., Verschueren, S., Dankaerts, W. Comparing lower lumbar kinematics in cyclists with low back pain (flexion pattern) versus asymptomatic controls-field study using a wireless posture monitoring system. Man Ther. 17 (4), 312-317 (2012).
- AlAteeq, M., Alseraihi, A. A., Alhussaini, A. A., Binhasan, S. A., Ahmari, E. A. Plain lumbosacral X-rays for low back pain: Findings correlate with clinical presentation in primary care settings. J Family Med Prim Care. 9 (12), 6115-6120 (2020).
- World Medical Association. World Medical Association Declaration of Helsinki: ethical principles for medical research involving human subjects. JAMA. 310 (20), 2191-2194 (2013).
- Cook, G., Burton, L., Hoogenboom, B. J., Voight, M. Functional movement screening: the use of fundamental movements as an assessment of function-part 1. Int J Sports Phys Ther. 9 (3), 396-409 (2014).
- Cook, G., Burton, L., Hoogenboom, B. J., Voight, M. Functional movement screening: the use of fundamental movements as an assessment of function-part 2. Int J Sports Phys Ther. 9 (4), 549-563 (2014).
- Bijur, P. E., Latimer, C. T., Gallagher, E. J. Validation of a verbally administered numerical rating scale of acute pain for use in the emergency department. Acad Emerg Med. 10 (4), 390-392 (2003).
- Luo, X., et al. Reliability, responsiveness of the short form 12-item survey (SF-12) in patients with back pain. Spine (Phila Pa 1976). 28 (15), 1739-1745 (2003).
- Küçükdeveci, A. A., Tennant, A., Elhan, A. H., Niyazoglu, H. Validation of the Turkish version of the Roland-Morris Disability Questionnaire for use in low back pain. Spine (Phila Pa). 26 (24), 2738-2743 (2001).
- Monticone, M., Ambrosini, E., Rocca, B., Foti, C., Ferrante, S. Responsiveness of the Tampa Scale of Kinesiophobia in Italian subjects with chronic low back pain undergoing motor and cognitive rehabilitation. Eur Spine J. 25 (9), 2882-2888 (2016).
- Alkhathami, K., Alshehre, Y., Wang-Price, S., Brizzolara, K. Reliability and validity of the Functional Movement Screen™ with a modified scoring system for young adults with low back pain. Int J Sports Phys Ther. 16 (3), 620-627 (2021).
- Alkhathami, K. M., Alqahtani, B. Comparing the scores of the Functional Movement Screen™ in individuals with low back pain versus healthy individuals: A systematic review and meta-analysis. Int J Sports Phys Ther. 19 (7), 834-848 (2024).
- Ko, M. J., Noh, K. H., Kang, M. H., Oh, J. S. Differences in performance on the functional movement screen between chronic low back pain patients and healthy control subjects. J Phys Ther Sci. 28 (7), 2094-2096 (2016).
- Puig-Diví, A., et al. Validity and reliability of the Kinovea program in obtaining angles and distances using coordinates in 4 perspectives. PLoS One. 14 (6), e0216448 (2019).
- Schneiders, A. G., Davidsson, &. #. 1. 9. 7. ;., Hörman, E., Sullivan, S. J. Functional movement screenTM normative values in a young, active population. Int J Sports Phys Ther. 6 (2), 75 (2011).
- Cuenca-Martínez, F., Suso-Martí, L., León-Hernández, J. V., La Touche, R. The role of movement representation techniques in the motor learning process: A neurophysiological hypothesis and a narrative review. Brain Sci. 10 (1), 27 (2020).
- Marich, A. V., Hwang, C. T., Sorensen, C. J., Van Dillen, L. R. Examination of the Lumbar movement pattern during a clinical test and a functional activity test in people with and without low back pain. PM R. 12 (2), 140-146 (2020).
- Letafatkar, A., Nazarzadeh, M., Hadadnezhad, M., Farivar, N. The efficacy of a HUBER exercise system mediated sensorimotor training protocol on proprioceptive system, lumbar movement control and quality of life in patients with chronic non-specific low back pain. J Back Musculoskelet Rehabil. 30 (4), 767-778 (2017).
- Luque-Suarez, A., Martinez-Calderon, J., Falla, D. Role of kinesiophobia on pain, disability and quality of life in people suffering from chronic musculoskeletal pain: a systematic review. Br J Sports Med. 53 (9), 554-559 (2019).
- Nascimben, M., Lippi, L., Fusco, N., Invernizzi, M., Rimondini, L. A software suite for limb volume analysis applicable in clinical settings: upper limb quantification. Front Bioeng Biotechnol. 10, 863689 (2022).
- Nascimben, M., et al. Technical aspects and validation of custom digital algorithms for hand volumetry. Technol Health Care. 31 (5), 1835-1854 (2023).
- Invernizzi, M., et al. Integrating augmented reality tools in breast cancer related lymphedema prognostication and diagnosis. J Vis Exp. (156), e60093 (2020).
- de Sire, A., et al. Three-dimensional laser scanning as a reliable and reproducible diagnostic tool in breast cancer related lymphedema rehabilitation: a proof-of-principle study. Eur Rev Med Pharmacol Sci. 24 (8), 4476-4485 (2020).
- Lippi, L., et al. Technological advances and digital solutions to improve quality of life in older adults with chronic obstructive pulmonary disease: a systematic review. Aging Clin Exp Res. 35 (5), 953-968 (2023).
- Marotta, N., et al. Integrating virtual reality and exergaming in cognitive rehabilitation of patients with Parkinson disease: a systematic review of randomized controlled trials. Eur J Phys Rehabil Med. 58 (6), 818-826 (2022).
- Zaina, F., et al. Measuring quality of life in adults with scoliosis: A cross-sectional study comparing SRS-22 and ISYQOL questionnaires. J Clin Med. 12 (15), 5071 (2023).
- Zawadka, M., et al. Altered squat movement pattern in patients with chronic low back pain. Ann Agric Environ Med. 28 (1), 158-162 (2021).
- Frontera, W. R., et al. Relevance and use of health policy, health systems and health services research for strengthening rehabilitation in real-life settings: methodological considerations. Eur J Phys Rehabil Med. 60 (1), 154-163 (2024).
- Dingenen, B., et al. Can two-dimensional video analysis during single-leg drop vertical jumps help identify non-contact knee injury risk? A one-year prospective study. Clin Biomech (Bristol, Avon). 30 (8), 781-787 (2015).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon