Для просмотра этого контента требуется подписка на Jove Войдите в систему или начните бесплатную пробную версию.
Method Article
Трансбронхиальная криобиопсия легких для диагностики интерстициальных заболеваний легких и периферических поражений легких - поэтапный подход
В этой статье
Резюме
Трансбронхиальная криобиопсия легких (ТБЛХ) для диагностики интерстициального заболевания легких и периферических поражений легких является высокоэффективной диагностической и безопасной процедурой. Мы описываем поэтапный подход к проведению ТБЛК при различных упомянутых показаниях с помощью гибкого бронхоскопа, который может быть полезен для начинающих бронхоскопистов, выполняющих ТБЛХ.
Аннотация
Трансбронхиальная криобиопсия легких (ТБЛК) является инвазивной процедурой, которая в последнее десятилетие все чаще применяется в качестве альтернативы видеоассистированной торакальной хирургии биопсии легких (SLB) для диагностики интерстициальных заболеваний легких (ИЗЛ). Показанием для ТБЛК в первую очередь является подклассификация конкретного подтипа ИЗЛ, когда это не может быть достигнуто на основе предшествующего междисциплинарного обсуждения в команде. Несмотря на то, что SLB считается золотым стандартом для постановки гистологического диагноза, TBLC постепенно предлагается в качестве метода гистологической диагностики первого выбора у пациентов с неклассифицированными ИЗЛ из-за сопоставимой диагностической эффективности с SLB, но превосходящей SLB с точки зрения осложнений, включая смертность. В последние годы радиальное эндобронхиальное ультразвуковое исследование (R-EBUS) и электромагнитная навигационная бронхоскопия (ЭНБ) под контролем TBLC при периферических поражениях легких также были описаны как безопасные процедуры, которые могут улучшить диагностическую эффективность по сравнению с биопсией щипцами. Тем не менее, диагностические свойства TBLC зависят от качества выполнения процедуры. В данной статье описан поэтапный подход к проведению ТБЛК с помощью гибкого бронхоскопа для различных указанных показаний, который может быть полезен начинающим бронхоскопистам, выполняющим ТБЛХ.
Введение
Интерстициальные заболевания легких (ИЗЛ) представляют собой группу острых и хронических заболеваний легких, которые поражают один или несколько из всех компонентов легочной паренхимы, образующих интерстиций, таких как бронхи, альвеолы, соединительная ткань, кровеносные и лимфатические сосуды. Несмотря на то, что ИЗЛ являются редкими заболеваниями, более 200 различных подтипов ИЗЛ представляют собой гетерогенную категорию заболеваний с различными клиническими, рентгенологическими и цитогистологическими характеристиками. ИЗЛ обычно проявляются в виде воспаления, фиброза или их комбинации, которые являются основными причинами обычно воспринимаемых пациентами симптомов, таких как сухой кашель, одышка при физической нагрузке и усталость 1,2.
ИЗЛ подразделяются на идиопатическую интерстициальную пневмонию (ИИП), интерстициальную пневмонию известной этиологии (например, заболевание соединительной ткани, интерстициальное заболевание легких, лекарственно-индуцированную ИЗЛ и профессиональный пневмокониоз), гранулематозное интерстициальное поражение (например, саркоидоз и гиперчувствительную пневмонию) и орфанные ИЗЛ (например, множественные кистозные заболевания легких и эозинофильную пневмонию)1. Эта категоризация и дальнейшее диагностическое подтипирование имеют основополагающее значение для определения оптимального лечения и последующего наблюдения, а также позволяют прогнозировать. Однако, поскольку диагностическая головоломка может быть сложной, рекомендуется интерпретация доступной клинической (включая анамнез, расположение и потенциальные контакты) и параклинической информации, такой как компьютерная томография грудной клетки с высоким разрешением (HRCT), физиология легких и аутоиммунология, полученная на основе обсуждения в мультидисциплинарной команде (MDD) 3,4,5. Если точный диагноз БДР не может быть поставлен 6,7, гистологический забор для повышения вероятности постановки определенного диагноза подтипа ИЗЛ проводится с помощью трансбронхиальной криобиопсии легких (ТБЛХ)8,9. У хорошо отобранных пациентов TBLC считается безопасной инвазивной процедурой с диагностической точностью, близкой к видеоассистированной торакальной хирургии биопсии легких (SLB), которая до сих пор считается гистологическим золотым стандартом для гистологической диагностики ИЗЛ 10,11,12,13,14. Процедура TBLC проводится в виде систематической бронхоскопии с применением специальных криозондов для гистологического забора и под рекомендованным рентгеноскопическим контролем. Рекомендуется проводить ТБЛК в центрах третичного уровня ИЗЛ с использованием БДР и интервенционными пульмонологами, знакомыми с ведением осложнений ТБЛК, которые прошли обучение в специализированном центре с опытомТБЛК 9,10,11,15,16,17.
В последнее время TBLC также привлекла внимание как процедура, которую можно сочетать с радиальным эндобронхиальным ультразвуком (R-EBUS) для диагностики ИЗЛ18,19. Кроме того, TBLC был объединен с R-EBUS и электромагнитной навигационной бронхоскопией (ENB) для диагностики периферических поражений легких (PPL) для улучшения диагностического результата по сравнению с обычной трансбронхиальной щипцовой биопсией20,21. Тем не менее, этот относительно новый подход к диагностике PPL еще не был реализован в качестве стандартной процедуры и, таким образом, требует дополнительных доказательств в этой конкретной области. Целью настоящего отчета является описание поэтапного подхода к проведению ТБЛХ с помощью гибкого бронхоскопа в клинических условиях по указанным показаниям.
протокол
Авторы работают в двух датских центрах TBLC (Университетская больница Оденсе и Университетская больница Орхуса), которые проводят исследования в соответствии с принципами Хельсинкской декларации. Этическое одобрение не требовалось, поскольку исследование носило наблюдательный характер. Все пациенты, включенные в исследование в исследовательских целях, дали письменное информированное согласие. Важно подчеркнуть, что описанный поэтапный подход к проводимости TBLC относится к использованию гибкого бронхоскопа и основан на сочетании рекомендаций из международных руководств, экспертных заключений, современных обзоров и опыта двух центров TBLC 9,10,11,15,16,17,22,23,24 ,25.
1. Рекомендации по PreTBLC
- Убедитесь, что ТБЛХ показана, что оправдано у пациентов, у которых интеграция информации из HRCT, биохимии и аутоиммунологии в предшествующей БДР с участием пульмонологов и радиологов не смогла установить уверенный диагноз ИЗЛ.
- Отбирайте подходящих пациентов, избегая противопоказаний, описанных в таблице 1.
| Относительные противопоказания | Абсолютные противопоказания |
| Форсированная жизненная емкость легких (ФЖЕЛ) < 50% от прогнозируемого значения | Тромбоцитопения < 50 x 109/л или МНО > 1,5 |
| Диффузионная способность монооксида углерода для легких (DLCO) < 35% от прогнозируемого значения | Некорригированный гематизирующий диатез |
| Систолическое артериальное давление в легких > 50 мм рт.ст. (например, оценка на основе эхокардиографии) | Прогрессирующее и клиническое снижение из-за повышенного риска осложнений у пациентов с нарушенной функцией легких |
| Индекс массы тела > 35 кг/м2 |
Таблица 1: Противопоказания к ТБЛК. Относительные и абсолютные противопоказания к проведению ТБЛХ. Аббревиатура: TBLC = трансбронхиальная криобиопсия легких.
2. Подготовка к PreTBLC
- Ознакомьтесь с HRCT и предложениями торакального радиолога, чтобы спланировать, какие гистологические исследования бронхиальных сегментов (БС) наиболее доступны в соответствии с проявлением радиологического заболевания.
- Проверьте работоспособность системы перед началом работы TBLC.
- Нажмите кнопку емкости бака для газа (углекислого газа (CO2) или закиси азота (NO)) на панели настроек, чтобы проверить объем газа в баллоне.
- Поместите криозонд на лоток и наблюдайте за зондом, нажимая на педальный переключатель в течение 5-10 с. Ищите на кончике зонда ледяной шар, который будет указывать на то, что он функционирует должным образом (рисунок 1).
- Используйте общую анестезию (ГА) или глубокую седацию под ЧМТК и рассмотрите возможность премедикации транексамовой кислотой в 0,5-1 г для снижения риска кровотечения.
- Поместите в трахею специальную двойную люминальную эндотрахеальную трубку (ЭТТ) размером 7,5-8,5 мм.
ПРИМЕЧАНИЕ: ETT имеет основной канал, который обеспечивает доступ к бронхоскопу во время вентиляции пациента на искусственной вентиляции легких, и имеет второстепенный боковой канал, который служит рабочим каналом для бронхиального блокатора катетера.- Распыляйте непрерывно под местной анестезией (например, спрей лидокаина 10%), чтобы уменьшить кашель. Смотрите также шаг 3.5.
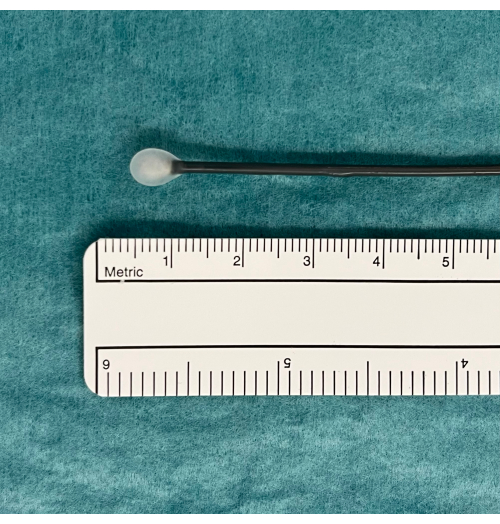
Рисунок 1: Ледяной шар как индикатор пригодного для использования оборудования TBLC. Педаль активирует диффузию газа CO2 из бака и индуцированное замерзание. Это проверяется в воде, где ледяной шар появляется на кончике криозонда, если он функционирует должным образом. Аббревиатура: TBLC = трансбронхиальная криобиопсия легких. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
3. Проводимость TBLC
- Введите гибкий бронхоскоп через ЭТТ и выполните процедуру бронхоскопии.
ПРИМЕЧАНИЕ: Жесткий бронхоскоп используется в некоторых центрах TBLC для интубации трахеи. Если трахея интубируется жестким бронхоскопом, то через жесткий можно пропустить гибкий бронхоскоп.- Введите гибкий криозонд через рабочий канал бронхоскопа и в выбранную БС.
ПРИМЕЧАНИЕ: Криозонды бывают как одноразовыми (1,1, 1,7 и 2,4 мм), так и многоразовыми зондами (1,9 и 2,4 мм). - Используйте рентгеноскопию, чтобы убедиться, что расположение кончика криозонда находится примерно в 10 мм от стенки грудной клетки, соответствующей выбранной БС (Рисунок 2).
- Введите бронхиальный блокатор катетера (например, баллон Фогарти) в боковой канал двойного люминального ЭТТ и поместите его в выбранное устье BS (рис. 3).
- Надуйте бронхиальный блокатор катетера, чтобы оценить целесообразность установки и блокировки при потенциальном кровотечении, происходящем дистально по отношению к баллону (рис. 4).
- Сдуйте бронхиальный блокатор катетера, если баллон расположен правильно.
- Закрепите место размещения баллона, зафиксировав бронхиальный блокатор катетера с помощью колючки.
- Используйте небольшое количество лидокаинового спрея или физиологического раствора в соответствующем ЭТТ и его боковом канале, чтобы уменьшить любое трение, возникающее из-за введения криозонда в ЭТТ и баллонного катетера в боковой канал ЭТТ.
- Когда шаги 3.1.1-3.1.3 выполнены удовлетворительно, нажмите на педаль замораживания на 3-6 с, в зависимости от размера криозонда, чтобы использовать закон Джоуля-Томпсона для замораживания паренхиматозной ткани легких приблизительно до -45-79 °C для CO2 и -89 °C для NO.
- Втяните гибкий бронхоскоп с криозондом одним быстрым движением, удерживая педаль замораживания, чтобы продолжить замораживание и предотвратить отпадение биопсии во время втягивания.
- Во время маневра, описанного в шаге 3.1.5, попросите человека, не являющегося бронхоскопистом, держать баллон надутым, чтобы блокировать место биопсии дистальнее выбранного устья BS для контроля потенциального кровотечения.
- Введите гибкий криозонд через рабочий канал бронхоскопа и в выбранную БС.
- Продолжайте шаг 3.1.6 до тех пор, пока не будут получены по крайней мере две биопсии из двух БС из одной и той же доли.
- Поместите биопсию в физиологический раствор, и когда все биопсии будут получены, закрепите их в формальдегиде (4%) (Рисунок 5).
- Отправьте биопсию на патологоанатомическое исследование до начала БДР.
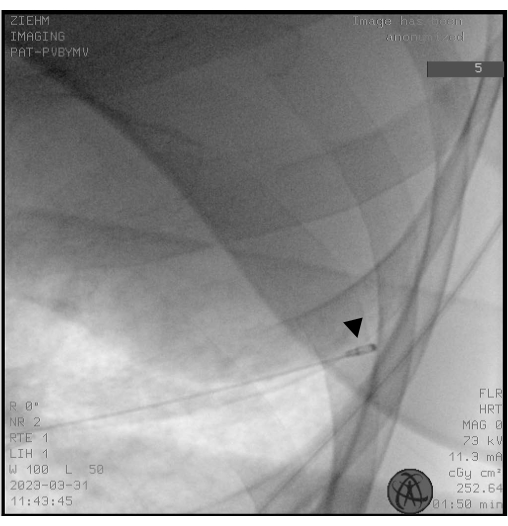
Рисунок 2: Рентгеноскопия. Рентгеноскопия используется для обеспечения правильной установки криозонда перед замораживанием. Наконечник криозонда выглядит как головка барабанной палочки (черный наконечник стрелы). Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
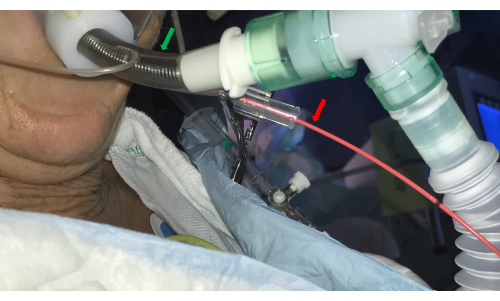
Рисунок 3: Эндотрахеальная трубка. Двухпросветная эндотрахеальная трубка (зеленая стрелка) обеспечивает доступ к дыхательным путям с помощью бронхоскопа и одновременно контролирует кровотечение путем введения баллонного катетера в боковой канал (красная стрелка). Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
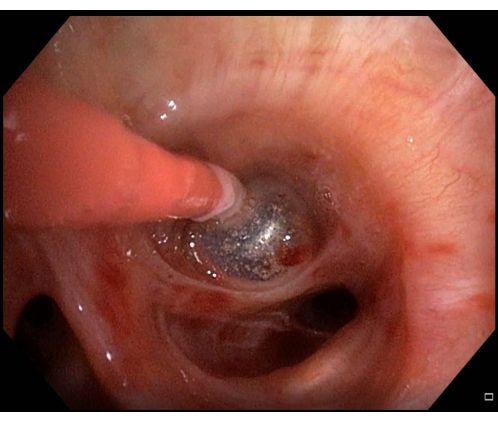
Рисунок 4: Надувание баллонного катетера. Надувание баллонного катетера для обеспечения закупорки и предотвращения потенциального распространения кровотечения дистальнее баллона на другие участки доли после проведения трансбронхиальной криобиопсии легких. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
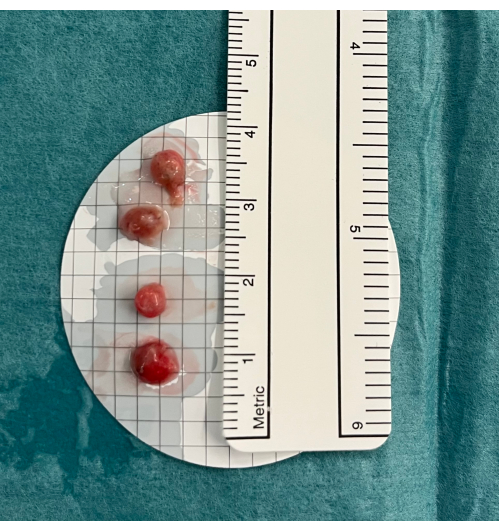
Рисунок 5: Биопсия. Трансбронхиальная криобиопсия легких помещается в холодный физиологический раствор перед фиксацией в формальдегиде. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
4. Процедуры после TBLC
- После каждой биопсии снова вводите бронхоскоп в БС и сдувайте баллон, чтобы наблюдать, возникает ли кровотечение.
- Повторно надуйте баллон, если наблюдается кровотечение (Рисунок 6). Если баллон находится в правильном положении и блокирует БС, подождите несколько минут, пока кровотечение не остановится, а затем продолжите процедуру TBLC.
- Если после шага 4.1.1 кровотечение все еще наблюдается, установите ледяной физиологический раствор дистально к баллону.
- В случае продолжающегося кровотечения после шага 4.1.2. или при отказе баллона, когда кровь попадает в другие БС, используйте комбинацию отсасывания, эндобронхиально вводимого ледяного физиологического раствора с адреналином или без него, и транексамовой кислоты.
- Если свернувшаяся кровь блокирует дыхательные пути, используйте криозонд, чтобы снова открыть дыхательные пути, вморозив кончик криозонда в сгусток крови и втянув его вверх через ЭТТ.
- Если кровотечение остается неконтролируемым, замените ЭТТ на тот, который позволяет проводить как вентиляцию легкого, не подвергнутого биопсии, так и закупорку главного бронха на кровоточащем легком, и перевести пациента в отделение интенсивной терапии.
- Проведите сфокусированное ультразвуковое исследование легких (FLUS) после TBLC, пока пациент еще находится под действием седативных препаратов, для выявления признаков ятрогенного пневмоторакса (PTX).
- Рассмотрите возможность установки плеврального дренажа под контролем FLUS с катетером в виде косички (Fr 7-16), если наблюдения FLUS указывают на высокую вероятность ПТХ. Плевральный дренаж показан, если FLUS указывает на быстро увеличивающийся размер PTX, и особенно если клиническое состояние пациента ухудшается.
- Отложите экстубацию на 5-10 минут, если при FLUS выявляется небольшой ПТХ и пациент клинически стабилен. Если в дальнейшем размер ПТХ прогрессирует или у пациента становится клинически нестабильным, перед экстубацией необходимо установить плевральный дренаж.
- Экстубируйте пациента после шага 4.2 или шага 4.2.2, если нет признаков ПТХ или прогрессирования размера ПТХ и пациент остается клинически стабильным.
- Наблюдайте за пациентом в палате послеоперационного наблюдения после TBLC. Непосредственно перед тем, как клинически стабильный пациент отправится домой, убедитесь, что PTX с поздним началом отсутствует, с помощью повторной FLUS или рентгенографии грудной клетки.
- Обсудите представление гистологических характеристик биопсии при последующей БДР с пульмонологами, радиологами и патологоанатомами в сочетании с другими деталями, чтобы сделать вывод о подтипе ИЗЛ с высокой диагностической вероятностью.
- Сообщите пациенту о заключении БДР на шаге 4.5 в амбулаторной клинике и спланируйте возможное лечение и последующее наблюдение.
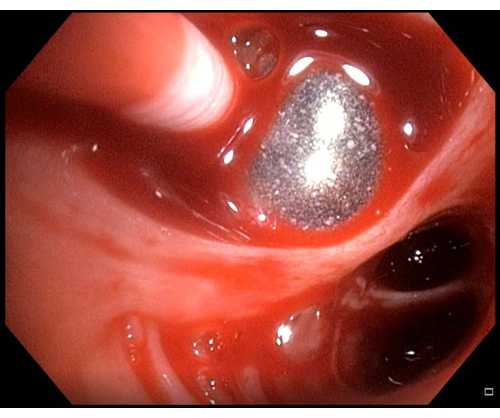
Рисунок 6: Незначительное кровотечение. Если после проведения трансбронхиальной криобиопсии легких наблюдается кровотечение, в данном случае незначительное кровотечение, баллонный катетер следует держать надутым в течение нескольких минут, прежде чем будет предпринята повторная попытка сдувания. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
5. TBLC в сочетании с R-EBUS и ENB для диагностики PPL
- Сориентируйтесь и подтвердите расположение периферического поражения легких.
- Введите криозонд диаметром 1,1 мм в расширенный рабочий канал под контролем рентгеноскопии.
- Сопоставьте наконечник зонда замораживания с положением радиального зонда EBUS.
- Нажимайте на педаль замерзания на 4-8 с.
- Втяните криозонд через расширенный рабочий канал одним быстрым движением, удерживая педаль замораживания, чтобы продолжить замораживание и предотвратить отпадение биопсии во время втягивания.
- Удерживайте бронхоскоп и расширенный рабочий канал на месте, пока криозонд втягивается.
- Повторяйте шаги 5.2-5.4 до тех пор, пока не будет получено достаточное количество биопсий.
- Выполняйте биопсию, как описано в шагах 3.3 и 3.4.
Результаты
Основываясь на наблюдениях авторов из двух центров TBLC, описанная поэтапная процедура TBLC с помощью гибкого бронхоскопа позволила провести гистологическую выборку у хорошо отобранных датских пациентов с еще не диагностированными подтипами ИЗЛ, несмотря на предшеств?...
Обсуждение
Независимо от показаний к ТБЛХ, его диагностические свойства зависят от качества выполнения процедуры и выбранных критериев для ее проведения. В этом подчеркивается рекомендация внедрения официальной и сертифицированной программы обучения для приобретения компет?...
Раскрытие информации
У авторов нет конфликта интересов, который можно было бы раскрыть.
Благодарности
Авторы выражают признательность персоналу отделений торакальной хирургии и анестезиологии отделения бронхоскопии Университетской больницы Оденсе, Дания, за помощь в подготовке рисунков для этой статьи.
Материалы
| Name | Company | Catalog Number | Comments |
| "Chimney" for tube | |||
| CO2 gas bottle adapter | |||
| CO2 gas tank | Erbe | ||
| Endoscopy column | |||
| Endotracheal tube, size 7.5-8.5 mm | Erbe | ||
| Erbecryo pedal footswitch | Erbe | ||
| Erbecryo2 workstation | Erbe | ||
| Flexible bronchoscope | |||
| Flexible gas hose | Mediland | ||
| Flexible single use cryoprobe, OD 1.1 mm | Erbe | ||
| Flexible single use cryoprobe, OD 1.7 mm | Erbe | ||
| Flexible single use cryoprobe, OD 2.4 mm | |||
| Fluoroscope | |||
| Fogarty balloon catheter | |||
| Formalin glasses in closed system | |||
| NaCl incl. cold NaCl | |||
| Pean for fixating Fogarty balloon | |||
| Sterile disposable cup | |||
| Sterile suction tube | |||
| Sterile tweesers | |||
| Syringe for Fogarty balloon inflation/deflation | |||
| Table bag for flouroscope | |||
| Three way tap for Fogarty balloon syringe | |||
| Tracheal suction | |||
| Ultrasound machine | Erbe | ||
| Valve for biopsy chanel | |||
| Valve to suction duct |
Ссылки
- Travis, W. D., et al. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. American Journal of Respiratory and Critical Care Medicine. 188 (6), 733-748 (2013).
- Ruaro, B., et al. Editorial: Pulmonary fibrosis: One manifestation, various diseases. Frontiers in Pharmacology. 13, 1027332 (2022).
- Lamas, D. J., et al. Delayed access and survival in idiopathic pulmonary fibrosis: a cohort study. American Journal of Respiratory and Critical Care Medicine. 184 (7), 842-847 (2011).
- Tomassetti, S., Piciucchi, S., Tantalocco, P., Dubini, A., Poletti, V. The multidisciplinary approach in the diagnosis of idiopathic pulmonary fibrosis: a patient case-based review. European Respiratory Review. 24 (135), 69-77 (2015).
- Walsh, S. L. F., et al. Multicentre evaluation of multidisciplinary team meeting agreement on diagnosis in diffuse parenchymal lung disease: a case-cohort study. Lancet Respiratory Medicine. 4 (7), 557-565 (2016).
- Ryerson, C. J., et al. A standardized diagnostic ontology for fibrotic interstitial lung disease. An International Working Group perspective. American Journal of Respiratory and Critical Care Medicine. 196 (10), 1249-1254 (2017).
- Cottin, V., et al. Integrating clinical probability into the diagnostic approach to idiopathic pulmonary fibrosis: An International Working Group perspective. American Journal of Respiratory and Critical Care Medicine. 206 (3), 247-259 (2022).
- Rodrigues, I., et al. Diagnostic yield and safety of transbronchial lung cryobiopsy and surgical lung biopsy in interstitial lung diseases: a systematic review and meta-analysis. European Respiratory Review. 31 (166), 210280 (2022).
- Korevaar, D. A., et al. European Respiratory Society guidelines on transbronchial lung cryobiopsy in the diagnosis of interstitial lung diseases. European Respiratory Journal. 60 (5), 2200425 (2022).
- Colella, S., Haentschel, M., Shah, P., Poletti, V., Hetzel, J. Transbronchial lung cryobiopsy in interstitial lung diseases: best practice. Respiration. 95 (6), 383-391 (2018).
- Hetzel, J., et al. Transbronchial cryobiopsies for the diagnosis of diffuse parenchymal lung diseases: expert statement from the Cryobiopsy Working Group on safety and utility and a call for standardization of the procedure. Respiration. 95 (3), 188-200 (2018).
- Ravaglia, C., Poletti, V. Transbronchial lung cryobiopsy for the diagnosis of interstitial lung diseases. Current Opinion in Pulmonary Medicine. 28 (1), 9-16 (2022).
- Troy, L. K., et al. Diagnostic accuracy of transbronchial lung cryobiopsy for interstitial lung disease diagnosis (COLDICE): a prospective, comparative study. Lancet Respiratory Medicine. 8 (2), 171-181 (2020).
- Ruaro, B., et al. Transbronchial lung cryobiopsy and pulmonary fibrosis: A never-ending story. Heliyon. 9 (4), e14768 (2023).
- Lentz, R. J., Argento, A. C., Colby, T. V., Rickman, O. B., Maldonado, F. Transbronchial cryobiopsy for diffuse parenchymal lung disease: a state-of-the-art review of procedural techniques, current evidence, and future challenges. Journal of Thoracis Disease. 9 (7), 2186-2203 (2017).
- Maldonado, F., et al. Transbronchial cryobiopsy for the diagnosis of interstitial lung diseases: CHEST Guideline and Expert Panel Report. Chest. 157 (4), 1030-1042 (2020).
- Avasarala, S. K., Wells, A. U., Colby, T. V., Maldonado, F. Transbronchial cryobiopsy in interstitial lung diseases: State-of-the-art review for the interventional pulmonologist. Journal of Bronchology Interventional Pulmonology. 28 (1), 81-92 (2021).
- Abdelghani, R., Thakore, S., Kaphle, U., Lasky, J. A., Kheir, F. Radial Endobronchial Ultrasound-guided Transbronchial Cryobiopsy. Journal of Bronchology Interventional Pulmonology. 26 (4), 245-249 (2019).
- Inomata, M., et al. Utility of radial endobronchial ultrasonography combined with transbronchial lung cryobiopsy in patients with diffuse parenchymal lung diseases: a multicentre prospective study. BMJ Open Respiratory Research. 8 (1), e000826 (2021).
- Benn, B. S., Gmehlin, C. G., Kurman, J. S., Doan, J. Does transbronchial lung cryobiopsy improve diagnostic yield of digital tomosynthesis-assisted electromagnetic navigation guided bronchoscopic biopsy of pulmonary nodules? A pilot study. Respiratory Medicine. 202, 106966 (2022).
- Ankudavicius, V., Miliauskas, S., Poskiene, L., Vajauskas, D., Zemaitis, M. Diagnostic yield of transbronchial cryobiopsy guided by radial endobronchial ultrasound and fluoroscopy in the radiologically suspected lung cancer: A single institution prospective study. Cancers. 14 (6), 1563 (2022).
- Ravaglia, C., et al. Transbronchial lung cryobiopsy in diffuse parenchymal lung disease: Comparison between biopsy from 1 segment and biopsy from 2 segments - diagnostic yield and complications. Respiration. 93 (4), 285-292 (2017).
- Davidsen, J. R., Skov, I. R., Louw, I. G., Laursen, C. B. Implementation of transbronchial lung cryobiopsy in a tertiary referral center for interstitial lung diseases: a cohort study on diagnostic yield, complications, and learning curves. BMC Pulmonary Medicine. 21 (1), 67 (2021).
- Laursen, C. B., et al. Lung ultrasound assessment for pneumothorax following transbronchial lung cryobiopsy. ERJ Open Research. 7 (3), 00045-2021 (2021).
- Kronborg-White, S., et al. Integration of cryobiopsies for interstitial lung disease diagnosis is a valid and safe diagnostic strategy-experiences based on 250 biopsy procedures. Journal of Thoracic Disease. 13 (3), 1455-1465 (2021).
- Barisione, E., et al. Competence in transbronchial cryobiopsy. Panminerva Medica. 61 (3), 290-297 (2019).
- Raghu, G., et al. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline. American Journal of Respiratory and Critical Care Medicine. 205 (9), e18-e47 (2022).
- Ravaglia, C., et al. Diagnostic yield and risk/benefit analysis of trans-bronchial lung cryobiopsy in diffuse parenchymal lung diseases: a large cohort of 699 patients. BMC Pulmonary Medicine. 19 (1), 16 (2019).
- Hernandez-Gonzalez, F., et al. Cryobiopsy in the diagnosis of diffuse interstitial lung disease: yield and cost-effectiveness analysis. Archivos de Bronconeumología. 51 (6), 261-267 (2015).
- Cooley, J., et al. Safety of performing transbronchial lung cryobiopsy on hospitalized patients with interstitial lung disease. Respiratory Medicine. 140, 71-76 (2018).
- Hetzel, J., et al. Transbronchial cryobiopsy increases diagnostic confidence in interstitial lung disease: a prospective multicenter trial. European Respiratory Journal. 56 (6), 1901520 (2020).
- Kheir, F., et al. Transbronchial lung cryobiopsy in patients with interstitial lung disease: a systematic review. Annals of the American Thoracic Society. 19 (7), 1193-1202 (2022).
- Walscher, J., et al. Transbronchial cryobiopsies for diagnosing interstitial lung disease: real-life experience from a tertiary referral center for interstitial lung disease. Respiration. 97 (4), 348-354 (2019).
- Gnass, M., et al. Transbronchial lung cryobiopsy guided by radial mini-probe endobronchial ultrasound in interstitial lung diseases - a multicenter prospective study. Advances in Respiratory Medicine. 88 (2), 123-128 (2020).
- Ma, X., et al. Global and regional burden of interstitial lung disease and pulmonary sarcoidosis from 1990 to 2019: results from the Global Burden of Disease study 2019. Thorax. 77 (6), 596-605 (2022).
- Kronborg-White, S., et al. A pilot study on the use of the super dimension navigation system for optimal cryobiopsy location in interstitial lung disease diagnostics. Pulmonology. 29 (2), 119-123 (2021).
- Wijmans, L., et al. Confocal laser endomicroscopy as a guidance tool for transbronchial lung cryobiopsies in interstitial lung disorder. Respiration. 97 (3), 259-263 (2019).
- Kheir, F., et al. Using bronchoscopic lung cryobiopsy and a genomic classifier in the multidisciplinary diagnosis of diffuse interstitial lung diseases. Chest. 158 (5), 2015-2025 (2020).
- Renzoni, E. A., Poletti, V., Mackintosh, J. A. Disease pathology in fibrotic interstitial lung disease: is it all about usual interstitial pneumonia. Lancet. 398 (10309), 1437-1449 (2021).
- Chaudhary, S., et al. Interstitial lung disease progression after genomic usual interstitial pneumonia testing. European Respiratory Journal. 61 (4), 2201245 (2023).
- Raghu, G., et al. Use of a molecular classifier to identify usual interstitial pneumonia in conventional transbronchial lung biopsy samples: a prospective validation study. Lancet Respiratory Medicine. 7 (6), 487-496 (2019).
- Kheir, F., et al. Use of a genomic classifier in patients with interstitial lung disease: a systematic review and meta-analysis. Annals of American Thoracic Society. 19 (5), 827-832 (2022).
- Glenn, L. M., Troy, L. K., Corte, T. J. Novel diagnostic techniques in interstitial lung disease. Frontiers in Medicine. 10, 1174443 (2023).
- Kim, S. H., et al. The additive impact of transbronchial cryobiopsy using a 1.1-mm diameter cryoprobe on conventional biopsy for peripheral lung nodules. Cancer Research and Treatment. 55 (2), 506-512 (2023).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены