需要订阅 JoVE 才能查看此. 登录或开始免费试用。
Method Article
MRI 实时视频显示在与镜治疗的恐惧症肢体疼痛相关的神经相关性特征中的应用
摘要
我们提出了一种新的行为和神经成像相结合的协议, 采用实时视频投影的目的是表征与镜治疗相关的神经相关在磁共振成像扫描仪环境中的腿部有幻肢疼痛的截肢者。
摘要
镜面治疗 (MT) 已被提出作为一种有效的康复策略, 以减轻截肢者的疼痛症状与幻肢疼痛 (PLP)。然而, 建立与 MT 治疗相关的神经相关性一直是一个挑战, 因为它是很难有效地管理治疗在磁共振成像 (MRI) 扫描仪环境。为了描述与这种康复策略相关的皮质区域的功能组织, 我们开发了一个综合行为和功能神经成像协议, 可应用于腿部截肢参与者。这种新颖的方法允许参与者通过查看摄像机拍摄的实时视频图像, 在 MRI 扫描仪环境中接受 MT 检查。参与者通过一个镜子系统和一个显示器查看图像, 参与者躺在扫描仪床上时看到了这些图像。通过这种方式, 可以根据 MT 的直接应用, 描述感兴趣的皮层区域 (如感受电运动皮层) 的功能变化。
引言
Plp 是指在与缺失肢体截肢1,2相对应的区域内感觉到的疼痛感。这种情况是一个重大的慢性保健负担, 可以对个人的生活质量产生巨大的影响3,4。提示大脑结构和功能的改变在 plp5、6 的发育和神经病理生理学中起着根本的作用。然而, 疼痛症状如何发展以及如何在治疗中得到缓解的潜在神经相关性仍是未知数。这种缺乏信息的主要原因是在 mri5、7、8等神经成像环境的限制下, 与执行特定治疗方法相关的技术挑战和限制.
许多研究的结果将 PLP 的发展归因于发生在感觉运动皮层以及大脑其他区域的不适应神经整形重组。例如, 已经证明, 截肢后, 邻近地区相应的感觉运动或皮层表示的变化。因此, 邻近地区显然开始入侵过去与截肢的 9,10 处相对应的区域。为了缓解与 PLP 相关的疼痛症状, MT 或运动图像等治疗方法可能有效9、11、12.建议通过对来自不受影响肢体 12、13的镜反射图像的观察, 通过对传入输入的交叉模式重建来缓解症状, 14、15、16、17。通过这些图像, 参与者能够想象相反肢体的反射, 而不是被截肢的反射, 从而造成两肢保持的错觉。Diers 等人以前曾在健康的受试者中研究过这种幻觉和沉浸式效应, 在这些研究对象中, 在用普通的镜盒或虚拟现实完成任务后, 对通过功能 MRI (fmri) 进行功能激活的比较进行了评估18. 然而, 与不适应神经增生变化逆转有关的神经相关性和症状缓解仍然鲜为人知。此外, PLP 的潜在机制仍然是一个研究的主题, 因为 PLP 发展背后的明确的基础生理病理改变仍未完全阐明, 而有争议的发现已揭示5, 19岁如上所述, 多位作者将疼痛的发展归因于受影响大脑区域 (截肢肢体区域)的变形和皮质重组 6,7, 8;然而, 马金和合作者描述了相反的结果, 其中疼痛的存在与大脑结构的保护有关, 疼痛与区域间功能连接的减少有关 19.鉴于这些有争议和相反的发现, 我们相信这里提出的新方法将为 PLP 的研究带来更多的相关信息, 并使科学家能够用大脑的程度来评估 MT 在活体环境中的效果激活, 同时将它们与我们的完整协议19中评估的疼痛程度进行比较。
以往关于这一主题的文献表明, MT 是治疗 PLP 最适合的行为疗法之一, 因为它易于实施, 成本较低 12。事实上, 以前对这一技术的研究已经证明, 在 plp8、20、21 的截肢者的初级感觉运动皮层内, 自适应变化发生了逆转。尽管 mt 也许是治疗 plp12、22、23、24的最廉价和最有效的方法之一, 但还需要更多的研究来证实这些影响, 因为有些患者没有对这种类型的治疗做出反应 8并且缺乏更大的随机临床试验, 提供高循证结果25。
MT 可以减少 PLP 的假设之一是, 未被截肢的身体部位的镜像有助于重组和整合本体感知和视觉反馈26之间的不匹配。Mt 的基本机制可能与体感 8、27、28的不适应映射的回归有关。
对于 MT, 受试者需要使用其完整的肢体 (例如, 屈曲和伸展) 执行几项运动和感官任务, 同时在参与者身体中线的镜子中观察这种效果, 从而创造出生动而精确的效果。在被截肢的肢体29的区域内的运动的表示法。
为了进一步发展对 PLP 所涉及的病理生理学方面的科学认识, 必须更好地描述肢体截肢导致的潜在神经增生变化, 以及 MT 提供的疼痛症状的改善。在这方面, 神经成像技术, 如 fMRI, 已成为强大的工具, 以帮助阐明与皮质重组相关的病理生理机制, 并为优化 PLP 患者的康复提供线索。临床背景30,31。此外, fMRI 提供的高空间分辨率 (例如, 与脑电图相比) 可以更准确地映射传感器运动皮层中的大脑反应, 例如手指和数字表示, 以及其他区域。大脑32。
到目前为止, 与 MT 相关的神经生理学仍然难以捉摸, 这在很大程度上是由于在扫描仪环境中实施手术的挑战 (即, 个人在躺在扫描仪中的时候很难进行治疗)。在这里, 我们描述了一种方法, 允许个人实时观察自己的腿部运动, 同时躺在狭窄的扫描仪孔的范围内。通过摄像机捕捉移动腿的实时图像, 以及研究参与者可以直接查看的镜子系统和显示器, 可以准确地再现治疗所带来的生动和沉浸式感觉。
过去的研究试图将视频录制、虚拟现实和预先录制的动画等技术结合起来, 以此来呈现视觉刺激并规避这些技术挑战9、16、33 ,34。然而, 这些技术的效力有限,35、36、37、38、39。在使用预先录制的视频的特殊情况下, 参与者的动作和视频提供的动作之间的同步往往很差, 而且时间精度也很低, 这导致了个人自己的现实印象不佳腿在动。为了提高这种感觉的感觉, 感觉沉浸, 其他技术, 如虚拟现实和数字化动画, 已经尝试。然而, 由于图像分辨率低、视野有限、不现实或无以式的人形运动以及运动滞后 (即运动的非同步), 它们未能产生视觉上令人信服的感觉。此外, 缺乏准确的建模, 再加上对其他特征 (如摩擦、动量和重力的影响) 控制不力, 阻碍了对生动和沉浸式感觉的感知.因此, 对于截肢者来说, 有必要探索策略, 以确保被试从事认知任务 (观察) 和沉浸在截肢肢体运动的错觉。最后, 制定和实施这些复杂战略所需的资源可能既耗时又高成本。
我们描述了一种新的方法, 我们相信它创造了一种逼真和生动的沉浸感, 参与者可以看到一个实时和实时的视频, 他们自己的肢体投影图像, 而他们执行MT 31的会话。这种方法是在个人躺在扫描仪孔中, 没有大量费用或广泛的技术开发的情况下进行的。
该协议是美国国立卫生研究院 (NIH) 研究项目赠款 (RO1) 赞助的临床试验的一部分, 该项目评估了神经调节技术 (即经颅直流刺激 (tDCS)) 组合的效果。行为疗法 (镜治疗), 以减轻幻肢疼痛 31.我们评估视觉模拟量表 (VAS) 在基线、之前和之后的疼痛变化。fMRI 作为一种神经生理工具, 用于评估大脑功能的结构变化及其与 PLP 缓解的相关性。因此, 获得一个初始 fmri, 以便有一个基线图的结构组织的参与者的大脑, 这将表明有皮质不适应重组5,6,8,11,13,14,18,28或没有19;同样, 科学家可以用 MT 的任务来观察哪些区域在基线上被激活, 以了解这些区域对 MT 的激活反应;最后, 可以获得第二个 fMRI 后干预, 看看在 tDCS 和 MT 联合治疗后皮质重组中是否产生了变化 (调制), 并分析这些变化是否相关或与程度相关疼痛的变化。因此, 该协议允许科学家评估 MT 期间 Plp 患者的结构重组变化, 并帮助他们了解 fMRI 中看到的这些变化是否与 PLP 的变化有关, 因此提供了更多的细节MT 如何影响大脑结构和功能活动, 以改变幻象疼痛。
研究方案
1. 主题的准备
- 在参与之前, 让参与者填写同意书和 MRI 安全检查评估, 后者由扫描设施的神经成像技术人员进行, 以确保参与者没有任何已知的禁忌症。被扫描 (例如, 他们体内的金属, 幽闭恐惧症的历史, 或怀孕)。
- 向参与者提供有关实验过程的详细说明。
- 让主体听教学录音音频, 以确保他们能够理解并遵循扫描过程中提供的说明。
- 在模拟扫描仪中执行练习, 以便在扫描仪环境中熟悉任务说明。
注: 模拟扫描仪在各方面都类似于真正的数据采集 MRI 扫描仪, 但没有活动磁铁。 - 给参与者明确的指示, 以避免任何运动的残余和幻肢, 以避免任何收缩的树桩肌肉, 可能会干扰大脑信号。
2. 实验的准备
注: 实验协议类似于以前描述的目的, 以调查与移动上肢的心理图像相关的神经。在这里, 我们已经调整了方法, 以适应下肢的运动。具体来说, 行为任务包括以下内容。
- 进入扫描仪室之前, 请参与者取出他们的假肢和任何金属物体。
- 让核磁共振技师确保参与者身上没有可能使他们处于危险之中的金属.
- 用与 mri 兼容的轮椅将参与者运送到 MRI 室;之后, 请参与者将自己转移到核磁共振扫描仪床。
- 对于 MT, 舒适地放置单件, mri 兼容, 水平镜 (10, 000 毫米 x 255 毫米 x 3 毫米) 支持的三角形立场之间的参与者的腿, 而他们躺在仰卧在扫描仪床上。使用沙袋, 以实现稳定性和更好地定位镜子。将镜架连接到可调节的手臂上, 使其能够根据拍摄对象的高度和位置进行定位, 而无需接触身体的任何部位 (图 1)。
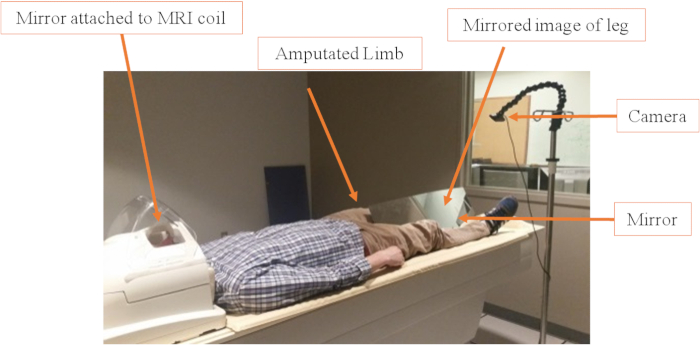
图 1: 摄像机和镜像设置.镜子以大约45°的角度放置在两腿之间, 具体取决于参与者的身高和截肢程度。其目的是覆盖残肢, 使其对视频系统不可见。沙袋用于将镜子保持在正确的位置。相机定位也具有适应性, 可以很容易地使用三脚架或适应性的吊环 (改变相机的角度) 进行更改。请点击这里查看此图的较大版本.
- 对于视觉反馈, 请将与 mri 兼容的数码相机安装在参与者完整腿附近的可调节三脚架支架上 (图 1)。
注: 所使用的相机列在材料表中, 费用约为217美元。相机以 1, 080 像素的图像分辨率获取图像。由于相机本身没有放置在 MRI 孔内, 因此不需要更昂贵的 mri 兼容系统。相机通过鹅颈模块化软管连接到 mri 安全 IV 极上, 以实现定位更改。 - 将相机连接到三脚架上, 以便对视角和视野进行适当调整。
- 在 MRI 磁头线圈上放置第二个镜像, 允许参与者在完全躺在扫描仪孔内时直接查看显示器上显示的图像 (图 2)。
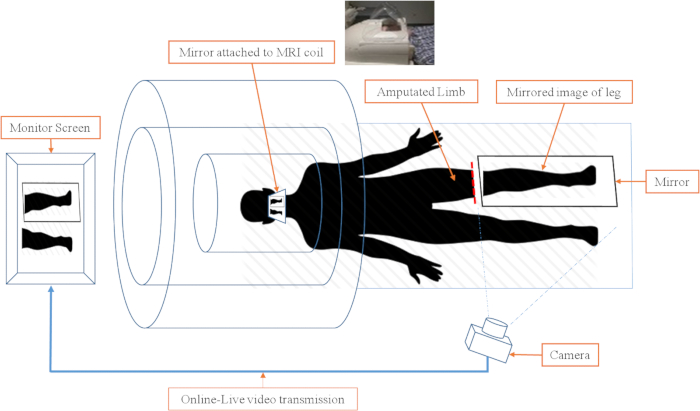
图 2: 扫描仪环境中的摄像机和图像投影示意图.镜像治疗系统的实时视频投影由三个子系统组成。1) 摄像机和监控子系统。视频被传输到显示器上, 这样拍摄对象就可以实时观看腿和镜腿的动作。2) 连接了镜子的头圈。头部线圈中的镜子允许参与者在不移动头部的情况下观看显示器。在眼睛水平上, 镜子的角度为45°。3) 镜子和沙袋。与 mri 兼容的镜子被小心地放置在腿和残肢之间, 它覆盖了残肢, 并允许显示最佳图像。请点击这里查看此图的较大版本.
- 设置要通过计算机控制系统发送的实时视频图像传输, 并将其投影到放置在扫描仪孔背面 (靠近参与者头部) 的显示器上。
注: 投影和捕获的实际移动之间没有可感知的时间延迟。正如参与者所说, 实际的运动和视觉反馈间隔不到一秒, 不会干扰实时感觉。
3. 扫描和数据收集
- 使用8通道相控阵头线圈, 使用 3 t 扫描仪获取 fMRI 数据。
- 获得包括高分辨率 T1 加权结构图像 (T3:3.1 ms, TR: 6.8 ms, 翻转角度: 9°, 各向同性 1 mm 体素尺寸) 的成像序列 (解剖扫描), 以及使用基于协议的血氧量水平 (BOLD) fMRI 信号测量在多层梯度 (快速场) 回声平面成像 (EPI) 和标准参数 (T3:28 ms, TR:2 s, 翻转角度: 90°, 各向同性3毫米体素大小, 轴向定向和覆盖整个大脑)。
注: 整个扫描过程持续约30分钟。这包括初始4分钟结构 (解剖) 扫描和4个任务 (功能) 采集, 每次持续6分钟。对于每个任务 (功能采集), 患者应以每秒1次轻拍的速度轻拍脚。 - 在扫描过程中, 让参与者在整个扫描过程中佩戴符合声音隔离 MRI 标准的耳机 (例如, Westone), 以听到调查人员的听觉命令。
- 当患者躺在扫描仪中时, 播放听觉轨迹, 以便参与者听到一系列听觉提示来执行给定的行为任务。
- 使用以下命令: 1) "腿" 运动截肢的腿 (见步骤3.11 后的说明);2) "镜子", 用于在观看实时录像时移动完整的腿部 (从而使用镜子观察被截肢腿位置的腿部运动);3) "休息", 参与者停止任何腿部运动, 闭着眼睛一动不动地躺着。此外, 让调查员分别说 "开始" 和 "结束" 来表示实验运行的开始和结束 (图 3)。
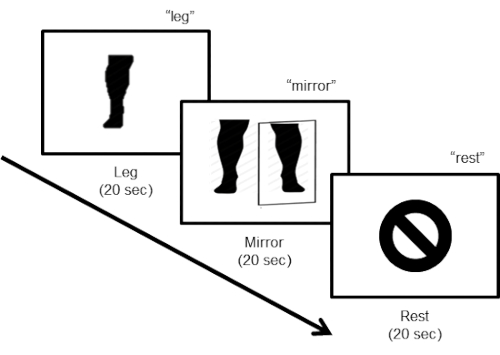
图 3: 任务设计.任务设计包括三个步骤。在第一个 "腿" 步骤中, 被告知主体以大约每2秒一个动作 (20秒中的10个动作) 的速度移动腿 (弯曲脚), 眼睛闭着。对于第二个 "镜像" 步骤, 参与者必须继续移动腿 (20秒内的10个动作), 同时查看显示腿的在线实时镜像的视频监视器。最后一步指示主体休息。
- 让参与者在非截肢的小腿上进行运动, 闭着眼睛 (即重复足底屈曲和脚背屈曲, 速度约为每2-3 秒一次点击)。
- 让参与者执行相同的腿部运动, 但现在参与者观察他的腿移动的镜像, 在被截肢的腿的地方使用实时视频捕捉完整的腿的运动。
- 让参与者进行休息, 在这种状态下, 她仍然躺着, 腿没有运动。
注: 每个条件持续 20秒 (即, 一个实验块 = 60秒) 运行时间为 6分钟 (每个块的实验运行6次重复)。 - 在单个会话中为每个参与者收集数据。
- 指示调查人员注意任何不需要的动作, 并在运行之间, 指示参与者保持正确的速度和动作。
- 确保在执行过程后, 调查人员将数据传输到加密的闪存驱动器, 并将其存储在设施的安全位置。
注: 在本协议中, 用 "脚" 一词代替 "脚" 一词。尽管参与者只是做脚部动作 (由于核磁共振机的约束), 但他们中的大多数人下肢截肢的比例较大, 被称为截肢者, 而不是脚部。
4. 分析
- 使用标准技术 30,41, 使用 fmri 软件库 (fsl) 软件库 (fsl) 软件包42中的纵向分析设计 (基线和后处理) 和处理流分析功能神经成像数据 ,43。
- 对于每个功能扫描, 使用第一个音量对齐、高通滤波执行3D 运动校正, 以消除时间线性趋势, 并执行切片时间采集和空间平滑的校正 (高斯内核, 5.0 mm 全宽半最大值 [FWHM])。
- 用 FSL 的运动异常点检测处理流在任何方向上标记 0.9 mm 以上的运动, 并从最终分析44中对其进行数学上的 "擦洗"。
注: 如果指定删除的卷超过 25%, 则应将整个获取从总数据集中排除。
- 用 FSL 的运动异常点检测处理流在任何方向上标记 0.9 mm 以上的运动, 并从最终分析44中对其进行数学上的 "擦洗"。
- 将每个预处理后的功能图像重新定位到高分辨率解剖, 然后将其引入标准的 Talairach 空间。
- 将一般线性模型 (GLM) 安装到体素时间过程中, 每个实验条件都由一个箱车回归器建模, 该重排量应使用双伽马血流动力学响应函数进行平滑处理。
- 使用高分辨率解剖 t1 加权解剖体积来构造一个膨胀的皮质表面网格来观察硫磺激活, 然后将每个感兴趣的对比的单个主题图投影到主体的重建中网 格。
注: 投影应显示来自 GLM 的重要值。使用群集大小阈值调整, 将统计显著值阈值设置为p < 0.001 的标准标准, 并对其进行多次比较。
- 对于每个功能扫描, 使用第一个音量对齐、高通滤波执行3D 运动校正, 以消除时间线性趋势, 并执行切片时间采集和空间平滑的校正 (高斯内核, 5.0 mm 全宽半最大值 [FWHM])。
- 进行感兴趣的区域 (ROI) 分析。
- 使用 FreeSurfer 的 Desikan 地图集 45广泛定义初级 roi, 然后, 在基线扫描的腿部与休息状态下使用特定于主题的功能激活, 为每个主题细化主投资回报率。
- 将精致的原生 ROI 反射到相反半球的同源区域 (即完整下肢的同侧初级感觉运动表示)。
- 使用标准的自由冲浪者解剖德伊坎地图集 45来定义整个 (双侧) 枕部视觉皮层的二次 roi。
结果
利用实时视频投影产生与 MT 相关的感觉是可行的。参与者主观地报告说, 所感知的视频图像是逼真的, 感觉是沉浸式的。
此外, 在扫描仪环境中, 与 MT 相关的皮质激活模式 (即腿部运动和查看投影镜像) 是可靠的。在一项试点研究中, 根据上述任务协议, 使用 fMRI 记录左腿下肢截肢 (男性, 56岁, 膝盖以下小腿以下的创伤性截肢) 的?...
讨论
该协议描述了一种新颖可行的程序, 该程序使研究人员能够准确地描述 PLP 个体中与 MT 相关的神经相关性。
如前所述, 过去的研究试图通过结合各种技术, 如视频录制、虚拟现实和预先录制的动画 9、33, 来研究与 mt 治疗相关的神经相关性 ,34。然而, 这些办法在效力方面有限37、
披露声明
作者没有什么可透露的。
致谢
这项研究得到了 NIH RO1 赠款 (1R01HD082302) 的支持。
材料
| Name | Company | Catalog Number | Comments |
| Scanner | Phillips | NA | 3 Tesla Philips Acheiva MRI scanner |
| Camera | Logitech | NA | HD Pro Webcam C910 |
| Monitor | Cambridge Research Systems | NA | 3D BOLD screen for MRI |
| Mirror | TAP Plastics | 99999 | Mirrored Acrylic Sheets (CuttoSize) Clear 1/8 (.118)" Thick, 10" Wide, 40" Long |
| Mirror stand | NA | Mirror stand was built by the co-investigators from a rectangular piece of wood | |
| Headphones | Westone Sensimetrics | PN 79245 | Replacement comply foam tips for universal-fit earphones. Canal size: Standard 6 pieces/ 3 pair MR compatible in ear headphones |
| MRI Scanner | Phillips | 3.0 T Philips Achieva System |
参考文献
- Louis, E. D., York, G. K. Weir Mitchell’s observations on sensory localization and their influence on Jacksonian neurology. Neurology. 66 (8), 1241-1244 (2006).
- Weinstein, S. M. Phantom Limb Pain and Related Disorders. Neurologic Clinics. 16 (4), 919-935 (1998).
- Rudy, T. E., Lieber, S. J., Boston, J. R., Gourley, L. M., Baysal, E. Psychosocial Predictors of Physical Performance in Disabled Individuals With Chronic Pain. The Clinical Journal of Pain. 19 (1), 18-30 (2003).
- Whyte, A. S., Carroll, L. J. A preliminary examination of the relationship between employment, pain and disability in an amputee population. Disability and Rehabilitation. 24 (9), 462-470 (2002).
- Flor, H., Diers, M., Andoh, J. The neural basis of phantom limb pain. Trends in Cognitive Sciences. 17 (7), 307-308 (2013).
- Flor, H., Nikolajsen, L., Staehelin Jensen, T. Phantom limb pain: a case of maladaptive CNS plasticity?. Nature Reviews. Neuroscience. 7 (11), 873-881 (2006).
- Lotze, M., Flor, H., Grodd, W., Larbig, W., Birbaumer, N. Phantom movements and pain. An fMRI study in upper limb amputees. Brain: A Journal of Neurology. 124 (Pt 11), 2268-2277 (2001).
- Foell, J., Bekrater-Bodmann, R., Diers, M., Flor, H. Mirror therapy for phantom limb pain: Brain changes and the role of body representation. European Journal of Pain (United Kingdom). 18 (5), 729-739 (2014).
- Subedi, B., Grossberg, G. T. Phantom limb pain: Mechanisms and treatment approaches. Pain Research and Treatment. 2011, (2011).
- Elbert, T., et al. Extensive reorganization of the somatosensory cortex in adult humans after nervous system injury. NeuroReport. 5 (18), 2593-2597 (1994).
- Diers, M., Christmann, C., Koeppe, C., Ruf, M., Flor, H. Mirrored, imagined and executed movements differentially activate sensorimotor cortex in amputees with and without phantom limb. Pain. 149 (2), 296-304 (2010).
- Chan, B. L., et al. Mirror therapy for phantom limb pain. The New England Journal of Medicine. 357 (21), 2206-2207 (2007).
- Flor, H., Knost, B., Birbaumer, N. Processing of pain- and body-related verbal material in chronic pain patients: central and peripheral correlates. Pain. 73 (3), 413-421 (1997).
- Flor, H., Braun, C., Elbert, T., Birbaumer, N. Extensive reorganization of primary somatosensory cortex in chronic back pain patients. Neuroscience Letters. 224 (1), 5-8 (1997).
- Bolognini, N., Russo, C., Vallar, G. Crossmodal illusions in neurorehabilitation. Frontiers in Behavioral Neuroscience. 9 (August), (2015).
- Senna, I., Russo, C., Parise, C. V., Ferrario, I., Bolognini, N. Altered visual feedback modulates cortical excitability in a mirror-box-like paradigm. Experimental Brain Research. 233 (6), 1921-1929 (2015).
- Ambron, E., Miller, A., Kuchenbecker, K. J., Buxbaum, L. J., Coslett, H. B. Immersive low-cost virtual reality treatment for phantom limb pain: Evidence from two cases. Frontiers in Neurology. , (2018).
- Diers, M., et al. Illusion-related brain activations: A new virtual reality mirror box system for use during functional magnetic resonance imaging. Brain Research. 1594, 173-182 (2015).
- Makin, T. R., et al. Phantom pain is associated with preserved structure and function in the former hand area. Nature Communications. 4, 1570 (2013).
- Darnall, B. D., Li, H. Home-based self-delivered mirror therapy for phantom pain: A pilot study. Journal of Rehabilitation Medicine. 44 (3), 254-260 (2012).
- Rothgangel, A. S., Braun, S. M., Beurskens, A. J., Seitz, R. J., Wade, D. T. The clinical aspects of mirror therapy in rehabilitation: a systematic review of the literature. International Journal of Rehabilitation Research. 34 (1), 1-13 (2011).
- Griffin, S. C., et al. Trajectory of phantom limb pain relief using mirror therapy: Retrospective analysis of two studies. Scandinavian Journal of Pain. 15, 98 (2017).
- Tsao, J. W., Finn, S. B., Miller, M. E. Reversal of phantom pain and hand-to-face remapping after brachial plexus avulsion. Annals of Clinical and Translational Neurology. 3 (6), 463-464 (2016).
- Tung, M. L., et al. Observation of limb movements reduces phantom limb pain in bilateral amputees. Annals of Clinical and Translational Neurology. 1 (9), 633-638 (2014).
- Datta, R., Dhar, M. Mirror therapy: An adjunct to conventional pharmacotherapy in phantom limb pain. Journal of Anaesthesiology, Clinical Pharmacology. 31 (4), 575-578 (2015).
- Kim, S. Y., Kim, Y. Y. Mirror therapy for phantom limb pain. The Korean Journal of Pain. 25 (4), 272-274 (2012).
- Halligan, P. W., Zeman, A., Berger, A. Phantoms in the brain. Question the assumption that the adult brain is “hard wired“. BMJ (Clinical Research ed.). 319 (7210), 587-588 (1999).
- Flor, H., et al. Phantom-limb pain as a perceptual correlate of cortical reorganization following arm amputation. Nature. 375 (6531), 482-484 (1995).
- Genius, J., et al. Mirror Therapy:Practical Protocol for Stroke Rehabilitation. Pain Practice. 16 (4), 422-434 (2013).
- Forman, S. D., et al. Improved assessment of significant activation in functional magnetic resonance imaging (fMRI): use of a cluster-size threshold. Magnetic Resonance in Medicine. 33 (5), 636-647 (1995).
- Pinto, C. B., et al. Optimizing Rehabilitation for Phantom Limb Pain Using Mirror Therapy and Transcranial Direct Current Stimulation: A Randomized, Double-Blind Clinical Trial Study Protocol. JMIR Research Protocols. 5 (3), e138 (2016).
- Goense, J., Bohraus, Y., Logothetis, N. K. fMRI at High Spatial Resolution: Implications for BOLD-Models. Frontiers in Computational Neuroscience. 10, 66 (2016).
- Khor, W. S., et al. Augmented and virtual reality in surgery—the digital surgical environment: applications, limitations and legal pitfalls. Annals of Translational Medicine. 4 (23), 454 (2016).
- Nosek, M. A., Robinson-Whelen, S., Hughes, R. B., Nosek, T. M. An Internet-based virtual reality intervention for enhancing self-esteem in women with disabilities: Results of a feasibility study. Rehabilitation Psychology. 61 (4), 358-370 (2016).
- Henry, J. Virtual Reality in 2016: Its Power and Limitations. Medium. , (2016).
- Renner, R. S., Velichkovsky, B. M., Helmert, J. R. The perception of egocentric distances in virtual environments - A review. ACM Computing Surveys. 46 (2), 1-40 (2013).
- Huang, M. P., Alessi, N. E. Current limitations into the application of virtual reality to mental health research. Studies in Health Technology and Informatics. , (1998).
- Ballester, B. R., et al. Domiciliary VR-Based Therapy for Functional Recovery and Cortical Reorganization: Randomized Controlled Trial in Participants at the Chronic Stage Post Stroke. JMIR Serious Games. 5 (3), e15-e15 (2017).
- Bower, K. J., et al. Clinical feasibility of interactive motion-controlled games for stroke rehabilitation. Journal of Neuroengineering and Rehabilitation. 12, 63 (2015).
- Reed, S. K. Structural descriptions and the limitations of visual images. Memory & Cognition. 2 (2), 329-336 (1974).
- Boynton, G. M., Engel, S. A., Glover, G. H., Heeger, D. J. Linear Systems Analysis of Functional Magnetic Resonance Imaging in Human V1. The Journal of Neuroscience. 16 (13), 4207-4221 (1996).
- Jenkinson, M., Beckmann, C. F., Behrens, T. E. J., Woolrich, M. W., Smith, S. M. FSL. NeuroImage. 62 (2), 782-790 (2012).
- Smith, S. M., et al. Advances in functional and structural MR image analysis and implementation as FSL. NeuroImage. 23 (Supple), S208-S219 (2004).
- Siegel, J. S., et al. Statistical Improvements in Functional Magnetic Resonance Imaging Analyses Produced by Censoring High-Motion Data Points. Human Brain Mapping. 35 (5), 1981-1996 (2014).
- Desikan, R. S., et al. An automated labeling system for subdividing the human cerebral cortex on MRI scans into gyral based regions of interest. NeuroImage. 31 (3), 968-980 (2006).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。