Method Article
Transección parcial del nervio óptico en ratas: un modelo con un nuevo enfoque operativo para evaluar la degeneración secundaria de las células ganglionares de la retina
En este artículo
Resumen
Degeneración secundaria de las células ganglionares de la retina (RGCs) ocurre comúnmente en glaucoma. Este estudio describe un enfoque innovador de la operativo de transección parcial del nervio óptico. El uso de este acercamiento operativo de ahorro de espacio amplía la gama de aplicación y permite la exploración de los mecanismos de lesión secundaria en RGCs en una nueva forma.
Resumen
Estudios anteriores han demostrado que la degeneración secundaria de las células ganglionares de la retina (RGCs) ocurre comúnmente en glaucoma. Transección parcial del nervio óptico es considerada como un modelo útil y reproducible. En comparación con otros modelos de lesión del nervio óptico utilizados comúnmente para evaluar la degeneración secundaria, e.g. transection del completa del nervio óptico y del nervio óptico crush modelos, el modelo de transección parcial del nervio óptico es superior que distingue primaria de la degeneración secundaria en situ. Por lo tanto, sirve como una excelente herramienta para evaluar la degeneración secundaria. Este estudio describe un nuevo enfoque operativo de transección parcial del nervio óptico accediendo directamente a la zona del nervio óptico retrobulbar a través de la pared orbital lateral del globo ocular. Además, presentamos un nuevo diseño, bajo costo instrumento quirúrgico para ayudar con el transection. Como lo demuestran los resultados representativos en la distinción de los límites de las áreas de lesión primaria y secundaria, el nuevo enfoque y el instrumento asegura alta eficiencia y estabilidad del modelo proporcionando un espacio adecuado para la intervención quirúrgica. Esto a su vez hace fácil separar los vasos oftálmicos y envoltura meníngea del nervio óptico antes de corte transversal. Un beneficio adicional es que este enfoque de ahorro de espacio operativo mejora la capacidad de los investigadores para administrar drogas, portadores o trazadores RGC selectivo sobre el muñón del nervio óptico seccionado parcialmente, permitiendo la exploración de los mecanismos detrás de lesión secundaria en RGCs, de una manera nueva.
Introducción
Degeneración secundaria ocurre comúnmente en el sistema nervioso central (SNC) después de lesiones traumáticas y enfermedades neurodegenerativas agudas y crónicas siguientes. 1 , 2 , 3 , 4 , 5 la muerte de neuronas y células gliales como consecuencia temprana de eventos patológicos primarios se denomina degeneración primaria, mientras que la degeneración secundaria se refiere a la muerte de neuronas y células gliales, que no son o sólo parcialmente afectadas por primaria daño. Degeneración secundaria de RGCs también se cree para ocurrir en glaucoma. 6 yolas et al. 7 confirmó que la lesión secundaria de RGCs ocurre en el modelo de lesión del nervio óptico. Demostraron que las neuronas cuyos axones no resultaron heridas después de un daño agudo degenerará finalmente debido al ambiente degenerativo producción por la lesión que rodea los axones. Esta degeneración secundaria afecta a las neuronas de manera progresiva, relacionado con la gravedad de los daños infligidos. Hasta ahora, los mecanismos subyacentes de daño leve en el glaucoma no quedan claros, especialmente los relacionados con la lesión secundaria, que se traduce en insuficiente tratamiento clínico. 8 , 9 , 10 por tanto, es necesario explorar los mecanismos subyacentes de la degeneración secundaria de RGCs durante el desarrollo del glaucoma. 11 establecimiento de modelos animales de lesión secundaria que cuantitativamente puede determinar el tamaño, la distribución y el mecanismo de degeneración secundaria del RGCs atrae cada vez más atención de los científicos que estudian el daño secundario de RGCs.
Para aclarar esta cuestión, un modelo de rata PONT fue establecido por Verbin Levkovitch et al. 12 para evaluar lesión axonal inducida por la degeneración y muerte de RGCs. Este modelo se cree que constituyen una buena herramienta para explorar los mecanismos de degeneración secundaria e identificar a los posibles agentes neuroprotectores. El instrumento utilizado para generar este modelo de la lesión secundaria es un cuchillo de diamante con una escala de transecto cuantitativamente mediante el establecimiento de la profundidad de la abscisión a través de la perilla del dial, con el fin de completar una cuantitativa transección del nervio óptico. Se acerca a la vía quirúrgica de la conjuntiva del globo ocular hacia arriba o temporal. Durante el proceso quirúrgico, la retina y nervios ópticos puede verse afectados por la fuerza de la pinza, que a su vez puede causar lesión primaria. Más importante aún, debido al espacio limitado del nervio óptico expuesto, es difícil separar la envoltura meníngea antes de incisión. Por lo tanto, es posible dañar los vasos oftálmicos durante la transección parcial del nervio óptico, que resulta en isquemia retiniana y el fracaso del modelo. Además, el cuchillo del diamante es costoso, y cada uso disminuye la agudeza de la punta. Esto a su vez puede afectar la profundidad y el efecto de modelado.
El modelo de la degeneración secundaria de RGCs descrito en este estudio se obtuvo a través de un nuevo enfoque quirúrgico de la pared orbital lateral del globo ocular. Este nuevo enfoque operativo accede directamente al nervio óptico retrobulbar por el cono del músculo orbital, evitando la lesión primaria del globo ocular y el nervio óptico al tirar hacia abajo o hacia el lado lateral nasal del globo ocular. Esto también aumenta el espacio de intervención quirúrgica durante el establecimiento del modelo y permite el aislamiento de la envoltura meníngea antes parcialmente transecting el nervio óptico. Es importante hacer notar que la participación accidental y lesiones de los vasos oftálmicos pueden conducir al fracaso del modelo. Además, el modelo permite una evaluación de seguimiento de las células transfected, medicamentos y reactivos en el muñón del nervio óptico seccionado parcialmente. El instrumento quirúrgico diseñado es barato y puede ser usado varias veces, reduciendo así el coste del modelo. El modelo de lesión secundaria de RGCs establecido por este método fue demostrado para tener estabilidad y buena reproducibilidad.
Protocolo
procedimientos que implican temas animales fueron aprobados por el animal institucional cuidado y uso (IACUC) Comité de la Universidad de medicina de la Capital. Todos los instrumentos quirúrgicos y soluciones fueron esterilizadas antes de la cirugía para limitar la infección microbiana.
Nota: el protocolo quirúrgico incluye cinco partes, es decir, anestesia, abordaje quirúrgico, evaluación del nervio óptico, cierre y recuperación. Para ayudar con el transection cuantitativo parcial del nervio óptico, se diseñó un instrumento quirúrgico nuevo y de bajo costo. Todos los procedimientos se llevaron a cabo siguiendo las normas éticas y la técnica quirúrgica.
1. técnica quirúrgica
- realizar experimentos utilizando la técnica aséptica, protocolos para el uso de animales deben ser específica de la institución.
- Esterilizar instrumentos y materiales (soluciones, las sustancias de ensayo, marcadores, agujas, etc.) entran en contacto con los tejidos vivos con el fin de prevenir la infección y los impactos adversos sobre el bienestar animal, así como posibles impactos negativos en el estudio .
2. Anestesia
- ratas de Anesthetize SD utilizando un sistema de vaporizador de isoflurano veterinaria. Usar oxígeno de grado médico a razón de 1 L/min para vaporizar el gas isoflurano. Coloque el animal en el cuadro adjunto anestesia y ejecutar isoflurano con una concentración de 4,5% hasta respirar lento y sedación animal.
- Cambiar el flujo del gas a la fijación de la máscara de gas y coloque el animal en la mesa de operación. Disminuir la concentración de isoflurano al 2% y el monitor de la anestesia. Los animales más grandes (> 300 g) pueden requerir una mayor concentración de isoflurano. Monitor de anestesia durante la cirugía, con isoflurano dosis ajustadas por consiguiente. Evaluar la profundidad y frecuencia respiratoria y constantemente realizar evaluación de pellizco del dedo del pie cada 5 min, para garantizar la ausencia de dolor profundo.
- Una vez completada la cirugía, apague el isoflurano y permiten al animal oxígeno respiración durante varios minutos antes de retirar de la mesa de operación. Mantener la temperatura corporal por cubrir al animal con una manta quirúrgica o utilizar una manta eléctrica regulada durante la cirugía.
3. Diseño propio instrumento asistente quirúrgico (IASS)
- uso un IASS hecha de acero inoxidable y principalmente compone de un poste de mano (longitud, 100 mm; diámetro, 9 mm) y un cabezal ranurado ( figura 1). La superficie ranurada de la cabeza ranurada es semi circular, con la profundidad vertical, anchura y longitud de 200 μm, 500 μm y 1.000 μm, respectivamente. Entre las dos partes, hay una articulación con una longitud de 50 mm. La cabeza ranurada ' s borde es ancho 300 μm.
Nota: La superficie ranurada permite la estabilización de la ventral del nervio óptico para corte transversal. El dorsal del nervio óptico está expuesto al exterior de la ranura cuando el lado ventral del nervio óptico se encuentra dentro de él; mientras tanto, dorsal nervio óptico expuesto a la muesca puede ser transversalmente cuando se realiza el corte vertical. El ventral nervio óptico establecido dentro de la superficie acanalada es protegido por la cabeza ranurada ' borde s. - Alcanzar la lesión primaria en RGCs correspondientes a axones del nervio óptico seccionado cuantitativamente (lado dorsal), mientras que el secundario lesión se realizaría en RGCs correspondientes a axones (parte ventral) de la untransected del nervio óptico sin daño directo.
4. Abordaje
- lugar del lado derecho de la rata hacia arriba sobre la mesa quirúrgica con la cabeza hacia el cirujano. Ajustar la órbita correcta en el centro del campo de visión quirúrgica. A continuación, limpie el área de incisión varias veces a lo largo de la lateral del ángulo del ojo al agujero acústico externo de la piel orbital derecho, aplicar clorhexidina 0,5% en etanol al 75%. Quitar la piel entre el lateral del ángulo del ojo al agujero acústico externo con tijeras de iris.
- Hacer una incisión en la piel con unas tijeras de iris a lo largo de la lateral del ángulo del ojo al agujero acústico externo con una longitud de 0,5 a 1 cm. Luego, apriete la fascia y tire hacia arriba para crear una cuña triangular con pinzas dentadas 0.12mm. Inserte la hoja inferior de tijeras de Vannas primavera en la zona de incisión y corte la fascia en la misma dirección de corte.
- Corte la fascia con Vannas tijeras del resorte y expone la vena orbitaria. Uso sharp-serrada pinzas para sujetar los lados de la vena orbitaria y contundente abren ambos lados de la incisión. Colocar la vena orbital en la dirección quirúrgica de la superficie del músculo orbital, que se coloca para facilitar la operación de seguimiento y evitar la cirugía relacionados con sangrado de la vena orbitaria.
- Utilizar tijeras de iris para cortar la derecha canto lateral aparte a lo largo de la línea de incisión para exponer completamente el campo de visión para la disección Roma de los músculos orbitales durante seguir arriba
- Continuar para sujetar la carpeta del músculo orbital subfascial y embotado separa verticalmente en la dirección de la incisión de la piel y la fascia. Separado a lo largo de los lados poco a poco para llegar a la profundidad orbital, hasta el aspecto del tejido adiposo orbitario.
- Después de la exposición del tejido adiposo orbitario, modifique la dirección cabeza de rata que enfrenta el cirujano verticalmente a la derecha del cirujano. Mientras tanto, mantenga el área constantemente húmedo usando quirúrgica o bastoncillos de algodón que contiene PBS estéril. Este procedimiento asegura una clara visión del campo quirúrgico, manteniendo los tejidos húmedos y suaves.
5. Acceso a nervio óptico
- corte orbital tejido adiposo que cubre el cono músculo orbital alrededor del nervio óptico en la cavidad orbital. Esto asegura una mejor exposición del enfoque quirúrgico apropiado. Mantenga la resección de tejido graso limitado para evitar sufrió sangrado.
- Cortar el tejido graso, exponiendo el músculo recto lateral. Sujete el músculo recto lateral hacia afuera y luego cortarlo con las tijeras de Vannas primavera. Si el tejido adiposo sigue bajo el músculo recto lateral, tire hacia arriba la grasa que cubre el nervio óptico con 0,12 mm pinzas con dientes y cortar con las tijeras de Vannas primavera.
Nota: En este momento, la vaina de tejido alrededor del nervio óptico debe ser visible. - Continuar para separar la vaina de tejido a lo largo de la dirección del nervio óptico en la profundidad orbital, hasta la exposición total del nervio óptico. Mantenga el área limpio mediante el uso de esponjas quirúrgicas para limpiar pequeñas cantidades de sangre que provienen de la extracción de tejido.
Nota: Ahora, el nervio óptico debe estar visible. - Para poder acceder a él, retire la vaina meníngea que rodea el nervio sin dañar la arteria oftálmica. Gire suavemente la vaina para examinar el patrón vascular del dura en gran aumento en un microscopio operativo.
- Identificar un área desprovista de vasos sanguíneos y realizar un corte longitudinal en la duramadre. 13 rasgar la envoltura paralelo a la dirección del nervio óptico con una punta de la aguja de 26G o knifepoint de zafiro sonda quirúrgica cuidadosamente, evitando daño a la vasculatura con cortes laterales.
Nota: Las únicas sobras que recubre el nervio deben ser la membra aracnoideNE, que es muy fino y transparente.
- Identificar un área desprovista de vasos sanguíneos y realizar un corte longitudinal en la duramadre. 13 rasgar la envoltura paralelo a la dirección del nervio óptico con una punta de la aguja de 26G o knifepoint de zafiro sonda quirúrgica cuidadosamente, evitando daño a la vasculatura con cortes laterales.
- Similar a paso 5.2, rasgar la membrana aracnoide suavemente con la punta de la aguja de 26G o knifepoint de zafiro sonda quirúrgica, paralelo a la dirección del nervio óptico. 13
- pone el nervio óptico dentro de la ranura de instrumento suavemente y con cuidado, dando por resultado el dorsal del nervio óptico es ligeramente mayor que la muesca central. En este momento, transecto el dorsal del nervio óptico por encima del borde de la plataforma del cabezal ranurado con una punta de la aguja de 26G o knifepoint de zafiro sonda quirúrgica para completar la transección parcial del nervio óptico.
6. Cierre y recuperación
- mover el instrumento un poco más hacia la vertical hacia el nervio óptico para liberar a este último. Luego, retire el cabezal ranurado del instrumento suavemente. Trate de no rayar los músculos oculares u otros tejidos para evitar daños adicionales. Se observa el muñón del transection parcial del nervio óptico.
- Reemplazar el músculo recto lateral, fascia y otros tejidos alrededor del ojo a su posición original. Luego, la sutura del músculo y las capas de la piel de la órbita en secuencia. Si el sangrado persiste, suavemente llene con una bola de algodón médica antes de cerrar la herida y mantener esta durante un período de tiempo. Aplique un ungüento antibiótico sobre la herida para prevenir la infección.
- Vuelta apagado la fuente de isoflurano y permitir que el animal al oxígeno de la respiración durante varios minutos. En el proceso de reanimación de la rata, preparar aislamiento térmico con una estera de la calefacción, o cubrir la superficie de la jaula con relleno seco. Los animales con mantas, para asegurar la permeabilidad de la vía aérea de rata durante el proceso de recuperación de la cubierta.
- Animales de la casa individualmente después de la cirugía. Administrar analgésicos postquirúrgicos según los lineamientos proporcionados por las autoridades institucionales de cuidado animal. Vigilar cuidadosamente a los animales después de la cirugía.
Resultados
Para verificar el éxito con respecto al establecimiento de un modelo de lesión secundaria con el nuevo enfoque operativo usar IASS (figura 2A), RGCs retrogradely fueron etiquetados inmediatamente después del establecimiento del modelo. El propósito de este procedimiento era etiqueta RGCs retrogradely inyectando un colorante trazador neuronal (3% fluoróforo (p. ej., Fluorogold) en solución salina tampón de fosfato estéril) en el colículo superior (figura 2B). Este enfoque produce etiquetado reproducible de RGCs viables con poca variación. 14 , 15 , 16 , 17 , 18 el tinte retrogradely tomará RGCs en la retina y constituye un marcador para RGCs vivo, con los axones no transversalmente en el ojo derecho. Mientras tanto, RGCs correspondiente al nervio óptico seccionado parcialmente axons en el ojo derecho no pueden ser etiquetados con tinte trazador (figura 2). Como un ojo de control, el ojo izquierdo sin operación, RGCs en el nervio óptico de la retina fueron todos etiquetados con el colorante fluorescente oro de forma retrógrada desde el colículo superior (Figura 2D).
Siete días después de la transección parcial del nervio óptico y etiquetado retrógrada de RGCs, las retinas fueron cosechadas, fijo, aplanadas y montadas. El RGCs etiquetados fueron reflejadas debajo de un microscopio de fluorescencia en regiones definidas de la retina. Los resultados del marcado con fluorescencia RGCs con o sin transección parcial del nervio óptico se muestran en la figura 3. Sólo las RGCs en la retina derecha correspondiente a la porción untransected del nervio óptico fueron etiquetadas con fluorescente oro, y un claro límite de RGCs etiquetados y sin etiqueta podría ser visualizada (Figura 3A, figura 3B), demostrando la transacción parcial del nervio óptico. Como un ojo del control, todas las RGCs de la fluorescencia demostrada la retina de ojo izquierdo (figura 3, figura 3D).
Para evaluar si la vasculatura alrededor de la cabeza del nervio óptico y la arteria oftálmica que suministra sangre a la entoretina fueron heridos y afectados durante la operación, el fondo de ojo derecho fue fotografiado antes y después de la cirugía. Las imágenes mostraron el suministro de sangre en el ojo derecho (ojo operativo) antes y 1 hora después de la operación. Sangre en las arterias era adecuado. No se observó ninguna obstrucción de la vena. Estos resultados indicaron que no había daño en el sistema de suministro de sangre durante la operación (Figura 4A, Figura 4B). Por lo tanto, el modelo de la degeneración secundaria de RGCs fue establecido con éxito.
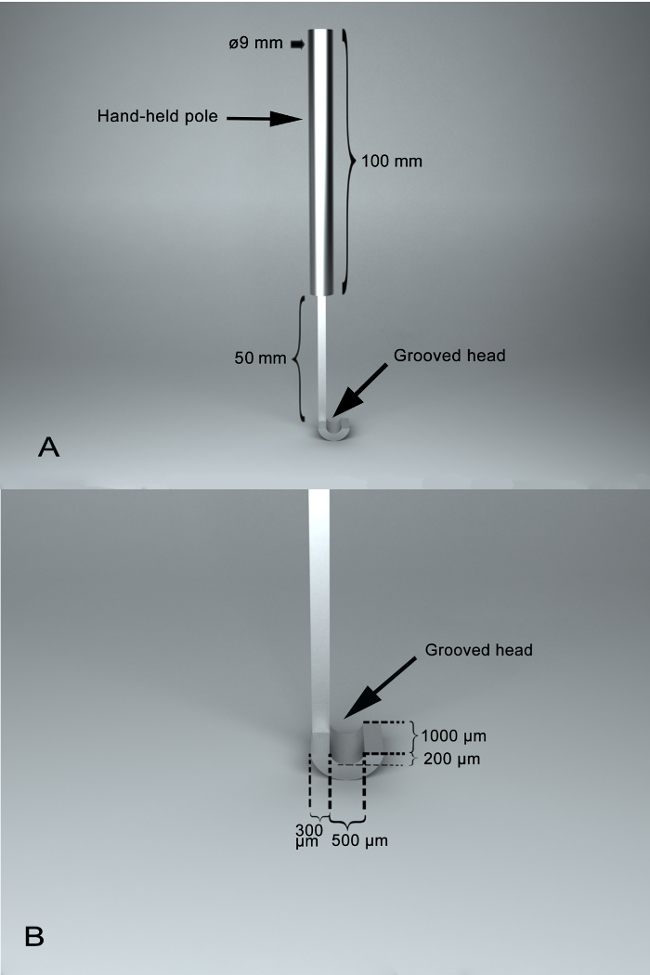
Figura 1 : Fotografías de instrumento diseñado asistente quirúrgico, IASS. (A) una panorámica del instrumento quirúrgico, con dos partes principales, incluyendo un palo de mano y una cabeza ranurada. Entre ellos, hay una articulación con una longitud de 50 mm. La longitud de la varilla de mano es 100 mm y el diámetro de la varilla de mano es 9 mm. (B) una característica de la ranura del IASS. La superficie ranurada de la cabeza ranurada es semi circular, que permite que el nervio óptico poner dentro de ella, siendo estabilizada para el corte transversal. La superficie acanalada es con una profundidad vertical de 200 μm y una anchura de 500 μm y una longitud de 1.000 μm. El ancho del borde de la cabeza ranurada es 300 μm. haga clic aquí para ver una versión más grande de esta figura.
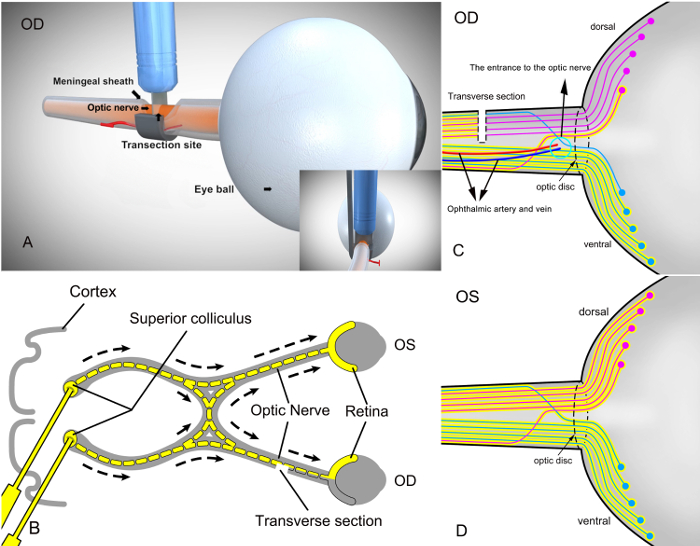
Figura 2 : Esquema de RGC etiquetado en la retina después de la transección parcial del nervio óptico derecho con el instrumento diseñado asistente quirúrgico (IASS) y retrogradely colliculus superior con el fluoróforo. (A) la visión quirúrgica de transección del nervio óptico derecho parcial en ratas con el instrumento diseñado asistente quirúrgico (IASS). (B) después de modelado, RGCs fueron etiquetados retrogradely inyectando un colorante trazador neuronal (color amarillo, fluoróforo de 3% en solución salina tampón de fosfato estéril) en el colículo superior en el cerebro. Puesto que los axones de las RGCs residen en el colículo superior, el colorante trazador es tomado por RGCs retrogradely y constituye un marcador para células vivas. La sección transversal de la figura representa una sección transversal del nervio óptico. OD, ojo operado; OS, ojo de control sin la operación. En (C), sólo el RGCs correspondiente a la porción untransected del nervio óptico fueron etiquetadas con fluoróforo. Azul representa cuartos nervios ópticos ventrales y el RGCs correspondientes en la retina; rojo refleja parcialmente seccionados nervios ópticos dorsales y el RGCs correspondientes en la retina. (D) la retina RGCs del ojo izquierdo (ojo de control) sin la intervención quirúrgica fueron todos marcados por el tinte. Dorsales y ventrales de los nervios ópticos todos fueron etiquetados por el tinte también. Haga clic aquí para ver una versión más grande de esta figura.
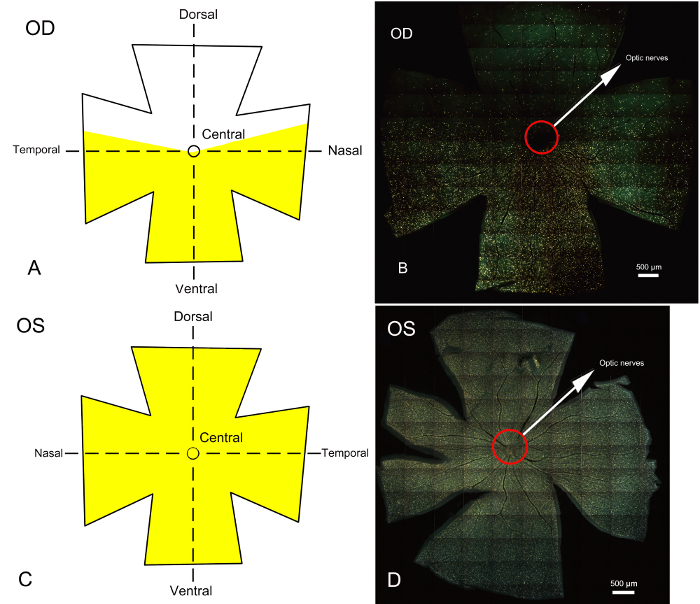
Figura 3 : Modelo de micrografías de epifluorescencia de retina entera de fluoróforo etiquetado RGCs 7 días después de establecer el transection parcial del nervio óptico y retrógrada etiquetado del colliculus superior. También se presentan los correspondientes diagramas esquemáticos del Fluorogold manchada áreas grave en la retina. (A) y (C) los diagramas esquemáticos de RGCs en la retina de la derecha (operativo) y los ojos de la izquierda (control) después de etiquetar con fluoróforo, respectivamente. Amarillo indica el área marcado con colorante fluorescente oro. La retina se divide en porciones dorsales, ventrales y centrales. (B) y (D) representan toda retina epifluorescencia micrografías obtenidas con un microscopio de fluorescencia; amarillo representa el área de RGCs marcada con fluoróforo. En el ojo quirúrgico (ojo derecho) se muestra en B, la región representa el área de RGCs correspondiente al nervio óptico que es transversalmente parcialmente, principalmente en el lado dorsal de la retina. La región marcada por el tinte fluorescente oro es la zona de RGCs correspondiente al nervio óptico que no es transversalmente y concentrado principalmente en las partes central y ventrales de la retina. La bounDary entre las áreas de RGCs etiquetados y sin etiqueta es clara. Degeneración primaria del RGC órganos estaría limitada a la retina dorsal y toda la pérdida de órganos grave en la retina central y ventral podría deberse a degeneración secundaria. (D) toda retina microfotografía del ojo izquierdo después de etiquetar de RGCs con fluoróforo. El RGCs del ojo izquierdo control sin procedimiento quirúrgico fueron totalmente manchados por el fluoróforo. Barras de escala = 500 μm. haga clic aquí para ver una versión más grande de esta figura.
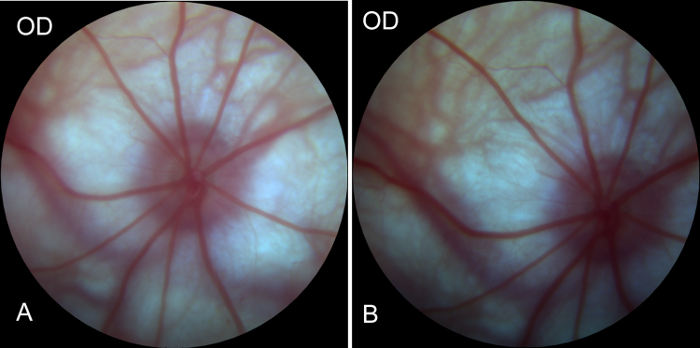
Figura 4 : Imágenes preoperatorias y postoperatorias del fondo del ojo derecho obtienen por cámara fotográfica de Fundus. (A) imagen de fondo antes de la cirugía del ojo derecho en las ratas, fuente de buena sangre de fondo, llenado arterial y no hay retorno venoso u obstrucción, lo que indica un sistema de suministro de buena sangre retiniana. (B) imagen del fondo del ojo derecho 1 hora después de la cirugía. En comparación con la imagen preoperatoria del fondo, sin cambios significativos fueron observados en sangre retiniana, lo que indica que el sistema de suministro de sangre del globo ocular no se vio afectado durante el proceso de modelado. Haga clic aquí para ver una versión más grande de esta figura.
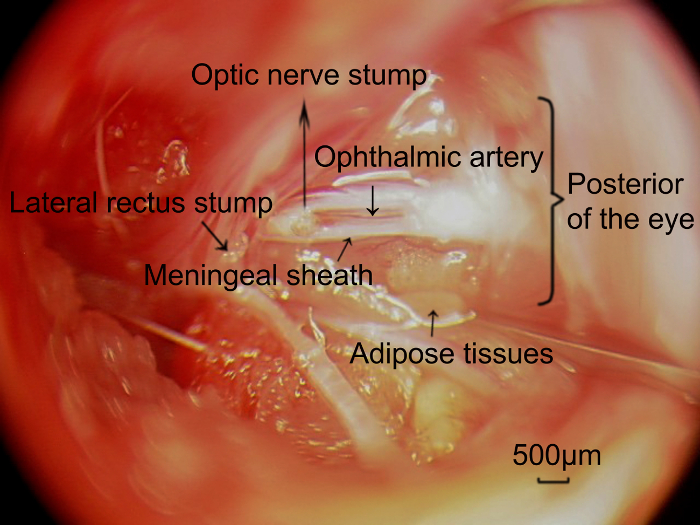
Figura 5 : Fotografías del nervio óptico retrobulbar y la arteria oftálmica situado en la vaina meníngea, capturada por el acercamiento quirúrgico. Después de quitar completamente la longitud específica del nervio óptico, la arteria oftálmica (flecha) concomitante con la envoltura meníngea del nervio óptico fue expuesta y paralelo al nervio óptico. Barras de escala = 500 μm. haga clic aquí para ver una versión más grande de esta figura.
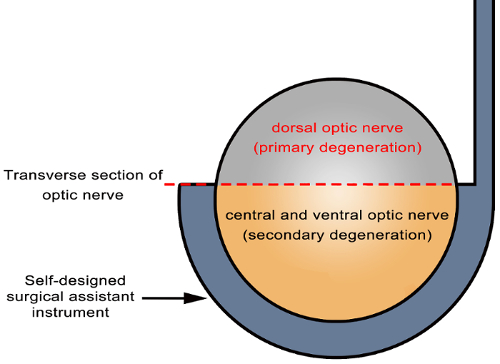
Figura 6 : Esquema de localizaciones de degeneración primaria y secundaria en el nervio óptico. Incisión parcial del nervio óptico fue alcanzada usando el instrumento diseñado asistente quirúrgico (flecha). Los axones en los sitios directamente dañados (sitio de corte dorsal del nervio óptico en la sección transversal en gris) sufren degeneración primaria, mientras que ésos en sitios dañados indirectamente (áreas central y ventrales del nervio óptico en la sección transversal en amarillo) experimentar la degeneración secundaria. Haga clic aquí para ver una versión más grande de esta figura.
Discusión
Procedimiento operacional
Existen algunos puntos dignos de nota en el proceso de construcción del modelo. En el paso 4.2, el movimiento quirúrgico debe realizarse con cuidado para evitar dañar la vasculatura por encima del músculo subfascial. Especialmente, cuando se corta la fascia subcutánea en el canto lateral externo, fórceps dentado agudo deben usarse para tirar hacia arriba de la fascia subcutánea sobre la superficie de la fascia verticalmente; la fascia debe cortarse con Vannas primavera tijeras para evitar daño a la vena orbital en el ángulo del ojo externo, que puede resultar en el fracaso del modelo por sangrado excesivo. Paso 4.3 tiene la ventaja de prevenir potencialmente el sangrado al retirar directamente de los vasos sanguíneos. En la separación de los músculos orbitales en paso 4.5, la razón de selección sharp-serrada fórceps pero no Vannas tijeras del resorte es para evitar el sangrado y la hemorragia continua. Los músculos se separan claramente en ambos lados en la dirección perpendicular a la incisión de la fascia de la piel; mientras tanto, los músculos profundos de la órbita se estiran hacia fuera y periféricamente. Este procedimiento revela porciones más profundas de la cavidad orbital, proporcionando una ventana quirúrgica y permitir el acceso sin trabas a los tejidos del nervio óptico de sobreposición. En el procedimiento anterior, si se presenta sangrado, debe aplicar presión utilizando estéril quirúrgica o bastoncillos de algodón. Sangrado menor se detendrá después de varios segundos por este procedimiento. El propósito del paso 4.6 es facilitar las operaciones de seguimiento para quitar fácilmente algunos músculos grasa y separados en el cono muscular de órbita para exponer el nervio óptico a lo largo de la dirección del nervio óptico en la profundidad orbital.
Las partes más importantes del protocolo actual son pasos 5.1-5.6. Es importante no dañar la vasculatura alrededor de la cabeza del nervio óptico. El nervio óptico debe ser parcialmente transversalmente por lo menos 1.5-2.0 mm de la parte posterior del ojo, para evitar cualquier daño a la arteria oftálmica que penetra el nervio dentro de 1 mm del ojo y suministra sangre a la retina interna. El propósito de cortar el músculo recto lateral es lograr la mejor exposición del nervio óptico como el músculo recto lateral es amplia y obviamente bloquea la vista del nervio óptico. Mientras tanto, para evitar la eliminación de la arteria oftálmica que se asocia con la envoltura meníngea (figura 5), es necesario separar, disociar el dura alrededor del nervio óptico y examinar el patrón vascular de la envoltura meníngea, con unas pinzas para girar suavemente la vaina. Además, debe identificarse un área desprovista de vasos sanguíneos, permitiendo un corte longitudinal en la vaina meníngea. También es necesario mantener una pequeña distancia de trabajo de la parte posterior del ojo, para evitar la porción de la duramadre que está estrechamente relacionada con la arteria oftálmica. La retina es normalmente transparente, y los vasos sanguíneos puede ser claramente demarcados. En caso de suministro de sangre retiniana dañada, la retina es degenerada, conduce a una apariencia floculenta blanco lechoso. La cámara vítrea del ojo y la lente normalmente será nublada, con un tamaño de ojo disminución con el tiempo. En este estudio, imágenes preoperatorias y postoperatorias del fondo no confirman dañar el suministro de sangre de fondo en el modelo después de aplicar los pasos anteriores.
Además, se requiere especial cuidado en varios pasos de este modelo. Cuando se usa sharp-curvado-dentado fórceps u otros instrumentos quirúrgicos para exponer el nervio óptico, el cirujano debe evitar fuerza excesiva, ya que puede dañar el nervio óptico, globo ocular o la arteria oftálmica, dando por resultado lesión primaria y la isquemia retiniana. Además, los vasos sanguíneos que rodean el ojo si no se daña, para evitar sangrado sostenido, que podría conducir a la falta de modelado. El IASS utilizado en este experimento requiere uso delicado. Cuando el nervio óptico se coloca dentro de la ranura del instrumento, el nervio óptico y la superficie acanalada deban montarse firmemente para asegurar buena consistencia y repetibilidad de cada modelo animal. Con la práctica, el procedimiento quirúrgico completo puede completarse en 15-20 minutos por ojo, después se hicieron los cortes de entrada inicial.
Wang et al. 19 publicado un modelo animal similar de transección parcial del nervio óptico con una amputator cuantitativa del nervio óptico. Los procedimientos quirúrgicos incluyen: 1) aparte de la corte el ángulo del ojo externo, suspensión y fijación palpebral superior; 2) explorando el nervio óptico y transecting la porción superior del nervio óptico mediante el Amputador; y 3) sutura de la conjuntiva y la piel. Aunque el procedimiento quirúrgico era relativamente simple, los siguientes problemas fueron encontrados durante la operación. Aunque la incisión lateral del ángulo del ojo podría exponer cierto espacio para la operación, había una necesidad inevitable para estirar constantemente el globo ocular con el fin de exponer la vaina del nervio óptico retrobulbar, especialmente cuando los cirujanos deseaban exponer un largo retrobulbar vaina del nervio óptico para facilitar la envoltura de aislamiento; la fuerza para estirar el globo ocular era mayor, que es probable causar lesión directa tracción del globo ocular y nervio óptico. No hay especial atención a los vasos sanguíneos que podría cortar junto con la vaina del nervio óptico, y daño a los vasos sanguíneos es probable que conduzca al establecimiento del modelo fallido. Los procedimientos principales de lesión secundaria modelo descrito en este documento son: un operario nuevo enfoque de la pared orbital lateral del globo ocular directamente acceso nervio óptico retrobulbar rodeado por el cono del músculo orbital, evitando la lesión primaria a la globo ocular y nervio óptico, al tirar hacia abajo o hacia el lado lateral nasal del globo ocular. Este nuevo enfoque operativo aumenta el espacio de operación quirúrgica en el modelado y permite fácil aislamiento de la envoltura meníngea, que está estrechamente relacionada con la arteria oftálmica, antes de la transección parcial del nervio óptico. Transección parcial del nervio óptico fue realizada con un instrumento quirúrgico diseñado, que es rentable y reutilizables, reduce el costo total de modelado. Estructura orbital de la rata es diferentes a los de otros mamíferos, con la órbita más cercana al ángulo del ojo y ninguna estructura ósea, pero cubierto de músculos. El acercamiento quirúrgico podría llegar a la parte posterior del globo ocular sin la necesidad de destruir el hueso orbital y el periostio. A través de la estricta desinfección preoperatoria y profilaxis antibiótica postoperatoria, infección, inflamación y edema fueron reducidos grandemente.
Diseño instrumento de ayudante quirúrgico
El modelo de la rata de transección parcial del nervio óptico se estableció utilizando el instrumento diseñado asistente quirúrgico, cuyas principales características son las siguientes. Puede ayudar en corte transversal cuantitativo parcial del nervio óptico, expuesto al borde acanalado, asegurando consistencia de corte transversal entre los diferentes animales. Había probado y había verificado la repetibilidad del establecimiento modelo con IASS. El máximo coeficiente de variación fue de 1,85%, con un valor promedio 0.67% ±0. 44%. 20 estos resultados indican que el IASS podrían utilizarse para establecer modelos de transección parcial del nervio óptico, con reproducibilidad satisfactorio y uniformity.
Ancho de la superficie acanalada y el diseño del semicírculo de la superficie interna de la ranura pueden tener un efecto más fijo en el nervio óptico y hacer la superficie acanalada y nervio óptico fije más firmemente, también está disminuyendo errores experimentales y reacciones adversas. La muesca permite una mejor protección del nervio óptico en el surco durante la operación, que no va a dañar el nervio óptico en la ranura, independientemente de la nitidez de la cuchilla. Otra ventaja de la muesca es prevención de lesiones de aplastamiento durante la transección del nervio óptico.
Es apropiado para operar en espacio profundo y estrecho. Aunque el nuevo enfoque operativo se ha ampliado, la vía sigue siendo profunda, y el poste de mano y de la articulación pueden utilizarse para colocar el cabezal ranurado fácilmente debajo de la vaina del nervio óptico para realizar operaciones de seguimiento. Cuando el instrumento se utiliza para la operación, puede utilizarse una amplia gama de cuchillas de corte transversal, por ejemplo, una punta de la aguja de 26 G. Incluso un cuchillo del zafiro sonda quirúrgica se puede seleccionar para evitar la contusión y lesiones causadas por tijeras de aplastar. Superficies de surco se pueden hacer en diferentes profundidades verticales para completar diversos grados de corte del nervio óptico.
Comparado con el Amputador de Wang et al. el IASS tiene una estructura más simple. Además, el paso de corte es más conveniente usar el IASS, con mayor consistencia y repetibilidad del modelo animal. Finalmente, también es más amplia la gama de herramientas aplicables para el corte con el IASS. En conclusión, IASS, que hacen incisiones cuantitativos y uniformes del nervio, pueden servir como un instrumento eficaz para el establecimiento de modelos de ratón para evaluar la transección del nervio óptico.
Características del modelo de transección parcial del nervio óptico de rata
El modelo de transección parcial del nervio óptico es útil para evaluar la degeneración secundaria en RGCs. El mérito potencial de este modelo es la capacidad de separar primaria de la degeneración secundaria exactamente en situ, tanto en el nervio óptico y la retina. Los nervios ópticos ventrales y central eran más susceptibles a la lesión secundaria después de la transección parcial (aproximadamente 1/3 a 1/2) del dorsal del nervio óptico (figura 6). En la retina, la localización regional de las lesiones primarias y secundarias de RGCs debe basarse en la topografía del nervio óptico correspondiente a RGCs retinianas después de la transección parcial. Si la retina entera de la rata se divide en dorsal (superior) y ventrales (inferiores) partes, lesiones primarias y secundarias están presentes en ambas partes. Sin embargo, basado en la relación entre RGCs en la retina y el axón del nervio óptico, muerte grave en la retina ventral debe ser principalmente atribuida a lesión secundaria (figura 3). 12 , 22 , 23 las ventajas de la inclusión de este modelo: instrumento simple y fácil de operar con procedimientos estándar; ningún efecto sobre los vasos oftálmicos; buena reproducibilidad y estabilidad. Esta técnica podría utilizarse para transfectar RGCs de este acercamiento operativo de ahorro de espacio mediante la aplicación de short interfering RNAs RNA (siRNAs), plásmidos, y tocón de vectores virales para el parcial del nervio óptico; Además, los reactivos podrían ser colocados en el tocón parcial del nervio óptico para el tratamiento selectivo o etiquetado de RGCs.
General, primarias y secundarias lesiones de RGCs coexistieron después de la transección parcial del nervio óptico en este modelo animal, con un límite claro en la retina entre los tipos de dos lesiones. Aunque la Asociación de axones del nervio óptico y la situación grave en la retina necesita más investigación para una distinción más precisa, este acercamiento operativo de ahorro de espacio se extiende el campo de aplicación del modelo y permite a los investigadores explorar la mecanismos de lesión secundaria en RGCs en una nueva forma.
Divulgaciones
Todos los autores declaran que no tienen ninguna cualquier conflicto de intereses.
Agradecimientos
Este trabajo fue financiado por la Fundación de Ciencias naturales de Beijing (7152038), los fondos de Investigación Fundamental para las universidades Central de la Universidad del Sur Central (2016zzts162) y la ciencia investigación Fundación de Aier ojo grupo hospitalario (Grant no. AF156D11). Por último, Fancheng Yan gracias Yiping Xu por el invaluable apoyo durante los años.
Materiales
| Name | Company | Catalog Number | Comments |
| Animal Aneathesia Ventilator System | MIDMARK | Matrx VMR | |
| Isoflurane | RWD Life Science Co. | R510-22 | |
| Surgical Microscope | Leica AG, Heerbrugg, Switzerland | M620 F20 | |
| Tobramycin Eye ointment | Alcon | H20110312 | |
| Fluorogold | Biotium | 80014 | |
| Iris scissors | 66vision Co. | 54026 | |
| Vannas spring scissor | 66vision Co. | 54137B | |
| Sharp-serrated forceps/0.12mm toothed forceps | 66vision Co. | 53329A | |
| Sharp-curved forceps | 66vision Co. | 53324A | |
| Sapphire surgical probe | 66vision Co. | 50205TA | |
| 26G needle tip | Shandong Weigao Group Medical Polymer Co. | 3151474 | |
| 10 μl Hamilton Syringe | Hamilton Co. | 80030 | |
| 5-0 non-absorbable suture | Johnson & Johnson International Co. | W580 | |
| Chlorhexidine | Sigma-Aldrich | 282227 | |
| Stereotaxie apparatus | RWD Life Science Co. | 68026 | |
| Retinal Imaging System | OptoProbe Ltd. | OPTO-RIS | |
| RetCamII wide field imaging system | Clarity Medical Systems,Inc. | RetCamII | |
| Fluorescence microscope | Leica Microsystems Inc. | DM6000 |
Referencias
- Stoica, B. A., Faden, A. I. Cell death mechanisms and modulation in traumatic brain injury. Neurotherapeutics. 7 (1), 3-12 (2010).
- Hausmann, O. N. Post-traumatic inflammation following spinal cord injury. Spinal Cord. 41 (7), 369-378 (2003).
- Oyinbo, C. A. Secondary injury mechanisms in traumatic spinal cord injury: a nugget of this multiply cascade. Acta Neurobiol Exp (Wars). 71 (2), 281-299 (2011).
- Guimaraes, J. S., et al. Mechanisms of secondary degeneration in the central nervous system during acute neural disorders and white matter damage. Rev Neurol. 48 (6), 304-310 (2009).
- Stewart, S. S., Appel, S. H. Trophic factors in neurologic disease. Annu Rev Med. 39, 193-201 (1988).
- Brubaker, R. F. Delayed functional loss in glaucoma. LII Edward Jackson Memorial Lecture. Am J Ophthalmol. 121 (5), 473-483 (1996).
- Yoles, E., Schwartz, M. Degeneration of spared axons following partial white matter lesion: implications for optic nerve neuropathies. Exp Neurol. 153 (1), 1-7 (1998).
- Nickells, R. W. From ocular hypertension to ganglion cell death: a theoretical sequence of events leading to glaucoma. Can J Ophthalmol. 42 (2), 278-287 (2007).
- Doucette, L. P., Rasnitsyn, A., Seifi, M., Walter, M. A. The interactions of genes, age, and environment in glaucoma pathogenesis. Surv Ophthalmol. 60 (4), 310-326 (2015).
- Osborne, N. N., Melena, J., Chidlow, G., Wood, J. P. A hypothesis to explain ganglion cell death caused by vascular insults at the optic nerve head: possible implication for the treatment of glaucoma. Br J Ophthalmol. 85 (10), 1252-1259 (2001).
- Rokicki, W., Dorecka, M., Romaniuk, W. Retinal ganglion cells death in glaucoma--mechanism and potential treatment. Part II. Klin Oczna. 109 (7-9), 353-355 (2007).
- Levkovitch-Verbin, H., et al. A model to study differences between primary and secondary degeneration of retinal ganglion cells in rats by partial optic nerve transection. Invest Ophthalmol Vis Sci. 44 (8), 3388-3393 (2003).
- Magharious, M. M., D'Onofrio, P. M., Koeberle, P. D. Optic nerve transection: a model of adult neuron apoptosis in the central nervous system. J Vis Exp. (51), (2011).
- Yoles, E., et al. GM1 reduces injury-induced metabolic deficits and degeneration in the rat optic nerve. Invest Ophthalmol Vis Sci. 33 (13), 3586-3591 (1992).
- Fisher, J., et al. Vaccination for neuroprotection in the mouse optic nerve: implications for optic neuropathies. J Neurosci. 21 (1), 136-142 (2001).
- Levkovitch-Verbin, H., et al. RGC death in mice after optic nerve crush injury: oxidative stress and neuroprotection. Invest Ophthalmol Vis Sci. 41 (13), 4169-4174 (2000).
- Li, Y., et al. VEGF-B inhibits apoptosis via VEGFR-1-mediated suppression of the expression of BH3-only protein genes in mice and rats. J Clin Invest. 118 (3), 913-923 (2008).
- Tang, Z., et al. Survival effect of PDGF-CC rescues neurons from apoptosis in both brain and retina by regulating GSK3beta phosphorylation. J Exp Med. 207 (4), 867-880 (2010).
- Wang, X., Li, Y., He, Y., Liang, H. S., Liu, E. Z. A novel animal model of partial optic nerve transection established using an optic nerve quantitative amputator. PLoS One. 7 (9), e44360 (2012).
- Yan, F. C., Li, S. N., Liu, K. G., Lu, Q. J., Wang, N. L. The establishment of a rat partial optic nerve transection model and assessment of its reproducibility. Ophthalmology in China. 22 (1), 34-37 (2013).
- Fitzgerald, M., et al. Secondary degeneration of the optic nerve following partial transection: the benefits of lomerizine. Exp Neurol. 216 (1), 219-230 (2009).
- Fitzgerald, M., et al. Near infrared light reduces oxidative stress and preserves function in CNS tissue vulnerable to secondary degeneration following partial transection of the optic nerve. J Neurotrauma. 27 (11), 2107-2119 (2010).
- Li, H., et al. Lycium barbarum (wolfberry) reduces secondary degeneration and oxidative stress, and inhibits JNK pathway in retina after partial optic nerve transection. PLoS One. 8 (7), 68881 (2013).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados