Method Article
Medición del grosor y la función del diafragma mediante ultrasonido en el punto de atención
En este artículo
Resumen
El grosor y la función del diafragma se pueden evaluar en individuos sanos y pacientes en estado crítico mediante ecografía en el punto de atención. Esta técnica ofrece un método preciso, reproducible, factible y bien tolerado para evaluar la estructura y función del diafragma.
Resumen
El diafragma es el componente principal de la bomba de los músculos respiratorios. La disfunción del diafragma puede causar disnea e intolerancia al ejercicio, y predispone a las personas afectadas a la insuficiencia respiratoria. En pacientes con ventilación mecánica, el diafragma es susceptible a la atrofia y a la disfunción por desuso y otros mecanismos. Esto contribuye al fracaso en el destete y a los malos resultados clínicos a largo plazo. La ecografía en el punto de atención proporciona un método válido y reproducible para evaluar el grosor del diafragma y la actividad contráctil (fracción de engrosamiento durante la inspiración) que puede ser empleado fácilmente tanto por médicos como por investigadores. Este artículo presenta las mejores prácticas para medir el grosor del diafragma y cuantificar el engrosamiento del diafragma durante la respiración corriente o la inspiración máxima. Una vez dominada, esta técnica se puede utilizar para diagnosticar y pronosticar la disfunción del diafragma, y guiar y monitorizar la respuesta al tratamiento a lo largo del tiempo tanto en individuos sanos como en pacientes agudos o crónicos.
Introducción
El ultrasonido se refiere a las ondas sonoras más allá de los límites audibles superiores de la audición humana. El ultrasonido tiene muchas aplicaciones más allá de la atención médica, la más famosa probablemente sea el desarrollo de SONAR (navegación y alcance de sonido) para uso militar en la Primera Guerra Mundial1; En la actualidad, la ecografía se utiliza de forma rutinaria en el diagnóstico y la terapia médica. La ecografía médica o el ultrasonido de diagnóstico utilizan ondas sonoras de alta frecuencia (>20 kHz) para proporcionar imágenes de las estructuras de los tejidos blandos dentro del cuerpo. Estas ondas sonoras se pulsan a frecuencias de 1 a 20 millones de ciclos/s (megahercios, MHz), que pueden transmitirse al cuerpo para examinar estructuras anatómicas, como el hígado, el corazón y el músculo esquelético. La ecografía en el punto de atención se está convirtiendo cada vez más en una piedra angular de la evaluación y el tratamiento de las enfermedades críticas.
La primera aplicación del ultrasonido en medicina fue en la década de 1940 por el Dr. Karl Dussik, quien intentó localizar tumores cerebrales midiendo la transmisión de haces de ultrasonido a través dela cabeza. A medida que avanzaba la tecnología, se desarrollaron nuevas técnicas, como el modo de amplitud (modo A) y el modo de brillo (modo B)3, seguidos por el desarrollo de escáneres bidimensionales en 1960 4,5. El campo de la ecografía diagnóstica se ha convertido en un valor incalculable en la práctica clínica, ya que evita la exposición a radiaciones ionizantes y puede obtenerse a pie de cama, evitando la necesidad de transporte intrahospitalario con riesgos asociados. La ecografía es segura, bien tolerada, fiable y repetible en pacientes 6,7.
El diafragma es una estructura muscular delgada en forma de cúpula que actúa como la principal bomba respiratoria que impulsa la ventilación espontánea en los seres humanos. El diafragma separa las cavidades torácica y abdominal y está compuesto por tres segmentos separados: el tendón central, el diafragma costal y el diafragma crural (Figura 1). El tendón central del diafragma es una estructura no contráctil que permite el paso de los principales vasos sanguíneos desde la cavidad torácica hasta la cavidad abdominal. El diafragma costal tiene fibras que van desde la caja torácica o apófisis xifoides hasta el tendón central. El diafragma crural se inserta en los tres primeros vertebrados lumbares. Durante la inspiración, el diafragma costal se contrae, bajando la cúpula del diafragma mientras se expande la caja torácica inferior. El diafragma costal soporta el diafragma crural en el descenso de la cúpula 8,9,10.
La ecografía transtorácica del diafragma ha ganado cada vez más atención por su capacidad para monitorizar el grosor del diafragma en la zona de aposición (Figura 1)11,12,13. El diafragma fue visualizado por primera vez con ultrasonido en 1975 por Haber et al.14. La contractilidad del diafragma y el acortamiento muscular durante la inspiración se pueden cuantificar mediante ultrasonidos en modo M para controlar el grosor del diafragma (Tdi) y la fracción de engrosamiento (TFdi). Esta evaluación de la contractilidad proporciona una medida del rendimiento muscular del diafragma bajo un nivel dado de impulso inspiratorio y esfuerzo. La ecografía en el punto de atención proporciona mediciones seguras, repetibles y fiables de la función y la arquitectura del diafragma. En pacientes con ventilación mecánica, los cambios en el grosor del diafragma a lo largo del tiempo pueden utilizarse para evaluar los impactos negativos de la ventilación mecánica, incluidos los efectos del miotrauma debido a la sobreasistencia (atrofia; disminución del grosor al final de la espiración con el tiempo) o a la falta de asistencia (lesión inducida por la carga que resulta en inflamación, edema; posiblemente representada por el aumento del grosor al final de la espiración con el tiempo)15. Estos cambios se correlacionan con resultados clínicos adversos16. La medición de TFdi durante la respiración tidal permite evaluar la actividad diafragmática tidal (es decir, el esfuerzo inspiratorio). La medición de TFdi durante un esfuerzo inspiratorio máximo (TFdi, max) proporciona una evaluación de la fuerza del diafragma (ya que la capacidad de generación de fuerza del diafragma está relacionada con su capacidad para contraerse y acortarse).
Existe un consenso sustancial sobre el protocolo óptimo para la adquisición y análisis de medidas17. La competencia en imágenes de ultrasonido de diafragma implica una curva de aprendizaje moderadamente empinada; Es esencial una formación exhaustiva en la técnica y sus posibles escollos. Los estudios han demostrado que el dominio de la pericia en ultrasonido de diafragma se puede adquirir en un corto período de tiempo a través de la capacitación remota basada en la web18. Por lo tanto, este protocolo ha sido optimizado para proporcionar una medición consistente del espesor del diafragma y la fracción de espesamiento que puede ser aplicada tanto a pacientes sanos como a pacientes con sospecha de patología respiratoria19
Protocolo
Los estudios que emplean esta técnica han recibido la aprobación ética del Consejo de Ética en Investigación de la Red de Salud de la Universidad de Toronto, Canadá.
1. Evaluación del espesor del diafragma y la fracción de engrosamiento durante la respiración tidal
- Identificación del diafragma
- Coloque al paciente en posición semi-reclinada (30°-45° desde el paralelo) boca arriba. Quítese cualquier prenda de vestir del lado derecho del pecho.
NOTA: Se puede utilizar un procedimiento similar para visualizar el hemidiafragma izquierdo; El lado izquierdo es generalmente más difícil de visualizar, y se informa que la precisión de la medición es mucho menor19. - Encienda la tableta que alimenta la unidad de ultrasonido portátil e inicie la aplicación apropiada (consulte la Tabla de materiales). Inicie un examen musculoesquelético con un transductor de matriz lineal de alta frecuencia (mínimo de 12 MHz).
NOTA: Se puede utilizar cualquier ecógrafo para realizar esta técnica. - Cubra la punta del transductor de matriz lineal con una cantidad suficiente de gel de ultrasonido y asegúrese de que el ultrasonido esté en modo B para su colocación. Sostenga la sonda encerrando la punta de la sonda con el pulgar y el índice (Figura 2A).
- Palpe la superficie de la pared torácica para ubicar el octavo, noveno o décimoespacio intercostal derecho entre las líneas axilares media y anterior, como se muestra en la Figura 1C y la Figura 2A, y coloque la sonda en la zona de aposición (generalmente alrededor del octavo espacio intercostal).
- Incline el transductor en el plano sagital de modo que esté situado completamente entre las costillas (Figura 2A) y no se vean artefactos de costillas en la imagen (Figura 2B). Si aparece una nervadura en la imagen, ajuste el ángulo de la sonda inclinándola hacia arriba o hacia abajo. Si todavía hay una nervadura visible, gire la sonda hasta que solo se vea el diafragma. Si la visualización del diafragma sigue siendo problemática, deslice la sonda hacia arriba o hacia abajo hasta un nuevo espacio intercostal.
- En el ecógrafo se identifican dos líneas paralelas blancas brillantes inmediatamente superiores al hígado, que indican las membranas pleural y peritoneal (Figura 2B). El diafragma costal relativamente hipoecoico se puede visualizar entre estas líneas.
- Ajuste la profundidad de la imagen haciendo clic en el botón de aumento o disminución de profundidad para optimizar el tamaño del diafragma. Asegúrese de que el diafragma esté centrado en la pantalla del monitor. Esto asegurará la máxima resolución de las líneas pleurales y peritoneales de las estructuras circundantes.
- Si la imagen sigue siendo subóptima (es decir, los pulmones o las costillas son visibles en la imagen o las membranas pleural y peritoneal no se visualizan claramente), ajuste la sonda para una mejor visualización desplazando la sonda hacia arriba y hacia abajo a lo largo del espacio de la costilla, hacia adelante y hacia atrás desde la base, o gírela. Consulte la Tabla 1 para ver ejemplos de problemas comunes en la ecografía transdiafragmática.
- Coloque al paciente en posición semi-reclinada (30°-45° desde el paralelo) boca arriba. Quítese cualquier prenda de vestir del lado derecho del pecho.
- Optimización de imágenes
- Una vez que el transductor esté en la ubicación correcta, optimice la calidad de la imagen modificando los siguientes componentes antes de la recopilación de datos.
NOTA: En diferentes software de unidades de ultrasonido, existen diferencias entre el modelo y el software. En este software, hemos realizado los siguientes clics de botón para lograr el objetivo. - En el software de la unidad de ultrasonido, haga clic en el botón de ganancia para alterar el brillo de la imagen. Aumente la ganancia haciendo clic en el botón de aumento para que la imagen parezca más brillante. Por el contrario, haga clic en el botón de disminución para oscurecer la imagen. Si la ganancia es demasiado baja, las estructuras pueden ser difíciles de determinar. Si la ganancia es demasiado alta, pueden aparecer ecos extraños y la imagen aparecerá demasiado brillante.
- Si está disponible en la unidad de ultrasonido, haga clic en el botón de enfoque para ajustar el enfoque y alterar la calidad de la imagen. Haga clic en el botón de aumento para aumentar el enfoque o en el botón de disminución para reducir el enfoque.
- Una vez que el transductor esté en la ubicación correcta, optimice la calidad de la imagen modificando los siguientes componentes antes de la recopilación de datos.
- Adquisición de imágenes
- Una vez que se haya optimizado la ubicación y la calidad de la imagen, coloque el ultrasonido en modo M haciendo clic en el botón Modo M en el software de ultrasonido.
- Aparecerá una sola línea de escaneo vertical en la pantalla de imágenes. Coloque la línea entre la sección donde las líneas pleural y peritoneal son más claras.
NOTA: Puede haber cierta variabilidad entre los dispositivos de ultrasonido en la obtención de imágenes en modo M. Asegúrese de que haya un área despejada donde se visualicen las membranas pleurales y peritoneales bien definidas antes del inicio del modo M. Coloque la línea de exploración en un lugar donde las membranas pleural y peritoneal estén bien definidas durante todo el ciclo respiratorio y no entren pulmones ni costillas en el campo de visión. - Ejecute el modo M durante un ciclo completo de inspiración y espiración durante la respiración de marea y luego haga clic en los botones de congelación y luego guardado para capturar el estado real y guardar la imagen. Si está disponible, ajuste la velocidad de barrido haciendo clic en el botón de velocidad de barrido para ajustar la velocidad de recolección y asegurarse de que se obtengan dos ciclos respiratorios. Repita este proceso para obtener otra imagen.
- Con un marcador seguro para la piel, marque la ubicación de la sonda en el cuerpo del paciente, para ayudar a garantizar que se mida exactamente la misma posición del diafragma a lo largo del tiempo. Esto es esencial para mantener la reproducibilidad de la medida, ya que el espesor del diafragma varía a lo largo de su superficie19.
- A partir de estas imágenes, se puede medir el espesor del diafragma (Tdi) y la fracción de espesamiento (TFdi). Si los valores de la segunda imagen en modo M no están dentro del 10% de la primera imagen, repita la adquisición de imágenes en modo M hasta que se obtengan dos imágenes con un conjunto de valores dentro del 10% entre sí. Consulte los detalles sobre el análisis de imágenes a continuación.
- Una vez finalizado el examen, haga clic en el botón finalizar examen en el software de ultrasonido.
- Para exportar archivos, haga clic en Exportar imágenes y asegúrese de que los archivos se exporten en formato DICOM.
- Limpie el costado del paciente si queda gel y desinfecte el equipo de ultrasonido con toallitas desinfectantes adecuadas.
- Análisis de imágenes
- Abra los archivos DICOM necesarios en el visor DICOM de MicroDicom o en un software similar.
- Haga clic en la herramienta de "distancia" (puede llamarse calibradores o línea recta) y dibuje una línea recta desde el borde interno de la membrana pleural hasta el borde interno de la membrana peritoneal al final de la espiración (Tdi,ee).
- Asegúrese de que ambas membranas no estén incluidas en esta medición y que ambos extremos de la línea recta estén colocados directamente uno frente al otro (verticalmente) entre sí, de modo que no haya diferencia de tiempo entre los marcadores, lo que puede aumentar artificialmente la distancia, como se indica en la Figura 2B17.
- Registre este valor como espesor del diafragma (Tdi,ee).
- Repita el paso 4.2 en el pico de inspiración de la misma respiración para obtener el grosor del diafragma en el pico de inspiración (Tdi,pi).
- Si el paciente no parece estar respirando, y no se evidencia ninguna fracción de engrosamiento del diafragma durante la inspiración, mida el Tdi,pi en un lugar representativo del grosor del diafragma durante la fase inspiratoria (en este caso, será aproximadamente el mismo que el Tdi,ee), como se ve en la Figura 3.
- Tanto Tdi,ee como Tdi,pi deben analizarse desde la misma respiración, como se ve en la Figura 2C, para evaluar la fracción de engrosamiento del diafragma durante la respiración tidal (TFdi).
- Usando Tdi,pi y Tdi,ee, calcule el TFdi para cada respiración:
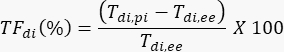
- Obtenga un segundo par de mediciones a partir de la misma imagen en modo M (consulte la Figura 2C).
- Repita los pasos 1.4.1-1.4.9 en la segunda imagen en modo M. En este punto, se han obtenido cuatro mediciones de Tdi,ee y cuatro mediciones de TFdi.
- Si los valores de la segunda imagen en modo M no están dentro del 10% de la primera imagen, repita la adquisición de imágenes en modo M hasta que se obtengan dos imágenes con un conjunto de valores dentro del 10% entre sí.

Figura 1: Descripción general de la anatomía del diafragma y colocación de la sonda de ultrasonido. (A) Estructuras anatómicas para la ecografía del diafragma costal. El diafragma está formado por el tendón central, el diafragma costal y el diafragma crural. (B,C) Para visualizar el diafragma costal en la zona de aposición en la ecografía, se coloca al paciente en posición semirreclinada y se localiza el octavo, noveno o décimoespacio intercostal . Se coloca una sonda de ultrasonido de matriz lineal de alta frecuencia (>12 MHz) paralela a las costillas en el espacio intercostal a lo largo de la línea axilar media para visualizar el diafragma costal como una sección transversal. Haga clic aquí para ver una versión más grande de esta figura.
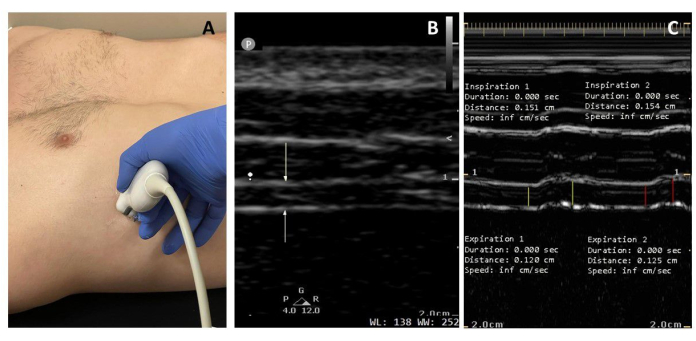
Figura 2: Grosor y engrosamiento del diafragma por ultrasonido durante la respiración tidal (A) La sonda se coloca en el octavo, noveno o décimoespacio intercostal para visualizar el diafragma como una sección transversal. (B) En la imagen en modo B, las flechas blancas muestran las membranas pleurales y peritoneales hiperecoicas. (C) La imagen en modo M proyecta la variación en el grosor del diafragma en un punto particular a lo largo del tiempo. De izquierda a derecha, las líneas amarillas miden el grosor del diafragma en la espiración final (Tdi,ee) y el grosor del diafragma en el pico de inspiración (Tdi,pi) de la primera respiración, y las líneas rojas denotan el de la segunda respiración. El grosor del diafragma (Tdi,ee) mide 1,20 y 1,25 mm, y TFdi 26% y 23%, respectivamente, en un sujeto masculino sano. Haga clic aquí para ver una versión más grande de esta figura.
Tabla 1: Problemas comunes en la ecografía transdiafragmática Haga clic aquí para descargar esta tabla.
2. Evaluación de la fracción máxima de engrosamiento del diafragma
NOTA: La fracción máxima de engrosamiento del diafragma puede evaluarse durante la misma sesión experimental que el espesor del diafragma.
- Adquisición de imágenes
- Utilizando la misma metodología descrita anteriormente, identifique el diafragma utilizando el ultrasonido en modo B y optimícelo en consecuencia.
- En pacientes con ventilación mecánica, asegúrese de que haya un impulso respiratorio adecuado para la evaluación funcional del diafragma midiendo la presión de oclusión de la vía aérea (P0,1) en el ventilador. El P0.1 debe ser de al menos 2 cm H2O para continuar. Si mide menos de 2 cm H2O, considere la posibilidad de reducir la sedación o el soporte ventilatorio para aumentar el impulso respiratorio antes de la ecografía.
- Una vez que el impulso respiratorio es adecuado en pacientes con ventilación mecánica, se debe reducir el soporte ventilatorio a un nivel mínimo (p. ej., ventilación con soporte de presión (PSV): 0 cm H2O; presión positiva al final de la espiración (PEEP): 0 cm H2O; se pueden mantener niveles modestos de PSV o PEEP si es necesario para el intercambio gaseoso) para aumentar temporalmente la contractilidad diafragmática.
NOTA: La retirada del soporte ventilatorio aumenta el impulso respiratorio y el esfuerzo para facilitar la evaluación de la función del diafragma.
- Coloque el ultrasonido en modo M haciendo clic en el botón Modo M .
- Mientras ejecuta el modo M, entrene al participante para que realice un esfuerzo inspiratorio volitivo máximo contra una vía aérea no ocluida (es decir, una maniobra de capacidad inspiratoria), instruyendo al participante para que "respire profundamente" si puede.
- Si el paciente no puede seguir las órdenes para realizar esfuerzos inspiratorios máximos, aplique una breve maniobra de oclusión de la vía aérea (maniobra de Marini)20 durante un máximo de 20 s para estimular el aumento del esfuerzo respiratorio. Luego, libere la oclusión y mida el TFdi, max después de liberar la oclusión.
- Congele la grabación y guarde la imagen.
- Repita los pasos 2.1-2.4 dos veces más para obtener un total de tres imágenes en modo M para su análisis, o hasta que el ecografista esté seguro de que el paciente ha realizado los máximos esfuerzos volitivos.
- Exporte imágenes en modo M en formato DICOM para un análisis cuidadoso sin conexión y ciego.
- Limpie el costado del paciente para limpiar cualquier resto de gel y desinfecte el equipo de ultrasonido con toallitas desinfectantes adecuadas.
- Análisis de imágenes
- Abra los archivos DICOM necesarios en el visor DICOM de MicroDicom o en un software similar.
- Haga clic en la herramienta de distancia (puede llamarse calibradores o línea recta) y dibuje una línea recta desde el borde interno de la membrana pleural hasta el borde interno de la membrana peritoneal en la espiración final (Tdi,ee) y la inspiración máxima (Tdi,pi) durante un ensayo inspiratorio máximo, como se ve en la Figura 3B.
- Asegúrese de que todas las mediciones excluyan las membranas pleural y peritoneal y que ambos extremos de la línea recta estén colocados directamente uno frente al otro (verticalmente), de modo que no haya diferencia horaria.
- TFdi,max para cada respiración se calcula como:

- Registre el valor más alto de al menos tres intentos consistentes como TFdi,max.

Figura 3: Ejemplos de la fracción mínima y máxima de engrosamiento del diafragma. (A) El espesor del diafragma por ultrasonido (Tdi) y la fracción de espesamiento (TFdi) se midieron en presencia de una contracción diafragmática mínima. Si es necesario, ajuste la velocidad de barrido; se utilizan dos respiraciones para evaluar la TFdi. En ausencia de un grosor inspiratorio máximo claro, el momento del esfuerzo inspiratorio se determina clínicamente a pie de cama. El TFdi aquí se calcula como un 11%, pero se promediaría en otras dos respiraciones (un total de cuatro respiraciones capturadas en dos imágenes). (B) La fracción máxima de engrosamiento del diafragma medida durante los esfuerzos inspiratorios máximos (TFdi, max) se estimula entrenando al paciente para que realice esfuerzos volitivos máximos, o siguiendo un Mauver de Marini si el paciente no puede ser entrenado y hay un P0.1 >2 cm H2O. TFdi,max se calcula aquí como 208%, sin embargo, el valor más grande obtenido después de varios (al menos tres) intentos se registraría como TFdi,max. Hay diferencias pronunciadas en TFdi y Tdi durante una inspiración máxima (B) en comparación con un esfuerzo inspiratorio mínimo (A). Haga clic aquí para ver una versión más grande de esta figura.
Resultados
Siguiendo este protocolo, el espesor del diafragma y la fracción de engrosamiento pueden medirse como medios no invasivos y reproducibles para evaluar la estructura y función del diafragma. Las mediciones se pueden realizar al lado de la cama y guardarse para un análisis fuera de línea ciego. Estas medidas se pueden obtener repetidamente a lo largo del tiempo para evaluar los cambios en la estructura y función del diafragma longitudinalmente.
En adultos sanos, el grosor del diafragma final espiratorio en reposo puede oscilar entre 1,5 mm y 5,0 mm, dependiendo de la altura, el sexo y la posición de la sonda21. En adultos sanos que respiran en reposo, el TFdi tidal suele oscilar entre el 15% y el 30%. Durante los esfuerzos inspiratorios máximos, el TFdi,max suele oscilar entre el 30% y el 130%13,21,22. La IDTF máxima <20% es diagnóstica de disfunción grave del diafragma13,21. En la Tabla 2 se resume el grosor del diafragma sano y crítico y la fracción de engrosamiento.
Tabla 2: Valores de referencia para el espesor del diafragma y la fracción de engrosamiento 11,13,19,21,22,23,24,25,26,27,28,29,30,31,32. Haga clic aquí para descargar esta tabla.
En pacientes críticamente enfermos que reciben ventilación mecánica invasiva, el grosor basal del diafragma medido al inicio de la insuficiencia respiratoria se correlaciona con el resultado clínico (una Tdi basal más alta predice una menor mortalidad y una liberación más rápida de la ventilación mecánica). En estos pacientes, la evolución posterior de la Tdi a lo largo del tiempo varía ampliamente entre los pacientes. Alrededor del 40-50% de los pacientes desarrollan atrofia (una disminución de la Tdi desde el inicio en más del 10%) dentro de la primera semana de ventilación mecánica15. Un pequeño subconjunto de pacientes presenta un rápido aumento temprano de la IDT superior al 10% del valor basal, posiblemente indicativo de lesión, inflamación o edema en el músculo (pero no hipertrofia muscular, ya que la hipertrofia tarda semanas en producirse). TFdi,max <30% predice un mayor riesgo de destete fallido de la ventilación mecánica23.
En el ejemplo que se muestra en la Figura 2A, el grosor del diafragma en la primera respiración (en amarillo) fue de 1,20 mm al final de la espiración y de 1,51 mm en el pico de inspiración. La fracción de espesamiento se puede calcular utilizando la siguiente fórmula y expresarse como un porcentaje.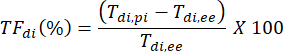
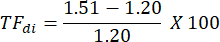
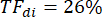
Discusión
La ecografía de diafragma proporciona una técnica no invasiva, fiable y válida para monitorizar la estructura y función del diafragma en sujetos sanos y pacientes críticamente enfermos. La fracción de engrosamiento del diafragma proporciona una medida de la actividad y función contráctil del diafragma que es mucho más factible que las mediciones de presión transdiafragmática de contracción magnética, el método tradicional de referencia para evaluar la función del diafragma33. La monitorización de la función y el grosor del diafragma mediante ecografía en el punto de atención proporciona un medio para detectar la atrofia del diafragma. Por ello, los expertos recomiendan que se realicen y analicen un mínimo de 15 ecografías transdiafragmáticas separadas para desarrollar la competencia17.
Para garantizar mediciones reproducibles y precisas, es imperativo marcar la ubicación de la sonda19. La imagen del modo B debe optimizarse ajustando la ubicación de la sonda, así como la profundidad, la ganancia y el enfoque del instrumento. La velocidad de barrido del ultrasonido utilizado debe ajustarse para obtener un mínimo de dos respiraciones dentro de una imagen capturada, si es posible. Por último, las mediciones deben repetirse hasta obtener valores consistentes (dentro del 10%).
Algunas de las dificultades asociadas a la obtención de Tdi y TFdi son la colocación y orientación de la sonda lineal. En la tabla 1 se resaltan algunos escenarios comunes y las medidas de solución de problemas asociadas que los usuarios deben realizar.
Es necesario tener en cuenta algunas limitaciones de esta técnica de ultrasonido. En primer lugar, el grosor del diafragma varía ampliamente entre los pacientes, y los cambios en el grosor a lo largo del tiempo deben referenciarse al valor basal (por ejemplo, para diagnosticar la atrofia). En segundo lugar, a pesar de la simplicidad de la técnica, se requiere capacitación para garantizar la competencia. Se ha validado una plataforma de formación en línea basada en la web para lograr la competencia en la técnica18. En tercer lugar, la técnica de ultrasonido descrita proporciona datos limitados sobre la estructura muscular (masa) y la función (contractilidad). Las nuevas técnicas, como la ecografía por cizallamiento y la elastografía por ultrasonido, pueden proporcionar información adicional sobre la rigidez muscular y la fibrosis 34,35,36,37,38.
En resumen, la ecografía transdiafragmática proporciona medidas clave de la estructura y función del diafragma que se pueden realizar fácilmente en pacientes sanos y críticos. Esta técnica es fiable y válida, considerando un usuario competente y con suficiente formación. Este artículo describe cómo realizar la ecografía transdiafragmática y advierte a los usuarios que se sometan a una formación suficiente antes de la adquisición de datos.
Divulgaciones
Los autores no tienen nada que revelar.
Materiales
| Name | Company | Catalog Number | Comments |
| 10-15 MHz linear array transducer | Philips | L12-4 | Any 10-15MHz linear array transducer may be used |
| Any DICOM viewer software Example: MicroDicom DICOM viewer | MicroDicom | Free for non-commerical use analysis software: https://www.microdicom.com/company.html | |
| Lumify Ultrasound Application | Philips | Other systems will use their own software | |
| Lumify Ultrasound System | Philips | Any ultrasound system may be used | |
| Skin Safe Marker | Viscot | 1450XL | Used for marking location of probe |
| Ultrasound Gel | Wavelength | NTPC201X | Any ultrasound gel may be used |
Referencias
- Hagen-Ansert, S. L. Textbook of Diagnostic Sonography-E-Book. , Elsevier Health Sciences. (2017).
- Dussik, K. T. On the possibility of using ultrasound waves as a diagnostic aid. Neurol Psychiat. 174, 153-168 (1942).
- Shampo, M. A., Kyle, R. A. John Julian Wild-pioneer in ultrasonography. Mayo Clinin Proceedings. 72 (3), 234(1997).
- Kurjak, A. Ultrasound scanning - Prof. Ian Donald (1910-1987). European Journal of Obstetrics, Gynecology, and Reproductive Biology. 90 (1910-1987), 187-189 (2000).
- Donald, I., Macvicar, J., Brown, T. G. Investigation of abdominal masses by pulsed ultrasound. Lancet. 1 (7032), 1188-1195 (1958).
- Fowlkes, J. B. American Institute of Ultrasound in Medicine consensus report on potential bioeffects of diagnostic ultrasound: executive summary. Journal of Ultrasound in Medicine. 27 (4), 503-515 (2008).
- Jenssen, C., et al. European federation of societies for ultrasound in medicine and biology (EFSUMB) policy document development strategy - clinical practice guidelines, position statements and technological reviews. Ultrasound International Open. 5 (1), E2-E10 (2019).
- Pickering, M., Jones, J. F. X. The diaphragm: two physiological muscles in one. Journal of Anatomy. 201 (4), 305-312 (2002).
- De Troyer, A., Sampson, M., Sigrist, S., Macklem, P. T. The diaphragm: two muscles. Science. 213 (4504), 237-238 (1981).
- Mittal, R. K. The crural diaphragm, an external lower esophageal sphincter: a definitive study. Gastroenterology. 105 (5), 1565-1567 (1993).
- Boussuges, A., Rives, S., Finance, J., Brégeon, F. Assessment of diaphragmatic function by ultrasonography: Current approach and perspectives. World Journal of Clinical Cases. 8 (12), 2408-2424 (2020).
- Ueki, J., De Bruin, P. F., Pride, N. B. In vivo assessment of diaphragm contraction by ultrasound in normal subjects. Thorax. 50 (11), 1157-1161 (1995).
- Gottesman, E., McCool, F. D. Ultrasound evaluation of the paralyzed diaphragm. American Journal of Respiratory and Critical Care Medicine. 155 (5), 1570-1574 (1997).
- Haber, K., Asher, M., Freimanis, A. K. Echographic evaluation of diaphragmatic motion in intra-abdominal diseases. Radiology. 114 (1), 141-144 (1975).
- Goligher, E. C., et al. Evolution of diaphragm thickness during mechanical ventilation. impact of inspiratory effort. American Journal of Respiratory and Critical Care Medicine. 192 (9), 1080-1088 (2015).
- Goligher, E. C., et al. Mechanical ventilation-induced diaphragm atrophy strongly impacts clinical outcomes. American Journal of Respiratory and Critical Care Medicine. 197 (2), 204-213 (2018).
- Haaksma, M. E., et al. EXpert consensus On Diaphragm UltraSonography in the critically ill (EXODUS): a Delphi consensus statement on the measurement of diaphragm ultrasound-derived parameters in a critical care setting. Critical Care. 26 (1), 99(2022).
- Dugar, S., et al. Validation of a web-based platform for online training in point-of-care diaphragm ultrasound. ATS Scholar. 3 (1), 13-19 (2022).
- Goligher, E. C., et al. Measuring diaphragm thickness with ultrasound in mechanically ventilated patients: feasibility, reproducibility and validity. Intensive Care Medicine. 41 (4), 642-649 (2015).
- Truwit, J. D., Marini, J. J. Validation of a technique to assess maximal inspiratory pressure in poorly cooperative patients. Chest. 102 (4), 1216-1219 (1992).
- Boon, A. J., et al. Two-dimensional ultrasound imaging of the diaphragm: quantitative values in normal subjects. Muscle & Nerve. 47 (6), 884-889 (2013).
- Harper, C. J., et al. Variability in diaphragm motion during normal breathing, assessed with B-mode ultrasound. The Journal of Orthopaedic and Sports Physical Therapy. 43 (12), 927-931 (2013).
- DiNino, E., Gartman, E. J., Sethi, J. M., McCool, F. D. Diaphragm ultrasound as a predictor of successful extubation from mechanical ventilation. Thorax. 69 (5), 423-427 (2014).
- Carrillo-Esper, R., et al. Standardization of sonographic diaphragm thickness evaluations in healthy volunteers. Respiratory Care. 61 (7), 920-924 (2016).
- Schepens, T., et al. The course of diaphragm atrophy in ventilated patients assessed with ultrasound: a longitudinal cohort study. Critical Care. 19, 422(2015).
- Haaksma, M. E., et al. Anatomical variation in diaphragm thickness assessed with ultrasound in healthy volunteers. Ultrasound in Medicine and Biology. 48 (9), 1833-1839 (2022).
- Farghaly, S., Hasan, A. A. Diaphragm ultrasound as a new method to predict extubation outcome in mechanically ventilated patients. Australian Critical Care. 30 (1), 37-43 (2017).
- Vivier, E., et al. Diaphragm ultrasonography to estimate the work of breathing during non-invasive ventilation. Intensive Care Medicine. 38 (5), 796-803 (2012).
- Pirompanich, P., Romsaiyut, S. Use of diaphragm thickening fraction combined with rapid shallow breathing index for predicting success of weaning from mechanical ventilator in medical patients. Journal of Intensive Care. 6, 6(2018).
- Scarlata, S., Mancini, D., Laudisio, A., Raffaele, A. I. Reproducibility of diaphragmatic thickness measured by M-mode ultrasonography in healthy volunteers. Respiratory Physiology & Neurobiology. 260, 58-62 (2019).
- van Doorn, J. L. M., et al. Association of diaphragm thickness and echogenicity with age, sex, and body mass index in healthy subjects. Muscle & Nerve. 66 (2), 197-202 (2022).
- Ferrari, G., et al. Diaphragm ultrasound as a new index of discontinuation from mechanical ventilation. Critical Ultrasound Journal. 6 (1), 8(2014).
- Cattapan, S. E., Laghi, F., Tobin, M. J. Can diaphragmatic contractility be assessed by airway twitch pressure in mechanically ventilated patients. Thorax. 58 (1), 58-62 (2003).
- Drakonaki, E. E., Allen, G. M., Wilson, D. J. Ultrasound elastography for musculoskeletal applications. The British Journal of Radiology. 85 (1019), 1435-1445 (2012).
- Şendur, H. N., Cerit, M. N., Şendur, A. B., Özhan Oktar, S., Yücel, C. Evaluation of diaphragm thickness and stiffness using ultrasound and shear-wave elastography. Ultrasound Quarterly. 38 (1), 89-93 (2022).
- Tuinman, P. R., et al. Respiratory muscle ultrasonography: methodology, basic and advanced principles and clinical applications in ICU and ED patients-a narrative review. Intensive Care Medicine. 46 (4), 594-605 (2020).
- Bachasson, D., et al. Diaphragm shear modulus reflects transdiaphragmatic pressure during isovolumetric inspiratory efforts and ventilation against inspiratory loading. Journal of Applied Physiology. 126 (3), 699-707 (2019).
- Fossé, Q., et al. Ultrasound shear wave elastography for assessing diaphragm function in mechanically ventilated patients: a breath-by-breath analysis. Critical Care. 24 (1), 669(2020).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados