Method Article
שינויים ביומכניים הקשורים לכאבי גב תחתון: כלי חדשני להערכת דפוסי תנועה והערכת טיפול בשיקום
* These authors contributed equally
In This Article
Summary
מחקר זה מראה את תפקידו של כלי חדשני להערכה וטיפול בשינויים ביומכניים בחולי כאבי גב תחתון (LBP). שלושה מטופלי LBP הדגימו שיפור בעוצמת הכאב ובעצמאות תפקודית לאחר ההערכה. הטכנולוגיה מסייעת באסטרטגיות שיקום מותאמות אישית, ומציעה תובנות לגבי ביומכניקה של LBP להתערבויות מותאמות אישית.
Abstract
כאבי גב תחתון (LBP) הם הפרעה נפוצה מאוד הקשורה לעתים קרובות לשינויים ביומכניים. להערכות דפוסי תנועה יש תפקיד בניהול השיקום של חולים עם LBP; עם זאת, הערכה מדויקת היא מאתגרת במסגרות קליניות שגרתיות. לפיכך, מחקר זה נועד להעריך את השינויים הביומכניים הקשורים LBP באמצעות פיתוח ויישום של כלי הערכה חדשני בשם CameraLab. חולים עם LBP הוערכו באמצעות מערכת ניתוח וידאו. הכלי להערכת דפוסי תנועה כולל ממשק מסך מגע וארבע מצלמות במהירות גבוהה, המאפשרות איסוף נתונים בזמן אמת במהלך הערכות תנועה. המצלמות לוכדות תנועות דינמיות, ומאפשרות בחינה מעמיקה של התפקוד המוטורי. יישום תוכנה לניתוח וידאו משמש להערכות זווית מדויקות ומעקב משותף. שלושה מטופלים עם LBP הוערכו, והראו תוצאות חיוביות בעוצמת הכאב, עצמאות תפקודית ורווחה כללית. שילוב הטכנולוגיה המתקדמת הדגיש את השינויים בדפוסי התנועה ותרם לאסטרטגיות שיקום מותאמות. המחקר מציע שינוי פרדיגמה לכיוון שיקום מדויק. גישה חדשנית זו מספקת תובנות יקרות ערך לגבי השינויים הביומכניים הקשורים ל- LBP, מטפחת הבנה עמוקה יותר עבור קלינאים וסוללת את הדרך להתערבויות מותאמות אישית יעילות בניהול LBP.
Introduction
כאבי גב תחתון (LBP) הם מצב שרירים ושלד מורכב ושכיח המשפיע באופן חמור על תפקוד פיזי ואיכות חיים הקשורה לבריאות (HR-QoL)1,2. LBP היא בעיה עולמית הולכת וגדלה בתחום בריאות הציבור, והיא מדורגת באופן עקבי כגורם עיקרי לנכות ולמגבלות בתפקוד בחיי היומיום. על פי מחקר נטל המחלה העולמי (GBD) 2021, השכיחות של LBP עולה, ומעריכה כמעט 619 מיליון אנשים ברחבי העולם בשנת 2020. המחקר מדגיש כי LBP מייצג חלק ניכר משנות החיים עם מוגבלות, כאשר שכיחות נצפתה בעיקר בקרב אנשים בגילאי 45 עד 64 שנים3. בשל הזדקנות האוכלוסייה, שכיחותה צפויה לעלות בעשורים הבאים, בעוד המחקר הגובר מתמקד כיום בגישות חדשניות לשיפור הניהול של מצב זה 4,5,6. ניתוח GBD לשנת 2019 מאשר עוד יותר ממצאים אלה, ומצביע על כך ש- LBP נותר מצב שכיח במספר אזורים בעולם, עם השפעה חזקה על HR-QoL7. התחזיות מצביעות על כך שללא התערבות יעילה, השכיחות והנטל של LBP ימשיכו לגדול, מה שיחייב גישה גלובלית מקיפה למניעה וניהול 3,7.
בעוד שהאסטרטגיה הטיפולית האופטימלית מבוססת בדרך כלל על הפתופיזיולוגיה המדויקת של LBP, הוצעו גישות טיפוליות שונות לטיפול בניהול הרב-גוני של מצב משבית זה 8,9,10,11,12. מדריך השיקום של ארגון הבריאות העולמי מספק מסגרת מקיפה לפרקטיקות שיקום גלובליות, תוך שימת דגש על תפקידן הקריטי בניהול LBP13 כרוני. הנחיות אלה מדגישות את הצורך בגישה משולבת ומותאמת אישית למטופל, תוך התייחסות להיבטים הביו-פסיכו-סוציאליים של ניהול כאב כרוני. זה כרוך במאמץ מתואם בין אנשי מקצוע רב-תחומיים בתחום הבריאות לספק התערבויות לא ניתוחיות המבוססות על ראיות מדעיות ומותאמות לצרכים האישיים של כל מטופל. גישה מקיפה חיונית כדי להפחית את השונות בטיפול, לשפר את איכות החיים ולשפר את התוצאות הכוללות עבור אלה עם LBP. ההנחיות גם מדגישות את החשיבות של נגישות והוגנות בשירותי שיקום, ומבטיחות כי התערבויות הן אפשריות ומקובלות בהקשרים שונים, ובכך תומכות בכיסוי בריאות אוניברסלי ומשפרות את בריאות הציבור העולמית13.
בהקשר זה, מעניין לשים לב כי חולים עם LBP מאופיינים לעתים קרובות על ידי שינויים ביומכניים מכריעים שיש להתייחס אליהם במדויק עבור גישה שיקומית יעילה 14,15,16. שינויים אלה עשויים לכלול סטיות ביישור עמוד השדרה17, חוסר איזון בשרירים18, נוקשות מפרקים או תנועתיות יתר19, דפוסי תנועה חריגים20, אסימטריה בהפעלת שרירים12, ופגיעה בשליטה עצבית-שרירית21,22. כתוצאה מכך, זיהוי וטיפול בשינויים ביומכניים ספציפיים אלה חיוניים להתאמת תוכניות שיקום כדי להתמקד במנגנונים הבסיסיים התורמים ל- LBP ולהקל על תוצאות התאוששות אופטימליות23,24.
בהקשר זה, שיטות הערכה לדפוסי תנועה עשויות לכלול חיישני תנועה אינרציאליים, לוחות כוח, מבחני תצפית סטנדרטיים וקריטריוני תצפית איכותניים 25,26,27,28,29,30. חיישני תנועה אינרציאליים, למרות שהם מציעים ניידות וקלות שימוש, כוללים מגבלות הקשורות בעיקר לדיוק ואמינות הנתונים. המדידות שלהם יכולות להיות מושפעות מסחף חיישנים, שגיאות כיוון ורעש אותות, מה שמוביל לאי דיוקים בניתוח תנועה29. בנוסף, חיישני תנועה אינרציאליים עשויים להיות בעלי יכולת מוגבלת להעריך דפוסי תנועה מורכבים במדויק, במיוחד בפעילויות דינמיות, כולל תנועות מהירות או שינויים בכיוון20. לוחות כוח, למרות שהם בעלי ערך לכימות כוחות תגובה קרקעיים וקינטיקה במהלך תנועה, יש מגבלות לגבי הרזולוציה המרחבית והטמפורלית שלהם30. הם עשויים שלא לספק מידע מפורט על איכות התנועה או על דפוסים קינמטיים, והם מתמקדים בעיקר בהערכת הכוחות המופעלים על הקרקע ולא בדפוסי התנועה30. מצד שני, קריטריוני תצפית איכותניים, בעוד שהם שימושיים ללכידת היבטים איכותיים של תנועה, חסרים סטנדרטיזציה ועשויים להשתנות בין צופים חסרי סטנדרטיזציה לבין27,28 באופן אמין. באופן מעניין, הסקירה האחרונה של van Dijk et al.20 הדגישה כי רק תחומים ספציפיים של איכות תנועה (כגון טווח תנועה (ROM) וניתוח שערים) הוערכו ביעילות על ידי שיטות אובייקטיביות בחולים עם LBP ונבדלו באופן משמעותי על ידי האוכלוסייה הכללית.
כתוצאה מכך, חסרות שיטות אובייקטיביות וניתנות לכימות להערכת תנועה, ומספר אתגרים עדיין משפיעים הן על תהליכי ההתערבות והן על תהליכי הניטור של חולים עם LBP20. יתר על כן, החסמים לשילוב יעיל של כלים אלה בפרקטיקה הקלינית השגרתית משפרים עוד יותר את האתגרים הקשורים לטיפול יעיל במצבי LBP.
יחד, ראיות אלה מצביעות על כך שעדיין קיים פער משמעותי בידע לגבי מכשירים דיגיטליים המיועדים להערכת איכות התנועה במהלך תרגילים פונקציונליים. יתר על כן, ההשלכות של שילוב ניתוח מדויק של הערכת תנועה בתהליך השיקום טרם אופינו במלואן.
לכן, אנו מציגים כאן סדרת מקרים המציגה את מערכת CameraLab, פתרון דיגיטלי חדשני המספק נתונים אובייקטיביים על ניתוח דפוסי תנועה בחולים עם LBP. במקרים מסוימים, בדיקות אינסטרומנטליות עם צילומי רנטגן יש אינדיקציה קטנה לגבי השלכות שיקום בחולים עם LBP. במקרה זה, ההערכה התפקודית עם לכידת תנועה יכולה למלא את הפער הזה ולתת מענה לצרכי שיקום31. בסדרת מקרים זו, הראינו את השילוב היעיל של כלי ההערכה החדשני בניהול השיקום המקיף של מטופלים עם LBP, תוך הדגשת הנתונים הפונקציונליים והאובייקטיביים שהושגו באמצעות פתרון טכנולוגי זה על מנת לשפר את הדיוק והיעילות של פרקטיקת השיקום הקליני אצל אנשים עם LBP.
Protocol
לפני איסוף הנתונים, כל החולים שנכללו קיבלו טופס הסכמה מדעת לבדיקה ולחתימה על המחקר, כדי להבטיח את הבנתם והסכמתם להשתתף במחקר. החוקרים העניקו למטופל את פרטיותו לאורך כל הליכי המחקר, והם שמרו על ציות לעקרונות אתיים המפורטים בהצהרת הלסינקי32.
1. ארגון הגדרת CameraLab
- הפעל את מסך המגע של הצג האינטראקטיבי, רכזת הבקרה המרכזית של מערכת ניתוח הווידאו (ראה איור 1 לפרטים נוספים), ולחץ על לחצן ההפעלה.
- מיקום ארבע המצלמות במהירות גבוהה בהתאם למרחקים המצוינים באיור 2.
- חבר את ארבע המצלמות לצג האינטראקטיבי: הכנס את כבלי הרשת לדלתות המתאימות.
- הפעל את ממשק המצלמה להצגת תמונות בזמן אמת. לחץ על הסמל Video Analysis System כדי לפתוח את התוכנה.
2. ראיון ראשוני עם המטופל
- ספק את טופס ההסכמה מדעת לבדיקה וחתימה.
- אסוף ורשום נתונים גרפיים ואנתרופומטריים.
- מקם את המטופל במרכז מערכת ניתוח הווידיאו באמצעות ארבע מצלמות במהירות גבוהה במרחק של 3 מ' כל אחת מהמטופל בהתאם למרחקים המצוינים באיור 2.
3. הערכה עם מסך תנועה פונקציונלי (FMS) בהתאם להנחיות הנוכחיות 33,34
- בקשו מהמטופל לבצע חימום.
- רכיבה בעצימות נמוכה: בקשו מהמטופל לדווש תוך שמירה על גובה המושב כדי לאפשר הישג קל של הארכת ברך של 0°. התאימו את ההתנגדות כדי למנוע עייפות לאורך 12 דקות.
- תרגיל מתיחת גפיים תחתונות: בקשו מהמטופל לשכב במצב שכיבה. בקשו מהמטופל לחבק ירך אחת בכל פעם אל חזהו כשידיו שלובות מאחוריו. לאחר מכן, בצעו 3 סטים של 10 חזרות על הארכת הברך בכל רגל.
- הפעלת הליבה: הנחו את המטופל להתחיל ממצב שכיבה עם ירכיים מכופפות ורגליים שטוחות על הקרקע. בקשו מהמטופל לבצע 15 הארכות ירך, להגיע למצב גשר במשך 3 סטים, עם מנוחה של 15 שניות בין סטים.
- יש לבצע למטופל את בדיקת ה-FMS (מצלמות כבויות), הכוללת סקוואטים עמוקים, צעדי משוכה, ריאות מוטבעות, ניידות כתפיים, הרמות רגליים ישרות אקטיביות, שכיבות סמיכה עם יציבות הגו ויציבות סיבובית, בהתאם להנחיות FMS33,34.
4. רכישת מערכת
- בקשו מהמטופל לבצע שתי חזרות שונות על התנועות כדי לצבור ביטחון עם התבנית המוטורית של הבדיקה. לאחר מכן, בקש מהמטופל לבצע 2 ניסויים שהוקלטו באמצעות כלי ההערכה החדשני. כלול את התנועות המוזכרות להלן.
- סקוואט קדמי, ללא יד: בקשו מהמטופל להניח את תנוחת המוצא על ידי מיקום כפות הרגליים בערך ברוחב הכתפיים זו מזו ומיושרות על מישור הקשת. בקש מהמטופל למקם זרועות מושטות קדימה עם מוט מונח על הזרועות. לאחר מכן, בקשו מהמטופל לרדת רחוק ככל האפשר לתנוחת סקוואט תוך שמירה על פלג גוף עליון זקוף, תוך שמירה על העקבים והמוט במקומם. החזק את המיקום כלפי מטה לספירה של אחד, ולאחר מכן חזור למצב ההתחלה.
- מסך בקרת מנוע פלג גוף תחתון (LB-MCS) (לכל צד): בקשו מהמטופל לתפוס את התנוחה, זרועות מתוחות קדימה ועומדות רק על כף הרגל של הצד הנבדק, הגפה התחתונה הנגדית נשמרת עם ברך מושטת ועם כף הרגל לא מונחת על הקרקע. לאחר מכן, בקשו מהמטופל לרדת רחוק ככל האפשר לתנוחת סקוואט תוך שמירה על פלג הגוף העליון זקוף וכף הרגל מונחת במקומה. החזק את המיקום לספירה של אחד, ולאחר מכן חזור למצב ההתחלה.
- לחץ על התחלה כפתור כדי להתחיל להקליט. המערכת מתחילה באיסוף נתונים עד לסיום התרגיל.
- לחץ על עצור כדי לעצור את איסוף הנתונים. המערכת סיפקה קובץ וידאו המאוחסן בתיקייה ספציפית.
5. ניתוח נתונים על צג אינטראקטיבי
- צור את תיקיית המטופל על הצג האינטראקטיבי עם הסרטונים שהוקלטו: לחץ באמצעות לחצן העכבר הימני על שולחן העבודה כדי לפתוח את תפריט שולחן העבודה , בחר תיקיה חדשה, הקלד את שם התיקיה החדשה ולחץ על Return.
- פתח את הסרטון שנבחר (סקוואט קדמי ללא יד ו- LB-MCS עבור צד ימין ו- LB-MCS עבור צד שמאל).
- עבור סקוואט קדמי, ללא ניסיון יד, בצע את השלבים 5.2.1.1-5.2.1.8.
- בחר את המסגרת מהסרטון שנוצר בתצוגות צדדיות בנקודת הירידה המרבית.
- הפעל כלי ביאור וידאו לניתוח תמונות על ידי לחיצה כפולה על סמל משלו .
- הוסף את המסגרת לדוח.
- בחר את המפרקים במסגרת הצידית (כתף, ירך, ברך וקרסול) על-ידי נגיעה במוניטור האינטראקטיבי וציור השלד של ציר הגפה והגו (ראה איור 4). כלי ביאור הווידאו נותן באופן אוטומטי זוויות מטרה (ירך וברך).
- תן ציונים בהתבסס על החיתוך (ראה טבלה 1) בשלבים 5.2.1.6-5.2.1.7.
- ציון שליטה בגפיים התחתונות: תן ציון 0 אם ציר הירך-רגל אינו תואם את הפטלה עם הברך השוכנת מדיאלית לציר הירך-רגל, תן ציון של 1 אם ציר הירך-רגל אכן תואם את הפטלה לרוחב, ותן ציון של 2 אם ציר הירך-רגל אכן תואם את הפטלה מדיאלית.
- ציון אסטרטגיה מוטורית. תן ציון של 0 אם כיפוף ברך פעיל > 110° וכיפוף הירך > 100°, תן ציון של 1 אם כיפוף ברך פעיל > 110° או כיפוף ירך > 100°, ותן ציון של 2 אם כיפוף ברך פעיל ≤ 110° וכיפוף הירך ≤ 100°.
- הוסף את ציון בקרת הגפיים התחתונות ואת ציון האסטרטגיה המוטורית כדי לחשב את ציון השורה הכולל.
- עבור LB-MCS עבור צד ימין וצד שמאל, בצע את השלבים 5.2.2.1-5.2.2.11.
- בחר את המסגרת מהווידאו שנוצר הן בתצוגה צידית והן בתצוגה חזיתית בנקודת הירידה המרבית.
- הפעל כלי ביאור וידאו לניתוח תמונות על ידי לחיצה כפולה על סמל משלו .
- הוסף את המסגרת לדוח.
- בחר את המפרק במסגרת הקדמית (ציר תא המטען, הירכיים והקרסול של הצד על הרצפה) על-ידי נגיעה במוניטור האינטראקטיבי וציור השלד של ציר הגפה והגו (ראה איור 5).
- בחר את המפרק במסגרת הצידית (כתף, ירך, ברך וקרסול) על-ידי נגיעה במוניטור האינטראקטיבי וציור השלד של ציר הגפה והגו (ראה איור 5). כלי ביאור הווידאו נותן באופן אוטומטי זוויות מטרה (ירך וברך).
- תן ציונים בהתבסס על החיתוך (ראה טבלה 1) בשלבים 5.2.2.8-5.2.2.10.
- ציון שליטה בגפיים התחתונות: תן ציון 0 אם ציר הירך-רגל אינו תואם את הפטלה עם הברך השוכנת מדיאלית לציר הירך-רגל, תן ציון של 1 אם ציר הירך-רגל אכן תואם את הפטלה לרוחב, ותן ציון של 2 אם ציר הירך-רגל אכן תואם את הפטלה מדיאלית.
- ציון הטיית האגן: תן ציון 0 אם זווית האגן אכן נוטה ≥ 15° בהשוואה למישור האופקי, תן ציון 1 אם זווית האגן אכן נוטה בין 10°-15° בהשוואה למישור האופקי, ותן ציון 2 אם זווית האגן אכן נוטה ≤ 10° בהשוואה למישור האופקי.
- ציון בקרת תא המטען: תן ציון 0 אם הסטייה של קטע הטור מהמישור הניצב ≥ 15°, תן ציון של 1 אם הסטייה של קטע הטור מהמישור הניצב היא בין 10°-15°, ותן ציון של 2 אם הסטייה של קטע הטור מהמישור הניצב ≤ 10°.
- ציון אסטרטגיה מוטורית. תן ציון של 0 אם כיפוף ברך פעיל > 110° וכיפוף הירך > 100°, תן ציון של 1 אם כיפוף ברך פעיל > 110° או כיפוף ירך > 100°, ותן ציון של 2 אם כיפוף ברך פעיל ≤ 110° וכיפוף הירך ≤ 100°.
- חשב את ציון השורה הכולל, שהוא סכום ציון השליטה בגפיים התחתונות, ציון הטיית האגן, ציון בקרת תא המטען וציון האסטרטגיה המוטורית.
- עבור סקוואט קדמי, ללא ניסיון יד, בצע את השלבים 5.2.1.1-5.2.1.8.
- לעבד אינדיקציות ולהחזיר את תוצאות הבדיקה למטופל.
איור 1 מציג את הייצוג הסכמטי של הפרוטוקול.
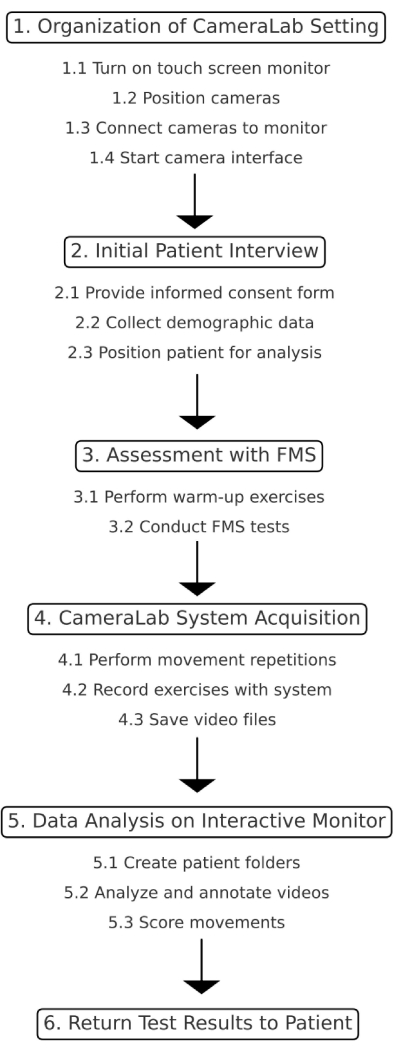
איור 1: ייצוג סכמטי של הפרוטוקול. איור זה ממחיש את התהליך שלב אחר שלב של פרוטוקול המחקר. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
תוצאות
עיצוב לימודים ואתיקה
כתב יד זה נכתב בהתאם למבנה דיווח המקרים (CARE) ולהנחיות הדיווח, ורשימת הפעולות לביצוע של CARE זמינה כקובץ משלים 1. הנבדקים המתאימים הם גברים ונשים עם LBP, בגילאי 18 עד 60, שעוברים פיזיותרפיה כדי לשפר את מצבם ולחזור לחיי היומיום ללא אי נוחות מתמדת וכאב המונעים את הביצועים הרגילים של ADLs.
קריטריוני ההכללה של המשתתפים היו: א) חולים עם LBP מכל סוג שהוא; ב) כאב מופנה פחות מ 4/10 בסולם שיעור מספרי (NRS); ג) מטופלים שכבר סיימו מחזור שיקום סטנדרטי והופנו למחזורי שיקום נוספים לצורך שיפור התפקוד המוטורי; ד) על המטופלים להיות מסוגלים לבצע תנועת סקוואט ולשלוט בתנועת ציר הירך. קריטריוני ההחרגה של המטופלים היו: א) מגבלות פיזיות שעלולות למנוע בדיקה; ב) שברים קודמים בחוליות; ג) מדד מסת גוף (BMI) של 30 ומעלה.
שלושה מטופלים נכללו בסדרת מקרים פרוספקטיבית זו והוערכו על ידי צוות רב-תחומי שכלל רופא מומחה המתמחה ברפואה גופנית ושיקומית ופיזיותרפיסט עם מומחיות של שנים בניהול LBP. המטופלים הושפעו מ-LBP עם אטיולוגיה שונה והוערכו לאחר תוכנית שיקום סטנדרטית, עם מערכת ניתוח וידאו ותוצאות הערכה סטנדרטיות כולל סולם דירוג מספרי (NRS)35; סקר בריאות קצר בן 12 פריטים (SF-12)36, שאלון נכות של רולנד מוריס (RM)37; סולם טמפה של קינזיופוביה (TSK)38. בדיקות מסך תנועה פונקציונלי (FMS), שפותחו במקור עבור ספורטאים, יכולות להיות מיושמות ביעילות כדי להעריך מגבלות תנועה ולהנחות התערבויות פיזיותרפיה המדגישות גישות מבוססות תנועה ופעילות גופנית לחולי LBP, אפילו אלה הסובלים ממצבים כמו עקמת ויציבה מחזורית, המדגישות את הפוטנציאל שלהן לשפר את יכולת התנועה התפקודית, להפחית תסמיני כאב ולקדם רווחה כללית. כפי שדווח במחקר על ידי Alkhathami et al.39, כלי זה מסוגל להבחין בין אנשים עם וללא LBP. מחברי מחקר זה סוף סוף קובעים כי זה יכול להיות מבחן שימושי עבור רופאים להעריך מגבלות ניידות ולהעריך את איכות התנועה של אדם אצל אנשים עם כאבי גב תחתון. יתר על כן, מחקרים אחרים מדווחים על הקשר האפשרי בין בדיקת FMS לבין LBP להערכת תפקוד פיזי 40,41.
תוכנה וחומרה
הכלי החדשני להערכה וטיפול בשינויים ביומכניים הוא מערכת טכנולוגית המיועדת לניתוח תנועה מקיף, המורכבת מממשק מסך מגע וארבע מצלמות במהירות גבוהה המותאמות במיוחד למסגרות קליניות. הוא מטפל במגבלות של כלי ניתוח תנועה מסורתיים על ידי מתן פתרון ידידותי, נייד וחסכוני לקלינאים.
מערכת ניתוח תנועה רותמת חבילת תוכנה רבת עוצמה כדי לאפשר ניתוח תנועהמקיף 42, המותאם במיוחד להגדרות קליניות. כלי זה להערכת דפוסי תנועה מייצג חידוש פורץ דרך בניתוח תנועה קליני, ומציע פתרון ידידותי למשתמש, נייד ובמחיר סביר שאין לו גרסאות קודמות. בניגוד למערכות קיימות הנשענות על תוכנה מורכבת וחומרה ייעודית, כלי ההערכה המתואר כאן מייעל את תהליך הניתוח והופך אותו לנגיש למגוון רחב יותר של קלינאים.
חבילה זו כוללת שלושה מרכיבים מרכזיים: (i) Kinovea: ניתוח תנועה, (ii) תחנת מעקב סינולוגיה: ניהול וידאו יעיל, ו-(iii) ApowerREC: לכידת מסך וביאור.
Kinovea, תוכנה נפוצה לניתוח וידאו בביומכניקה ומחקר מדעי התנועה. היא מאפשרת הערכת זווית מפרקים, ומעצימה את הרופאים למדוד ולנתח במדויק את תנועות המטופלים. הממשק שלו, יחד עם תכונות מתקדמות למעקב, מדידה והדמיה משותפים, הופכים אותו לנכס מתאים להתעמקות בנבכי התנועה האנושית. בין אם בביומכניקת ספורט, הערכות קליניות או סביבות מחקר, תוכנת ניתוח וידאו זו תורמת להערכה מדויקת של זוויות מפרקים ודינמיקת תנועה. בתוך חבילת התוכנה, Kinovea משמש עבור: (i) הערכת זווית משותפת: מדידה מדויקת של זוויות של מפרקים שונים במהלך תנועה. (ii) ניתוח דפוסי תנועה: זיהוי דפוסי תנועה ספציפיים התורמים לכאב או אי נוחות ומעקב אחר התקדמות הטיפול לאורך זמן. (iii) משוב מטופלים: הדגמה חזותית של דפוסי תנועה למטופלים כדי לשפר את הבנתם ומעורבותם בשיקום.
Synology Surveillance Station, מערכת ניהול וידאו (VMS), הופכת התקני Synology Network Attached Storage (NAS) לפתרונות ניטור מרכזיים. בתוך חבילת התוכנה, תחנת מעקב ממלאת תפקיד מרכזי בניהול סרטונים שצולמו על ידי המצלמות המהירות של המערכת. הפונקציות שלו כוללות: (i) ניטור בזמן אמת: התבוננות בתנועות המטופלים במהלך מפגשי הערכה בזמן אמת באמצעות הזנות וידאו. (ii) הפעלה וניתוח של סרטונים: הפעלה חוזרת של סרטונים מוקלטים לבחינה מעמיקה יותר של דפוסי תנועה. (iii) ניהול משתמשים והרשאות: שליטה בגישה לסרטונים ופונקציות ניתוח על ידי משתמשים מורשים.
ApowerREC משמש ללכידה וביאור של פעילות המסך במהלך הפעלות ניתוח. הפונקציות שלו כוללות: (i) הקלטת מסך: לכידת פעילות המסך במהלך מפגשי ניתוח תנועה בתדירות של 10 פריימים לשנייה. (ii) יכולות ביאור: הוספת ביאורים, ציורים והערות לסרטונים מוקלטים כדי לשפר את התקשורת והתיעוד. (iii) שיתוף הקלטות: שיתוף בקלות של הקלטות מסך עם עמיתים או מטופלים. בשילוב, חבילת תוכנה זו מציעה פתרון פוטנציאלי לניתוח תנועה בסביבות קליניות.

איור 2: תצורת המערכת לניתוח תנועת מטופלים. איור זה מציג את מערך המערכת, כולל מיקום המצלמות והמטופל במהלך ניתוח התנועה. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
החומרה מורכבת מהצג האינטראקטיבי, שמוצג באיור 2. הוא שימש כמרכז הבקרה המרכזי, המאפשר אינטראקציה ורכישת נתונים במהלך תהליך הערכת התנועה. ארבע המצלמות במהירות גבוהה (איור 2) היו מרכיבים אינטגרליים של מערכת לכידת וניתוח התנועה שהוצבה כדי ללכוד תנועות דינמיות בזמן אמת. מצלמות אלה צוידו בתיעוד רצפי תנועה מדויקים, מה שמבטיח בדיקה יסודית של התפקוד המוטורי של המטופל. איור 3 מראה את הייצוג הסכמטי של המערך לניתוח תנועה.
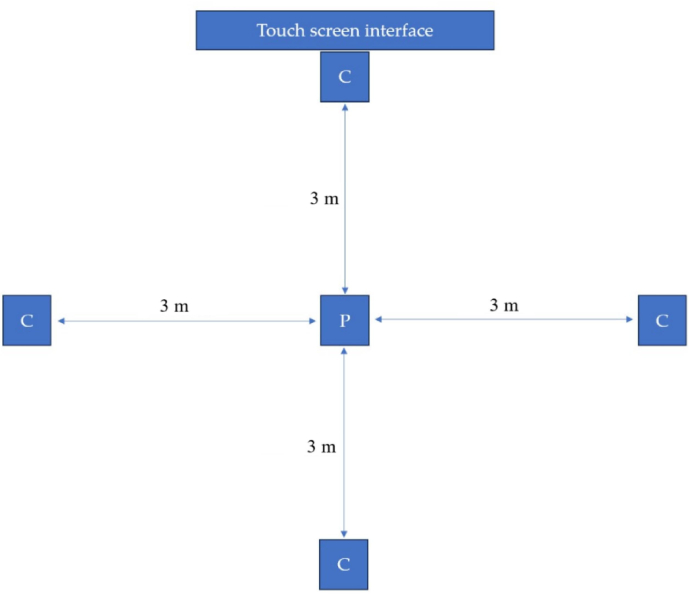
איור 3: ייצוג סכמטי. ייצוג סכמטי של ההתקנה המדגיש את המיקום של מצלמות במהירות גבוהה (C) ואת המיקום הראשוני של המטופל (P). C: מצלמה במהירות גבוהה; P: עמדת המוצא של המטופל. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
המטופל הוצב במרכז, מוקף בארבע מצלמות במהירות גבוהה שהוצבו אסטרטגית במרחק של 3 מטרים מהמטופל כדי ללכוד מבט מקיף. ממשק מסך המגע שימש כמרכז הבקרה לאינטראקציה חלקה ורכישת נתונים בזמן אמת במהלך תהליך ההערכה. תצורה זו הבטיחה רישום יסודי ומפורט של תנועות דינמיות, ואפשרה ניתוח מקיף של תפקוד מוטורי בסביבות קליניות, רלוונטיות במיוחד למצבים כגון LBP.
הערכה עם מסך תנועה פונקציונלי (FMS)
מסך תנועה פונקציונלי (FMS) הוא מערכת המשמשת להערכת דפוסי תנועה וזיהוי ליקויים או מגבלות פוטנציאליים בביצועים פיזיים43. הוא כולל סדרה של בדיקות שנועדו להעריך דפוסי תנועה בסיסיים וא-סימטריות, המסייעים במניעת פציעות ואופטימיזציה של ביצועים43. למרות FMS אינו בדיקה ספציפית עבור חולים עם LBP, בדיקה זו היא כלי מתוקף להערכת יכולת התנועה התפקודית של הפרט. בעוד בדיקות FMS פותחו בתחילה עבור ספורטאים, ההתמקדות שלהם בדפוסי תנועה בסיסיים עשויה להיות רלוונטית עבור אנשים עם LBP שבו דפוסי תנועה לקויים קשורים קשר הדוק עם עוצמת כאב וביצועים תפקודיים 14,15,16. איור 4 מציג פרטים נוספים על מבחן FMS, שהושלם עם ציונים סופיים מספריים וצבעוניים.
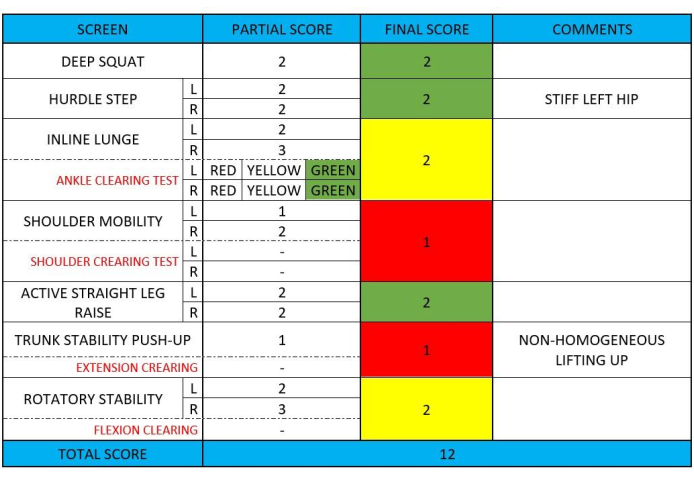
איור 4: איסוף נתוני בדיקת FMS לדוגמה. איור זה מציג דוגמה לאיסוף נתונים במהלך מבחן FMS, המציג כל נקודה ונקודה בבדיקה. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
כפי שדווח ב-FMS, "רמזור" ירוק הצביע על כך שהתרגילים אינם מאתגרים את דפוס התנועה הלא מתפקד. תרגילים אלה יכולים לשמש בבטחה במהלך פעילויות של חיי היומיום או אימונים. "רמזור" צהוב רמז כי דפוס התנועה היה נכון, אך הוא הראה אסימטריה בין שתי הגפיים. לכן, זהירות מומלץ בתכנות. "רמזור" אדום זיהה תפקוד לקוי בביצוע אותם דפוסים מוטוריים, ומומלץ להימנע מתנועות כאלה בתכנות משום שהן נחוצות לתוכנית האימונים43. קוד הצבע שהוקצה לציון הסופי היה בעל משמעות לתכנון התוכנית לאחר מכן (טבלה 2).
כלי ההערכה שימש להערכת דפוס התנועה בדיוק במהלך מבחן FMS. הוא בוצע מול משטח גדול המקרין תמונות בזמן אמת מהמצלמות. ניתוח וידאו נחשב בסיסי להשלמת החקירה על איכות התנועה והערכת אסטרטגיית הביצוע המוטורי.
בפירוט רב יותר, התרגיל שהוערך היה כדלקמן:
סקוואט קדמי, ללא יד: התנועה הראשונה שנותחה בווידיאו הייתה סקוואט (תנועה של שתי רגליים) עם המיקום הקדמי של המקל. תנועה זו העריכה כיצד הנבדק ביצע תנועת כריעה במצב של שתי רגליים ללא האילוץ של מיקום "תקורה" שהיה לנו בהערכת הסקוואט העמוק במהלך חלק הערכת FMS. הבחירה בתנועה זו הוצגה מכיוון שניתן לייחס דפוס מוטורי זה לפעולות יומיומיות שונות כגון הרמת חפץ מהקרקע, ישיבה וקימה מכיסא או ספה וכו ', ולכן היה חיוני ללמוד ולדעת כיצד הנושא ביצע תנועה זו בחיי היומיום. בפירוט, ניתוח תנועה זו כלל הערכה של שני קריטריוני חקירה עיקריים: בקרת הגפיים התחתונות (במבט הקדמי) והאסטרטגיה המוטורית המשמשת (במבט לרוחב). ראו איור 5 לפרטים נוספים.
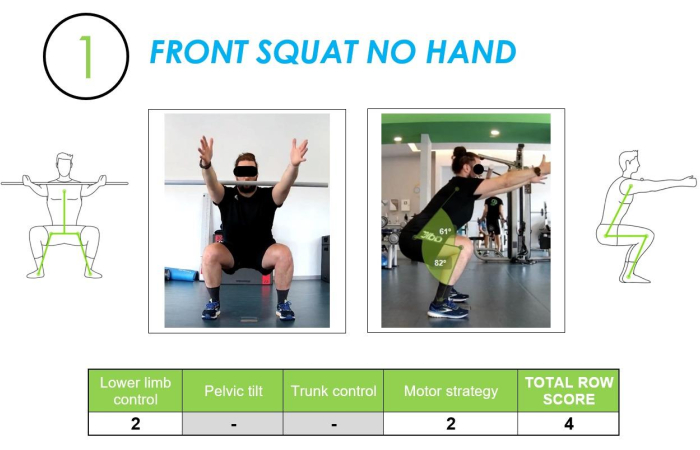
איור 5: סקוואט קדמי (ללא ידיים) לדוגמה המוערכת ממבט חזיתי ורוחבי, יחד עם ציון השורה המתאים. האיור מראה תנועת סקוואט קדמי (ללא ידיים) המוערכת הן במבט חזיתי והן במבט רוחבי, עם הניקוד המתאים של איכות התנועה. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
השליטה בגפיים התחתונות הוערכה על ידי מעקב אחר הציר בין מרכז כף הרגל לבין עמוד השדרה האיליאק העליון הקדמי (ASIS) כדי לזהות ולכמת את נוכחותו של ולגוס דינמי במפרק הברך. הניתוח שבוצע עם תמונות המצלמה הצידית ניתח את זוויות הכיפוף שנוצרו על הברך והירך, וקבע אם האסטרטגיה בה נעשה שימוש הייתה נכונה ומספקת כמותית.
מסך בקרת מנוע פלג גוף תחתון (LB-MCS): המבחן השני והשלישי היו סקוואט על רגל אחת (תנועה על רגל אחת) לכל צד. ראו איור 6 לפרטים נוספים. הניתוח של תנועה זו איפשר לנו להעריך את התנהגות הנושא במצב של רגל אחת. לשליטה בתבנית מוטורית של רגל אחת יש השלכות מכריעות בפעולות דינמיות של פעילות יומיומית, כגון עלייה או ירידה במדרגות, כגון התגברות על מכשול, הליכה מהירה, או אפילו ריצה שבה יש החלפה מתמשכת של תנוחות על רגל אחת.
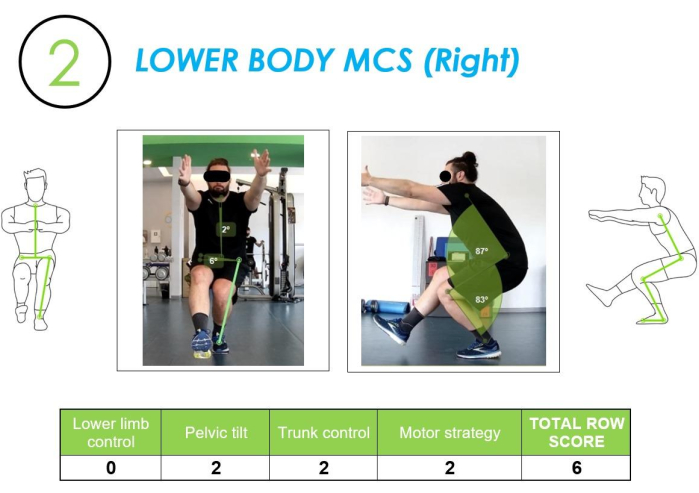
איור 6: MCS פלג גוף תחתון מנותח ממבט חזיתי ורוחבי, יחד עם ציון השורה המתאים. האיור מראה תנועת MCS בפלג הגוף התחתון המוערכת הן במבט חזיתי והן במבט רוחבי, עם הניקוד המתאים של איכות התנועה. אנא לחץ כאן כדי להציג גרסה גדולה יותר של איור זה.
בנוסף לניתוח השליטה בגפיים התחתונות והאסטרטגיה המוטורית, בדיקה זו אפשרה הערכה של 1) בקרת האגן באמצעות ניתוח זווית ההטיה שהתרחשה בין ה- ASIS ביחס לאופק ו- 2) בקרת תא המטען על ידי בחינת זווית הנטייה בין נקודת האמצע של ה- ASIS לבין הפוסה הצווארית.
כל פרק עבר שלוש הערכות נפרדות, וזו עם ציון השורה הגבוה ביותר (ראה טבלה 1) נבחרה להיכלל בדוח הסופי כדי לחשב את הציון הכולל. פריים התקבל מהסרטון שנוצר הן במבט רוחבי והן במבט חזיתי בנקודת הירידה המקסימלית.
טבלה 1: קריטריוני ציון שורת הבדיקה של CameraLab. טבלה זו מפרטת את הקריטריונים המשמשים לניקוד הערכות התנועה שנערכו באמצעות כלי ההערכה, תוך פירוט הפרמטרים ומדדי הניקוד שיושמו. אנא לחץ כאן כדי להוריד טבלה זו.
העמוד האחרון של הדו"ח סיפק מידע על הניתוח והתוצאות. הוא כלל גם ייעוץ על פעילויות תכנות במהלך תוכנית ההכשרה באמצעות למידה מחדש של דפוסי דפוס מוטוריים או מפגשים אנליטיים. בתוכנית ההכשרה, מפגשי דפוס מוטורי של למידה מחדש התמקדו במידה רבה בשלבים קוגניטיביים, אסוציאטיביים ואוטומציה באמצעות ביו-פידבק חזותי של תנועות לא מתפקדות נכונות, ואילו במפגשים אנליטיים בוצעו עומסי עבודה מאומצים יותר לחיזוק כללי, גמישות והתאוששות ROM של תנועות פונקציונליות.
למידה מחדש של הפעלות דפוס מוטורי
דפוסים מוטוריים לא מתפקדים היו ממוקדים על ידי מפגשי למידה מחדש ספציפיים על ידי מעבר דרך שלושת השלבים המתקדמים של "למידה מוטורית"44.
השלב הקוגנטיבי כולל זיהוי דפוסי תנועה לא מתפקדים, פירוק התנועה המלאה למרכיבים קטנים יותר, ותיקון דפוסים אלה באמצעות צורות שונות של משוב המסופקות על ידי המערכת, כולל משוב חזותי, מרחבי ומילולי.
שלב אסוציאטיבי: הקלת המודעות לתנועה נכונה לעומת התנועה הלא מתפקדת, יישום תיקון עצמי. המפעיל הפחית בהדרגה את המשוב החזותי, המילולי והמרחבי, והוביל את המטופל ללמוד את התבנית המוטורית הנכונה החדשה.
שלב האוטומציה: המטופל ביצע את התנועות הבסיסיות שנלמדו, נותחו ותוקנו בתוך הנתיב ללא כל סוג של משוב חזותי, מרחבי או מילולי, דרש תיקון עצמי במקרה של עמדות לא מתפקדות וביצע אותן גם במצבים של משימה כפולה או עם אלמנטים מפריעים ו / או עומסים תפקודיים.
מפגשים אנליטיים
הם שימשו לפיתוח כל אותם תרגילים הדומים ביותר למוטוריקה מותנית, כגון כוח, גמישות והתנגדות שרירים וכלי דם. סוג זה של מפגש היה גם בסיסי בשיפור השורה ואת הציון הכולל של המבחן כמו כמה תנועות מנותחות בתוך הבדיקה דרש רמה בסיסית של כוח וגמישות על קבוצות שרירים ספציפיות כגון glutes, שרירים השייכים שרשרת אחורית קינטית כגון hamstrings או שרירי הליבה כמו שרירי הבטן (רוחבי, רקטוס, אלכסונים וכו '), latissimus dorsi, מותני, adductors, וכו 'שהיו זקוקים להתניה באמצעות תרגילים אנליטיים נגד התנגדות עם עומס יתר פרוגרסיבי.
האלגוריתם שיקבע איזו אסטרטגיה לאמץ (טבלה 2) בהתחשב בלמידה מחדש של הפעלות דפוס מוטורי והפעלות אנליטיות היה תלוי אילו תנועות FMS דירגו אור אדום ואילו קריטריונים לניתוח וידאו דירגו ציון שורה ≤ 1.
טבלה 2: אלגוריתם לקביעת האסטרטגיה שיש לאמץ. טבלה זו מציגה את אלגוריתם קבלת ההחלטות המשמש לבחירת אסטרטגיות התערבות המבוססות על ציוני תנועה FMS וקריטריונים לניתוח וידאו, ומכוונת את הבחירה בין מפגשי דפוס מוטורי של למידה מחדש לבין מפגשים אנליטיים. אנא לחץ כאן כדי להוריד טבלה זו.
לאחר השלמת תהליך זה, ניתן היה לנתח, לאמת ולכמת את השיפורים שהמטופל גיבש במהלך התהליך באמצעות בדיקת מעקב שבוצעה באמצעות מערכת לכידת התנועה.
הצגת מקרים
מקרה 1 - מזהה מטופל: AM
גבר קווקזי בן 18, סטודנט מקצועי עם מדד מסת גוף של 26.8 ק"ג/מ"ר 2 הציג עקמת ימנית קמורה מובנית הרמונית מותנית. המטופל דיווח על התפרצות כרונית של LBP לאחר ישיבה ממושכת, עם היסטוריה רפואית בולטת בעקמת חמורה שנוהלה בעבר באופן לא ניתוחי (מחוך לילה במשך 4 שנים). המטופל ציין כי הכאב הכרוני קיים כבר למעלה משנה. רמת הפעילות הגופנית שלו נמדדה ב-36 MET בשבוע. טבלה 3 מסכמת את המאפיינים הבסיסיים של המטופל.
בבדיקה הראשונית הוא דיווח על כאבים מינימליים למעט בישיבה ממושכת. בדיקה גופנית העלתה כי הגמישות בשרשרת הקדמית והאחורית הייתה מוגבלת, כפי שמעידה ניידות פעילה מוגבלת בכתפיים, בחגורת כתפיים בבית החזה ובירכיים. למטופל הייתה היסטוריה של שיקום סטנדרטי לפני המצגתו. הערכה בסיסית (T0) גילתה כי ציון ה-NRS שלו היה 4, סיכום רכיבים פיזיים SF-12 (PCS) היה 25.8, סיכום רכיבים מנטליים SF-12 (MCS) היה 46.2, RM היה 4 ו-TSK היה 36 (ראה טבלה 4 לפרטים נוספים). ההערכה עם מערכת לכידת התנועה הוטמעה בהערכת המטופל המקיפה על מנת לאפיין את דפוסי התנועה והביומכניקה של המטופל. ההערכה גילתה ליקוי בציון FMS הכולל (9/21), עם ליקויים בניידות הכתפיים (ציון 1/3), הרמת רגל ישרה אקטיבית (ציון 1/3), שכיבות סמיכה ביציבות הגו (ציון 1/3), יציבות סיבובית (ציון 1/3), שליטה בגפיים התחתונות (ציון 4/6), שליטה בגו (ציון 3/4) ואסטרטגיה מוטורית (ציון 2/6). ראו טבלה 5 לפרטים נוספים.
לפיכך, המטופל החל התערבות שיקומית סטנדרטית שמטרתה להפחית את הכאב, לפתור סימפטומים דלקתיים ולהשיג התאוששות כוח של שרירים ספציפיים. בפירוט רב יותר, המטופל ביצע התערבות שיקומית בת 12 מפגשים, שכל אחד מהם נמשך שעה אחת, שנערכה במשך 3 ימים בשבוע, תוך התמקדות בגישה מקיפה. המפגשים הטיפוליים כללו חימום כדי להכין את הגוף לתנועה ולהפחית את הנוקשות באזורים הפגועים. לאחר החימום, המטופל עסק בסדרה של תרגילים ממוקדים שנועדו לחזק את שרירי הליבה, גמישות ותרגילי ניידות. טכניקות תיקון יציבה הודגשו לאורך כל תוכנית השיקום כדי לקדם יישור נכון של עמוד השדרה ולהפחית את העומס על האזורים הפגועים. המטופל קיבל חינוך על עקרונות ארגונומיים ולמד אסטרטגיות לשמירה על יציבה אופטימלית במהלך ישיבה, עמידה ופעילויות יומיומיות אחרות.
גישה שיקומית סטנדרטית יושמה עם אימון ביופידבק ובקרה מוטורית באמצעות משוב חזותי מהמערכת. טכנולוגיה זו אפשרה למטופל לצפות בדפוסי התנועה שלו בזמן אמת ולבצע התאמות לשיפור היציבה והיישור. באמצעות תרגול מודרך וחזרות, המטופל פיתח מודעות רבה יותר למכניקת הגוף שלו ולמד לבצע תנועות בצורה יעילה ואפקטיבית יותר.
לאחר ההתערבות השיקומית (T1), נצפו שיפורים עקביים בכל מדדי התוצאה, המצביעים על התקדמות חיובית במצבו של המטופל. ציון ה-NRS ירד ל-2, בעוד שה-SF-12-PCS עלה ל-41.0, וה-MCS עלה ל-62.4. בנוסף, ציון RM ירד ל-1, וציון TSK ירד ל-25, מה שמשקף שיפור ברמות הכאב, HR-QoL, נכות ופחד מתנועה. יתר על כן, ההערכה גילתה שיפורים ניכרים בפרמטרים שונים של תנועה בהשוואה לקו הבסיס. באופן ספציפי, נצפו שיפורים בסקוואט העמוק, שלב המשוכה, הריאה בתוך השורה, ניידות הכתפיים, הרמת רגל ישרה פעילה, יציבות הגו, שכיבות סמיכה, יציבות סיבובית, שליטה בגפיים התחתונות, הטיית האגן, בקרת תא המטען והערכות אסטרטגיה מוטורית. בלוח 5 מופיעים פרטים נוספים על הציונים בכל מבחן הערכה.
מקרה 2 - מזהה מטופל: DB
גבר קווקזי בן 38, עובד משרד מקצועי, עם מדד מסת גוף של 21.9 ק"ג/מ"ר 2, הוצג לידיעתנו לאחר כריתת מיקרודיסקטומיה L4-L5. לפני הניתוח הוא דיווח על כאב 6/10 של NRS עם הקרנה עד השוק, נימול התייחס לירך ורגל שמאל, סימן שמאלי חיובי, וחוסר יכולת בפעילות תפקודית נפוצה. המטופל דיווח כי חש כאבים במשך שמונה חודשים. לפני הניתוח הוא עבר טיפול בכאב, דיקור סיני, טיפול בעיסוי ו-TENS.
לאחר תוכנית שיקום סטנדרטית, שישים וארבעה ימים לאחר הניתוח, המטופל לא דיווח על כאבים, הקרנה או מגבלות בגמישות של השרשראות הקדמיות והאחוריות של הגפיים התחתונות. הוא דיווח על דומיננטיות של הגפה התחתונה הימנית בפעילויות יומיומיות המותנות בפחד מתנועה בצד שמאל. היכולת לייצב את הגו באמצעות שריר הייתה טובה בבקשה אנליטית של הפעלת שרירים (בטן רוחבית, בטן רקטוסית ואלכסונית פנימית וחיצונית) אך לא הצליחה לשמור על הייצוב במהלך דרישות תפקודיות.
הערכה בסיסית גילתה כי ציון NRS שלו היה 3, SF-12 PCS היה 47.5, SF-12 MCS היה 51.3, RM היה 5, ו- TSK היה 16 (ראה טבלה 4 לפרטים נוספים). ההערכה עם מערכת לכידת התנועה הוטמעה בהערכת המטופל המקיפה על מנת לאפיין את דפוסי התנועה והביומכניקה של המטופל. ההערכה גילתה ליקוי בציון הכולל של FMS (10/21), עם ליקויים בסקוואט עמוק (ציון 1/3), תנועתיות כתפיים (ציון 2/3), הרמת רגל ישרה אקטיבית (ציון 0/3), הטיית אגן (ציון 3/4) ואסטרטגיה מוטורית (ציון 4/6). ראו טבלה 5 לפרטים נוספים. לפיכך, המטופל ביצע התערבות שיקומית סטנדרטית שמטרתה להפחית את הכאב, לפתור סימפטומים דלקתיים, לשחזר את ROM מלא וגמישות, ולהשיג התאוששות כוח של שרירים ספציפיים.
המטופל ביצע 14 שבועות של התערבות שיקומית, 3 מפגשים בשבוע, כל אחד נמשך 1 שעה, ההתמקדות הייתה בגישה מקיפה. המפגשים הטיפוליים כללו חימום כדי להכין את הגוף לתנועה ולקבל גמישות טובה יותר באזורים הפגועים. לאחר החימום, המטופל עסק בסדרה של תרגילים ממוקדים שנועדו לחזק את שרירי הליבה ותרגילי התאוששות לרום פעיל. שיקום הדפוס המוטורי הנכון הושם דגש לאורך כל תוכנית השיקום לקידום ניידות עמוד השדרה החזי, תרגילי ליבה סטטיים ודינמיים, תרגילי גלוטוס בגרסאות סטטיות ודינמיות, הוספת התנגדות גם כן, סקוואטים וריאות עם דגש מיוחד על סימטריה של התנועות והסרה הדרגתית של משוב חזותי. המטופל ביצע קפיצות נפילה מקופסאות בגובה עולה, תרגילי קפיצות סקוואט ותנועות האטה. המטופל קיבל חינוך על עקרונות ולמד אסטרטגיות כדי לייעל את המטרה שהושגה כדי לשחזר את היציבה הנכונה במהלך כל פעילויות היומיום.
גישה שיקומית סטנדרטית יושמה עם אימון ביופידבק ובקרה מוטורית באמצעות משוב חזותי מהמערכת. טכנולוגיה זו אפשרה למטופל לצפות בדפוסי התנועה שלו בהילוך איטי ולבצע התאמות לשיפור היציבה, היישור והדפוסים המוטוריים. באמצעות תרגול מודרך, חזרות והימנעות הדרגתית מאזכורים חזותיים, המטופל פיתח מודעות רבה יותר למכניקת הגוף שלו ולמד לבצע תנועות בצורה מדויקת, יעילה ויעילה יותר.
לאחר ההתערבות השיקומית (T1), נצפו שיפורים עקביים בכל מדדי התוצאה, המצביעים על התקדמות חיובית במצבו של המטופל. ציון ה-NRS ירד ל-0, בעוד שה-SF-12-PCS עלה ל-55.4, וה-MCS עלה ל-54.7. בנוסף, ציון RM ירד ל-1, וציון TSK ירד ל-14, מה שמשקף שיפור ברמות הכאב, HR-QoL, נכות ופחד מתנועה. יתר על כן, ההערכה גילתה שיפורים ניכרים בפרמטרים שונים של תנועה בהשוואה לקו הבסיס. באופן ספציפי, נצפו שיפורים בסקוואט העמוק, ניידות הכתפיים, הרמת רגל ישרה פעילה, הטיית אגן והערכות אסטרטגיה מוטורית. בלוח 5 מופיעים פרטים נוספים על הציונים בכל מבחן הערכה.
מקרה 3 - מזהה מטופל: LB
גבר קווקזי בן 33, ברמן מקצועי עם מדד מסת גוף של 24.8 ק"ג / מ"ר2, הוצג לידיעת המרפאה לאחר ניתוח לספונדילודיסטיטיס lumbosacral. המטופל עבר ניתוח מיקרודיסקטומיה ימני דחוף L4-L5 40 יום לפני ניתוח ספונדילודיסטיטיס מכיוון שחווה אובדן כוח מהיר וחוסר רגישות בגפה התחתונה הימנית מהירך ועד כף הרגל במהלך יומיים.
בתום 20 ימי אשפוז, שבמהלכם ניתן השיקום הסטנדרטי, דיווח המטופל על כאבים בעמוד השדרה המותני, בגפה התחתונה הימנית ובמפרקים הדו-צדדיים העצה-איליאק במהלך משמרות יציבה כשהוא לובש מחוכים. המטופל הציג 2/5 של סולם המועצה למחקר רפואי (MRC) עבור כל השרירים של הגפה התחתונה הימנית. הפעלת יציבות הליבה הייתה גרועה הן מבחינה אנליטית והן מבחינה גלובלית.
הערכה בסיסית (T0) גילתה כי ציון NRS שלו היה 4, SF-12 PCS היה 45.3, SF-12 MCS היה 30.0, RM היה 21, ו- TSK היה 47 (ראה טבלה 4 לפרטים נוספים). ההערכה עם מערכת לכידת התנועה יושמה בהערכת המטופל המקיפה כדי לאפיין את דפוסי התנועה והביומכניקה של המטופל. ההערכה גילתה ליקוי בציון ה-FMS הכולל (9/21), עם ליקויים ב-Inline lunge (ציון 1/3), בתנועתיות הכתפיים (ציון 1/3), ביציבות סיבובית (ציון 1/3), בשליטה בגפיים התחתונות (ציון 4/6) ובאסטרטגיה מוטורית (ציון 2/6). ראו טבלה 5 לפרטים נוספים.
לפיכך, המטופל המשיך את ההתערבות השיקומית הסטנדרטית שנמשכה 12 שבועות, 3 מפגשים בשבוע, כל מפגש נמשך 1 שעות. המפגשים הטיפוליים כללו חימום כדי להכין את הגוף לתרגילים פעילים, להפחית את הנוקשות באזורים הפגועים ולהפעיל את השרירים המעורבים בשיקום. לאחר החימום, המטופל ביצע סדרה של תרגילים ממוקדים שנועדו לחזק את שרירי הליבה, גמישות ותרגילי ניידות. לאורך תוכנית השיקום הודגשו טכניקות תיקון יציבה לקידום שרירי הארבע ראשי, שרירי האמסטרינג ושרירי הגלוטאוס, הפעלת תזמון נכון, אימון שיווי משקל על רגל אחת, חיזוק ציר הירך באמצעות משקל גוף הדרגתי והתנגדות נטל, ותרגילי ליבה סטטיים ודינמיים. המטופל ביצע סקוואטים, סקוואטים מפוצלים וריאות עם דגש מיוחד על המודעות ליישור חלקי הגוף שלו והסרה הדרגתית של משוב חזותי ותיקון מילולי על ידי המטפל. המטופל קיבל חינוך על עקרונות ארגונומיים ולמד אסטרטגיות לשמירה על יציבה נכונה במהלך ישיבה, עמידה ופעילויות יומיומיות אחרות.
גישה שיקומית סטנדרטית יושמה עם אימון ביופידבק ובקרה מוטורית באמצעות משוב חזותי מהמערכת. יישום טכנולוגיה זו איפשר למטופל להתבונן בדפוסי התנועה שלו, תוך מתן משוב בזמן אמת. זה מיטוב התאמות ליציבה, יישור ודפוסי מנוע. בעזרת תרגול מודרך וחזרות, המטופל הגביר את מודעותו למכניקת הגוף וביצוע תנועה מעודן.
לאחר ההתערבות השיקומית (T1), נצפו שיפורים עקביים בכל מדדי התוצאה, המצביעים על התקדמות חיובית במצבו של המטופל. ציון ה-NRS ירד ל-1, בעוד שה-SF-12-PCS עלה ל-53.9, וה-MCS עלה ל-57.8. בנוסף, ציון RM ירד ל-4, וציון TSK ירד ל-39, מה שמשקף שיפור ברמות הכאב, HR-QoL, נכות ופחד מתנועה. יתר על כן, ההערכה גילתה שיפורים ניכרים בפרמטרים שונים של תנועה בהשוואה לקו הבסיס. באופן ספציפי, נצפו שיפורים בריאה המובנית, ניידות הכתפיים, יציבות סיבובית, שליטה בגפיים התחתונות והערכות אסטרטגיה מוטורית. בלוח 5 מופיעים פרטים נוספים על הציונים בכל מבחן הערכה.
טבלה 3: תיאור האוכלוסייה. טבלה זו מספקת את המאפיינים הדמוגרפיים והקליניים של אוכלוסיית המחקר. אנא לחץ כאן כדי להוריד טבלה זו.
טבלה 4: תוצאות המטופל. טבלה זו מסכמת את התוצאות עבור כל מטופל המעורב במחקר, כולל השינויים שנצפו לאחר המעקב הסופי. אנא לחץ כאן כדי להוריד טבלה זו.
טבלה 5: תוצאות מבחני הערכה. טבלה זו מפרטת את תוצאות מבחני ההערכה, ומציגה את מדדי הביצוע וציוני התנועה עבור כל תבנית תנועה מוערכת. אנא לחץ כאן כדי להוריד טבלה זו.
קובץ משלים 1: מבנה CARE והנחיות דיווח. אנא לחץ כאן כדי להוריד קובץ זה.
Discussion
במחקר זה, חקרנו את השילוב של מערכת CameraLab בניהול השיקום של חולים עם LBP. ממצאי מחקר זה הצביעו על כך שפתרון דיגיטלי חדשני זה מספק נתונים אובייקטיביים בעלי ערך על ניתוח דפוסי תנועה, ומשפר את הדיוק והיעילות של פרקטיקת השיקום הקליני בכאבי שרירים ושלד. LBP הוא מצב שכיח ומורכב המאופיין בנכות רב-ממדית, כולל גורמים ביומכניים, פסיכולוגיים וחברתיים 2,8,9,10,11,12. הגישה שדווחה בסדרת מקרים זו אפשרה להתמקד במספר גורמים המאפיינים LBP ומתייחסים לתחומים שונים כפי שדווחו על ידי התוצאות החיוביות בעוצמת הכאב, תפקוד פיזי, HR-QoL וקינסיופוביה.
בפירוט רב יותר, ממצאי דוחות המקרה שהוצגו הראו ירידה עקבית בעוצמת הכאב על ידי התמקדות בדפוסי תנועה ספציפיים וליקויים ביומכניים שזוהו באמצעות כלי ההערכה. באופן מעניין, תוצאות דומות הוצגו על ידי Marich et al.45 במחקרם על כאבי שרירים ושלד באמצעות שיטת הערכה דומה. במחקרם, Marich et al.45 דיווחו על קשר אפשרי בין דפוסי תנועה ומגבלות תפקודיות אצל אנשים עם LBP כרוני. ממצאים אלה הדגישו את הצורך בהתערבויות ממוקדות שמטרתן למטב את תפקוד התנועה כדי להפחית כאב ולשפר את התוצאות התפקודיות אצל אנשים עם LBP כרוני. שיפורים בתפקוד הפיזי וב-HR-QoL הודגמו בשלושת המקרים, כפי שמעידים עליות בציוני SF-12 PCS ו-MCS. באופן דומה, המחקר של Letafatkar et al.46 הדגיש את ההשפעות של פרוטוקולי אימון סנסומוטורי בשיפור תפקוד המערכת הפרופריוספטיבית, בקרת התנועה המותנית ו- HR-QoL עבור חולים עם LBP כרוני לא ספציפי. המחקר הדגיש כי תוכנית אימון סנסומוטורית עם פתרונות חדשניים הובילה לשיפור עקבי בפרופריוספציה, בקרת תנועה מותנית ו- Hr-QoL46.
קינזיופוביה, היא מחסום פסיכולוגי נפוץ אצל אנשים עם LBP, המוביל לעתים קרובות להתנהגויות הימנעות וליקוי תפקודי47. ההתערבות השיקומית עם CameraLab שיפרה בהצלחה את הפחד מתנועה על ידי מתן משוב אובייקטיבי על דפוסי תנועה וביומכניקה. על ידי שיפור הביטחון ביכולתם של המטופלים לנוע בבטחה וביעילות, כלי ההערכה עשוי להפחית קינזיופוביה ולקדם השתתפות פעילה בפעילויות שיקום. בהקשר זה, ישנה התעניינות גוברת והשקעה בחדשנות דיגיטלית ובפתרונות טכנולוגיים בתחום השיקום 25,26,48,49,50,51,52. מגמה זו מונעת על ידי מספר גורמים, כולל התקדמות בטכנולוגיית חיישנים49,50, הזמינות הגוברת של מכשירים ניידים25, וההכרה הגוברת ביתרונות הפוטנציאליים של שילוב כלים דיגיטליים בפרקטיקות בריאות52. פתרונות דיגיטליים מציעים את ההבטחה לשפר את מתן שירותי השיקום על ידי מתן נתונים אובייקטיביים, שיפור מעורבות המטופל והקלה על גישות טיפול מותאמות אישית53.
מספר מצבים עלולים להחמיר את תסמיני LBP. בהקשר זה, Zaina et al.54 סיפקו סקירה מקיפה של המורכבות של LBP בחולים עם וללא עקמת, והדגישו כי מצב זה משפיע באופן משמעותי על היבטים פיזיים ופסיכולוגיים של בריאות. מחקר זה מדגיש כיצד טכנולוגיית ניתוח תנועה מתקדמת מבוססת וידאו יכולה ללכוד במדויק דפוסי תנועה וחוסר איזון יציבתי התורמים ל- LBP בחולה עם עקמת. טכנולוגיה זו מציעה תובנות מפורטות לגבי הגורמים הביומכניים העומדים בבסיס הכאב ששיטות הערכה מסורתיות עשויות לזלזל בהם. על ידי מתן אפשרות להערכה מדויקת ואובייקטיבית של תנועה, הגישה המתוארת כאן מספקת כלי רב ערך לקלינאים לפתח תוכניות טיפול יעילות ומותאמות אישית יותר, ובכך לשפר את תוצאות המטופלים.
שיטות מסורתיות של הערכת תנועה, כגון טכניקות תצפיתיות או הערכות קליניות סובייקטיביות, קשורות להטיות וקשיים בסטנדרטיזציה 20,27,28. לעומת זאת, טכנולוגיות דיגיטליות, כגון מערכות לכידת תנועה, חיישנים אינרציאליים ואלגוריתמים של ראייה ממוחשבת, מאפשרות לקלינאים ללכוד ולנתח נתוני תנועה ברמת דיוק ואמינות גבוהה20. על ידי כימות פרמטרים של תנועה באופן אובייקטיבי, כלי ההערכה הראה את הפוטנציאל לזהות חריגות ביומכניות, לעקוב אחר התקדמות לאורך זמן ולהתאים התערבויות לצרכי המטופל האישיים. יתר על כן, LBP יכול להשפיע לרעה על הפרעות של שרשראות קינזיולוגיות במהלך תנועות, כגון סקוואט, באמצעות דפוסי תנועה משתנים. מחקר אחד מצא כי אנשים עם LBP כרוני מפגינים טווח תנועה גדול יותר של הירך והברך ביחס לרום הקרסול מאשר אלה ללא LBP. ממצאים אלה מצביעים על כך שאנשים עם LBP מעמיסים יותר על מפרקי הירך והברך שלהם במהלך סקוואט, מה שעשוי לתרום למצבם55.
יתר על כן, Frontera et al.56 הדגישו את החשיבות של מדיניות בריאות ושירותי בריאות מחקר בשיפור פרקטיקות שיקום בסביבה בחיים האמיתיים. היכולת לנתח ולתעד במדויק דפוסי תנועה מציעה התקדמות משמעותית בשיקום. כתמיכה לכך, הממצאים שלנו מראים כי טכנולוגיית ניתוח וידאו לא רק מספקת תובנות ביומכניות מפורטות, אלא גם תומכת בפיתוח אסטרטגיות טיפול מותאמות אישית ויעילות יותר. זה עולה בקנה אחד עם המחקר של Frontera et al.56, שמטרתו לשלב ממצאי מחקר לתוך הפרקטיקה הקלינית כדי לגשר על הפער בין מחקר ושיקום, ובסופו של דבר לחזק את איכות ונגישות הטיפול לחולים עם LBP. על ידי התמקדות בדפוסי תנועה ספציפיים, התערבויות מונחות CameraLab עשויות לשפר את התוצאות התפקודיות, אך עשויות להיות להן גם השלכות חיוביות בטווח הארוך, הפחתת שיעורי הישנות LBP ושיפור HR-QoL הכולל.
מלבד שיקולים חיוביים אלה, מחקר זה אינו חף ממגבלות. בעוד CameraLab מציעה יתרונות משמעותיים בהערכת תנועה, הגדרה ראשונית ספציפית וכיול של המערכת נחוצים לפני תחילת השיקום. יתר על כן, ממצאי כתב היד הנוכחי מבוססים על מדגם קטן, התואם את המסגרת המתודולוגית של סדרת המקרים. למרות שגישה זו מאפשרת ניתוח מעמיק של כל מקרה, יש לשים לב להכללה של תוצאות המחקר. יתר על כן, מקרים שונים עם גורמים הטרוגניים של LBP הוערכו בסדרת מקרים זו. עם זאת, מחקר זה עשוי להציע תובנות ראשוניות על טכנולוגיה חדשנית שעשויה להיחקר עוד יותר במחקרי עוקבה גדולים יותר עם דגימות הומוגניות. לבסוף, העלות והזמינות של הטכנולוגיה עשויות להגביל את אימוצה הנרחב במסגרות קליניות. מצד שני, יש לציין כי טכנולוגיה זו עשויה להיות אחת הזולות והחסכוניות ביותר במסגרות שיקום בהשוואה למערכות ניתוח דפוסי תנועה דומות. בהתאם למערכות ניתוח דפוסי תנועה דומות אחרות, עלול להיות סיכון להטיה בחזרתיות בין אופרטורים, זיהוי ציוני דרך או בחירה של נקודת הירידה המרבית57. כדי להתמודד עם מגבלות אלה, אנו מוודאים שכל אנשי הצוות המעורבים בטכניקה מאומנים ומנוסים כראוי. מחקר עתידי צריך לשאוף לאמת את האפקטיביות של כלי הערכה זה עוד יותר באוכלוסיות חולים גדולות יותר ולהשוות את תוצאותיו עם גישות שיקום מסורתיות.
לסיכום, המחקר שלנו מציע כי למערכת CameraLab יכול להיות תפקיד בניהול השיקום של חולים עם LBP. על ידי מתן נתונים אובייקטיביים על דפוסי תנועה והקלה על התערבויות ממוקדות, לכלי ההערכה יש פוטנציאל לשפר את התוצאות וליישם פרקטיקה קלינית. יש צורך במחקר נוסף כדי להבין באופן מלא את השלכותיו ולייעל את שילובו בטיפול השגרתי.
Disclosures
המחברים מצהירים כי אין ניגודי עניינים.
Acknowledgements
מחקר זה הוא חלק מפרויקט NODES אשר קיבל מימון מ- MUR - M4C2 1.5 של PNRR עם הסכם מענק מס '. ECS00000036.
Materials
| Name | Company | Catalog Number | Comments |
| ApowerREC | Apowersoft | https://www.apowersoft.com/record-all-screen | This screen recorder serves to capture and annotate screen activity during analysis sessions |
| Functional Movement Screen kit | Functional Movement Systems Inc., Chatham, VA | N/A | Funtional Movement Screen kit consisting of a two-inch by six-inch board, one four-foot-long dowel, two short dowels, and an elastic cord, is used to administer the FMS test. |
| Hikvision Cameras IP POE DOME | Hikvision | DS-2CD1623G0-IZ | The cameras are equipped to record precise motion sequences and to capture dynamic movements with exceptional speed and detail. |
| Kinovea | Kinovea | Version 0.9.5 | Kinovea is a video annotation tool designed for sport analysis. It features utilities to capture, slow down, compare, annotate and measure motion in videos. |
| Sharp Big Pad (PN-85 TH1) | Sharp Corporation | PN-85 TH1 | The PN-85TH1 interactive BIG PAD monitor combines "4K reading" and the "Pen-on-Paper" user experience with the high precision of InGlass touch technology. Includes whiteboard and wireless capabilities to further enhance the customer experience |
| Synology Surveillance Station | Synology | N/A | Robust and versatile Video Management System (VMS) designed to turn Synology Network Attached Storage (NAS) devices into centralized surveillance solutions |
References
- Tanaka, Y., et al. Muscle strength rather than appendicular skeletal muscle mass might affect spinal sagittal alignment, low back pain, and health-related quality of life. Sci Rep. 13 (1), 9894 (2023).
- de Sire, A., et al. Pharmacological treatment for acute traumatic musculoskeletal pain in athletes. Medicina. 57 (11), 1208 (2021).
- GBD 2021 Low Back Pain Collaborators. Global, regional, and national burden of low back pain, 1990-2020, its attributable risk factors, and projections to 2050: a systematic analysis of the Global Burden of Disease Study 2021. Lancet Rheumatol. 5 (6), e316-e329 (2023).
- Bailey, J. F., et al. Digital care for chronic musculoskeletal pain: 10,000 participant longitudinal cohort study. J Med Internet Res. 22 (5), e18250 (2020).
- Priebe, J. A., et al. Digital treatment of back pain versus standard of care: the cluster-randomized controlled trial, Rise-uP. J Pain Res. 13, 1823-1838 (2020).
- Chehade, M. J., et al. Innovations to improve access to musculoskeletal care. Best Pract Res Clin Rheumatol. 34 (5), 101559 (2020).
- GBD Diseases and Injuries Collaborators. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 396 (10258), 1204-1222 (2020).
- Lippi, L., et al. Multidimensional effectiveness of botulinum toxin in neuropathic pain: a systematic review of randomized clinical trials. Toxins. 14 (5), 308 (2022).
- de Sire, A., et al. Ultrasound-guided platelet-rich-plasma injections for reducing sacroiliac joint pain: A paradigmatic case report and literature review. J Back Musculoskelet Rehabil. 35 (5), 977-982 (2022).
- de Sire, A., et al. Dynamic spinal orthoses self-reported effects in patients with back pain due to vertebral fragility fractures: A multi-center prospective cohort study. J Back Musculoskelet Rehabil. 37 (4), 929-941 (2023).
- de Sire, A., et al. Percutaneous electrical nerve stimulation (Pens) as a rehabilitation approach for reducing mixed chronic pain in patients with musculoskeletal disorders. Appl Sci. 11 (9), 4257 (2021).
- Marotta, N., et al. Impact of yoga asanas on flexion and relaxation phenomenon in women with chronic low back pain: Prophet model prospective study. J Orthop Res. 42 (7), 1420-1427 (2024).
- . WHO Guideline for Non-Surgical Management of Chronic Primary Low Back Pain in Adults in Primary and Community Care Settings Available from: https://www.who.int/publications/i/item/9789240081789 (2023)
- Urban, J. P., Fairbank, J. C. Current perspectives on the role of biomechanical loading and genetics in development of disc degeneration and low back pain; a narrative review. J Biomech. 102, 109573 (2020).
- Wu, Z., et al. Asymmetric biomechanical properties of the paravertebral muscle in elderly patients with unilateral chronic low back pain: a preliminary study. Front Bioeng Biotechnol. 10, 814099 (2022).
- Wernli, K., et al. Does movement change when low back pain changes? A systematic review. J Orthop Sports Phys Ther. 50 (12), 664-670 (2020).
- Hira, K., et al. Relationship of sagittal spinal alignment with low back pain and physical performance in the general population. Sci Rep. 11 (1), 20604 (2021).
- Hlaing, S. S., Puntumetakul, R., Khine, E. E., Boucaut, R. Effects of core stabilization exercise and strengthening exercise on proprioception, balance, muscle thickness and pain related outcomes in patients with subacute nonspecific low back pain: a randomized controlled trial. BMC Musculoskelet Disord. 22 (1), 998 (2021).
- Yasuda, T., Jaotawipart, S., Kuruma, H. Effects of thoracic spine self-mobilization on patients with low back pain and lumbar hypermobility: A randomized controlled trial. Prog Rehabil Med. 8, 20230022 (2023).
- van Dijk, M. J., et al. Assessment instruments of movement quality in patients with nonspecific low back pain: A systematic review and selection of instruments. Gait Posture. 76, 346-357 (2020).
- Hlaing, S. S., Puntumetakul, R., Wanpen, S., Boucaut, R. Balance control in patients with subacute nonspecific low back pain, with and without lumbar instability: a cross-sectional study. J Pain Res. 13, 795-803 (2020).
- Lippi, L., et al. Effects of blood flow restriction on spine postural control using a robotic platform: A pilot randomized cross-over study. J Back Musculoskelet Rehabil. 36 (6), 1447-1459 (2023).
- Sipko, T., Glibowski, E., Kuczyński, M. Acute effects of proprioceptive neuromuscular facilitation exercises on the postural strategy in patients with chronic low back pain. Complement Ther Clin Pract. 44, 101439 (2021).
- Desmons, M., Theberge, M., Mercier, C., Massé-Alarie, H. Contribution of neural circuits tested by transcranial magnetic stimulation in corticomotor control of low back muscle: a systematic review. Front Neurosci. 17, 1180816 (2023).
- Lippi, L., et al. System for tracking and evaluating performance (Step-App®): validation and clinical application of a mobile telemonitoring system in patients with knee and hip total arthroplasty. A prospective cohort study. Eur J Phys Rehabil Med. 60 (2), 349-360 (2024).
- de Sire, A., et al. Myths and truths on biophysics-based approach in rehabilitation of musculoskeletal disorders. Ther Adv in Musculoskelet Dis. 15, 1759720X231183867 (2023).
- Garg, A., Pathak, H., Churyukanov, M. V., Uppin, R. B., Slobodin, T. M. Low back pain: critical assessment of various scales. Eur Spine J. 29 (3), 503-518 (2020).
- Streicher, H. New concepts in back class training? Effects of a therapeutical back class training focussing on proprioceptive-coordinative skills. Deutsche Zeitschrift fur Sportmedizin. 56 (4), 100-105 (2005).
- Hamacher, D., Hamacher, D., Herold, F., Schega, L. Are there differences in the dual-task walking variability of minimum toe clearance in chronic low back pain patients and healthy controls. Gait Posture. 49, 97-101 (2016).
- van Hoof, W., Volkaerts, K., O'Sullivan, K., Verschueren, S., Dankaerts, W. Comparing lower lumbar kinematics in cyclists with low back pain (flexion pattern) versus asymptomatic controls-field study using a wireless posture monitoring system. Man Ther. 17 (4), 312-317 (2012).
- AlAteeq, M., Alseraihi, A. A., Alhussaini, A. A., Binhasan, S. A., Ahmari, E. A. Plain lumbosacral X-rays for low back pain: Findings correlate with clinical presentation in primary care settings. J Family Med Prim Care. 9 (12), 6115-6120 (2020).
- World Medical Association. World Medical Association Declaration of Helsinki: ethical principles for medical research involving human subjects. JAMA. 310 (20), 2191-2194 (2013).
- Cook, G., Burton, L., Hoogenboom, B. J., Voight, M. Functional movement screening: the use of fundamental movements as an assessment of function-part 1. Int J Sports Phys Ther. 9 (3), 396-409 (2014).
- Cook, G., Burton, L., Hoogenboom, B. J., Voight, M. Functional movement screening: the use of fundamental movements as an assessment of function-part 2. Int J Sports Phys Ther. 9 (4), 549-563 (2014).
- Bijur, P. E., Latimer, C. T., Gallagher, E. J. Validation of a verbally administered numerical rating scale of acute pain for use in the emergency department. Acad Emerg Med. 10 (4), 390-392 (2003).
- Luo, X., et al. Reliability, responsiveness of the short form 12-item survey (SF-12) in patients with back pain. Spine (Phila Pa 1976). 28 (15), 1739-1745 (2003).
- Küçükdeveci, A. A., Tennant, A., Elhan, A. H., Niyazoglu, H. Validation of the Turkish version of the Roland-Morris Disability Questionnaire for use in low back pain. Spine (Phila Pa). 26 (24), 2738-2743 (2001).
- Monticone, M., Ambrosini, E., Rocca, B., Foti, C., Ferrante, S. Responsiveness of the Tampa Scale of Kinesiophobia in Italian subjects with chronic low back pain undergoing motor and cognitive rehabilitation. Eur Spine J. 25 (9), 2882-2888 (2016).
- Alkhathami, K., Alshehre, Y., Wang-Price, S., Brizzolara, K. Reliability and validity of the Functional Movement Screen™ with a modified scoring system for young adults with low back pain. Int J Sports Phys Ther. 16 (3), 620-627 (2021).
- Alkhathami, K. M., Alqahtani, B. Comparing the scores of the Functional Movement Screen™ in individuals with low back pain versus healthy individuals: A systematic review and meta-analysis. Int J Sports Phys Ther. 19 (7), 834-848 (2024).
- Ko, M. J., Noh, K. H., Kang, M. H., Oh, J. S. Differences in performance on the functional movement screen between chronic low back pain patients and healthy control subjects. J Phys Ther Sci. 28 (7), 2094-2096 (2016).
- Puig-Diví, A., et al. Validity and reliability of the Kinovea program in obtaining angles and distances using coordinates in 4 perspectives. PLoS One. 14 (6), e0216448 (2019).
- Schneiders, A. G., Davidsson, &. #. 1. 9. 7. ;., Hörman, E., Sullivan, S. J. Functional movement screenTM normative values in a young, active population. Int J Sports Phys Ther. 6 (2), 75 (2011).
- Cuenca-Martínez, F., Suso-Martí, L., León-Hernández, J. V., La Touche, R. The role of movement representation techniques in the motor learning process: A neurophysiological hypothesis and a narrative review. Brain Sci. 10 (1), 27 (2020).
- Marich, A. V., Hwang, C. T., Sorensen, C. J., Van Dillen, L. R. Examination of the Lumbar movement pattern during a clinical test and a functional activity test in people with and without low back pain. PM R. 12 (2), 140-146 (2020).
- Letafatkar, A., Nazarzadeh, M., Hadadnezhad, M., Farivar, N. The efficacy of a HUBER exercise system mediated sensorimotor training protocol on proprioceptive system, lumbar movement control and quality of life in patients with chronic non-specific low back pain. J Back Musculoskelet Rehabil. 30 (4), 767-778 (2017).
- Luque-Suarez, A., Martinez-Calderon, J., Falla, D. Role of kinesiophobia on pain, disability and quality of life in people suffering from chronic musculoskeletal pain: a systematic review. Br J Sports Med. 53 (9), 554-559 (2019).
- Nascimben, M., Lippi, L., Fusco, N., Invernizzi, M., Rimondini, L. A software suite for limb volume analysis applicable in clinical settings: upper limb quantification. Front Bioeng Biotechnol. 10, 863689 (2022).
- Nascimben, M., et al. Technical aspects and validation of custom digital algorithms for hand volumetry. Technol Health Care. 31 (5), 1835-1854 (2023).
- Invernizzi, M., et al. Integrating augmented reality tools in breast cancer related lymphedema prognostication and diagnosis. J Vis Exp. (156), e60093 (2020).
- de Sire, A., et al. Three-dimensional laser scanning as a reliable and reproducible diagnostic tool in breast cancer related lymphedema rehabilitation: a proof-of-principle study. Eur Rev Med Pharmacol Sci. 24 (8), 4476-4485 (2020).
- Lippi, L., et al. Technological advances and digital solutions to improve quality of life in older adults with chronic obstructive pulmonary disease: a systematic review. Aging Clin Exp Res. 35 (5), 953-968 (2023).
- Marotta, N., et al. Integrating virtual reality and exergaming in cognitive rehabilitation of patients with Parkinson disease: a systematic review of randomized controlled trials. Eur J Phys Rehabil Med. 58 (6), 818-826 (2022).
- Zaina, F., et al. Measuring quality of life in adults with scoliosis: A cross-sectional study comparing SRS-22 and ISYQOL questionnaires. J Clin Med. 12 (15), 5071 (2023).
- Zawadka, M., et al. Altered squat movement pattern in patients with chronic low back pain. Ann Agric Environ Med. 28 (1), 158-162 (2021).
- Frontera, W. R., et al. Relevance and use of health policy, health systems and health services research for strengthening rehabilitation in real-life settings: methodological considerations. Eur J Phys Rehabil Med. 60 (1), 154-163 (2024).
- Dingenen, B., et al. Can two-dimensional video analysis during single-leg drop vertical jumps help identify non-contact knee injury risk? A one-year prospective study. Clin Biomech (Bristol, Avon). 30 (8), 781-787 (2015).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved