JoVE 비디오를 활용하시려면 도서관을 통한 기관 구독이 필요합니다. 전체 비디오를 보시려면 로그인하거나 무료 트라이얼을 시작하세요.
Method Article
소세포폐암에 대한 방사선 치료 중 순환 면역 세포의 방사선 선량에 영향을 미치는 임상 요인
요약
여기에서는 소세포폐암에서 면역계 림프구에 대한 방사선 요법의 효과를 평가하기 위한 프로토콜을 제시합니다.
초록
소세포폐암(SCLC)은 악성도가 높고, 원격 전이 경향이 있으며, 예후가 좋지 않아 많은 주목을 받고 있습니다. 방사선 요법은 제한단계 소세포폐암(LS-SCLC) 치료의 초석으로 남아 있습니다. 그러나 방사선 요법 단독 또는 화학요법과 병용한 결과는 여전히 최적이 아니다. 방사선 요법은 조혈 기관을 직접 조사하거나 성숙한 순환 림프구를 파괴하여 면역 억제를 유발하고 결과적으로 치료 효능을 감소시킴으로써 림프구감소증을 유발할 수 있습니다. 면역 세포에 대한 방사선 추정량(EDRIC) 모델은 혈류역학, 림프구 방사선 민감도 및 증식 용량과 같은 요소를 통합합니다. 이 연구는 순환 면역 세포 방사선량을 계산하기 위해 향상된 EDRIC 모델을 사용합니다. 이 연구는 EDRIC 방법론을 활용하여 LS-SCLC에 대한 방사선 요법 중 EDRIC과 종양 표적 크기, 평균 폐 선량, 평균 심장 선량, 임상 특징 및 말초 혈액 림프구 감소증 간의 상관 관계를 탐구하여 개인화된 환자 치료 전략을 알리는 것을 목표로 합니다.
본 연구는 2023년 1월부터 2024년 1월까지 닝샤 의과대학 종합병원에서 선정 기준을 충족한 LS-SCLC 환자 64명의 데이터를 분석했으며, 이들 모두는 근치적 흉부 기존 분획 방사선 요법을 받았다. 림프구 수는 방사선 요법 전, 방사선 요법 중 관찰된 가장 낮은 값, 방사선 요법 종료 시점, 방사선 요법 후 1개월 시점에서 기록되었습니다. 평균 폐, 심장 및 신체 선량을 포함한 선량 측정 데이터는 치료 계획 시스템에서 추출되었으며 이 모델을 사용하여 순환 EDRIC을 계산했습니다. EDRIC 가치와 치료 결과 간의 관계를 분석했습니다. LS-SCLC에서 EDRIC 모델은 계획 목표 부피(PTV; cm3), TNM 단계 및 목표 병변 수축 비율과 상관관계가 있는 림프구 수 감소를 효과적으로 예측합니다. 방사선 요법 후 말초 혈중 림프구 수가 크게 감소했으며, EDRIC 값이 높을수록 림프구 감소가 더 뚜렷함을 나타냅니다.
서문
폐암은 전 세계적으로 이환율과 사망률의 주요 원인으로 남아 있으며, 소세포폐암(SCLC)이 전체 사례의 13%-17%를 차지합니다 1,2. SCLC는 악성종양이 높고 조기 원격 전이가 일어나는 경향이 있어 진단이 늦어지고 예후가 좋지 않은 경우가 많습니다. 의료 기술의 발전과 SCLC의 생물학적 특성에 대한 깊은 이해는 치료에서 방사선 요법의 잠재적 가치를 강조했습니다. 그럼에도 불구하고, 방사선 요법 단독 또는 화학요법과 병용한 결과는 여전히 차선책이다. SCLC에서 방사선 요법의 효과에 영향을 미치는 주요 요인을 식별하는 것은 개별화된 치료 전략 및 예후 예측을 위한 이론적 기초를 제공하는 데 필수적입니다.
면역체계는 방사선 또는 화학요법과 복잡한 상호작용을 보이며, 치료 중 종양세포 박멸을 강화한다 3,4. 예를 들어, 방사선 요법은 사이토카인 또는 항원 방출을 통해 면역 활성화를 촉진하여 방사선장 내에서 종양 퇴행(복시경 효과라고 함)을 유도할 수 있습니다5. 그러나 방사선 요법은 다양한 고형 종양을 치료할 때 면역 억제를 유도하여 치료 효능을 손상시킬 수도 있습니다. 이러한 면역 억제는 조혈 장기의 직접 방사선 조사로 인한 골수 억제 또는 성숙한 순환 림프구의 파괴로 인한 골수 억제로 인해 림프구가 감소하는 것에서 비롯될 수 있습니다. 연구에 따르면 소세포폐암에서 심장 및 폐와 같은 중요한 장기에 대한 특정 종양 크기와 방사선 선량은 면역 억제의 중요한 예측 인자로 지목되었으며, 이는 환자 생존에 잠재적인 영향을 미칠 수 있다6.
림프구와 그 전구세포는 방사선에 가장 민감한 세포 유형에 속한다7. 방사선 요법 후 뇌 신경교종 환자의 순환 세포 방사선량(DCC)에 대한 Susannah Yovino의8 조사는 계획 목표 부피(PTV)의 크기 변화가 평균 DCC 방사선량에 영향을 미친다는 것을 밝혔습니다. 순환 혈액 세포에 대한 방사선량은 유도 림프구 감소증의 메커니즘에 크게 기여할 수 있습니다. 골수나 림프절에 대한 방사선 조사는 림프구 감소증을 유발할 수 있지만, 뇌와 같이 림프 조직이나 골수가 없는 구조에 대한 방사선 조사도 림프구 감소증을 유발할 수 있습니다. Jin 등9은 방사선 요법으로 인한 면역 체계 손상을 정량화하기 위해 면역 세포에 대한 방사선 추정량(EDRIC) 모델 및 선량 측정을 개발했습니다. 이 연구는 순환 면역 세포 방사선량을 계산하기 위해 Ladbury et al.6 의 향상된 기능과 함께 EDRIC 모델을 사용합니다.
이에 따라 EDRIC 방법을 사용하여 순환 림프구 방사선량을 계산하고 소세포폐암에 대한 방사선 요법 중 치료 효능 및 예후와의 관계를 조사했습니다10. EDRIC 값과 연령, 성별, Karnofsky Performance Status(KPS) 점수, 흡연 이력, 종양 크기 및 종양 병기와 같은 요인 간의 상관관계를 계층화를 통해 분석했습니다. 또한, 말초혈림프구감소증과 순환 림프구 감소량의 상관관계를 비교하여 맞춤형 치료 전략과 예후 예측을 위한 토대를 마련하였습니다.
프로토콜
본 연구의 포함 및 제외 기준을 엄격하게 준수한 후, 각 환자와 보호자로부터 방사선 요법에 대한 사전 동의를 얻었다. 임상 병기는 AJCC(American Joint Committee on Cancer) TNM 병기 결정 시스템(8판 )에 따라 수행되었습니다. 닝샤 의과대학 종합병원 윤리위원회(KYLL-2022-0984)는 이 연구를 승인했습니다.
참고: 포함 기준은 다음과 같습니다: (i) 병리학적으로 확인된 제한적 단계의 소세포폐암(TNM II기 및 III기); (ii) 총 방사선 선량이 50-60 Gy이고 단일 선량이 2 Gy인 등각 강도 변조 방사선 요법(IMRT) 또는 체적 아크 강도 변조 방사선 요법(VMAT)을 사용하는 초기 방사선 요법; (iii) 정상 범위(WBC ≥ 4 x 109 cells/L, Hb ≥ 100 g/L, PLT ≥ 100 x 109/L) 이내의 방사선 치료 전 혈액 매개변수와 심장, 간 및 신장과 같은 중요한 장기의 정상적인 기능; (iv) 완전한 임상 데이터 및 방사선 치료 기록의 가용성; (v) 3개월 이상의 예상 생존 기간 (vi) 임신 또는 수유 중인 여성. 제외 기준은 다음과 같습니다: (i) 혈액 또는 면역 체계 장애 또는 심각한 장기 손상이 있는 환자; (ii) 장기간의 경구 스테로이드 요법의 병력; (iii) 계획된 방사선 치료를 완료하지 않은 환자; (iv) 최근 확진된 감염 병력.
1. 일반 임상 정보
- 환자 데이터를 수집합니다.
참고: 2023년 1월부터 2024년 1월까지 닝샤 의과대학 종합병원 방사선치료과에서 포함 기준을 충족하고 방사선 치료를 받고 있는 LS-SCLC 진단을 받은 환자 64명의 데이터를 수집했습니다. 그 중 41 세에서 85 세 사이의 남성은 48 명, 여성은 16 명입니다. AJCC TNM 병기 결정 시스템(8판 )에 따르면 2기 2기 증례는 9건, 3기 증례는 55건이었습니다. 60명의 환자 모두 방사선 요법 전에 화학요법을 받았고, 46명의 환자는 두 번 이상 화학요법을 받았다(표 1). 방사선 치료에는 기술적으로 강도 조절 방사선 요법(IMRT) 또는 체적 강도 조절 아크 요법(VMAT)이 포함됩니다.
2. 전처리 준비
- 그림 1과 같이 기관지경 검사 또는 천자 병리학11을 통해 소세포폐암을 진단한다.
- 뇌, 목 및 복부의 자기공명영상(MRI)을 사용하여 전이를 배제하고 그림 2A-C와 같이 양전자 방출 단층촬영-컴퓨터 단층촬영(PET/CT)12으로 종양 영역을 찾습니다.
- 심폐 기능을 평가하고 금기 사항이 없다고 판단하기 위해 심장 효소 검사, 심전도, 심장 초음파, 폐 기능 및 갑상선 기능을 수행합니다10.
- 방사선 요법과 관련된 위험 및 합병증에 대해 환자와 가족에게 충분히 알리고 방사선 요법 관련 동의서에 서명합니다.
참고: 방사선 요법 시작 시간: 종양이 크고 국소 림프절의 광범위한 전이 및 수반되는 무기폐가 있는 환자의 경우 화학 요법의 세 번째 주기보다 먼저 2회의 화학 요법을 제공할 수 있습니다.
3. 방사선 요법
- 포지셔닝: 환자를 누운 상태로 유지하며, 신체 표면에는 매핑선이 표시되어 있고 손과 팔꿈치는 이마에 올려 놓습니다. 안정성을 보장하기 위해 열가소성 금형을 사용하여 환자를 고정시킵니다. 그림 3A와 같이 종양과 주변 혈관을 명확하게 시각화할 수 있도록 향상된 CT 스캔을 수행합니다.
참고: 향상된 CT 스캔 매개변수는 다음과 같습니다: (1) 조영제 투여량: 80mL 디안비톨. (2) 주입 속도: 3mL/s. (3) 스캐닝 시간: 첫 번째 단계: 30-35초, 두 번째 단계: 70-80초, 필요한 경우 3-10분 지연될 수 있습니다. CT 시뮬레이션 스캔은 상부 두개골 기저부를 포함하며 하부 경계는 횡격막 아래 10cm까지 확장됩니다. 5mm 두께의 이미지 슬라이스가 Pinnacle 치료 계획 시스템에 업로드됩니다. - 표적 묘사: 그림 3B, C와 같이 CT 영상 위치 지정 시 정점 시스템으로 SCLC의 방사선 치료 영역을 정확하게 묘사합니다.
- 총 종양 부피 - 원발성(GTVp): RTOG 기준을 준수하고 PET-CT, 향상된 CT 및 기관지 내시경 검사 결과를 참조하여 폐 및 종격동 창 설정의 조합을 사용하여 GTV를 설명합니다.
- 플루오로데옥시글루코스(FDG) 흡수가 없는 무기폐 및 삼출물 영역을 묘사에서 제외합니다. 긴 버와 흉막 견인 부분을 감싸지 마십시오. 대상 영역에 길이가 5mm 미만인 버를 포함합니다.
- 전이성 림프절의 GTV(GTVnd): 흉부 CT 및 PET/CT를 사용하여 종격동 전이성 림프절을 설명합니다.
- 임상 표적 부피(CTV): 0.5cm 여백의 CTV GTVp를 포함하며, 해부학적 트리밍 및 누적 관련 림프 배액 영역을 통합합니다.
- 계획 목표 부피(PTV): 0.5cm 여백과 해부학적 트리밍을 추가하여 CTV에서 파생합니다.
참고: 위험에 처한 장기 묘사 및 제약: 척수: 최대 선량(Dmax) < 40 Gy. 왼쪽 폐 : 20 Gy (V20) < 20 %를 받는 볼륨. 오른쪽 폐 : V20 < 20 %. 양측 폐 : 평균 선량 (Dmean) < 13 Gy. 간 : 30 Gy (V30) < 30 %를 받는 볼륨. 심장: V30 < 30%, 그림 3D-H와 같습니다.
- 총 종양 부피 - 원발성(GTVp): RTOG 기준을 준수하고 PET-CT, 향상된 CT 및 기관지 내시경 검사 결과를 참조하여 폐 및 종격동 창 설정의 조합을 사용하여 GTV를 설명합니다.
- 전산화된 치료 계획 시스템에 따른 방사선 치료 계획 개발: 6MV-X 및 강도 변조 방사선 요법(IMRT)을 사용하여 목표 선량을 평가합니다.
참고: 처방 용량 라인에서 다루는 PTV는 순응성이 우수하고 대상 영역에서 균일한 용량 분포를 보였으며 대상 영역에 콜드 스폿이 없었고 위험에 처한 장기에 핫 스폿이 없었습니다. 정상 조직 한계는 그림 3I, J에서 볼 수 있듯이 정상 범위 내에 있었습니다. - 방사선 요법 계획실행 5: 선형 가속기를 사용하여 방사선 요법을 수행하고 그림 4A, B와 같이 원뿔 빔 컴퓨터 단층 촬영(CBCT) 검사를 CT 위치(일주일에 한 번), 이중 배치, 하루에 한 번, 일주일에 5번 비교하십시오.
- 치료 효과를 평가하기 위해 30-40 GY에 도달하는 용량으로 2차 CT 스캔을 수행합니다. 그림 5A, B와 같이 용량이 50-60 GY에 도달할 때까지 필요한 경우 대상 면적을 줄입니다.
참고: 치료 과정에서 치료 반응이 관찰되었으며, 상황에 따라 대증 치료가 이루어졌습니다.
4. 평가 방법 및 지표
- 다음 공식을 사용하여 EDRIC 방법에 따라 평균 폐 선량, 평균 심박 선량 및 전체 총 선량량 데이터를 계산합니다.
EDRIC = 0.12 × MLD + 0.08 × MHD +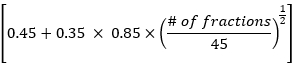 × MBD
× MBD
여기서 B1% = 0.12, B2% = 0.08, B3% =0.45 및 B4% = 0.35는 신체의 총 혈액량에서 4개의 주요 혈액 함유 기관(폐, 심장, 큰 혈관, 작은 혈관/모세혈관)의 백분율을 나타냅니다. MLD, MHD 및 MBD는 평균 폐 선량, 평균 심박 선량 및 평균 신체 선량이며, 여기서 MBD는 신체의 단위 부피당 방사선 선량을 나타냅니다. 본 연구에서 MBD는 갑상선 연골 수준에서 제6 흉추의 상부 가장자리까지의 평균 신체 선량으로, 치료 계획 시스템을 통해 통계적으로 얻을 수 있습니다. - 방사선 요법 전과 방사선 요법 1개월 후 환자의 흉부 CT 병변 및 종격동 림프절의 변화를 관찰합니다. 고형종양에 대한 반응평가 기준에 따라 치료 효능을 평가하고(RECIST), EDRIC 값과 치료 효능의 관계를 분석한다.
- 방사선 치료 전과 치료 중 말초 혈액 림프구의 가장 낮은 값을 계산하고 순환 림프구 방사선 선량 및 치료 효과와의 상관 관계를 분석합니다.
5. 통계적 방법
- 독립 표본 T-검정 또는 카이-제곱 검정을 사용하여 통계적 분석을 수행하여 연속형 변수 그룹과 범주형 변수 그룹 간의 차이를 평가합니다.
- Spearman 상관 계수를 활용하여 변수 상관 관계를 평가합니다.
참고: 모든 통계 분석은 SPSS를 사용하여 수행되었으며 P < 0.05는 통계적으로 유의한 것으로 간주되었습니다.
결과
임상적 결과
방사선 요법 전과 방사선 요법 1개월 후 모든 환자에서 흉부 CT 병변 및 종격동 림프절의 수술 시간 변화가 관찰되었으며, 치료 효능은 RECIST 기준에 따라 평가되었다. 제한병기 소세포폐암 환자 64명 중 4명은 완전관해, 57명은 부분관해, 3명은 안정된 질환을 보였다.
EDRIC과 다양한 임상적 특징 간의 상관 관계 분석을 통해 EDRI...
토론
면역 체계는 방사선 요법 중 종양 조절에 중추적인 역할을 하지만, 림프구 감소증과 같은 방사선 유발 면역독성은 바람직하지 않은 생존 결과와 관련이 있습니다13,14. SCLC는 악성도가 높은 것이 특징이며, 종종 암울한 예후를 보이는 진행된 단계에서 진단됩니다. 방사선 요법은 LS-SCLC의 초석 치료입니다. 그러나 면역 체계에 미?...
공개
저자는 공개할 내용이 없습니다.
감사의 말
이 작업은 닝샤 의과대학(XM2022017)의 대학 수준 연구 프로젝트의 지원을 받았습니다.
자료
| Name | Company | Catalog Number | Comments |
| CT machine | Siemens Healthcare | SOMATOM Force | |
| MRI machine | Siemens Healthcare | MAGNETOM Terra | |
| Varian Clinac_IX Medical electron linear Accelerator | Siemens Healthcare | IX |
참고문헌
- Oronsky, B., Reid, T. R., Oronsky, A., Carter, C. A. What's New in SCLC? A Review. Neoplasia. 19 (10), 842-847 (2017).
- Pike, L. R. G., et al. The impact of radiation therapy on lymphocyte count and survival in metastatic cancer patients receiving PD-1 immune checkpoint inhibitors. Int J Radiat Oncol Biol Phys. 103 (1), 142-151 (2019).
- Brahmer, J. R. Harnessing the immune system for the treatment of non-small-cell lung cancer. J Clin Oncol. 31 (8), 1021-1028 (2013).
- Takeshima, T., et al. Key role for neutrophils in radiation-induced antitumor immune responses: Potentiation with G-CSF. Proc Natl Acad Sci U S A. 113 (40), 11300-11305 (2016).
- Yoon, S. W., et al. Per-fraction positional and dosimetric performance of prone breast tangential radiotherapy on Halcyon™ linear accelerator assessed with daily rapid kilo-voltage cone beam computed tomography: a single-institution pilot study. Radiat Oncol. 15 (1), 258 (2020).
- Ladbury, C. J., Rusthoven, C. G., Camidge, D. R., Kavanagh, B. D., Nath, S. K. Impact of radiation dose to the host immune system on tumor control and survival for stage III non-small cell lung cancer treated with definitive radiation therapy. Int J Radiat Oncol Biol Phys. 105 (2), 346-355 (2019).
- Schrek, R. Qualitative and quantitative reactions of lymphocytes to x rays. Ann N Y Acad Sci. 95, 839-848 (1961).
- Yovino, S., Kleinberg, L., Grossman, S. A., Narayanan, M., Ford, E. The etiology of treatment-related lymphopenia in patients with malignant gliomas: modeling radiation dose to circulating lymphocytes explains clinical observations and suggests methods of modifying the impact of radiation on immune cells. Cancer Invest. 31 (2), 140-144 (2013).
- Jin, J. Y., et al. A framework for modeling radiation induced lymphopenia in radiotherapy. Radiother Oncol. 144, 105-113 (2020).
- Jin, J. Y., et al. Higher radiation dose to the immune cells correlates with worse tumor control and overall survival in patients with stage III NSCLC: A secondary analysis of RTOG0617. Cancers (Basel). 13 (24), 6193 (2021).
- Lalić, N., et al. Invasive diagnostic procedures from bronchoscopy to surgical biopsy-optimization of non-small cell lung cancer samples for molecular testing. Medicina (Kaunas). 59 (10), 1723 (2023).
- Cerra-Franco, A., et al. Predictors of nodal and metastatic failure in early stage non-small-cell lung cancer after stereotactic body radiation therapy. Clin Lung Cancer. 20 (3), 186-193 (2019).
- Venkatesulu, B. P., Mallick, S., Lin, S. H., Krishnan, S. A systematic review of the influence of radiation-induced lymphopenia on survival outcomes in solid tumors. Crit Rev Oncol Hematol. 123, 42-51 (2018).
- Upadhyay, R., et al. Risk and impact of radiation related lymphopenia in lung cancer: A systematic review and meta-analysis. Radiother Oncol. 157, 225-233 (2021).
- Chow, R., Simone, C. B. Radiation induced lymphopenia in head and neck cancer: The importance of rigorous statistical analysis, radiation field size, and treatment modality. Radiother Oncol. 170, 242 (2022).
- Xu, H., et al. Lymphopenia during definitive chemoradiotherapy in esophageal squamous cell carcinoma: Association with dosimetric parameters and patient outcomes. Oncologist. 26 (3), e425-e434 (2021).
- Liu, Z., et al. Pivotal roles of tumor-draining lymph nodes in the abscopal effects from combined immunotherapy and radiotherapy. Cancer Commun (Lond). 42 (10), 971-986 (2022).
- Yovino, S., et al. The etiology of treatment-related lymphopenia in patients with malignant gliomas: modeling radiation dose to circulating lymphocytes explains clinical observations and suggests methods of modifying the impact of radiation on immune cells. Cancer Invest. 31 (2), 140-144 (2013).
- Koukourakis, M. I., Giatromanolaki, A. Lymphopenia and intratumoral lymphocytic balance in the era of cancer immuno-radiotherapy. Crit Rev Oncol Hematol. 159, 103226 (2021).
- Tang, C., et al. Acute phase response before treatment predicts radiation esophagitis in non-small cell lung cancer. Radiother Oncol. 110 (3), 493-498 (2014).
- Dai, D., Tian, Q., Shui, Y., Li, J., Wei, Q. The impact of radiation induced lymphopenia in the prognosis of head and neck cancer: A systematic review and meta-analysis. Radiother Oncol. 168, 28-36 (2022).
- Damen, P. J. J., et al. The influence of severe radiation-induced lymphopenia on overall survival in solid tumors: A systematic review and meta-analysis. Int J Radiat Oncol Biol Phys. 111 (4), 936-948 (2021).
- Lin, Y. J., Kang, Y. M., Wu, Y. H., Chen, Y. W., Hu, Y. W. Lymphocytopenia and survival after whole-brain radiotherapy in patients with small-cell lung cancer. Thorac Cancer. 14 (14), 1268-1275 (2023).
- Suzuki, R., et al. Prognostic significance of total lymphocyte count, neutrophil-to-lymphocyte ratio, and platelet-to-lymphocyte ratio in limited-stage small-cell lung cancer. Clin Lung Cancer. 20 (2), 117-123 (2019).
- Grossman, S. A., et al. Survival in patients with severe lymphopenia following treatment with radiation and chemotherapy for newly diagnosed solid tumors. J Natl Compr Canc Netw. 13 (10), 1225-1231 (2015).
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유