Method Article
SECONDs Yönetim Kuralları: Beyin Yaralı Hastalarda Bilinci Değerlendirmek için Hızlı Bir Araç
* Bu yazarlar eşit katkıda bulunmuştur
Bu Makalede
Özet
Bu kılavuzlar, beyin hasarlı hastaları zaman kısıtlı ortamlarda teşhis etmek için geliştirilen kısa bir davranış aracı olan CONsciousness Bozukluklarının Basitleştirilmiş Değerlendirmesinin (SECONDs) yönetimi için kullanılabilir. Bu ölçek komut takibi, iletişim, görsel takip, fiksasyon, ağrı lokalizasyonu, yönelimli hareketler ve uyarılmayı inceler.
Özet
Doğru bir tanı koymak, ağır bir beyin hasarının ardından bilinç bozuklukları (DoC) olan hastalar için çok önemlidir. Koma İyileşme Ölçeği Revize (CRS-R), bu hastalar arasındaki bilinç düzeyini değerlendirmek için önerilen davranışsal ölçektir, ancak uzun uygulama süresi klinik ortamlarda önemli bir engeldir. CONsciousness Bozukluklarının Basitleştirilmiş Değerlendirilmesi (SECONDs), bu sorunu çözmek için geliştirilen daha kısa bir ölçektir. Altı zorunlu öğeden (gözlem, komut takibi, görsel takip, görsel fiksasyon, yönelimli davranışlar ve uyarılma) ve iki koşullu öğeden (ağrıya iletişim ve lokalizasyon) oluşur. Puan 0 ile 8 arasında değişir ve belirli bir tanıya karşılık gelir (yani koma, yanıt vermeyen uyanıklık sendromu, minimal bilinçli durum eksi / artı veya minimal bilinçli durumdan ortaya çıkış). Uzun süreli DoC'li hastalar üzerinde yapılan ilk doğrulama çalışmasında yüksek eşzamanlı geçerlilik ve intra-ve-rater güvenilirliği gösterildi. SECOND'ler CRS-R'den daha az eğitim gerektirir ve yönetimi yaklaşık 7 dakika sürer (interquartile aralığı: 5-9 dakika). Ek bir indeks puanı, bir hastanın zaman içinde davranışsal dalgalanmasının veya evriminin daha hassas izlenmesini sağlar. Bu nedenle SECOND'ler, ağır beyin hasarı olan hastalarda bilinç düzeyini değerlendirmek için hızlı ve geçerli bir araçtır. Yanlış teşhis oranlarını azaltmaya ve tedavi kararlarını optimize etmeye yardımcı olmak için sağlık personeli tarafından kolayca kullanılabilir ve yoğun bakım üniteleri gibi zaman kısıtlı klinik ortamlarda uygulanabilir. Bu yönetim yönergeleri, SECOND'leri standartlaştırılmış ve tekrarlanabilir bir şekilde uygulamak için ayrıntılı talimatlar sağlar ve bu da güvenilir bir tanı elde etmek için gerekli bir gerekliliktir.
Giriş
Bilinç bozuklukları (DoC), ağır bir beyin hasarının ardından uzun süreli bir farkındalık bozukluğu ile karakterizedir1. Hastalar bir süre komada kaldıktan sonra göz açıcı iyileştiklerinde, ancak benlikleri veya çevreleri hakkında tekrarlanabilir farkındalık belirtileri göstermediğinde, yanıt vermeyen uyanıklık sendromu (UWS; eski adıyla vejetatif durum) tanısı konur2,3. Hastalar, kendilerine veya çevrelerine yönelik kesin davranışsal farkındalık kanıtlarını kurtardıkça, minimal bilinçli duruma (MCS) geçiş yaptıkları düşünülmektedir4. Klinik heterojenliği nedeniyle, MCS daha fazla MCS eksi (MCS-) ve MCS artı (MCS +) 5 olarak kategorizeedilmiştir. MCS- hastalar sadece görsel fiksasyon ve takip, otomatik motor reaksiyonlar ve zararlı stimülasyona lokalizasyon gibi düşük seviyeli bilinç belirtileri gösterirken, MCS+ hastaları basit komutları takip etmek, anlaşılır bir şekilde sözelleştirmek ve / veya kasıtlı olarak iletişim kurmak gibi dille ilgili daha yüksek dereceli davranışlar gösterir5. Bu hastalar, işlevsel olarak iletişim kurma (yani güvenilir bir şekilde "evet/ hayır" kodu kullanma) ve / veya tarak veya bardak4gibi nesneleri kullanma yeteneğini geri kazandıktan sonra MCS'den (EMCS) çıkarlar. Bu klinik varlıklar ile bilincin bozulması durumu ile karıştırılabilecek korunmuş bilişsel işlevlere sahip şiddetli bir felç durumu olan kilitli sendrom (LIS) arasında ayırıcı bir tanı konulmalıdır6. Önceki çalışmalar, hasta günlük yönetimini iyileştirmek için DoC'nin doğru teşhis etmenin önemini göstermiştir (örneğin, ağrı tedavisi veya nörostimülasyon protokolleri7,8), uzun vadeli prognoz9'u belirlemek ve yaşam sonu kararlarını desteklemek10.
Bununla birlikte, doğru bir tanı koymak11,12,13,14'e meydan okuyor ve doğrulanmış araçlar yerine sadece tıbbi konsensüse güvenirken önemli bir yanlış teşhis oranı var15. Son on yıllarda çeşitli davranışsal tanı ölçekleri ayrıntılı olarak açıklanmıştır. Koma Kurtarma Ölçeği Revize (CRS-R)16, tüm MCS kriterlerini içerdiği ve mükemmel bir içerik geçerliliğine sahip olduğu için şu anda en verimli ölçek olarak kabul edilir17. Bununla birlikte, tek bir davranışsal tanıya karşılık gelen toplam puan, tekrarlanan ağrılı stimülasyonları içeren bir protokol (muhtemelen hasta motivasyonunu azaltmak), kapsamlı sınav eğitimi gerektiren bir öğrenme eğrisi ve zaman alıcı bir yönetim prosedürü18,19,20dahil olmak üzere çeşitli dezavantajları vardır. Bu çeşitli yönler, bu popülasyondaki yanlış teşhisleri önlemek için son zamanlarda vurgulandığı gibi, kısa bir süre içinde (örneğin, 10 gün) tekrarlanan değerlendirmelere (yani en az beş) duyulan ihtiyaç göz önüne alındığında daha da büyük bir sorun teşkil eder21. Klinisyenler tarafından CRS-R'yi gerçekleştirmek için ayrılması gereken süre klinik gerçeklikte nadiren mevcuttur ve uzun değerlendirmeler hasta şişmanlığını ve uyum eksikliğini artırabilir22.
Bu kılavuzlar, ağır beyin hasarı olan hastalarda bilinç düzeyini değerlendirmek için yakın zamanda doğrulanmış bir ölçeğin, SNsciousness Bozukluklarının Basitleştirilmiş Değerlendirmesi'nin (SECONDs) yönetimini açıklar22. Bu ölçek sekiz öğe içerir: gözlem, komut takibi, iletişim (kasıtlı veya işlevsel - koşullu öğe), görsel takip, görsel fiksasyon, ağrıya lokalizasyon (koşullu öğe), yönelimli davranışlar ve uyarılma. CRS-R ile karşılaştırıldığında, sınav görevlileri için daha az eğitim gereklidir ve elde edilen puan EMCS (8), MCS+ (6-7), MCS- (2-5), UWS (1), komaya (0) kadar bir bilinç düzeyiyle doğrudan ilgilidir. Öğeler, MCS hastaları arasında CRS-R'de en sık gözlenen23 olduğu için veya EMCS tanısı için önemi nedeniyle seçildi (yani fonksiyonel iletişim)16. Bu yönetim yönergeleri, ölçeğin her öğesini düzgün bir şekilde yönetmek ve puanlamak için görsel standartlaştırılmış talimatlar ve uygulamalı hedefli tavsiyeler sağlamayı amaçlamaktadır.
Protokol
Aşağıdaki protokol ve doğrulama çalışması Liège Üniversitesi ve Üniversite Hastanesi Etik Kurulu (referans 2017-297) tarafından onaylanmıştır ve kurumun insan araştırmaları ile ilgili yönergelerine uygundur. Ölçeğin detaylandırılmasına ve doğrulanmasına katkıda bulunan tüm konular (veya yasal vekilleri) katılmak için yazılı bilgilendirilmiş onaylarını verdi. Tüm kişisel veriler Genel Veri Koruma Yönetmeliği'ne göre işlenmiştir.
Bu ölçek, farklı bilinç seviyelerine sahip geniş bir hasta yelpazesinin incelenmesini sağlayacak kapsamlı bir tanı değerlendirme aracı sağlamak amacıyla geliştirilmiştir. Dayandığı CRS-R gibi SECOND'ler de belirli ekleme veya dışlama ölçütlerinin uygulanmasını gerektirmez. Bununla birlikte, uzun süreli DoC'li bir hasta popülasyonunda, önceden tanımlanmış dahil etme ve dışlama kriterleri ile doğrulanmıştır (bkz. Temsili Sonuçlar).
1. CONsciousness Bozukluklarının Basitleştirilmiş Değerlendirilmesi (SECONDs)
- Davranış muayenesine başlamadan önce, odanın aydınlatmasını muayeneyi yapmak için yeterli olacak şekilde ayarlayın ve hastanın dört uzuv açıkta ve başı mümkün olduğunca düz olacak şekilde rahat bir şekilde konumlandırılmasını sağlayın.
- Herhangi bir TV, radyo veya diğer dikkat dağıtıcı uyaranları kapatın.
- Yatıştırıcı ve psikoaktif ilaçlara özellikle dikkat ederek, hastanın mevcut tedavi rejimindeki son ilaç değişikliklerine dikkat edin.
- Kare şeklindeki bir ayna için önerilen en az 10 cm x 10 cm boyutunda bir ayna veya yuvarlak şekilli bir ayna için 10 cm çapında bir ayna seçin.
NOT: Öğeler A'dan H'ye sırayla uygulanmalıdır: gözlem, komut takibi (puan 6), iletişim (koşullu, puan 7 ve 8), görsel takip (puan 4), görsel fiksasyon (puan 3), ağrıya lokalizasyon (koşullu, puan 2), yönelimli davranışlar (puan 5) ve uyarılma (puan 1 ve 0). Bu sıra, öğelerin puanlarını normalde izlemez. Bu emir, hastanın dikkat kapasitelerinin tahsisini optimize etmek ve uygulama süresini azaltmak için tasarlanmıştır. Ağrıya iletişim ve lokalizasyon koşullu öğelerdir ve yalnızca belirli koşullar altında uygulanmalıdır (ilgili bölümlere bakın). Son puan, en yüksek başarılı öğenin puanına karşılık gelir ve tanıyı doğrudan yansıtır. Gözlemlenen davranışların daha doğru bir ölçüsünü elde etmek için ek bir indeks puanı hesaplanabilir ve hastanın zaman içinde evrimini takip etmeyi sağlar (ilgili bölüme bakın).
2. Gözlem (A)
- Stimülasyon: Değerlendirme sırasında herhangi bir zamanda, sürekli göz açıklığı gözlenmezse veya hastalar en az bir dakika boyunca komutları takip etmeyi bırakırsa, hastayı uyandırmak için işitsel (yani, hastanın kendi adını kullanın, el çırpın), dokunsal (yani CRS-R uyarılma kolaylaştırma protokolü16)veya zararlı uyarım (yani tırnak yatağına baskı) uygular.
- Hastayı bir dakika gözlemleyin ve spontan davranışları bildirin.
NOT: Seslendirmelere, dört uzuv, baş, dudak veya gözlerin spontan hareketlerine ve çevreyle spontan etkileşimlere dikkat edin. - Değerlendirmenin tamamında, gerekirse her öğeyi test etmeden önce göz açmayı teşvik edin. Hastayı gözlemleyin ve kendiliğinden veya uyarılmaya yanıt olarak göz açma varlığını ve çevreye yönelik öz odaklı davranış veya davranışların varlığını bildirin. Yönlendirilmiş davranışlar ve uyarılma ile ilgili ayrıntılı puanlama yönergeleri için bölüm 8 ve 9'a bakın.
NOT: Göz açıcı mümkün değilse, oculomotor komut takibi, görsel takip ve görsel fiksasyon (bkz. bölüm 3, 5, 6) hastanın gözleri elle açılarak değerlendirilmelidir. Göz açma için ayrıntılı puanlama kriterleri için bölüm 9'a (uyarılma) bakın.
3. Komut takibi (B)
- Gözlem süresi boyunca kendiliğinden tekrarlayan olarak gözlenmemiş üç basit hareket seçin. Uygun örnekler şunlardır: 'Elinizi hareket ettirin', 'Başınızı çevirin', 'İki kez göz kırpın', '[nesneye veya kişiye]', 'Yukarı/aşağı bakın', 'Ağzınızı açın/kapatın', 'Dilinizi dışarı çıkar', 'Bir kelime söyleyin/ses çıkarın'. Komut seçimini hastanın fiziksel yeteneklerine uyarlamak. LIS şüphesi olan durumlarda, en az bir komutu göz hareketleriyle ilişkilendirin.
- Denemeler arasında 10 saniyelik bir aralıkla her komutu üç denemede test edin. Hastanın motivasyonunu artırmak için aynı denemede bir komut bir kez tekrarlanabilir. İlk iki komut başarıyla gerçekleştirilirse (doğru yanıtlara sahip her iki komut için 3/3 deneme), üçüncü komutun uygulanması gerekmez.
- Bilinen veya şüphelenilen sağırlık durumlarında, yazılı komutları yönetin. Hasta sözlü komutların hiçbirine tepki vermezse, en az bir yazılı komutu test edin.
- Hasta en az bir komut için 2/3 denemeye doğru yanıt verirse, komut takibi için "6" puanı. Puanlanabilmesi için yanıtın net olması ve komut istemini izleyen 10 saniye içinde görünmesi gerekir (kendiliğinden değil). Spazm veya kavramaya bağlı tüm belirsiz, belirsiz yanıtlar veya refleksatif hareketler puanlamamalıdır. Puanlama sayfasında kullanılan komutların yanı sıra başarılı denemelerin sayısını bildirin.
4. İletişim (koşullu) (C)
NOT: Komuta en az iki farklı yanıt başarıyla yapılırsa (yani, iki komut için en az 2/3) veya hasta jestler, göz hareketleri veya yazma yoluyla sözlü olarak bir "evet" ve "hayır" ifade edebilirse, kendiliğinden veya değil, bir iletişim testi gerçekleştirin.
- Sözlü yanıt üretilemezse, iletişim kodunu önceden tanımlanmış motor yanıtlara dayandırın. Başlamadan önce kodu hastaya açıkça açıklayın (örneğin, "evet" için başparmak yukarı ve "hayır" için başparmak aşağı) ve varsa bu hasta için en sık kullanılan kodu kullanın. Muayeneci her sorudan önce hastaya kullanılacak kodu hatırlatabilir.
NOT: İki farklı yanıt kullanmak gerekir; hareketin yokluğu "evet" veya "hayır" için kullanılamaz. - önce 5 ikili otobiyografik soru sorun - (1) 'Adınız [yanlış ad]?' (2) '[Doğru doğum yılında] doğdunuz mu?' (3) 'Adınız [doğru ad]?' (4) '[Yanlış doğum yılında] mı doğdunuz?' (5) 'Çocuğunuz var mı?'
- Hasta otobiyografik soruları doğru yanıtlayamazsa, aşağıdaki ikili durumsal soruları sorun: (1) '[Yer: hastane, ev veya başka bir yerde miyiz]?' (2) 'Şapka takıyor muyum?' (3) 'Yüzme havuzunda mıyız?' (4) 'Eline dokunuyor muyum?' (Dokunmatik) (5) 'Yüzüne dokunuyor muyum?' (Dokunmayın).
- Hasta, doğruluktan bağımsız olarak, bir soru setinden beş sorudan en az üçüne yanıt verirse kasıtlı iletişim için "7" puanı. Hasta bir soru kümesinden (otobiyografik veya durumsal) beş soruya doğru yanıt verirse fonksiyonel iletişim için "8" puanı. "Evet/hayır" kodunun niteliğini, kullanılan soruların modalitesini (sözel, yazılı) ve türünü (otobiyografik, durumsal) ve yanıt sayısını ve doğru olanların sayısını bildirin.
NOT: Soru kümeleri ayrı olarak dikkate alınmalıdır ve öğe puanlamada farklı soru kümelerinden doğru yanıtlar eklenemez.
5. Görsel takip (D)
- Görsel takip puanı atamak için, hastanın bakışlarının kendiliğinden ve en az iki saniye boyunca iki farklı yönde bu hareketi net bir şekilde takip edip etmediğini gözlemlerken yatağın etrafında sessizce hareket edin.
- Kendiliğinden net bir takip gözlenmezse, aynayı hastanın yüzünün yaklaşık 30 cm önüne yerleştirin.
- Hastanın yansımasını görebileceğini doğruladıktan sonra, aynayı hareket başına en az dört saniye boyunca soldan sağa (veya hastanın gözlerinin başlangıç konumuna bağlı olarak sağdan sola), sağdan sola, yukarıdan aşağıya ve aşağıdan yukarıya doğru hareket ettirebilirsiniz.
- En az iki saniye boyunca iki farklı yönde kesintisiz bir görsel takip gözlenirse görsel takip için "4" puanlayın. Her eksende gözlemlenen takiplerin sayısını, kullanılan uyaran türünü (spontan, ayna) ve manuel göz açmanın kullanılıp kullanılmadığını bildirin.
6. Görsel fiksasyon (E)
- Görsel fiksasyonu puanlamak için hastanın görüş alanına girin ve hastanın bakışlarının tetkikçiye doğru dönerek (sakkadik göz hareketi gerçekleştirerek) iki farklı görme kadranında en az iki saniye boyunca muayeneciye kendiliğinden sabitlenip sabitlenmediğini gözlemleyin.
- Net ve spontan görme fiksasyonları gözlenmezse, aynayı hastanın görme alanının dört kadranında da hastanın yüzünden yaklaşık 30 cm uzakta, ancak bakışlarının ekseninde değil, kadran başına en az dört saniye boyunca sunun.
- Kendiliğinden veya ayna tarafından indüklenen iki fiksasyon gözlenirse görsel fiksasyon için bir "3" puan. Aynaya (veya sınav görevlisine) doğru bakış yöneliminin açık bir değişimi ve ardından en az iki saniyelik bir fiksasyon gözlenmelidir. Hastanın fiksasyonları gösterdiği kadranları, kullanılan uyaranın türünü (spontan, ayna) ve manuel göz açıklığının kullanılıp kullanılmadığını bildirin.
7. Ağrıya lokalizasyon (koşullu) (F)
NOT: Ağrıya lokalizasyonu sadece hasta komut takibi göstermediği takdirde test edin (puan 5 veya altı)
- Hastaya 'Ağrıyı önlemek için elinizi çıkarın' talimatı vermeden önce beş saniye boyunca hastanın tırnak yatağına bir kalem veya kalem yerleştirin.
- Hasta önümüzdeki beş saniye içinde eli çıkarmazsa, beş saniye boyunca kalem veya kalemle tırnak yatağına basınç uygular. Her elde bir deneme yapılmalıdır. Hasta uyarıdan sonra eli çıkardıysa, basınç uygulamayın ve doğrudan diğer ele geçin ve uyarıyı tekrarlayın.
- İki denemeden en az biri sırasında, hastanın uyarılmamış eli uyarılmış ele açıkça dokunursa, ağrıya lokalizasyon için "2" puanı. Hasta uyarıdan sonra ancak her iki denemede de uyarılmadan önce ağrı uyarılmış eli açıkça çıkarırsa (beklenti yanıtı), komut takibi için "6" puan alın. Gözlemlenen her lokalizasyon ve beklenti yanıtının tarafını (L veya R) bildirin (her zaman uyarılmış tarafı bildirin).
8. Odaklı davranışlar (G)
- Yönelimli davranışları değerlendirmek için, 2.3'te açıklandığı gibi sürekli gözlem gerçekleştirin. ve tüm muayene sırasında gözlenen tüm davranışları göz önünde bulundurarak puan odaklı davranışlar. Bu davranışlar arasında (ancak bunlarla sınırlı olmamak üzere) kendilerini kaşımak, çarşafları tutmak, yatağı tutmak, kıyafetleri/trakeostomi/gastrostomi/kateteri çekmek, öksürmek için eli ağız üzerine koymak, gülümsemek/gülmek/ağlamak bağlamsal olarak, konuşulduğunda kalıplaşmış sözlü tepki veya jest (ör. homurdanma, baş sallama veya başparmak yukarı) veya diğer otomatik refleks olmayan davranışlar sayılabilir.
NOT: Esneme otomatik refleksif olmayan bir davranış olarak puanlanmamalıdır. - Hasta en az bir açıkça gözlenen yönelimli davranış sunuyorsa, yönlendirilmiş davranışlar için "5" puanı. Türü ve her davranışın kaç kez gözlemlendiğini bildirin.
9. Uyarılma (H)
- Uyarılmayı değerlendirmek için, 2.3'te açıklandığı gibi sürekli gözlem gerçekleştirin. ve tüm değerlendirme sırasında, hasta stimülasyonlu veya stimülasyonsuz (nosceptive stimülasyon dahil) gözleri hiç açmadıysa, uyarılma olmadan "0" puan alın. Hasta değerlendirme sırasında gözleri en az bir kez açtıysa, uyarılma için kendiliğinden veya uyarılmayı takiben "1" puanı alın. Muayene boyunca gözlerin açık olduğu yaklaşık süreyi bildirin (%0-25; %25-50; %50-75; %75-100).
- Göz açıklığının kendiliğinden mi yoksa zararlı, dokunsal veya işitsel bir uyarımı izleyerek mi gerçekleştiğini ve uygulanan her türden stimülasyon sayısını belirtin.
10. Ek endeks
NOT: Değerlendirme sırasında gözlenen davranışların daha doğru bir şekilde hesaplanabilmesi için hastanın bilinç düzeyinin zaman içinde izlenmesini sağlayan ek bir endeks puanı geliştirilmiştir. Her başarılı öğe için, belirli dizin noktaları gözlenen davranış türüne karşılık gelir (bkz. Tablo 1).
- Değerlendirme sırasında test edilen her öğede kazanılan puanları toplayarak ek dizin puanını hesaplayın. 0 ile 100 arasında değişen bu ölçü, nihai puan ve tanıdan bağımsızdır, ancak tekrarlanan değerlendirmelerde tanıda değişiklik yapmadan ince klinik değişiklikler sergileyebilecek bir hastanın evrimini daha kesin bir şekilde takip etmek için tasarlanmıştır.
| Tanı | Puan | Madde | Alt öğe | Ek dizin noktaları |
| EMCS | 8 | İletişim* | 5 cevap (doğru) | 29 |
| MCS+ | 7 | 3 veya 4 cevap (doğru) | 21 | |
| 5 cevap (yanlış tamam) | 14 | |||
| 3 veya 4 yanıt (yanlış Tamam) | 7 | |||
| 6 | Komut takibi | 2 komut 3/3 | 24 | |
| 2 komut 2/3 | 18 | |||
| 1 komut 3/3 | 12 | |||
| 1 komut 2/3 | 6 | |||
| MCS- | 5 | Yönelimli davranışlar | İkiden fazla farklı hareket | 15 |
| İki farklı hareket | 10 | |||
| Tek hareket | 5 | |||
| 4 | Görsel takip | Dört kez (tüm) | 16 | |
| Üç kez | 12 | |||
| İki kez | 8 | |||
| 3 | Görsel fiksasyon | Dört kez (tüm) | 12 | |
| Üç kez | 9 | |||
| İki kez | 6 | |||
| 2 | Ağrı lokalizasyonu* | İki elinle de. | 4 | |
| Bir yandan | 2 | |||
| UWS | 1 | Uyarılma | Kendiliğinden | 4 |
| İşitsel uyarılma için | 3 | |||
| Dokunsal stimülasyona | 2 | |||
| Acıya | 1 | |||
| Koma | 0 | Hiç kimse | 0 |
Tablo 1. Puanlama, ilişkili tanı ve ek dizin noktaları. 0 ile 100 arasında değişen ek dizin puanını hesaplamak için her koşullu öğe için elde edilen ek dizin puanları eklenmelidir. Yönetilmeyen koşullu öğeler (örneğin, komut takibi olduğunda ağrı lokalizasyonu) veya başarısız öğeler (örneğin, öğeyi puanlama ölçütü karşılanmadığında) için sıfır ek dizin noktası puanlanmalıdır. * koşullu öğeleri gösterir.
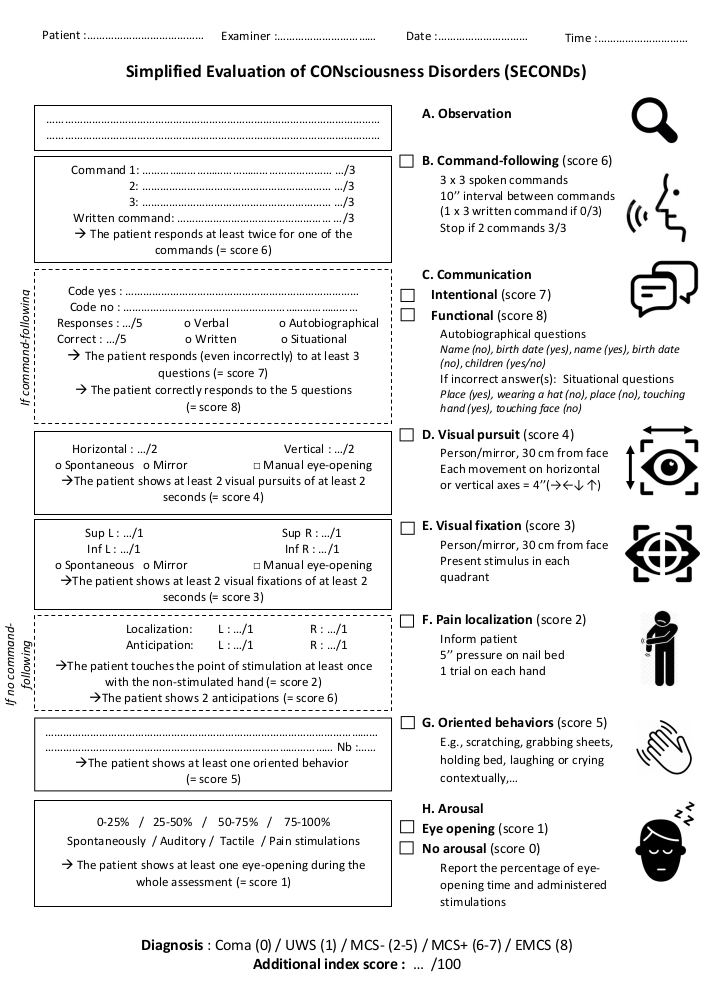
Şekil 1. SECOND'lerin yönetim protokolü. Ölçek, yönetim sırasına göre sunulan sekiz maddeyi (altı zorunlu - A, B, D, E, G, H ve iki koşullu - C, F) içeriyor. Gerekli tüm alanlar tamamlanmalı ve hastanın davranışsal tanısını belirlemek için en yüksek puan kullanılmalıdır. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
Sonuçlar
Şekil 1, SECOND'lerin yönetim protokolünü ve puanlama sayfasını sunar. 57 DoC hasta22üzerinde yapılan önceki bir Fransız doğrulama çalışmasında, dahil etme kriterleri arasında ağır edinilmiş beyin hasarı, uzun süreli bir DoC (yani yaralanmadan bu yana en az 28 gün), minimum 18 yaş, nörolojik veya psikiyatrik açık öyküsü olmaması, Fransızca'da oral akıcılık ve istikrarlı bir tıbbi durum vardı. Randomizasyon ve kör etme prosedürleri de dahil olmak üzere art arda iki günde üç SECOND ve bir CRS-R değerlendirmesi yapıldı. SECOND'lerin yönetim süresi (ortanca = 7 dk; interquartile aralığı = 5-9 dk) CRS-R'ye kıyasla önemli ölçüde daha kısaydı (ortanca = 17 dk; interquartile aralığı = 12-22 dk; W = 8791, s < 0,001). Eşzamanlı geçerlilik CRS-R ve SECOND'lerin en iyi tanısı için mükemmeldi (KW = 0.85). Intra-rater güvenilirliği (KW = 0.85) ve oranlar arası güvenilirlik (KW = 0.85) da mükemmeldi. CRS-R toplam puanı en iyi SECOND'lerin puanıyla ilişkilidir (rs = 0,92; S = 2343.8, s<0.001). En iyi SECOND'ler ve CRS-R arasındaki tanısal anlaşmazlık 11/57 (%19) idi (Tablo 2). SECONDs uygulama süresi ile hasta bilinç düzeyi arasında anlamlı bir negatif korelasyon saptı (Spearman's rho = -0.49, p = 2.26 x10-12, S = 1.40E6). Daha kısa değerlendirmeler daha iyi tanı alan hastalara karşılık geldi (ortanca uygulama süresi = UWS hastaları için 8 dk, MCS hastaları için 7 dk, EMCS hastaları için 5 dk). Bu veriler, daha uzun bir değerlendirme süresinin bilinçli davranışları gözlemleme şansını artırmış olma olasılığını dışlama eğilimindedir.
| CRS-R | Aynı gün SECOND'ler | En İyi SECOND'ler | |
| Yönetim süresi | Ortanca = 17 dk, IQR = 12-22 dk | Ortanca = 7 dk, IQR = 5-9 dk | |
| W = 8791; s < 0,001 | |||
| Tanı | |||
| UWS hastaları | 12 | 14 | 13 |
| MCS hastaları | 28 | 27 | 25 |
| EMCS hastaları | 17 | 16 | 19 |
| CRS-R ile eşzamanlı geçerlilik | KW = 0,79; 48/57; 84.21% | KW = 0,84; 50/57; 87.72% | |
| Oran içi güvenilirlik | KW = 0,91; 53/57; 92.98% | ||
| Oranlar arası güvenilirlik | KW = 0,82; 49/57; 85.96% | ||
| SECOND'ler ve CRS-R toplam puanları arasındaki korelasyon | rs = 0,91 | rs = 0,92 | |
| S = 3110.2; s < 0,001 | S = 2343.8; s < 0,001 | ||
Tablo 2. SECONDs doğrulama çalışmasından temsili sonuçlar22. Bilinç bozukluğu olan hastaların tanısal değerlendirmeleri, Koma İyileşme Ölçeği - Revize (CRS-R - sol sütun), CRS-R (orta sütun) ile aynı gün yapılan SNsciousness Bozukluklarının Basitleştirilmiş Değerlendirmesi (SECONDs) veya en iyi tanıyı alan SECOND'ler (sağ sütun) kullanılarak karşılaştırıldı. Yönetim süreleri Mann Whitney U testi kullanılarak karşılaştırıldı (IQR = interquartile aralığı; W = Mann-Whitney test istatistiği). Eşzamanlı geçerlilik, oran içi güvenilirlik ve oranlar arası güvenilirlik Fleiss'in ağırlıklı katsayıları (KW)kullanılarak hesaplanmıştır. Spearman'ın derece korelasyon katsayıları (rs), SECOND'lerinve CRS-R'nin (S = Spearman'ın test istatistiği) toplam puanlarını karşılaştırmak için hesaplandı.
Titiz bir yönetim prosedürünün önemini ve puanlama yönergelerini iyice izleme ihtiyacını vurgulamak için, bu ölçeği yönetirken karşılaşılabilecek sık tuzaklar içeren üç kurgusal açıklayıcı vaka sunulmaktadır (Şekil 2). Bu örnekler gerçekçi klinik durumlara dayanmaktadır ve uygulama prosedüründeki tek bir küçük sapmanın nasıl yanlış teşhise ve dolayısıyla uygunsuz hasta yönetimine neden olabileceğini göstermeyi amaçlamaktadır. Genel bir kural olarak, sınav görevlileri her zaman belirli bir öğe için mümkün olan en iyi yanıtı vermeye çalışmalıdır (örneğin, uyarılmayı teşvik ederek, hastayı teşvik ederek ve test ortamını optimize ederek) ancak yalnızca açık, kesin ve tekrarlanabilir yanıtları puanlamalıdır. Belirsiz veya şüpheli yanıtlar puanlanmamalı, ancak bir yorum olarak belirtilebilir ve gelecekteki değerlendirmelerde yeniden değerlendirilebilir.
Durum 1, komut seçiminin önemini göstermektedir. UWS'de birkaç yıldır teşhis edilen ve sabahtan beri yanıp sönme, ajitasyon, dil çıkıntısı ve yukarı doğru göz hareketleri sunmaya başlayan 34 yaşındaki bir kadın hastayı değerlendirmek için bir muayene uzmanı çağrılır. Hemşire, hastanın LIS'ten muzdarip olup olmadığını sorar ve hastanın iletişim kurmaya çalıştığından ve hastanın tüm zaman boyunca bilincinin açık olduğundan endişe eder. Hastaya mide bulantısı ve kusma nedeniyle gece boyunca domperidon verildi. Odaya vardığında, hastanın her biri yaklaşık 10 saniye süren sürekli yukarı bakışların tekrarlanan ataklarını sergilediği gözlenebilir. SECOND'leri uygularken 'Elinizi hareket ettirin', 'Ağzınızı açın' veya 'Aşağı bakın' komutlarına yanıt alınamıyor. Hasta hiçbir görsel takip veya fiksasyon, ağrıya lokalizasyon ve yönlendirilmiş davranışlar sergilemez. 'Look up' komutunun seçimi tesadüfen 6 puan ve dolayısıyla mcs + hatalı bir tanı ile sonuçlanabilirdi, çünkü spontan tekrarlanan hareketler komut takibini test etmek için kullanılmamalıdır. Seconds'un yönergeleri izleyerek doğru bir şekilde yönetilmesi 1 puan ve UWS tanısı ile sonuçlanır. Bu hasta, domperidone yönetimi tarafından tetiklenen bir okülojik krizden muzdariptir ve tipik gözlerde istemsiz yukarı doğru çift taraflı yükselme nöbetleri vardır.
Durum 2, iletişimi test ederken soru seçiminin önemini göstermektedir. 67 yaşındaki bir kadın hasta solunum yetmezliği ile akut etanol tüketimi için acil servis hastanesine yatırılır. Şimdi tıbben stabil, hastanın bilinç düzeyi değerlendirilmelidir. Hasta komutlara ('Elimi sık', 'Yukarı bak') biraz gecikmeyle doğru yanıt verir. Otobiyografik sorular kullanılarak iletişim test edildiğinde hasta 5/5 sözel yanıt sağlar ancak sadece 2/5'i doğrudur. Durumsal soruları kullanarak iletişimi test ederken hasta 5/5 doğru cevap ile cevap verir. Bu hasta kronik alkol tüketimi ve tiamin eksikliği nedeniyle retrograd amnezi ile ilişkili Korsakoff sendromundan muzdariptir. İletişimin sadece otobiyografik sorular kullanılarak test etmek, hafıza açıkları ve bilinç değişikliği olmaması nedeniyle 7 puan ve MCS+ tanısı ile sonuçlanmaktadır. SECOND'lerin her iki soru kümesiyle de iletişimi test ederek doğru şekilde yönetilmesi, doğru 8 puanına ve EMCS tanısına neden olur.
Durum 3, manuel göz açıklığının önemini göstermektedir. 50 yaşındaki erkek hasta, kobra yılanı ısırmasından kaynaklanan envenomasyon nedeniyle solunum yetmezliği nedeniyle yoğun bakıma yatırılır. Şu anda tıbbi olarak stabil ve bilinç seviyesi değerlendirilmelidir, çünkü tıbbi personel hastanın tüm yatıştırıcı ilaçların çekilmesinden sonra bile gözlerini açmadığını söylüyor. SECOND'lerin yönetimi üzerine işitsel, dokunsal ve zararlı stimülasyona rağmen göz açma yokluğu gözlenir. Uzuvların hiçbir hareketi kendiliğinden veya komut takibi test edilirken gözlenemez. Bununla birlikte, göz kapaklarını manuel olarak açarken, hasta göz hareketlerini kullanarak komut takip ve fonksiyonel iletişim gösterir ('Evet arayın' ve 'Hayır için aşağı bakın'). Bu hastada zehirin içerdiği nörotoksinler nedeniyle bilateral nörotoksik pitozis ve uzuv felci vardır ancak tamamen bilinci yerindedir. SECOND'lerin manuel göz açmadan yönetilmesi, koma tanısına karşılık gelen 0 puanla sonuçlanırken, doğru bir uygulama, minimal bilinçli devletin ortaya çıkışını tanımlayan 8 puanını ortaya koymaktadır.
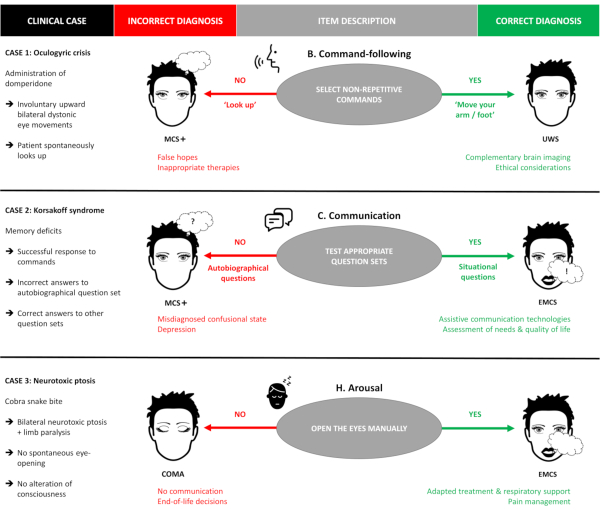
Şekil 2. Açıklayıcı klinik vakalar. SECOND'lerin sık uygulama tuzaklarını gösteren üç kurgusal klinik olgu sunulmuştur. Kırmızı sütun, ölçeğin yetersiz bir yönetiminden kaynaklanan olası sonuçları gösterirken, yeşil sütun, yönergeleri izleyen SECOND'lerin doğru bir şekilde yönetilmesinden kaynaklanan olası sonuçları açıklar (örneğin, 1 durumunda, kendiliğinden tekrarlayan komutlar test edilirse hasta MCS+ olarak yanlış teşhis edilir ve uygun tekrarlayıcı olmayan komutlar kullanılırsa doğru bir şekilde UWS olarak teşhis edilir). MCS+: minimal bilinçli durum artı; UWS: yanıt vermeyen uyanıklık sendromu; EMCS: minimal bilinçli devletin ortaya çıkışı. Bu rakamın daha büyük bir sürümünü görüntülemek için lütfen buraya tıklayın.
Tartışmalar
SECOND'ler CRS-R16'dan ilham alan yeni bir davranış aracı ve Wannez ve ark.23 tarafından bilinç bozukluklarını teşhis etmek ve klinik ayarların kısıtlamalarını karşılamak için yapılan bir çalışma olarak detaylandırılmıştır. Ortaya çıkan resimli yönetim kılavuzu, bu yeni davranışsal ölçeği düzgün bir şekilde uygulamak için görsel hedefli rehberlik ve uygulamalı standartlaştırılmış yordamlar sağlar.
SECOND'lerin Avantajları
SECOND'lerin uygulanması hızlıdır ve bu nedenle önemli kısıtlamalara sahip klinik ortamlarda bile tekrarlanan değerlendirmelere izin verebilir. Kısa süresi hasta yorgunluğunu daha da azaltır ve hasta işbirliğini optimize eder, potansiyel olarak bu zorlu popülasyondaki yanlış teşhis oranını azaltır21. Koşullu öğelerin (yani ağrıya iletişim ve lokalizasyon) dahil edilmesi hem zaman kazancını hem de hasta uyumunu daha da sağlar. CRS-R'den farklı olarak SECOND'ler ayrıca bir tanıyı doğrudan yansıtan toplam bir puan sağlar (0 = koma, 1 = UWS, 2-5 = MCS-, 6-7 = MCS+, 8 = EMCS), bu da yorumlanmasını kolaylaştırır. Hastanın zaman içinde davranışsal evrimini daha doğru bir şekilde izlemek için ek bir indeks hesaplanabilir. Son olarak, bu yeni ölçek, sınav görevlisinin deneyim seviyesinin nihai puanları etkileyebileceği CRS-R'ye kıyasla daha az malzeme ve daha kısa bir eğitim (yönetim yönergelerinin uygun şekilde takip edildiği) gerektiren kullanımı kolay bir değerlendirme sunar24.
SECOND'lerin kritik yönetim tuzakları
SECONDs yönetimi hızlı bir şekilde tamamlansa bile hastanın gerekli yanıtları üretmesi için yeterli zamana izin verilmelidir. SECOND'leri kullanarak nispeten yüksek tanısal doğruluk oranları elde etmek için, sınav görevlilerinin, özellikle CRS-R ile kapsamlı deneyimi olmayan sınav görevlilerinin yönetim yönergelerinin talimatlarını dikkatle takip etmesi önemlidir. Gerçekten de, birkaç SECOND öğesinin yönetimi, bazıları doğrulama çalışmasında tanımlanan çeşitli tuzaklar içerebilir22.
Komut takibi
Komut takip eden değerlendirme, iletişim yeteneklerinin tanımlanmasına ve sosyal etkileşimlerin kurtarılmasına yönelik ilk adımdır. Bu nedenle tetkikçi, hastanın komutlara yanıt verme yeteneğini iyice değerlendirmeye gayret etmelidir. Komut seçimine özellikle dikkat edilmelidir. Komutlar hasta için uygulanabilir olmalı ve herhangi bir (nörolojik, motor, dilsel vb.) sınırlamaları hesaba katmalıdır. Bu, komutlardan en az birinin göz hareketleriyle (örneğin, 'Ara') ilgili olması gereken şüpheli LIS durumlarında özellikle önemlidir. Nitekim SECOND'leri kullanan EMCS ve LIS arasındaki ayırıcı tanı ancak en az bir oculomotor komutu test edilirse mümkündür. Tanı, sağlam bilişsel işlevleri ve dolayısıyla korunmuş fonksiyonel iletişimi ortaya çıkaran göz hareketlerine dayalı uyarlanmış bir iletişim kodu kullanılarak iletişim değerlendirmesi ile daha da doğrulanabilir. Muayeneci, motor yanıtı olmayan hastaları, özellikle de beyin sapında lezyon olanları değerlendirirken bu tanıyı her zaman akılda tutmalıdır. Daha önce belirtildiği gibi25, hasta profili hakkında iyi bir bilgi bu nedenle çok önemlidir. Komutlar ayrıca 1 durumunda gösterildiği gibi düzenli bir ritimde kendiliğinden gerçekleştirilen hareketlerden kaçınmalıdır. Daha da önemlisi, gözlem değerlendirmesinde bu tür hareketlerin tanımlanması gerekir. Son olarak, hastanın hareketi tekrarlayabilmesi gerektiğinden, komutlar çok fazla güç gerektirmemelidir.
İletişim
"Evet/hayır" kodunun uygulanması özellikle bazı hastalarda zor olabilir. Bu nedenle, hastanın tekrar tekrar "evet" ve "hayır" göstermesini isteyerek kodu kullanma konusunda iyi bir anlayışa ve yete sahip olup olmadığını iki kez kontrol etmek gerekebilir. SECOND'ler, iletişimi değerlendirmek için beş otobiyografik soru içerir, çünkü en iyi sonuçlar daha önce bu tür sorular kullanılarak bulunmuştur26. Hasta yanıt vermezse, durumsal soruların kullanılması, 2.
Görsel takip
Bu değerlendirme SECOND'lerde çok dikkatli bir şekilde uygulanmalıdır. Görsel takip, MCS hastaları23 arasında en sık gözlenen bilinç belirtilerinden biridir ve SECONDS ve CRS-R arasında yaygın bir anlaşmazlık kaynağıdır. SECOND'lerde, görsel takibin yönetimi, değerlendirme sırasında dikkate alınması gereken okülomotor bozukluğu olan hastalar için açı genliği yerine zaman kriterini (yani görme takip süresini) içerir. Bu kez kriterin, özel araçlar olmadan açısal genişliğin tahminiyle ilgili pratik zorlukları da önler27. Ayrıca, tek bir değerlendirmede görsel takibin olmaması, hastanın bu öğeyi gerçekleştiremediği anlamına gelmez. Gerçekten de, bu değerlendirme iyi bir dikkat kapasitesine ek olarak etkili bir göz açıcı gerektirir. Değerlendirmeye başlamadan önce uyarılma teşvik edilmeli ve spontan göz açma sürdürülmediğinde veya 3 durumunda gösterildiği gibi görme takibini düzgün bir şekilde test etmek için yetersiz kaldığında manuel göz açıklığı kullanılmalıdır.
SECOND'lerin Uygulanabilirliği
Bu araç, çeşitli klinik durumları olan geniş bir denek popülasyonu arasında bilinci değerlendirmek için tasarlanmıştır ve geniş uygulanabilirliği, bir tetkikçinin bir müdahalenin, tedavinin veya komplikasyonun hastanın bilinç düzeyi üzerindeki etkisini izlemesini sağlar. Psikoaktif ilaçların gözlenen skor üzerinde etkisi olabileceğinden, ardışık iki SECOND arasında bir hastanın tedavi rejimindeki herhangi bir değişikliğe özel dikkat edilmelidir. Sonuçların tekrarlanabilirliğini en üst düzeye çıkarmak için, kararlı hayati parametreleri olan, yatıştırıcı ilaçlardan uzak ve potansiyel psikoaktif aktivite (örneğin antiepileptik ilaçlar) ile gerekli tedavilerin istikrarlı bir dozajında olan hastaların değerlendirilmesi önerilir. SECOND'lerin zorlanan bir muayene veya tedaviden hemen sonra (örneğin MRI, fizyoterapi) uygulanmasından da kaçınılmalıdır. Sonuçların yorumlanması, bu kafa karıştırıcı faktörleri, atlatılamayacakları zaman dikkate almalıdır. Optimal yönetim koşulları karşılanmadığında ve SECOND'lerle birlikte tamamlayıcı tanı teknikleri kullanılması gerektiğinde tekrarlanan değerlendirmeler özellikle teşvik edilir. Özellikle, yaşam sonu kararları her zaman tekrarlanan standart davranış ölçekleri ve beyin fonksiyonunun onaylanmış paraklinik önlemleri de dahil olmak üzere mevcut en kapsamlı ve doğru araçlara dayanmalıdır. Bu anlamda bilincin daha ayrıntılı ve kapsamlı bir klinik değerlendirmesine ihtiyaç duyulan her durumda CRS-R SECOND'lere tercih edilmelidir. Araştırma ortamlarında SECOND'ler, pratik veya lojistik nedenlerle tam CRS-R'nin yönetiminin mümkün olmadığı protokollerde düşünülmelidir (örneğin, aynı gün içinde tekrarlanan değerlendirmeler gerektiren uyanıklık dalgalanmalarını araştıran bir çalışma). Ayrıca, SECOND'ler refleksif davranışların varlığını doğru bir şekilde izlemek için tasarlanmamıştır. UWS veya koma tanısı olan hastalarda, değerli patofizyolojik ve prognostik bilgiler sağladığı için beyin sapı refleksleri ve diğer ilkel nörolojik belirtiler de test edilmelidir. Temel bilgiler yaygın olarak kullanılan Glasgow Koma Ölçeği (GCS)28 ile elde edilebilir ve CRS-R16, Koma / Yakın Koma Ölçeği29, Yanıt Vermemenin Tam Anahattı (FOUR)30veya Glasgow-Liège Ölçeği31gibi daha ayrıntılı klinik ölçekler kullanılarak ek öğeler değerlendirilebilir.
Gelecekteki uygulamalar
Orijinal doğrulama çalışması Fransızca konuşan hastalarda yapıldığı için, birkaç çalışma bu yeni ölçeğin İngilizce ve diğer dillere çevrilmesini önerecektir. Gelecekteki çalışmalar da daha büyük bir örnekte harici doğrulamaya odaklanmalı ve daha önce önerildiği gibi CRS-R değerlendirmelerine karşı tekrarlanan SECOND'leri içermelidir21,32. SECOND'ler ve indeks puanı ayrıca akut ortamlarda (yani yoğun bakım ünitelerinde) ve GCS28 ve FOUR30gibi diğer ölçeklerle karşılaştırılmalıdır. Bu görüşe göre, prospektif bir uzunlamasına çalışma, crs-r33için daha önce gösterildiği gibi, uygun rehabilitasyon ölçeklerini kullanarak fonksiyonel iyileşme derecesine ilişkin tahmin değerini de değerlendirmelidir. SECOND'lerin minimum eğitim gerektiren kullanımı kolay bir araç olduğu göz önüne alındığında, aile üyeleri doc ile yakınlarının teşhisine kolayca dahil edilebilir. Ölçek yetişkin bir popülasyonda doğrulandığı için, çocuklar arasında uygulanabilirliğini belirlemek için ek çalışmalara ihtiyaç vardır. DoC'nin modern değerlendirilmesinde nörofizyoloji ve nörogörüntürleme teknikleri önemli rol oynamaktadır. SECOND'ler paraklinik testlerden (örneğin EEG, MRI veya PET) önce veya sonra kolayca uygulanabildiğinden, bu yeni ölçek ile spesifik biyobelirteçler arasındaki ilişkilerin araştırılması da ilginç tanısal ve prognostik bakış açıları sağlayabilir. Gelecekteki bu temel doğrulama adımları, ağır beyin yaralanmaları olan hastaların multimodal değerlendirmesinde zıt deneyime sahip dünya çapında çeşitli ekiplerden birden fazla sağlık personelini içerecektir.
Son
SECONDs, ağır beyin yaralı hastalarda bilinç düzeyini değerlendirmek için hızlı ve umut verici bir araçtır. Bu yeni ölçek, yanlış tanıları azaltmak ve sonuç olarak bu zorlu popülasyonda yaşam sonu ve terapötik kararları optimize etmek için klinik ve araştırma ortamlarında kolayca uygulanabilir. Bu yönetim kılavuzunun kullanımı, eğitimsiz profesyoneller arasında uygulanmasını kolaylaştıracak ve sınav görevlileri arasında tekrarlanabilirliğini artıracaktır.
Açıklamalar
Yazarların açıklayacak bir şeyi yok.
Teşekkürler
Liège Üniversite Hastanesi Yoğun Bakım Bölümü ve Nöroloji Bölümü ekiplerine, CHN W. Lennox Center'a (David Dikenstein ve meslektaşları), ISoSL Valdor Hastanesi'ne (Dr Haroun Jedidi ve meslektaşları) ve ACSOL Bouge Center'a (Kathy Costabeber ve meslektaşları) yanı sıra hastalara ve ailelerine teşekkür ediyoruz.
Çalışma Liège Üniversitesi ve Üniversite Hastanesi, Fransızca Konuşan Topluluk Konserli Araştırma Eylemi (ARC 12-17/01), Belçika Bilimsel Araştırma Ulusal Fonları (F.R.S-FNRS), Generet fonları ve Kral Baudouin Vakfı tarafından desteklendi. Marie Sklodowska-Curie Eylemleri (H2020-MSCA-IF-2016-ADOC-752686), Avrupa Birliği'nin 945539 Sayılı Özel Hibe Anlaşması (İnsan Beyni Projesi SGA3) kapsamındaki Horizon 2020 Araştırma ve Yenilik Çerçeve Programı, James McDonnell Vakfı, Akıl Bilimleri Vakfı, Belçika Hükümeti'nin P7/06 IAP araştırma ağı (Belçika Bilim Politikası), Avrupa Komisyonu, Kamu Hizmetleri Vakfı 'Université Européenne du Travail', "Fondazione Europea di Ricerca Biomedica", BIAL Vakfı, AstraZeneca Vakfı ve Belçika Ulusal Plan Kanseri (139). C.A. ve L.S. araştırma görevlisi, N.L. doktora sonrası, O.G. araştırma görevlisi ve S.L. F.R.S-FNRS'de araştırma direktörü.
Malzemeler
| Name | Company | Catalog Number | Comments |
| Mirror | NA | NA | The mirror must have a minimum size of 10 cm x 10 cm for a square-shaped mirror and 10 cm in diameter for a round-shaped one. The patient must be able to see the reflection of his whole head in it when placed at a distance of 30 cm from his face. |
| Scoring sheet | NA | NA | All the required fields must be filled by the examiner in the scoring sheet provided as Figure 1. |
Referanslar
- Laureys, S., Owen, A. M., Schiff, N. D. Brain function in coma, vegetative state, and related disorders. Lancet Neurology. 3 (9), 537-546 (2004).
- Laureys, S., et al. Unresponsive wakefulness syndrome: A new name for the vegetative state or apallic syndrome. BMC Medicine. 8, 2-5 (2010).
- . The Multy-Society Task Force on PVS Medical aspects of the persistent vegetative state (2). The New England. Journal of Medicine. 330 (2), 1499-1508 (1994).
- Giacino, J. T., et al. The minimally conscious state. Neurology. 58 (3), 349-353 (2002).
- Bruno, M. A. A., Vanhaudenhuyse, A., Thibaut, A., Moonen, G., Laureys, S. From unresponsive wakefulness to minimally conscious PLUS and functional locked-in syndromes: recent advances in our understanding of disorders of consciousness. Journal of Neurology. 258 (7), 1373-1384 (2011).
- Bruno, M. A., Laureys, S., Demertzi, A. Coma and disorders of consciousness. Handbook of Clinical Neurology. 118, 205-213 (2013).
- Thibaut, A., Bruno, M. A., Ledoux, D., Demertzi, A., Laureys, S. tDCS in patients with disorders of consciousness Sham-controlled randomized double-blind study. Neurology. 82 (13), 1112-1118 (2014).
- Chatelle, C., et al. Is the Nociception Coma Scale-revised a Useful Clinical Tool for Managing Pain in Patients With Disorders of Consciousness?. The Clinical Journal of Pain. 32 (4), 321-326 (2016).
- Estraneo, A., et al. Multi-center prospective study on predictors of short-term outcome in disorders of consciousness. Neurology. 95 (11), e1488-e1499 (2020).
- Demertzi, A., et al. Attitudes towards end-of-life issues in disorders of consciousness: A European survey. Journal of Neurology. 258 (6), 1058-1065 (2011).
- Andrews, K., Murphy, L., Munday, R., Littlewood, C. Misdiagnosis of the vegetative state: retrospective study in a rehabilitation unit. The BMJ (Clinical research ed.). 313 (7048), 13-16 (1996).
- Childs, N. L., Mercer, W. N., Childs, H. W. Accuracy of diagnosis of persistent vegetative state. Neurology. 43 (8), 1465-1467 (1993).
- Gill-Thwaites, H. Lotteries, loopholes and luck: misdiagnosis in the vegetative state patient. Brain injury. 20 (13-14), 1321-1328 (2006).
- van Erp, W. S., et al. The Vegetative State: Prevalence, Misdiagnosis, and Treatment Limitations. Journal of the American Medical Directors Association. 16 (1), 85.e9-85.e14 (2015).
- Schnakers, C., et al. Diagnostic accuracy of the vegetative and minimally conscious state: Clinical consensus versus standardized neurobehavioral assessment. BMC Neurology. 5, 1-5 (2009).
- Giacino, J. T., Kalmar, K., Whyte, J. The JFK Coma Recovery Scale-Revised: Measurement characteristics and diagnostic utility. Archives of Physical Medicine and Rehabilitation. 85 (12), 2020-2029 (2004).
- Seel, R. T., et al. Assessment scales for disorders of consciousness: Evidence-based recommendations for clinical practice and research. Archives of Physical Medicine and Rehabilitation. 91 (12), 1795-1813 (2010).
- Bodien, Y. G., Carlowicz, C. A., Chatelle, C., Giacino, J. T. Sensitivity and Specificity of the Coma Recovery Scale–Revised Total Score in Detection of Conscious Awareness. Archives of Physical Medicine and Rehabilitation. 97 (3), 490-492 (2016).
- Chatelle, C., et al. Detection and Interpretation of Impossible and Improbable Coma Recovery Scale-Revised Scores. Archives of Physical Medicine and Rehabilitation. 97 (8), 1295-1300 (2016).
- Annen, J., et al. Diagnostic accuracy of the CRS-R index in patients with disorders of consciousness. Brain Injury. 33 (11), 1409-1412 (2019).
- Wannez, S., Heine, L., Thonnard, M., Gosseries, O., Laureys, S. The repetition of behavioral assessments in diagnosis of disorders of consciousness. Annals of Neurology. 81 (6), 883-889 (2017).
- Aubinet, C., et al. Simplified Evaluation of CONsciousness Disorders (SECONDs) in individuals with severe brain injury: a validation study. Annals of physical and rehabilitation medicine. , 1-31 (2020).
- Wannez, S., et al. Prevalence of coma-recovery scale-revised signs of consciousness in patients in minimally conscious state. Neuropsychological Rehabilitation. , 1-10 (2011).
- Løvstad, M., et al. Reliability and diagnostic characteristics of the JFK Coma Recovery Scale-Revised: Exploring the influence of raters level of experience. Journal of Head Trauma Rehabilitation. 25 (5), 349-356 (2010).
- Gosseries, O., Zasler, N. D., Laureys, S. Recent advances in disorders of consciousness: Focus on the diagnosis. Brain Injury. 28 (9), 1141-1150 (2014).
- Nakase-Richardson, R., Yablon, S. A., Sherer, M., Nick, T. G., Evans, C. C. Emergence from minimally conscious state: Insights from evaluation of posttraumatic confusion. Neurology. 73 (14), 1120-1126 (2009).
- Wannez, S., et al. Objective assessment of visual pursuit in patients with disorders of consciousness: an exploratory study. Journal of Neurology. 264 (5), 928-937 (2017).
- Teasdale, G., Jennett, B. Assessment of coma and impaired consciousness. The Lancet. 304 (7872), 81-84 (1974).
- Rappaport, M., Dougherty, A. M., Kelting, D. L. Evaluation of coma and vegetative states. Archives of Physical Medicine and Rehabilitation. 73 (7), 628-634 (1992).
- Wijdicks, E. F. M., Bamlet, W. R., Maramattom, B. V., Manno, E. M., McClelland, R. L. Validation of a new coma scale: The FOUR score. Annals of Neurology. 58 (4), 585-593 (2005).
- Born, J. D., Albert, A., Hans, P., Bonnal, J. Relative Prognostic Value of Best Motor Response and Brain Stem Reflexes in Patients with Severe Head Injury. Neurosurgery. 16 (5), 595-601 (1985).
- Giacino, J. T., et al. Practice guideline update recommendations summary: Disorders of consciousness. Neurology. 91 (10), 450-460 (2018).
- Portaccio, E., et al. Improvement on the Coma Recovery Scale–Revised During the First Four Weeks of Hospital Stay Predicts Outcome at Discharge in Intensive Rehabilitation After Severe Brain Injury. Archives of Physical Medicine and Rehabilitation. 99 (5), 914-919 (2018).
Yeniden Basımlar ve İzinler
Bu JoVE makalesinin metnini veya resimlerini yeniden kullanma izni talebi
Izin talebiThis article has been published
Video Coming Soon
JoVE Hakkında
Telif Hakkı © 2020 MyJove Corporation. Tüm hakları saklıdır