Method Article
Verwendung von MRI-Ultraschall-Fusion, gezielte Prostatabiopsie zu erreichen
In diesem Artikel
Zusammenfassung
Hier ist ein Protokoll zur gezielten Biopsie der Prostata mit einem MRI-Ultraschall-Fusion-System durchführen.
Zusammenfassung
Hier präsentieren wir ein Protokoll, um gezielte Prostatabiopsie mit einer Magnet-Resonanz-Tomographie-Ultraschall durchführen (MRI / U.S.) Fusion-System. Prostatakrebs ist traditionell über transrektalen Ultraschall (TRUS) Biopsie diagnostiziert worden. Obwohl der Goldstandard betrachtet, TRUS ist nicht in der Lage, die meisten Prostata Krebs Läsionen zu visualisieren und erfordert daher Sampling der gesamten Prostata. Diese Biopsie-Methode oft undergrades Prostata-Krebs und erkennt bis zu 35 % der Krebserkrankungen auf erste Biopsie. Prostata MRT hat gezeigt, dass ausgezeichnete Empfindlichkeit bei der Erkennung von Krebsvorstufen haben und Fortschritte in der MRI-Technologie in den letzten zehn Jahren führten zur Entwicklung der gezielte Biopsie. In gezielten Biopsie, eine Software-Plattform Überlagerungen MRI Daten auf live TRUS Bilder erstelle ich eine geschmolzene MRI / US dreidimensionales Modell der Prostata. Regionen für Malignität auf MRI verdächtige konturiert, von einem Radiologen, in die Fusion-System hochgeladen und dann innerhalb der live MRI angezeigt / U.S. Modell verschmolzen. Der Urologe kann dann direkt Biopsie diese Ziele. Im Vergleich zu herkömmlichen TRUS Biopsie, MRT / US-Fusion-Technologie hat nachgewiesen, dass um die Erkennung von klinisch signifikanten Krebs senken unbedeutend Krebserkennung zu verbessern. Diese Technologie hat daher das Potenzial, vor allem bei Männern Prostatakrebs zu diagnostizieren, die von der Behandlung profitieren würden.
Einleitung
Prostatakrebs ist die zweithäufigste Krebserkrankung bei amerikanischen Männern, fast 165.000 Fälle diagnostiziert in 20181. Die Mehrheit dieser Fälle wurden über transrektalen Ultraschall (TRUS) diagnostiziert-geführte Biopsie, eine Methodik, die zuerst in den 1960er Jahren entwickelt wurde, bevor Sie weit verbreitete Akzeptanz in den 1980er Jahren2. In TRUS Biopsie führt der behandelnde Arzt in der Regel eine Sextant-Biopsie, systematisch Abtasten der Base, Mitte und Höhepunkt jeder Hemigland3. Trotz der lange Zeit als der Goldstandard für die Diagnose, hat TRUS Biopsie mehrere Mängel auf. Da Ultraschall in der Regel nicht um Krebs zu visualisieren, wird eine TRUS Biopsie durchgeführt, systematisch alle Teile der Prostata abtasten, anstatt mit dem Ziel individueller Ziele (Abbildung 1). So TRUS Biopsie ist "blind" und unter Einstufung in mehr als 46 % der Patienten auftritt, und bis zu 35 % der Krebserkrankungen sind unentdeckt auf dem ersten TRUS Biopsie4,5.
Prostata Kernspintomographie (MRI), berichtete bereits 1983, revolutioniert Diagnose Prostatakrebs in den letzten zehn Jahren6. Multiparametric MRI (MpMRI) kombiniert mit Diffusion weighted Imaging (DWI) und dynamische Kontrastverstärkung (DCE) erstelle ich eine anatomische und funktionelle Beurteilung der Drüse7T1 und T2 Kontrast-Bildgebung. Dieser kombinierte multiparametric bildgebende Modalität Tumor Visualisierung erleichtert und hat gezeigt, dass überlegene Fähigkeit zur Erkennung von Prostatakrebs haben. Im Vergleich zu TRUS Biopsie, die eine Sensitivität von etwa 60 % hat, hat MpMRI gezeigt, haben Empfindlichkeit so hoch wie 96 % bei der Detektion von Läsionen, die später bestätigt, dass Prostatakrebs8,9,10 Hafen ,11. Um die Standardisierung der MpMRI Interpretation zu erhöhen, entwickelt der Europäischen Gesellschaft für urogenitale Radiologie Imaging-Prostata-Reporting und Data-System (PI-RADS) für Regionen von Interesse (ROI) für Prostatakrebs12verdächtige. ROIs werden auf einen fünf-Punkte-Likert-Skala bewertet, wo sehr geringes Risiko von Bösartigkeit hat einen Wert von 1 und 5 Punkte gilt eine risikoreiche Läsion. ROIs als Klasse 3 eingestuft oder oben bei Prostata-Biopsie häufig verfolgt werden.
Fortschritte in der MRI-Technologie führten zu die Entwicklung von gezielten Prostatabiopsie, die durch MRI-Ultraschall erleichtert wird (MRI / U.S.) Fusion. In dieser Modalität eine Software-Plattform Überlagerungen MpMRI Daten auf Leben transrektalen Ultraschall-Bildern und erstellt ein verschmolzen dreidimensionale (3D) Modell, so dass der Fahrer einen MRT erkannt ROI in Echtzeit auf einem Monitor sichtbar zu machen. Nach der MRT und den USA registriert sind, werden ROIs auf der MRI-Bild zu sehen, das Ultraschallbild übertragen. Diese ROIs können dann einzeln anvisiert, bekannt als "gezielte Biopsie". Die Flugbahn von jeder Nadel und Biopsie Kern Standort verfolgt mit einem hohen Grad an Genauigkeit und in das Software-System (Abbildung 2) registriert. Dies ermöglicht den Kliniker um resample, ein Ziel innerhalb von 3 mm bei einer Follow-up-Biopsie Sitzung13,14. Biopsie tracking eignet sich besonders in aktive Überwachungsprogramme in diesem Brennpunkte von geringem Risiko Krebs zuverlässig für pathologische Progression im Laufe der Zeit überwacht werden können.
Während des vergangenen Jahrzehnts, mehrere MRI / US Fusionsanlagen haben für den gewerblichen Einsatz entwickelt worden, und mehrere Studien haben die Wirksamkeit dieser Biopsie-Methode untersucht. Zwei große prospektive Studien vor kurzem gezeigt, den Wert der MRT / US-Fusion-Technologie bei der Diagnose von Prostatakrebs15,16. In beiden Studien, Führung durch MRI / US-Fusion war im Vergleich zu standard Sextant TRUS Biopsie bei Männern mit MRI-sichtbare Läsionen. Wenn MRI / US-Fusion diente, gezielte Biopsie erkannt mehr Fälle von klinisch signifikanten Prostatakrebs als TRUS Biopsie allein und in einer der Studien, die neue Methode weniger Fälle von unbedeutenden Prostatakrebs15erkannt. Mit reduzierten Erkennung von klinisch unbedeutend Krebs kann geführte Biopsie viele Patienten die seelische Belastung der Krebsdiagnose sowie die Morbidität verbunden mit weiteren Prostatabiopsien ersparen. Patienten beherbergen zwischen- oder mit hohem Risiko Prostatakrebs sind wahrscheinlich über geführte Biopsie diagnostiziert werden und können für die Behandlung entsprechend bezeichnet werden.
UCLA startete seine MRI / US-Fusion Biopsie Programm im Frühjahr 2009 mit der Veröffentlichung der ersten Food and Drug Administration FDA genehmigt Fusion Biopsie-Plattform. Mehrere Plattformen jetzt wurden entwickelt und stehen international zur Verfügung. Jeder nutzt proprietäre Software und Hardware, um MRI und uns Daten in Echtzeit ermöglichen gezielte Biopsie zu verschmelzen. Tabelle 1 stellt die Daten für einige der am häufigsten verwendeten Fusion Systeme17. Die UCLA-Erfahrung ist in erster Linie mit der Artemis und UroNav Systeme, über die die überwiegende Mehrheit der Fusion Biopsien in den Vereinigten Staaten derzeit durchgeführt werden.
In der Klinik unter örtlicher Betäubung durchgeführt werden, gewinnt diese neue Biopsie-Methode schnell Annahme für die Diagnose und Überwachung von Prostata-Krebs. Hier bieten wir ein technisches Protokoll für die Durchführung von gezielten Prostatabiopsie über MRI / US-Fusion.
Protokoll
Bei Verwendung in einem Forschungskapazitäten folgt das Protokoll zur Verfügung gestellt unter streng von der UCLA Humanforschung Ethik-Kommission aufgestellten Leitlinien.
Hinweis: Die hier beschriebenen Methoden sind für die Durchführung gezielter Biopsie der Prostata mit dem Artemis-System an der UCLA verwendet. Alle Patienten, die Fusion Biopsie hatten MpMRI der Prostata, die von einem erfahrenen Uro-Radiologe gedeutet wurde, über 3.500 Prostata MRT gelesen hat. Läsionen auf MpMRI sichtbar sind als PI-RADS 1-5, mit PI-RADS 3-5 Läsionen ausgewählt für gezielte Biopsie eingestuft worden. Vor dem Eingriff werden MRT-Aufnahmen auf Software für Prostata und Ziel Konturierung der Radiologe hochgeladen. Alle Patienten, die gezielte Biopsie auch unterziehen systematische Biopsie, geleitet von einer Vorlage durch die Fusion-Gerät-Software erzeugt. Wenn keine diskreten Ziele im MRT gesehen werden, wird nur Software-geführte systematische Biopsie durchgeführt. Patienten mit vermuteter oder zuvor diagnostiziert Prostatakrebs sind als förderfähig für MRI / US-Fusion Biopsie. Patienten mit Blutungen Diathese oder Unfähigkeit, Biopsie ohne Sedierung zu tolerieren sind nicht förderfähig betrachtet.
1. Einleitung und Biopsie-Plan-Auswahl der Maschine
- Macht auf der Workstation-Computer und die Workstation-Wagen.
- Geben Sie der neue Patient Informationen ein oder wählen Sie einen Patienten, wenn der Patient bereits innerhalb des Softwaresystems registriert wurde. Der MRI-Importdaten, die über das Gerät hochgeladen wurden die Software Konturierung.
- Wählen Sie Biopsie Plan (z. B. MRT-TRUS Fusion Biopsie, Revisit Biopsie oder systematische Biopsie). Wählen Sie alle drei Biopsie Plantypen Biopsie neuer Ziele ermöglichen resampling vorherige Standorte und die Leistung einer systematischen Sextant-Biopsie. Das Fusion-System fordert den Arzt entweder 6 oder 12 Biopsie Standorte vorgeschlagen werden auswählen wenn systematische Biopsie (d.h., entweder 1 oder 2 Kerne aus jeder anatomischen Sextant) wählen.
Hinweis: In der UCLA-Praxis werden alle Patienten, die gezielte Biopsie auch gleichzeitige systematische Biopsie unterzogen. Zwölf systematische Biopsie Kerne anstatt sechs stammen in der Regel aus Gründen der Gründlichkeit.
(2) Patientenvorbereitung
- Klistier verschreiben und direkt den Patienten am Morgen der Biopsie für rektale Tresor Reinigung zu verwenden.
- Verwalten Sie Antibiotika eine Stunde vor Beginn des Verfahrens. Verwalten Sie Fluorchinolone, ersten, zweiten oder dritten Generation Cephalosporine oder Aminoglycoside, wie von der American Board of Urology empfohlen.
Hinweis: Es ist wichtig, die lokalen Antibiogramm zu überprüfen, wenn das Antibiotikum verwendet werden. An der UCLA wird 1 g Ertapenem eine Stunde vor dem Eingriff intramuskulär verabreicht. Diese Entscheidung wurde auf der UCLA Antibiogramm beruhen. Es wurden keine Post-Biopsie septischen Episoden für die letzten 1.500 MRI-US-Fusion Biopsien durchgeführt. - Der Patient im linken seitlichen Dekubitus Position zu platzieren. Legen Sie dem Rücken des Patienten fast parallel zur Kante des Bettes, mit die Beine des Patienten in Richtung der Brust ermöglichen maximale Bewegungsfreiheit für die Biopsie Gerät Tracker Arm gezogen. Stellen Sie sicher, dass der Patient Gesäß leicht über den Rand des Bettes positioniert sind.
- Vorbereitung der Patientin Anus. Tränken Sie einen Schwamm Stick in die bevorzugte antiseptischen Lösung und wischen Sie den Damm und Anus, ausgehend von den Anus und den Anus Richtung.
- Führen Sie eine digitale rektale Untersuchung. Legen Sie einen behandschuhten und geschmierten Index Finger in den Enddarm und direkt anterior in der Prostata zu ertasten.
Hinweis: Wenn ein Knoten oder eine Verhärtung getastet wird, sollte Biopsie die Anomalie durchgeführt werden.
(3) TRUS Sonde Vorbereitung
- Befestigen Sie die Nadelführung zu TRUS Sonde.
- Ultraschall-Gelee direkt auf eine saubere TRUS-Sonde auftragen.
Hinweis: An der UCLA werden alle TRUS Sonden über ein automatisches System desinfiziert, dass Verwendungen Wasserstoffperoxid-Lösung verdampft. - Montieren Sie ein Kondom Deckel auf TRUS Sonde direkt über das Ultraschall-Gelee und befestigen Sie es mit einem Gummiband.
4. verwalten Sie periprostatischen Nervenblockade
- Sanft den geschmierten Ende-Feuer TRUS Fühler in der Patient Rektum einführen. Vorschieben der Sonde, bis eine zweidimensionale (2D)-Quere-Ansicht der Prostata deutlich sichtbar auf dem Monitor ist und passen Sie die Sonde, bis die ungefähre Mitte der Prostata sichtbar ist.
- Ein geschätztes Volumen der Prostatakrebs durch Messung der Prostata Höhe, Breite und Länge zu erhalten. Prostata-spezifisches Antigen (PSA) Dichte zu berechnen, wenn gewünscht durch die Aufteilung der PSA-Wert von Prostatavolumen.
- Schalten Sie die Anweisungen auf dem Bildschirm Biopsie führen, um die Nadel Flugbahn zu visualisieren.
- Drehen und vorschieben der Sonde, bis die Verbindung zwischen der Prostata und der Samenblase visualisiert wird, der Bereich wo die Prostata neurovaskuläre Bündel die Drüse tritt darstellt.
- Legen Sie eine Spinalnadel 22 G durch die Nadel Führungskanal der TRUS-Sonde. Die Nadel in der Kreuzung zwischen Prostata und Samenblase vorantreiben.
- Infiltrieren Sie diesen Raum mit 10 cc von 1 % Lidocain, ein Ultraschall Quaddel zu schaffen.
Hinweis: Richtige Infiltration bewirkt eine Trennung der Samenbläschen und der Prostata von der rektalen Wand. - Nachstellen der TRUS-Sonde um die periprostatischen Nervenblockade auf der kontralateralen Seite zu administrieren. Warten Sie 1 Minute für die ausreichende Anästhesie erreicht werden.
(5) Dock der Tracking-Arm
- Passen Sie die TRUS-Sonde so, dass die Prostata größter Durchmesser in transversalen Orientierung sichtbar ist.
- Position der Workstation-Wagen neben dem Patienten um die Workstation-Bildschirme zu visualisieren, während auch die Beobachtung des Patienten.
- Sicherstellen Sie, dass der Tracking-Arm in der "Parkposition" ist. Platz zwei Tracking Arme ca. 90° von einander.
- Entsperren des Tracker-Arms und positionieren Sie es direkt unter der TRUS-Sonde TRUS-Sonde in den Enddarm des Patienten halten.
- Heben Sie den Tracker Arm um TRUS-Sonde in die Wiege der Tracking-Arm und den Verschluss zu sichern. Die TRUS-Sonde ist nun gesichert.
- Sperren Sie die stabilisierenden Arm.
(6) dreidimensionale Bilderfassung
- Drehen Sie langsam im Uhrzeigersinn entlang seiner Längsachse TRUS Sonde für ca. 200 ° c.
Hinweis: Das Ultraschallsystem erwerben 2D-Bilder und rekonstruieren sie ein 3D Ultraschall-Modell zu erstellen, die innerhalb der Softwareplattform gespeichert ist. - Skizzieren Sie die Prostata, indem man 6−8 grüne digitale Markierungen entlang der Grenze in der transversalen und sagittalen Bilder auf der Workstation-Bildschirm angezeigt. Eine 3D-Rekonstruktion der Prostata wird dann von der Software erstellt und angezeigt werden.
- Überprüfen Sie das Modell 3D Ultraschall der Prostata um sicherzustellen, dass die Prostata in alle Scheiben sichtbar ist.
- Verfeinern Sie die vorgeschlagenen Grenzen der Prostata auf die 3D Ultraschall Rekonstruktion durch Klicken auf die richtige Prostata Begrenzung auf das Graustufenbild. Nur erfüllen Sie Verfeinerung, wenn eine Diskrepanz zwischen der grünen Kontur und die wahre Grenze der Prostata besteht.
(7) MRI-Registrierung
- Führen Sie starren Registrierung in die sagittale Ausrichtung der MRT, die auf dem Bildschirm präsentiert werden. Wählen Sie zwei Wahrzeichen auf dem MRT-Bild (zB: Superior-die meisten und minderwertig-die meisten Punkt der Prostata entlang der Wand des Mastdarms) und auf jeweils eine digitale Markierung setzen. Legen Sie zwei digitale Marker auf entsprechenden Sehenswürdigkeiten auf die angezeigten Ultraschallbild.
- Durchführen Sie starre Registrierung in die transversale Ausrichtung. Wieder zwei Wahrzeichen auf dem MRT-Bild (z. B. Punkt anterior und Posterior-die meisten Punkt der Prostata) auswählen und auf jeweils eine digitale Markierung setzen. Legen Sie zwei digitale Marker auf entsprechenden Sehenswürdigkeiten auf die angezeigten Ultraschallbild.
Hinweis: Elastische Registrierung erfolgt automatisch nach Auswahl der Schaltfläche "Weiter" auf dem Display angezeigt.
8. die Zielerfassung
Hinweis: Konturierte Ziele aus der MpMRI sowie digitale Marker für eine Vorlage für systematische Biopsie sind nun die Prostata 3D-Modell erstellt während der Akquisition Schritt überlagert.
- Wählen Sie die erste ROI biopsiert werden.
- Drücken Sie die Kupplung nahe dem Tracker Arm Griff den Tracker Arm Bremssystem freizugeben. Sanft bewegen die Tracker-Arm auf das gewünschte Ziel. Sobald die gelbe digitale Markierung an der gewünschten Stelle über dem Ziel ist – nun rot markiert – lassen Sie die Kupplung, die Bremsen auf dem Tracker Arm wiederaufzunehmen. Die Tracker-Arm ist nun im Raum gesichert.
- Lösen Sie die Rotation Bremse durch Drücken des Hebels nur links von der Tracker Arm Griff nach vorne. Drehen Sie behutsam die Tracker-Arm, um die gelbe digitale Markierung ausrichten, bis sie das gewünschte Ziel überlagert ist. Ziehen Sie den Hebel um die rotatorischen Bremsen wiederaufzunehmen.
9. Bewegungsausgleich
- Beurteilen Sie vor jeder Biopsie, ob die live Ultraschallbilder innerhalb der Ultraschall Rekonstruktion registriert bleiben. Wenn die Grenze der Prostata auf live Ultraschall innerhalb der Reihe der grünen digitalen Marker enthalten ist, fahren Sie mit Abschnitt 10. Wenn die grüne digitale Marker nicht mehr richtig den der Prostata Grenzverlauf, führen Sie Bewegungsausgleich.
- Die Option Bewegung Entschädigung auf dem Monitor.
- Wählen Sie drei Sehenswürdigkeiten auf die Prostata 3D-Rekonstruktion und auf jeweils setzen Sie eine digitale Markierung. Legen Sie digitale Marker auf der entsprechenden Wahrzeichen der Ansicht live Ultraschall der Prostata, um das 3D-Modell in Registrierung mit dem live Ultraschall zurückzubringen.
10. Prostata-Biopsie und Nadel-Aufnahme
- Legen Sie die 18 G-Biopsie-Pistole in die Nadelführung auf der TRUS-Sonde montiert.
- Unter Beachtung des Monitors, vorab die Biopsie-Nadel in Richtung der roten Fliege-förmigen Sehhilfe, die über das live Ultraschallbild angezeigt wird. Fördern Sie die Spitze der Nadel in der Mitte der Schleife-förmigen Markierung schneiden.
- Drücken Sie das Fußschalter Pedal zu beginnen, die Reihenfolge der 2D Ultraschall-Bilder für 3D Biopsie Standort aufnehmen, wird verwendet, um die Website der abgeschlossenen Biopsie markieren und können zu einem späteren Zeitpunkt zur zukünftigen Verwendung revisited.
- Feuer die Biopsie-Nadel durch Drücken der Taste an der Biopsie-Pistole. Achten Sie besonders auf den Streifen der Nadel auf dem Ultraschall.
- Lassen Sie den Fußschalter um Nadel Aufzeichnung beenden und entfernen dann die Biopsie-Pistole aus der Nadelführung.
- Der Assistent übergeben Sie die Biopsie-Pistole. Lassen Sie den Assistenten öffnen Sie die Hülle und den Biopsie-Kern auf seinen eigenen beschriftete Exemplar Cup mit 10 % gepuffert Formalin einzahlen.
11. die Nadel Segmentierung
- Überprüfen Sie die Nadel Flugbahn Aufnahme und beobachten Sie die weißen Streifen schafft die Nadel durch Ultraschall gesehen. Vergleichen Sie das Streak auf den aufgezeichneten Ultraschall-Rahmen um die rote Nadel-Auto-Segmentierung-Linie, die als eine Überlagerung im Pop-up-Fenster angezeigt wird. Speichern Sie die Nadel Auto-Segmentierung, wenn es genau um die Standortdaten für diese Biopsie Kern dauerhaft zu speichern ist.
-
Wenn die Nadel Auto-Segmentierung nicht zutrifft, korrigieren Sie die Flugbahn manuell.
- Verwenden Sie die ein/aus, Blättern Sie durch die Nadel Aufnahme Sequenz, bis die Nadel Bildrahmen gefunden wird.
- Definieren Sie die Nadelspitze und die Flugbahn durch die Markierung der Punkte entspricht, zu Beginn und am Ende der Nadel-Streifen. Klicken Sie auf die Spitze des Streifens zu definieren die Nadelspitze und klicken auf der Unterseite des Streifens, die Nadel Flugbahn zu definieren.
- Diese Nadel Segmentierung zu speichern oder noch einmal nachjustieren.
Hinweis: Speichern speichert die Standortdaten für diese Biopsie-Kern dauerhaft und auf das 3D-Modell zu überlagern.
12. die restlichen Gewebe Extraktion
- Abschnitte 8−11 zu wiederholen, bis alle gewünschten Positionen Gewebe entnommen ist.
- Bestimmen Sie die Anzahl der Kerne von jeder MpMRI anerkannte ROI zu erhalten. Um sicherzustellen, dass jeder ROI gut Stichprobe ist, betrachten Sie Kerne zu erhalten, in festgelegten Intervallen (z.B. alle 3 mm) oder vom Zentrum und der Peripherie.
13. Schließen Sie die Biopsie-Sitzung
- Entsperren Sie den Stabilisator Arm. Entfernen Sie vorsichtig die TRUS-Sonde aus der Patient Rektum. Druck mit Gaze-Pads für 5 min um die Hämostase zu erleichtern.
Ergebnisse
Zwischen 2009 und 2015, 1.042 Männer erlebte MRI / US-Fusion Biopsie an der UCLA für entweder erhöhten PSA, abnorme digitale rektale Untersuchung oder zur Bestätigung von geringem Risiko Prostatakrebs bei Patienten unter Berücksichtigung aktive Überwachung. Probanden wurde MpMRI der Prostata mit einem 3-Tesla-Magneten vor der Biopsie unterzogen. ROIs wurden bewertet, auf eine 1−5 Likert-scoring-System basierend auf Verdacht auf Malignität, die vor der Gründung der PI-RADS an der UCLA entwickelt wurde. Ähnlich wie bei PI-RADS, basiert der UCLA-Score auf T2-gewichtete Bildgebung, DWI und DCE. Regionen benotet wie "1" normale T2-gewichtete Bildgebung, normal DCE und ADC am DWI von hatte > 1,2 x 10-3 mm2/s, während Regionen benotet wie "5" eine dunkle Knötchen mit mass Effekt auf T2-gewichtete Bildgebung, zutiefst abnorme DCE und ADC am DWI von hatte < 0,6 x 10 -3 mm2/s.
Nach MpMRI, die MRT-Aufnahmen wurden zu dem Fusion-Biopsie-System Konturierung Software in welcher ROI Konturierung wurde durchgeführt, und dann an das MRI / US Fusionsanlage Biopsie. Dieses System wurde zur gezielten Kerne von ROIs (falls vorhanden) zu erhalten. Alle Patienten wurden eine 12-Kern systematische Biopsie mithilfe einer Vorlage generiert durch die Fusion-System unabhängig davon, ob gezielte Biopsie durchgeführt wurde. Alle Sextanten wurden beprobt, während systematische Biopsie, einschließlich derjenigen, die ROIs enthalten. Das primäre Ergebnis war die Erkennung von klinisch signifikanten Prostatakrebs, definiert als Gleason-Score ≥7. Die Erkennung von klinisch signifikanten Prostatakrebs wurde zwischen den verschiedenen Fusion Biopsie Strategien bei Patienten mit mindestens 1 ROI von ≥ Grad 3 verglichen. Die Biopsie-Strategien im Vergleich wurden gezielte Biopsie, systematische Biopsie und die gleichzeitige Leistung der gezielten und systematischen Biopsie in der gleichen Sitzung, bekannt als die "Kombination Biopsie."
Abbildung 3 zeigt die Leistung der Kombination Biopsie im Vergleich zu gezielten Biopsie und systematische Biopsie. Bei allen Patienten hatte 825 Patienten mindestens ein ROI als Grad 3 oder höher eingestuft. Für maximalen ROI Grade 435 Patienten hatten eine Grad 3 Läsion, 301 hatte eine Läsion Grad 4 und 89 hatte eine 5. Klasse Läsion. Unter den 825 Patienten mit einem ROI ≥ Grad 3 hatte Kombination Biopsie die höchste Erkennungsrate für klinisch signifikanten Krebs. Während 289 Fälle von klinisch signifikanten Krankheit via Kombination Biopsie erkannt wurden, 229 Patienten mit klinisch signifikanten wurden durch gezielte Biopsie allein identifiziert und 199 wurden systematische Biopsie allein zugeordnet. Kombination-Biopsie identifiziert auch eine größere Anzahl von Fällen mit hohem Risiko (≥Gleason 8) Prostatakrebs 89 risikoreiche Fälle diagnostiziert mit Kombination Biopsie im Vergleich zu 74 über gezielte Biopsie allein (p < 0,001) und 51 mit systematische Biopsie allein (p < 0,001) . Dieser Gruppe wäre 15 Patienten mit hohem Risiko Krankheit sonst nicht diagnostizierten gewesen wenn nur gezielte Biopsie durchgeführt wurde.
Die Identifizierung von klinisch signifikanten Prostatakrebs wurde in direktem Zusammenhang mit ROI-Klasse. 80 % der Männer mit der Note, die 5 ROI hatte Gleason ≥7 Krankheit im Vergleich zu 24 % für Männer mit, Klasse 3 ROI. Kombination-Biopsie übertraf auch gezielte Biopsie und systematische Biopsie für alle Sorten von ROI (Abbildung 4).
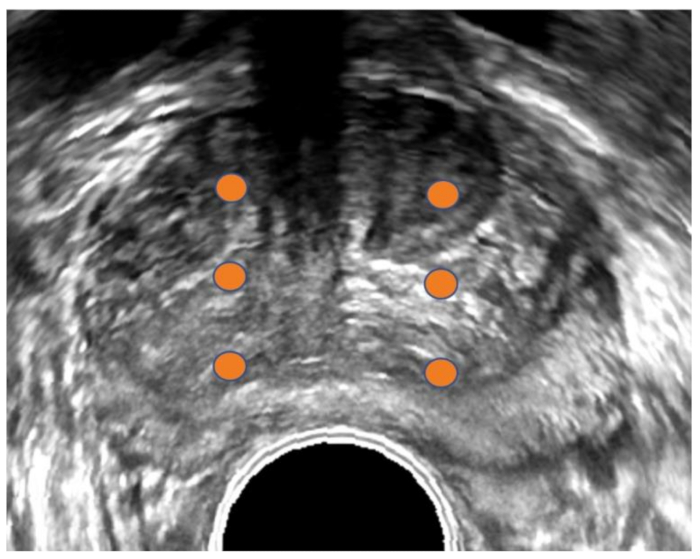
Abbildung 1 : Transrektalen Ultraschall der Prostata. Herkömmlichen transrektalen Ultraschall (TRUS) der Prostata in transversale Ausrichtung Bild. Orange Punkte markieren Sextant-Biopsie-Plan. TRUS-Methode ist in der Regel blind für Tumor Standort, da die meisten Tumoren nicht auf Ultraschall sichtbar sind. Bitte klicken Sie hier für eine größere Version dieser Figur.
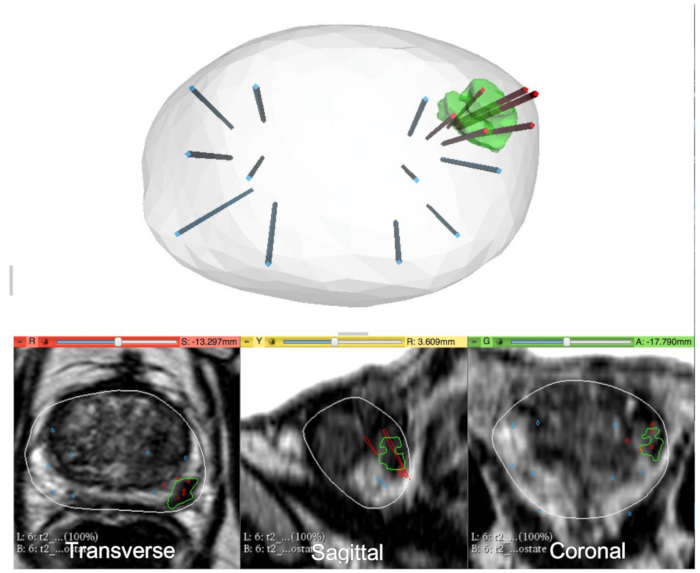
Abbildung 2 : 3D-Rekonstruktion von Prostata. 3D Rekonstruktion der Prostata (obere Abdeckung) und MRT mit sichtbaren Bereich des Interest (ROI) in transversale, sagittale und koronale Ansichten (untere Platten) gezeigt. Der ROI ist grün (oben) und grün (unten) konturiert. Positiv für Malignität Kerne werden in rot angezeigt. Andere Kerne blau dargestellt sind negativ, machen diese Patienten als möglichen Kandidat für Fokaltherapie. Bitte klicken Sie hier für eine größere Version dieser Figur.
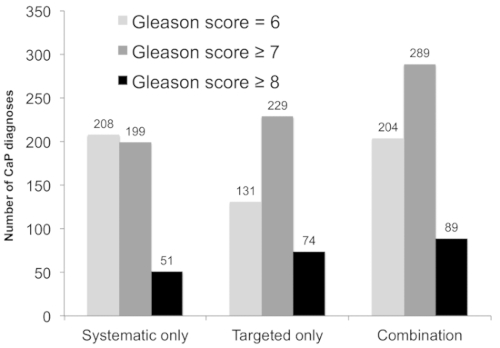
Abbildung 3 : Diagnostische Leistung systematische Biopsie, gezielte Biopsie, und kombiniert Ansatz bei Patienten, deren MpMRI mindestens ein ROI von Klasse offenbart, ≥3 (n = 825). Die Zahl der diagnostizierten Patienten mit Prostatakrebs (CaP; y-Achse) gegenüber der Biopsie-Strategie (x-Achse) wird angezeigt. Kombination von gezielt und systematischere Biopsien ergaben bei der Erkennung von 60 klinisch signifikanten Krebserkrankungen unerkannt durch entweder allein (hellgrau, p < 0,001 versus systematische und gezielte allein), und weitere 15 risikoreiche Fälle (schwarz, p < 0,001 im Vergleich systematischen und zielgerichteten Ansatz). Diese Zahl wird mit freundlicher Genehmigung von Filson Et Al.19angepasst. Bitte klicken Sie hier für eine größere Version dieser Figur.
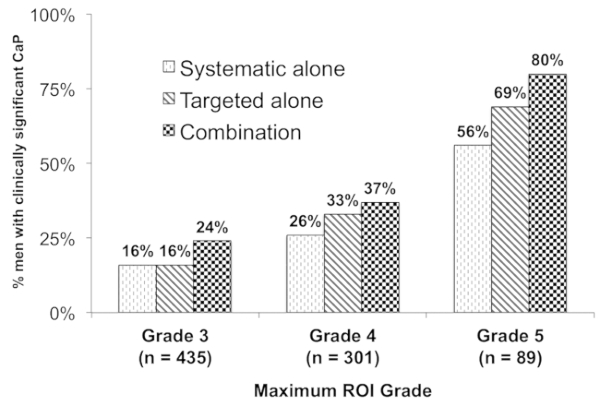
Abbildung 4 : Beziehung zwischen der ROI Grade und Vorhandensein von Krebs. Diese Abbildung zeigt den Anteil der Patienten mit ≥1 ROI im MRT (n = 825) mit der Diagnose einer klinisch signifikanten CaP (n = 289, 35 %) (y-Achse) stratifiziert nach ROI Notendurchschnitt (x-Achse). Kombination Biopsie (schwarze Balken aufgegebenen) besser als systematische Biopsie (dunkle Diagonalstäbe) und gezielte Biopsie (leichte schraffierten Balken) über alle Sorten in ROI (p < 0,001). Insgesamt 80 % der Patienten mit Note 5 ROI hatte klinisch signifikanten Mütze (gegenüber 24 % Grad 3 ROI, Chancenverhältnis 9,05, 95 % Konfidenzintervall 4,96 – 16.50 Uhr). Diese Zahl wird mit freundlicher Genehmigung von Filson Et Al.19angepasst. Bitte klicken Sie hier für eine größere Version dieser Figur.
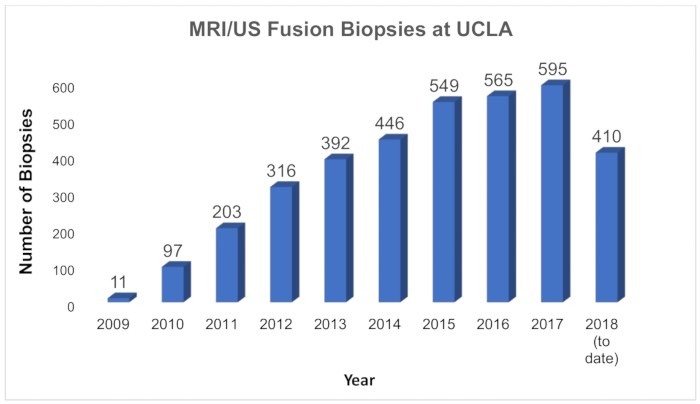
Abbildung 5 : Wachstum der MRT / US-Fusion Biopsien an der UCLA. Diagramm zeigt die Anzahl der MRI / US-Fusion Biopsien jährlich an der UCLA seit Beginn des Programms im Jahr 2009 durchgeführt. An der UCLA wird die neue Technologie für erstmalige Biopsie, für Wiederholung Biopsie und seriell für Männer in die aktive Überwachung verwendet. Bitte klicken Sie hier für eine größere Version dieser Figur.
| Artemis (Eigen, USA) | Position-codierte Gelenke am Roboterarm | In/Out und rotatorische Bewegung nur (fest mit mechanischen Arm) | Transrektalen | Roboterarm minimiert menschliches Versagen Schulung erforderlich, Software und manuelle Manipulation der TRUS Biopsie über mechanischen Arm zu lernen |
| BioJet (GeoScan Medical, USA) | Position-codierte Gelenke am Roboterarm | In/Out und rotatorische Bewegung nur | Transrektalen oder transperineal | TRUS-Sonde montiert, Winkel-sensing mechanischen Arm, der Informationen über Sondenposition Workstation exportiert. |
| BiopSee (Pi Medical, Griechenland) | Position-codierte Gelenke am Roboterarm | In/Out und rotatorische Bewegung nur (fest mit mechanischen Arm) | Transperineal | Biopsie-Konfiguration ähnlich Brachytherapie; Diagnostische Setup kann potenziell für Behandlung-Setup verwendet werden. TRUS Sonde Führer Transperineal Biopsie |
| Echtzeit-virtuelle Sonographie (Hitachi, Japan) | Elektromagnetisches Feld Generator für Co-Registrierung von MRI und USA Bilder | Von Hand frei beweglich | Transrektalen oder transperineal | Vor allem verwendet in Japan; wenig studiert an anderer Stelle |
| UroNav (Invivo, USA) | Elektromagnetisches Feld Generator für Co-Registrierung von MRI und USA Bilder | Von Hand frei beweglich | Transrektalen | Erste Office-basierte Fusion-Plattform am Markt Vertraute Freihand TRUS-Ansatz |
| Urostation (Koelis, Frankreich) | Image-basierte Tracking Software (US 3D-Volumen elastisch mit 3D MRT-Bild in Echtzeit verschmolzen) | Von Hand frei beweglich | Transrektalen | Am häufigsten verwendete Plattform in Europa Beruht rein auf TRUS 3D-Bild ohne externe Hardware Strahl-Tracking verfolgen. |
Tabelle 1: MRI / US Fusionsanlagen allgemein verwendet in den Vereinigten Staaten und international. Diese Tabelle wird mit freundlicher Genehmigung von Elkhoury Et Al.17angepasst.
Diskussion
Den Einsatz der MRT / US-Fusion, Prostata-Biopsie zu führen verspricht erhebliche Vorteile gegenüber traditionellen TRUS Leitlinien zur Diagnose und Überwachung von Prostata-Krebs. TRUS Biopsie ist einzigartig unter den Bild-geführte Biopsien in diesem Gewebe nicht von bestimmten Läsionen vorliegt, da die Mehrheit von Prostatatumoren auf Ultraschall18unsichtbar sind. Die MpMRI ermöglichte, Urologen und Radiologen zu visualisieren und Risiko-Schichten Prostate Läsionen, zur Triage Patienten in Richtung oder Weg von Biopsie. MRI / US-Fusion-Biopsie-Technologie erleichtert die Entnahme von MRI-sichtbare Läsionen mit großer Genauigkeit und Reproduzierbarkeit und steigert somit die Erkennung von klinisch signifikanten Krebs im Vergleich zu herkömmlichen TRUS Biopsie.
Der größte Wert der MRT / US-Fusion-Technologie liegt in seiner Fähigkeit, genau MRT erkannt ROIs TRUS Bilder für targeting projizieren. Die genaue Überlagerung von MRI und TRUS Bilder ist daher unerlässlich. Mehrere kritische Schritte durchgeführt während der MRT / US-Fusion Biopsie – geben Sie entweder automatisch oder mit Kliniker – erhöhen Sie die Genauigkeit der einzelnen Biopsie. Zuallererst ist Bewegungsausgleich, initiiert durch den Arzt. Bewegungen des Patienten, auch wenn leichte, kann während ein sedierter Biopsie unvermeidbar ist und die Überlagerung von MRT-Daten auf TRUS Bilder. Das Ergebnis ist eine "gezielte Biopsie", die ihr Ziel verfehlt. Bewegungsausgleich bringt MRI und TRUS Bilder wieder ins Registrierung miteinander. Es ist zwingend notwendig zur Durchführung Bewegungsausgleich während der MRT / US-Fusion Biopsie um mangelnde Bewegung zu bestätigen und zu häufig zu beurteilen, ob MRT und TRUS Bilder genau bleiben überlagert.
Entschädigung für andere Arten von Prostata Verzerrung erfolgt auch während der MRT / US-Fusion Biopsie. Starre Registrierung, auch durch den Arzt durchgeführt korrigiert für Prostata Ausrichtung Unterschiede anhand der Patientenlagerung. Diese Diskrepanzen auftreten, weil die MpMRI erworben wird, während der Patient in Rückenlage, während der 3D Ultraschall erworben wird, während der Patient in der seitlichen Dekubitus-Position. Sobald rigide Registrierung abgeschlossen ist, erfolgt die elastischen Registrierung automatisch durch das Softwaresystem. Elastischen Registrierung gleicht Komprimierung der Prostata von der TRUS-Sonde. Diese fortschrittlichen Software-vermittelten Funktionen der MRT / US-Fusion ermöglichen die genaue Probenahme des ROIs, wodurch Krebserkennung.
Während gezielte Biopsie muss darauf geachtet werden, ordnungsgemäße Probenahme von einem ROI. Biopsie des ROIs mit das höchste Maß an Misstrauen (definiert durch PI-RADs v2) sollte zuerst, gefolgt von ROIs mit niedrigerem Schutzniveau Verdacht, und schließlich die systematische Sextant-Biopsie durchgeführt werden. Diese Empfehlung basiert auf der Idee, die Verfolgung und Bildqualität mit jeder Biopsie durch Drüse Bewegung, Prostata Ödeme oder Hämatome Entwicklung verringern kann. Genau gezielte Biopsie ist auf minimale anatomische Diskrepanz zwischen Prostata MpMRI und TRUS angewiesen.
Bei der Probenahme ROIs, sollten Ärzte eine Biopsie Strategie einhalten, die die Probenahme von verdächtiges Gewebe bei gleichzeitiger Minimierung der Biopsie Zeit und Patienten maximiert. Eine solche Strategie beinhaltet alle Kerne aus der Mitte des ROI zu erhalten. Diese Methode ermöglicht theoretisch Gewebe innerhalb einer ROI abgetastet werden, selbst wenn Registrierung von MRI und TRUS etwas schief ist. Eine andere Strategie ist zum Beispiel das Zentrum des ROI sowie Regionen in der Peripherie, die eine andere Note von Krebs beherbergen kann. Größere ROIs erfordern eine größere Anzahl von Kernen entsprechende Probenahme sicherzustellen. An der UCLA ist die allgemeine Richtlinie 1 Kern des Gewebes alle 3 mm der längste Achse zu erhalten. Alle Biopsien gegen einen ROI gelten als gezielte Biopsien.
In den letzten Jahren hat eine Anstrengungen unternommen, die Prostatakrebs-screening-Verfahren zur Verringerung von Überdiagnose und Überbehandlung ändern. Die Bedeutung der diagnostischen Methoden, die eine hohe Ausbeute für klinisch signifikanten Krankheit tragen hat zugenommen. Wegen der Genauigkeit des MRI-US-Fusion für Biopsie Führung haben Kliniker größere Umsetzung dieser Technologie11,15,16gesucht. An der UCLA wurden mehr als 3.500 Fusion Biopsien seit Beginn des Programms im Jahr 2009 ein Erlebnis unter den landesweit größten (Abbildung 5) durchgeführt. Gab es weitere Wachstum des Programms als der Wert der MRT / US-Fusion wird zunehmend erkannt und neue Anwendungen entwickelt. Die Fähigkeit dieser Technologie, Brennpunkte des Krebses resample aufgefordert die Einrichtung eine aktive Überwachungsprogramm basiert vollständig auf MRI / US-Fusion Biopsie. Seit 2009 haben mehr als 750 Männern mit niedrigem Risiko Prostatakrebs eingeschrieben. Jeder Patient erfährt MRI / US-Fusion Biopsie 1−2 Turnus um resample, beide ursprünglichen Brennpunkte des Krebses und systematisch, andere Teile der Prostata. Patienten mit keine pathologischen Progression auf aktive Überwachung bleiben und vermeiden Sie radikale Behandlung (und die möglichen nachteiligen Auswirkungen solcher Behandlungen). Die Diagnose und Überwachung von Patienten mit MRI / US-Fusion-Technologie führt zu verbesserten Erkennungsraten von behandlungsbedürftigen Patienten.
Während der ersten Biopsie mittels MRI / US-Schmelzverfahren, systematische Probenahme ist zusammen mit gezielten Probenahme der sichtbare Läsionen erreicht. In dieser Kombination Biopsie, werden beide Biopsie-Methoden durchgeführt, mit dem MRT / US-Fusion-System. Ortsbild des jeder Biopsie Ader wird sowohl innerhalb als auch außerhalb von MRI-sichtbare Läsionen erfasst. Die Kombination Biopsie über das MRI / US-Fusion-System ermöglicht die Erkennung von mehr klinisch signifikanten Prostatakrebs als entweder Methode allein19. MRI bleibt unklar, warum einige Hautveränderungen durch unentdeckt sind. Einige Morphologien von Prostata-Krebs, wie der aggressive Cribiform Vielfalt, unterscheiden sich nicht ohne weiteres aus den umliegenden normalen Gewebe auf MRI-20. Unentdeckt Krebs Herde später entdeckte am ganzen Berg Pathologie oft sind klein und Läsionen weniger als 0,5 cc sind häufig auf MRI21unsichtbar. Trotz seiner geringen Lautstärke möglicherweise diese Läsionen relativ große Flächen, so dass sie eher über systematische Biopsie als gezielte Biopsie erkannt werden. Systematische Biopsie über das MRI / US Fusionsanlage kann auch günstiger als konventionelle TRUS systematische Biopsie, da die Software in der Lage ist, Biopsie Standorte vorzuschlagen, die dazu beitragen, eine sogar Sampling der gesamten Prostata. Dies ermöglicht die Abbildung von anatomischen Standorten traditionell schwierig, Biopsie, wie z. B. die vorderen Prostata und ermöglicht es ihnen, systematische Biopsie aufgenommen werden.
Neben der Vermittlung von Diagnose, MRI / US-Fusion-Technologie hat das Potenzial für den Einsatz in der Behandlung von Prostata-Krebs. Mit Fusion-Systeme, Läsionen des Krebses genau abgebildet werden und können dann speziell für Behandlung ausgerichtet sein. Bekannt als "fokale Therapien", sind diese Arten von selektiven Behandlung derzeit niedrigen und mittleren Risiko Krankheit als Alternativen zur radikalen Therapie behandelt werden. Vor kurzem, eine Phase ich klinische Prüfung auf fokale Laser-Ablation der Prostata-Krebs erfolgte mittels MRI / US-Fusion-Technologie zu erleichtern, genaue Ausrichtung der einzelnen Intermediate-Risk Tumor22. Nach der Behandlung Patienten wurden mit MpMRI überwacht und hatte wiederholt MRI / US-Fusion gezielte Biopsie der behandelten Läsionen, für hartnäckige Krebs zu bewerten. Bewertung des Erfolgs der fokale Therapien würde ohne die Fähigkeit, genau bestimmte Orten resample schwierig sein, als durch tracking-Software aktiviert.
MRI / US-Fusion Biopsie hat auch Nachteile. Vor allem die Kosten für die Umsetzung dieses Systems derzeit relegiert es in erster Linie zu akademischen Zentren und großen Gemeinschaftspraxen. Ein MRI / US Fusionsanlage kostet aufwärts von $150.000 zu kaufen. Aufwendungen sind jedoch nicht beschränkt auf dem tatsächlichen Gerät. Um die Technologie vollständig zu nutzen, müssen die Patienten Zugang zu multiparametric Prostata MRT und speziell ausgebildeten Uro-Radiologen haben. Community-basierte Verfahren — wo die Mehrheit der Patienten in den Vereinigten Staaten behandelt werden, werden wahrscheinlich nicht in der Lage, Fusion-Technologie durch die laufenden Kosten zu implementieren. Eine andere Impedanz zur Annahme dieser Technologie ist der Zeitaufwand für eine Fusion gezielte Biopsie durchführen. Mit Hilfe eines ausgebildeten Assistenten erfordert jede Biopsie ca. 15 Minuten, nicht einschließlich den Zeitaufwand zum Hochladen und MRT-Daten zu überprüfen. Zwei bis drei konventionelle TRUS Biopsien können während des gleichen Zeitraums abgeschlossen werden, die einige Urologen als einen finanziellen Anreiz dienen kann. In bisherigen Studien wird die neue Technologie angenommen, durch die Steigerung der Effizienz der Krebsdiagnose kostengünstig sein.
Männer mit Prostatakrebs diagnostiziert weiterhin overtreated werden. MRI / US-Fusion-Biopsie-Technologie hat das Potenzial, das Profil der Männer mit dieser Krankheit diagnostiziert dramatisch verändern. Mit weniger Erkennung der unbedeutende Krankheit und einen höheren Ertrag von klinisch signifikanten Tumoren können wir bald vor allem jene diagnostizieren, die Überwachung und Behandlung profitieren würden.
Offenlegungen
Dr. Marks ist Mitbegründer von Avenda Health, Inc.
Danksagungen
Die Autoren möchten Rajesh Venkataraman (Eigen, Grass Valley, CA) für seine technische Unterstützung bei diesem Projekt zu bestätigen.
Materialien
| Name | Company | Catalog Number | Comments |
| Artemis Fusion Biopsy Machine | Eigen | ||
| Disposable biopsy gun | Bard | MC 1825 | Disposable Core Bx Instrument (penetration depth 22 mm, length of sample notch 1.8 cm, guage & needle length 18 G x 25 cm) |
| Ertapenem (Invanz) | 1 gm IM x 1 (one hour prior to biopsy) | ||
| High Level Disinfectant | Nanosonics | Trophon ER | |
| Lidocaine 1% | 15-20 mL (10 mg/mL) | ||
| Lidocaine needle | Remington Medical | Ref CNM-2210(1) | Chiba Needle Marked; 22 G (0.7 mm) x 25.4 cm |
| Needle Guide | Civco | Sterile Endocavity Needle Guide (with 2.6 cm x 30 cm and 3.5 cm x 20 cm latex covers) | |
| Reuseable biopsy gun | Bard | MN 1825 | Magnum 18 G x 25 cm Needle |
| Ultrasound machine | Hitachi Aloka Noblus | C41V probe (End-Fire Transducer) | |
| Water Soluble Lubricant | McKesson |
Referenzen
- Key Statistics for Prostate Cancer. , www.Cancer.org (2018).
- Shiv, B. Y., et al. History of Prostate Biopsy. Urology News. 22 (2), 5-7 (2018).
- Hodge, K. K., McNeal, J. E., Stamey, T. A. Ultrasound Guided Transrectal Core Biopsies of the Palpably Abnormal Prostate. The Journal of Urology. 142 (1), 66-70 (1989).
- Noguchi, M., Stamey, T. A., McNeal, J. E., Yemoto, C. M. Relationship Between Systematic Biopsies and Histological Features of 222 Radical Prostatectomy Specimens: Lack of Prediction of Tumor Significance for Men With Nonpalpable Prostate Cancer. The Journal of Urology. 166 (1), 104-110 (2001).
- Djavan, B., et al. Prospective evaluation of prostate cancer detected on biopsies 1,2,3 and 4: when should we stop? The Journal of Urology. 166 (5), 1679-1683 (2001).
- Hricak, H., et al. Anatomy and pathology of the male pelvis by magnetic resonance imaging. American Journal of Roentgenology. 141 (6), 1101-1110 (1983).
- Puech, P., Sufana Iancu, A., Renard, B., Villers, A., Lemaitre, L. Detecting prostate cancer with MRI — why and how. Diagnostic and Interventional Imaging. 93 (4), 268-278 (2012).
- Norberg, M., et al. The sextant protocol for ultrasound-guided core biopsies of the prostate underestimates the presence of cancer. Urology. 50 (4), 562-566 (1997).
- Schoots, I. G., et al. Magnetic Resonance Imaging–targeted Biopsy May Enhance the Diagnostic Accuracy of Significant Prostate Cancer Detection Compared to Standard Transrectal Ultrasound-guided Biopsy: A Systematic Review and Meta-analysis. European Urology. 68 (3), 438-450 (2015).
- Moldovan, P. C., et al. What Is the Negative Predictive Value of Multiparametric Magnetic Resonance Imaging in Excluding Prostate Cancer at Biopsy? A Systematic Review and Meta-analysis from the European Association of Urology Prostate Cancer Guidelines Panel. European Urology. 72 (2), 250-266 (2017).
- Ahmed, H. U., et al. Diagnostic accuracy of multi-parametric MRI and TRUS biopsy in prostate cancer (PROMIS): a paired validating confirmatory study. The Lancet. 389 (10071), 815-822 (2017).
- Barentsz, J. O., et al. ESUR prostate MR guidelines 2012. European Radiology. 22 (4), 746-757 (2012).
- Natarajan, S., et al. Clinical application of a 3D ultrasound-guided prostate biopsy system. Urologic Oncology. 29 (3), 334-342 (2011).
- Marks, L., Young, S., Natarajan, S. MRI-ultrasound fusion for guidance of targeted prostate biopsy. Current Opinion in Urology. 23 (1), 43-50 (2013).
- Siddiqui, M. M., et al. Comparison of MR/Ultrasound Fusion–Guided Biopsy With Ultrasound-Guided Biopsy for the Diagnosis of Prostate Cancer. The Journal of the American Medical Association. 313 (4), 390-397 (2015).
- Kasivisvanathan, V., et al. MRI-Targeted or Standard Biopsy for Prostate-Cancer Diagnosis (PRECISION study). New England Journal of Medicine. 378, 1767-1777 (2018).
- Elkhoury, F. F., Simopoulos, D. N., Marks, L. S. MR-guided biopsy and focal therapy: new options for prostate cancer management. Current Opinion in Urology. 28 (2), 93-101 (2018).
- Raja, J., Ramachandran, N., Munneke, G., Patel, U. Current status of transrectal ultrasound-guided prostate biopsy in the diagnosis of prostate cancer. Clinical Radiology. 61 (2), 142-153 (2006).
- Filson, C. P., et al. Prostate cancer detection with magnetic resonance-ultrasound fusion biopsy: The role of systematic and targeted biopsies. Cancer. 122 (6), 884-892 (2016).
- Truong, M., et al. A Comprehensive Analysis of Cribriform Morphology on Magnetic Resonance Imaging/Ultrasound Fusion Biopsy Correlated with Radical Prostatectomy Specimens. The Journal of Urology. 199 (1), 106-113 (2018).
- Le, J. D., et al. Magnetic Resonance Imaging-Ultrasound Fusion Biopsy for Prediction of Final Prostate Pathology. The Journal of Urology. 192 (5), 1367-1373 (2014).
- Natarajan, S., et al. Focal Laser Ablation of Prostate Cancer: Feasibility of Magnetic Resonance Imaging-Ultrasound Fusion for Guidance. The Journal of Urology. 198 (4), 839-847 (2017).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenWeitere Artikel entdecken
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten