1. Vorbereitung auf Prüfung
- Waschen Sie vor der Untersuchung des Patienten Hände gründlich mit Seife und Wasser oder reinigen Sie sie mit antibakteriell zu waschen.
- Dem Patienten erklären Sie, dass du gehst, um eine Untersuchung der Lunge durchführen.
2. Positionierung des Patienten
- Stellen Sie sicher, dass der Patient unbekleidet bis auf die Taille (Weibchen halten auf Unterwäsche und setzen jedes Hemithorax eine zu einem Zeitpunkt) ist.
- Positionieren Sie der Patient auf dem Untersuchungstisch in einem 30 bis 45-Grad-Winkel und nähern Sie sich der Patient von der rechten Seite. Der hintere der Lunge untersuchen erfordert, dass der Patient nach vorne lehnen oder sitzt auf dem Rand des Bettes.
3. Allgemeine Beobachtung
- Müssen Sie zunächst einen allgemeinen Blick auf die Patienten. Zu diesem Zeitpunkt sollte bereits Vitalfunktionen des Patienten gewonnen worden sein. Besonderes Augenmerk auf der Patient respiratory Rate und Sauerstoffsättigung.
- Beachten Sie die Zeichen der offensichtliche Atemnot. Dazu gehören:
- Schnelle Atemfrequenz (normale Atemfrequenz wird um 14-20 Atemzüge pro Minute)
- Zyanose (blau oder lila Färbung der Haut oder Schleimhaut)
- Ungewöhnliche Getue um Lufteintritt zu maximieren (Patient kann lehnen nach vorne ausgestreckten Armen [Stativ Position])
- Atmen mit Zubehör Muskeln (ungleichseitiges, sternocleidomastoideus und Trapezius Muskeln) zusätzlich das Zwerchfell
- Innere Bewegung der Intercostal Muskeln (Intercostalneuralgie Einziehungen)
- Hinweis: Wenn der Patient Husten ist. Wenn der Patient Sputum produziert, kann dies auch einen wichtigen diagnostischen Hinweis bereitstellen, gibt es eine zugrunde liegende Infektion der Atemwege.
- Hinweis: Wenn der Patient Stimme heiser klingt, wenn Sie sprechen. Eine heisere Stimme kann ein Zeichen einer Entzündung der oberen Atemwege, Infektion oder Bösartigkeit sein.
- Hinweis: Wenn Keuchen vorhanden ist.
- Beobachten Sie für andere spezifische abnorme Atemmuster genau.
4. periphere Prüfung
- Hand-Prüfung
- Bitten Sie den Patienten, die Arme ausstrecken und die Handgelenken zu verlängern. Bewertung für flapping Tremor (Asterixis), manchmal durch Kohlendioxidretention verursacht). Beachten Sie, dass Patienten auch Erschütterungen zeigen können, wenn sie gerade bronchienerweiternde Therapie erhalten haben.
- Hinweis: Wenn Nikotin Flecken auf den Nägeln vorhanden ist.
- Bitten Sie den Patienten, beide Vorschaubilder nebeneinander zu setzen. Hinweis: Wenn eine Raute auf der Innenseite gebildet wird. Wenn clubbing (eine Abnahme der Winkel zwischen Nagel und Nagelbett) ist vorhanden, das passiert nicht. Dies kann ein Zeichen der Lungenfibrose, Mukoviszidose oder bronchogenes Karzinom sein.
- Untersuchen Sie die Haut für Erythema Nodosum (rote, schmerzhafte, zart Klumpen oder Knötchen Sarkoidose zugeordnet).
- Ertasten Sie den radialen Puls am Handgelenk. Ein Begrenzungsrahmen oder ungewöhnlich starker Impuls kann ein Zeichen für CO2-Speicherung.
- Kopf-Prüfung
- Überprüfen Sie für eine Gesichtsbehandlung, Spülung, einen möglichen Hinweis auf Kohlendioxidretention.
- Überprüfen Sie die Nase für Nasenpolypen oder Nachweis von Nasenbluten. Lassen Sie den Patienten neigen Kopf nach oben und schauen Sie in jedes Nasenloch, mit einer Taschenlampe.
- Bitten Sie den Patienten, offenem Mund und die Zunge rausstrecken. Die Farbe der Zunge sollte rosa/rot. Wenn es eine bläuliche Verfärbung ist, bedeutet dies zentrale Zyanose.
- Überprüfen Sie die Kehle für Pharyngitis oder Tonsillen Entzündung. Lassen Sie den Patienten mit den Worten: "Ahhhhh" phonate. Mit einer Taschenlampe, schauen Sie auf der Rückseite der Patient Kehle. Eine Zunge Depressor können Sie um einen guten Blick auf die Rückseite des Mundes zu bekommen.
- Beobachten des Patienten Gesicht für die Zeichen der Horner Syndrom (Trias Miosis (verengte Pupille) und Ptosis Hemispasmus Anhidrose (verminderte Schwitzen auf dieser Seite des Gesichtes). Horner Syndrom kann durch Plexus brachialis-Komprimierung von ein Pancoast (apikalen) Lungentumor verursacht werden.
- Bewertung für Lymphadenopathie
- Ertasten der zervikalen Lymphknoten mit beiden Händen, eine auf jeder Seite das Gesicht des Patienten.
- Die preauricular Drüsen ab und arbeiten dann nach unten, mit den Enden der Finger Abtasten: Jugulodigastric, mandibulären, submentalen, vorderen Hals-, Supraclavicular, hinteren Halswirbelsäule, posterior auricular, okzipitale-Lymphknoten.
- Bewertung für axilläre Lymphadenopathie durch den Arm des Patienten in der Nähe der Ellbogen mit einer Hand halten und Abtasten in der Achselhöhle mit der anderen Hand.
(5) Brust-Inspektion
- Überprüfen Sie die Brustwand für Narben, die Beweise für eine vorherige Thorakotomie wäre.
- Inspizieren Sie die Form der Brust zu und suchen Sie sichtbare Brust Missbildungen. Der Anterioposterior Durchmesser der Brust ist normalerweise kleiner als die seitlichen Durchmesser (Abbildung 1).
- Eine "Barrel" Brust (Abbildung 2) ist eine pralle Brust mit ein ungewöhnlicher Anstieg Anteroposterior Durchmesser und verringerte Bewegung in der Atmung, bei COPD und Emphysem beobachtet.
- Achten Sie auch auf Pectus Excavatum (Abbildung 3) (versunkene oder eingestürzt in Brust, in der Regel angeborene) versus Pectus Carinatum (Abbildung 4) (eine abstehende oder "Taube" Brust, wiederum in der Regel angeborene).
- Hinweis: Wenn Kyphoskoliose (Abbildung 5), ein hin- und seitliche Verkrümmung der Wirbelsäule die Atmung beeinträchtigen können vorhanden ist.
- Hinweis: Wenn die Brust Bewegungen mit gleicher Ausbau der beiden Hemithoraces symmetrisch sind.

Abbildung 1: Thorax ein normaler Erwachsener. Einen Querschnitt des Brustkorbes (links); ein Torso (rechts). Anteroposterior Brust Durchmesser ist kleiner als seitliche Durchmesser.

Abbildung 2: Fass Brust. Einen Querschnitt des Brustkorbs (links); ein Torso (rechts) mit Anzeichen von Fass Brust (erhöhte Anteroposterior Durchmesser)

Abbildung 3. Pectus Excavatum (Trichterbrust). Ein Querschnitt des Brustkorbs (links); ein Torso (rechts) mit Anzeichen von Pectus Excavatum (Depression des unteren Bereichs des Brustbeins)

Abbildung 4. Pectus Carinatum (Taube Brust). Ein Querschnitt des Brustkorbs (links); ein Torso (rechts) mit Anzeichen von Pectus Carinatum (erhöhte Anteroposterior Brust Durchmesser, vorangegangene Vertriebenen Brustbein und Depression der kostalen Knorpel)
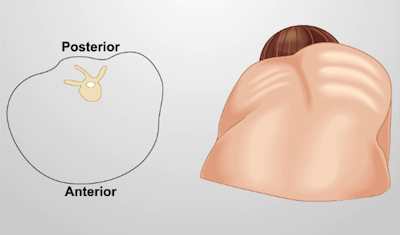
Abbildung 5. Thorakalen Kyphoskoliose. Ein Querschnitt des Brustkorbs (links); ein Torso (rechts) mit Anzeichen einer Kyphoskoliose (abnorme Krümmungen der Wirbelsäule und Wirbelkörper Rotation).
6. palpation
- Ertasten der Luftröhre
- Stellen Sie sich vor dem Patienten.
- Legen Sie den rechten Zeigefinger in der sternalen Kerbe.
- Ertasten Sie die seitlichen Rändern der Luftröhre zu bestimmen, ob es in Normal (Mittellinie) Position befindet. Eine abgewichene Luftröhre kann Lunge Pathologie entweder entfernt oder in Richtung der Seite der Abweichung angeben. Die Luftröhre wird abgewichen werden, Weg von der Seite ein Erguss oder Lunge Masse und auf die Seite der ein Pneumothorax zusammengebrochen, Lungen- oder Atelektase.
- Ertasten der Brustwand.
- Verwenden Sie die Handfläche der rechten oder linken Hand für jede offensichtliche Punkt Zärtlichkeit, Messen, beurteilen oder Rippe Missbildungen.
- Palpieren Sie auf 4-5 Ebenen der Brust vorn und nach hinten. Unterschiede zwischen rechts und Links können abnorme zugrunde liegende Lungengewebe angeben.
- Beachten Sie die Hinweise auf subkutanes Emphysem, welche fühlt sich an wie eine crackly Taktilität unter die Haut. Dies wird beobachtet, wenn Luft in das subkutane Gewebe bekommt, und Lunge Zusammenbruch sekundären Trauma oder einem geplatzten bronchiale Rohr zugeordnet ist.
- Bewerten Sie Brust Erweiterung
- Legen Sie Ihre Hände mit den Daumen berühren, in der Mittellinie und Strecken Ihre Finger zu Kontakt mit den Seitenkanten der Brust anterior, knapp unterhalb der Ebene der Brustwarzen.
- Lassen Sie den Patienten einen tiefen Atemzug nehmen. Der Daumen sollte trennen, indem etwa 5 cm oder mehr in normale Brust Erweiterung (diese Technik kann auch nach hinten genutzt werden).
- Taktile vocal Fremitus zu beurteilen. In der Regel taktile vocal Fremitus über Bereiche der Konsolidierung erhöht und verringert wird über Pleuraerguss bei Lungenkrebs Zusammenbruch.
- Legen Sie Ihre Hände auf den unteren vorderen Teil der Brust mit den Hypothenar (ulnar) Seiten jeder Berührung der Brust auf dem gleichen Niveau auf der rechten und linken Hand.
- Bitten Sie den Patienten zu sagen, "99" oder "1-2-1". Die Vibration gefühlt gegen Ihre Hand sollte das gleiche in jeder Hand.



















