Method Article
標的筋再神経支配:切断後の痛みにおける無作為化比較試験の外科的プロトコル
要約
このプロトコルは、標的筋再神経支配 (TMR) を使用した切断後の痛みの治療のための外科的手順を概説しています。TMR は、他の 2 つの外科的技術、特に再生末梢神経インターフェース (RPNI) と神経腫切除と比較され、その後、国際的な無作為化比較試験のコンテキストの下で筋肉内に即時埋設されます。
要約
過去10年間で、義肢の分野は、特に義肢の機能を強化するための外科的技術の開発において、大きな進歩を遂げてきました。特に、新しい外科的介入は、切断された個人がそのような処置を受けた後に神経障害性疼痛の緩和を報告しているため、追加の肯定的な結果をもたらしました。その後、切断後の痛みの治療において外科的技術が目立つようになり、そのような外科的進歩の 1 つである標的筋再神経支配 (TMR) が含まれます。TMRは、切断された神経を神経伝達の一種として、近くの筋肉内の「標的」運動神経とそれに伴う運動終末板に再ルーティングする外科的アプローチを伴います。この技術はもともと、増幅筋電図(EMG)信号のための新しい筋電サイトを作成し、補綴の直感的な制御を強化することを目的としていました。その後の研究により、TMRは痛みを伴う神経腫瘍の形成を防ぐだけでなく、切断後の神経障害性疼痛(残存痛や幻肢痛など)を軽減することもできることが示されました。実際、複数の研究で、TMRが切断後の痛みを軽減し、義肢の機能転帰を改善する効果があることが実証されています。ただし、この手順の技術的なバリエーションは、世界中のクリニックで採用されているため、特定されています。この記事の目的は、7か国の9つのクリニックを含む国際的なランダム化比較試験(ClinicalTrials.gov、NCT05009394)の基盤となるTMR手順の詳細なステップバイステップの説明を提供することです。この試験では、切断後の痛みを管理するための TMR と他の 2 つの外科的技術が評価されます。
概要
大四肢切断後の慢性神経障害性切断後の痛みは、残念ながらよくあることです。この問題は複雑で多面的な課題であり、四肢の喪失に苦しむ個人の生活の質に大きな影響を与えています。切断後の痛みには、残存肢の痛み(RLP)として知られる残りの四肢に知覚される痛み、または幻肢痛(PLP)と呼ばれる不在肢に経験する痛みのいずれかに分類される、幅広い不快感が含まれます1。RLPの起源は多様で、炎症、感染症、神経腫、異所性骨化、滑液包、複合性局所疼痛症候群、筋肉や骨の異常など、さまざまな要因から生じます2。一方、PLPの正確な根源は部分的にしか解明されておらず、その神経新生には末梢神経系と中枢神経系の影響3,4の間の複雑な相互作用が関与していると考えられています。
末梢神経損傷の場合、神経は通常、標的臓器との接続を再確立することを目的として、再生のプロセスを開始します5。しかし、標的臓器が失われる切断の文脈では、軸索が周囲の瘢痕組織に異常に発芽し、神経腫として知られるものを引き起こすという非定型の現象が発生します。神経腫内の損傷した侵害受容線維は、活性化閾値の低下を示し、外部刺激がない場合でも活動電位を伝達する原因となる6。さらに、神経腫瘍は炎症性サイトカインを放出し、これは体性感覚皮質内の疼痛シグナルの処理における修飾に関連しています。これにより、中枢神経系内で好ましくない調整が生じ、疼痛反応が永続化および激化する可能性があります7,8。末梢神経系と中枢神経系の間には複雑で双方向の相互作用が存在し、慢性疼痛の発症に極めて重要な役割を果たしています。例えば、持続的な末梢神経障害を持つ人は、慢性疼痛の病歴がない人とは対照的に、中枢性感作を受けることがあり、新しい感覚入力の処理が変化することがあります9。神経腫瘍は、RLPとPLPの両方のさまざまな原因の中で寄与者として浮上します。したがって、効果的な疼痛性神経腫管理に注意を向けることは、切断後の神経障害性疼痛の発生と有病率を減らすための極めて重要な手段となります。
歴史的に、神経腫誘発性疼痛の管理は困難な試みでした。従来の治療法には、さまざまな薬物療法、理学療法、外科的介入が含まれ、それぞれに独自の制限とさまざまな結果がありました。これらの従来の方法は、ある程度は有用ではあるが、切断後の痛みから常に一貫した緩和をもたらしているわけではない10,11。今日、外科的介入は最も一般的な治療戦略の1つです。これらの外科的アプローチは、一般に非再建的または再建的として分類できます。非再建的アプローチは、切断された神経が生理学的に適切な標的との接続を再確立する意図なしに、神経腫の切除を伴うことが多かった12。対照的に、再建的介入は、神経腫除去後の神経の「健康」で自然な再生を促進するように特別に設計されており、再生する軸索成長円錐を受け取ることができる末端神経受容体を提供することを目標としています13。
さまざまな非再建技術には、近くの組織への神経移植、神経キャッピング、近位圧の適用、または遠位神経末端の制御された熱手順などの手順が含まれます12,14。これらの中で、最も利用される治療法の1つは、神経腫を切除し、それを筋肉、骨、または静脈などの隣接組織に移置することを伴う15。ただし、新たに切断された末梢神経が軸索の発芽と伸長を受けることを示す神経生理学の原理を考慮することが不可欠です。このプロセスは、再生する軸索が再神経支配のための適切な標的を欠いているため、痛みを伴う神経腫の再発につながる可能性があります16。この技術の結果は多様であり、痛みの緩和を経験しない患者もいれば、段階的または完全な痛みの緩和を報告している患者もいます。逆に、患者が最初に手術後の痛みの緩和を経験しますが、その後、時間の経過とともに再び神経障害性疼痛を発症するケースがあります15,17。それにもかかわらず、この技術が疼痛緩和に限定的な成功を示しているにもかかわらず、筋肉組織への移植を伴う神経腫転位は、切断ケアで広く実践され続けています。これは伝統的に、かなりの程度まで、痛みを伴う末期神経腫の外科的治療の「ゴールドスタンダード」と見なされてきました10,12。
それにもかかわらず、疼痛管理の状況は絶えず進化しており、神経腫除去後の神経終末の治療を最適化するための積極的な戦略にますます注目が集まっています。主な目的は、神経終末にとって好ましい環境を作り出すことであり、ニューロン再生のより自然で満足のいくプロセスを促進することである12。そのようなアプローチの1つが、Targeted Muscle Reinnervation(TMR)です。TMR手順は、2000年代初頭に米国シカゴのTodd Kuiken博士とGregory Dumanian博士によって開発されました。TMRは、正式な神経伝達手順を通じて神経を「標的」の運動神経およびそれに伴う運動端板に供給する近くの筋肉18への再ルーティングを含む外科的技術である。この技術の開発の背後にある主な目的は、義肢19,20,21,22の直感的な制御を強化することであった。二次的で注目すべき利点として、TMRを受けた患者は痛みの改善を報告しました23。TMRの施術は、世界中の数多くのクリニックで採用されており、切断治療の分野における標準的な実践の1つとなっています。しかし、TMRプロトコル間の格差が報告されています24。したがって、この記事では、世界中でこの手術に最も活発な外科医の一部を含む、この技術の統一されたコンセンサスを提示しました。
ここでは、ランダム化比較試験 (RCT) で使用される TMR 手順の完全な段階的なプロトコルを提供します (ClinicalTrials.gov NCT05009394)。国際RCTの主な目的は、TMRと再生末梢神経インターフェース(RPNI)25,26,27という2つの広く採用されている再建技術を用いて、切断後の痛みを治療することの有効性を、一般的に実践されている標準的な外科的治療と比較して評価することである28.この方法論論文の主な目的は、国際RCTのためのTMRの標準化されたプロトコルを提示し、それを切断患者のケアに組み込むことに関心のあるすべての人がアクセスできるようにすることです。
プロトコル
RCTは、2021年6月30日にスウェーデンの倫理審査機関であるEtikprövningsmyndighetenによって、申請番号2021-0234628で承認されました。RCTの詳細については、プロトコル28に概説されています。イタリアのエミリア・ロマーニャ州の倫理委員会は、手術への被験者の参加を承認しました。参加者から書面による同意が得られました。
注:注意すべき重要な用語は次のとおりです。
ドナー神経:痛みを伴う神経腫を伴い、レシピエントの残存神経または「標的」神経に移される神経。
レシピエント残留神経:神経の切断された部分(新たに準備された神経断端)は、標的の筋肉をネイティブに神経支配します。
標的筋:レシピエントの残存または「標的」運動神経によって供給される生存可能な筋肉で、残存肢内またはその近くに存在します。
1. 術前準備
- 国際 RCT プロトコル28 に従って、痛みを伴う神経腫を診断します。
- 徹底的な身体評価を実施して、潜在的な筋肉標的を検出し、神経を取り巻く軟組織の柔軟性を評価します。筋肉の収縮がほとんど評価できない場合に備えて、これらの標的筋のEMG評価を行います。
- ステップ1.1〜1.2の結果に応じて、皮膚の切開を計画します。
- エピネフリン溶液(1:500,000)を希釈し、切開前に使用して術中の出血を減らすことができます。.
2.ドナー神経の準備
- 効果的な神経刺激を可能にするために、筋弛緩薬を使用せずに局所麻酔または全身麻酔を行います。
注:麻酔の種類は、処置部位によって異なります。 - 痛みを伴う神経腫の部位に応じて、患者を仰臥位または腹臥位に置きます。上肢に痛みを伴う神経腫がある場合は、外科用アームボードを使用して腕を配置します。
- メスを使用して皮膚切開を行います。皮膚切開の長さと形状は、痛みを伴う神経腫の位置によって異なります。
- 鈍的解剖下のドナー神経を特定します。
- 必要に応じて、顕微鏡手術器具を使用して、ルーペ拡大下でドナー神経と神経腫を穏やかに分離します。
注:神経腫の分離はオプションです。 - 次の神経縫合糸が近位関節のすべての可動域で張力がかからないことを考慮して、レシピエント部位に到達するために必要な限りドナー神経を動員します。市販の神経切断/準備セットを使用して神経腫を切除します。
注:神経腫の切除は、挑戦する場合オプションです。 - 現在露出している領域に痛みを伴う神経腫が特定されている各神経について、手順2.4〜2.6を繰り返します。
3.モーターポイントの識別
- 鈍的解剖により、標的筋へのすべての運動神経枝を特定します。
- ハンドヘルド神経刺激装置を0.5〜1.0mAにセットし、神経枝に接触させて、それぞれを刺激します。刺激中、最も筋肉の収縮が大きくなる神経が、受け手の神経として使用されます。 表1では、特定の切断レベルで各神経に目標筋が提案されています。
- 可能であれば、既知の近位神経支配点をターゲットとして使用します。
- 可能な場合は、ターゲットの筋肉を完全に除神経します。
- 活発な収縮が確認されたら、緊張せずにまっすぐなマイクロハサミを使用して、神経をその入口にできるだけ近づけて横断します。1cm未満を目安にしてください。
- 切除されたドナー神経の近位断端を、特定の管理なしで凝固部位から近位に転置します。
表1:各ドナー神経の推奨目標筋。この表をダウンロードするには、ここをクリックしてください。
4.神経間凝固
- ドナー神経をレシピエントの残留神経または「標的」運動神経に8-0で縫合します。非吸収性モノフィラメント縫合糸で、ステッチをドナー神経の中心に配置します。
注:各ドナー神経は、レシピエントの運動神経よりも口径が大きく、束が多くなっています。通常、重大な不一致が発生します。 - 2つまたは3つで補強する 8-0ドナー神経上膜をレシピエント神経を囲む筋膜と筋膜に固定する非吸収性モノフィラメント縫合糸。coaptationが張力や過度の冗長性なしで実行されることを確認してください。
- 外科的創を層状に閉じます。
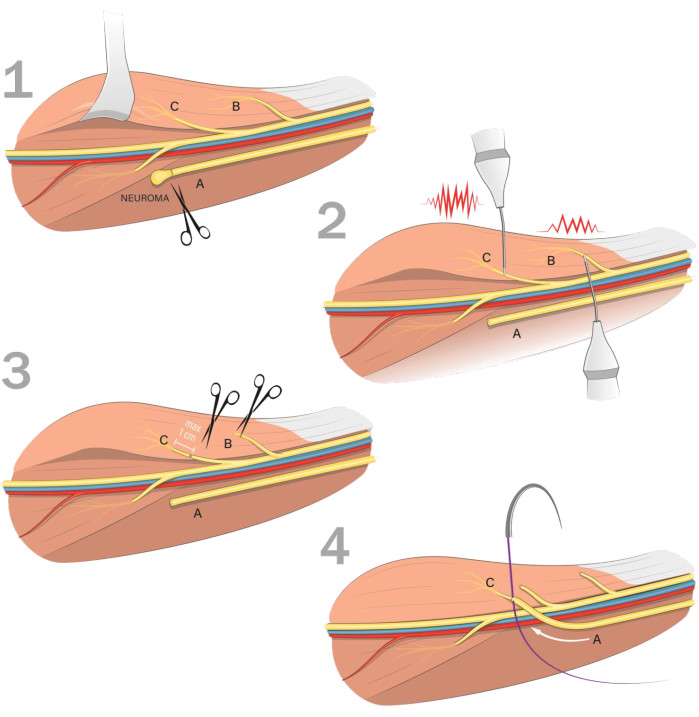
図1:Targeted Muscle Reinnervation(TMR)技術のフローチャート 1)痛みを伴う神経腫(A)のあるドナー神経を特定し、分離します。ドナー神経を動員し、神経腫を健康な神経束まで横断します。2)標的の筋肉の運動神経を特定し、ハンドヘルド神経刺激装置を使用して筋肉の収縮を確認します。3)複数のモーター分岐が特定された場合は、最大の収縮(C)をもたらすモーター分岐を選択します。神経を切断します 緊張せずに できるだけその入口に近づけます(最大1 cm)。可能であれば、他の特定された運動枝を同じ筋肉に神経質にします(B)。4)準備したドナー神経をレシピエントの残留神経または「標的」神経に縫合し、ドナー神経の中央にステッチを配置します。ドナー神経上膜をレシピエント神経を囲む筋膜と筋膜に固定する2つまたは3つのマイクロ縫合糸で補強します。 この図の拡大版を表示するには、ここをクリックしてください。
結果
過去10年間で、TMR手術は神経腫関連の痛みの管理において大きな牽引力を得てきました。当初、この技術は上肢切断、特に経上腕骨および肩関節切断を伴う症例でその主要な用途を見つけました23,29。しかし、近年、TMRは、経大腿、経橈骨、および手と指の切断30,31,32,33,34における使用と開発が拡大しています。疼痛の治療薬としてのTMRの最初の報告は、2014年にSouzaらによって行われました。 この記事では、著者らは、2002 年から 2012 年の間に上肢切断をした 26 人の患者における RLP の治療に対する TMR の効果のレトロスペクティブ データを提示します23。すべての患者は、筋電制御の改善を主な目的としてTMRによる治療を受け、15人の患者がTMR治療前に切断後の痛みを記録していました。患者は手術後少なくとも6か月追跡され、14人の患者が完全な痛みの解消を経験し、1人は痛みの改善を示しました。TMR前に神経腫の痛みを経験しなかった患者は、治療後に痛みを伴う神経腫瘍を発症しませんでした23。
その後、2019年にDumanianらは、RCT28 と同様に、TMRの結果と神経腫切除および筋肉組織への移植を受けたアクティブコントロールの結果を比較する単一盲検RCTを実施しました(表2)。この研究には、上肢または下肢を切断した28人の参加者が含まれ、術後1年間追跡されました。TMR前後のRLPの数値評価スコア(NRS)の変化は、TMR群に肯定的な結果をもたらしたが、これらの差は統計的有意性には達しなかった(p > 0.05)。同様に、TMRと対照群35との間のPLPのNRSの変化に統計的な有意差は観察されなかった。さらに、選択基準を満たさず、RCTへの参加を拒否された患者は、すべての研究参加者がTMR治療を受けた前向き研究に登録されました。TMRの1年後に33人の患者を追跡し、解析に含めた。RLPのNRSスコアは、TMRの1年後の平均差が-2.7(95%CI -4.2〜-1.3、p < 0.001)であったことを反映して、初期値6.4(±2.6)から3.6(±2.2)に減少した。さらに、幻肢痛は初期スコア6.0(±3.1)から3.6(±2.9)に減少し、平均差は-2.4(95%CI -3.8〜-0.9;p < 0.001)であった36。
表2:二次切断における切断後の痛みの治療としての標的筋再神経支配(TMR)の効果を調査した研究。RLP、NP、および PLP の減少値が高いことは、切断後の痛みの治療としての TMR の有効性が高いことを示しています。 この表をダウンロードするには、ここをクリックしてください。
また、TMRは一次切断時に使用することで、痛みを伴う神経腫瘍の発症に対する予防策として有用性が見出されています(表3)。このアプローチの最初の文書化された症例の 1 つは、Cheesborough et al. が上肢の外傷性切断のわずか 1 週間後に TMR を実施した 2014 年にさかのぼります。患者は、神経腫関連の痛みが全くないことを報告し、TMRの8ヶ月後には最小限の痛み関連の行動または干渉を示した、これは患者報告アウトカム測定情報システム(PROMIS)37を通じて評価された。その後、Valerioら。 一次切断時にTMRを受けた51人の患者を、選択されていない438人の主要な四肢切断の対照群と比較した後ろ向き研究を実施しました。TMR群の患者は、対照群(NRS)と比較してRLPとPLPが有意に少ないと報告し、TMR群はPROMIS tスコアの中央値も低いと報告した38。RLPおよびPLPの予防における同様の結果は、他のレトロスペクティブ研究39,40によって報告されている。
表3:一次切断時の切断後の痛みを予防するための予防的治療法として、標的筋再神経支配(TMR)を検討した研究。 RLP、NP、および PLP の発生率が低い場合は、予防治療としての TMR の有効性が高いことを示しています。 この表をダウンロードするには、ここをクリックしてください。
近年、何人かの研究者が、治療と予防の両方の目的でTMR手順をクリニックに取り入れています。彼らは、疼痛管理の手順に関するデータと経験を共有しました39,40,41,42,43,44,45,46。これらの研究の大部分は遡及的な性質のものです。ただし、それらはすべて、TMR手順を使用したことの良好な結果を報告しています。特に、この手順は、複数の併存疾患を持つ患者40、長期にわたる切断患者42、および子供44,45の痛みの緩和に効果的であることが示されています。TMRに関連する外科的合併症は、標準的な技術と比較して高いリスクを示していません35。それどころか、文献は、TMRが実行されると、切り株の創傷や手術による創面切除と修正が必要な感染症など、合併症が大幅に減少することを示しています40。
ディスカッション
TMRは、義肢の筋電制御を改善するために使用される切断ケアにおける現代的な手順であり、切断後の神経障害性疼痛の軽減と予防に有益な効果があることが証明されています。TMR手順は、神経腫瘍を管理するための代替の非再建法とは基本的に異なり、その主要な目的である、切断された神経を神経再生と末端器官の再神経支配をサポートする生理学的に適切なターゲットに再接続することです。さらに、TMRと、神経腫転位や筋肉移植などの技術との間には大きな違いが生じます。これは、筋肉のドナー神経の末端器官が適切であるが、その天然神経によって神経支配されたままです。したがって、運動神経を介した標的筋の神経再生または再神経支配をサポートしません。筋肉がすでに神経支配されている場合、天然の神経線維が筋線維を占めているため、切断したばかりのドナー神経が新しい宿主の筋肉との接続を確立するのが難しくなります。この状況は、新たな末期症候性神経腫の形成につながる可能性があります。さらに、TMRとRPNI手術を比較すると、どちらの技術も除神経された標的筋を使用するため、大きな違いが生じます。TMRでは、切断したばかりの神経末端が近くの消耗性運動神経に結合され、血管新生した筋肉の再神経支配を確実にします。逆に、RPNIでは、血管新生されていない除神経された筋肉移植片が採用されており、2つの手順の違いが強調されています。さらに、TMR手術は健康な神経支配を犠牲にすることを伴い、これが新たな症候性神経腫を引き起こす可能性がありますが、これは文献ではほとんど報告されていません。もう一つの違いは、ドナーとレシピエントの神経の間に大きなミスマッチがあることで、理論的には連続性神経腫を引き起こす可能性があり、これもめったに報告されません。さらに、TMRの手技には、神経間凝固や筋肉への運動枝の特定など、一連の複雑な段階があり、一般的な切断術における手技の適用性が制限される可能性があります。理想的には、この一連のスキルは、切断手術に関する進行中の革命の一部としてすぐに組み込まれます。
疼痛管理のみに焦点を当てたケースでは、標的筋内に複数の運動枝が存在する場合、最も収縮が強い運動枝を選択する必要はありません。私たちの目的は、RCTの研究参加者に、可能な限り筋電義手の制御を強化する機会を提供することです。これが、各神経に特定の標的筋を提案する理由です(表1)。さらに、例えば、経上腕骨レベルの正中神経と尺骨神経の両方に痛みを伴う神経腫が存在するシナリオでは、上腕二頭筋の短頭筋が両方の神経の標的として推奨されます。上腕二頭筋内に複数の神経支配点が特定されると、正中神経と尺骨神経の両方が上腕二頭筋内の異なる神経支配点に結合される可能性があります。これは補綴物のコントロールには適していないかもしれませんが、疼痛管理には有益である可能性があります。
TMR技術の成功を達成するために、手順で最も重要な重要なステップの1つは、ドナーの神経断端の適切な動員を確保して、緊張のない神経縫合糸を得ることです。TMRを成功させるための他の重要なステップには、標的筋の完全な除神経と、既知の近位神経支配点を標的として使用することが含まれます18。さらに、このプロトコルの準備中に、外科的ステップ「コアプテーション」に関する議論が、試験の外科医の注意を引いた。TMR技術におけるコアプテーションは、短または長いレシピエント神経または神経筋エントリーゾーンによる神経間コアプテーションを含む3つの異なる方法で実行できます( 図2を参照)。この RCT では、段階的なプロトコルで説明されているように、神経間凝固を優先します。この手法からの逸脱は、試験中に文書化されます。
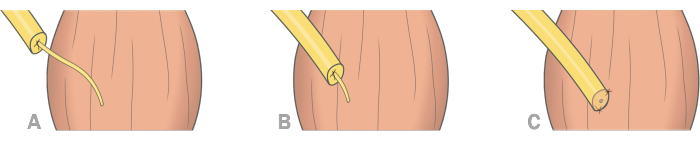
図2:TMR凝固術を行う3つの異なる方法(A)長いレシピエントの残留神経による神経間凝固術。(B)短いレシピエントの残存神経を伴う神経間凝固。(C)神経から神経筋へのエントリーゾーンの共生。この図の拡大版を表示するには、ここをクリックしてください。
文献は、TMR技術の普遍的な成功を一貫して示しているわけではなく、TMR手術が失敗した例があることに注意することが重要です。Felderらは、神経の冗長性、サイズの不一致、神経腫の形成、凝固部位の位置、標的部位での完全な筋肉除神経、および補綴機能の最適な標的の選択などの問題を含む、技術的な課題の経験を報告しました24。技術的な落とし穴に加えて、TMR手術は、従来の技術と比較して、手術室での滞在時間が長くなります。その結果、この手術時間の延長は、全体的な費用47の増加につながります。さらに、TMRの失敗は筋萎縮を引き起こし、残肢の変化や義肢のフィッティングを複雑にする可能性があります。さらに、Felderら。 また、TMRの外科的技術には、さまざまな研究間や外科医間で大きなばらつきがあることも強調しています。彼らはまた、多くの報告が十分な技術的詳細の提供を欠いていることも強調している24。この論文の準備の準備段階では、試験に参加した外科医がプロトコルの各ステップを決定したため、手順の不一致が特定されました。したがって、この方法論的論文の背後にある主な目的と原動力は、包括的な説明を含む標準化されたプロトコルを確立し、それによって試験全体の手順の均一性を確保することです。
前述のように、TMRの開発の背後にある主な目的は、筋電義肢の制御を強化することでした。この技術は、Targeted Sensory Reinnervation(TSR)として知られる変種である皮膚の感覚再神経支配を組み込むことにより、さらに発展しました。TSRは、欠損した四肢の感覚を回復するのに役立ってきました48。本質的なリハビリテーションと組み合わせた場合、TMR手順は筋電プロテーゼの制御を大幅に強化し、多くの場合、2〜3自由度の大幅な増加をもたらします。その結果、四肢切断を抱えて生きる多くの人々の生活の質が大幅に向上しました。さらに、TMRは最近RPNIと組み合わせて使用され、経上腕切断者の1本の指の制御を容易にし、義肢機能において顕著な結果を達成する可能性を示しています。
開示事項
著者は開示していません。
謝辞
著者は、このプロジェクトを支援した資金提供組織であるPromobilia Foundation、IngaBritt and Arne Lundbergs Foundation、Swedish Research Council (Vetenskapsrådet)に感謝の意を表したいと思います。さらに、科学に体を寄付し、重要な解剖学的研究を可能にした人々に深い感謝の意を表します。このような研究の成果は、患者ケアを強化し、人類の集合的な理解を拡大する可能性を秘めています。したがって、これらの寄付者とその家族に心から感謝する義務があります。著者はまた、ボローニャの母校スタジオラムの解剖学センターのルチア・マンゾーリ教授とステファノ・ラッティ教授の貴重な協力に感謝したいと思います。 また、イラストの制作に貢献してくれたCarlo Piovani氏とMirka Buist氏にも感謝します。
資料
| Name | Company | Catalog Number | Comments |
| #15 Scalpel | Swann-Morton | 0205 | The company and the catalog number is one example. |
| 8-0 Ethilon suture | Ethicon | W2808 | The company and the catalog number is one example. |
| Hand-held nerve stimulator | Checkpoint Surgical | Model 9094 | The company and the catalog number is one example. |
| Loupes | Zeiss | Various | User can choose loupes according to personal preferences. |
| Nerve cutting set | Checkpoint Surgical | 9250 | The company and the catalog number is one example. |
| Straight microscissors | S&T® | SAS-12 R-7 | The company and the catalog number is one example. |
参考文献
- Schug, S. A., Lavand, P., Barke, A., Korwisi, B., Rief, W. The IASP classification of chronic pain for ICD-11 chronic postsurgical or posttraumatic pain. Pain. 160 (1), 45-52 (2019).
- Davis, R. W. Phantom sensation, phantom pain, and stump pain. Arch Phys Med Rehabil. 74 (1), 79-91 (1993).
- Flor, H. Phantom-limb pain: Characteristics, causes, and treatment. Lancet Neurol. 1 (3), 182-189 (2002).
- Ortiz-Catalan, M. The stochastic entanglement and phantom motor execution hypotheses: A theoretical framework for the origin and treatment of Phantom limb pain. Front Neurol. 9, 748 (2018).
- Lee, M., Guyuron, B. . Postoperative Neuromas. Nerves and Nerve Injuries. , (2015).
- Curtin, C., Carroll, I. Cutaneous neuroma physiology and its relationship to chronic pain. J Hand Surg Am. 34 (7), 1334-1336 (2009).
- Khan, J., Noboru, N., Young, A., Thomas, D. Pro and anti-inflammatory cytokine levels (TNF-α, IL-1β, IL-6 and IL-10) in rat model of neuroma. Pathophysiology. 24 (3), 155-159 (2017).
- Clark, A. K., Old, E. A., Malcangio, M. Neuropathic pain and cytokines: current perspectives. J Pain Res. 6, 803 (2013).
- Costigan, M., Scholz, J., Woolf, C. J. Neuropathic pain: A maladaptive response of the nervous system to damage. Annu Rev Neurosci. 32, 1-32 (2009).
- Eftekari, S. C., Nicksic, P. J., Seitz, A. J., Donnelly, D. T., Dingle, A. M., Poore, S. O. Management of symptomatic neuromas: a narrative review of the most common surgical treatment modalities in amputees. Plastic Aesthet Res. 9 (7), 43 (2022).
- Chou, J., Liston, J. M., DeGeorge, B. R. Traditional neuroma management strategies. Ann Plastic Surg. 90 (6), S350-S355 (2023).
- Eberlin, K. R., Ducic, I. Surgical algorithm for neuroma management: A changing treatment paradigm. Plast Reconstr Surg Glob Open. 6 (10), e1952 (2018).
- Langeveld, M., Hundepool, C. A., Duraku, L. S., Power, D. M., Rajaratnam, V., Zuidam, J. M. Surgical treatment of peripheral nerve neuromas: A systematic review and meta-analysis. Plast Reconstr Surg. 150 (4), 823-834 (2022).
- Ives, G. C., et al. Current state of the surgical treatment of terminal neuromas. Neurosurgery. 83 (3), 354-364 (2018).
- Dellon, A. L., Mackinnon, S. E. Treatment of the painful neuroma by neuroma resection and muscle implantation. Plast Reconstr Surg. 77, 427-438 (1986).
- Neumeister, M. W., Winters, J. N. Neuroma. Clin Plast Surg. 47 (2), 279-283 (2020).
- Guse, D. M., Moran, S. L. Outcomes of the surgical treatment of peripheral neuromas of the hand and forearm: A 25-year comparative outcome study. Ann Plastic Surg. 71 (6), 654-658 (2013).
- Eberlin, K. R., et al. A consensus approach for targeted muscle reinnervation in amputees. Plast Reconstr Surg Glob Open. 11 (4), e4928 (2023).
- O'Shaughnessy, K. D., Dumanian, G. A., Lipschutz, R. D., Miller, L. A., Stubblefield, K., Kuiken, T. A. Targeted reinnervation to improve prosthesis control in transhumeral amputees: A report of three cases. J Bone Joint Surg. 90 (2), 393-400 (2008).
- Kuiken, T. A., et al. Targeted reinnervation for enhanced prosthetic arm function in a woman with a proximal amputation: a case study. Lancet. 369 (9559), 371-380 (2007).
- Kuiken, T., Dumanian, G., Lipschutz, R., Miller, L. A., Stubblefield, K. The use of targeted muscle reinnervation for improved myoelectric prosthesis control in a bilateral shoulder disarticulation amputee. Prosthet Orthot Int. 28 (3), 245-253 (2004).
- Hijjawi, J. B., Kuiken, T. A., Lipschutz, R. D., Miller, L. A., Stubblefield, K. A., Dumanian, G. A. Improved myoelectric prosthesis control accomplished using multiple nerve transfers. Plast Reconstr Surg. 118 (7), 1573-1578 (2006).
- Souza, J. M., Cheesborough, J. E., Ko, J. H., Cho, M. S., Kuiken, T. A., Dumanian, G. A. Targeted muscle reinnervation: A novel approach to postamputation neuroma pain. Clin Orthop Relat Res. 472 (10), 2984-2990 (2014).
- Felder, J. M., Pripotnev, S., Ducic, I., Skladman, R., Ha, A. Y., Pet, M. A. Failed targeted muscle reinnervation: Findings at revision surgery and concepts for success. Plast Reconstr Surg Glob Open. 10 (4), e4229 (2022).
- Woo, S. L., Kung, T. A., Brown, D. L., Leonard, J. A., Kelly, B. M., Cederna, P. S. Regenerative peripheral nerve interfaces for the treatment of postamputation neuroma pain: A pilot study. Plast Reconstr Surg Glob Open. 4 (12), e1038 (2016).
- Dean, R. A., Tsai, C., Chiarappa, F. E., Cederna, P. S., Kung, T. A., Reid, C. M. Regenerative peripheral nerve interface surgery: Anatomic and technical guide. Plast Reconstr Surg Glob Open. 11 (7), 5127 (2023).
- Kubiak, C. A., Adidharma, W., Kung, T. A., Kemp, S. W. P., Cederna, P. S., Vemuri, C. Decreasing postamputation pain with the regenerative peripheral nerve interface (RPNI). Ann Vasc Surg. 79, 421-426 (2022).
- Pettersen, E., et al. Surgical treatments for postamputation pain study protocol for an international , double - blind , randomised controlled trial. Trials. 24 (1), 304 (2023).
- Kuiken, T. A., Barlow, A. K., Feuser, A. E. S. . Targeted Muscle Reinnervation. , (2013).
- Morgan, E. N., Potter, B. K., Souza, J. M., Tintle, S. M., Nanos, G. P. Targeted muscle reinnervation for transradial amputation: Description of operative technique. Tech Hand Up Extrem Surg. 20 (4), 166-171 (2016).
- Bowen, J. B., Ruter, D., Wee, C., West, J., Valerio, I. L. Targeted muscle reinnervation technique in below-knee amputation. Plast Reconstr Surg. 143 (1), 309-312 (2019).
- Fracol, M. E., Dumanian, G. A., Janes, L. E., Bai, J., Ko, J. H. Management of sural nerve neuromas with targeted muscle reinnervation. Plast Reconstr Surg Glob Open. 8 (1), 2545 (2019).
- Fracol, M. E., Janes, L. E., Ko, J. H., Dumanian, G. A. Targeted muscle reinnervation in the lower leg: An anatomical study. Plast Reconstr Surg. 142 (4), 541-550 (2018).
- Daugherty, T. H. F., Bueno, R. A., Neumeister, M. W. Novel use of targeted muscle reinnervation in the hand for treatment of recurrent symptomatic neuromas following digit amputations. Plast Reconstr Surg Glob Open. 7 (8), e2376 (2019).
- Dumanian, G. A., et al. Targeted muscle reinnervation treats neuroma and phantom pain in major limb amputees. Ann Surg. 270 (2), 238-246 (2019).
- Mioton, L. M., et al. Targeted muscle reinnervation improves residual limb pain, phantom limb pain, and limb function: A prospective study of 33 major limb amputees. Clin Orthop Relat Res. 478 (9), 2161-2167 (2020).
- Cheesborough, J. E., Souza, J. M., Dumanian, G. A., Bueno, R. A. Targeted muscle reinnervation in the initial management of traumatic upper extremity amputation injury. Hand. 9 (2), 253-257 (2014).
- Valerio, I. L., et al. Preemptive treatment of phantom and residual limb pain with targeted muscle reinnervation at the time of major limb amputation. J Ame Coll Surg. 228 (3), 217-226 (2019).
- O'Brien, A. L., Jordan, S. W., West, J. M., Mioton, L. M., Dumanian, G. A., Valerio, I. L. Targeted muscle reinnervation at the time of upper-extremity amputation for the treatment of pain severity and symptoms. J Hand Surg Am. 46 (1), 1-10 (2021).
- Chang, B. L., Mondshine, J., Attinger, C. E., Kleiber, G. M. Targeted muscle reinnervation improves pain and ambulation outcomes in highly comorbid amputees. Plast Reconstr Surg. 148 (2), 376-386 (2021).
- Vincitorio, F., et al. Targeted muscle reinnervation and osseointegration for pain relief and prosthetic arm control in a woman with bilateral proximal upper limb amputation. World Neurosurg. 143, 365-373 (2020).
- Michno, D. A., Woollard, A. C. S., Kang, N. V. Clinical outcomes of delayed targeted muscle reinnervation for neuroma pain reduction in longstanding amputees. J Plast Reconstr & Aesthet Surg. 72 (9), 1576-1606 (2019).
- Kang, N. V., Woollard, A., Michno, D. A., Al-Ajam, Y., Tan, J., Hansen, E. A consecutive series of targeted muscle reinnervation (TMR) cases for relief of neuroma and phantom limb pain: UK perspective. J Plast Reconstr Aesthet Surg. 75 (3), 960-969 (2021).
- Pires, G. R., Moss, W. D., Ormiston, L. D., Baschuk, C. M., Mendenhall, S. D. Targeted muscle reinnervation in children: A case report and brief overview of the literature. Plast Reconstr Surg Glob Open. 9 (12), e3986 (2021).
- Bjorklund, K. A., et al. Targeted muscle reinnervation for limb amputation to avoid neuroma and phantom limb pain in patients treated at a pediatric hospital. Plast Reconstr Surg Glob Open. 11 (4), e4944 (2023).
- Alexander, J. H., et al. Targeted muscle reinnervation in oncologic amputees: Early experience of a novel institutional protocol. J Surg Oncol. 120 (3), 348-358 (2019).
- Dellon, A. L., Aszmann, O. C. In musculus, veritas? Nerve "in muscle" versus targeted muscle reinnervation versus regenerative peripheral nerve interface: Historical review. Microsurgery. 40 (4), 516-522 (2020).
- Hebert, J. S., et al. Novel targeted sensory reinnervation technique to restore functional hand sensation after transhumeral amputation. IEEE Trans Neural Syst Rehabil Eng. 22 (4), 765-773 (2014).
- Zbinden, J., et al. Improved control of a prosthetic limb by surgically creating electro-neuromuscular constructs with implanted electrodes. Sci Transl Med. 15 (704), 3665 (2023).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved