A subscription to JoVE is required to view this content. Sign in or start your free trial.
Method Article
أخذ عينات الأنف بالفرشاة ومعالجتها باستخدام المجهر الرقمي عالي السرعة بالفيديو الهدبي - التكيف مع جائحة COVID-19
In This Article
Summary
لضمان تحليل وظيفي هدبي ناجح وعالي الجودة لتشخيص PCD ، من الضروري اتباع طريقة دقيقة ودقيقة لأخذ عينات ظهارة الجهاز التنفسي ومعالجتها. لمواصلة تقديم خدمة تشخيص PCD أثناء جائحة COVID-19 ، تم تحديث بروتوكول الفحص المجهري الفيديوي الهدبي ليشمل تدابير مكافحة العدوى المناسبة.
Abstract
خلل الحركة الهدبية الأولي (PCD) هو اعتلال هدبي وراثي متحرك ، مما يؤدي إلى مرض رئوي رئوي كبير. غالبا ما يتم تفويت تشخيص PCD أو تأخيره بسبب التحديات مع طرق التشخيص المختلفة. يعتبر الفحص المجهري بالفيديو الهدبي ، باستخدام الفحص المجهري الرقمي عالي السرعة (DHSV) ، وهو أحد أدوات تشخيص PCD ، الطريقة المثلى لإجراء التحليل الوظيفي الهدبي (CFA) ، الذي يتألف من تردد النبض الهدبي (CBF) وتحليل نمط النبض (CBP). ومع ذلك ، تفتقر DHSV إلى إجراءات تشغيل موحدة ومنشورة لمعالجة العينات وتحليلها. كما يستخدم ظهارة الجهاز التنفسي الحية ، وهي مشكلة كبيرة في مكافحة العدوى أثناء جائحة COVID-19. ولمواصلة تقديم خدمة تشخيصية خلال هذه الأزمة الصحية، تم تكييف بروتوكول الفحص المجهري الهدبي بالفيديو ليشمل تدابير كافية لمكافحة العدوى.
نصف هنا بروتوكولا منقحا لأخذ العينات والمعالجة المختبرية لعينات الجهاز التنفسي المهدبة، مع تسليط الضوء على التعديلات التي تم إجراؤها للامتثال لتدابير مكافحة عدوى COVID-19. يتم وصف النتائج التمثيلية ل CFA من عينات تنظيف الأنف بالفرشاة التي تم الحصول عليها من 16 شخصا صحيا ، والتي تمت معالجتها وتحليلها وفقا لهذا البروتوكول. نوضح أيضا أهمية الحصول على شرائط هدبية ظهارية ذات جودة مثالية ومعالجتها ، حيث أن العينات التي لا تفي بمعايير اختيار الجودة تسمح الآن ب CFA ، مما قد يقلل من موثوقية التشخيص وكفاءة هذه التقنية.
Introduction
خلل الحركة الهدبية الأولي (PCD) هو اعتلال هدبي متحرك غير متجانس موروث ، تكون فيه الأهداب التنفسية ثابتة أو بطيئة أو خلل الحركة ، مما يؤدي إلى ضعف إزالة الغشاء المخاطي الهدبي ومرض الأذن والأذن والرئةالمزمن 1،2،3،4. المظاهر السريرية ل PCD هي السعال الرطب المزمن واحتقان الأنف المزمن الذي يبدأ في مرحلة الطفولة المبكرة ، والتهابات الجهاز التنفسي العلوي والسفلي المتكررة أو المزمنة التي تؤدي إلى توسع القصبات ، والتهاب الأذن الوسطى المتكرر أو المزمن والتهاب الجيوب الأنفية5،6،7. يعاني ما يقرب من نصف مرضى PCD من عيوب جانبية في الأعضاء مثل situs inversus أو situs ambiguus. يعاني بعض المرضى أيضا من مشاكل العقم بسبب الحيوانات المنوية غير المتحركة لدى الرجال والأهداب غير المتحركة في قناة فالوب لدى النساء1،2،8. PCD نادر ، ولكن من الصعب تحديد معدل الانتشار ، ويتراوح من 1: 10,000 إلى 1: 20,000 9,10. ومع ذلك ، يعتقد أن الانتشار الحقيقي ل PCD أعلى بسبب الصعوبات في التشخيص ونقص الشك السريري. تحاكي أعراض PCD المظاهر التنفسية الشائعة لحالات الجهاز التنفسي الحادة أو المزمنة الأخرى ، والتحديات التشخيصية لتأكيد التشخيص معروفة جيدا ، مما يؤدي إلى عدم كفاية العلاج والمتابعة2،5،9،11.
يعد الفحص المجهري بالفيديو الهدبي ، باستخدام الفحص المجهري الرقمي عالي السرعة (DHSV) ، أحد أدوات التشخيص ل PCD4،8،12،13. يعتبر DHSV الطريقة المثلى لإجراء التحليل الوظيفي الهدبي (CFA) ، والذي يتألف من تردد النبض الهدبي (CBF) وتحليل نمط النبض (CBP)2،14،15،16. يستخدم DHSV ظهارة الجهاز التنفسي الحية ، والتي يتم الحصول عليها عادة من تنظيف الأنفبالفرشاة 13.
في ضوء تفشي COVID-19 الحالي ، أصبح تأكيد تشخيص PCD الآن أكثر أهمية حيث تشير الأدلة إلى أن مرض الجهاز التنفسي الأساسي قد يؤدي إلى نتائج أسوأ بعد عدوى COVID-1917,18. كما ستسمح خدمة تشخيص PCD الآمنة والفعالة خلال الجائحة الحالية لمرضى PCD المؤكدين بالاستفادة من تدابير وقائية إضافية ، مقارنة بعامة السكان19.
يحدث انتقال COVID-19 بشكل أساسي من خلال انتشار القطيرات20. تشير الاحتمالية العالية للانتقال من المرضى الذين لا تظهر عليهم أعراض (أو الحد الأدنى من الأعراض) من خلال الحمل الفيروسي العالي في عينة الأنف20. بالإضافة إلى ذلك ، إذا أصبحت الجسيمات الفيروسية رذاذا ، فإنها تبقى في الهواء لمدة 3 ساعات على الأقل21. لذلك ، يتعرض العاملون في مجال الرعاية الصحية التنفسية لخزان عال من الحمل الفيروسي أثناء أداء الرعاية السريرية وجمع العينات لتقنيات التشخيص22. علاوة على ذلك ، فإن التلاعب بعينات الجهاز التنفسي الحية يعرض الفني للتلوث ب COVID-19. بينما يتم تنفيذ توصيات أفضل الممارسات لأطباء الجهاز التنفسي وجراحي الأنف والأذن والحنجرة الذين يعتنون بمرضى COVID-1923 ، هناك نقص في التوصيات لأداء DHSV أثناء جائحة COVID-19.
من أجل الاستمرار في تقديم خدمة تشخيص PCD ، مع ضمان سلامة عامل الرعاية الصحية (أداء جمع العينات) والفني (إجراء معالجة العينات) ، كان لا بد من تكييف بروتوكول الفحص المجهري بالفيديو الهدبي أثناء جائحة COVID-19. تقتصر تقنية الفحص المجهري بالفيديو الهدبي حاليا على خدمة البحث ومراكز التشخيص المتخصصة ، حيث يتطلب CFA تدريبا وخبرة مكثفة. علاوة على ذلك ، يوجد حاليا نقص في التوحيد القياسي وإجراءات التشغيل الدقيقة لمعالجة العينات وتحليلها باستخدام DHSV 4,13.
الهدف من هذه الورقة هو وصف إجراءات التشغيل القياسية ل DHSV ، مع الإشارة بشكل خاص إلى تدابير مكافحة العدوى والسلامة عند أخذ العينات ومعالجة ظهارة الأنف الحية. سيسمح ذلك باستمرار تشخيص ورعاية PCD عالية الجودة ، على الرغم من تفشي COVID-19 الحالي.
Protocol
تم الحصول على الموافقة من لجنة أخلاقيات مستشفى لييج وأعضاء هيئة التدريس وإدارة الجامعة للنظافة وحماية الصحة في العمل.
1. أخذ عينات من ظهارة الجهاز التنفسي مهدبة
- تأكد من خلو الأشخاص من العدوى لمدة 4-6 أسابيع على الأقل ، وخالية من الأدوية الأنفية والمستنشقة ، قبل أخذ العينات.
- تحضير مستحضر M199 التكميلي: مكمل وسط زراعة الخلايا 199 (M199) (500 مل) بمحلول مضاد حيوي (5 مل من الستربتومايسين / البنسلين (50 ميكروغرام / مل)) ومحلول مضاد للفطريات (5 مل من الأمفوتريسين B (2.5 ميكروغرام / مل)).
- تحضير 2 (واحد لكل منخر) 15 مل أنابيب مخروطية مع أغطية ، وملء كل واحد منهم مع 3 مل من M199 المكملة.
- تحضير فرشاة علم الخلايا الشعب الهوائية (سمك: 2 مم وطول: 11 مم). اقطع طرف السلك للتأكد من أن طول الفرشاة حوالي 15 سم (الشكل 1أ ، ب). للإمساك بالفرشاة عند إجراء تنظيف الأنف بالفرشاة ، استخدم ملقط الأنف Weil-Blakesley (الشكل 1 ب).
- التكيف مع كوفيد-19: تجنب معالجة عينة ظهارة أنفية حية ذات حالة غير معروفة ل COVID-19 ، واختبر المريض بحثا عن COVID-19 قبل 48 إلى 72 ساعة من تنظيف الأنف بالفرشاة لإجراء الفحص المجهري بالفيديو الهدبي. يتكون اختبار COVID-19 هذا من تفاعل البلمرة المتسلسل من عينة مسحة البلعوم الأنفي24,25. نظرا لأن حالة المريض ل COVID-19 غير معروفة في هذه المرحلة ، يجب حماية الطبيب والموظفين بشكل كاف23,26 ، بما في ذلك قناع FFP2 والقفازات ودرع الوجه أو النظارات الواقية وثوب مقاوم للماء بأكمام طويلة. في حالة عدم توفر اختبار PCR أو استحالة أو مشكوك فيه ، تم إجراء جميع عمليات تنظيف الأنف بالفرشاة في مختبر السلامة البيولوجية L2. في حالة حالة COVID-19 الإيجابية ، قم بتأجيل اختبار تشخيص PCD والنظر في طرق بديلة لإدارة المريض.
أنذر: قد تؤدي عينة مسحة البلعوم الأنفي هذه لاختبار COVID-19 إلى خلل الحركة الهدبي الثانوي عن طريق إتلاف ظهارة الجهاز التنفسي الهدبيالأنفي 27,28. لتجنب ذلك ، أدخل قطعة قطن رقيقة في تجويف الأنف حتى البلعوم الأنفي تحت تحكم داخلي صارم ، وتجنب إيذاء القرينات أو الحاجز. ثم يتم أخذ العينة من البلعوم الأنفي وإزالة مسحة القطن تحت سيطرة المنظار الصلب. مع المعدات المناسبة ، يتم إجراء التنظير الصلب 0 درجة بسهولة في البالغين والأطفال دون صدمة.
2. الحصول على عينات ظهارة مهدبة الجهاز التنفسي
التكيف مع COVID-19: حتى إذا كانت حالة COVID-19 للمريض سلبية ، بسبب المعدل السلبي الكاذب ، يطلب من المريض الاحتفاظ بقناع جراحي على فمه أثناء العملية ، ويرتدي الطبيب القفازات وقناع FFP2 ودرع الوجه.
- إعداد تنظيف الأنف بالفرشاة
- اطلب من المريض أن ينفخ أنفه.
- أداء تنظيف الأنف بالفرشاة تحت التنظير الأنفي أو أعمى. في حالة استخدام التنظير الأنفي ، افحص فتحتي الأنف قبل تنظيف الأنف بالفرشاة (لا تكرر إذا تم القيام به 48-72 سابقا لمسحة الأنف COVID-19). الفحص يجعل من الممكن التحقق من حالة الغشاء المخاطي (درجة عالية من الالتهاب قد تسبب النزيف عند إجراء تنظيف الأنف بالفرشاة ، ...) ، وحالة القرينات السفلية (لاستبعاد وجود توسع الشعيرات على سبيل المثال) ، وإذا كان الحاجز الأنفي مستقيما (الشكل 1C).
- اطلب من المريض الاستلقاء ، أو الجلوس بشكل مريح ، والرأس يستريح للخلف على الكرسي (لأن تنظيف الأنف بالفرشاة يسبب رد فعل لتحريك الرأس للخلف). يمسك مقدم الرعاية الثاني الرأس أثناء تنظيف الأنف بالفرشاة ، خاصة عند الأطفال.
- رج الفرشاة في M199 المكمل قبل تنظيف الأنف بالفرشاة (ترطيب الفرشاة يقلل من تهيج تنظيف الأسنان بالفرشاة).
ملاحظة: قد يتم ترطيب الفرشاة داخل M199 المكمل ؛ إذا كان المريض يعاني من حساسية من المضادات الحيوية (يوجد البنسلين والستربتومايسين في وسط زراعة الخلايا المكملة) ، قم بترطيب الفرشاة في محلول ملحي.
- تنظيف الأنف بالفرشاة
- أدخل فرشاة الأنف برفق دون تخدير موضعي أو عام13. في حالة استخدام التنظير الأنفي ، ضع المنظار عند مدخل الأنف لتصور القرينات الأنفية السفلية ، ثم أدخل فرشاة علم الخلايا في الأنف. في حالة إجراء تنظيف الأنف "الأعمى" ، أدخل الفرشاة في الأنف ، بعد قاع الأنف (الشكل 1 د).
ملاحظة: تستخدم بعض مراكز التشخيص التخدير الموضعي مع سدادة من النفازولين لإجراء تنظيف الأنف بالفرشاة. - حرك الفرشاة للخلف والأمام عدة مرات فوق الجزء الخلفي من القرينة الأنفية السفلية ثم اسحبها. يجب أن يشعر المشغل أن الفرشاة تفرك الظهارة ، وقد يشعر المريض بالعين المائية من جانب واحد على جانب تنظيف الأسنان بالفرشاة.
ملاحظة: إذا تم إجراء تنظيف الأنف بالفرشاة الأمامية للغاية ، فلن يتم الحصول على خلايا مهدبة ، حيث أن تجويف الأنف الأمامي مبطن بظهارة انتقالية غير مهدبة. - بعد أخذ العينات ، ضع عينات تنظيف الأنف بالفرشاة على الفور داخل وسط الاستزراع. يتم إزاحة الشرائط الظهارية التنفسية التي تم الحصول عليها عن طريق تحريك الفرشاة في الأنبوب الذي يحتوي على M199 المكمل ، ثم إغلاق الأنبوب (الشكل 1E).
- التكيف مع كوفيد-19: لا تقم بإزاحة الشرائط الظهارية عن طريق تحريك الفرشاة في M199 المكمل مباشرة بعد أخذ العينات. ضع الفرشاة في الأنبوب ، واقطع السلك بحيث يمكن وضعه تماما داخل الأنبوب ، وأغلق الأنبوب على الفور. ضع العينة في كيس مزدوج محكم الإغلاق.
- أدخل فرشاة الأنف برفق دون تخدير موضعي أو عام13. في حالة استخدام التنظير الأنفي ، ضع المنظار عند مدخل الأنف لتصور القرينات الأنفية السفلية ، ثم أدخل فرشاة علم الخلايا في الأنف. في حالة إجراء تنظيف الأنف "الأعمى" ، أدخل الفرشاة في الأنف ، بعد قاع الأنف (الشكل 1 د).
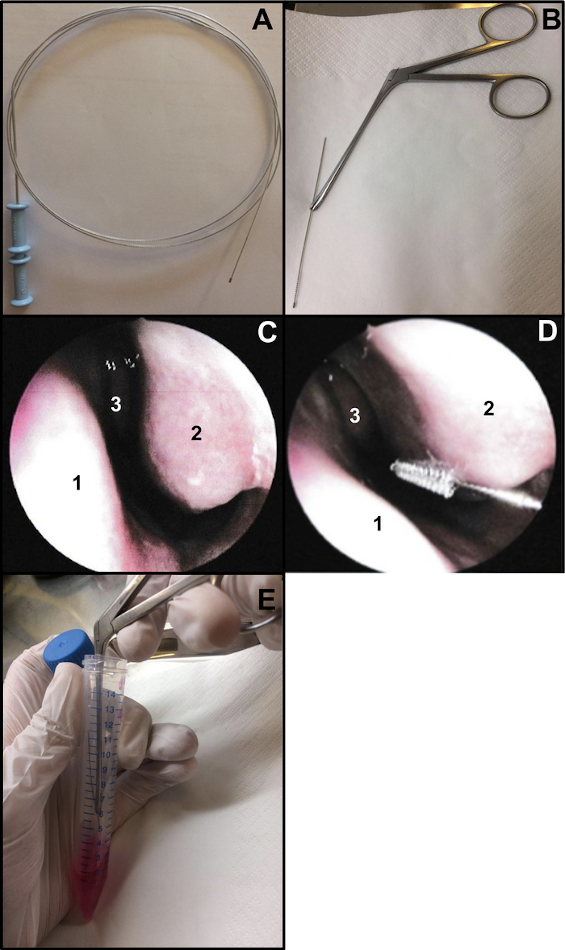
الشكل 1: تقنية تنظيف الأنف بالفرشاة. (أ) فرشاة علم الخلايا القصبية بأكملها (ب) جاهزة للفرشاة: يتم قطع طرف السلك بالفرشاة (طوله حوالي 15 سم) ويتم تثبيته بواسطة ملقط أنف Weil-Blakesley (C) منظر بالمنظار لتجويف الأنف: الحاجز (1) القرينات السفلية (2) والقرينات الوسطى (3) (د) يتم إجراء تنظيف الأنف بالفرشاة على الجزء الخلفي من القرينة السفلية (2). الحاجز الأنفي (1) القرينات الوسطى (3). (ه) يتم إزاحة الشرائط الطلائية التنفسية عن طريق هز الفرشاة في وسط زراعة الخلايا M199 المكمل. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
3. معالجة ظهارة مهدبة الجهاز التنفسي
- تحليل عينات تنظيف الأنف بالفرشاة تحت المجهر في غضون 9 ساعات بعد أخذ العينات ، حيث أن كلا من CBF و CBP مستقران خلال هذا الإطار الزمني (بيانات غير منشورة).
- استخدم مجهرا ضوئيا قائما أو مقلوبا ، مع تباين طور الغمر بالزيت x100 أو عدسة تباين التداخل. من الناحية المثالية ، ضع المجهر على طاولة مضادة للاهتزاز لأن الضرب الهدبي قد يكون عرضة للقطع الأثرية بسبب الاهتزازات الخارجية (على سبيل المثال من مقعد المختبر)13.
التكيف مع كوفيد-19: يستخدم المشغل معدات الحماية الشخصية لإجراء معالجة الأنف ، بما في ذلك قناع FFP2 والقفازات وثوب مقاوم للماء بأكمام طويلة.
- تحضير غرفة التصور.
- قم بتعليق الشرائط الظهارية المهدبة في غرفة تصور مفتوحة مبنية في المختبر ، مما يسمح للأهداب بالنبض بحرية أثناء تحليلها تحت المجهر. يتم إنشاء هذه الغرفة عن طريق فصل انزلاق الغطاء (22 مم × 40 مم) وشريحة زجاجية بواسطة زلتين متجاورة للغطاء المربع (20 مم × 20 مم) ، مفصولة بمسافة 15 مم ، ويتم لصقها على الشريحة الزجاجية12 (الشكل 2 ، الشكل 4 أ).
التكيف مع كوفيد-19: الغرفة المبنية في المختبر الموصوفة أعلاه مفتوحة ، وتسمح بتبادل الغاز والرطوبة بين العينة والبيئة13. في سياق جائحة COVID-19 ، من الممكن استخدام غرفة تصور مغلقة باستخدام فاصل عالق على الوجهين ، بعمق 0.25 مم (الشكل 3 ، الشكل 4 ب). الفاصل عالق على الشريحة الزجاجية ، ثم يتم تعليق زلة غطاء (22 مم × 40 مم) أعلى الفاصل.

الشكل 2: تركيب الغرفة المفتوحة المبنية في المختبر. (أ) يتم وضع سفلي الغطاء المربعين (20 مم × 20 مم) على الشريحة الزجاجية. (ب) تفصل بين زلات الغطاء المربع مسافة 15 مم تقريبا، وتلصق على الشريحة الزجاجية. (ج) تمتلئ الغرفة بين منزلقي الغطاء المربعين المتجاورين بعينة صغيرة (حوالي 60 ميكرولتر) من الظهارة المهدبة في M199 المضاف. (د) يتم وضع غطاء مستطيل طويل (22 مم × 40 مم) على زلتي الغطاء المربعتين المتجاورين ، ويغطي الحجرة. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: تركيب الحجرة المغلقة باستخدام فاصل عالق على الوجهين. أ: الشريحة الزجاجية والفاصل العالق ذو الوجهين. (ب) تزال الحماية من جانب واحد من المباعد، ثم يعلق الفاصل على الشريحة الزجاجية. (ج) تتم إزالة الحماية من الجانب الآخر من الفاصل العالق على الوجهين ، ثم يتم ملء الفاصل بعينة صغيرة (حوالي 60 ميكرولتر) من الظهارة الهدبية في M199 التكميلية. (د) غطاء مستطيل طويل (22 مم × 40 مم) عالق على الفاصل ويغلق الحجرة. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
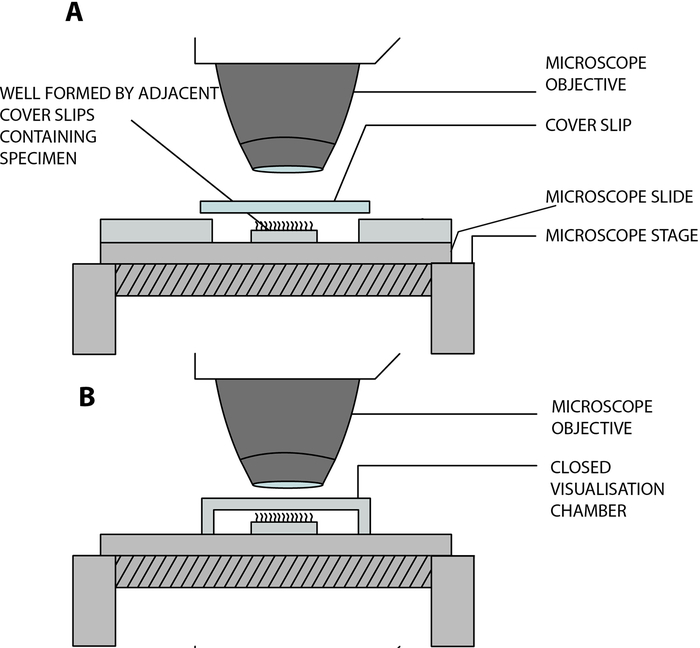
الشكل 4: رسم تخطيطي يوضح غرف التصور الرئيسية المستخدمة لإجراء الفحص المجهري بالفيديو الهدبي باستخدام الفحص المجهري الرقمي عالي السرعة (DHSV). (أ) تقنية الإسقاط المعلق المفتوح: تعلق العينة المهدبة في قطرة من وسط زراعة الخلية في غرفة مفتوحة ناتجة عن فصل انزلاق غطاء وشريحة زجاجية بواسطة منزلقين متجاورين. (ب) تقنية الإسقاط المعلق المغلق: تعلق العينة المهدبة في قطرة من وسط زراعة الخلايا في حجرة مغلقة ناتجة عن فاصل محصور بين جانب زجاجي وانزلاق غطاء. يلتصق الفاصل بقوة على كل من الشريحة الزجاجية وانزلاق الغطاء. مستنسخة ومعدلة من Kempeneers et al.13. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- التحكم في درجة الحرارة
- أحط المجهر بغلاف فقاعي (الشكل 5أ ، ب).
- قم بتوصيل سخان العدسة حول الهدف باستخدام حزام فيلكرو (الشكل 5 ج)
- قم بتشغيل وحدة التحكم في سخان العدسة قبل 1 ساعة من إجراء فحص درجة حرارة التحكم.
- قم بتشغيل المجهر وتحقق من الانتهاء من إعداد المجهر ، حيث يمكن لكمية الضوء عبر العينة تغيير درجة الحرارة على الشريحة.
- قم بتشغيل وحدة التحكم في الصندوق المسخن (الشكل 5 د).
- تحقق من أن المسبار المرجعي يعمل بشكل صحيح قبل البدء. امسك طرف المسبار المرجعي بين الأصابع ؛ يجب قياس درجة حرارة الجسم.
- ضع الوسائط الحرة في منتصف الشريحة ، بين زلتي الغطاء المربعة المتجاورة (20 مم × 20 مم) الملصقة عليها.
- ضع طرف المسبار المرجعي في M199 المكمل. قم بتغطيتها بغطاء مستطيل (22 مم × 40 مم). تأكد من أن المسبار محاط تماما بالوسائط (وإلا فقد تنخفض درجة الحرارة).
- التكيف مع كوفيد-19: لإجراء التحكم في درجة الحرارة في الغرفة المغلقة باستخدام فاصل ، قم بقص جانب واحد من الفاصل (يجب أن يكون هذا الثقب بنفس حجم المسبار المرجعي). ألصق الفاصل على الشريحة الزجاجية ، ضع الوسائط الحرة في منتصف الفاصل. ضع طرف المسبار المرجعي في المحلول ، من خلال فتحة الفاصل ، ثم قم بلصق غطاء مستطيل (22 مم × 40 مم) على الفاصل.
- ضع الشريحة في لوحة الصندوق الساخن. أغلق الصندوق الساخن بالغطاء.
- أضف الزيت على هدف الغمر بالزيت.
- ضع الصندوق الساخن على مرحلة المجهر.
- اضبط درجة حرارة اللوحة والغطاء (يجب أن تكون درجة حرارة الغطاء أعلى بمقدار 2 درجة مئوية من درجة حرارة اللوحة لتجنب التكثيف) لقياس 37 درجة مئوية باستخدام المسبار المرجعي داخل الوسط.
- انتظر 5 دقائق (الوقت اللازم لرفع درجة حرارة العينة إلى 37 درجة مئوية).
- اضبط الهدف ، وحركه بالقرب من الشريحة حتى تلمس غطاء الغطاء بطرف العدسة.
- حرك الهدف لرؤية منتصف المسبار في المجهر.
ملاحظة: تأكد من رؤية المسبار على شاشة الكمبيوتر (للتحقق من أن نظام الكاميرا يعمل قبل النظر إلى العينة المهدبة). عند عرض منتصف المسبار ، تكون الشاشة سوداء تماما. - اضبط درجة حرارة سخان العدسة (للتعويض عن فقدان درجة الحرارة عندما تكون عدسة الغمر بالزيت ملامسة لقسيمة الغطاء). تأكد من قياس 37 درجة مئوية باستخدام المسبار المرجعي داخل الوسط عندما يلامس الهدف زلة الغطاء.
ملاحظة: من الناحية المثالية ، اعمل في غرفة ذات درجة حرارة يتم التحكم فيها ، بحيث لا تتغير درجات الحرارة هذه. إذا لم يتم التحكم في درجة حرارة الغرفة ، فيجب عليك إجراء فحص التحكم في درجة الحرارة هذا كل يوم قبل إجراء الفحص المجهري بالفيديو الهدبي. - بعد التحقق من درجة الحرارة ، قم بإزالة الشريحة من الصندوق الساخن.
- تنظيف الشريحة وطرف التحقيق المرجعي مع الكحول ووضعها بعيدا.
- نظف العدسة باستخدام الأيزوبروبانول وتنظيف الأنسجة بحركات دائرية.

الشكل 5: المعدات المستخدمة في مختبر DHSV. (أ) يتم وضع المجهر المجهز بعدسة تباين طور الغمر بالزيت 100x على طاولة مضادة للاهتزاز لتجنب أن تتسبب الاهتزازات الخارجية في حدوث قطع أثرية للتحليل الوظيفي الهدبي (ب) المجهر محاط بغلاف فقاعي لمنع فقدان الحرارة من الهواء المحيط. (ج) يؤدي هدف الغمر بالزيت إلى فقد الحرارة. يمكن منع ذلك باستخدام سخان العدسة (الأسهم). (د) سخنت العينة باستخدام صندوق تدفئة. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
4. تحضير العينات الظهارية الهدبية التنفسية
- هز الأنبوب برفق للسماح للأهداب بالانتشار في جميع أنحاء الأنبوب (لتجنب أن تعلق الأهداب على شرائط مهدبة أخرى أو مخاط أو حطام ، مما يمنعها من الضرب بحرية).
ملاحظة: هذه الخطوة ضرورية للحصول على "الحواف المثلى" للظهارة الهدبية (الشكل 12). - سحب ما يقرب من 50 ميكرولتر من ظهارة مهدبة في M199 المكمل في منتصف الأنبوب باستخدام ماصة.
- ضع العينة على الحجرة المبنية في المختبر (بين زلتي الغطاء المربعة المتجاورة (20 مم × 20 مم)) وقم بتغطيتها بغطاء مستطيل (22 مم × 40 مم). احرص على عدم إضافة فقاعات.
- التكيف مع كوفيد-19: نفذ الخطوات 4.1-4.3 في خزانة السلامة الميكروبيولوجية. الإجراء في خزانة السلامة الميكروبيولوجية.
- قم بتشغيل خزانة السلامة الميكروبيولوجية قبل 10 دقائق من تحضير العينة (للتأكد من أن البيئة معقمة).
- قبل أي مناولة ، قم بتطهير خزانة السلامة الميكروبيولوجية بالكامل بنسبة 70٪ من الإيثانول.
- تطهير جميع المواد اللازمة مع 70 ٪ من الإيثانول قبل وضعها في خزانة السلامة الميكروبيولوجية.
- افتح الأنابيب المخروطية سعة 15 مل التي تحتوي على العينات مرة واحدة فقط تحت خزانة السلامة الميكروبيولوجية ، ثم أزاح الشرائط الظهارية عن طريق تحريك الفرشاة (باستخدام ملقط الأنف Weil-Blakesley) في M199 الملحق.
- قم بلصق الفاصل على الشريحة الزجاجية وإزالة الحماية من الفاصل العالق على الوجهين.
- هز الأنبوب برفق للسماح للأهداب بالانتشار في جميع أنحاء الأنبوب.
- اسحب عينة صغيرة من الظهارة الهدبية في M199 المكمل من منتصف الأنبوب باستخدام ماصة (حوالي 60 ميكرولتر) واملأ الفاصل.
- قم بلصق الغطاء المستطيل (22 مم × 40 مم) على الفاصل لإغلاق الحجرة.
- قم بتطهير الشريحة قبل الخروج من خزانة السلامة الميكروبيولوجية.
- قم بإزالة الشريحة من خزانة السلامة الميكروبيولوجية.
- قم بتغيير القفازات عند الخروج من خزانة السلامة الميكروبيولوجية.
- انتظر 10 دقائق قبل إيقاف تشغيل خزانة السلامة الميكروبيولوجية بعد الاستخدام (للتأكد من أن بيئة خزانة السلامة الميكروبيولوجية معقمة قبل إغلاق الباب).
- ضع الشريحة في لوحة الصندوق الساخن. أغلق الصندوق الساخن بالغطاء.
- أضف الزيت على هدف الغمر بالزيت.
- ضع الصندوق الساخن على مرحلة المجهر.
- قم بتشغيل الصندوق الساخن وسخان العدسة.
ملاحظة: يجب تشغيل سخان العدسة قبل 1 ساعة من الاستخدام. - اضبط إعدادات درجة حرارة الصندوق المسخن وأجهزة التحكم في سخان العدسة وفقا للقيم التي تم الحصول عليها في الخطوة 3.4.
- انتظر 5 دقائق (الوقت اللازم لرفع درجة حرارة العينة حتى 37 درجة مئوية عند استخدام إعدادات محددة مسبقا لكل من الصندوق المسخن والسخان الموضوعي).
- اقترب من الهدف إلى الشريحة حتى تلمس غطاء الانزلاق بطرف العدسة.
5. تصور الحواف المهدبة التنفسية
- ثبت كاميرا الفيديو عالية السرعة على المجهر ، وقم بتوصيل الكاميرا بالكمبيوتر ، وقم بتشغيل الكاميرا.
- قم بتشغيل الكمبيوتر.
- قم بتوصيل كاميرا الفيديو المجهرية الرقمية عالية السرعة بالكمبيوتر (بحيث يتم عرض الصورة المعروضة من خلال عدسات العين على الشاشة) عبر البرنامج.
- افتح البرنامج ، ثم تفتح القائمة الرئيسية تلقائيا (الشكل 6 أ).
ملاحظة: البرنامج هو البرنامج المستخدم في المختبر للحصول على الصور ومعالجتها. يسمح النظام بتسجيل تسلسلات الفيديو وتشغيلها بمعدل إطارات منخفض أو إطار تلو الآخر. يمكن تنزيله مجانا. - افتح الكاميرا (الشكل 6 أ).
- عندما يظهر مرشح تعداد الكاميرا ، اختر موافق (الشكل 6B).
- حدد تحديث القائمة؛ حدد اسم الكاميرا ؛ اختر الواجهة: خبير، ثم حدد فتح (الشكل 6C).
- في خط التحكم بالكاميرا أعلى قائمة الحوار المثبتة، حدد مباشر (الشكل 6D).
- اختر تشغيل لعرض الصورة وإيقاف لإنهاء المشاهدة (الشكل 6D).
- افتح البرنامج ، ثم تفتح القائمة الرئيسية تلقائيا (الشكل 6 أ).

الشكل 6: وصف استخدام البرنامج: تصور الحواف المهدبة التنفسية على الشاشة. ( أ) تظهر القائمة الرئيسية مباشرة عند فتح البرنامج. ( ب) أغلق مرشح التعداد بالكاميرا. ( ج) اختر الكاميرا وحدد الواجهة: خبير. (د) يسمح الوضع المباشر بتصور الصورة التي ترى من خلال المجهر على الشاشة. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- اضبط إعداد الحصول على الكاميرا (في الزاوية اليمنى العليا) (الشكل 7).
- في إعدادات الاستحواذ ، اختر الكاميرا، ثم اضبط معدل الإطارات: المعدل (هرتز): 500 (انظر أدناه) (الشكل 7 أ).
- في إعدادات الاستحواذ ، اختر الكاميرا، ثم اضبط منطقة الاهتمام (ROI) (الشكل 7 أ).
ملاحظة: يتم حساب عائد الاستثمار باستخدام مقياس متدرج يتم عرضه بهدف غمر الزيت x100 ويتم عرضه على الشاشة ، لتحديد عدد وحدات البكسل المقابلة ل 50 ميكرومتر (كما تريد تسجيل حواف مهدبة بقياس 50 ميكرومتر تقريبا (انظر أدناه)). - في إعدادات الاستحواذ ، اختر تسجيل ، ثم اضبط مدة الفيديو والعدد الإجمالي للإطارات المسجلة (مدة 2 ثانية ، تتوافق مع 1000 إطار إذا كان معدل الإطارات المختار هو 5OO هرتز) (الشكل 7B).
ملاحظة: في تجربتنا ، من الضروري وجود ما لا يقل عن 2 ثانية من طول الفيديو للسماح بإجراء تحليل كامل لكل من CBF و CBP. - اختر ملف ثم حفظ Camera Cfg لحفظ إعداد الاستحواذ الجديد (أدخل اسما وإذا لزم الأمر تعليقا لهذا التكوين الجديد) (الشكل 7C ، D).
- لفتح تكوين الكاميرا الجديد هذا ، افتح ملف وتحميل الكاميرا Cfg (الشكل 7C).
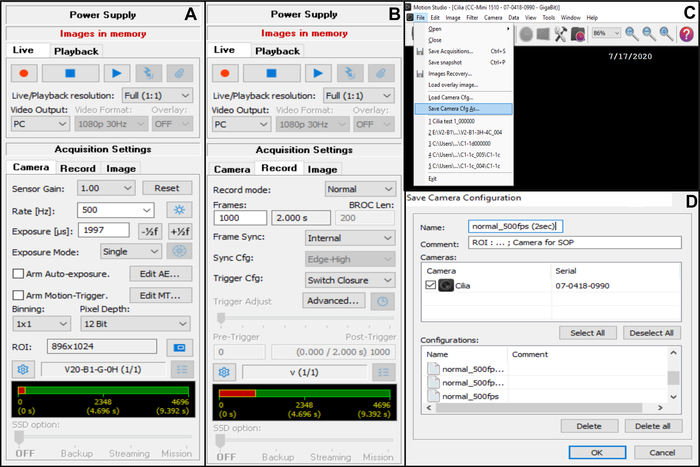
الشكل 7: وصف استخدام البرنامج: ضبط إعدادات اكتساب الكاميرا لتسجيل الفيديو للحواف المهدبة النابضة. (أ) في إعداد الاستحواذ الكاميرا ، اضبط منطقة الاهتمام (ROI) ومعدل الإطارات لتسجيل الفيديو (Rate). (B) في إعداد الاستحواذ Record ، اضبط مدة تسجيل الفيديو (عدد الإطارات اللازمة لمدة التسجيل المختارة ، وفقا لمعدل الإطارات المختار مسبقا). ( C) يمكن حفظ إعدادات تكوين الكاميرا الجديدة هذه باستخدام وظيفة حفظ الكاميرا Cfg . تحميل كاميرا CFG يسمح لإعادة فتح إعدادات التكوين المحفوظة لمزيد من الاستخدام. ( د) يمكن تسمية إعدادات تكوين الكاميرا الجديدة ، ويمكن إضافة تعليق إذا لزم الأمر. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- عرض من خلال عدسات العين والبحث عن الخلايا أو الحطام داخل العينة ، ثم التركيز.
- تحقق من أن الصورة مرئية على الشاشة ، وقم بتحسين جودة الصورة عن طريق ضبط المكثف (ومنشور DIC في حالة استخدام عدسة تباين التداخل) ، واضبط التركيز إذا لزم الأمر.
- البحث عن شرائط من ظهارة مهدبة.
6. اختيار الحواف الهدبية التنفسية
ملاحظة: يسمح النظام التجريبي بمشاهدة أهداب الضرب في ثلاث مستويات متميزة: ملف جانبي جانبي ، ينبض مباشرة نحو المراقب ، ومن الأعلى مباشرة (الشكل 8).
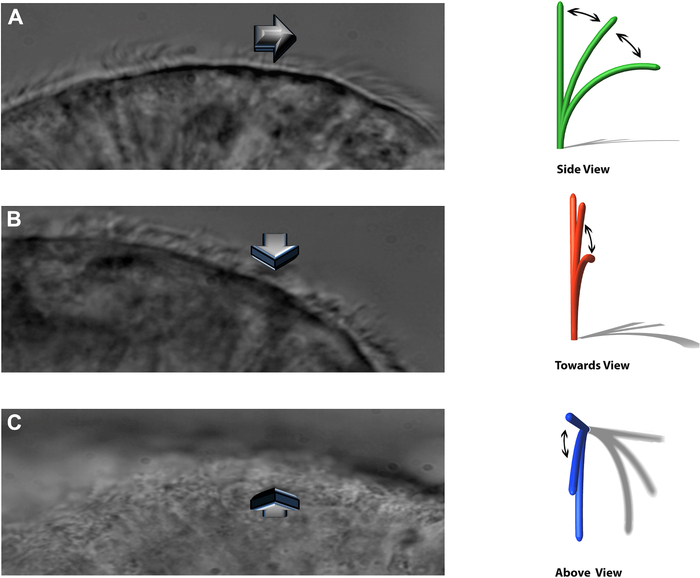
الشكل 8: تسمح تقنية DHSV بمشاهدة أهداب الضرب في ثلاث مستويات متميزة. أ: في المظهر الجانبي الجانبي. (ب) الضرب مباشرة باتجاه المراقب و(ج) من أعلى مباشرة. مستنسخة من Kempeneers et al.16. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- سجل فقط الحواف الظهارية الهدبية سليمة دون انقطاع والتي يبلغ طولها 50 ميكرومتر على الأقل.
- بالنسبة للسجلات التي تم إجراؤها على ملف التعريف الجانبي ، حدد جودة الحافة وفقا لنظام تسجيل Thomas et al.29 (الشكل 9). استخدم فقط الحواف العادية (الشكل 9 أ) أو الحواف ذات الإسقاطات البسيطة (الشكل 9 ب) للتحليل الوظيفي الهدبي. استبعاد الخلايا المعزولة (الشكل 9E).

الشكل 9: صورة تمثيلية لنظام التسجيل بواسطة Thomas et al29 للجودة المختلفة للحواف الطلائية المهدبة. (أ) الحافة العادية: تعرف بأنها شريط ظهاري مهدب موحد سليم > طوله 50 ميكرومتر (ب) حافة مهدبة ذات نتوءات طفيفة: تعرف بأنها حافة طولها >50 ميكرومتر ، مع إسقاط الخلايا خارج خط الحافة الظهارية ، ولكن بدون نقطة من غشاء الخلية القمي البارز فوق أطراف الأهداب على الخلايا المجاورة (C) حافة مهدبة ذات نتوءات رئيسية: تعرف بأنها حافة طولها >50 ميكرومتر ، مع إسقاط الخلايا خارج خط الحافة الظهارية ، مع نقطة واحدة على الأقل من غشاء الخلية القمي بارزة فوق أطراف الأهداب على الخلايا المجاورة (د) الخلية المهدبة المعزولة: تعرف بأنها الخلية المهدبة الوحيدة على حافة ظهارية >50 ميكرومتر في الطول (E) الخلايا المفردة: تعرف بأنها خلايا مهدبة ليس لها اتصال بينها أو بأي نوع آخر من الخلايا. شريط المقياس: 5.5 ميكرومتر. مستنسخة من Thomas et al.29يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- قم بإجراء CFA باستخدام أهداب فقط خالية من المخاط والحطام ، والضرب في الملف الشخصي المختار للحافة المسجلة. حدد فقط الحواف المهدبة التي تسمح بحد أدنى 2 CBF و CBP تقييم (انظر أدناه) على طول الحافة.
- استخدم لعينات CFA فقط التي تنتج ما لا يقل عن 6 حواف تنبض في المظهر الجانبي وتفي بالمعايير المذكورة أعلاه ؛ تحليل 20 حافة كحد أقصى في ملف التعريف الجانبي.
- استخدم ما لا يقل عن 1 حافة إضافية من الأهداب تنبض من أعلى ملف تعريف المراقب لتوصيف CBP.
7. تسجيل حافة مهدبة
- سجل حافة الأهداب النابضة باستخدام معدل إطارات كاميرا يبلغ 500 إطار في الثانية ، وقم بالعرض على شاشة عالية الدقة. مطلوب معدل إطارات لا يقل عن 400 هرتز للسماح بتحليل كل من CBF و CBP13. سجل حافة واحدة بمعدل إطارات يبلغ 30 إطارا في الثانية لتقييم كفاءة خلوص الجسيمات.
- حدد مباشر، على خط التحكم بالكاميرا أعلى قائمة الحوار المثبتة (الشكل 6D)
- اختر تشغيل لعرض الصورة وإيقاف لإنهاء المشاهدة (الشكل 6D)
- لتسجيل حافة ، اضغط على تسجيل (الشكل 6D). لعرض التسجيل قبل الحفظ ، انتقل إلى خط التحكم في الكاميرا أعلى قائمة الحوار التي تم إرساؤها وحدد تشغيل. أختر تشغيل لعرض الفيديو المسجل و إيقاف لإنهاء المشاهدة (الشكل 10 أ).
ملاحظة: توقف عن عرض الحافة المسجلة قبل الحفظ.
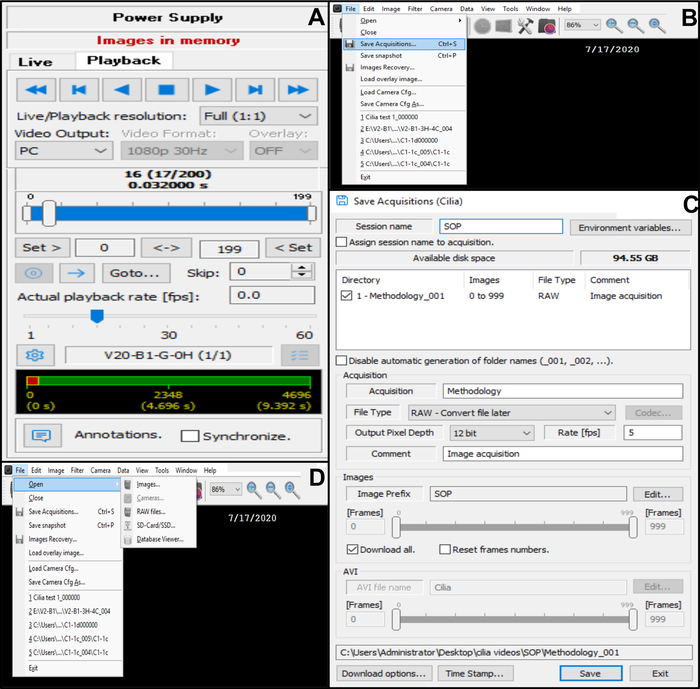
الشكل 10: وصف استخدام البرنامج. ( أ) وضع التشغيل. لمراجعة تسلسل فيديو مسجل لضرب الحافة المهدبة، اختر حالة التشغيل. اختر تشغيل لعرض الصورة وإيقاف لإنهاء المشاهدة. يمكن تعديل معدل الشهرة لتحسين تحليل الوظيفة الهدبية (B ، C) حفظ تسجيلات الفيديو للحواف المهدبة النابضة (B) لحفظ الفيديو، اختر ملف ثم حفظ عمليات الاستحواذ. (ج) أدخل اسم الفيديو المسجل واختر الموضع الذي تم تسجيل الفيديو فيه. تأكد من حفظ التسجيل بتنسيق . اختيار ملف RAW (D) لتسجيل الحواف المهدبة النابضة المراد تحليلها: لفتح تسجيل فيديو، اختر ملف، ثم فتح، ثم صور. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- احفظ الفيديو في قاعدة البيانات (الشكل 10ب ، ج).
- افتح ملف في الزاوية العلوية اليسرى ، ثم احفظ عمليات الاستحواذ (الشكل 10 ب).
- في حفظ عمليات الاستحواذ ، أدخل اسم الفيديو المسجل وتأكد من حفظ التسجيل بتنسيق نوع ملف RAW (الشكل 10C).
- عند حفظ الفيديو ، ارجع إلى الوضع المباشر (ارجع إلى خط التحكم في الكاميرا أعلى قائمة الحوار المثبتة) وحدد مباشر) (الشكل 6D).
- كرر الإجراء لتسجيل عدد الحواف التي تفي بمعايير التحديد المطلوبة ل CFA.
ملاحظة: من الممكن تسجيل عدة حواف مهدبة تفي بمعايير التحديد من شريحة واحدة ، في غضون 20 دقيقة كحد أقصى بعد تحضير الشريحة (لتجنب الجفاف). بعد 20 دقيقة ، إذا لم يكن من الممكن الحصول على حواف كافية تفي بمعايير الاختيار ، فقم بإعداد شريحة جديدة. - أخرج الشريحة من الصندوق الساخن.
- قم بإزالة الغطاء المستطيل ورميه في حاوية النفايات الطبية الخطرة المحددة.
- قم بتنظيف الشريحة (مع لصق زلتي الغطاء المربعتين عليها) باستخدام 70٪ من الإيثانول والورق الماص. بمجرد تنظيف الشريحة ، يمكن استخدامها مرة أخرى.
- التكيف مع كوفيد-19: ضع الشريحة مع غطاء الغطاء والفاصل في كيس محكم الإغلاق ، وقم بإزالة القفازات والقناع ووضعها في كيس محكم الإغلاق. ضع الكيس المحكم في حاوية النفايات الطبية الخطرة المحددة.
8. التحليل الوظيفي الهدبي
- التحضير الأولي لإجراء التقييم اليدوي لإطار بناء القدرات وهيئة الجمارك وحماية الحدود
- افتح البرنامج.
- افتح ملف في الزاوية اليسرى العليا ، ثم افتح ثم الصور (الشكل 10 د).
- اختر الفيديو المراد تحليله.
- انتقل إلى خط التحكم في الكاميرا أعلى قائمة الحوار المثبتة، وحدد تشغيل (الشكل 10 أ). اختر تشغيل لعرض الفيديو المسجل وإيقاف لإنهاء المشاهدة.
- تحليل تردد النبض الهدبي اليدوي (CBF)
- قم بإجراء تقييم CBF باستخدام الحواف الجانبية فقط.
- قسم الحواف المهدبة إلى 5 مناطق متجاورة تقريبا ، كل منها بقياس 10 ميكرومتر تقريبا (الشكل 11).
- تحديد وتصور الأهداب أو مجموعات الأهداب بمعدل إطارات منخفض ، ويتم إجراء قياسات 2 CBF كحد أقصى في كل منطقة ، مما ينتج عنه 10 قياسات CBF كحد أقصى على طول كل حافة (الشكل 11).
- سجل عدد الإطارات المطلوبة لمجموعة من الأهداب لإكمال 5 دورات نبض.
- قم بالتحويل إلى CBF عن طريق عملية حسابية بسيطة: (CBF = معدل إطارات التسجيل (هرتز) / (عدد الإطارات ل 5 نبضات) × 5) 13،16،30. تم الإبلاغ عن أهداب غير متحركة على أنها تحتوي على CBF من 0 هرتز13.
ملاحظة: اضبط معدل الإطارات عند تشغيل مقاطع الفيديو المسجلة (الشكل 10 أ). هذا مفيد بشكل خاص عندما يتم تحليل الأهداب ببطء شديد. تساعد زيادة معدل الإطارات في تحديد ما إذا كانت الأهداب تنبض ببطء شديد أم أنها غير متحركة. - لكل عينة ، احسب متوسط CBF كمتوسط (SD) أو (95٪ CI) لجميع CBF المسجلة في المظهر الجانبي ، بما في ذلك الأهداب الثابتة.
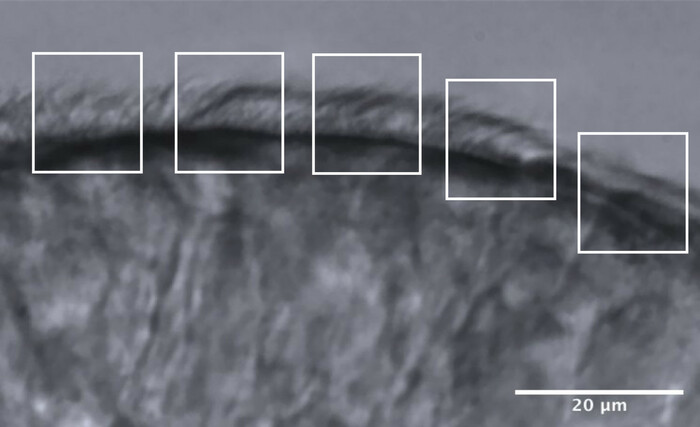
الشكل 11: صورة تمثيلية لحافة الجودة المثلى ، والتقسيم إلى 5 مناطق للسماح بتحليل CFA. يتم تجزئة الحافة الظهارية الهدبية ذات الجودة المثلى إلى 5 مناطق متجاورة يبلغ قياس كل منها 10 ميكرومتر. يتم إجراء قياسات 2 CBF كحد أقصى (و 2 تقييم CBP) في كل منطقة ، مما يؤدي إلى 10 قياسات CBF كحد أقصى (وتقييمات CBP) على طول كل حافة. شريط المقياس = 20 ميكرومتر. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
- تحليل نمط النبض الهدبي اليدوي (CBP)
- لتقييم علامات خلل الحركة ، استخدم الملف الشخصي الجانبي فقط ؛ استخدم الطائرات باتجاه المراقب ومن الأعلى لتوصيف نوع CBP13. توجد طرق ودرجات مختلفة لتقييم CBP. فيما يلي وصف للطريقة المستخدمة في المختبر مع تعريف علامات خلل الحركة.
- النسبة المئوية لكل CBP متميز داخل العينة
- لكل أهداب أو مجموعة من الأهداب التي تم تحديدها واستخدامها لقياس CBF (الشكل 11) ، قم بإجراء تحليل CBP بمعدل إطارات منخفض: قارن المسار الدقيق الذي اتخذته الأهداب خلال دورة نبضة كاملة مع CBP العادي الذي لوحظ في تحليل DHSV12,30.
- انسب CBP مميزا (عادي ، غير متحرك ، صلب ، دائري ، غير متزامن (ضرب هدبي غير منسق) أو خلل الحركة13) إلى كل أهداب أو مجموعة من الأهداب التي تم تحليلها.
- لكل عينة ، احسب النسبة المئوية لكل CBP متميز داخل العينة ؛ CBP المنسوب إلى العينة هو CBP السائد الذي تمت ملاحظته.
- حساب 3 علامات من خلل الحركة.
- احسب مؤشر الحركة (IMI): النسبة المئوية للأهداب غير المتحركة داخل العينة (عدد CBF = 0 / إجمالي عدد قراءات CBF في العينة × 100). عبر عن IMI كمتوسط (SD) أو (95٪ CI) 1،16،31.
- احسب درجة خلل الحركة (DKS). قسم كل حافة مهدبة إلى أرباع ، ويتم تحديد عدد الأرباع ذات الأهداب خلل الحركة (أو الضرب غير الطبيعي). يسمح هذا بحساب DKS بين 0 و 4 (0: CBP العادي في جميع أنحاء الحافة ؛ 1: CBP غير طبيعي في ≤ 25٪ من الأهداب ؛ 2: CBP غير طبيعي في ≤ 50٪ من الأهداب ؛ 3: نمط ضربات غير طبيعي في ≤ 75٪ من الأهداب ؛ و 4: CBP غير طبيعي في جميع الأهداب). يتم حساب متوسط DKS (المدى الربيعي) للعينة16,29.
- احسب النسبة المئوية للضرب العادي: تعرف بأنها النسبة المئوية للأهداب مع CBP العادي داخل العينة (عدد قراءات CBP العادية / إجمالي عدد قراءات CBP للعينة × 100).
النتائج
لتوضيح كفاءة التقنية ، نقدم نتائج CFA في سلسلة من 16 متطوعا بالغا يتمتعون بصحة جيدة (5 ذكور ، الفئة العمرية 22-54 عاما).
قدمت عينات تنظيف الأنف بالفرشاة من 14 (4 ذكور ، الفئة العمرية 24-54 سنة) من إجمالي 16 متطوعا ما يكفي من الحواف الظهارية المناسبة التي استوفت معايير الاختيار اللازمة لأ...
Discussion
تهدف هذه الورقة إلى توفير إجراء تشغيل قياسي ل CFA باستخدام عينات تنظيف الأنف بالفرشاة ، مع إجراء تعديلات لاعتبارات مكافحة العدوى المناسبة أثناء جائحة COVID-19. يعد تشخيص PCD أمرا صعبا ، ويتطلب حاليا مجموعة من الاختبارات التشخيصية المختلفة ، وفقا للتوصية الدولية ، بما في ذلك قياس أكسيد النيتريك ?...
Disclosures
هؤلاء المؤلفون ليس لديهم ما يكشفون عنه.
Acknowledgements
نود أن نشكر جان فرانسوا بابون وبرونو لويس وإستل إسكودييه وجميع أعضاء فريق مركز تشخيص PCD في باريس الشرقية على تواجدهم وترحيبهم الحار خلال الزيارة إلى مركز تشخيص PCD الخاص بهم ، والتبادلات العديدة. كما نشكر روبرت هيرست وجميع أعضاء الفريق في مركز PCD في ليستر على ترحيبهم ووقتهم ونصائحهم وخبراتهم.
Materials
| Name | Company | Catalog Number | Comments |
| 15 mL conical tubes | FisherScientific | 352096 | 15 ml High-Clarity Polypropylene Conical Tube with lid |
| Amphotericin B | LONZA | 17-836E | Antifungal solution |
| Blakesley-weil nasal forceps | NOVO SURGICAL | E7739-12 | Used to hold the brush to perform the nasal brushing |
| Bronchial cytology brush | CONMED | 129 | Used for nasal brushing |
| Cotton swab | NUOVA APTACA | 2150/SG | Used for COVID-19 testing |
| Digitial high-speed videomicroscopy camera | IDTeu Innovation in motion | CrashCam Mini 1510 | |
| Glass slide | ThermoScientific | 12372098 | Microscope slides used to create the visualization chamber |
| Heated Box | IBIDI cells in focus | 10918 | Used to heat the sample |
| Inverted Light microscope | Zeiss | AXIO Vert.A1 | |
| Lens Heater | TOKAI HIT | TPiE-LH | Used to heat the oil immersion lens |
| Medium 199 (M199), HEPES | TermoFisher Scientific | 12340030 | Cell Culture Medium |
| Motion Studio X64 | IDT Motion | version 2.14.01 | Software |
| Oil | FischerScientific, Carl Zeiss | 11825153 | |
| Rectangular cover slip | VWR | 631-0145 | Used to cover the visualization chamber |
| Spacer (Ispacer) 0.25 mm | Sunjinlab | IS203 | Used for the creation of the hermetic closed visualization chamber |
| Square cover slip | VWR | 631-0122 | Used for the creation of lab-built open visualization chamber |
| Streptomycin/Penicillin | FisherScientific, Gibco | 11548876 | Antiobiotics solution |
References
- Chilvers, M. A., Rutman, A., O'Callaghan, C. Ciliary beat pattern is associated with specific ultrastructural defects in primary ciliary dyskinesia. Journal of Allergy Clinical Immunology. 112 (3), 518-524 (2003).
- Werner, C., Onnebrink, J. G., Omran, H. Diagnosis and management of primary ciliary dyskinesia. Cilia. , 1-9 (2015).
- Kempeneers, C., Chilvers, M. A. To beat, or not to beat, that is question! The spectrum of ciliopathies. Pediatric Pulmonology. 53 (8), 1122 (2018).
- Lucas, J. S., et al. European Respiratory Society guidelines for the diagnosis of primary ciliary dyskinesia. The European Respiratory Journal. 49 (1), (2017).
- Knowles, M. R., Zariwala, M., Leigh, M. Primary Ciliary Dyskinesia. Clinics in chest medicine. 37 (3), 449-461 (2016).
- Shapiro, A. J., et al. Diagnosis, monitoring, and treatment of primary ciliary dyskinesia: PCD foundation consensus recommendations based on state of the art review. Pediatric Pulmonology. , (2016).
- Fitzgerald, D. A., Shapiro, A. J. When to suspect primary ciliary dyskinesia in children. Paediatric Respiratory Reviews. , (2016).
- Shoemark, A., Dell, S., Shapiro, A., Lucas, J. S. ERS and ATS diagnostic guidelines for primary ciliary dyskinesia: similarities and differences in approach to diagnosis. European Respiratory Journal. 54 (3), (2019).
- Mirra, V., Werner, C., Santamaria, F. Primary ciliary dyskinesia: An update on clinical aspects, genetics, diagnosis, and future treatment strategies. Frontiers in Pediatrics. 5, 1-13 (2017).
- Ardura-Garcia, C., et al. Registries and collaborative studies for primary ciliary dyskinesia in Europe. European Respiratory Journal Open Research. 6 (2), (2020).
- Leigh, M. W., et al. Clinical features and associated likelihood of primary ciliary dyskinesia in children and adolescents. Annals of the American Thoracic Society. , (2016).
- Chilvers, M. A., O'Callaghan, C. Analysis of ciliary beat pattern and beat frequency using digital high speed imaging: comparison with the photomultiplier and photodiode methods. Thorax. 55 (4), 314-317 (2000).
- Kempeneers, C., Seaton, C., Garcia Espinosa, B., Chilvers, M. A. Ciliary functional analysis: Beating a path towards standardization. Pediatric Pulmonology. 54 (10), 1627-1638 (2019).
- Barbato, A., et al. Primary ciliary dyskinesia: a consensus statement on diagnostic and treatment approaches in children. The European respiratory journal. 34 (6), 1264-1276 (2009).
- Raidt, J., et al. Ciliary beat pattern and frequency in genetic variants of primary ciliary dyskinesia. European Respiratory Journal. 44 (6), 1579-1588 (2014).
- Kempeneers, C., Seaton, C., Chilvers, M. A. Variation of Ciliary Beat Pattern in Three Different Beating Planes in Healthy Subjects. Chest. 151 (5), 993-1001 (2017).
- Götzinger, F., et al. COVID-19 in children and adolescents in Europe: a multinational, multicentre cohort study. The Lancet Child & Adolescent Health. , (2020).
- Yang, J., et al. Prevalence of comorbidities and its effects in coronavirus disease 2019 patients: A systematic review and meta-analysis. International Journal of Infectious Diseases. 94, 91-95 (2020).
- Brough, H. A., et al. Managing childhood allergies and immunodeficiencies during respiratory virus epidemics - The 2020 COVID-19 pandemic: A statement from the EAACI-section on pediatrics. Pediatric Allergy and Immunology. 31 (5), 442-448 (2020).
- Zou, L., et al. SARS-CoV-2 Viral Load in Upper Respiratory Specimens of Infected Patients. The New England journal of medicine. 382 (12), 1177-1179 (2020).
- van Doremalen, N., et al. Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1. The New England journal of medicine. 382 (16), 1564-1567 (2020).
- Tran, K., Cimon, K., Severn, M., Pessoa-Silva, C. L., Conly, J. Aerosol generating procedures and risk of transmission of acute respiratory infections to healthcare workers: a systematic review. PloS one. 7 (4), 35797 (2012).
- Van Gerven, L., et al. Personal protection and delivery of rhinologic and endoscopic skull base procedures during the COVID-19 outbreak. Rhinology. 58 (3), 289-294 (2020).
- Marty, F. M., Chen, K., Verrill, K. A. How to Obtain a Nasopharyngeal Swab Specimen. New England Journal of Medicine. 382 (22), 76 (2020).
- Petruzzi, G., et al. COVID-19: Nasal and oropharyngeal swab. Head & Neck. 42, (2020).
- George, A., Prince, M., Coulson, C. Safe nasendoscopy assisted procedure in the post-COVID-19 pandemic era. Clinical Otolaryngology. , (2020).
- Hirst, R. A., et al. Culture of primary ciliary dyskinesia epithelial cells at air-liquid interface can alter ciliary phenotype but remains a robust and informative diagnostic aid. PLoS ONE. 9 (2), (2014).
- Jorissen, M., Willems, T., Van der Schueren, B. Ciliary function analysis for the diagnosis of primary ciliary dyskinesia: advantages of ciliogenesis in culture. Acta oto-laryngologica. 120 (2), 291-295 (2000).
- Thomas, B., Rutman, A., O'Callaghan, C. Disrupted ciliated epithelium shows slower ciliary beat frequency and increased dyskinesia. European Respiratory Journal. 34 (2), 401-404 (2009).
- Chilvers, M. A., Rutman, A., O'Callaghan, C. Functional analysis of cilia and ciliated epithelial ultrastructure in healthy children and young adults. Thorax. 58 (4), 333-338 (2003).
- Stannard, W. A., Chilvers, M. A., Rutman, A. R., Williams, C. D., O'Callaghan, C. Diagnostic testing of patients suspected of primary ciliary dyskinesia. American Journal of Respiratory and Critical Care Medicine. 181 (4), 307-314 (2010).
- Boon, M., et al. Primary ciliary dyskinesia: critical evaluation of clinical symptoms and diagnosis in patients with normal and abnormal ultrastructure. Orphanet Journal of Rare Diseases. 9 (1), 11 (2014).
- Armengot, M., Milara, J., Mata, M., Carda, C., Cortijo, J. Cilia motility and structure in primary and secondary ciliary dyskinesia. American Journal of Rhinology & Allergy. 24 (3), 175-180 (2010).
- Papon, J. F., et al. Quantitative analysis of ciliary beating in primary ciliary dyskinesia: a pilot study. Orphanet Journal of Rare Diseases. 7 (1), 78 (2012).
- Wallmeier, J., et al. Mutations in CCNO and MCIDAS lead to a mucociliary clearance disorder due to reduced generation of multiple motile cilia. Molecular and Cellular Pediatrics. 2, 15 (2015).
- Boon, M., et al. MCIDAS mutations result in a mucociliary clearance disorder with reduced generation of multiple motile cilia. Nature Communications. 5 (6), 4418 (2014).
- Shapiro, A. J., et al. Diagnosis of Primary Ciliary Dyskinesia. An Official American Thoracic Society Clinical Practice Guideline. American Journal of Respiratory and Critical Care Medicine. 197 (12), 24-39 (2018).
- Rubbo, B., et al. Accuracy of high-speed video analysis to diagnose primary ciliary dyskinesia. Chest. (19), 30205 (2019).
- Horani, A., Ferkol, T. W. Advances in the Genetics of Primary Ciliary Dyskinesia. Chest. 154 (3), 645-652 (2018).
- MacCormick, J., Robb, I., Kovesi, T., Carpenter, B. Optimal biopsy techniques in the diagnosis of primary ciliary dyskinesia. The Journal of Otolaryngology. 31 (1), 13-17 (2002).
- Jackson, C. L., et al. Accuracy of diagnostic testing in primary ciliary dyskinesia. European Respiratory Journal. 47 (3), 837-848 (2016).
- Jackson, C. L., Goggin, P. M., Lucas, J. S. Ciliary Beat Pattern Analysis Below 37°C May Increase Risk of Primary Ciliary Dyskinesia Misdiagnosis. Chest. 142 (2), 543-544 (2012).
- Green, A., Smallman, L. A., Logan, A. C., Drake-Lee, A. B. The effect of temperature on nasal ciliary beat frequency. Clinical otolaryngology and allied sciences. 20 (2), 178-180 (1995).
- Clary-Meinesz, C. F., Cosson, J., Huitorel, P., Blaive, B. Temperature effect on the ciliary beat frequency of human nasal and tracheal ciliated cells. Biology of the Cell. 76 (3), 335-338 (1992).
- Smith, C. M., et al. ciliaFA: a research tool for automated, high-throughput measurement of ciliary beat frequency using freely available software. Cilia. 1 (1), 14 (2012).
- Sisson, J. H., Stoner, J. a., Ammons, B. a., Wyatt, T. a. All-digital image capture and whole-field analysis of ciliary beat frequency. Journal of Microscopy. 211, 103-111 (2003).
- Blanchon, S., et al. Deep phenotyping, including quantitative ciliary beating parameters, and extensive genotyping in primary ciliary dyskinesia. Journal of Medical Genetics. , (2019).
- Feriani, L., et al. Assessing the Collective Dynamics of Motile Cilia in Cultures of Human Airway Cells by Multiscale DDM. Biophysical Journal. 113 (1), 109-119 (2017).
- Sears, P. R., Thompson, K., Knowles, M. R., Davis, C. W. Human airway ciliary dynamics. American Journal of Physiology - Lung Cellular and Molecular Physiology. 304 (3), 170-183 (2013).
- Quinn, S. P., et al. Automated identification of abnormal respiratory ciliary motion in nasal biopsies. Science translational medicine. 7 (299), (2015).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved