A subscription to JoVE is required to view this content. Sign in or start your free trial.
Method Article
تخفيف الضغط الخلفي الجانبي عبر الأنبوبي لفتق القرص الجانبي القطني L5-S1
In This Article
Summary
تظهر هنا تقنية جديدة لإزالة الضغط الخلفي الجانبي عبر الأنبوبي الخالي من C-arm لتضيق الثقبة القطنية وفتق القرص الجانبي تحت ملاحة O-arm.
Abstract
لقد أبلغنا عن تقنية جديدة لإزالة ضغط العصب L5 عبر الأنبوبي الخالي من C-arm تحت الملاحة القائمة على التصوير المقطعي المحوسب لتقليل خطر الإشعاع. يتم تنفيذ هذا الإجراء تحت التخدير العام والمراقبة العصبية. يتم وضع المريض في وضع عرضة على طاولة الكربون التشغيلية. يتم وضع إطار مرجعي للملاحة عن طريق الجلد في المفصل العجزي الحرقفي المقابل أو العملية الشوكية. بعد ذلك ، يتم الحصول على صور التصوير المقطعي المحوسب. بعد تسجيل الأداة ، يتم تأكيد مستوى الثقبة L5-S1 باستخدام مسبار ملاحي ، ويتم وضع علامة على نقطة الدخول. باستخدام شق الجلد حوالي 2 سم ، يتم تشريح الأنسجة والعضلات تحت الجلد. يستهدف الموسع الأول المتنقل مثلث L5-S1 Kambin ، ويتم إجراء التمدد التسلسلي. يتم استخدام أنبوب 18 مم وتثبيته على الإطار. تتم إزالة العظم حول مثلث كامبين باستخدام نتوء متحرك. بالنسبة لفتق القرص الجانبي ، يتم تحديد جذر العصب L5 وسحبه ، ويتم إزالة جزء القرص. يعد تخفيف الضغط بالمنظار الأنبوبي الموجه بالملاحة إجراء فعالا. لا يوجد خطر إشعاعي على الجراح أو موظفي غرفة العمليات.
Introduction
يمثل التشخيص والعمليات الجراحية لتضيق الثقبة القطنية (LFS) وفتق القرص الجانبي القطني (LLDH) على مستوى L5-S1 تحديا لجراحي العمود الفقري بسبب البنية الفريدة لهذا المستوى1. القمة الحرقفية ، العملية المستعرضة L5 العريضة (TP) ، المساحة الصغيرة بين علاء العجز و L5 TP ، والنباتات العظمية تجعل نافذة التشغيل ضيقة للغاية2. إذا لم يكن استئصال العظام كافيا ، فقد يؤدي تخفيف الضغط غير الكافي إلى جذر العصب L5 إلى ظهور أعراض متبقية. إزالة العظام الضخمة تسبب عدم الاستقرار بعد العملية الجراحية. تحد هذه المشكلات من كفاءات الجراحين مع إزالة ضغط جذر L5 foramine / extraforaminal. أظهرت العديد من التقارير نتائج جيدة مع جراحات العمود الفقري طفيفة التوغل ، مثل الإجراءات المجهرية أو التنظيرية في هذا المجال لإزالة ضغط جذر العصب L5 3,4. في الآونة الأخيرة ، تم الإبلاغ عن استخدام الملاحة لإزالة ضغط الثقبة من جذر L5 مع نتائج جراحية جيدة5.
أصبح استئصال القرص بالمنظار بالكامل شائعا لإزالة فتق القرص القطني الجانبي6. علاوة على ذلك ، يمكن أن تساعد الإجراءات المجهرية بالاشتراك مع الملاحة الجراح على فك ضغط جذر L5 بدقة2. عادة ، تتطلب هذه التقنيات استخدام C-arm أثناء الجراحة. الهدف من هذه الطريقة هو فك ضغط جذر L5 بدقة مع الحد الأدنى من استئصال العظام بدون ذراع C.
مؤشرات هذه التقنية هي فتق القرص القطني خارج الثقبة وفتق / تضيق النصف الجانبي من القرص القطني الثقبة . موانع الاستعمال هي فتق / تضيق الثلث الإنسي للقرص القطني الثقبة لأن النطاق لا يمكن أن يصل إلى المنطقة المستهدفة2.
Protocol
تمت الموافقة على هذه الدراسة من قبل لجنة الأخلاقيات في مستشفى أوكاياما روزاي (رقم 305).
1. أخذ تاريخ المريض
- تأكد من أن المريض يعاني من انزلاق غضروفي يسبب عرق النسا الحاد. عادة ، سيكون لدى المريض تاريخ من بعض آلام أسفل الظهر البادرية. قد يربطون أعراضهم بحلقة من الصدمة.
- اطلب من المريض وصف ألم الساق المشع ، بما في ذلك موقعه. اسألهم أيضا عن الأنشطة التي تجعلها أفضل أو أسوأ عند الاشتباه في LFS أو LLDH.
2. الفحص البدني
- لتحديد مستوى العصب ، تحقق من علامات فقدان الإحساس والضعف في الساق.
- قم بإجراء مجموعة من اختبارات الحركة القطنية عن طريق مطالبة المريض بالانحناء للأمام والخلف.
- تحقق من تحريض آلام أسفل الظهر لدى المريض المصاب بانزلاق غضروفي عند الانتهاء من الانحناء للأمام.
- رفع ساق المريض في وضع ضعيف. إذا كانت الزاوية بين السرير والساق أقل من 70 درجة بسبب عرق النسا ، فهذا اقتراح قوي بأن المريض يعاني من انزلاق غضروفي ، مما يعني أن اختبار رفع الساق المستقيمة (SLR) إيجابي.
ملاحظة: اختبار SLR مفيد جدا للتمييز بين تضيق القناة القطنية (SLR-) وفتق القرص القطني (SLR+).
- إجراء رد فعل عميق للأوتار ، والتحقق من ضعف العضلات لدى المريض.
- قم بإجراء اختبار كيمب7. قم بإصلاح الإليوم المقابل للمريض من الجانب الذي يتم اختباره بيد واحدة في وضع الوقوف. أمسك بكتف المريض باليد الأخرى وقاد المريض إلى التمديد والانحناء الجانبي الجانبي والدوران.
ملاحظة: يتميز LFS بالتفاقم مع تضييق الثقبة الناجم عن التمديد القطني (علامة كيمب)7. إذا كان اختبار كيمب إيجابيا، فمن المحتمل أن يكون ضغط العصب الثقبة عن طريق فتق القرص أو تضيقه.
3. تقييم التصوير الإشعاعي (XP) والتصوير بالرنين المغناطيسي (MRI)
- قم بإجراء التصوير الشعاعي الأمامي الخلفي والجانبي في وضع الوقوف للتحقق من تشوه أسفل الظهر وانزلاق الفقار. إذا كان المريض يعاني من تشوه شديد ، يشار إلى الانصهار الشوكي.
- إجراء التصوير الشعاعي الوظيفي في وضع الوقوف. تحقق من التصوير الإشعاعي الوظيفي لتأكيد عدم الاستقرار القطني عن طريق قياس الحركة غير الطبيعية للفقرات (الشكل 1A ، B).
ملاحظة: إذا كان هناك عدم استقرار حاد يشير إلى انزلاق أكثر من 10 درجات أو أكثر من 3 مم على مستوى L5-S1 ، فيجب النظر في اندماج L5-S1. - إجراء التصوير بالرنين المغناطيسي لتقييم موقع ضغط العصب بدقة.
- بالنسبة لفتق القرص القطني الجانبي (LLDH)، التقط صورة مرجحة T2 الإكليلية لتحديد موقع القرص المنفتق (الشكل 1C-E).

الشكل 1: التصوير الإشعاعي قبل الجراحة والتصوير بالرنين المغناطيسي (أ) التصوير الإشعاعي الجانبي ، (ب) التصوير الإشعاعي الجانبي الانثناء ، (ج) صورة التصوير بالرنين المغناطيسي الموزونة T2 شبه السهمية ، (د) صورة التصوير بالرنين المغناطيسي الموزونة T2 الإكليلية ، (ه) التصوير بالرنين المغناطيسي المحوري T2 المرجح في L5-S1. يشير السهم إلى FLDH. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
4. تقييم التصوير المقطعي المحوسب (CT) وصور الاندماج بالرنين المغناطيسي - CT
- قم بإجراء التصوير المقطعي المحوسب للتحقق مما إذا كان هناك قرص متكلس (الشكل 2A ، D) أو هشاشة عظمية مثقوبة (الشكل 2B ، C) ليس بواسطة القرص.
- التقط صورة اندماج التصوير بالرنين المغناطيسي - CT لفهم الموقع الدقيق ثلاثي الأبعاد للقرص المنفتق (الشكل 3).

الشكل 2: التصوير المقطعي المحوسب قبل الجراحة (A,B) التصوير المقطعي المحوسب لإعادة الإعمار شبه السهمي، (C) التصوير المقطعي المحوسب لإعادة الإكليل، (D) التصوير المقطعي المحوسب المحوري عند L5-S1. تشير الأسهم البيضاء إلى FLDH المتكلس. سهم أسود يظهر هشاشة العظام. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: صور اندماج التصوير بالرنين المغناطيسي المقطعي . (أ) الرؤية الخلفية، (ب) الرؤية الخلفية الجانبية. يشير السهم الأبيض إلى FLDH. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
5. تحديد مواقع المرضى والمراقبة العصبية (NM)
- توفير التخدير العام للمريض.
- ثم ، ضع المريض في وضع عرضة على طاولة كربونية.
- تأكد من عدم ضغط عيون المريض بغطاء وجه خاص. انتبه إلى وضع الداعم لعدم ضغط بطن المريض.
- إجراء المراقبة العصبية باستخدام نظام مراقبة متعدد الوسائط أثناء الجراحة يقيم سلامة الحبل الشوكي ويوفر تحذيرا من الضرر المحتمل للمسارات العصبية الحرجة (الشكل 4A). تولد الإمكانات المستحثة عبر الجمجمة (MEPs) حافزا في القشرة الحركية.
- استخدم أقطاب التسجيل لقياس الإشارات في مواقع مجموعة عضلات الأطراف العلوية والسفلية الطرفية المحددة مسبقا.
ملاحظة: إذا تم استخدام المراقبة العصبية ، يتم تأكيد تخفيف ضغط الأعصاب أيضا مع هذا. بالنسبة للعضلة التي يتم فك ضغط العصب المعصب منها بشكل كاف ، تزداد سعة MCV عادة.
- استخدم أقطاب التسجيل لقياس الإشارات في مواقع مجموعة عضلات الأطراف العلوية والسفلية الطرفية المحددة مسبقا.
6. التصوير المقطعي المحوسب أثناء العملية الجراحية والملاحة في العمود الفقري
- ضع إطارا مرجعيا للملاحة (RF) عن طريق الجلد في العملية الشوكية أو المفصل العجزي الحرفي. احصل على صور التصوير المقطعي المحوسب أثناء العملية باستخدام ماسح الأشعة المقطعية المحمول (الشكل 4B).
- قم بنقل صور CT 3D إلى نظام الملاحة تلقائيا باستخدام كابل (الشكل 4C).
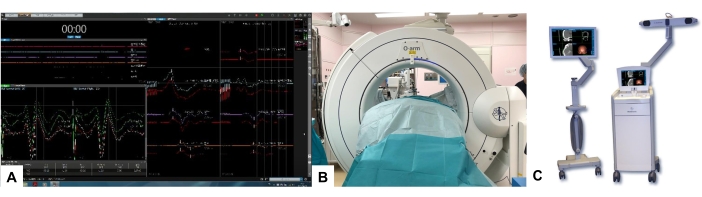
الشكل 4: المراقبة العصبية ، O-arm ، والملاحة. (أ) المراقبة العصبية ، (ب) O-arm ، (C) الملاحة. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
7. تسجيل الأدوات المتنقل
- قم بتسجيل المؤشر المتنقل ، واللدغ اللاحق ، وعالي السرعة عن طريق النقر على طرف فتحة RF يدويا. ثم قم بإجراء فحص الدقة عن طريق لمس السطح العظمي.
8. شق وتشريح العضلات
- بمساعدة مؤشر متحرك، تأكد من موقع مستوى الثقبة L5-S1 بواسطة صورة ممتدة مقاس 50-60 مم من طرف المؤشر وحدد نقطة الدخول لشق الجلد (الشكل 5A).
- قم بعمل شق طولي في الجلد يبلغ طوله حوالي 2 سم ، ثم قم بتشريح الأنسجة تحت الجلد ، والحرقفي القطني ، والعضلات متعددة الفيدوس على طول ألياف العضلات.
- قم بإرساء الموسع الأول المتنقل في قاعدة العملية المستعرضة L5 باستخدام نظام ملاحة (الشكل 5B). ثم أدخل الموسعات المتسلسلة (5.3 مم ، 9.4 مم).
- أدخل الأنبوب النهائي (14 مم) وقم بتثبيته على مجموعة الذراع المرنة بإحكام (الشكل 5C). تأكد من موضع الأنبوب باستخدام نظام ملاحة وتشريح من خلال التنظير الداخلي.

الشكل 5: شق الجلد والتمدد التسلسلي . (أ) مؤشر ملاحي ، (ب) مراقب ملاحة ، (ج) تراجع أنبوبي. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
9. استئصال العظام مع لدغ عالية السرعة التنقل
- تحقق من المستوى باستخدام المسبار المتنقل. تحقق من مستوى L5-S1 باستخدام مؤشر التنقل في شاشة التنقل.
- قم بإزالة العظم عند القاعدة السفلية للعملية العرضية والجزء الجانبي من مفصل الوجه باستخدام نتوء عالي السرعة أو لدغ تقليدي عالي السرعة (الشكل 6).
ملاحظة: يتم التخطيط لمزيد من الخطوات الجراحية وفقا لفتق القرص أو تضيق القناة. - في حالة تضيق القناة ، قم بإزالة العنصر العظمي الذي يضغط على جذر العصب تماما.
تنبيه: قبل استخدام الأدوات التي تم التنقل فيها، يجب على الجراح التحقق من دقة التنقل لأنه في بعض الأحيان يتم نقل الإطار المرجعي.
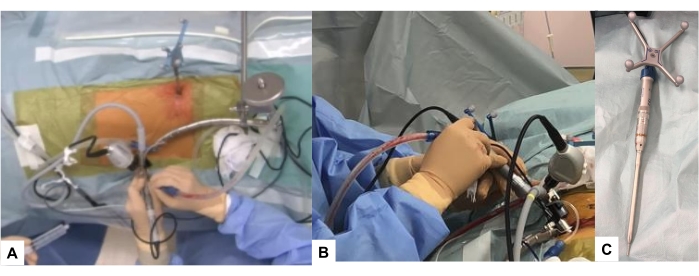
الشكل 6: نتوء عالي السرعة (A,B): صورة أثناء الجراحة، (B): نتوء عالي السرعة أثناء التنقل. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
10. استئصال القرص بالمنظار
- بالنسبة ل LLDH ، حدد جذر العصب L5 وتراجع عن طريق سحب الأعصاب. ثم قم بإزالة جزء القرص باستخدام ملقط الغدة النخامية بعناية.
- في حالة LFS ، قم بتوسيع الثقبة L5 باستخدام نتوء عالي السرعة تحت توجيه الملاحة.
- قم بإزالة كل ضغط للأنسجة الرخوة والعناصر العظمية بواسطة ملقط الغدة النخامية و Kerrison rongeurs. تحديد جذر L5 من خلال الدهون والأوعية المحيطة بالأعصاب (الشكل 7).
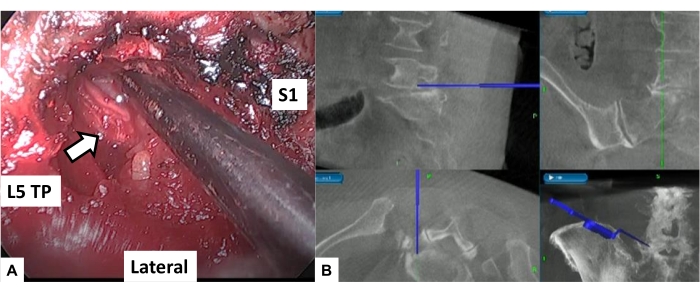
الشكل 7: تخفيف ضغط جذر العصب . (أ) صورة المنظار. تحديد وفك ضغط جذر L5 (السهم الأبيض) ؛ يتم توسيع الثقبة بين الفقرات عن طريق حفر أسفل الخلايا العظمية بمساعدة لدغ متنقل. (ب) رصد الملاحة؛ أثناء العملية ، يمكن للجراحين عرض جهاز مراقبة واحد يشير إلى أربع قطع من المعلومات في وقت واحد: المجال الجراحي ، والمراقبة العصبية أثناء الجراحة ، والملاحة أثناء الجراحة ، وعرض المنظار المجهري. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
11. إغلاق الجلد
- بعد الري بالماء المالح لإزالة الحطام ، ضع أنبوب شفط الجرح في L5-S1.
- ثم أغلق الجلد بخياطة قابلة للامتصاص.
- بعد العملية الجراحية ، قم بإزالة التصريف بعد 48 ساعة.
ملاحظة: تظهر صور ما بعد الجراحة في الشكل 8.
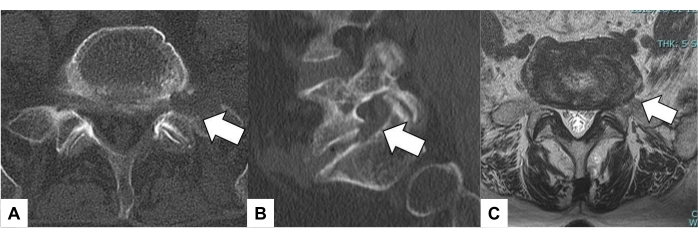
الشكل 8: صور ما بعد الجراحة . (أ) صورة التصوير المقطعي المحوسب المحوري في L5-S1 ، (ب) التصوير المقطعي المحوسب لإعادة الإعمار شبه السهمي ، (ج) التصوير بالرنين المغناطيسي المحوري T2 المرجح في L5-S1. تشير الأسهم البيضاء إلى منطقة تخفيف الضغط. يرجى النقر هنا لعرض نسخة أكبر من هذا الرقم.
النتائج
وخضعت ثماني حالات (أربعة رجال وأربع نساء) لعملية جراحية باستخدام هذه التقنية الجديدة. وكان متوسط العمر 72.0 سنة، ومتوسط فترة المتابعة 1.5 سنة. كان هناك خمسة مرضى يعانون من تضيق الثقبة L5 / S1 ، ومريضان مصابان بفتق القرص الإثقابي L5 / S ، ومريض واحد يعاني من فتق القرص الثقبة L3/4. يمكننا إجراء جميع العم...
Discussion
تحدث الأعراض الجذرية L5 بشكل رئيسي بسبب فتق القرص L4-L5 أو تضيقه. قد تحدث هذه الأعراض أيضا بسبب تضيق الثقبة القطنية L5 أو فتق القرص القطني الجانبي L5-S1 (LLDH)9. من بين جميع فتق القرص القطني العرضي ، يمثل L5-S1 FLDH حوالي 3٪ 10. بالنسبة للآفات الثقبة L5-S1 ، يوصى باتباع نهج لاحق جانبي ...
Disclosures
ويعلن صاحبا البلاغ أنه لا يوجد تضارب في المصالح.
Acknowledgements
تم دعم هذه الدراسة من قبل مجموعة Okayama Spine Group.
Materials
| Name | Company | Catalog Number | Comments |
| 1488 HD 3-Chip camera system | Stryker | 1000902487 | |
| 16mm Endoscope Attachment, Sterile | Medtronic | 9560160 | |
| 18mm Endoscope Attachment, Sterile | Medtronic | 9560180 | |
| 4K 32" surgical display | Stryker | 0240-031-050 | |
| Adjustable hinged operating carbon table | Mizuho OSI | 6988A-PV-ACP | OSI Axis Jackson table |
| L10 AIM light source | Stryker | 1000902487 | |
| METRx MED System Endoscope, Long | Medtronic | 9560102 | |
| METRx MED System Reusable Endoscope | Medtronic | 9560101 | Metrx |
| METRx MED System Reusable Endoscope | Medtronic | 9560101 M | |
| METRx MED System Reusable Endoscope, Long | Medtronic | 9560102 | |
| Navigated high speed bur | Medtronic | EM200N | Stelth |
| Navigated passive pointer | Medtronic | 960-559 | |
| NIM Eclipse system | Medtronic | ECLC | Neuromonitouring |
| O-arm | Medtronic | 224ABBZX00042000 | Intraoperative CT |
| Stealth station navigation system Spine 7R | Medtronic | 9733990 | Navigation |
| Surgical Carts | Stryker | F-NSK-006-00 | |
| Tubular Retractor, 16mm | Medtronic | 955-524 | |
| Tubular Retractor, 16mm, Long | Medtronic | 9560216 | |
| Tubular Retractor, 18mm | Medtronic | 9560118 | |
| Tubular Retractor, 18mm, Long | Medtronic | 9560218 |
References
- Shawky, A. A., Babic, D., Siam, A. E., Ezzati, A. Extraforaminal microscopic assisted percutaneous nucleotomy for foraminal and extraforaminal lumbar disc herniations. The Spine Journal. 18 (4), 620-625 (2018).
- Mehta, R., et al. Transtubular endoscopic posterolateral decompression of the L5 root under navigation and O-arm: A technical note. Acta Medica Okayama. 75 (5), 637-640 (2021).
- Pirris, S. M., Dhall, S., Mummaneni, P. V., Kanter, A. S. Minimally invasive approach to extraforaminal disc herniations at the lumbosacral junction using an operating microscope: Case series and review of the literature. Neurosurgical Focus. 25 (2), 10 (2008).
- Kotil, K., Akcetin, M., Bilge, T. A minimally invasive transmuscular approach to far-lateral L5-S1 level disc herniations: A prospective study. Journal of Spinal Disorders and Techniques. 20 (2), 132-138 (2007).
- Stavrinou, P., et al. Navigated transtubular extraforaminal decompression of the L5 nerve root at the lumbosacral junction: Clinical data, radiographic features, and outcome analysis. BioMed Research International. 2016, 3487437 (2016).
- Heo, D. H., Sharma, S., Park, C. K. Endoscopic treatment of extraforaminal entrapment of L5 nerve root (far out syndrome) by unilateral biportal endoscopic approach: Technical report and preliminary clinical results. Neurospine. 16 (1), 130-137 (2019).
- Watanabe, K., et al. Clinical outcomes of posterior lumbar interbody fusion for lumbar foraminal stenosis: preoperative diagnosis and surgical strategy. Journal of Spinal Disorders and Techniques. 24 (3), 137-141 (2011).
- Fukui, M., et al. Japanese Orthopaedic Association Back Pain Evaluation Questionnaire. Part 2. Verification of its reliability: The Subcommittee on Low Back Pain and Cervical Myelopathy Evaluation of the Clinical Outcome Committee of the Japanese Orthopaedic Association. Journal of Orthopaedic Science. 12 (6), 526-532 (2007).
- Wiltse, L. L., Guyer, R. D., Spencer, C. W., Glenn, W. V., Porter, I. S. Alar transverse process impingement of the L5 spinal nerve: The far-out syndrome. Spine. 9 (1), 31-41 (1984).
- Haher, T. R., et al. The role of the lumbar facet joints in spinal stability. Identification of alternative paths of loading. Spine. 19 (23), 2667-2670 (1994).
- Foley, K. T., Smith, M. M. Microendoscopic discectomy. Techniques in Neurosurgery. 3, 301-307 (1997).
- Tanaka, M., et al. Comparison of navigated expandable vertebral cage with conventional expandable vertebral cage for minimally invasive lumbar/thoracolumbar corpectomy. Medicina. 58 (3), 364 (2022).
- Zhang, W., et al. Accuracy of pedicle screw insertion in posterior scoliosis surgery: A comparison between intraoperative navigation and preoperative navigation techniques. European Spine Journal. 26 (6), 1756-1764 (2017).
- Ikuta, K., et al. Surgical complications of microendoscopic procedures for lumbar spinal stenosis. Minimally Invasive Neurosurgery. 50 (3), 145-149 (2007).
- Frank, E. Endoscopically assisted open removal of laterally herniated lumbar discs. Surgical Neurology. 48 (5), 430-433 (1997).
- Li, Y. Z., et al. Efficacy and safety of percutaneous endoscopic decompression via transforaminal and interlaminar approaches for lumbar spine stenosis: Protocol for a systematic review and meta-analysis. Medicine. 99 (1), 18555 (2020).
- Prod'homme, M., Sans-Merce, M., Pitteloud, N., Damet, J., Lascombes, P. Intraoperative 2D C-arm and 3D O-arm in children: A comparative phantom study. Journal of Children's Orthopaedics. 12 (5), 550-557 (2018).
- Tanaka, M., et al. Percutaneous C-arm free O-arm navigated biopsy for spinal pathologies: A technical note. Diagnostics. 11 (4), 636 (2021).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved