Method Article
Dreidimensionale Rekonstruktion von Orbitalfrakturen
* Diese Autoren haben gleichermaßen beigetragen
In diesem Artikel
Zusammenfassung
Die personalisierte Medizin zur Orbitarekonstruktion entwickelt sich rasant. Aufgrund der empfindlichen Beschaffenheit der Augenhöhle können kleine Abweichungen nach der Frakturrekonstruktion zu einer Beeinträchtigung der visuellen Wahrnehmung führen. Im Folgenden beschreiben wir drei Methoden zur virtuellen 3D-Rekonstruktion von Orbitaldefekten und deren Indikationen und mögliche Fallstricke für eine korrekte Rekonstruktion.
Zusammenfassung
Die Rekonstruktion von Orbitafrakturen kann eine Herausforderung darstellen. Die begrenzte Exposition, die Beteiligung mehrerer Wanddefekte und die variable dreidimensionale (3D) Anatomie führen dazu, dass es schwierig ist, in komplexen Fällen überlegene Ergebnisse zu erzielen. Der Einsatz von patientenspezifischen Implantaten zur Rekonstruktion von Orbitadefekten ist vielversprechend. In diesen Fällen ist jedoch die richtige virtuelle Planung von entscheidender Bedeutung, und daher ist das Verständnis der Anatomie und der verschiedenen Optionen für die Planung unerlässlich. Dieses Protokoll beschreibt drei Methoden zur Rekonstruktion der Defekte und beschreibt die Indikationen für jede Methode. Die automatisierte computergestützte Rekonstruktion ist die einfachste Methode, kann aber vor allem bei kleinen Defekten eingesetzt werden. Die Repositionierung des frakturierten Segments ist einfach, was zu einer guten anatomischen Kontinuität der frakturierten Wand führt, erfordert jedoch nicht zerkleinerte Frakturen. Die Spiegelung ist die Methode der Wahl bei Trümmerfrakturen. Der Nachteil dieser Methode ist die umfangreiche Manipulation, die auf die Spiegelungsphase folgt und somit ein hohes Maß an Verständnis der Anatomie und der Implikationen durch den Planer erfordert. Im Anschluss an eine detaillierte Beschreibung der Methoden werden die anatomischen Strukturen aufgezeigt, die bei der Rekonstruktion im Vordergrund stehen sollten und welche übersehen werden. Darüber hinaus werden die angetroffenen Fallstricke beschrieben und diskutiert sowie wie diese vermieden werden können. Diese Methoden können intern oder ausgelagert eingesetzt werden, aber ihr Verständnis ist entscheidend, um bessere Ergebnisse zu erzielen, selbst in Fällen, in denen der Chirurg nicht selbst plant.
Einleitung
Die dreidimensionale (3D) Revolution ist auf ihrem Höhepunkt. Viele der Produkte, die wir verwenden, werden von 3D-Druckern hergestellt. In der Medizin ermöglicht diese Technologie eine überlegene Präzision bei gleichzeitiger Reduzierung menschlicher Fehler1. Diese Qualität ist im chirurgischen Bereich von größter Bedeutung, wo Genauigkeit entscheidend ist. Das Auge ist sowohl für die funktionalen Bedürfnisse als auch für die ästhetische Wahrnehmung wichtig2. Die Orbita ist eine Skeletthöhle, die aus 7 Knochen besteht und den Globus schützt. Die knöcherne Orbita schützt und stützt die Kugel. Es enthält Nerven, Gefäße, Muskeln und Drüsenstrukturen. Der Boden der Augenhöhle ist sehr dünn und besteht größtenteils aus dem Orbitafortsatz des Oberkiefers. Anterolateral setzt es sich aus dem Jochbein und posterior aus dem Gaumenknochen zusammen, der ein wichtiger Orientierungspunkt bei orbitalen Bodenfrakturen ist3. Die mediale Orbitawand erstreckt sich von der vorderen Tränenkamm bis zur Orbitaspitze. Die Lamina papyracea umfasst den größten Teil der medialen Wand, ein hauchdünner Knochen, der leicht brechen kann4. Isolierte Orbitafrakturen machen 4%-16% aller Gesichtsfrakturen aus5. Frakturen der Augenhöhle können zu Veränderungen der Position des Auges führen, die sowohl funktionelle Sehstörungen als auch ästhetische Störungen verursachen6. Schon eine kleine Bewegung der knöchernen Orbitalwände kann einen signifikanten Einfluss auf das Orbitavolumen und die Kugelposition5 haben. Daher ist die genaue Rekonstruktion von verschobenen oder zertrümmerten Orbitalwänden von größter Bedeutung. Sowohl der Orbitaboden medial des Nervus infraorbitalis als auch die mediale Wand sind relativ dünn und neigen dazu, bei einem stumpfen Trauma der Orbita leicht zu brechen4. Bildgebung und körperliche Untersuchung sind wichtig für die Diagnose einer Orbitafraktur. Zu den meisten diagnostischen Bildgebungsverfahren gehören koronale Schnitte der Computertomographie (CT)7. Eine vollständige Beurteilung der verletzten Augenhöhle durch einen Augenarzt ist erforderlich und umfasst das Sehvermögen, den Augendruck, die Augenmotilität, die Pupillenuntersuchung, das Gesichtsfeld, die Spaltlampen-Augenuntersuchung, die Netzhautuntersuchung und die externe Untersuchung. Diese Untersuchung sollte auch im Anschluss an die rekonstruktive Operation durchgeführt werden. In der Vergangenheit wurden orbitale Defekte mit Hilfe von Knochentransplantaten und später mit Hilfe von Titannetzenrekonstruiert 7,8. Die begrenzte Freilegung und die Schwierigkeit, das Knochentransplantat oder Titannetz durch den transkutanen oder transkonjunktivalen chirurgischen Ansatz an den Defekt anzupassen, erhöhten den Bedarf an einer genaueren Methode. Es wurde die Verwendung von 3D-gedruckten Modellen zur Voranpassung von Titannetzen eingeführt9, gefolgt von patientenspezifischen Implantaten (PSI) für eine genaue Rekonstruktion der Defekte10. PSI hat sich in den letzten Jahren für verschiedene Zwecke in verschiedenen chirurgischen Bereichen wie Orthopädie, Kiefer- und Gesichtschirurgie und Neurochirurgie durchgesetzt. Die Anwendung dieser Methode zur Reduzierung von Frakturen oder vor einer Ablationsoperation ist oft einfach. Doch in der Orbita erfordert die komplexe Anatomie und der oft zerkleinerte Knochen ein tiefes Verständnis der orbitalen Anatomie, um eine korrekte Rekonstruktion zu erreichen11.
Kürzlich wurde eine Arbeit über die Genauigkeit dieser Methode im Gegensatz zum traditionellen Ansatz veröffentlicht, bei dem eine neuartige Methode zur 3D-Analyse verwendet wird. Die Ergebnisse zeigen eine 2,7-fache Steigerung der Genauigkeit bei der Verwendung von PSI für die Rekonstruktion. Darüber hinaus wurden weniger Langzeitkomplikationen beobachtet. Es ist jedoch wichtig zu erkennen, dass selbst kleine Fehler zu funktionalen und ästhetischen Mängeln führen können. Daher ist es sehr wichtig, mit allen Fallstricken der Orbitalrekonstruktion vertraut zu sein11. Dieses Manuskript beschreibt die drei Methoden, die für die virtuelle 3D-Rekonstruktion von Orbitaldefekten verwendet werden, sowie ihre Indikationen, Vor- und Nachteile. Dies ermöglicht sowohl die interne als auch die Überwachung der ausgelagerten 3D-Rekonstruktion durch Kliniker oder Ingenieure.
Protokoll
Dieses Protokoll wurde vom Institutional Ethical Review Board genehmigt und in Übereinstimmung mit der Deklaration von Helsinki über medizinisches Protokoll und Ethik durchgeführt. Für die Verwendung von CT-Bildern wurde die Einwilligung des Patienten eingeholt
1. Segmentierung der Umlaufbahn
HINWEIS: Dieser Abschnitt wird mit der D2P-Software (im Folgenden als Segmentierungssoftware bezeichnet) durchgeführt.
- Laden Sie die DICOM-Dateien des Gesichtsknochen-CT-Bildes des Patienten in die Software, indem Sie auf Datei > DICOM-Dateien hinzufügen klicken (Abbildung 2).
HINWEIS: Es wird eine DICOM-Scheibendicke von mindestens 1 mm empfohlen. - Wählen Sie die Koronalansicht (auf dem rechten Bildschirm) und klicken Sie auf Hinzufügen (Abbildung 3). Klicken Sie auf dem nächsten Bildschirm auf 3D , um die Benutzeroberfläche für die Knochensegmentierung zu öffnen.
- Erstellen Sie eine neue Maske (erster Schritt in der Segmentierungssequenz).
- In der Benutzeroberfläche für die Knochensegmentierung wird das 3D-Volumen auf dem linken Bildschirm und die koronale CT-Ansicht auf der rechten Seite dargestellt (Abbildung 4). Klicken Sie auf das Symbol für die Knochensegmentierung auf der linken Seite der unteren Symbolleiste und wählen Sie Dünne Knochen aus.
- Klicken Sie auf separate Bereiche des Orbits und des periorbitalen Bereichs (dies kann auf dem linken Lautstärkebildschirm und dem rechten DICOM-Bildschirm erfolgen), bis der volle Orbit vollständig durch die gewählte Farbe (in diesem Beispiel grün) definiert ist (Abbildung 5). Überprüfen Sie die Genauigkeit der neuen Maske , die durch Scrollen durch verschiedene DICOM-Ebenen erstellt wurde.
HINWEIS: Wenn eine ungenaue Auswahl festgestellt wird, kann man den Vorgang rückgängig machen (Strg Z) und diesen Bereich an einer anderen räumlichen Position erneut auswählen. Die Funktion "Dünne Knochen" verwendet den niedrigsten Schwellenwert für die Erkennung von Knochenstrukturen, um sie vom Weichgewebe zu trennen.
- Erstellen Sie ein Mesh (zweiter Schritt in der Segmentierungssequenz). Nachdem Sie den ersten Schritt abgeschlossen und genehmigt haben, klicken Sie in der Symbolleiste auf 3D (Abbildung 6). Beobachten Sie das 3D-Modell (Netz) vollständig auf Glätte und das Fehlen von Hohlräumen, und speichern Sie dann das 3D-Modell als STL-Datei, indem Sie auf Datei > Speichern > STL klicken (Abbildung 7).
HINWEIS: In den Abbildungen 8 und 9 wird eine zusätzliche Segmentierungsmethode gezeigt, die Mehrschichtinterpolation, in Fällen, in denen der Orbitalboden nicht zerkleinert wird. - Bei großen, zertrümmerten Frakturen befolgen Sie die vorherigen Schritte, um ein Modell der kontralateralen Orbita zu segmentieren, das als Leitfaden für die Rekonstruktion durch die Implementierung des Spiegelungsprinzips verwendet wird.
2. Rekonstruktion der Orbitalwand
HINWEIS: Dieser Abschnitt wird mit Geomagic Freeform (im Folgenden als 3D-Designsoftware bezeichnet) ausgeführt.
- Klicken Sie auf Datei > Modell importieren. Wählen Sie die STL-Datei aus, die in Schritt 1.4 der Segmentierungssequenz exportiert wurde. Klicken Sie in der unteren Symbolleiste auf Details hinzufügen und Feine Details hinzufügen . Klicken Sie anschließend auf Übernehmen (Ergänzende Abbildung 1).
HINWEIS: Die Oberfläche des importierten Arbeitsmodells muss sehr genau sein und die Glätte erhöhen (niedriger Wert der Kantenschärfe). - Wählen Sie basierend auf der Frakturanatomie eine der drei folgenden Rekonstruktionsmethoden, die in den Schritten 2.3 (Automatische Rekonstruktion), 2.4 (Anatomische Repositionierung) und 2.5 (Spiegelung) beschrieben sind.
- Automatische Rekonstruktion
HINWEIS: Dies ist die Methode der Wahl bei kleinen Defekten und Bereichen mit flacher, monotoner Topographie.- Erreichen Sie zunächst die vollständige Tonkontinuität des Umfangs um den Defekt (Ergänzende Abbildung 2). Wenn kleine Lücken um die geklüftete Bodenfläche herum vorhanden sind (weißer Pfeil), verwenden Sie die Funktion "Lehm hinzufügen ", um diese Bereiche manuell zu verbinden und so eine vollständige Kontinuität des Bruchumfangs zu erreichen (schwarzer Pfeil).
- Verwenden Sie die Funktion Glätten , um den hinzugefügten Ton zu glätten. Klicken Sie mit der rechten Maustaste auf das aktivierte Stück Neue Maske , um Clay Utilities/Copy to Mesh zu wählen.
- Verwenden Sie Netzwerkzeuge zum automatischen Füllen von Lücken (Ergänzende Abbildung 3). Verwenden Sie auf dem Netzobjekt des Orbits unter "Netzbereich auswählen" das Lasso-Auswahlwerkzeug , um die Ränder der Bodenfehler auszuwählen.
- Drücken Sie die Entf-Taste auf der Tastatur. Wählen Sie Löcher in Netz füllen und klicken Sie so oft auf Füllen , bis die Schaltfläche inaktiv wird, wodurch der Geschossdeckendefekt automatisch neu erstellt wird.
- Verwandeln Sie im letzten Schritt das Netz in Ton. Klicken Sie mit der rechten Maustaste auf das Netz, Mesh Utilities, und klicken Sie dann auf In Ton kopieren.
- Anatomische Neupositionierung
HINWEIS: Dies ist die Methode der Wahl in Fällen, in denen das gebrochene Bodensegment ganz bleibt und seine ursprüngliche topografische Anatomie beibehält.- Importieren Sie zwei verschiedene STLs als unterschiedliche Objekte: (i) die Umlaufbahn und (ii) das nicht zerkleinerte Bodensegment (Abbildung 8 und Abbildung 9).
- Positionieren Sie das Segment neu (Ergänzende Abbildung 4).
- Wählen Sie unter "Ton auswählen/verschieben" das Werkzeug "Neu positionieren " und deaktivieren Sie die Option "Nur verschieben ". Positionieren Sie den Boden manuell so, dass er an die anatomisch intakten Ränder passt.
- Für den Fall, dass eine der fragmentierten Kanten an der richtigen anatomischen Position positioniert ist, verwenden Sie alternativ das Werkzeug Ursprung neu positionieren unter Ton auswählen/verschieben.
- Klicken Sie auf Zur Zentrierung und verschieben Sie die Dreiergruppe (schwarzer Pfeil) in den Drehmittelpunkt, der sich am anatomisch korrekten Rand des Segments befindet. Klicken Sie auf Stück neu positionieren und wählen Sie Nur drehen.
- Halten Sie die Umschalttaste auf der Tastatur gedrückt und drehen Sie das Stück durch die Dreiklangsmitte in die richtige anatomische Position.
HINWEIS: Die anatomische Reduktion sollte den Defekt perfekt vervollständigen. Andernfalls sollte diese Methode aufgegeben werden, und es sollte die nächste Methode der Rekonstruktion verwendet werden - Spiegelung.
- Widerspiegelnd
HINWEIS: Dies ist die Methode der Wahl bei ausgedehnten und zertrümmerten Orbitalfrakturen.- Importieren Sie zwei verschiedene STLs als unterschiedliche Objekte: (i) die gebrochene Umlaufbahn und (ii) die kontralaterale Umlaufbahn.
- Beginnen Sie damit, das Spiegelbild der intakten Umlaufbahn zu erstellen. Positionieren Sie die Ebene mit dem Werkzeug Spiegeln zur medialen Seite (blaue Linie in der ergänzenden Abbildung 5B). Aktivieren Sie " Gesamtes Stück spiegeln und in der Vorschau" und klicken Sie dann auf "Anwenden".
- Überlagern Sie nun die gespiegelten und gebrochenen Umlaufbahnen (Ergänzende Abbildung 6). Wählen Sie mit dem Werkzeug "Teile registrieren " den gespiegelten Orbit als Quelle und den gebrochenen Orbit als Ziel aus.
- Platzieren Sie Markierungen an eindeutigen anatomischen Positionen in der gespiegelten Umlaufbahn und an ähnlichen Stellen in der gebrochenen Umlaufbahn und klicken Sie dann auf "Anwenden ", um die Segmente zu überlagern. Klicken Sie auf Auto , um eine optimale Überlagerung zu erzielen.
HINWEIS: Die überlagerte gespiegelte Augenhöhle dient als Leitfaden für die anatomische Rekonstruktion der frakturierten Augenhöhle.
3. Patientenspezifisches Implantatdesign auf Basis des rekonstruierten Bodens
HINWEIS: Dieser Abschnitt wird mit der 3D-Konstruktionssoftware durchgeführt.
- Vorbereitung des Orbitalbodens (Ergänzende Abbildung 7)
- Wählen Sie unter Ton auswählen/verschieben die Option Ursprung neu positionieren > zur Mitte. Verschieben Sie die Dreiergruppe in die Mitte des gespiegelten Orbitbodens. Wählen Sie "Nur drehen " und positionieren Sie die Z-Achse vertikal, die X-Achse horizontal und die Y-Achse anteroposterior.
- Wählen Sie unter Ton auswählen/verschieben die Option Stück neu positionieren aus. Wählen Sie Erweiterte Einstellungen ein-/ausblenden und ändern Sie den Übersetzungsschritt auf 0,8 mm. Klicken Sie auf die Pfeilspitzen im roten Rechteck, um die gespiegelte Umlaufbahn in die Bruchbahn zu versenken, bis die intakten Ränder der gebrochenen Fläche sichtbar werden.
- Klicken Sie erneut auf die nach unten gerichtete Pfeilspitze im grünen Rechteck, um den Boden der gespiegelten Umlaufbahn um weitere 0,8 mm zu senken. Diese Tiefe entspricht der PSI-Dicke, wodurch der ursprüngliche Boden wiederhergestellt wird.
- Wählen Sie unter Ton auswählen/verschieben die Option Ton auswählen und verwenden Sie das Lasso-Auswahlwerkzeug . Wählen Sie den anatomischen Umfang des Bodens aus. Wählen Sie "Auswahl umkehren " aus, und löschen Sie dann den Rest.
HINWEIS: Glätten Sie die Ränder des Bodens oder fügen Sie Ton hinzu, um sie an die Ränder der gebrochenen Orbita anzupassen.
- Erstellen Sie den Umriss des Netzes (Ergänzende Abbildung 8).
- Wählen Sie sowohl Orbit- als auch Bodenobjekte aus, klicken Sie mit der rechten Maustaste, und wählen Sie Boolesch/Als neu kombinieren , um ein einzelnes Objekt der Umlaufbahn zu erstellen, einschließlich des anatomisch reduzierten und eingedrückten Bodens. Glätten Sie die Ränder für eine weitere Zeit.
- Duplizieren Sie das endgültige Objekt. Klicken Sie mit der rechten Maustaste, und wählen Sie Durchsichtig und anschließend Einschalten aus. Wählen Sie unter Kurven die Option Kurve zeichnen aus, und skizzieren Sie ein Formular direkt um den ursprünglichen gebrochenen Bereich – die Kurve muss an den Rändern der gebrochenen Umlaufbahn aufliegen. Die Kurve kann nur in den fehlenden Bereichen des Knochens auf dem neu erstellten Boden aufliegen.
- Wenn die Konturen vollständig umrandet sind, klicken Sie auf das Symbol Beim Erstellen an Ton anpassen . Erstellen Sie auf die gleiche Weise die Verankerungsarme des PSI.
HINWEIS: Der hintere Rand sollte in Kontinuität und nicht über der hinteren Knochenkante aufliegen (Abbildung 1D). Die seitlichen Ränder des Netzes sollten minimal über den Defekt hinausragen, um über den gesunden knöchernen Rändern zu liegen. Positionieren Sie den Verankerungsarm auf genau definierten segmentierten Bereichen des unteren Orbitalrands. Denken Sie immer daran, wichtige Sehenswürdigkeiten zu meiden. Eine sichere Dissektion in die Orbita wird in der Literatur zwischen 31 und 36 mm angesehen, dennoch wird eine maßgeschneiderte Planung pro Fall empfohlen 12,13.
- Finalisieren Sie den PSI (ergänzende Abbildung 9).
- Wählen Sie unter Detailton die Option Mit Kurve prägen und wählen Sie einen Abstand von 0,8 mm. Wählen Sie die Innenseite des umrandeten Bereichs aus und klicken Sie auf Anheben. Verwenden Sie Add Clay and Smooth , um die Verankerungsarme mit dem Hauptkörper des Implantats zu verbinden (Ergänzende Abbildung 9B, schwarze Pfeile).
- Verwenden Sie die Funktionen Boolean und Remove From für das duplizierte Objekt. Klicken Sie in der Objektliste mit der rechten Maustaste auf Tonkörnung und wählen Sie 0,1 mm. Wählen Sie unter "Sculpt Clay" das Werkzeug "Schnitzen " und legen Sie die Werkzeuggröße auf 2,1 mm fest. Erstellen Sie Befestigungslöcher an der am weitesten entfernten Stelle der Verankerungsarme.
- Legen Sie die Werkzeuggröße auf 1,5 mm und 1 mm fest, um Abflusslöcher für den Rest des PSI zu erstellen. Vermeiden Sie es, Löcher in der Nähe der Ränder des Implantats zu bohren. Führen Sie Boolean und Remove From aus, um den ursprünglichen gebrochenen Orbit von der endgültigen PSI zu subtrahieren.
HINWEIS: Die Befestigungslöcher sollten zu dem im Operationssaal verwendeten Schraubensystem passen. Verwenden Sie für die Adaption von Schrauben mit einem Durchmesser von 1,5 mm einen Durchmesser von 2,1 mm Befestigungslöchern. Im letzten Schritt der Designsequenz sollte immer der ursprüngliche frakturierte Orbit vom endgültigen PSI subtrahiert werden, um den passiven Sitz des Netzes im Orbit intraoperativ zu gewährleisten.
- Exportieren Sie das Netzobjekt als STL-Datei für den endgültigen Fertigungsprozess.
Ergebnisse
Alle Methoden, die in diesem Protokoll beschrieben sind, wurden in unserem Institut angewendet. Es wird ein repräsentativer Fall vorgestellt, um die einfache Anwendung des Verfahrens zu demonstrieren. Abbildung 1 zeigt einen Fall einer Orbitalbodenfraktur. Abbildung 1A,B zeigt die Verschiebung des Orbitabodens in koronalen bzw. sagittalen CT-Ansichten. Beachten Sie die große Verschiebung, sowohl im antero-posterioren als auch im latero-lateralen Aspekt. Es gibt laterale und mediale Leisten, und die hintere Leiste ist intakt, befindet sich aber in einer sehr hinteren Position.
CT wurde in die Segmentierungssoftware hochgeladen (Abbildung 2 und Abbildung 3). Als Nächstes wurde die Segmentierung der gebrochenen Umlaufbahn (Abbildung 4, Abbildung 5, Abbildung 6 und Abbildung 7) und des Bodens (Abbildung 8 und 9) durchgeführt, wobei zwei STL-Dateien erstellt wurden. Die STL-Dateien wurden in eine 3D-Konstruktionssoftware hochgeladen (Ergänzende Abbildung 1). Kleinere Lücken wurden korrigiert und ein Netz erstellt (Ergänzende Abbildung 2). Der Spalt war nicht klein genug, um eine automatische Lückenfüllung zu ermöglichen (Ergänzende Abbildung 3). Das gebrochene Segment konnte nicht an die richtige Position gebracht werden. Beachten Sie, dass beide Kanten des Segments verschoben wurden und daher eine reine Rotationsfunktion nicht möglich war (Ergänzende Abbildung 4). Es wurde zu viel Zerkleinerung vorgenommen; daher bestand ein Bedarf für die Spiegelungstechnik (Ergänzende Abbildung 5 und Ergänzende Abbildung 6). Das rekonstruierte Segment wurde nach unten verschoben, um eine Überprojektion des endgültigen PSI in den Orbitalraum zu vermeiden (Ergänzende Abbildung 7). Es ist wichtig, sich daran zu erinnern, dass die PSI-Dicke größer ist als die von kommerziell vorgefertigten orbitalen Titanplatten. Es wurde ein PSI mit Verankerungsarmen und Entwässerungslöchern erstellt (Ergänzende Abbildung 8 und Ergänzende Abbildung 9). Die Krümmung der Verankerungsarme hilft dabei, die einzelne exakte räumliche Position des Netzes intraoperativ zu finden. Jedes intraoperative Schaukeln des Netzes führt zu einer unsachgemäßen Positionierung oder zu Konstruktionsfehlern. Denken Sie auch daran, sich bei der Gestaltung der Verankerungsarme vom Foramen infraorbitalis fernzuhalten. Die Fülle an Abflusslöchern ist ein obligatorischer Bestandteil des Designs, um intraorbitale Ödeme/Blutansammlungen zu verhindern, die ein Risiko für die Entwicklung eines orbitalen Kompartmentsyndroms darstellen.
Nach einem forcierten Duktionstest umfasste der chirurgische Eingriff einen Mittelfußschnitt. Auch ein transkonjunktivaler Schnitt ist in diesen Fällen möglich. Nach einer subperiostalen Dissektion wurde der Orbitawanddefekt freigelegt. Der in die Kieferhöhle verlagerte Orbitainhalt war erhöht und der PSI wurde in eine eindeutige Position gebracht, basierend auf der genauen anatomischen Übereinstimmung der knöchernen Leisten und des unteren Orbitalrandes (Verankerungsarme). Vor dem Verschluss des chirurgischen Schnitts wurde erneut ein forcierter Duktionstest durchgeführt, der keine mechanischen Einschränkungen der Augenbewegung aufwies. Darüber hinaus ist es wichtig, nach der Dissektion und Implantation auf okuläre Proptosis zu prüfen. Das Periost und die Haut wurden vernäht. Es wurde eine postoperative CT durchgeführt.
Abbildung 1C,D zeigt die rekonstruierte Orbita unter Verwendung eines PSI in koronalen bzw. sagittalen CT-Ansichten. Beachten Sie, dass die seitlichen und medialen Leisten zur Unterstützung der PSI-Platzierung verwendet werden, während die hintere Leiste vermieden wird, da sie sehr nach hinten positioniert ist. Die Platzierung der Leiste darüber kann zu Bewegungseinschränkungen und Änderungen des Orbitalvolumens führen. Daher wurde das hintere Ende des PSI so konzipiert, dass es in Fortsetzung mit der Kante liegt.
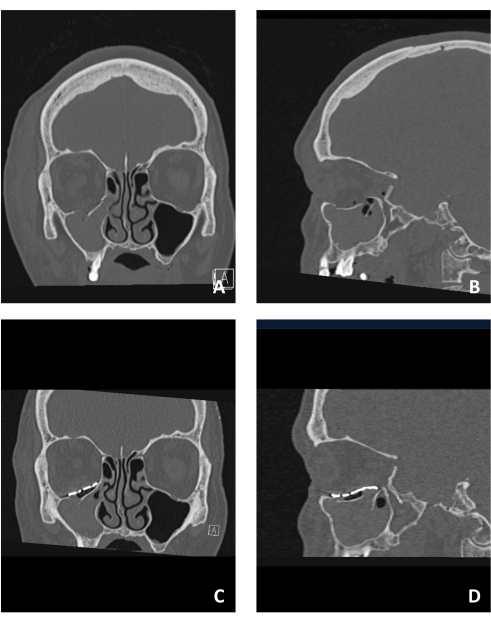
Abbildung 1: Prä- und postoperative Bildgebung eines Patienten, der an einer Orbitabodenfraktur leidet. (A) Präoperative koronale CT-Ansicht, die die Orbitabodenfraktur zeigt, die durch ein disloziertes Fraktursegment beobachtet wurde. (B) Sagittale Ansicht desselben Patienten, die den nach unten verschobenen frakturierten Orbitaboden zeigt. (C) Postoperative koronale CT-Ansicht desselben Patienten, die die Rekonstruktion des Bodens mit Hilfe einer PSI zeigt. Beachten Sie die überlegene Struktur und Position des PSI. (D) Sagittale Ansicht desselben Patienten. Beachten Sie die anatomische Rekonstruktion des Fußbodens mit dem PSI, die die "faule S"-Struktur im hinteren Bereich des Fußbodens zeigt. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 2: CT für die Segmentierung hochladen. Um das DICOM-Modell einzufügen, drücken Sie die Schaltfläche Datei > DICOM-Dateien hinzufügen , um das 3D-Modell zu importieren und zu segmentieren. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
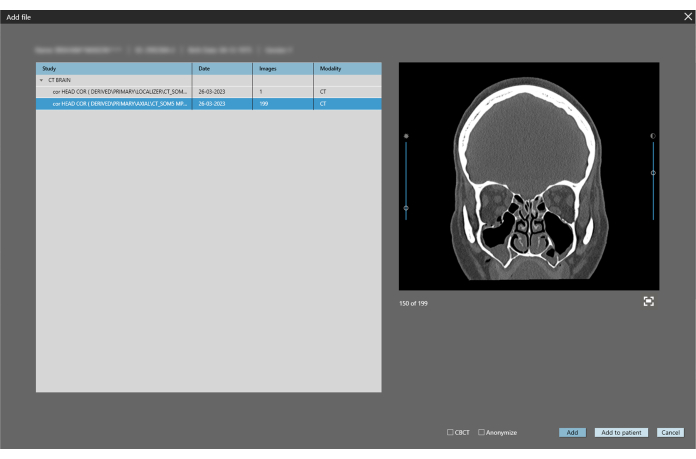
Abbildung 3: Wählen Sie die entsprechende Ebene. Es wird die koronale multiplanare Reformation (MPR) des CT des Patienten mit einer Schichtbreite von 1 mm gewählt. Klicken Sie auf die Schaltfläche Hinzufügen . Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
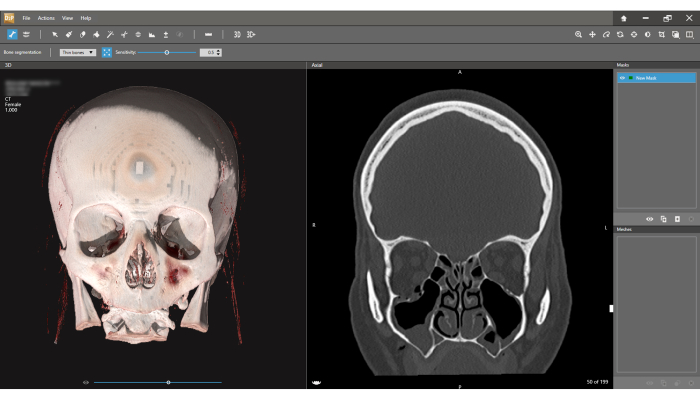
Abbildung 4: Grenzfläche der Knochensegmentierung. Links ist das 3D-Modell zu sehen, rechts die koronale CT-Ansicht. Klicken Sie in der Symbolleiste auf das Symbol "Bone-Segmentierung " und wählen Sie die Option "Dünne Bones ". Der erste Schritt im Segmentierungsprozess ist die Definition der neuen Maske (rechte obere Ecke des Bildschirms). Beachten Sie, dass die Scheibenbreite 1.000 mm beträgt (linke obere Ecke des Bildschirms). Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
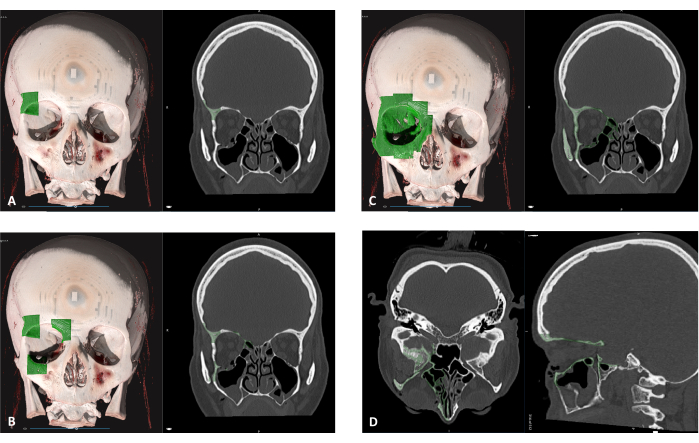
Abbildung 5: Definieren des Bereichs für die Segmentierung. (A) Klicken Sie auf einen beliebigen Bereich der frakturierten Knochenorbita, um mit der Definition einer neuen Maske zu beginnen (grüner Bereich). (B) Jeder Klick fügt ein zusätzliches Volumen eines knöchernen Segments hinzu. (C) Wählen Sie so lange verschiedene Bereiche aus, bis der gesamte Orbit markiert ist. Dieser Vorgang kann sowohl in der 3D-Ansicht als auch in der Schichtansicht ausgeführt werden. (D) Bevor Sie mit dem nächsten Schritt fortfahren, stellen Sie sicher, dass alle knöchernen Teile der Orbita in der axialen und sagittalen Ansicht ausgewählt sind. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
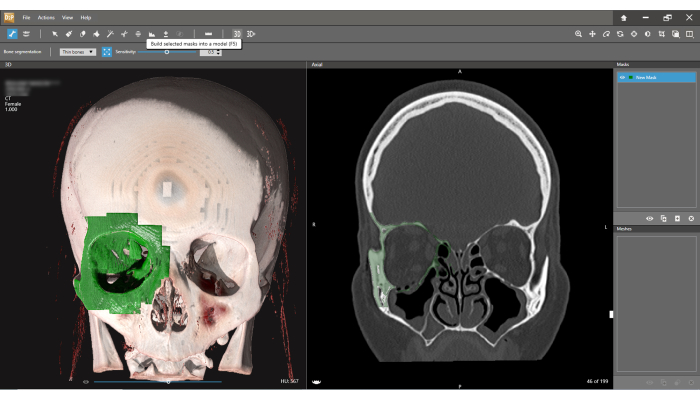
Abbildung 6: Erstellen eines Netzes. Wählen Sie die Schaltfläche 3D in der Symbolleiste aus. Eine ausgewählte Maske wird in ein Modell integriert, das als Netz definiert ist. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.

Abbildung 7: Prüfen und Exportieren des Netzes. Auf dem linken Bildschirm wird ein 3D-Modell (Mesh) der Umlaufbahn angezeigt. Drücken Sie auf Datei > Speichern unter und wählen Sie unter Format die Option STL aus. Es wird ein STL-Modell der Umlaufbahn exportiert. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
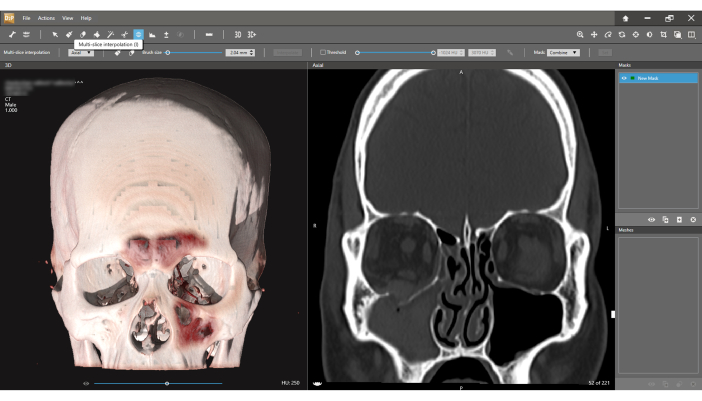
Abbildung 8: Segmentierungsmethode der Multi-Slice-Interpolation. In Fällen, in denen das gebrochene Segment der Decke nicht zerkleinert wird (rechte koronale Ansicht), wird die Multi-Schicht-Interpolation verwendet, um ein separates Netz für dieses Segment zu erstellen. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
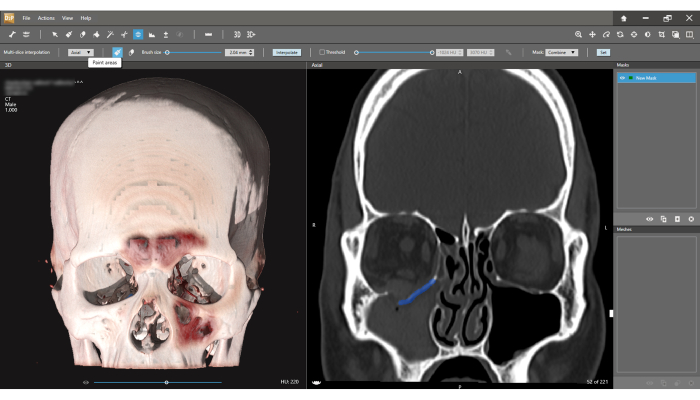
Abbildung 9: Erstellen des fragmentierten Segments. Mit der Interpolation "Mehrere Schichten" und dann mit dem Symbol "Bereiche malen " ist es möglich, das gebrochene Segment in der koronalen Ansicht in mehreren zufällig unterschiedlichen Schichten auszuwählen. Anschließend wird mit der Funktion Interpolieren für die automatische Auswahl des gebrochenen Segments die Segmentierung durchgeführt. Das Geschosssegment kann nun als STL-Datei exportiert werden. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Ergänzende Abbildung 1: Importieren Sie STL in die 3D-Konstruktionssoftware. Klicken Sie auf Datei > Modell importieren und wählen Sie die in Abbildung 7 exportierte STL-Datei aus. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 2: Ton in Netz verwandeln. Zuerst wird die vollständige Tonkontinuität des Umfangs um den Defekt erreicht, und dann wird die Umwandlung von Ton in Netz durchgeführt. (A) Kleine Lücken um den gebrochenen Bodenbereich (weißer Pfeil), (B) Manuelles Verbinden dieser Bereiche, um eine vollständige Kontinuität des Bruchumfangs zu erreichen (schwarzer Pfeil). (C) Glätten des hinzugefügten Tons. (D) Erstellen des neuen Netzes. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 3: Automatisches Lückenfüllen. (A) Auswahl der Ränder der Fehler. (B) Löschen der Ränder. (C,D) Füllen Sie die Löcher, bis der Boden vollständig neu gebildet ist (D). Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 4: Anatomische Repositionierungssequenz. Falls das frakturierte Segment einteilig verschoben wurde, ist die anatomische Repositionierung die einfachste und genaueste Option. (A) Die STLs der Umlaufbahn und die des Bodensegments werden importiert (Ergänzende Abbildung 1), und das Bodenstück wird aktiviert (Rechtsklick - Aktivieren). (B) Unter "Ton auswählen und verschieben" ist das Werkzeug "Neu positionieren" ausgewählt und die Option "Nur verschieben" deaktiviert. (C) Der Boden wird manuell neu positioniert, um ihn an die anatomisch intakten Grenzen anzupassen. (D) Ein anderes Verfahren zur Neupositionierung des gebrochenen Segments ist in Fällen möglich, in denen eine der fragmentierten Kanten an der richtigen anatomischen Stelle positioniert ist. Bei dieser Neupositionierungsmethode wird der Drehmittelpunkt im Raum fixiert. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 5: Spiegeltechnik. Bei großen und zertrümmerten Orbitaldefekten führt die Spiegeltechnik zu einem genaueren Ergebnis. (A) Rechter Augenhöhlenboden, dem ein großer Teil des Knochens fehlt. Die linke intakte Umlaufbahn wurde segmentiert. (B) Mit dem Werkzeug "Spiegel verspiegeln " wird die Position der Ebene zur medialen Seite (blaue Linie) ausgerichtet. (C) "Gesamtes Stück spiegeln " und "Vorschau" sind aktiviert und dann " Anwenden". (D) Neues gespiegeltes Objekt der linken intakten Umlaufbahn. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 6: Überlagerung der gespiegelten und gebrochenen Bahnen. (A) Mit dem Werkzeug "Teile registrieren " wird der gespiegelte Orbit als Quelle und der gebrochene Orbit als Ziel ausgewählt. (B) Marker werden an eindeutigen anatomischen Positionen in der gespiegelten Umlaufbahn und ähnlichen Positionen in der gebrochenen Umlaufbahn platziert, dann wird auf "Anwenden " geklickt, um die Segmente zu überlagern. (C) Auto ist für eine optimale Überlagerung ausgewählt. (D) Die überlagerte gespiegelte Orbita dient als Leitfaden für die anatomische Rekonstruktion der frakturierten Orbita. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 7: Vorbereitung des Orbitalbodens. Der rekonstruierte Boden wird auf der vertikalen Achse um 0,8 mm abgesenkt. Dieser vertikale Abstand entspricht der Dicke des entworfenen Titannetzes, wodurch verhindert wird, dass das Netz in die Innenseite der Umlaufbahn eindringt und dessen Volumen reduziert wird. (A) Unter "Ton auswählen/verschieben" wird die Option "Ursprung neu positionieren" und dann "Zur Mitte" ausgewählt. Die Dreiergruppe wird in die Mitte des gespiegelten Orbitbodens verschoben. Nur drehen ist ausgewählt und die Z-Achse wird vertikal, die X-Achse horizontal und die Y-Achse anteroposterior positioniert (B) Unter Ton auswählen/verschieben ist die Option Stück neu positionieren ausgewählt. Anschließend werden die erweiterten Einstellungen ein-/ausblenden und der Übersetzungsschritt auf 0,8 mm geändert. Pfeilspitzen im roten Rechteck werden angeklickt und die gespiegelte Umlaufbahn in die Bruchbahn versenkt, bis die intakten Ränder der gebrochenen Fläche zu sehen sind. (C) Ein weiterer Klick auf die nach unten gerichtete Pfeilspitze im grünen Rechteck wird ausgeführt, um den Boden der gespiegelten Umlaufbahn um weitere 0,8 mm zu senken. Diese Tiefe entspricht der PSI-Dicke, wodurch der ursprüngliche Boden wiederhergestellt wird. (D) Unter "Ton auswählen/verschieben" ist "Ton auswählen" ausgewählt und das Lasso-Auswahlwerkzeug wird verwendet. Der anatomische Umfang des Bodens wird ausgewählt. Auswahl umkehren wird ausgewählt, und dann wird der Rest gelöscht. Die Ränder des Bodens werden geglättet, oder es wird Ton hinzugefügt, um sie an die Ränder der gebrochenen Orbita anzupassen. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 8: Entwerfen des PSI. (A) Orbit- und Bodenobjekte werden ausgewählt, mit der rechten Maustaste geklickt und Boolesch/Als Neu kombinieren ausgewählt, um ein einzelnes Objekt des Orbits zu erstellen, einschließlich des anatomisch reduzierten und eingedrückten Bodens. Die Ränder werden ein weiteres Mal geglättet. (B) Das endgültige Objekt wird dupliziert, mit der rechten Maustaste angeklickt und Durchsichtig ausgewählt, gefolgt von Einschalten. (C) Unter Kurven die Option Kurve zeichnen ausgewählt ist , wird ein Umriss direkt um den ursprünglichen gebrochenen Bereich erstellt - die Kurve muss auf den Kanten der gebrochenen Umlaufbahn aufliegen. Die Kurve kann nur in den fehlenden Bereichen des Knochens (z. B. seitliche hintere Kante im Beispiel - schwarzer Pfeil) auf dem neu erstellten Boden aufliegen. Wenn es vollständig umrissen ist, wird auf das Symbol Beim Erstellen an Ton anpassen geklickt. (D) Auf die gleiche Weise werden die Verankerungsarme des PSI erstellt. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Ergänzende Abbildung 9: Finalisieren Sie die PSI. Das Netz und die Verankerungsarme werden geprägt und anschließend verbunden. Es werden Befestigungs- und Abflusslöcher geschaffen. (A) Unter Detailton wird die Option Mit Kurve prägen ausgewählt und ein Abstand von 0,8 mm gewählt. Die Innenseite des umrandeten Bereichs wird ausgewählt, und auf Anheben wird geklickt . (B) Add Clay und Smooth werden verwendet, um die Verankerungsarme mit dem Hauptkörper des Implantats zu verbinden (schwarze Pfeile). (C) Die Funktionen Boolean und Remove From werden auf das duplizierte Objekt angewendet. (D) In der Objektliste wird mit der rechten Maustaste auf die Option Grobheit des Tons -0,1 mm gewählt. Unter Sculpt Clay wird das Werkzeug Schnitzen ausgewählt und die Werkzeuggröße auf 2,1 mm eingestellt – Befestigungslöcher werden an der am weitesten entfernten Stelle der Verankerungsarme erstellt. Die Werkzeuggröße ist auf 1,5 mm und 1 mm eingestellt, um Drainagelöcher auf dem Rest des PSI zu erzeugen - Löcher in der Nähe der Ränder des Implantats werden vermieden. Ein abschließendes patientenspezifisches Implantat wird vorgestellt. Boolean und Remove From werden immer verwendet, um die ursprüngliche frakturierte Orbita von der endgültigen PSI zu subtrahieren, um einen passiven Sitz des Implantats an den knöchernen Rändern der frakturierten Orbita zu gewährleisten. Bitte klicken Sie hier, um diese Datei herunterzuladen.
Diskussion
Die Rekonstruktion von Orbitafrakturen ist eine der wichtigsten und gleichzeitig heikelsten Aufgaben des Kieferchirurgen14. Bei der Rekonstruktion wird um das sehr empfindliche und eminente Organ des Auges herum durch einen äußeren kleinen Schnitt gearbeitet, wodurch das Operationsfeld nur teilweise sichtbar wird. Aufgrund dieser Schwierigkeit kann die Verwendung eines PSI zur Rekonstruktion die Genauigkeit erheblich verbessern und somit die Morbidität minimieren15. Allerdings kann eine unsachgemäße Konstruktion aufgrund eines mangelnden Verständnisses der korrekten Anatomie, der 3D-Rekonstruktionsprinzipien jedes Teils, der PSI-Eigenschaften und ihrer Auswirkungen sowie der richtigen Handhabung während der Operation dazu führen, dass die erzeugte PSI während der Operation nicht verwendet werden kann, oder zu verschiedenen Morbiditäten, die leicht vermieden werden können16.
In diesem Protokoll werden die verschiedenen 3D-Rekonstruktionsmethoden beschrieben und ihre Indikationen diskutiert. Es gibt auch detaillierte Schritte für jede Methode, und der Schwerpunkt liegt auf den Fallstricken, die man bei der Gestaltung des PSI vermeiden sollte.
Es werden drei Methoden zur Rekonstruktion von Orbitalfrakturen beschrieben. Die erste Methode, die die Automatisierung der Konstruktionssoftware nutzt und bisher kleine Fehler für eine ordnungsgemäße Rekonstruktion erfordert und daher die weniger verbreitete Methode ist. Die zweite ist die anatomische Neupositionierung, die gegebenenfalls zu sehr guten Ergebnissen führt, während sie weniger Erfahrung und Verständnis des Designers erfordert. Die dritte und gebräuchlichste ist die Spiegeltechnik, die ein hohes Maß an Verständnis der komplexen Anatomie, der Fraktureigenschaften, der PSI-Eigenschaften und der Schlüsselbereiche für die Rekonstruktion jedes einzelnen Falles erfordert.
Diese Methode kann sowohl auf verschiedene Orbitalwanddefekte als auch auf Mehrwanddefekte angewendet werden, wie von Krasovsky A et al.11 beschrieben. Diese Methode kann sowohl bei neu erworbenen Frakturen als auch bei älteren, schlecht verheilten Frakturen angewendet werden.
In unserem Institut ist der Designer auch der Chirurg, was unserer Meinung nach sowohl in der Entwurfsphase als auch während der Operation zu hervorragenden Ergebnissen führt. Diese Konstellation ist jedoch in den meisten Instituten bisher nicht möglich, und daher sind sowohl Chirurgen als auch Ingenieure aufgefordert, dieses Protokoll zu verwenden, um die Gegenseite dieser Beziehung besser zu verstehen, Fallstricke zu vermeiden und ein höheres Niveau der orbitalen Rekonstruktion zu erreichen.
Offenlegungen
Die Autoren haben nichts offenzulegen.
Danksagungen
Nichts
Materialien
| Name | Company | Catalog Number | Comments |
| D2P (DICOM to Print) | 3D systems | https://oqton.com/d2p/ | Segmentation software to create 3D stl files |
| Geomagic Freeform | 3D systems | https://oqton.com/freeform/ | Sculpted Engineering Design |
Referenzen
- Prendergast, M. E., Burdick, J. A. Recent advances in enabling technologies in 3D printing for precision medicine. Adv Mater. 32 (13), 1902516 (2020).
- Rajantie, H., et al. Health-related quality of life in patients surgically treated for orbital blow-out fracture: a prospective study. Oral Maxillofac Surg. 25, 373-382 (2021).
- Som, P., Shugar, J., Brandwein, M. Anatomy and physiology of the sinonasal cavities. Head Neck Imaging. 3, 87-147 (2003).
- René, C. Update on orbital anatomy. Eye. 20 (10), 1119-1129 (2006).
- Nakamura, T., Gross, C. W. Facial fractures: analysis of five years of experience. Arch Otolaryngol. 97 (3), 288-290 (1973).
- Parsons, G. S., Mathog, R. H. Orbital wall and volume relationships. Arch Otolaryngol Head Neck Surg. 114 (7), 743-747 (1988).
- Ellis, E., Tan, Y. Assessment of internal orbital reconstructions for pure blowout fractures,cranial bone grafts versus titanium mesh. J Oral Maxillofac Surg. 61, 442 (2003).
- Emodi, O., Nseir, S., Shilo, D., Srouji, H., Rachmiel, A. Antral wall approach for reconstruction of orbital floor fractures using anterior maxillary sinus bone grafts. J Craniofac Surg. 29 (4), e421-e426 (2018).
- Blumer, M., et al. Customized titanium reconstruction of orbital fractures using a mirroring technique for virtual reconstruction and 3d model printing. J Oral Maxillofac Surg. 79 (1), 200.e201-200.e200 (2021).
- Blumer, M., Essig, H., Steigmiller, K., Wagner, M. E., Gander, T. Surgical outcomes of orbital fracture reconstruction using patient-specific implants. J Oral Maxillofac Surg. 79 (6), 1302-1312 (2021).
- Krasovsky, A., et al. Comparison of patient specific implant reconstruction vs conventional titanium mesh reconstruction of orbital fractures using a novel method. J Craniomaxillofac Surg. 52 (4), 491-502 (2024).
- Danko, I., Haug, R. H. An experimental investigation of the safe distance for internal orbital dissection. J Oral Maxillofac Surg. 56 (6), 749-752 (1998).
- Rontal, E., Rontal, M., Guilford, F. Surgical anatomy of the orbit. Ann Otol Rhinol Laryngol. 88, 382-386 (1979).
- Sigron, G. R., et al. Functional and cosmetic outcome after reconstruction of isolated, unilateral orbital floor fractures (blow-out fractures) with and without the support of 3d-printed orbital anatomical models. J Clin Med. 10 (16), 3509 (2021).
- Kotecha, S., Ferro, A., Harrison, P., Fan, K. Orbital reconstruction: a systematic review and meta-analysis evaluating the role of patient-specific implants. Oral Maxillofac Surg. 27 (2), 213-226 (2023).
- Stoor, P., et al. Rapid prototyped patient specific implants for reconstruction of orbital wall defects. J Craniomaxillofac Surg. 42 (8), 1644-1649 (2014).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten