Method Article
Ricostruzione tridimensionale delle fratture orbitali
* Questi autori hanno contribuito in egual misura
In questo articolo
Riepilogo
La medicina personalizzata per la ricostruzione orbitale si sta sviluppando rapidamente. A causa della natura delicata dell'orbita, piccole discrepanze dopo la ricostruzione della frattura possono causare una compromissione della percezione visiva. Qui descriviamo tre metodi per la ricostruzione virtuale 3D dei difetti orbitali e le loro indicazioni e potenziali insidie per una corretta ricostruzione.
Abstract
La ricostruzione delle fratture orbitarie può essere impegnativa. L'esposizione limitata, il coinvolgimento di diversi difetti della parete e l'anatomia tridimensionale variabile (3D) determinano la difficoltà di ottenere risultati superiori nei casi complessi. L'uso di impianti specifici per il paziente per la ricostruzione dei difetti orbitari è molto promettente. Tuttavia, una corretta pianificazione virtuale è fondamentale in questi casi e, quindi, è essenziale comprendere l'anatomia e le diverse opzioni per la pianificazione. Questo protocollo descrive tre metodi per ricostruire i difetti e dettaglia le indicazioni per ciascun metodo. La ricostruzione computerizzata automatizzata è il metodo più semplice, ma può essere utilizzata principalmente per piccoli difetti. Il riposizionamento del segmento fratturato è semplice, con conseguente buona continuità anatomica della parete fratturata, ma richiede fratture non sminuzzate. Il mirroring è il metodo di scelta nelle fratture sminuzzate. Lo svantaggio di questo metodo è l'ampia manipolazione che segue la fase di specchiatura, che richiede quindi un alto livello di comprensione dell'anatomia e delle implicazioni da parte del pianificatore. Dopo una descrizione dettagliata dei metodi, vengono dimostrate le strutture anatomiche che dovrebbero essere al centro dell'attenzione durante la ricostruzione e quelle trascurate. Inoltre, vengono descritte e discusse le insidie incontrate, nonché come evitarle. Questi metodi possono essere utilizzati internamente o esternalizzati, ma comprenderli è fondamentale per ottenere risultati migliori, anche nei casi in cui il chirurgo non pianifica da solo.
Introduzione
La rivoluzione tridimensionale (3D) è al suo apice. Molti dei prodotti che utilizziamo sono realizzati con stampanti 3D. In medicina, questa tecnologia consente una precisione superiore riducendo al contempo l'errore umano1. Questa qualità è di grande importanza nel campo chirurgico, dove la precisione è fondamentale. L'occhio è importante sia per le esigenze funzionali che per la percezione estetica2. L'orbita è una cavità scheletrica composta da 7 ossa, che fornisce protezione al globo. L'orbita ossea protegge e sostiene il globo. Contiene nervi, vasi, muscoli e strutture ghiandolari. Il pavimento dell'orbita è molto sottile e per lo più costruito dal processo orbitale della mascella. Anterolateralmente, è composto dall'osso zigomatico e posteriormente, è composto dall'osso palatino, che è un importante punto di riferimento nelle fratture del pavimento orbitale3. La parete orbitale mediale si estende dalla cresta lacrimale anteriore all'apice orbitale. La lamina papyracea comprende la maggior parte della parete mediale, un osso sottile come la carta che può facilmente fratturarsi4. Le fratture orbitarie isolate compromettono il 4%-16% di tutte le fratture facciali5. Le fratture dell'orbita possono provocare cambiamenti nella posizione dell'occhio, causando sia carenze visive funzionali che disturbi estetici6. Anche un piccolo movimento delle pareti orbitali ossee può avere un impatto significativo sul volume orbitale e sulla posizione del globo5. Pertanto, è della massima importanza ricostruire accuratamente le pareti orbitali spostate o sminuzzate. Sia il pavimento orbitale mediale del nervo infraorbitario che la parete mediale sono relativamente sottili e tendono a fratturarsi facilmente durante il trauma contusivo all'orbita4. L'imaging e l'esame obiettivo sono importanti nella diagnosi di una frattura orbitale. La maggior parte delle modalità di diagnostica per immagini include sezioni coronali della tomografia computerizzata (TC)7. È necessaria una valutazione completa dell'orbita lesionata da parte di un oftalmologo che comprende la vista, la pressione oculare, la motilità oculare, l'esame della pupilla, il campo visivo, l'esame oculare con lampada a fessura, l'esame della retina e l'esame esterno. Questo esame deve essere eseguito anche dopo la chirurgia ricostruttiva. In passato, i difetti orbitali venivano ricostruiti utilizzando innesti ossei e successivamente rete in titanio 7,8. La limitata esposizione e la difficoltà di adattare l'innesto osseo o la rete in titanio al difetto attraverso l'approccio chirurgico transcutaneo o transcongiuntivale hanno sollevato la necessità di una metodica più accurata. È stato introdotto l'utilizzo di modelli stampati in 3D per il preadattamento della rete in titanio9, seguiti da impianti specifici per il paziente (PSI) per una ricostruzione accurata dei difetti10. La PSI è diventata più diffusa negli ultimi anni per scopi diversi in diversi campi chirurgici, come l'ortopedia, la chirurgia maxillo-facciale e la neurochirurgia. L'uso di questo metodo per ridurre le fratture o prima dell'intervento chirurgico di ablazione è molte volte semplice. Tuttavia, nell'orbita, l'anatomia complessa e l'osso molte volte sminuzzato richiedono una profonda comprensione dell'anatomia orbitale per ottenere una corretta ricostruzione11.
Recentemente, è stato pubblicato un lavoro sull'accuratezza di questo metodo rispetto all'approccio tradizionale, utilizzando un nuovo metodo per l'analisi 3D. I risultati mostrano un aumento di 2,7 volte della precisione quando si utilizza il PSI per la ricostruzione. Inoltre, sono state osservate meno complicanze a lungo termine. Tuttavia, è importante rendersi conto che anche piccoli errori possono portare a difetti funzionali ed estetici; Pertanto, è molto importante familiarizzare con tutte le insidie della ricostruzione orbitale11. Questo manoscritto descrive in dettaglio i tre metodi utilizzati per la ricostruzione 3D virtuale dei difetti orbitali, le loro indicazioni, vantaggi e svantaggi. Ciò consentirà la ricostruzione 3D interna e la supervisione in outsourcing da parte di medici o ingegneri.
Protocollo
Questo protocollo è stato approvato dall'Institutional Ethical Review Board e condotto in conformità con la Dichiarazione di Helsinki sul protocollo medico e l'etica. Il consenso del paziente è stato ottenuto per l'utilizzo delle immagini TC
1. Segmentazione dell'orbita
NOTA: Questa sezione viene eseguita utilizzando il software D2P (d'ora in poi denominato software di segmentazione).
- Caricare i file DICOM dell'immagine TC delle ossa facciali del paziente nel software facendo clic su File > Aggiungi file DICOM (Figura 2).
NOTA: Si consiglia uno spessore della fetta DICOM non inferiore a 1 mm. - Selezionare la vista coronale (presentata nella schermata a destra) e fare clic su Aggiungi (Figura 3). Nella schermata successiva, fare clic su 3D per aprire l'interfaccia di segmentazione ossea.
- Crea una nuova maschera (primo passaggio nella sequenza di segmentazione).
- Nell'interfaccia di segmentazione ossea, il volume 3D è presentato sullo schermo di sinistra e la vista TC coronale è sulla destra (Figura 4). Fai clic sull'icona Segmentazione ossea sul lato sinistro della barra degli strumenti inferiore e scegli Ossa sottili.
- Fare clic su aree separate dell'orbita e dell'area periorbitale (questa operazione può essere eseguita nella schermata del volume a sinistra e nella schermata DICOM a destra) fino a quando l'intera orbita non è completamente definita dal colore scelto (verde in questo esempio) (Figura 5). Verificare l'accuratezza della nuova maschera creata scorrendo i diversi piani DICOM.
NOTA: È possibile annullare (Ctrl Z) se viene identificata una selezione imprecisa e riselezionare quest'area in una posizione spaziale diversa. La funzione delle ossa sottili utilizza la soglia più bassa per rilevare le strutture ossee per separarle dai tessuti molli.
- Creare una mesh (secondo passaggio nella sequenza di segmentazione). Dopo aver completato e approvato il primo passaggio, fare clic su 3D sulla barra degli strumenti (Figura 6). Osservare completamente il modello 3D (Mesh) per verificarne la levigatezza e l'assenza di vuoti, quindi salvare il modello 3D come file STL facendo clic su File > Salva > STL (Figura 7).
NOTA: La Figura 8 e la Figura 9 mostrano un ulteriore metodo di segmentazione, l'interpolazione multi-slice, nei casi in cui il pavimento orbitale non è sminuzzato. - In caso di fratture grandi e sminuzzate, seguire i passaggi precedenti per segmentare un modello dell'orbita controlaterale, che verrà utilizzato come guida per la ricostruzione implementando il principio di specchiatura.
2. Ricostruire la parete orbitale
NOTA: Questa sezione viene eseguita utilizzando Geomagic Freeform (d'ora in poi denominato software di progettazione 3D).
- Fare clic su File > Importa modello. Scegliere il file STL esportato nel passaggio 1.4 della sequenza di segmentazione. Fare clic su Aggiungi dettagli e Aggiungi dettagli fini nella barra degli strumenti inferiore. Quindi fare clic su Applica (Figura supplementare 1).
NOTA: La superficie del modello di lavoro importato deve essere molto accurata con una maggiore levigatezza (basso valore di Nitidezza del bordo). - In base all'anatomia della frattura, scegliere uno dei tre seguenti metodi di ricostruzione descritti nei passaggi 2.3 (Ricostruzione automatica), 2.4 (Riposizionamento anatomico) e 2.5 (Specchiatura).
- Ricostruzione automatica
NOTA: Questo è il metodo di scelta in piccoli difetti e aree di topografia piatta e monotona.- Innanzitutto, ottenere la piena continuità dell'argilla del perimetro attorno al difetto (Figura supplementare 2). Se esistono piccoli spazi vuoti attorno all'area del pavimento fratturata (freccia bianca), utilizzare la funzione Aggiungi argilla per collegare manualmente queste aree in modo da ottenere la piena continuità del perimetro di frattura (freccia nera).
- Usa la funzione Liscia per levigare l'argilla aggiunta. Fare clic con il pulsante destro del mouse sul pezzo attivato Nuova maschera per scegliere Utilità argilla/Copia su mesh.
- Utilizzare gli strumenti mesh per il riempimento automatico degli spazi vuoti (Figura 3 supplementare). Sull'oggetto mesh dell'orbita in Seleziona area mesh, utilizzare lo strumento di selezione Lazo per selezionare i margini dei difetti del pavimento.
- Premere Elimina sulla tastiera. Scegliere Riempi fori nella mesh e fare clic su Riempi il numero di volte fino a quando il pulsante diventa inattivo, ricreando così automaticamente il difetto del pavimento.
- Nella fase finale, trasforma la rete in argilla. Fare clic con il pulsante destro del mouse sulla mesh, Utilità mesh, quindi fare clic su Copia in argilla.
- Riposizionamento anatomico
NOTA: Questo è il metodo di scelta nei casi in cui il segmento di pavimento fratturato rimane intero, conservando la sua anatomia topografica originale.- Importa due diversi STL come oggetti diversi: (i) l'orbita e (ii) il segmento di pavimento non sminuzzato (Figura 8 e Figura 9).
- Riposizionare il segmento (Figura 4 supplementare).
- In Seleziona/Sposta argilla, scegli lo strumento Riposiziona e deseleziona l'opzione Sposta solo . Riposizionare manualmente il pavimento per adattarlo ai bordi anatomici intatti.
- In alternativa, nel caso in cui uno dei bordi frammentati sia posizionato nella posizione anatomica corretta, utilizzare lo strumento Riposiziona origine in Seleziona/Sposta argilla.
- Fare clic su Al centro e spostare la terna (freccia nera) sul centro di rotazione situato sul bordo anatomicamente corretto del segmento. Fare clic su Riposiziona pezzo e selezionare Ruota solo.
- Tenendo premuto il pulsante Shift sulla tastiera, ruotare il pezzo attraverso il centro della triade fino alla posizione anatomica corretta.
NOTA: La riduzione anatomica dovrebbe completare perfettamente il difetto. In caso contrario, questo metodo dovrebbe essere abbandonato e dovrebbe essere utilizzato il prossimo metodo di ricostruzione: il mirroring.
- Mirroring
NOTA: Questo è il metodo di scelta nelle fratture orbitarie estese e sminuzzate.- Importa due diversi STL come oggetti diversi: (i) l'orbita fratturata e (ii) l'orbita controlaterale.
- Inizia creando l'immagine speculare dell'orbita intatta. Utilizzando lo strumento Mirror clay , posizionare il piano orientato verso il lato mediale (linea blu nella Figura 5B supplementare). Seleziona Specchia l'intero pezzo e Visualizza l'anteprima, quindi fai clic su Applica.
- Ora, sovrapponiamo le orbite specchiate e fratturate (Figura 6 supplementare). Utilizzando lo strumento Registra pezzi , selezionare l'orbita specchiata come Sorgente e l'orbita fratturata come Destinazione.
- Posiziona i marcatori su posizioni anatomiche univoche nell'orbita speculare e su posizioni simili nell'orbita fratturata, quindi fai clic su Applica per sovrapporre i segmenti. Fare clic su Auto per una sovrapposizione ottimale.
NOTA: L'orbita speculare sovrapposta funge da guida per la ricostruzione anatomica dell'orbita fratturata.
3. Progettazione dell'impianto specifica per il paziente basata sul pavimento ricostruito
NOTA: Questa sezione viene eseguita utilizzando il software di progettazione 3D.
- Preparazione orbitale del pavimento (Figura 7 supplementare)
- In Seleziona/Sposta argilla (Select/Move Clay), selezionate Riposiziona origine (Reposition Origin) > To Center (To Center). Spostare la terna al centro del pavimento dell'orbita speculare. Selezionate Solo rotazione (Rotate Only ) e posizionate l'asse Z verticalmente, l'asse X orizzontalmente e l'asse Y anteroposteriore.
- In Seleziona/Sposta argilla, seleziona Riposiziona pezzo. Selezionare Mostra/Nascondi impostazioni avanzate e modificare Passaggio di traslazione su 0,8 mm. Fare clic sulle punte delle frecce nel rettangolo rosso per far affondare l'orbita speculare nell'orbita di frattura fino a quando non iniziano ad apparire i bordi intatti dell'area fratturata.
- Fai un altro clic sulla punta della freccia verso il basso nel rettangolo verde per far affondare il pavimento dell'orbita speculare di altri 0,8 mm. Questa profondità corrisponderà allo spessore PSI, ricreando così il pavimento originale.
- In Seleziona/Sposta argilla, selezionare Seleziona argilla e utilizzare lo strumento Selezione lazo . Selezionare il perimetro anatomico del pavimento. Scegliete Inverti selezione e quindi eliminate il resto.
NOTA: Levigare i bordi del pavimento o aggiungere argilla per adattarli ai bordi dell'orbita fratturata.
- Creare il contorno della mesh (Figura 8 supplementare).
- Selezionare sia l'orbita che gli oggetti del pavimento, fare clic con il pulsante destro del mouse e scegliere Booleano/Combina come nuovo per creare un singolo oggetto dell'orbita, incluso il pavimento anatomicamente ridotto e depresso. Smussa i bordi per un ulteriore tempo.
- Duplica l'oggetto finale. Fare clic con il pulsante destro del mouse e scegliere Vedi, quindi Attiva. In Curve, selezionare Disegna curva e delineare una forma attorno all'area fratturata originale: la curva deve poggiare sui bordi dell'orbita fratturata. La curva può poggiare sul pavimento appena creato solo nelle aree mancanti dell'osso.
- Una volta delineato completamente, fare clic sull'icona Adatta all'argilla su Crea . Allo stesso modo, creare i bracci di ancoraggio del PSI.
NOTA: Il bordo posteriore deve poggiare in continuità e non sopra la sporgenza ossea posteriore (Figura 1D). I bordi laterali della rete dovrebbero estendersi minimamente oltre il difetto per poggiare sui bordi ossei sani. Posizionare il braccio di ancoraggio su aree segmentate ben definite del bordo orbitale inferiore. Ricorda sempre di evitare punti di riferimento importanti. La dissezione sicura in orbita è considerata tra 31 e 36 mm in letteratura, ma si raccomanda una pianificazione personalizzata per caso12,13.
- Finalizzare il PSI (Figura 9 supplementare).
- In Argilla dettagliata, selezionare Goffratura con curva e scegliere una distanza di 0,8 mm. Selezionate l'interno dell'area delineata e fate clic su Solleva. Utilizzare Add Clay e Smooth per collegare i bracci di ancoraggio al corpo principale dell'impianto (Figura supplementare 9B, frecce nere).
- Utilizzare le funzioni booleane e Rimuovi da dall'oggetto duplicato. Nell'elenco degli oggetti, fai clic con il pulsante destro del mouse su Ruvidità argilla e scegli 0,1 mm. In Scolpisci argilla, scegli lo strumento Intaglio e imposta la dimensione dello strumento su 2,1 mm. Creare fori di fissaggio sulla parte più distante dei bracci di ancoraggio.
- Impostare la dimensione dell'utensile su 1,5 mm e 1 mm per creare fori di drenaggio sul resto del PSI. Evitare di praticare fori vicino ai bordi dell'impianto. Eseguite i valori booleani e Rimuovi da per sottrarre l'orbita fratturata originale dal PSI finale.
NOTA: I fori di fissaggio devono adattarsi al sistema di viti utilizzato in sala operatoria. Utilizzare fori di fissaggio di 2,1 mm di diametro per adattare viti di 1,5 mm di diametro. L'ultimo passaggio della sequenza di progettazione dovrebbe sempre sottrarre l'orbita fratturata originale dal PSI finale per garantire la sede passiva della mesh in orbita intraoperatoria.
- Esportare l'oggetto mesh come file STL per il processo di produzione finale.
Risultati
Tutti i metodi descritti in questo protocollo sono stati applicati nel nostro istituto. Viene presentato un caso rappresentativo per dimostrare la semplice applicazione del metodo. La Figura 1 presenta un caso di frattura del pavimento orbitale. Le figure 1A, B mostrano lo spostamento del pavimento orbitale rispettivamente nelle viste CT coronale e sagittale. Si noti il grande spostamento, sia nell'aspetto antero-posteriore che in quello latero-laterale. Esistono sporgenze laterali e mediali e la sporgenza posteriore è intatta ma situata in una posizione molto posteriore.
La CT è stata caricata nel software di segmentazione (Figura 2 e Figura 3). Successivamente, è stata eseguita la segmentazione dell'orbita fratturata (Figura 4, Figura 5, Figura 6 e Figura 7) e del pavimento (Figura 8 e 9), creando due file STL. I file STL sono stati caricati su un software di progettazione 3D (Figura 1 supplementare). Sono stati corretti gli spazi vuoti minori ed è stata creata una mesh (Figura 2 supplementare). Lo spazio non era abbastanza piccolo per l'uso del riempimento automatico degli spazi vuoti (Figura supplementare 3). Non è stato possibile riposizionare il segmento fratturato nella posizione corretta. Si noti che entrambi i bordi del segmento erano spostati e, quindi, una funzione di sola rotazione non era possibile (Figura 4 supplementare). C'era troppa sminuzzatura; quindi, c'era bisogno della tecnica del mirroring (Figura supplementare 5 e Figura supplementare 6). Il segmento ricostruito è stato spostato inferiormente per evitare la sovraproiezione del PSI finale nello spazio orbitale (Figura 7 supplementare). È importante ricordare che lo spessore del PSI è maggiore di quello delle piastre orbitali in titanio prefabbricate commerciali. È stato creato un PSI con bracci di ancoraggio e fori di drenaggio (Figura supplementare 8 e Figura supplementare 9). La curvatura dei bracci di ancoraggio aiuterà a trovare l'unica esatta posizione spaziale della rete intraoperatoriamente. Qualsiasi oscillazione intraoperatoria della rete significa un posizionamento errato o errori di progettazione. Inoltre, ricordarsi di tenersi lontani dal forame infraorbitale nella progettazione dei bracci di ancoraggio. L'abbondanza di fori di drenaggio è una parte obbligatoria del progetto per prevenire l'edema intraorbitale/accumulo di sangue, con conseguente rischio di sviluppare la sindrome del compartimento orbitale.
Dopo un test di duttione forzata, la procedura chirurgica ha incluso un'incisione mediotarsale. In questi casi è possibile anche un'incisione transcongiuntivale. A seguito di una dissezione sottoperiostale, il difetto della parete orbitale è stato esposto. Il contenuto orbitale spostato inferiormente nel seno mascellare è stato elevato e il PSI è stato posizionato in una posizione inequivocabile in base all'accurata corrispondenza anatomica delle sporgenze ossee e del bordo orbitale inferiore (bracci di ancoraggio). Prima di chiudere il taglio chirurgico è stato eseguito nuovamente un test di dutzione forzata, che non ha mostrato limitazioni meccaniche al movimento oculare. Inoltre, è importante verificare la presenza di proptosi oculare dopo la dissezione e il posizionamento dell'impianto. Il periostio e la pelle sono stati suturati. È stata eseguita la TC post-operatoria.
Le figure 1C, D mostrano l'orbita ricostruita utilizzando un PSI rispettivamente nelle viste CT coronale e sagittale. Notare l'uso delle sporgenze laterali e mediali per il supporto al posizionamento del PSI evitando la sporgenza posteriore poiché è posizionata molto posteriormente. Il posizionamento della sporgenza su di esso può comportare restrizioni di movimento e modifiche al volume orbitale. Pertanto, l'estremità posteriore del PSI è stata progettata per essere posata in continuazione con la sporgenza.
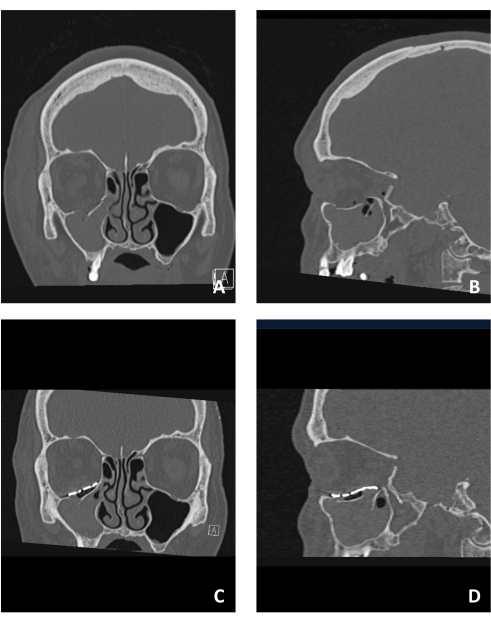
Figura 1: Imaging pre e post-operatorio di un paziente affetto da una frattura del pavimento orbitale. (A) Vista TC coronale pre-operatoria che mostra la frattura del pavimento orbitale osservata da un segmento di frattura scomposto. (B) Vista sagittale dello stesso paziente che dimostra il pavimento orbitale fratturato inferiormente. (C) Vista TC coronale post-operatoria dello stesso paziente che mostra la ricostruzione del pavimento utilizzando un PSI. Si noti la struttura e la posizione superiori del PSI. (D) Vista sagittale dello stesso paziente. Si noti la ricostruzione anatomica del pavimento utilizzando il PSI che mostra la struttura a "S pigra" nella regione posteriore del pavimento. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 2: Caricamento CT per la segmentazione. Per inserire il DICOM, premere il pulsante File > Aggiungi file DICOM per importare e segmentare il modello 3D. Clicca qui per visualizzare una versione più grande di questa figura.
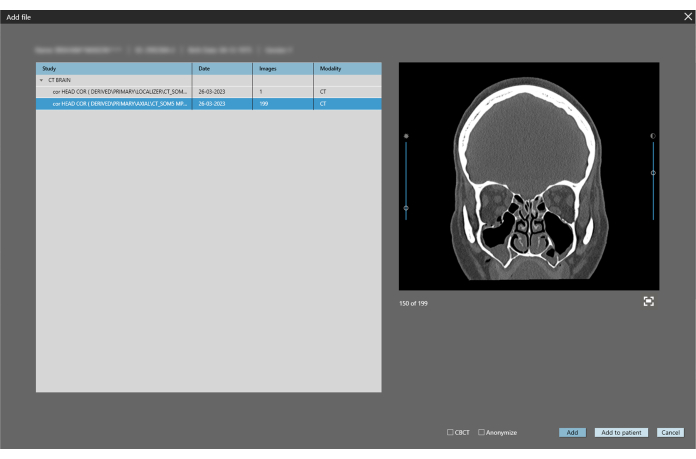
Figura 3: Scegliere l'aereo appropriato. La riformazione coronale multiplanare (MPR) della TC del paziente viene selezionata con una larghezza della fetta di 1 mm. Fare clic sul pulsante Aggiungi . Clicca qui per visualizzare una versione più grande di questa figura.
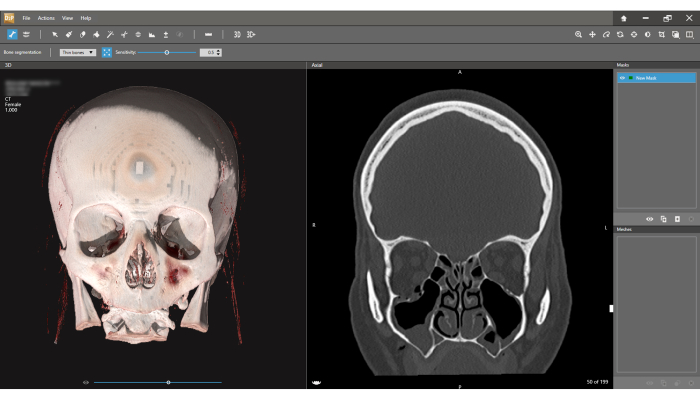
Figura 4: Interfaccia di segmentazione ossea. Il modello 3D è osservato a sinistra e la vista TC coronale a destra. Premi l'icona Segmentazione ossea sulla barra degli strumenti e scegli l'opzione Ossa sottili . Il primo passo nel processo di segmentazione è la definizione della Nuova Maschera (angolo in alto a destra dello schermo). Si noti che la larghezza della fetta è di 1.000 mm (angolo superiore sinistro dello schermo). Clicca qui per visualizzare una versione più grande di questa figura.
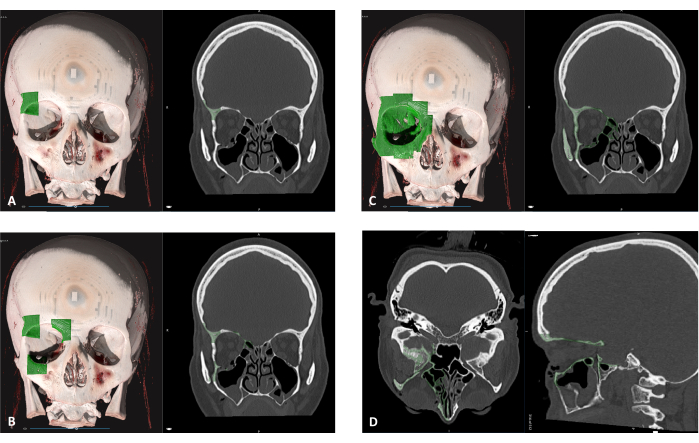
Figura 5: Definizione della regione per la segmentazione. (A) Fare clic su qualsiasi area dell'orbita ossea fratturata per iniziare a definire una nuova maschera (area verde). (B) Ogni clic aggiunge un volume aggiuntivo di un segmento osseo. (C) Continuare a selezionare aree diverse fino a quando non viene contrassegnata l'orbita completa. Questo processo può essere eseguito sia sulla vista 3D che sulla vista a fette. (D) Prima di procedere al passaggio successivo, verificare che tutte le parti ossee dell'orbita siano selezionate nelle viste assiale e sagittale. Clicca qui per visualizzare una versione più grande di questa figura.
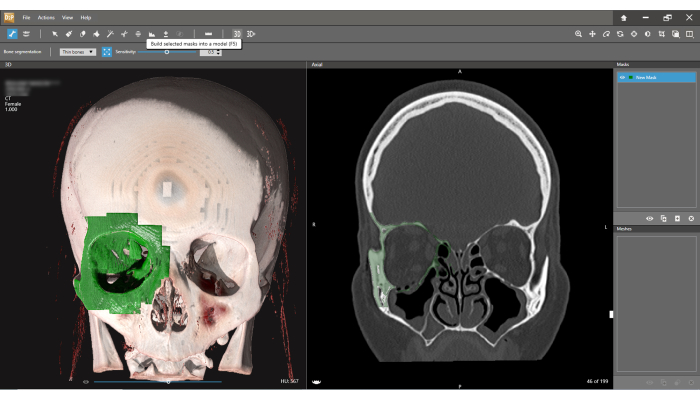
Figura 6: Creazione di una mesh. Selezionare il pulsante 3D sulla barra degli strumenti. Una maschera selezionata verrà incorporata in un modello definito come Mesh. Clicca qui per visualizzare una versione più grande di questa figura.

Figura 7: Ispezione ed esportazione della mesh. Un modello 3D (Mesh) dell'orbita è presentato sullo schermo di sinistra. Premere File > Salva con nome e in Formato scegliere STL. Verrà esportato un modello STL dell'orbita. Clicca qui per visualizzare una versione più grande di questa figura.
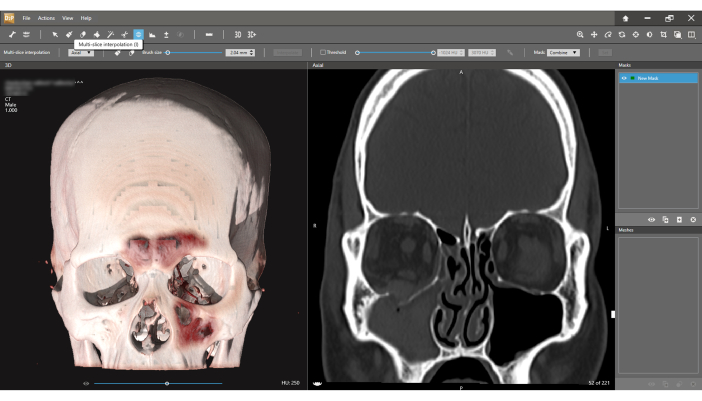
Figura 8: Metodo di segmentazione dell'interpolazione multi-slice. Nei casi in cui il segmento fratturato del pavimento non è sminuzzato (vista coronale destra), l'interpolazione Multi-slice viene utilizzata per creare una mesh separata per questo segmento. Clicca qui per visualizzare una versione più grande di questa figura.
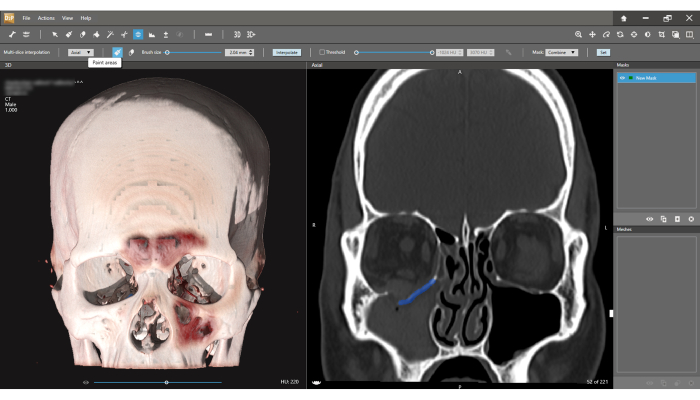
Figura 9: Creare il segmento fratturato. Utilizzando l'interpolazione Multi-slice e quindi l'icona Paint areas è possibile selezionare il segmento fratturato sulla vista coronale in diverse sezioni casuali e diverse. Quindi, utilizzando la funzione Interpola per la selezione automatica del segmento fratturato, viene eseguita la segmentazione. Il segmento di pavimento può ora essere esportato come file STL. Clicca qui per visualizzare una versione più grande di questa figura.
Figura 1 supplementare: Importazione di STL nel software di progettazione 3D. Fare clic su File > Importa modello e selezionare il file STL esportato nella Figura 7. Clicca qui per scaricare questo file.
Figura supplementare 2: Trasformare l'argilla in una rete. In primo luogo, si ottiene la piena continuità dell'argilla del perimetro attorno al difetto, quindi viene eseguita la trasformazione dell'argilla in rete . (A) Piccoli spazi vuoti attorno all'area del pavimento fratturata (freccia bianca), (B) Collegamento manuale di queste aree per ottenere la piena continuità del perimetro di frattura (freccia nera). (C) Levigatura dell'argilla aggiunta. (D) Creazione della nuova mesh. Clicca qui per scaricare questo file.
Figura supplementare 3: Riempimento automatico delle fessure. (A) Selezione dei margini dei difetti. (B) Eliminazione dei margini. (C, D) Riempire i fori fino a ricreare completamente il pavimento (D). Clicca qui per scaricare questo file.
Figura supplementare 4: Sequenza di riposizionamento anatomico. Nel caso in cui il segmento fratturato sia stato spostato in un unico pezzo, il riposizionamento anatomico è l'opzione più semplice e accurata. (A) Vengono importati gli STL dell'orbita e quello del segmento di pavimento (Figura supplementare 1) e il pezzo di pavimento viene attivato (clic destro - Attiva). (B) In Seleziona e sposta argilla, viene scelto lo strumento Riposiziona e l'opzione Sposta solo è deselezionata. (C) Il pavimento viene riposizionato manualmente per adattarsi ai bordi anatomici intatti. (D) Un altro metodo per riposizionare il segmento fratturato è possibile nei casi in cui uno dei bordi frammentati è posizionato nella posizione anatomica corretta. Durante questo metodo di riposizionamento, il centro di rotazione è fissato nello spazio. Clicca qui per scaricare questo file.
Figura supplementare 5: Tecnica di mirroring. In caso di difetti orbitali grandi e sminuzzati, la tecnica di specchiatura produrrà un risultato più accurato. (A) Pavimento orbitale destro privo di una grande porzione di osso. L'orbita sinistra intatta è stata segmentata. (B) Utilizzando lo strumento Mirror clay , la posizione del piano è orientata verso il lato mediale (linea blu). (C) Specchia l'intero pezzo e l'anteprima sono selezionati, quindi Applica. (D) Nuovo oggetto specchiato dell'orbita sinistra intatta. Clicca qui per scaricare questo file.
Figura 6 supplementare: Sovrapposizione delle orbite specchiate e fratturate. (A) Utilizzando lo strumento Registra pezzi , l'orbita specchiata viene selezionata come Sorgente e l'orbita fratturata come Destinazione. (B) I marcatori vengono posizionati su posizioni anatomiche univoche nell'orbita speculare e in posizioni simili nell'orbita fratturata, quindi si fa clic su Applica per sovrapporre i segmenti. (C) Auto è selezionato per una sovrapposizione ottimale. (D) L'orbita speculare sovrapposta funge da guida per la ricostruzione anatomica dell'orbita fratturata. Clicca qui per scaricare questo file.
Figura 7 supplementare: Preparazione del pavimento orbitale. Il pavimento ricostruito è depresso di 0,8 mm sull'asse verticale. Questa distanza verticale corrisponderà allo spessore della rete in titanio progettata, impedendo così alla rete di invadere l'interno dell'orbita e ridurne il volume. (A) In Seleziona/Sposta argilla (Select/Move Clay), viene selezionata l'opzione Riposiziona origine (Reposition Origin ), quindi Al centro (To Center). La terna viene spostata al centro del pavimento dell'orbita specchiata. Viene scelto Ruota solo (Rotate Only ) e l'asse Z viene posizionato verticalmente, l'asse X orizzontalmente e l'asse Y anteroposteriore (B) In Seleziona/Spostaargilla ( Reposition Clay), è selezionata l'opzione Riposiziona pezzo (Reposition Piece ). Quindi, Mostra/Nascondi impostazioni avanzate e Passaggio di traslazione vengono modificati a 0,8 mm. Si fa clic sulle punte delle frecce nel rettangolo rosso per affondare l'orbita speculare nell'orbita di frattura fino a quando i bordi intatti dell'area fratturata iniziano ad apparire. (C) Viene eseguito un altro clic sulla punta della freccia verso il basso nel rettangolo verde per far sprofondare il pavimento dell'orbita specchiata di altri 0,8 mm. Questa profondità corrisponderà allo spessore PSI, ricreando così il pavimento originale. (D) In Seleziona/Sposta argilla, è selezionata l'opzione Seleziona argilla e viene utilizzato lo strumento di selezione lazo . Viene selezionato il perimetro anatomico del pavimento. Viene scelto Inverti selezione , quindi il resto viene eliminato. I bordi del pavimento vengono levigati o viene aggiunta dell'argilla per adattarsi ai bordi dell'orbita fratturata. Clicca qui per scaricare questo file.
Figura supplementare 8: Progettare il PSI. (A) Gli oggetti dell'orbita e del pavimento vengono selezionati, cliccati con il pulsante destro del mouse e viene scelto Booleano/Combina come nuovo per creare un singolo oggetto dell'orbita, incluso il pavimento anatomicamente ridotto e depresso. I bordi vengono smussati un'ulteriore volta. (B) L'oggetto finale viene duplicato, si fa clic con il pulsante destro del mouse e si sceglie Vedi-attraverso , seguito da Attiva. (C) Disegna curva è selezionato in Curve e viene creato un contorno proprio attorno all'area fratturata originale : la curva deve poggiare sui bordi dell'orbita fratturata. La curva può poggiare sul pavimento appena creato solo nelle aree mancanti dell'osso (ad esempio, il bordo posteriore laterale nell'esempio - freccia nera). Quando è completamente delineato, viene fatto clic sull'icona Adatta all'argilla alla creazione . (D) Allo stesso modo, vengono creati i bracci di ancoraggio del PSI. Clicca qui per scaricare questo file.
Figura 9 supplementare: Finalizzare il PSI. La rete e i bracci di ancoraggio vengono goffrati e quindi collegati. Vengono creati fori di fissaggio e drenaggio. (A) In Argilla dettagli (Detail Clay), viene selezionata l'opzione Rilievo con curva (Emboss With Curve ) e viene scelta una distanza di 0,8 mm. Viene selezionato l'interno dell'area con contorno e si fa clic su Solleva . (B) Add Clay e Smooth vengono utilizzati per collegare i bracci di ancoraggio al corpo principale dell'impianto (frecce nere). (C) Le funzioni booleana e Rimuovi da vengono applicate all'oggetto duplicato. (D) Nell'elenco degli oggetti, si fa clic con il pulsante destro del mouse su Rugosità argilla -0,1 mm. In Sculpt Clay, viene scelto lo strumento Intaglio e la dimensione dell'utensile è impostata su 2,1 mm: i fori di fissaggio vengono creati sulla parte più distante dei bracci di ancoraggio. La dimensione dell'utensile è impostata su 1,5 mm e 1 mm per creare fori di drenaggio sul resto del PSI - si evitano fori vicino ai bordi dell'impianto. Viene presentato un impianto finale specifico per il paziente. Boolean e Remove From sono sempre utilizzati per sottrarre l'orbita fratturata originale dal PSI finale per garantire una sede passiva dell'impianto sui bordi ossei dell'orbita fratturata. Clicca qui per scaricare questo file.
Discussione
La ricostruzione della frattura orbitale è uno dei compiti più importanti ma delicati del chirurgo maxillo-facciale14. La ricostruzione consiste nel lavorare intorno all'organo molto sensibile ed eminente dell'occhio attraverso una piccola incisione esterna, con conseguente visibilità solo parziale del campo chirurgico. A causa di questa difficoltà, l'utilizzo di un PSI per la ricostruzione può migliorare notevolmente l'accuratezza e quindi ridurre al minimo la morbilità15. Detto questo, una progettazione impropria dovuta a una scarsa comprensione dell'anatomia corretta, dei principi di ricostruzione 3D di ogni parte, delle proprietà del PSI e dei loro effetti e della corretta manipolazione durante l'intervento chirurgico può comportare l'impossibilità di utilizzare il PSI creato durante l'intervento chirurgico o diverse morbilità che possono essere facilmente evitate16.
In questo protocollo, vengono descritti i diversi metodi di ricostruzione 3D e vengono discusse le loro indicazioni. Ci sono anche passaggi dettagliati per ogni metodo e un'enfasi sulle insidie che si dovrebbero evitare quando si progetta il PSI.
Vengono descritti tre metodi per ricostruire le fratture orbitali. Il primo metodo, che utilizza l'automazione del software di progettazione e, ad oggi, richiede piccoli difetti per una corretta ricostruzione ed è quindi il meno comune dei metodi. Il secondo è il riposizionamento anatomico, che, quando applicabile, si traduce in ottimi risultati pur richiedendo meno esperienza e comprensione del progettista. La terza e più comune è la tecnica del mirroring, che richiede un alto livello di comprensione dell'anatomia complessa, delle caratteristiche della frattura, delle proprietà PSI e delle aree chiave per la ricostruzione di ogni caso specifico.
Questo metodo può essere applicato a diversi difetti della parete orbitale così come a più difetti della parete come descritto da Krasovsky A et al.11. Questo metodo può essere utilizzato sia per fratture acquisite di recente che per fratture più vecchie guarite in modo improprio.
Nel nostro istituto, il progettista è anche il chirurgo, il che, a nostro avviso, si traduce in risultati superiori sia in fase di progettazione che in fase di chirurgia. Tuttavia, questa costellazione non è possibile nella maggior parte degli istituti fino ad oggi, e quindi, sia i chirurghi che gli ingegneri sono invitati a utilizzare questo protocollo per comprendere meglio il lato opposto di questa relazione, evitare insidie e raggiungere un livello più elevato di ricostruzione orbitale.
Divulgazioni
Gli autori non hanno nulla da rivelare.
Riconoscimenti
Nessuno
Materiali
| Name | Company | Catalog Number | Comments |
| D2P (DICOM to Print) | 3D systems | https://oqton.com/d2p/ | Segmentation software to create 3D stl files |
| Geomagic Freeform | 3D systems | https://oqton.com/freeform/ | Sculpted Engineering Design |
Riferimenti
- Prendergast, M. E., Burdick, J. A. Recent advances in enabling technologies in 3D printing for precision medicine. Adv Mater. 32 (13), 1902516 (2020).
- Rajantie, H., et al. Health-related quality of life in patients surgically treated for orbital blow-out fracture: a prospective study. Oral Maxillofac Surg. 25, 373-382 (2021).
- Som, P., Shugar, J., Brandwein, M. Anatomy and physiology of the sinonasal cavities. Head Neck Imaging. 3, 87-147 (2003).
- René, C. Update on orbital anatomy. Eye. 20 (10), 1119-1129 (2006).
- Nakamura, T., Gross, C. W. Facial fractures: analysis of five years of experience. Arch Otolaryngol. 97 (3), 288-290 (1973).
- Parsons, G. S., Mathog, R. H. Orbital wall and volume relationships. Arch Otolaryngol Head Neck Surg. 114 (7), 743-747 (1988).
- Ellis, E., Tan, Y. Assessment of internal orbital reconstructions for pure blowout fractures,cranial bone grafts versus titanium mesh. J Oral Maxillofac Surg. 61, 442 (2003).
- Emodi, O., Nseir, S., Shilo, D., Srouji, H., Rachmiel, A. Antral wall approach for reconstruction of orbital floor fractures using anterior maxillary sinus bone grafts. J Craniofac Surg. 29 (4), e421-e426 (2018).
- Blumer, M., et al. Customized titanium reconstruction of orbital fractures using a mirroring technique for virtual reconstruction and 3d model printing. J Oral Maxillofac Surg. 79 (1), 200.e201-200.e200 (2021).
- Blumer, M., Essig, H., Steigmiller, K., Wagner, M. E., Gander, T. Surgical outcomes of orbital fracture reconstruction using patient-specific implants. J Oral Maxillofac Surg. 79 (6), 1302-1312 (2021).
- Krasovsky, A., et al. Comparison of patient specific implant reconstruction vs conventional titanium mesh reconstruction of orbital fractures using a novel method. J Craniomaxillofac Surg. 52 (4), 491-502 (2024).
- Danko, I., Haug, R. H. An experimental investigation of the safe distance for internal orbital dissection. J Oral Maxillofac Surg. 56 (6), 749-752 (1998).
- Rontal, E., Rontal, M., Guilford, F. Surgical anatomy of the orbit. Ann Otol Rhinol Laryngol. 88, 382-386 (1979).
- Sigron, G. R., et al. Functional and cosmetic outcome after reconstruction of isolated, unilateral orbital floor fractures (blow-out fractures) with and without the support of 3d-printed orbital anatomical models. J Clin Med. 10 (16), 3509 (2021).
- Kotecha, S., Ferro, A., Harrison, P., Fan, K. Orbital reconstruction: a systematic review and meta-analysis evaluating the role of patient-specific implants. Oral Maxillofac Surg. 27 (2), 213-226 (2023).
- Stoor, P., et al. Rapid prototyped patient specific implants for reconstruction of orbital wall defects. J Craniomaxillofac Surg. 42 (8), 1644-1649 (2014).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon