Method Article
Gestion optimisée du traitement endovasculaire pour accident vasculaire cérébral ischémique aigu
Dans cet article
Résumé
Le résultat des patients atteints d’accident vasculaire cérébral ischémique aigu dépend de la restauration rapide du débit sanguin cérébral. Ce protocole vise à optimiser la gestion de ces patients en minimisant les timings de peri-procédure et rendre le temps d’admission à l’hôpital à la reperfusion aussi court que possible.
Résumé
Ce manuscrit décrit un protocole simplifié de gestion des patients atteints d’accident vasculaire cérébral ischémique aigu, qui vise à la minimisation du temps d’admission à l’hôpital de reperfusion. Restauration rapide du débit sanguin cérébral est essentielle pour les résultats des patients atteints d’accident vasculaire cérébral ischémique aigu. Traitement endovasculaire (EVT) est devenu la norme de diligence pour y parvenir chez les patients atteints d’accident vasculaire cérébral aigu dû à l’occlusion des gros vaisseaux (LVO). Pour atteindre la reperfusion des régions du cerveau ischémique aussi vite que possible, toutes les temporisations en milieu hospitalier doivent être soigneusement évités. Par conséquent, gestion des patients atteints d’accident vasculaire cérébral ischémique aigu a été optimisée avec une interdisciplinaire mode opératoire normalisé (SOP). Neurologues AVC, diagnostiques et interventionnelles neuroradiologues et anesthésistes simplifiée tous les processus nécessaires de patiente admission et diagnostic EVT des patients admissibles. Objectifs de temps pour toutes les étapes ont été établis. Effectivement réalisé fois ont été enregistrées prospectivement ainsi que les données cliniques et d’imagerie de partitions pour tous les patients d’AVC endovascularly traité. Ces données ont été régulièrement analysées et discutées aux réunions de l’équipe interdisciplinaire. Problèmes potentiels ont été évalués et tout le personnel concerné a été formé à adhérer à la SOP. Cela simplifiée approche de gestion des patients et améliorer la collaboration interdisciplinaire, réduction du temps de l’admission de patients à la reperfusion significativement et était accompagnée d’un effet bénéfique sur les résultats cliniques.
Introduction
EVT est la norme de diligence pour traiter les patients atteints d’accident vasculaire cérébral ischémique aigu en raison de la LVO1,2,3,4,5. Bon état collatéraux et un rétablissement rapide de la circulation sanguine dans la région du cerveau touchée déterminent des résultats cliniques dans ces patients6,7. Il est donc important d’éviter tout retard de traitement. Le temps de l’apparition des symptômes à l’admission à l’hôpital dépend de la situation individuelle de chaque patient et peut difficilement être influencé par le médecin traitant de la course. Par conséquent, tous les facteurs potentiellement traitement retardant inhérente à l’hôpital doivent être soigneusement évitées. Pour ce faire, une PON interdisciplinaire a été développée à notre hôpital en février 2014, qui a simplifié le processus d’admission patient EVT8. Neurologues AVC, diagnostiques et interventionnelles neuroradiologues et anesthésistes mis en place un flux de travail détaillé et défini des objectifs de temps pour chaque étape. En fait atteint fois ont été enregistrées prospectivement ainsi que les données cliniques et d’imagerie de partitions pour tous les patients d’AVC d’endovascularly traité dans une base de données complète, approuvée par le Comité d’éthique local. Ces données ont été régulièrement analysées et discutées aux réunions de l’équipe interdisciplinaire. Problèmes potentiels ont été évalués et tout le personnel concerné a été formé à adhérer à la SOP.
L’analyse des données enregistrées ont révélé une réduction significative du temps de l’admission de patients de reperfusion. En plus de cela, un effet bénéfique sur les résultats cliniques a été observé à8. Basé sur ces résultats et sur le fait que nous ne pourrions pas atteindre plus réductions du temps après que exploiter pleinement le potentiel des mesures telles qu’augmente le sentiment d’urgence et travail d’équipe, le POS a été affiné afin de réduire davantage les temps en milieu hospitalier en combinant l’imagerie et de traitement dans l’angiographie suite9.
Ce SOP raffiné est entré en vigueur en 2016. Patients atteints d’accidents vasculaires cérébraux présumé, une durée de symptôme de moins de 6 h et une impotence fonctionnelle importante étaient déterminés à avoir 7 points ou plus sur le National instituts de santé Stroke Scale (NIHSS) et ont été traités avec cette approche de gestion de guichet unique. Cette valeur de seuil de 7 points a été choisie car une publication récente a identifié un score NIHSS de 7 comme le meilleur prédicteur de LVO10. Les patients admissibles selon les critères mentionnés ci-dessus sont transférées directement à l’angiographie, où un détecteur à panneau plat CT (FDCT) est utilisé pour décrire des signes ischémiques aiguës et d’exclure une hémorragie intracrânienne. Une angiographie FDCT biphasique (FDCTA) est réalisée afin d’identifier la LVO. Puis, recombinant activateur tissulaire du plasminogène (rtPA) est administré par voie intraveineuse chez des patients éligibles et EVT est effectué immédiatement après évaluation des images dans la même pièce.
Les données préliminaires montrent une importante réduction supplémentaire des temps d’admission à la reperfusion comparée aux autres études propose une gestion simplifiée des patients11. Les patients ne répondant ne pas aux critères exigés pour l’approche de gestion de guichet unique, c'est-à-dire moins de symptômes sévères (NIHSS inférieur à 7) et/ou plus de 6 h s’est écoulé depuis l’apparition des symptômes, sont gérés en suivant la routine initiale, y compris l’imagerie diagnostique avec angiographie de CT, CT multi détecteur conventionnel (CTA) et la CT perfusion (CTP).
Ici, le flux de travail interdisciplinaire optimisée pour un traitement rapide des patients atteints d’accident vasculaire cérébral ischémique aigu est décrite en détail. Le protocole est adapté à un centre de course complet équipé d’un système de dernière génération de l’angiographie.
Protocole
Timings procédures interventionnelles caractéristiques et données cliniques décrites dans le présent protocole proviennent d’une base de données d’observation complète, qui a été approuvé par le Comité d’éthique local (autorisation numéro 11/04/08 et 15/07/13). Consentement des patients pour le traitement a été obtenu conformément aux directives cliniques communs ; la nécessité d’un consentement distinct concernant l’inclusion dans la base de données a été écartée par le Comité d’éthique.
1. patient Management aux urgences (ER) - temps imparti : 10 min
Remarque : Les étapes suivantes doivent être effectuées par le neurologue d’accident vasculaire cérébral.
-
Informer le neuroradiologue qu’un patient présentant des signes évocateurs d’accident vasculaire cérébral aigu est attendu avant l’arrivée du patient. État début âge et symptôme, si elle est connue.
- En outre, informer l’anesthésiste le TTE potentiel à venir (d’abord appeler).
- Avoir le neuroradiologue informer le neuroradiologue interventionnel un patient présumé accident vasculaire cérébral aigu à venir.
- Effectuer une rapide évaluation clinique du patient à son arrivée, y compris la quantification d’une déficience fonctionnelle selon le NIHSS. Ainsi, vérifier le niveau de conscience, vision, fonctions motrices et sensorielles, langue et discours, ainsi qu’extinction et l’inattention.
- Pendant ce temps, ont l’infirmière ER placer deux gros cathéters veineux périphériques et prélever un échantillon de sang pour analyse en laboratoire immédiate.
- Demander l’infirmière ER d’associer des ECG, pression artérielle et systèmes surveillance mobiles de la saturation d’oxygène sanguin au patient.
-
Si la course est suspectée, l’escorter à l’angiographie (scénario A) ou pour le CT imagerie site adjacent à l’angiographie (scénario B), selon NIHSS score et le temps de l’apparition des symptômes d’admission.
- Prendre un sac à dos contenant du matériel d’urgence et un ensemble complet de thrombolyse. Inclure un pousse-seringue, seringues, lignes intraveineuses et 90 mg rtPA dans cet ensemble.
- Si l’état clinique du patient ne correspond pas à la course, traiter le patient conformément aux lignes directrices neurologiques respectifs.
2. diagnostic d’imagerie dans le scénario A = NIHSS 7 ou ci-dessus à moins que 6 heures écoulées depuis le début des symptômes - ciblent temps d’imagerie : 15 min
Remarque : Les étapes suivantes doivent être effectuées par le neuroradiologue.
- Avoir le neurologue l’escorter directement à l’angiographie.
-
Positionner le patient sur la table angiographique avec le neurologue et le technicien neuroradiologiques.
- Positionner la tête du patient au sein de la headholder afin que la ligne orbitomeatal est parallèle au volet de rotation. Couvrir les yeux et fixer la tête avec deux sangles pour empêcher le mouvement.
-
Effectuer un standard de 20 s FDCT rotation non amélioré et un standard biphasique FDCTA.
- Effectuer FDCT sur le système de l’angiographie utilisant les paramètres suivants : rotation de s 20 ; angle total 200° ~ 500 projections ; 109 kV ; µGy/cadre de 1,8 ; dose efficace ~2.5 mSv.
- Pour la FDCTA sur le système de l’angiographie, effectuer une injection intraveineuse d’agent de contraste de 60 mL à un taux d’injection de 5 mL/s, suivie de chaser saline 60 mL à la même vitesse d’injection de 5 mL/s.
- Utilisez la veine antécubitale du bras droit afin d’optimiser la concentration de bolus. Utiliser un injecteur de puissance pour l’injection.
- Utiliser les spécifications suivantes de FDCTA : 2 x 10 rotation de s ; angle total 200° (0,8 ° par image) ; 70 kV ; µGy/cadre de 1,2 ; dose efficace ~2.5 mSv.
Remarque : La première rotation est chronométrée après une observation des bolus angiographie soustraction numérique pour capturer la phase artérielle de pointe, tandis que la deuxième phase est acquis automatiquement après 5 s corrélées à la phase veineuse. Les données brutes sont transférées automatiquement et automatiquement reconstruites sur un poste de travail disponible dans le commerce.
- Revoir les images acquises avec le neuroradiologue interventionnel pour exclure une hémorragie intracrânienne utilisant le FDCT et détecter LVO à l’aide de la première phase de la FDCTA. La phase veineuse de la FDCTA permet d’évaluer l’état de collatéraux.
- Après exclusion d’une hémorragie intracrânienne et la confirmation de l’admissibilité du patient, avoir le neurologue commencer l’administration intraveineuse de rtPA (dose : 0,9 mg/kg infusé pendant 60 min avec 10 % de la dose totale comme un bolus initial).
NOTE : Total imparti de l’admission à l’initiation du traitement rtPA : 20 min. - Appeler l’anesthésiste (second appel) et confirmer un EVT à venir.
- Ont des dispositifs de surveillance mobiles remplacés par des dispositifs fixes présents sur l’angiographie suite et début préparatifs EVT immédiatement comme décrit à l’étape 3 du présent protocole (Voir l’étape 3. « Préparation de EVT »).
- FDCT et FDCTA ne sont pas compatibles avec l’accident ischémique cérébral aigu, soutiennent des symptômes et le patient est éligible pour une IRM, s’il le neurologue l’escorter à la suite de MRI. Effectuer une IRM afin d’étudier l’état neurologique du patient.
3. diagnostic d’imagerie dans le scénario B = NIHSS au-dessous de 7 ou plus que 6 heures écoulées depuis le début des symptômes - cibles temps : 25 min
Remarque : Les étapes suivantes doivent être effectuées par le neuroradiologue.
- Avoir le neurologue de l’escorter à la suite de la CT.
- Avoir le technicien neuroradiologiques effectuer un balayage de CT non amélioré immédiatement après l’arrivée du patient sur le site d’imagerie.
Remarque : On peut décider d’effectuer une IRM au lieu de CT que si CT n’est pas possible ou si d’autres facteurs favorisent une IRM. - Lire les images de CT rapidement afin d’éviter une hémorragie intracrânienne et d’un gros infarctus délimité.
-
Après avoir exclu les deux, confirmer l’admissibilité du patient. Si moins de 4,5 heures se sont écoulées depuis l’apparition des symptômes, ont le neurologue commencer l’administration intraveineuse de rtPA (dose : 0,9 mg/kg infusé pendant 60 min avec 10 % de la dose totale comme un bolus initial).
- Donner le bolus initial sur place tandis que le patient est couché sur la table de CT.
NOTE : Total imparti de l’admission à l’initiation du traitement rtPA : 20 min.
- Donner le bolus initial sur place tandis que le patient est couché sur la table de CT.
- Avoir le technicien neuroradiologiques effectuer angiographie (CTA) et analyse de perfusion (CTP).
-
À l’issue de la LTC et CTP, évaluer si le patient est éligible pour EVT.
Remarque : Les critères d’admissibilité sont : présence de LVO sur LTC détecté par l’absence d’opacification et absence d’un gros infarctus délimité déterminé à l’aide du début de programme de course Alberta CT marquer (ASPECTS)12 sur les valeurs de CT. ASPECTS non amélioré de 4 ou moins indiquer la démarcation grand infarctus.- CTP permet de déterminer la quantité de tissu encore récupérable. Pour cette détermination, évaluer les ASPECTS sur les cartes du volume sanguin cérébral (CBV) ; les patients peuvent bénéficier EVT avec un CBV-ASPECTS du supérieur à 4.
-
Si le patient est éligible pour EVT, appeler l’anesthésiste et confirmer à venir EVT.
- Avoir le neurologue transférer le patient immédiatement à l’angiographie adjacentes, où le patient est placé sur la table angiographique et dispositifs mobiles de contrôle sont remplacés par des dispositifs fixes présents sur l’angiographie.
4. préparation de EVT - cible temps : 10 min
Remarque : Les étapes suivantes doivent être effectuées par le neuroradiologue.
-
Préparer le patient pour le TTE ainsi que le technicien neuroradiologiques.
- Avoir le technicien neuroradiologiques configurer le matériel requis pour EVT, c'est-à-dire des cathéters, rinçage des infusions, seringues, etc.
- Raser et désinfecter l’aine du patient avec antiseptique de la peau (p. ex., forte teinture kodan) et placez-les stérile drape afin d’assurer des conditions d’asepsie pour EVT.
-
Avoir l’anesthésiste commence la sédation consciente : induire avec la kétamine (1 mg/kg) en combinaison avec le propofol (1 mg/kg) par voie intraveineuse et maintenir une perfusion continue de propofol (1-2 mg/kg/h) afin d’assurer une respiration spontanée suffisante et patient coopération.
NOTE : Sédation consciente est la méthode préférée pendant EVT.- Sédation consciente semble inappropriée en raison d’une agitation soutenue ou mouvement du patient, s’il l’anesthésiste intuber le patient, afin que EVT est réalisée sous anesthésie générale.
- Induit par un bolus de sufentanil (0,2 - 0,4 µg/kg) et d’un bolus de propofol (1,5-2 mg/kg) par voie intraveineuse. Améliorer les conditions d’intubation avec décontraction musculaire à l’aide de rocuronium boli (0,6 mg/kg). Maintenir une anesthésie générale avec le sévoflurane (0,5 à 1,5 MAC) et supplémentaire boli répétitive de sufentanil (0,2 à 0,5 µg/kg), si nécessaire. Pour faciliter l’intubation, balancer la table angiographique vers la machine de ventilation.
- Sédation consciente semble inappropriée en raison d’une agitation soutenue ou mouvement du patient, s’il l’anesthésiste intuber le patient, afin que EVT est réalisée sous anesthésie générale.
5. performance de EVT
Remarque : Les étapes suivantes doivent être effectuées par le neuroradiologue interventionnel.
- Perforation de l’artère fémorale droite dans l’aine à l’aide d’une aiguille de ponction 18 G et mettre en place un introducteur-guide 8F périphériques. Puis démarrez EVT ; temps de cible totale de patiente admission à l’aine la ponction est 30 min dans le scénario A et 45 min dans le scénario B.
-
Effectuer EVT.
- Choisissez l’extracteur de Stent Extraction assistée par vide-verrouillé (SAVE)13 technique comme l’approche de traitement primaire. Si nécessaire, adapter la procédure aux besoins individuels de la situation. En cas d’occlusion en tandem, utilisez la technique de ReWiSed CARe pour thrombectomie simultanée de la lésion intracrânienne et traitement de la sténose cervicale14.
- Avoir l’anesthésiste étroitement surveiller les signes vitaux du patient pendant toute la procédure. En particulier, avoir l’anesthésiste prendre immédiatement des mesures pour prévenir l’hypotension.
- Après une angiographie de contrôle confirme la reperfusion réussie, définie comme une thrombolyse modifié dans la partition de l’infarctus cérébral (mTICI) de 2 b – 3, effectuez un détecteur plat angiographique CT. lire les images à exclure des complications du traitement, par exemple hémorragie intracrânienne.
- Enlever tous les matériaux et panser la blessure à l’aine. Utiliser un dispositif de fermeture vasculaire pour fermer et sceller la ponction de l’artère fémorale.
6. poster EVT procédures et suivi
Remarque : Les étapes suivantes doivent être effectuées par le neuroradiologue.
- Supprimer toutes les tentures, placer le patient dans un lit et rendre le patient prêt pour le transport à l’unité de soins intensifs (USI) ou unité de coup avec le technicien neuroradiologiques.
- Avoir l’anesthésiste de l’escorter à l’ICU ou unité AVC, où le patient est traité conformément aux lignes directrices neurologiques.
- Effectuer un suivi CT non amélioré après 24h ou à la détérioration clinique du patient.
- Toutes les données cliniques, d’imagerie de scores et atteint fois prospectivement figurent dans une base de données complète, approuvée par le Comité d’éthique local.
Résultats
La gestion simplifiée des patients atteints d’accident vasculaire cérébral ischémique aigu tel que décrit ci-dessus et illustré à la Figure 1 a été accompagnée d’une amélioration de peri-procédure fois dans notre hôpital. La durée médiane entre l’admission à l’hôpital à l’aine la ponction a été réduite d’environ une demi-heure lors de la comparaison de l’année précédant l’année après la mise en oeuvre de la première version du POS (94 min en 2013 et 65 min en 2014). La révision du POS dont l’approche de gestion de guichet unique mis en place en 2016 a conduit à une réduction supplémentaire de la durée médiane de l’admission à la perforation de l’aine (65 min en 2014 et 45 min en 2016 ; La figure 2). La comparaison de ces patients ayant subi une EVT géré avec l’approche de guichet unique (scénario A) à ceux qui étaient traité endovascularly après l’approche initiale, y compris CT conventionnel d’imagerie (semblable au scénario B), montre que le délai médian de admission à l’aine la ponction a été réduite par un peu plus de la moitié si les patients ont été transférés à l’angiographie directement (20,5 min dans le scénario A et 54,5 min dans le scénario B, tableau 1). En outre, la durée totale de l’admission à l’hôpital de reperfusion a été significativement plus courte lorsque l’approche de gestion de guichet unique a été appliquée (65 min dans le scénario A et 106 min dans le scénario B, tableau 1).
Comme prévu, le SOP n’avait aucun effet sur le temps de l’apparition des symptômes à l’admission à l’hôpital (77 min avant et 80 min après la mise en œuvre du POS), étant donné que l’équipe traitante de course ne peut pas influencer cette période. L’atteint fois pour différentes étapes entre l’hospitalisation et de reperfusion avant et après l’entrée en vigueur de la SOP ont été analysés et comparés (Figure 2). La fourniture rapide d’imagerie (temps moyen entre admission et imagerie 31 min avant, 19 min après le rapport initial et 9,5 min après le SOP révisé) et en particulier le transfert rapide des patients éligibles pour EVT à l’angiographie a contribué le plus à la réduction de temps à un traitement observée après la mise en œuvre du rapport initial ainsi que la version révisée du POS (Figure 2). La durée de EVT lui-même était également plus courte après introduction du POS initiale en 2014 (médiane 58 min avant et 42 min après la mise en œuvre du POS initial). Ceci était indépendant des appareils utilisés au cours de l’EVT8. Le temps de ponction de l’aine à la reperfusion n’a pas changé après que le SOP révisé est entré en vigueur (Figure 2). Le résultat fonctionnel des patients a été nettement mieux après la mise en oeuvre de la première version du POS en 2014 (les données ont été publiées en détail ailleurs)8. L’augmentation des patients avec aucune déficience fonctionnelle résiduelle, déterminé par la présence d’une valeur de 0 sur l’échelle de classement mis à jour le (Mme) (1,5 % avant et 9,1 % après le SOP) et une tendance générale à degrés inférieurs du handicap restant a été observée après optimisation des flux de travail (a ordonné une analyse de régression logistique : ou 0,56 [IC95 : 0,32-0,98 ; p = 0,038)8.
Même si un score NIHSS de 7 points ou plus fournit une estimation brute de la présence de LVO10, les symptômes du patient pourraient clairement proviennent d’autres pathologies. Une analyse par observation des 30 premiers patients géré avec l’approche de guichet unique décrite fournit une indication de la fréquence des conclusions autres que l’accident vasculaire cérébral ischémique en raison de la LVO sur FDCT et FDCTA. Une hémorragie intracrânienne a été détectée dans 13 % (4/30) des patients et une occlusion d’un vaisseau périphérique dans 7 % (2/30) des patients. 13 % (4/30) des patients ont montré une hémorragie, occlusion du vaisseau, ni autres pathologies et on a diagnostiqué parésie15 de Todd.
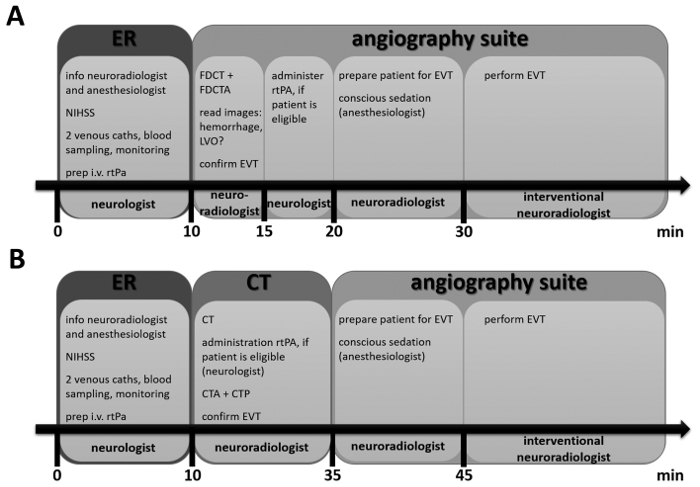
Figure 1 : chronologie de scénario A et de B. scénario Ces frises donnent un aperçu des étapes effectuées, lorsqu’un patient avec le présumé accident vasculaire cérébral aigu est admis à l’hôpital. Les emplacements sont indiqués par des zones de plus grandes et la personne ayant la responsabilité principale de chaque étape est indiquée en bas. Les petites cases insérées listent les actions importantes à chaque étape. On trouvera des détails dans le protocole. S’il vous plaît cliquez ici pour visionner une version agrandie de cette figure.
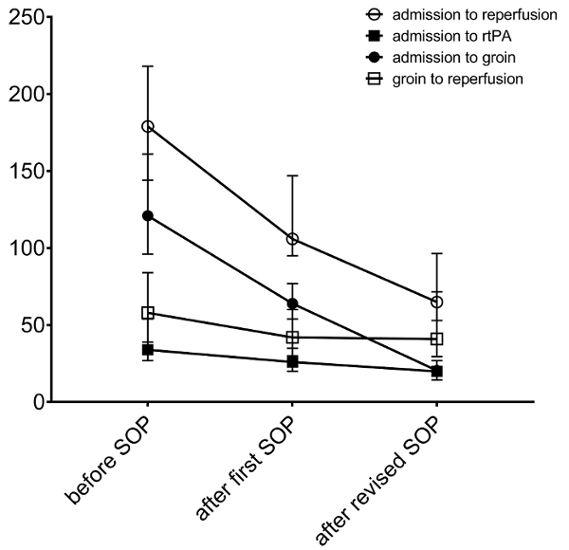
Figure 2 : les temps représentant peri procédural à l’optimisation des processus. Temps médians (en min) pour les différentes étapes entre l’apparition des symptômes et reperfusion avant et après l’introduction de l’initiale, mais aussi le SOP révisé sont affichées. Les barres d’erreur représentent des gammes intervalle interquartiles. S’il vous plaît cliquez ici pour visionner une version agrandie de cette figure.
| porte à l’aine (min) | porte de reperfusion (min) | |||
| approche de guichet unique (scénario A) | approche classique (similaire au scénario B) | approche de guichet unique (scénario A) | approche classique (similaire au scénario B) | |
| n | 30 | 44 | 30 | 44 |
| Médiane | 20.5 | 54,5 | 65 | 106 |
| IQR | 17 – 27 | 44 – 66 | 53 – 96,5 | 88,5 – 121,5 |
| p-valeur | < 0,001 | < 0,001 | ||
Tableau 1 : délai médian d’admission à l’hôpital à la ponction de l’aine et de la reperfusion en 2016. Scénario A consiste en une approche de gestion de guichet unique où les patients admissibles (symptômes graves établis avec un score NIHSS de 7 et qui précède et admis à l’hôpital dans les 6 h de l’apparition des symptômes) sont transférées directement à l’angiographie. Imagerie et EVT sont effectuées au même endroit. Ces patients ont été comparés aux appariés dans le cas contraire (en ce qui concerne les NIHSS, symptôme-to-door temps de disponibilité de l’angiographie) les patients qui ont été gérés suivant le flux de travail mis en place avec la première version du POS. Cette gestion était semblable au scénario B et inclus une imagerie diagnostique avec CT non amélioré, CTA et CTP. IQR, intervalle interquartile. Signification statistique a été testée avec un U de Mann-Whitney test et seuil de signification a été fixé à α = 0,05.
Discussion
Ce protocole rationalise la gestion des patients atteints d’accident vasculaire cérébral ischémique aigu efficacement, ce qui conduit à une réduction significative des temps de processus. Communication et travail d’équipe interdisciplinaire sont cruciales pour le succès de cette procédure. Les réunions d’équipe régulières y compris un examen des fois atteint de processus et l’examen des problèmes et des solutions potentielles sont importantes. Tous les neuroradiologues, techniciens, neurologues, anesthésistes et infirmières impliqués doivent régulièrement formés pour maintenir de bonnes performances. Formation et des réunions régulières devraient également se concentrer sur le maintien d’une conscience accrue de l’importance de la reperfusion rapide. Il est concevable qu’un sentiment accru d’urgence pourrait aussi avoir influencé EVT lui-même, comme EVT durée était plus courte, après que mise en œuvre de la première version du POS, indépendamment des dispositifs utilisés8. Potentiellement, la prise de conscience accrue de combien une reperfusion rapide est important pour des résultats cliniques motivés tout le personnel impliqué dans EVT pour effectuer les démarches nécessaires plus rapidement. Cependant, les effets de la prise de conscience accrue sont difficiles à mesurer.
Primaire, modalités d’imagerie utilisées pour la détection des changements ischémiques précoces et l’exclusion d’hémorragie intracrânienne dans la proposition de protocole sont respectivement FDCT et conventionnelle c. FDCTA et CTA, respectivement, sont utilisés pour identifier la LVO et évaluer statut de la garantie. Toutefois, le protocole peut être modifié afin que les patients qui ne sont pas admissibles à l’approche de gestion de guichet reçoivent un IRM cérébral pour le diagnostic. En outre, la valeur de seuil de 6 h à l’approche de gestion de guichet unique pourrait être étendue dans le futur. Les résultats préliminaires de l' essai « Diffusion pondérée Imaging (DWI) ou tomographie assistée par Perfusion (CTP) évaluation avec clinique Mismatch dans le Triage de Wake Up et tard présentant Strokes subissant Neurointervention » (aube)19 qui choisi AVC les patients pourraient bénéficier d’EVT, même s’ils ont été admis à l’hôpital de plus de 6 heures après l' apparition de symptôme20. Résulte de l’actuellement en cours « Endovascular Therapy suite à l’évaluation de l’imagerie d’accident ischémique 3 » procès (DÉSAMORCER 3), qui enquête sur EVT effectuée chez les patients 6 – 16 h après le début de course, pourront fournir un aperçu sur cette question.
Le SOP est conçu pour un centre complet de course équipé d’un système de dernière génération angiographie permettant l’imagerie de haute qualité FDCT et EVT. Primaire des AVC centres sans la capacité d’exécuter EVT peut suivre le protocole selon le scénario B. Si l’hémorragie intracrânienne a été exclue avec conventionnel CT non amélioré, l’administration de rtPA doit être démarrée dans le centre primaire des AVC. Ensuite, le patient doit être transféré dans un centre de course complète pour EVT immédiatement sous rtPA en cours-thérapie (« goutte à goutte-et-ship »).
Le projet de protocole a quelques limitations. Tout d’abord, l’exclusion fiable d’AVC hémorragique avec FDCT est nécessaire pour mettre en œuvre une approche de gestion de guichet unique. Dans le passé, une détection erronée d’hémorragie intracrânienne était le principal obstacle à l’utilisation FDCT pour AVC diagnostic21,22. Cette situation semble s’être améliorée quand FDCT est exécuté avec la dernière génération de systèmes d’angiographie23. Leyhe al signalé non seulement de haute sensibilité et de spécificité pour la détection d’hémorragie intracrânienne, mais a également démontré la faisabilité de la différenciation dans la région de supratentorial gris-blanc avec la dernière génération de FDCT24 . Toutefois, la possibilité de détecter infratentorial saignement ou perimesencephalic subarachnoïdien hémorragie avec FDCT est encore limitée en raison des artéfacts de durcissement de faisceau et la résolution faible tissus mous FDCT25. Par conséquent, un neuroradiologue avec expérience dans l’évaluation des images FDCT devrait examiner attentivement les images pour absence d’hémorragie intracrânienne et finalement effacer le patient pour le traitement de rtPA. Compte tenu de ces aspects, la gestion de guichet unique proposée se limite aux hôpitaux munis d’un système de dernière génération angiographie et d’employés expérimentés dans l’interprétation de FDCT et FDCTA toujours disponible. Dans le cas contraire, l’utilisation de FDCT et FDCTA de manière fiable à l’exclusion de l’hémorragie et déterminer l’occlusion de l’artère grande comporte le risque d’erreur de diagnostic. Une autre limitation de FDCTA par rapport à un LTC classique, c’est qu’il couvre les vaisseaux cervicogénique dans une moindre mesure. Alors que la carotide cervicogénique et la bifurcation carotide sont couverts et peuvent être évaluées, la crosse aortique n’est pas inclus pour le moment, mais sera à l’avenir. La porte une diminution à la fois de reperfusion, nous avons observé montrent que ce problème potentiel ne conduit pas à des retards importants au cours de l’intervention. Enfin, le protocole est adapté aux conditions dans notre hôpital et ne peut pas fonctionner aussi bien dans des milieux différents. Cependant, nous pensons qu’une approche de guichet unique similaire peut être implémentée dans d’autres hôpitaux, malgré les différences structurelles.
Reperfusion rapide est cruciale pour le résultat des patients atteints d’accident vasculaire cérébral ischémique aigu. Tout retard de 30 min dans le temps de ré-perfusion réduit la probabilité d’atteindre un niveau indépendant du fonctionnement de 10 %26. Une méta-analyse récente des cinq essais aléatoires qui ont démontré les avantages de l’EVT a montré qu’un traitement précoce avec EVT et traitement médical était associée à un meilleur résultat par rapport à un traitement médical seul6. Par conséquent, la course traitement académique industrie table ronde inclus l’optimisation de la gestion des patients afin de réduire le délai d’admission à l’hôpital de reperfusion comme une priorité pour de futures recherches en EVT27. En outre, la société de chirurgie techniques proposée traite de métrique de moment idéal pour course28. La durée médiane entre l’admission à l’hôpital à aine ponction réalisée avec le SOP révisé décrit ci-dessus a été dans l’idéal suggéré de < 60 min. en outre, la durée médiane entre l’admission et reperfusion des patients géré avec l’approche de guichet unique est en grande partie au sein de l’idéal de < 90 min. Cependant, ce temps idéal d’exécution n’était pas remplie à réussi avec l’approche initiale, y compris traditionnels CT, CTA et CTP, la durée médiane entre l’admission et reperfusion étant 106 min dans ce sous-groupe de patients.
Comme les observations initiales d’une réduction significative de l’hôpital de temps de l’admission à la reperfusion avec le protocole simplifié ci-dessus sont prometteurs, un essai prospectif plus grand pour mieux évaluer cette approche est actuellement prévu.
Déclarations de divulgation
L’Institut de la neuroradiologie, Université médecine Goettingen, a une entente de recherche avec Siemens Healthcare. M.-N Psychogios et M. Knauth ont reçu des bourses de voyage de Siemens Healthcare.
Remerciements
Les auteurs n’ont aucun remerciements.
matériels
| Name | Company | Catalog Number | Comments |
| Actilyse (recombinant tissue plasminogen activator) | Boehringer Ingelheim, Ingelheim am Rhein, Germany | n/a | generic products from other pharmaceutical companies can be used |
| Imeron 400 (contrast agent) | Bracco Imaging GmbH, Konstanz, Germany | n/a | generic products from other companies can be used |
| Siemens ArtisQ angiography system | Siemens Healthcare, Forchheim, Germany | n/a | an angiography system of another manufacturer can be used; specifications of FDCT and FDCTA described in protocol are valid for ArtisQ |
| Siemens syngo X worklplace | Siemens Healthcare, Forchheim, Germany | n/a | a workstation from another manufacturer can be used |
| ketamine (e.g. Ketanest) | Pfizer Pharma PFE GmbH, Berlin, Germany | n/a | generic products from other pharmaceutical companies can be used |
| propofol (e.g. Propofol-Lipuro) | B. Braun Melsungen AG, Melsungen, Germany | n/a | generic products from other pharmaceutical companies can be used |
| sufentanil (e.g. Sufenta) | Janssen-Cilag GmbH, Neuss, Germany | n/a | generic products from other pharmaceutical companies can be used |
| rocuroniumbromid | B. Braun Melsungen AG, Melsungen, Germany | n/a | generic products from other pharmaceutical companies can be used |
| sevoflurane (e.g. Sevofluran) | Baxter Deutschland GmbH Medication Delivery, Unterschleissheim, Germany | n/a | generic products from other pharmaceutical companies can be used |
| vascular closure device (e.g. Angio-Seal) | Terumo Interventional Systems, Eschborn, Germany | n/a | generic products from other companies can be used |
| peripheral 8F guiding sheath | Terumo Interventional Systems, Eschborn, Germany | n/a | generic products from other companies can be used |
| skin antiseptic (e.g. kodan tincture forte, coloured) | Schuelke & Mayr GmbH, Norderstedt, Germany | n/a | generic products from other companies can be used |
| 18 G intradyn puncture needle | B. Braun Melsungen AG, Melsungen, Germany | n/a | generic products from other companies can be used |
Références
- Berkhemer, O. A., et al. A randomized trial of intraarterial treatment for acute ischemic stroke. NEJM. 372 (1), 11-20 (2015).
- Campbell, B. C., et al. Endovascular Therapy for Ischemic Stroke with Perfusion-Imaging Selection. NEJM. , (2015).
- Goyal, M., et al. Randomized Assessment of Rapid Endovascular Treatment of Ischemic Stroke. NEJM. , (2015).
- Jovin, T. G., et al. Thrombectomy within 8 hours after symptom onset in ischemic stroke. NEJM. 372 (24), 2296-2306 (2015).
- Saver, J. L., et al. Stent-retriever thrombectomy after intravenous t-PA vs. t-PA alone in stroke. NEJM. 372 (24), 2285-2295 (2015).
- Sheth, S. A., Liebeskind, D. S. Collaterals in endovascular therapy for stroke. Curr Opin Neurol. 28 (1), 10-15 (2015).
- Saver, J. L., et al. Time to Treatment With Endovascular Thrombectomy and Outcomes From Ischemic Stroke: A Meta-analysis. JAMA. 316 (12), 1279-1288 (2016).
- Schregel, K., et al. Effects of Workflow Optimization in Endovascularly Treated Stroke Patients - A Pre-Post Effectiveness Study. PloS One. 11 (12), e0169192 (2016).
- Psychogios, M. -. N., Bähr, M., Liman, J., Knauth, M. One Stop Management in Acute Stroke: First Mothership Patient Transported Directly to the Angiography Suite. Clin Neuroradiol. , (2017).
- Heldner, M. R., et al. Clinical prediction of large vessel occlusion in anterior circulation stroke: mission impossible?. J Neurol. 263 (8), 1633-1640 (2016).
- Frei, D., et al. A standardized neurointerventional thrombectomy protocol leads to faster recanalization times. J Neurointervent Surg. , (2016).
- Pexman, J. H., et al. Use of the Alberta Stroke Program Early CT Score (ASPECTS) for assessing CT scans in patients with acute stroke. AJNR. Am J Neuroradiol. 22 (8), 1534-1542 (2001).
- Maus, V., et al. Maximizing First-Pass Complete Reperfusion with SAVE. Clin Neuroradiol. , (2017).
- Behme, D., Knauth, M., Psychogios, M. -. N. Retriever wire supported carotid artery revascularization (ReWiSed CARe) in acute ischemic stroke with underlying tandem occlusion caused by an internal carotid artery dissection: Technical Note. Interv Neuroradiol. , 1591019917690916 (2017).
- Psychogios, M. N., Behme, D., et al. One stop management of acute stroke patients – minimizing door to reperfusion times. European Stroke Conference. 26th Conference, Berlin, Germany, May 24-26, 2017: Abstract e-Book. Cerebrovascular Diseases. 43 (Suppl 1), (2017).
- Goyal, M., Almekhlafi, M. A. Dramatically reducing imaging-to-recanalization time in acute ischemic stroke: making choices. AJNR. Am J Neuroradiol. 33 (7), 1201-1203 (2012).
- Sheth, K. N., et al. Advanced modality imaging evaluation in acute ischemic stroke may lead to delayed endovascular reperfusion therapy without improvement in clinical outcomes. J Neurointer Surg. 5, i62-i65 (2013).
- Psychogios, M. N., et al. Alberta Stroke Program Early CT Scale evaluation of multimodal computed tomography in predicting clinical outcomes of stroke patients treated with aspiration thrombectomy. Stroke. 44 (8), 2188-2193 (2013).
- Jovin, T. G., et al. Diffusion-weighted imaging or computerized tomography perfusion assessment with clinical mismatch in the triage of wake up and late presenting strokes undergoing neurointervention with Trevo (DAWN) trial methods. Int J Stroke. 12 (6), 641-652 (2017).
- Jovin, T. G. Late Breaking Abstracts. European Stroke Journal. 2 (Suppl 1), 477-495 (2017).
- Psychogios, M. N., Buhk, J. H., Schramm, P., Xyda, A., Mohr, A., Knauth, M. Feasibility of angiographic CT in peri-interventional diagnostic imaging: a comparative study with multidetector CT. AJNR. Am J Neuroradiol. 31 (7), 1226-1231 (2010).
- Struffert, T., et al. Visualisation of intracerebral haemorrhage with flat-detector CT compared to multislice CT: results in 44 cases. Eur Radiol. 19 (3), 619-625 (2009).
- Frölich, A. M., Buhk, J. -. H., Fiehler, J., Kemmling, A. Voxel-Based Sensitivity of Flat-Panel CT for the Detection of Intracranial Hemorrhage: Comparison to Multi-Detector CT. PloS One. 11 (11), e0165794 (2016).
- Leyhe, J. R., et al. Latest generation of flat detector CT as a peri-interventional diagnostic tool: a comparative study with multidetector CT. J Neurointerv Surg. , (2016).
- Eckert, M., Gölitz, P., Lücking, H., Struffert, T., Knossalla, F., Doerfler, A. Optimized Flat-Detector CT in Stroke Imaging: Ready for First-Line Use?. Cerebrovasc Dis. 43 (1-2), 9-16 (2017).
- Khatri, P., et al. Time to angiographic reperfusion and clinical outcome after acute ischaemic stroke: an analysis of data from the Interventional Management of Stroke (IMS III) phase 3 trial. The Lancet. Neurology. 13 (6), 567-574 (2014).
- Jovin, T. G., Albers, G. W., Liebeskind, D. S., STAIR IX Consortium, Stroke Treatment Academic Industry Roundtable: The Next Generation of Endovascular Trials. Stroke. 47 (10), 2656-2665 (2016).
- McTaggart, R. A., et al. Initial hospital management of patients with emergent large vessel occlusion (ELVO): report of the standards and guidelines committee of the Society of NeuroInterventional Surgery. J Neurointerv Surg. 9 (3), 316-323 (2017).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationThis article has been published
Video Coming Soon