Method Article
بروتوكول الدراسة القائمة على الملاحظة للفحص السريري المتكرر والتصوير بالموجات فوق الصوتية للعناية الحرجة ضمن دراسات العناية المركزة البسيطة
In This Article
Summary
البروتوكولات المنظمة ضرورية لتقديم إجابات على أسئلة البحث في المرضى المصابين بأمراض خطيرة. توفر دراسات العناية المركزة البسيطة (SICS) بنية تحتية للقياسات المتكررة في المرضى المصابين بأمراض خطيرة بما في ذلك الفحص السريري والتحليل الكيميائي الحيوي والتصوير بالموجات فوق الصوتية. تركز مشاريع SICS بشكل خاص ولكن الهيكل مرن للتحقيقات الأخرى.
Abstract
قد تكشف التقييمات الطولية للمرضى المصابين بأمراض خطيرة عن طريق مجموعات من الفحص السريري والتحليل الكيميائي الحيوي والتصوير بالموجات فوق الصوتية للعناية الحرجة (CCUS) عن الأحداث الضائرة للتدخلات مثل الحمل الزائد للسوائل في مرحلة مبكرة. دراسات العناية المركزة البسيطة (SICS) هي خط بحثي يركز على القيمة التنبؤية والتشخيصية لمجموعات المتغيرات السريرية.
ركز SICS-I بشكل خاص على استخدام المتغيرات السريرية التي تم الحصول عليها في غضون 24 ساعة من القبول الحاد للتنبؤ بالنتاج القلبي (CO) والوفيات. تكملة لها ، SICS-II ، تركز على التقييمات المتكررة أثناء دخول وحدة العناية المركزة. يتم إجراء الفحص السريري الأول من قبل باحثين مدربين في غضون 3 ساعات بعد القبول الذي يتكون من الفحص البدني والتخمين المستنير. يتم إجراء الفحص السريري الثاني في غضون 24 ساعة بعد القبول ويشمل الفحص البدني والتخمين المتعلم والتحليل الكيميائي الحيوي وتقييمات احتجاز الكربون وتخزينه للقلب والرئتين والوريد الأجوف السفلي (IVC) والكلى. يتكرر هذا التقييم في اليومين 3 و 5 بعد القبول. يتم التحقق من صحة صور احتجاز الكربون وتخزينه من قبل خبير مستقل ، ويتم تسجيل جميع البيانات في قاعدة بيانات آمنة عبر الإنترنت. تشمل المتابعة في 90 يوما تسجيل المضاعفات وحالة البقاء على قيد الحياة وفقا للمخططات الطبية للمريض وسجل الأشخاص البلديين. ينصب التركيز الأساسي ل SICS-II على الارتباط بين الاحتقان الوريدي وضعف الأعضاء.
الغرض من نشر هذا البروتوكول هو توفير تفاصيل حول هيكل وأساليب هذه الدراسة الجماعية القائمة على الملاحظة المستمرة التي تسمح بالإجابة على أسئلة بحثية متعددة. تم شرح تصميم جمع البيانات من الفحص السريري المشترك وتقييمات احتجاز الكربون وتخزينه في المرضى المصابين بأمراض خطيرة. SICS-II مفتوح للمراكز الأخرى للمشاركة وهو مفتوح لأسئلة البحث الأخرى التي يمكن الإجابة عليها من خلال بياناتنا.
Introduction
المرضى الذين يتم إدخالهم إلى وحدة العناية المركزة (ICU) هم الأكثر خطورة مع ارتفاع معدلات الأمراض المشتركة والمتعددة ، بغض النظر عن تشخيص دخولهم. لذلك ، فإن وحدة العناية المركزة هي المكان المناسب للتحقيق في المراضة المشتركة والمتعددة ، وتأثيرها السلبي على نتائج المرضى ، وكيف يمكن أن يؤدي المرض الخطير إلى مضاعفات تساهم في زيادة الأمراض المتعددة. لاكتساب نظرة ثاقبة في مجموعة المرضى غير المتجانسة هذه ، فإن الفحص التفصيلي لكل مريض على حدة أمر في غاية الاهتمام.
تم تصميم خط أبحاث دراسات العناية المركزة البسيطة (SICS) بهدف تقييم القيمة التنبؤية والتشخيصية لمجموعة شاملة من المتغيرات السريرية والديناميكية الدموية والكيميائية الحيوية في مرضى وحدة العناية المركزة التي تم جمعها من قبل فريق متخصص من الطلاب الباحثين بتنسيق من الخبراء الطبيين. يتمثل أحد الأهداف الأساسية لاختبار SICS-I في التحقيق في مجموعة نتائج الفحص السريري المرتبطة بشكل أفضل بالصدمة التي يحددها النتاج القلبي (CO) المقاسة بواسطة التصوير بالموجات فوق الصوتية للعناية الحرجة (CCUS)1. يستخدم SICS-II هيكل SICS-I ولكنه يضيف فحصا سريريا متكررا وتحليلا كيميائيا حيويا واحتجاز الكربون وتخزينه. ينصب التركيز الأساسي ل SICS-II على تحديد الاحتقان الوريدي وتحديد المتغيرات التي قد تساهم في تطوره. توفر القياسات المتكررة معلومات ديناميكية عن مسار مرض المريض. تشير الدراسات إلى أن الحمل الزائد للسوائل موجود في المرضى المصابين بأمراض خطيرة وأن الحمل الزائد للسوائل يرتبط بأمراض جديدة. وبالتالي فإننا نركز على الاحتقان الوريدي لدى هؤلاء المرضى. علاوة على ذلك ، اقترحت العديد من الدراسات الآثار السلبية المحتملة للإفراط في إعطاء السوائل2،3،4،5،6. يمكن اعتبار الحمل الزائد للسوائل على أنه احتقان وريدي أو حمل زائد للسوائل الوريدية ، والذي يمكن ملاحظته من خلال زيادة الضغط الوريدي المركزي (CVP) أو الوذمة المحيطية. قد يساهم الضغط المرتفع في الجهاز الوريدي المركزي في تقليل نضح الأعضاء متبوعا بفشل الأعضاء ، ولكن لا يوجد تعريف دقيق للاحتقان الوريدي.
استخدمت الدراسات السابقة التي اقترحت آثارا سلبية مرتبطة بالإفراط في إعطاء السوائل قياسات بديلة واحدة للاحتقان الوريدي مثل CVP ، وقابلية انهيار IVC ، وتوازن السوائل و / أو الوذمة المحيطية7،8،9،10. على حد علمنا ، فإن SICS-II هي أول دراسة تقوم بإجراء احتلال مستمر متكرر لأعضاء متعددة جنبا إلى جنب مع نتائج الفحص السريري لتقييم الحالة الديناميكية الدموية لمرضى وحدة العناية المركزة. يعد التركيز على تقنية التصوير بالموجات فوق الصوتية متعددة الأعضاء أمرا مهما لأن فشل الأعضاء أو تناقص وظيفة الأعضاء يؤثر دائما على نظام ديناميكا الدم بأكمله. نتوقع أن تساعد البيانات المستمدة من الفحوصات المتكررة في SICS-II في كشف الفيزيولوجيا المرضية وعواقب الاحتقان الوريدي. وبالتالي ، قد يساعد هذا في تحسين التحديد المبكر للمرضى المصابين بأمراض خطيرة المعرضين لخطر الاحتقان الوريدي وتوجيه التحسين لإعطاء السوائل. بالإضافة إلى ذلك ، يمكن استكشاف العلاقة بين الاحتقان الوريدي وفشل الأعضاء على المدى القصير والطويل. أخيرا ، فإن التنفيذ الناجح لبروتوكول SICS-II من شأنه أن يوضح أن إجراء دراسة مستقبلية كبيرة مع فريق متخصص من الطلاب الباحثين أمر ممكن ويمكن أن ينتج عنه بيانات عالية الجودة للتحقيق في المشكلات السريرية.
هنا ، يتم توضيح إجراء إجراء الفحص السريري الشامل لمرضى وحدة العناية المركزة بهدف قياس الاحتقان الوريدي. تم نشر بروتوكول موجز ل SICS-II في11 clinicaltrials.gov. بعد الفحص السريري الأولي الأولي ، يتم إجراء ثلاثة فحوصات سريرية إضافية كحد أقصى ، والتحليلات الكيميائية الحيوية واحتجاز الكربون وتخزينه. يتكون الفحص البدني من متغيرات تعكس التروية المحيطية / دوران الأوعية الدقيقة مثل وقت إعادة ملء الشعيرات الدموية (CRT) أو التبقع بالإضافة إلى متغيرات دوران الأوعية الكبيرة مثل ضغط الدم ومعدل ضربات القلب وإخراج البول. أيضا ، يتم تسجيل قيم مختبر الرعاية القياسية (على سبيل المثال ، اللاكتات ، الأس الهيدروجيني). بعد ذلك ، يتم إجراء احتجاز الكربون وتخزينه في القلب والرئتين والحقن الوريدي والكلى للحصول على معلومات عن التروية. سيتم وضع المزيد من الأساليب في خطة التحليل الإحصائي الخاصة بنا ، كما تم في SICS-I12.
استنادا إلى 138 مريضا تم تضمينهم بين 14-05-2018 و 15-08-2018 ، تبدو القياسات المتكررة لمجموعة واسعة من المتغيرات السريرية داخل هذا الهيكل ممكنة. نظهر أيضا أن التحقق المستقل ممكن. يجسد SICS-II منهجية قيمة لتمكين الباحثين من تسجيل التغييرات بدقة في المتغيرات ذات الأهمية ، وبالتالي يمكن أن يكون بمثابة دليل لإجراء البحوث التي تعكس التقدم في حالة المرضى كما هو موضح في الممارسة اليومية. يتم إجراء دراسة SICS-II يوميا من قبل فريق من 2-3 طلاب باحثين في جميع الأوقات ، مع وجود مشرف أول عند الطلب. يتم تدريب هؤلاء الطلاب الباحثين على إجراء الفحص البدني واحتجاز الكربون وتخزينه وتخزينه. ينفذون جميع خطوات البروتوكول التالي وهم مسؤولون عن إدماج المريض خلال ساعات العمل وفي عطلات نهاية الأسبوع. بالإضافة إلى ذلك ، يشارك فريق طلاب أكبر في وحدة العناية المركزة من حوالي 30 طالبا في نوبات مسائية وليلية ، لإجراء الفحص السريري الأولي (في غضون 3 ساعات من الدخول) للمرضى الجدد. يعرض الشكل 1 ملخصا تخطيطيا لبروتوكول الدراسة ، ويعرض الشكلان 2 و 3 نماذج تقرير الحالة (CRF) المستخدمة لتسجيل البيانات عند جمعها.
Protocol
تجرى هذه الدراسة وفقا لمبادئ إعلان هلسنكي (الإصدار 64 ، البرازيل 2013) ووفقا لقانون البحوث الطبية التي تنطوي على البشر (WMO) ، والمبادئ التوجيهية للممارسة السريرية الجيدة ، ومجلس المراجعة المؤسسية المحلي (Medisch Ethische Toetsingscommissie; M18.228393).
1. دخول المريض إلى وحدة العناية المركزة والفحص
ملاحظه: للفحص ، يتم تحديث قائمة رقمية تحتوي على الحد الأدنى من بيانات المريض على مدار اليوم ، ويتم تسجيل الإدراج والاستثناءات. يتم تخزين قائمة الفحص في النظام الإلكتروني الآمن للمستشفى مع إمكانية الوصول الحصري للباحثين. لحماية خصوصية المريض ، يتم إتلاف جميع النسخ المادية للقوائم في نهاية اليوم. معايير الاشتمال هي: القبول الحاد وغير المخطط له. والمرضى الذين تزيد أعمارهم عن 18 عاما.
- فحص نظام إدارة المرضى لجميع حالات القبول الجديدة والتحقق مما إذا كان المرضى يستوفون معايير الاشتمال.
- استبعاد إعادة القبول على الفور ، والقبول الاختياري ، والمرضى الذين تقل أعمارهم عن 18 عاما ، وأولئك الذين لن يتمكنوا من إعطاء الموافقة المستنيرة.
ملاحظه: نستبعد أيضا المرضى الذين لديهم سبب قبول عصبي غير رضحي حيث أنشأنا مجموعات متعددة من المرضى في SICS-I ، حيث كانت هذه المجموعة مستقرة من الناحية الديناميكية الدموية ودخول وحدة العناية المركزة معنيا بشكل أساسي بالعلاج العصبي1. - أضف الإدراج المحتملة إلى قائمة المرضى التي يتم تحديثها باستمرار. استخدم هذه القائمة لتخطيط قياسات جديدة ومتكررة يوميا بناء على وقت القبول / الإيداع.
2. الفحص السريري 1
ملاحظه: يتم إجراء الفحص السريري الأول لجميع المرضى الذين يستوفون معايير الاشتمال في غضون 3 ساعات بعد الدخول. يتم إجراء هذا الفحص من قبل الطلاب الباحثين إذا تم إدخال المريض خلال الوردية النهارية. بالنسبة للمرضى الذين يتم إدخالهم خلال النوبات المسائية أو الليلية ، يتم إجراء هذا الفحص السريري الأول من قبل أحد أعضاء فريق طلاب وحدة العناية المركزة ويتم معالجة البيانات ووضعها في اللمسات الأخيرة في اليوم التالي من قبل الطلاب الباحثين. للحصول على وصف كامل لبروتوكول الفحص السريري الأول ، انظر clinicaltrials.gov13. بجانب السرير ، إن أمكن ، يسأل المرضى عما إذا كانوا يوافقون على الفحص السريري في تلك اللحظة. يتم الحصول على موافقة خطية مستنيرة لاحقا: انظر الخطوة 1.2 للحصول على التعليمات والخطوة 7.
- الفحص البدني
- ابدأ بضمان قواعد السلامة / العزل المطلوبة للمريض: تطهير اليدين والمعصمين باتباع إجراءات المستشفى القياسية بنسبة 70٪ كحول واستخدام قفازات غير معقمة ومئزر بلاستيكي أو احتياطات إضافية مثل ثوب العزل أثناء ملامسة المريض.
- قدم نفسك واطلب من المريض الإذن لإجراء الفحص إذا لم يكن مخدرا وواعيا وكافيا. اشرح للمريض ما يتم فعله.
ملاحظه: يتم طلب الموافقة الرسمية المستنيرة في مرحلة لاحقة أثناء دخول وحدة العناية المركزة أو بعد الخروج إلى الجناح ، إما من المريض نفسه أو من أقرب الأقارب إذا كان المريض غير قادر على ذلك. ويرد وصف ذلك بمزيد من التفصيل في الخطوة 7. - سجل المتغيرات الديناميكية الدموية معدل ضربات القلب ومعدل التنفس وضغط الدم الانقباضي (SBP) وضغط الدم الانبساطي (DBP) ومتوسط الضغط الشرياني (MAP) والضغط الوريدي المركزي (CVP) من جهاز مراقبة السرير.
- تسجيل تشبع الأكسجين (SpO2) وما إذا كان المريض يتلقى دعما تنفسيا غير جراحي أو يخضع للتهوية الميكانيكية. إذا كان الأمر كذلك ، فقم بتسجيل ضغط الزفير الموجب (PEEP) وجزء O2 المستوحى (FiO2).
- حدد إعادة تروية الركبة والقص بالضغط 10 ثوان على الجلد وتركه ، ثم عد عدد الثواني حتى إعادة التروية الكاملة.
- حدد درجة حرارة الجلد الذاتية عن طريق ملامسة الأطراف باليدين وتقدير ما إذا كانت باردة أو دافئة.
- سجل درجة حرارة المثانة من الشاشة، والتي توضح درجة الحرارة المقاسة بواسطة مستشعر متصل بقسطرة بولية مقيمة.
- حدد درجة حرارة الجلد على ظهر القدم عن طريق وضع مستشعر درجة حرارة إضافي في منتصف الظهر وتوصيله بالشاشة. أعد توصيل مستشعر درجة حرارة المثانة بالشاشة بعد هذا القياس.
- سجل درجة التبقع إذا كان من الممكن ملاحظتها باستخدام مقياس الركبة Ait-Oufella14.
- سجل ما إذا كان المريض يتلقى التخدير ، وإذا كانت الإجابة بنعم ، فأي دواء ، وبأي سرعة مضخة ، وفي أي جرعة.
- تحديد وتسجيل مقياس غيبوبة غلاسكو (GCS) للمريض 15.
- تقدير بقاء المريض على قيد الحياة في المستشفى ، والبقاء على قيد الحياة لمدة 6 أشهر والقدرة على العودة إلى مكان إقامته الأصلي بناء على تخمين مستنير ونتائج هذا الفحص السريري16،17. اسأل الممرضة والطبيب عن تقديراتهم أيضا وسجل جميع التقديرات على نموذج الإبلاغ الموحد.
3. الفحص السريري 2
ملاحظه: يتم إجراء الفحص السريري الثاني في غضون 24 ساعة بعد القبول ويتضمن قياسات احتجاز الكربون وتخزينه. يتم إجراء هذا الفحص دائما من قبل الطلاب الباحثين المدربين في احتجاز الكربون وتخزينه ، وليس من قبل أعضاء فريق طلاب ICU. بالإضافة إلى ذلك ، في المرضى الذين يستوفون معايير التضمين وخضعوا للفحص السريري 1 ولكن تبين لاحقا أنهم يعانون حصريا من حالة عصبية (على سبيل المثال ، نزيف تحت العنكبوتية غير الرضحي) ، لا يتم إجراء قياسات متكررة بما في ذلك احتجاز الكربون وتخزينه ، ويتم استبعادها في النهاية.
- الحصول على موافقة مستنيرة.
ملاحظة: بموجب لوائح المركز الطبي الجامعي جرونينجن (UMCG) لقياسات الملاحظة ، في 1 يناير 2016 ، يمكن استخدام صور الموجات فوق الصوتية التي تم جمعها أثناء الفحص السريري دون موافقة صريحة. ومع ذلك ، فإن سياسة دراسة SICS-II هي السعي للحصول على موافقة مستنيرة من المرضى في أقرب وقت ممكن مع التمسك في نفس الوقت بمبادئ تقليل "الإجهاد" للمريض ، وزيادة عملية صنع القرار المشتركة ، ومنح المريض وقتا كافيا للتفكير في المشاركة. نظرا لأن معظم المرضى غير قادرين على تقديم الموافقة في وقت مبكر من إقامتهم في وحدة العناية المركزة ، فعادة ما يتم الحصول على موافقة "متأخرة". على العكس من ذلك ، إذا كانوا قادرين على تقديم الموافقة أو رفضها قبل الفحوصات أو بعدها ، فلن يتم تنفيذها أو يتم حذف جميع البيانات التي تم الحصول عليها بالفعل ، على التوالي.- قبل البدء في الفحص ، حدد ما إذا كان المريض متيقظا / واعيا وقادرا على التفاعل مع الطلاب الباحثين من خلال تحديد درجة GCS الخاصة بهم. تزويد المرضى القادرين بشرح بشأن الفحص الذي سيتم إجراؤه ، وترك خطاب مكتوب موحد يجب عليهم التوقيع عليه.
- إذا لم يكن المريض قادرا على استشارة الموافقة (بسبب ضعف الوعي ، والقدرة العقلية المحدودة ، وما إلى ذلك) ، راقب درجة GCS الخاصة به يوميا وفكر في الحصول على موافقة الأسرة إذا كان من الممكن الوصول إلى أفراد الأسرة (كما هو موضح في الخطوة 7.1).
- قم بإجراء الفحص البدني باتباع الخطوات الموضحة للفحص السريري 1.
- إجراء احتلال الكربون وتخزينه في القلب والرئتين.
ملاحظه: هذا البروتوكول صالح عند استخدام جهاز الموجات فوق الصوتية في جدول المواد، محول الطاقة القلبية لعرض المحور الطويل القصي (PLAX) ، ومحول الطاقة المرحلي للقلب لمناظر الغرف الأربعة والخمس القمية (AP4CH ، AP5CH). بالنسبة لأنظمة الموجات فوق الصوتية الأخرى ، يجب على المستخدمين الرجوع إلى أدلة التشغيل الخاصة بجهازهم المحدد.- قم بتشغيل الجهاز. قم بتسجيل معرف الدراسة المجهول للمريض ، وابدأ اختبارا جديدا ، وانتظر حتى يتم عرض وضع التصوير ثنائي الأبعاد التلقائي على الشاشة.
- إذا كان المريض يرتدي ملابس ، فقم بفك أزرار ثوبه لكشف الصدر. ضع ملصقات جديدة لمخطط كهربية القلب (ECG) وقم بتوصيلها بجهاز الموجات فوق الصوتية إذا لزم الأمر.
- قم بتوصيل كابل تخطيط القلب من الجهاز بجهاز مراقبة السرير الخاص بالمريض. انتظر حتى يستقر وسجل معدل ضربات القلب المقاس بواسطة تخطيط القلب في CRF.
- عندما يكون ذلك ممكنا ، ضع المريض مستديرا قليلا على جانبه الأيسر. هذا يحسن جودة كل من تصوير القلب والكلى.
ملاحظه: الاعتبارات الفنية: قبل بدء الفحص ، انقر فوق الزر "تكوين " ، واضبط إعدادات الصورة على خمس دورات قلب ، وعمق 10-15 سم ، وعرض صورة 65 درجة ، وتردد 1.7 / 3.4 ميجاهرتز. تحقق مما إذا كان المسبار الصحيح محددا بالنقر فوق الزر Probe . - ضع كمية كافية من هلام الموجات فوق الصوتية على محول الطاقة بالموجات فوق الصوتية وضع محول الطاقة على الجانب الأيسر من القص ، بين الفراغات الوربية 3 و 5 ، للحصول على عرض PLAX في الوضع 2D. اضبط العمق حسب الحاجة لتسجيل الصور لقياسات مجرى التدفق البطيني الأيسر وحفظ الصورة.
ملاحظه: يجب أن يكون الحد الأقصى لعرض البطين الأيسر مرئيا مع فتحة قصوى للصمام التاجي. يجب ألا تكون عضلة الصمام مرئية. قبل وضع محول الطاقة على صدر المريض ، حذرهم من أن الجل بارد ويمكن أن يشعر بعدم الارتياح ، وأنهم سيشعرون ببعض الضغط (خاصة حول القص عند تسجيل الصور لقناة تدفق البطين الأيسر (LVOT). كن على علم في المرضى الذين يعانون من كسور ساحلية يجب تجنب بعض الأماكن لأن هذا قد يكون غير مريح للمريض). - في الوضع ثنائي الأبعاد ، اضبط العمق على 15-20 سم ، وضع محول الطاقة فوق قمة القلب ، الذيلية إلى الهالة اليسرى. يتم الحصول على عرض AP4CH ، مع تصور جميع الغرف الأربع بوضوح. احفظ الصورة.
- قم بلف كرة التتبع بحيث يكون المؤشر على الحدود بين الصمام ثلاثي الشرف وجدار البطين الأيمن للحصول على الرحلة الانقباضية ثلاثية الشرف (TAPSE). اضغط على زر M-Mode للحصول على الصورة الصحيحة وحفظها عند رؤية موجات الجيوب الأنفية المحددة. احفظ الصورة.
- ضع المؤشر فوق الصمام ثلاثي الشرف مع كرة التتبع. قلل عرض الصورة لزيادة عدد الإطارات في الثانية ، وهو أمر ضروري لجودة RV S. اضغط على زر TVI أولا ، ثم زر PW ، للحصول على الصورة الصحيحة ل RV S 'وحفظها.
- من عرض AP4CH ، قم بإمالة محول الطاقة لأعلى (أي تسويته ) للحصول على عرض AP5CH والحصول على جذر الأبهر على الشاشة. احفظ الصورة.
- ضع المؤشر فوق الصمام الأبهري مباشرة واضغط على زر PW للحصول على دوبلر الموجة النبضية LVOT. ضع المؤشر في نفس المكان الذي تم فيه قياس قطر LVOT. احفظ الصورة بأعلى جودة (حدود موجة دوبلر حادة ، مجوفة من الداخل ويمكن تمييزها جيدا عن التدفق الرجعي أو التاجي). سيتم استخدامها لاحقا لحساب تكامل وقت السرعة (VTI) ، وبالتالي ثاني أكسيد الكربون.
ملاحظه: حاول دائما الحصول على ثلاث موجات تدفق على الأقل لكل قياس. في حالة عدم انتظام الإيقاع ، يجب حفظ خمس موجات على الأقل. - انتقل إلى الموجات فوق الصوتية للرئة باستخدام نفس محول الطاقة القلبي المصفوفة المرحلية وتغيير الإعدادات إلى تردد 3.7 ميجاهرتز ، والعمق إلى 15 سم ، وسجل الصور فقط خلال دورتين للقلب. ضع محول الطاقة في 6 مواقع مختلفة ، مع ضوء محول الطاقة عند موضع الساعة 12 ، وفقا لبروتوكول BLUE18. تأكد دائما من الحصول على الصورة بنفس التسلسل ، لتجنب الالتباس عند عرض الصور لاحقا.
- احصل على رؤية أمامية متفوقة في منتصف الترقوة للرئتين عن طريق وضع محول الطاقة على الفضاء الوربي للضلع 2و 3على كلا الجانبين. احفظ الصور لكل جانب.
- احصل على رؤية أمامية سفلية في منتصف الترقوة للرئتين عن طريق وضع محول الطاقة من 2 إلى 3 أضلاع أقل. احفظ الصور لكل جانب.
- احصل على رؤية متوسطة المحورية للرئتين عن طريق وضع محول الطاقة تحت حفر ذراع المريض. احفظ الصور لكل جانب.
- بمجرد اكتمال التصوير القلبي والرئوي ، امسح الجل الزائد من صدر المريض.
- إجراء احتجاز الكربون وتخزينه في IVC والكلى.
- انقر على ال مسبار زر واستخدم كرة التتبع لتغيير المسبار النشط إلى محول الطاقة المحدب / المنحني (البطني) لفحص IVC والكلى. يجب أن يكون ضوء محول الطاقة ، الذي يمكن استخدامه للتوجيه ، عند موضع الساعة 12 لكلا القياسين.
- باستخدام الوضع ثنائي الأبعاد ومع ضبط الإعدادات على عمق 10-20 سم ، وتردد 2.5 / 5.0 ميجاهرتز ، ضع محول الطاقة أسفل عملية الخنجري مباشرة وقم بإزاحته حوالي 2 سم إلى يمين المريض. يجب أن تصبح IVC مرئية. احفظ الصورة.
- ضع المؤشر فوق الجدار العلوي ل IVC وخارج التجويف باستخدام كرة التتبع واضغط على زر M-Mode . احفظ الصورة.
- بالنسبة للموجات فوق الصوتية الكلوية ، ابدأ بالوضع ثنائي الأبعاد واضبط الإعدادات على عمق 10-15 سم ، وتردد 2.2 / 4.4 ميجاهرتز. ضع محول الطاقة الظهرية والذيلية للقفص الصدري. احصل على مركز الكلى المختار في الصورة واحفظها.
ملاحظه: تأكد من وضع محول الطاقة في الظهر قدر الإمكان لتصفية أنسجة الكبد وحلقات الأمعاء. للحصول على قياسات موثوقة لطول الكلى ، يجب أن تكون حدود الكلية مرئية بوضوح ، ويجب أن تكون المسافة بين مجمع الجيوب الأنفية المركزية (مركز الكلى الأكثر صدى للصدى) والقشرة متشابهة في جميع أنحاء الصورة. - اضغط على زر اللون للحصول على صورة دوبلر ملونة للكلية وتحديد التدفق في الأوعية الدموية الكلوية. ضع المؤشر فوق أي شريان عند التقاطع القشري المتوسط في وسط الكلى حيث يكون تدفق دوبلر مرئيا بوضوح باستخدام كرة التتبع.
- اضبط زاوية المؤشر واضغط على زر PW . اضبط سعة الإشارة والتباين في الوضع النشط إذا لزم الأمر. احفظ الصورة.
- حدد ما إذا كانت هناك أيضا إشارة وريدية كافية (أي التدفق المرئي في النصف السالب للمحور y) ، وهو أمر مطلوب للقياسات اللاحقة. إذا لم يكن الأمر كذلك ، فكرر الخطوة 3.4.5 وضع المؤشر فوق الوريد عند تقاطع القشرة القشرية في المنتصف حيث يكون التدفق الوريدي مرئيا. احفظ الصورة.
- بمجرد اكتمال جميع الصور، افصل جميع الكابلات، وامسح الجل الزائد عن المريض ومحول الطاقة، وقم بمعالجة المريض أو تغطيته وتنظيف محول الطاقة بمناديل مطهرة معتمدة من الموجات فوق الصوتية.
4. الفحوصات السريرية 3 و 4
ملاحظه: يتم إجراء الفحوصات السريرية الثالثة والرابعة في اليومين 3 و 5 بعد الدخول إذا كان المريض لا يزال في وحدة العناية المركزة (أي لم تحدث وفاة أو نقل إلى الجناح).
- الفحص البدني
- إجراء الفحص البدني باتباع الخطوات الموضحة للفحص السريري 1.
- احتجاز الكربون وتخزينه في القلب والرئتين
- إجراء فحص الموجات فوق الصوتية للقلب والرئتين وفقا للخطوة 3.3. احصل على LVOT مرة واحدة فقط لأنه قياس ثابت ، وبالتالي لا يلزم تسجيله في الفحص السريري 3 و 4.
- احتجاز الكربون وتخزينه في IVC والكلى
- إجراء فحص الموجات فوق الصوتية للحقن الوريدي والكلى وفقا للخطوة 3.4. احصل على طول الكلى مرة واحدة فقط لأنه قياس ثابت ، وبالتالي لا يلزم تسجيله في الفحص السريري 3 و 4.
5. قياسات وتحليل فحوصات الموجات فوق الصوتية
ملاحظه: يتم استخدام الصور المحفوظة أثناء الفحص السريري بعد كل فحص لقياس المتغيرات المطلوبة. يتم تسجيل القيم المقاسة في نموذج الإبلاغ الموحد ونسخها إلى نظام إدارة بيانات المرضى السريرية عبر الإنترنت. وينبغي أيضا حفظ الصور التي تجرى فيها القياسات وتكون مرئية، بالإضافة إلى الصور الأصلية التي ستستخدم لاحقا للتحقق من الصحة.
- قياس LVOT
- انقر على الزر "مسبار " لتحديد محول الطاقة القلبي لبدء القياسات.
- باستخدام الصورة المحفوظة في الخطوة 3.3.5، أوقف الصورة مؤقتا عندما تكون الصمامات مفتوحة بالكامل.
- انقر على قياس زر ، ثم حدد خيارات Cardiac-Dimension-LVOT في القائمة اليمنى ، لبدء القياس.
- بمجرد ظهور المؤشر ، اختر نقطتين في قاعدة الصمام الأبهري ، واحدة على كل جانب من جوانب التجويف ، من الحافة الداخلية إلى الحافة الداخلية ، أثناء الانبساط النهائي. احفظ الصورة.
ملاحظة: يجب إجراء قياس LVOT وحفظه قبل قياس ثاني أكسيد الكربون، بحيث يمكن تحديد ذلك تلقائيا بواسطة الجهاز.
- قياس ثاني أكسيد الكربون
- باستخدام الصورة المحفوظة في الخطوة 3.3.10 ، تتبع إخراج البطين الأيسر. اضبط المسح الأفقي على 100 سم / ثانية.
- حدد ثلاث موجات مجوفة جيدة الشكل ذات حدود واضحة تتماشى مع مخطط كهربية القلب. انقر على قياس زر واستخدم كرة التتبع لتحديد خيارات تتبع القلب-الأبهر-LVOT .
- تتبع خط الشكل الموجي ، بدءا وينتهي عند خط الأساس ، وسيقوم جهاز الموجات فوق الصوتية تلقائيا بحساب ثاني أكسيد الكربون. كرر هذا لمدة ثلاث موجات واحفظ هذه الصورة.
ملاحظه: في حالة عدم انتظام الإيقاع ، سجل متوسط قيمة ثاني أكسيد الكربون التي تم الحصول عليها لخمس موجات.
- تابسي
- باستخدام صورة الوضع M المحفوظة في الخطوة 3.3.7، انقر فوق الزر Measure ، واستخدم كرة التتبع لتحديد خيارات Cardiac-Dimension-TAPSE في القائمة اليمنى.
- ضع المؤشر أولا على أدنى نقطة في موجة الجيوب الأنفية المحددة جيدا ثم على أعلى نقطة. يجب أن يظهر الفرق بين الاثنين (TAPSE) في الزاوية العلوية اليسرى من الشاشة. افعل ذلك في ثلاث موجات جيبية وخذ متوسط قياسات TAPSE الثلاثة. احفظ الصورة.
- رحلة الانقباضية البطين الأيمن (RV S')
- باستخدام الصورة المحفوظة في الخطوة 3.3.8 ، انقر فوق الفرجار زر وضع المؤشر على أعلى قمة لمنحنى محدد جيدا. افعل ذلك في ثلاثة منحنيات وخذ المتوسط. احفظ الصورة.
- تقييم القطع الأثرية من الخط B من Kerley
ملاحظة: يمكن استخدام الخطوط A الأفقية التي تمثل سطح الرئة الطبيعي كمرجع في الكشف عن الخطوط B. تنشأ هذه من غشاء الجنب وهي مفرطة الصدى مقارنة بالخطوط A.- اضبط تباين الصورة و / أو الكسب. لا تظهر الخطوط B دائما على الفور في الصور المحفوظة.
- تحديد وتسجيل عدد خطوط Kerley B لكل صورة من الصور الست التي تم الحصول عليها. نظرا لعدم حفظ عدد الخطوط B في الجهاز ، يجب تسجيله على الفور في CRF (بين 0 و 5).
- قطر IVC وقابلية الانهيار
- انقر على مسبار زر لتحديد محول البطن لبدء القياسات.
- باستخدام الصورة ثنائية الأبعاد المحفوظة في الخطوة 3.4.2 ، انقر فوق الفرجار زر وقم بقياس المسافة بين جداري IVC على بعد 2 سم من المكان الذي يدخل فيه إلى الردهة اليمنى. هذا هو قطر IVC ، احفظ هذه الصورة.
- باستخدام صورة الوضع M المحفوظة في الخطوة 3.4.3 ، انقر فوق الفرجار زر وقم بقياس أقطار الزفير والشهيق IVC. احفظ هذه الصورة.
ملاحظه: أقطار الزفير والشهيق ل IVC هي الأقطار القصوى والدنيا التي تظهر في صورة الوضع M ، على التوالي.
- طول الكلى وتدفق الدم
- باستخدام الصورة ثنائية الأبعاد المحفوظة في الخطوة 3.4.4 ، انقر فوق الفرجار زر وارسم أطول خط يمتد من الذيلية إلى نهايات الجمجمة للقشرة الكلوية. هذا هو طول الكلى بالسنتيمتر ، سجل هذه النتيجة في CRF. احفظ هذه الصورة.
- باستخدام صورة دوبلر المحفوظة في الخطوة 3.4.6 ، قم بتحليل خط التدفق الوريدي الذي يظهر أسفل خط الأساس على أنه مستمر أو أحادي الطور أو ثنائي الطور. تسجيل النتائج في نموذج الإبلاغ الموحد.
- باستخدام الصورة المحفوظة في الخطوة 3.4.6 ، انقر فوق قياس زر واستخدم كرة التتبع لتحديد خيارات البطن الكلوي PS / ED / RI في القائمة اليمنى.
- ضع المؤشر على الذروة وعلى أدنى نقطة من موجة التدفق النابض في النصف الموجب من المحور y.
ملاحظه: يمكن لآلة G6 حساب مؤشر دوبلر للمقاومة الكلوية (RRI) تلقائيا إذا تم تخزين موجة تدفق نابض مستمرة ، باستخدام الصيغة: RRI = (ذروة السرعة الانقباضية - السرعة الانبساطي النهائية) / ذروة السرعة الانقباضية. احفظ الصورة مع القياس من جهاز الموجات فوق الصوتية على الشاشة. - باستخدام الصورة المحفوظة في الخطوة 3.4.6 أو 3.4.7 ، انقر فوق الفرجار زر وضع المؤشر ، أولا ، فوق ذروة سرعة التدفق القصوى ، ثم فوق سرعة التدفق القصوى عند الحضيض (أي النهاية الانبساطي)19. احفظ الصورة بعد القياس.
ملاحظه: يتم حساب مؤشر المعاوقة الوريدية (VII) من: VII = (ذروة السرعة الانقباضية - السرعة الانبساطي النهائية) / ذروة السرعة الانقباضية20،21. لا يتم تسجيل السابع في حالة التدفق أحادي الطور ، حيث يمكن رؤية ذروة واحدة فقط ولا يمكن تمييز المراحل الانبساطي والانقباضي.
6. تسجيل البيانات وتخزينها والتحقق من صحة صور الموجات فوق الصوتية
ملاحظه: كما يوضح الشكل 1 ، يتم تسجيل البيانات بعد كل فحص سريري. أدناه ، يتم وصف إجراء إدخال البيانات التي تم الحصول عليها من القياسات والفحص السريري والمعلومات الكيميائية الحيوية (الجدول 2) المسترجعة من السجل الصحي الإلكتروني في الملف المجهول المصدر عبر الإنترنت لموضوع الدراسة.
- قم بالوصول إلى نظام إدارة المرضى الآمن عبر الإنترنت وافتح ملف المريض الذي تم إدراجه مؤخرا. تسجيل قيم تحليل غازات الدم ، ومتغيرات المصل العامة ، والمتغيرات الكلوية في الدم ، وتحليل البول لمدة 24 ساعة. وترد في الجدول 2 قائمة بجميع المتغيرات التي تم الحصول عليها والتعليمات اللازمة للقيام بذلك.
- التحقق من صحة صور احتجاز الكربون وتخزينه في القلب.
ملاحظة: يتم إجراء هذا التحقق من قبل خبراء مستقلين في المختبر الأساسي لتصوير القلب والأوعية الدموية وفقا لإرشادات EACVI22. يتم تقييم جودة الصور التي حصل عليها الطلاب الباحثون وتكرار القياسات التي يتم إجراؤها لضمان الجودة المطلوبة لقياسات الأبعاد وتتبع ملامح السرعة.- قم بإجراء قياسات LVOT عند الانبساط النهائي ، كما هو موضح في إشارة ECG ، أسفل الصمام الأبهري مباشرة.
- تتبع إشارة PW المأخوذة من LVOT في عرض AP5CH للحصول على حجم السكتة الدماغية للبطين الأيسر وثاني أكسيد الكربون البطين الأيسر.
- التحقق من صحة جميع صور وقياسات IVC والكلى. يجب أن يتم ذلك من قبل أخصائي أشعة البطن المستقل ذو الخبرة. في حالة وجود مشكلات في الحصول على الصور المطلوبة أثناء الفحص السريري ، يمكن استدعاء أخصائي أشعة البطن المستقل لإجراء CCUS ، وفي هذه الحالة لا يتم إجراء مزيد من التحقق من الصحة.
7. متابعة المريض
- تسجيل الموافقة المستنيرة
- إذا تم الحصول على موافقة المريض أو عائلته أثناء أي من الفحوصات السريرية أو بعد الانتهاء من بروتوكول الفحوصات السريرية ولكن المريض لا يزال في المستشفى ، فقم بتسجيل ذلك في نظام إدارة بيانات المريض وتحميل نموذج الموافقة الموقع بخط اليد.
- إذا تم رفض الموافقة، فقم بتسجيلها في نظام إدارة بيانات المريض مع سبب عدم الحصول على الموافقة، وأبلغ منسق الدراسة، الذي سيحذف جميع بيانات المريض.
- بيانات الوفيات
- بالنسبة للمرضى الذين يموتون أثناء القبول ، قم بتسجيل الوفيات مباشرة من سجل المريض الإلكتروني وسبب الوفاة المرتبط به.
- بالنسبة للمرضى الذين لا يعانون من وفيات في المستشفى، احصل على بيانات الوفيات من السجل البلدي في هولندا، والتي يتم تحديثها كل 90 يوما.
النتائج
والغرض من هذه النتائج التمثيلية هو توضيح جدوى البروتوكول.
المرضي
في المجموع ، تم إدخال 663 مريضا إلى وحدة العناية المركزة بين 14-05-2018 و 15-08-2018. من بين هؤلاء ، كان 208 مرضى مؤهلين للإدراج (يتم عرض أسباب الاستبعاد في الشكل 4). تم استبعاد عدد من 49 مريضا حيث لم تكن هناك إمكانية لإجراء احتجاز الكربون وتخزينه بسبب جهود الإنعاش المستمرة. رفض سبعة مرضى المشاركة (بدون موافقة مستنيرة) وفي أربعة مرضى كان من المستحيل احتجاز الكربون وتخزينه ، على سبيل المثال ، بسبب الانبطاح للتهوية الميكانيكية أو إغلاق الجروح الكبيرة بمساعدة الفراغ ، مما أدى إلى تضمين 138 مريضا مع بيانات للتحليل.
التحقق من صحة احتجاز الكربون وتخزينه وجودة الصورة
تم التخطيط للتحقق من صحة تصوير القلب. بدأ التحقق من صحة التصوير بالموجات فوق الصوتية للكلى. حتى الآن ، تم التحقق من صحة صور 21 مريضا (15٪). في 18 مريضا (86٪) ظهرت صور ذات جودة كافية. تم سرد جميع أسباب رفض الصور وإعادتها للحصول على تعليقات إلى الباحث الذي أجرى التصوير بالموجات فوق الصوتية. تم تسجيل اسم الباحث الذي أجرى التصوير بالموجات فوق الصوتية ليكون قادرا على تقييم التباين بين المراقبين وداخلهم باستخدام معامل الارتباط داخل الفئة (ICC). سيتم وصف الأساليب الإحصائية الدقيقة في خطة التحليل الإحصائي الخاصة بنا ، كما تم في SICS-I12.
مثال على الحالة: مريضة X ، أنثى في منتصف العمر
تم إدخال المريضة X بعد أن وجد أنها تعاني من ضعف الوعي وانخفاض ضغط الدم. جميع القياسات التي تم الحصول عليها موضحة في الجدول 1. تم الحصول على جميع المتغيرات في غضون الوقت المحدد المطلوب دون فقدان البيانات ، مما يوضح الجدوى المحتملة لهذا البروتوكول. في غضون 3 ساعات بعد القبول ، تم إجراء الفحص السريري الأول. خلال هذا الفحص ، تم تخدير المريض وتنبيبه واحتاج إلى علاج ضاغط للأوعية. تم إجراء الفحص السريري الثاني بعد عشر ساعات وأظهر عناصر حيوية مستقرة بعد 700 مل من ضخ السوائل. تم تقليل مثبطات الأسوية. أظهر احتلال الكربون وتخزينه والتحليل الكيميائي الحيوي وظائف القلب الطبيعية و IVC ووظائف الكلى (الشكل 5 والشكل 6 والشكل 7). في T3 ، بعد يومين ، تم إيقاف مثبطات الأوعية ولكن توازن السوائل الإيجابي التراكمي ارتفع إلى 6 لترات ، مصحوبا بزيادة ثاني أكسيد الكربون ، وتوسيع IVC وانخفاض التروية الكلوية والوظيفة التي تنعكس من خلال زيادة الكرياتينين في الدم. في T4 ، بعد 5 أيام من القبول ، ارتفع توازن السوائل والكرياتينين في الدم بشكل أكبر ، حيث طور المريض المرحلة 3 من AKI. توفي المريض بعد يومين بسبب فشل متعدد الأعضاء مع أصل غير واضح ، بعد 7 أيام من الدخول.
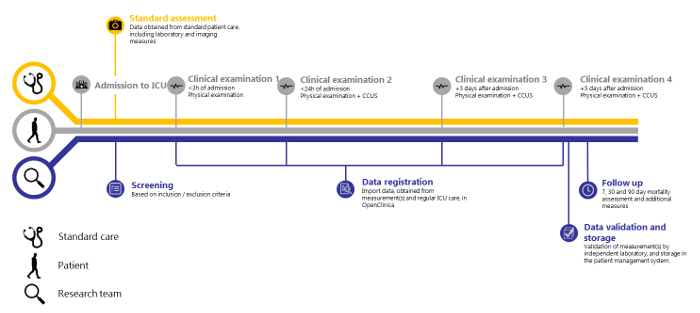
الشكل 1: نظرة عامة على دراسة SICS-II. الجدول الزمني لدراسة SICS-II من قبول المريض إلى العناية المركزة إلى الخطوة الأخيرة لتسجيل البيانات. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 2: نموذج تقرير الحالة (CRF) للفحص السريري 1. يتم ملء نموذج الإبلاغ الموحد من قبل طلاب فريق وحدة العناية المركزة أو الطلاب الباحثين عند إجراء الفحص السريري الأول. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.

الشكل 3: نموذج تقرير الحالة (CRF) للفحوصات السريرية 2 و 3 و 4. يتم ملء نموذج الإبلاغ الموحد من قبل طلاب فريق وحدة العناية المركزة أو الطلاب الباحثين عند إجراء الفحوصات السريرية الثانية والثالثة والرابعة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
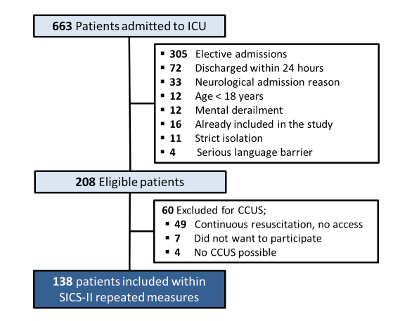
الشكل 4: مخطط إدراج واستبعاد المريض SICS-II. مخطط انسيابي يصف معايير إدراج المريض واستبعاده في دراسة SICS-II حتى 15-08-2018. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
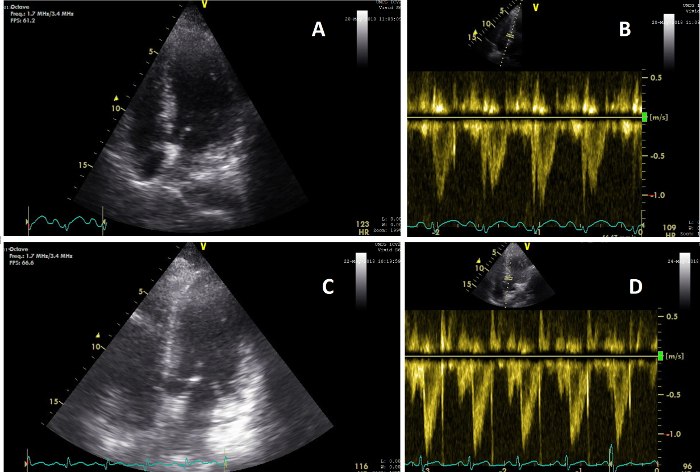
الشكل 5: المناظر القمية التي تظهر التغير في وظائف القلب. (أ) صورة للقلب على عرض AP4CH أثناء احتجاز الكربون وتخزينه أثناء الفحص السريري 2 (T = 2) ؛ (B) صورة لإشارة الموجة النبضية VTI للقلب على T=2، تظهر ثاني أكسيد الكربون 5.6 لتر/دقيقة؛ (ج) صورة للقلب على عرض AP5CH أثناء احتجاز الكربون وتخزينه أثناء الفحص السريري 3 (T = 3) ؛ (D) صورة لإشارة الموجة النبضية VTI للقلب على T = 3 ، تظهر ثاني أكسيد الكربون 8.3 لتر / دقيقة. الرجاء النقر هنا لعرض نسخة أكبر من هذا الشكل.
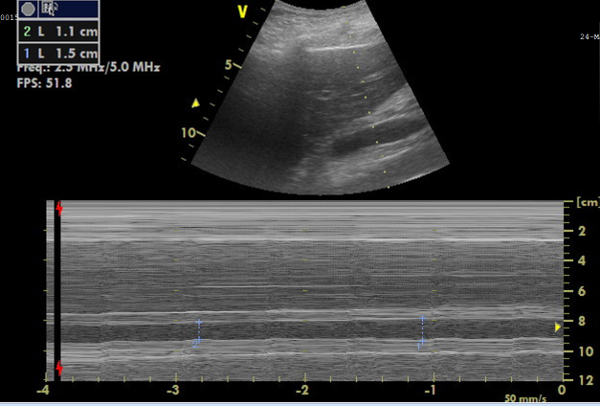
الشكل 6: صورة الوضع M للوريد الأجوف السفلي (IVC) لقياسات القطر. تظهر الصورة ، في الأعلى ، IVC في الوقت الفعلي ، وأدناه ، صورة الوضع M التي تمثل تغيرات قطر IVC ، والتي يمكن من خلالها حساب قابلية الطي. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
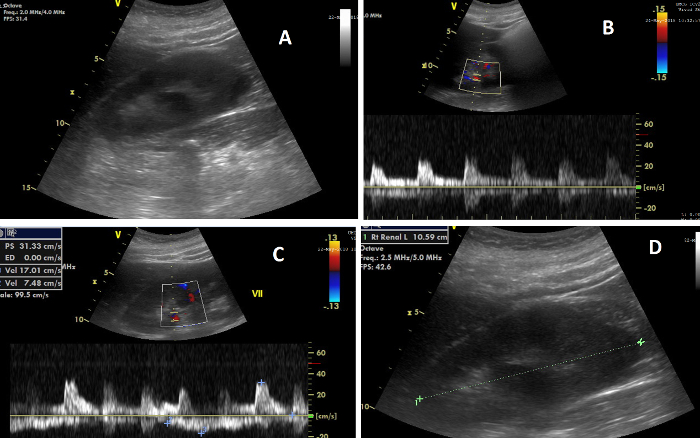
الشكل 7: العناصر المختلفة للتصوير بالموجات فوق الصوتية للكلى. (أ) صورة للكلية اليمنى أثناء احتجاز الكربون وتخزينه. (ب) صورة تبين في الأعلى تدفق دوبلر في الشرايين الكلوية، وأسفلها موجة التدفق التي يحسب منها مؤشر المقاومة الكلوية؛ (ج) صورة تبين في الأعلى تدفق دوبلر في الأوردة الكلوية، وأدناه موجة التدفق التي يحسب منها مؤشر المعاوقة الوريدية؛ (د) صورة توضح قياس طول الكلى. الرجاء النقر هنا لعرض نسخة أكبر من هذا الرقم.
| متغير | تي1 يوم 1 ، الساعة 00:38 | تي2 اليوم 1 ، الساعة 10:53 | تي3 يوم 3 ، الساعة 10:14 | تي4 اليوم 5 ، الساعة 10:20 |
| معدل ضربات القلب (نبضة في الدقيقة) | 110 | 124 | 122 | 98 |
| معدل التنفس (التنفس في الدقيقة) | 24 | 15 | 26 | 12 |
| ضغط الدم الانقباضي (مم زئبق) | 100 | 115 | 130 | 118 |
| ضغط الدم الانبساطي (mmhg) | 61 | 69 | 66 | 65 |
| متوسط الضغط الشرياني (مم زئبق) | 73 | 80 | 84 | 81 |
| توازن السوائل التراكمي (مل) | 0 | 704 | 7272 | 12338 |
| جهاز التنفس الصناعي الميكانيكي | زقزقة 5 ، FiO2 40٪ | زقزقة 5 ، FiO2 40٪ | زقققة 5 ، FiO2 30٪ | زقققة 5 ، FiO2 30٪ |
| قص CRT (بالثواني) | 1.5 | 2 | 4 | 3 |
| درجة الحرارة المركزية (◦ درجة مئوية) | 37.6 | 37.5 | 38.0 | 37.4 |
| النتاج البولي في الساعة السابقة (مل) | 117 | 60 | 0 | 10 |
| العوامل المؤثرة في التقلص العضلي | نورادرينالين 0.1 ملغ/مل 3.0 مل / ساعة | نورادرينالين 0.1 ملغ/مل 1.0 مل / ساعة | اي | اي |
| العوامل المهدئة التي تدار | بروبوفول 20 ملغ/مل 5.0 مل / ساعة | اي | اي | اي |
| درجة أباتشي الرابع | 92 | 88 | 87 | 90 |
| درجة SOFA | 8 | 8 | 5 | 8 |
| LVOT (سم) | ن. | 2.4 | 2.4 | 2.4 |
| النتاج القلبي (لتر / دقيقة) | ن. | 5.6 | 8.34 | 9.89 |
| TAPSE (مم) | ن. | 25 | 26 | 21 |
| عربة سكن متنقلة S' (سم / ثانية) | ن. | 14 | 15 | 12 |
| قطر الشهيق IVC (سم) | ن. | 1.14 | 1.24 | 1.10 |
| قطر الزفير IVC (سم) | ن. | 1.27 | 1.38 | 1.50 |
| خطوط كيرلي ب (إجمالي) | ن. | 6 | 2 | 4 |
| طول الكلى (سم) | ن. | 10.59 | ن. | ن. |
| نمط التدفق الوريدي داخل الكلى | ن. | مستمر | مستمر | مستمر |
| دوبلر الكلى RI | ن. | 0.61 | 0.75 | 0.70 |
| السابع | ن. | 0.33 | 0.56 | 0.68 |
الجدول 1: مريض عشوائي SICS-II. المريضة X ، أنثى في منتصف العمر دخلت وحدة العناية المركزة بعد العثور عليها بضعف الوعي. الاختصارات: نبضة في الدقيقة = نبضات في الدقيقة ، CRT = وقت إعادة ملء الشعيرات الدموية ، LVOT = مسار تدفق البطين الأيسر ، TAPSE = رحلة انقباضية حلقية ثلاثية الشرف ، RV S = رحلة انقباضية البطين الأيمن ، IVC = الوريد الأجوف السفلي ، RRI = مؤشر مقاومة الكلى ، VII = مؤشر المقاومة الوريدية ، NA = غير قابل للتطبيق.
| متغير | وحدة | مصدر | تم الحصول عليها في |
| لاكتات | مليمول / لتر | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| الكلوريد | مليمول / لتر | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| الرقم الهيدروجيني | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، بحد أقصى 12 فرقا | |
| PCO2 | كيلو باسكال | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| PaO2 | كيلو باسكال | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| HCO3- | مليمول / لتر | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| الهيموغلوبين | مليمول / لتر | تحليل غازات الدم الشرياني | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| الكريات البيض | 10 × 10-9 / لتر | تحليل المصل | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| الخلايا الجمثرية | 10 × 10-9 / لتر | تحليل المصل | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| HS تروبونين | نانوغرام / لتر | تحليل المصل | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| أسات | U / L | تحليل المصل | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| ألات | U / L | تحليل المصل | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| إجمالي البيليروبين | uoml/L | تحليل المصل | من الرعاية القياسية ، في أقرب وقت ممكن أيضا في كل فحص سريري ، فرق 12 ساعة كحد أقصى |
| الكرياتينين | أومول / لتر | تحليل المصل | جميع القياسات من بداية دخول وحدة العناية المركزة |
| حجم البول | مل | جمع البول لمدة 24 ساعة | جميع القياسات من بداية دخول وحدة العناية المركزة |
| الكرياتينين | مليمول / 24 ساعة | تحليل البول | جميع القياسات من بداية دخول وحدة العناية المركزة |
الجدول 2: قائمة المتغيرات البيوكيميائية التي تم الحصول عليها. يتم سرد جميع المتغيرات البيوكيميائية للمريض التي تم جمعها أثناء الدراسة هنا.
Discussion
يجب إجراء جميع الفحوصات وفقا للبروتوكول. لا يكون للفحص البدني قيمة إلا إذا تم إجراؤه وفقا لتعريفات محددة مسبقا23. يجب جمع قيم المختبر وفقا للبروتوكول للحصول على جميع القيم. تعد صور احتجاز الكربون وتخزينه الواضحة والقابلة للتفسير هي المفتاح للإجابة على سؤال البحث في هذه الدراسة ، كما هو موضح في الخطوة 3.3. إذا تم الحصول على صور ذات جودة رديئة، فلا يمكن إجراء القياسات والتحليلات الموضحة في الخطوة 5، وتنتهي صلاحية الغرض من القياسات المتكررة. يتم اتخاذ ثلاثة تدابير مهمة لتقليل مخاطر الحصول على صور منخفضة الجودة. أولا ، يتم تدريب الطلاب الباحثين الذين يجرون احتجاز الكربون وتخزينه في دراستنا من قبل طبيب قلب وأخصائي مكثف متمرس. تظهر الأدبيات أن برنامج التدريب القصير مناسب تماما للحصول على الكفاءة الأساسية في CCUS24. ثانيا ، يشرف على الطلاب الباحثين أحد كبار الطلاب الباحثين خلال أول 20 امتحانا لهم حتى يتمكنوا من تلقي ملاحظات عملية. أخيرا ، سيتم إعادة تقييم جميع صور القلب والكلى المكتسبة والتحقق من صحتها من قبل خبير مستقل من مختبر تصوير القلب الأساسي وأخصائي أشعة البطن المتمرس ، على التوالي لضمان موثوقية البيانات.
لضمان جودة الصورة ، يحتاج الباحثون أيضا إلى الانتباه إلى الجوانب الأخرى. في بعض الأحيان ، يلزم إعادة تطبيق جل الموجات فوق الصوتية أو إعادة وضع المسبار بحيث يتلامس بشكل أفضل مع جلد المريض لضمان جودة الصورة المثلى. من المهم أيضا أن تأخذ وقتا كافيا للحصول على الصورة المثلى ، وإذا كانت هناك شكوك ، فيجب استشارة باحث كبير ، أي طبيب قلب مشرف أو أخصائي مكثف أو فني مختبر أساسي ، قبل اكتمال الفحص السريري. يتم ضمان التقييم المستمر والتحقق من صحة جميع الصور بالموجات فوق الصوتية من خلال فرض الخطوات البروتوكولية المعروضة في الشكل 1. بالإضافة إلى ذلك ، يتبادل الطلاب الباحثون والخبراء التعليقات بشكل متكرر ، مما يجعل من السهل تنفيذ تغييرات البروتوكول بسرعة لزيادة جودة الصور والقياسات. هذا التحقق المتكرر يجعل من السهل اكتشاف الأخطاء المنهجية بحيث يمكن تكييف تدريب احتجاز الكربون وتخزينه للطلاب الباحثين في المستقبل وفقا لذلك. علاوة على ذلك ، تسمح الاجتماعات الشهرية المفتوحة لجميع أعضاء الفريق بإجراء تقييم شامل وتعديلات (إذا لزم الأمر) على البروتوكول.
يعد التوافر على مدار الساعة لفحص المرضى وإدراجهم عنصرا رئيسيا آخر للتنفيذ الناجح لهذه الدراسة. لا يمكن تحقيق ذلك إلا من خلال وجود فريق متخصص من الطلاب الباحثين ، وفريق كبير من الطلاب لتقديم الدعم ، والتنسيق الجيد مع مقدمي الرعاية في وحدة العناية المركزة. يتم هذا التنسيق من خلال الاتصال المنتظم منخفض المخاطر بين مقدمي الرعاية والباحثين حول التحسينات الممكنة لتحسين التعاون مع الرعاية القياسية.
ويتمثل أحد قيود هذا البروتوكول في أن إجراء احتجاز الكربون وتخزينه بنجاح يعتمد على إمكانية الوصول إلى المواقع المحددة مسبقا حيث يتم وضع المسبار. خلال اختبار SICS-I ، تبين بالفعل أنه لا يمكن إجراء احتجاز الكربون وتخزينه في القلب عندما يحتاج المرضى إلى مصارف أو شاشات أو ضمادات الجروح التي تعيق نافذة تخطيط صدى القلب المثلىنظريا 1. بالإضافة إلى ذلك ، فقد ثبت سابقا أن إمكانية الحصول على نافذة تحت الضلعية المناسبة عن طريق تخطيط صدى القلب عبر الصدر ، وهو أمر مطلوب لقياسات IVC ، قد تكون محدودة في مجموعة العناية المركزة العامة25. كما أن التوافر 24/7 المطلوب بموجب هذا البروتوكول لإجراء الفحوصات المختلفة في نقاط زمنية مختلفة هو أيضا قيد محتمل ، حيث قد تفتقر بعض المراكز إلى القدرة على القيام بذلك. حتى في مستشفى أكاديمي كبير مثل UMCG ، أدى ضمان ذلك إلى تأخير في بدء الدراسة. هناك قيد آخر جوهري لقياسات الموجات فوق الصوتية وهو تباين القياسات بين المراقبين. لضمان إدراج المريض 24/7 ، من المستحيل على باحث واحد إجراء جميع الفحوصات السريرية في جميع المرضى المشمولين. تهدف هذه الدراسة إلى جعل نفس الباحث يقوم بإجراء جميع القياسات بالموجات فوق الصوتية في نفس المريض لتقليل التباين على المستوى الفردي ، ولكن بالنسبة للمجموعة بأكملها ، يظل التباين بين المراقبين يمثل مشكلة.
يمكن أن يكون التصوير بالموجات فوق الصوتية لأعضاء متعددة بنية سريعة وآمنة وفعالة لتصور نضح الأعضاء ووظيفتها. إنها أداة ملائمة يجب أن يكون جميع المهنيين الطبيين قادرين على استخدامها ، والتي يجب أن توفر قياسات قليلة تستند إلى بروتوكول بسيط وموحد قياسات موثوقة بشكل عام.
علاوة على ذلك ، فإن معظم الدراسات القائمة على الملاحظة التي تقيم استخدام التصوير بالموجات فوق الصوتية ، وخاصة تخطيط صدى القلب ، هي بأثر رجعي بطبيعتها أو تشمل عددا صغيرا فقط من المرضى. 26 يسمح هذا البروتوكول بإجراء فحص هيكلي 24/7 لمجموعة غير مختارة من المرضى المصابين بأمراض خطيرة ، والتي يمكن تحديد المجموعات السكانية الفرعية ذات الأهمية ، مما يسمح بالتحقيق المتزامن لأسئلة بحثية متعددة.
علاوة على ذلك ، على الرغم من أنه من المعروف أن المتغيرات السريرية في الرعاية الحرجة ديناميكية للغاية وتؤثر بشكل متبادل على بعضها البعض ، إلا أن معظم الدراسات قد بحثت فقط في القيمة المضافة لقياسات الموجات فوق الصوتية الفردية لأعضاء معينة27،28. هذا هو البروتوكول الأول الذي يركز على التدابير المتكررة والموجات فوق الصوتية لكامل الجسم والاحتقان الوريدي. نتوقع أن يوفر SICS-II انعكاسا أكثر دقة لحالة ديناميكية الدم للمرضى أثناء دخول وحدة العناية المركزة.
يمكن تطبيق الهيكل الحالي المستخدم في SICS على عدد كبير من الإعدادات ، وتتم حاليا دراسة إضافة عناصر أخرى. تكمن قوتها في الجمع بين خط البحث الأساسي والخط التكيفي الذي يمكن فيه إضافة متغيرات جديدة بسهولة إلى CRFs بحيث يمكن التحقيق في أسئلة البحث الجديدة. مثال على هذه القدرة على التكيف هو إضافة تقييم شامل لجدار البطين عن طريق تصوير التشوه ، أي الضغط على المدى القصير ، إلى البروتوكول العادي في مجموعة فرعية محددة من المرضى.
علاوة على ذلك ، يتم حاليا إدماج المريض حصريا في وحدة العناية المركزة ويتم الآن تفويت جزء من مسار رعاية المرضى. غالبا ما يتم إدخال مرضى وحدة العناية المركزة أولا إلى قسم الطوارئ (ED) ، ويبقون في جناح المستشفى العادي بعد الخروج من وحدة العناية المركزة. لذلك ، يهدف SICS إلى تضمين المرضى في مرحلة مبكرة من خلال تضمين المرضى عند وصول الضعف الجنسي وتسجيل التدخلات ووظيفة ديناميكية الدم من الدخول الأولي إلى المستشفى فصاعدا. علاوة على ذلك ، فإن خطط إجراء احتجاز الكربون وتخزينه بعد الخروج من وحدة العناية المركزة إلى الأجنحة العادية جارية أيضا بحيث يمكن قياس جميع المرضى في كل وقت دراسة محدد مسبقا. جانب آخر مهم هو قابلية توسيع البروتوكول ليشمل المراكز الأخرى: تسمح بساطته بالتكيف السهل من قبل المراكز التي يمكن أن تبدأ في الإدماج بنفسها.
أخيرا ، قد يكون لتطوير بروتوكول CCUS المنظم والتنفيذ الناجح له تداعيات سريرية. على الرغم من استخدامه لأغراض البحث فقط ، إلا أنه يمكن تنفيذه لاحتجاز الكربون وتخزينه السريري من قبل الأطباء بعد فترة التدريب القصيرة المقترحة. سيكون من المثير للاهتمام بعد ذلك تقييم ما إذا كان تسهيل تدريب احتجاز الكربون وتخزينه للأطباء (عديمي الخبرة) سيقلل من الاختبارات التشخيصية الإضافية.
Disclosures
المؤلفون ليس لديهم ما يكشفون عنه.
Acknowledgements
ونود أن نشكر جميع أعضاء فريق الدراسة التابع للجنة الاستشارية للدراسات العليا والذين شاركوا في جلسات تبادل الأفكار حول البروتوكول الحالي. نود أيضا أن نشكر مكتب الأبحاث التابع لقسم الرعاية الحرجة لدينا ومنسقيه على دعمهم. د. دبليو ديبيرينك وإم أونروست. علاوة على ذلك ، نود أن نشكر فريق طلاب وحدة العناية المركزة والطلاب الباحثين الذين قاموا بتضمين المرضى هيكليا في SICS-II حتى الآن. جيه إيه دي بروين ، بي إي كوينينغ ، د. ك. سيلز.
Materials
| Name | Company | Catalog Number | Comments |
| Ultrasound machine | GE Healthcare | 0144VS6 | Ultrasound machine, GE Vivid S6 |
| Ultrasound machine | GE Healthcare | 3507VS6 | Ultrasound machine, GE Vivid S6 |
| Ultrasound machine | GE Healthcare | 0630VS6 | Ultrasound machine, GE Vivid S6 |
| Ultrasound gel | Parker | 01-08 | Aquasonic 100 ultrasound transmission gel |
| Temperature probe | DeRoyal | 81-010400EU | Skin Temperature Sensor |
References
- Hiemstra, B., et al. Clinical examination, critical care ultrasonography and outcomes in the critically ill: cohort profile of the Simple Intensive Care Studies-I. BMJ open. 7 (9), 017170 (2017).
- Lee, J., et al. Association between fluid balance and survival in critically ill patients. Journal of Internal Medicine. 277 (4), 468-477 (2015).
- Perner, A., et al. Fluid management in acute kidney injury. Intensive Care Medicine. 43 (6), 807-815 (2017).
- Balakumar, V., et al. Both Positive and Negative Fluid Balance May Be Associated With Reduced Long-Term Survival in the Critically Ill. Critical care medicine. 45 (8), 749-757 (2017).
- Hjortrup, P. B., et al. Restricting volumes of resuscitation fluid in adults with septic shock after initial management: the CLASSIC randomised, parallel-group, multicentre feasibility trial. Intensive Care Medicine. 42 (11), 1695-1705 (2016).
- Prowle, J. R., Kirwan, C. J., Bellomo, R. Fluid management for the prevention and attenuation of acute kidney injury. Nature reviews. Nephrology. 10 (1), 37-47 (2014).
- Gambardella, I., et al. Congestive kidney failure in cardiac surgery: the relationship between central venous pressure and acute kidney injury. Interactive CardioVascular and Thoracic Surgery. 23 (5), 800-805 (2016).
- Chen, K. P., et al. Peripheral Edema, Central Venous Pressure, and Risk of AKI in Critical Illness. Clinical journal of the American Society of Nephrology : CJASN. 11 (4), 602-608 (2016).
- Song, J., et al. Value of the combination of renal resistance index and central venous pressure in the early prediction of sepsis-induced acute kidney injury. Journal of critical care. 45, 204-208 (2018).
- Zhang, L., Chen, Z., Diao, Y., Yang, Y., Fu, P. Associations of fluid overload with mortality and kidney recovery in patients with acute kidney injury: A systematic review and meta-analysis. Journal of Critical Care. 30 (4), (2015).
- Simple Intensive Care Studies II - Full Text View. ClinicalTrials.gov Available from: https://clinicaltrials.gov/ct2/show/NCT03577405 (2018)
- Statistical analysis plan Simple Intensive Care Studies-I DETAILED STATISTICAL ANALYSIS PLAN (SAP) 1. Administrative information 1.1. Title, registration, versions and revisions. ClinicalTrials.gov Available from: https://clinicaltrials.gov/ProvidedDocs/24/NCT02912624/SAP_000.pdf (2018)
- Simple Observational Critical Care Studies - Full Text View - ClinicalTrials.gov. ClinicalTrials.gov Available from: https://clinicaltrials.gov/ct2/show/NCT03553069 (2018)
- Ait-Oufella, H., et al. Alteration of skin perfusion in mottling area during septic shock. Annals of Intensive Care. 3 (1), 31 (2013).
- Teasdale, G., Jennett, B. Assessment of Coma and Impaired Consciousness: A Practical Scale. The Lancet. 304 (7872), 81-84 (1974).
- Detsky, M. E., et al. Discriminative Accuracy of Physician and Nurse Predictions for Survival and Functional Outcomes 6 Months After an ICU Admission. JAMA. 317 (21), 2187 (2017).
- Lipson, A. R., Miano, S. J., Daly, B. J., Douglas, S. L. The Accuracy of Nurses' Predictions for Clinical Outcomes in the Chronically Critically Ill. Research & reviews. Journal of nursing and health sciences. 3 (2), 35-38 (2017).
- Lichtenstein, D. A. BLUE-protocol and FALLS-protocol: two applications of lung ultrasound in the critically ill. Chest. 147 (6), 1659-1670 (2015).
- Tang, W. H. W., Kitai, T. Intrarenal Venous Flow: A Window Into the Congestive Kidney Failure Phenotype of Heart Failure. JACC: Heart Failure. 4 (8), 683-686 (2016).
- Jeong, S. H., Jung, D. C., Kim, S. H., Kim, S. H. Renal venous doppler ultrasonography in normal subjects and patients with diabetic nephropathy: Value of venous impedance index measurements. Journal of Clinical Ultrasound. 39 (9), 512-518 (2011).
- Iida, N., et al. Clinical Implications of Intrarenal Hemodynamic Evaluation by Doppler Ultrasonography in Heart Failure. JACC: Heart Failure. 4 (8), 674-682 (2016).
- Lang, R. M., et al. Recommendations for Cardiac Chamber Quantification by Echocardiography in Adults: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. European Heart Journal - Cardiovascular Imaging. 16 (3), 233-271 (2015).
- Hiemstra, B., Eck, R. J., Keus, F., van der Horst, I. C. C. Clinical examination for diagnosing circulatory shock. Current opinion in critical care. 23 (4), 293-301 (2017).
- Vignon, P., et al. Basic critical care echocardiography: validation of a curriculum dedicated to noncardiologist residents. Critical care medicine. 39 (4), 636-642 (2011).
- Jensen, M. B., Sloth, E., Larsen, K. M., Schmidt, M. B. Transthoracic echocardiography for cardiopulmonary monitoring in intensive care. European journal of anaesthesiology. 21 (9), 700-707 (2004).
- Koster, G., van der Horst, I. C. C. Critical care ultrasonography in circulatory shock. Current opinion in critical care. 23 (4), 326-333 (2017).
- Haitsma Mulier, J. L. G., et al. Renal resistive index as an early predictor and discriminator of acute kidney injury in critically ill patients; A prospective observational cohort study. PloS one. 13 (6), 0197967 (2018).
- Micek, S. T., et al. Fluid balance and cardiac function in septic shock as predictors of hospital mortality. Critical care. 17 (5), 246 (2013).
Reprints and Permissions
Request permission to reuse the text or figures of this JoVE article
Request PermissionExplore More Articles
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. All rights reserved