Method Article
Microvascular Descompresión: Saliente principios quirúrgicos y los matices técnicos
En este artículo
Resumen
Hay muchas opciones disponibles para el manejo de los pacientes con neuralgia del trigémino. La descompresión microvascular, mientras que la mayoría de los invasores de todas las opciones, es también el más eficaz para lograr la remisión a largo plazo de los síntomas. Video instructivo sobre cómo maximizar la eficacia y minimizar las complicaciones con este procedimiento se describe.
Resumen
La neuralgia del trigémino es un trastorno asociado con episodios severos de dolor lancinante en la distribución del nervio trigémino. Los informes anteriores indican que el 80-90% de los casos están relacionados con la compresión del nervio trigémino por un vaso adyacente. La mayoría de los pacientes con neuralgia del trigémino a la larga requieren tratamiento quirúrgico con el fin de lograr la remisión de los síntomas. Las opciones quirúrgicas para el manejo de incluir los procedimientos ablativos (por ejemplo, la radiocirugía, lesionar percutánea por radiofrecuencia, compresión con globo rizolisis glicerol, etc) y la descompresión microvascular. Los procedimientos ablativos no tratan la causa de la enfermedad y son menos eficaces en la prevención de la recurrencia de los síntomas a largo plazo que la descompresión microvascular. Sin embargo, la descompresión microvascular es inherentemente más invasiva que los procedimientos de ablación y se asocia con mayor riesgo quirúrgico. Estudios previos han demostrado una correlación entre la experiencia del cirujano y los resultados del paciente en la descompresión microvascular. En esta serie de 59 pacientes operados por dos neurocirujanos (JSN y PEK) desde el año 2006, el 93% de los pacientes mostraron una mejora sustancial en su neuralgia del trigémino tras el procedimiento, con un seguimiento de entre 6 semanas a 2 años. Por otra parte, 41 de 66 pacientes (aproximadamente el 64%) han sido completamente libre de dolor después de la operación.
En esta publicación, en formato de vídeo se utiliza para revisar la patología de microcirugía de este trastorno. Pasos del procedimiento quirúrgico son revisados y los principios más destacados y los matices técnicos útiles para minimizar las complicaciones y la maximización de la eficacia se discuten.
Protocolo
1. Posicionamiento
- El posicionamiento es un componente integral de la descompresión microvascular. Después de la inducción de la anestesia, el paciente se coloca en los pines, mientras que en la mesa de operaciones y se trasladó a la posición del banco del parque con la cara lateral del Ministerio del Interior desea colocar arriba. Es de destacar que JSN prefiere insertar un drenaje lumbar antes del procedimiento para permitir un mayor control del comercio intra-op de drenaje del LCR y la relajación del cerebelo (el tubo de drenaje se retira cuando el paciente es dado de alta, a menudo en POD2).
- Todos los puntos de presión están acolchadas y un rodillo axilar se coloca. El pecho del paciente y las caderas se graban de forma segura a la mesa para permitir la rotación de la mesa, si es necesario, más adelante en el caso. El hombro del paciente es pegarse con cinta adhesiva para fines de visualización. La cabeza se gira alrededor de 10-15 grados hacia el lado afectado y el cuello se flexiona un poco para que la trayectoria quirúrgica prevista es casi ortogonal a la planta. El vértice se inclina ligeramente hacia abajo. Especial atención se hace para asegurar que no hay compresión patológica de drenaje venoso de la cabeza. En concreto, debe haber espacio para al menos dos dedos entre el tórax y la mandíbula superior. Rotación de la cabeza no debe superar los 30 grados.
- c. El cuerpo está asegurado antes de la fijación de tres puntos de la cabeza. Monitoreo electrofisiológico (respuesta evocada cerebral y la monitorización del nervio facial) se asegura entonces. Sigilo de navegación, si se utiliza, está registrado.
2. Incisión
- Antes de preparar y drapeado, puntos de referencia externos se evalúan. Es útil para trazar la línea inion-meatal con un marcador indeleble. La línea iniomeatal se extrae primero con un marcador indeleble. Esta línea de puntos representa la representación superficial de la ubicación del seno transverso. A continuación, una línea de puntos se extrae que cubre el curso de la ranura del digástrico. La porción de esta línea debajo de la línea iniomeatal representa una representación superficial de la ubicación del seno sigmoideo.
- Se hace una incisión curvilínea se extrae aproximadamente dos dedos por detrás de la oreja de la longitud de la oreja. El paciente es preparado y cubierto de la manera habitual.
- El uso de un bisturí, la incisión anterior se profundiza. La disección se realiza hasta el hueso con un bisturí y cauterizador monopolar. Auto-retractores se colocan.
3. Craneotomía y apertura dural
- Con la representación superficial de la unión de los senos transverso y sigmoideo en cuenta, la perforación se inicia.
- PEK prefiere para perforar el hueso para exponer la unión transversal-sigma. Un defecto de la craniectomía de 3 cm se crea normalmente para el acceso al ángulo de CP. Este método evita el posible riesgo que plantea el uso de un taladro con una platina adyacente a los senos venosos, potencialmente resultando en una laceración del seno dural.
- JSN prefiere utilizar un taladro perforador para la colocación del agujero de trépano en el nivel de la unión transversal-sigma. Después de esto, un colgajo craneotomía de 3 cm de hueso se ha creado y destinado a reposición al cierre del caso. El taladro se utiliza para exponer el resto de los senos transverso y sigmoideo. Este método permite el reemplazo del colgajo óseo tras la descompresión microvascular.
- Una vez que los senos transverso y sigmoideo han estado expuestos extradurally, los bordes de los huesos son bien encerado. Es importante para perforar lateralmente lo suficiente para permitir una adecuada reflexión dural y la visualización. Cuando las células mastoideas se encuentran, son vigorosamente encerado.
- La duramadre se abre en forma estrellada. Las hojas son dural clavado con Nurolon 4-0 y la incisión dural se adopten lo más cerca a la unión transversal-sigma como sea posible. Esto permite la visualización de un corredor adyacente a la unión de la tienda del cerebelo y del hueso peñasco del temporal.
4. La exposición del ángulo ponto-cerebeloso
- Después de la dura se ha reflejado y se sutura, un retractor Leyla se coloca con telfa se basa el retractor. El cerebelo es elevada y suavemente retrae medialmente. Mediante succión y electrocauterio bipolar, el LCR se permite salida-que resulta en la relajación suave del cerebelo.
- Con el cerebelo ahora haber caído lejos de la unión petro-tentorial, el retractor se avanza con la elevación más suave del cerebelo. El complejo superior de vena petrosa se toma cuando es necesario. Cuando la vena petrosa es sacrificado, la coagulación con cauterio bipolar es seguido por parte de la división de micro tijeras. El buque es después coagula y luego totalmente seccionado para asegurar que no haya hemorragia después de ligadura de los vasos.
- Como "el rincón se enciende" y el ángulo ponto-cerebeloso está expuesto, el complejo del nervio VII-VIII se visualiza primero. Durante esta exposición, la atención vigilante se le da a BAER (cerebroevocados auditivos del tronco de respuesta) y la monitorización del nervio facial para protegerse de heridas retracción. Superior y medial al complejo del nervio VII-VIII, el nervio trigémino es entonces visualizado.
5. La descompresión del nervio trigémino
- Microtijeras se utilizan para abrir la aracnoides alrededor del nervio trigémino. Disección aguda es necesario para que el nervio y la arteria cerebelosa superior (SCA) se pueden inspeccionar circunferencialmente. Inspección del nervio trigémino, comienza en el sitio de salida del tronco cerebral y continúa lateralmente.
- El recipiente más común encontrado en la neuralgia del trigémino es un bucle rostroventral de la SCA 1. Este buque era el agente causal de la compresión en el 53% de los pacientes en esta serie.
- Después de que el buque causante ha sido identificado, disecados, y en libertad, el bucle de buques se moviliza lejos del nervio. Una pequeña pieza de teflón se coloca debajo de la embarcación-la eleva sobre el nervio trigémino.
- Después de la descompresión, el nervio se vuelve a examinar en todos los lados para asegurarse de que ningún buque de compresión adicionales están presentes.
6. Cierre
- La herida se irriga con solución salina y los separadores son eliminados. La duramadre se cierra con un Nurolon correr 4-0.
- El resto de los pasos de cierre difieren ligeramente entre asistir. Para JSN, el parche del pericráneo tomadas al inicio del caso se puede utilizar para ayudar con cierre hermético de la duramadre. Múltiples agujeros viradas se colocan en el hueso y Nurolons 4-0 se pasó desde el borde de la duramadre a través de los orificios de viradas y seguro. Surgicel y Gelfoam se colocan en la parte superior de la duramadre, el colgajo óseo y se sustituye con los tornillos y las placas de KLS. Cemento Norian hueso se utiliza para cerrar el resto de la apertura del cráneo con el fin de evitar la posterior inserción del músculo en la duramadre. La herida es abundantemente regadas con riego Bacitracina y se cierra por planos con 2-0 Vicryls en múltiples capas en el músculo, 3-0 Vicryls en la galea y la dermis, y un funcionamiento Monocryl 4-0 en la piel.
- PEK prefiere un método ligeramente diferente de la de cierre. Después de reaproximación de la duramadre, una pieza de Gelfoam se coloca cubre la incisión dural. Metacrilato de metilo se utiliza para rellenar el defecto craneal y una placa de KLS pequeñas que se utilizan para asegurar la prótesis de metilmetacrilato en el cráneo. La piel y el músculo se cierra como se describe arriba y cubierto con una pomada de bacitracina.
7. Resultados representante
Usando una revisión de los códigos de CPT obtenidos a partir de la facturación VUMC Departamento, los registros médicos de 59 pacientes que fueron sometidos a descompresión microvascular por uno de dos neurocirujanos funcionales (JSN o PEK) de la Vanderbilt University Medical Center (VUMC) desde el período de tiempo desde julio de 2006 a julio de 2009 se evaluaron en forma retrospectiva. Los datos del estudio fueron recogidos y gestionados con gorro rojo de datos de captura electrónica de tools2 (gorro rojo es un seguro, basado en la web de aplicaciones basadas en la Universidad Vanderbilt diseñado para soportar la captura de datos para estudios de investigación). Un resumen de las características demográficas de esta población de pacientes se puede ver en la Tabla 1.
En cuanto a los datos del paciente (ver Tabla 1), aproximadamente el 66% de los pacientes eran de sexo femenino. 10% tenía antecedentes de esclerosis múltiple y el 19% tenía antecedentes de procedimientos quirúrgicos previos de TGN (Tabla 2). En cuanto a los resultados operativos (ver Tabla 3), el 93% de los pacientes experimentaron una mejoría significativa o la resolución completa del dolor facial en el seguimiento de entre 6 semanas a 2 años. Nuestro método de seguimiento consistió en una revisión retrospectiva de la historia clínica electrónica. 64% de los pacientes se informaron como libres de dolor en su visita a la clínica más reciente después del procedimiento.
Aproximadamente el 15% de los pacientes en la serie sufrió una fuga de LCR; 6 (10%) de estos pacientes requiere la inserción derivación ventrículo-peritoneal (VPSI). Es de destacar que la tasa de fuga de LCR fue sensiblemente mayor en la población de pacientes antes de que el uso rutinario de la aleta de hueso o de metacrilato de metilo (MM) yuxtaposición de cierre. En concreto, el 25% de los pacientes que fueron cerradas sin colgajo óseo o prótesis tapa de metacrilato de metilo desarrolló una fístula de líquido cefalorraquídeo. En contraste, sólo el 8% de los pacientes cerrada después de la colocación del hueso o MM solapa había evidencia de pérdida de LCR post-operatorio. Además de los resultados descritos anteriormente, dos (3%) de los pacientes sufrió una infección de la herida. No hubo casos de daño del cerebelo. Dos (3%) de los pacientes reportaron algún grado de pérdida de audición después de la operación.
| Datos demográficos del paciente | |
| De género (hombre / mujer) | 20/39 |
| Historia de la Esclerosis Múltiple (Sí / No) | 6 / 53 |
| Historia previa de los procedimientos quirúrgicos de TGN (Sí / No) | 11/48 |
Tabla 1. Resumen de datos demográficos del paciente.
| Los procedimientos anteriores (11/59) | ||
| Tipo | Número | Resultados: sin dolor (PF) vs una mejoría significativamente mejor (SI) vs No (NI) |
| Gamma Knife | 5 (8%) | 3 PF, 2 SI |
| MVD | 2 (3%) | 2 PF |
| RFL | 1 (2%) | PF |
| Múltiples procedimientos | 2 (3%) | PF, SI |
Tabla 2. Los resultados quirúrgicos de los pacientes que se sometieron a procedimientos previos antes de someterse a descompresión microvascular (MVD) en la serie actual. Los pacientes se estratifican por el procedimiento específico previo. RCF = lesiones de radiofrecuencia.
| Resultados y complicaciones quirúrgicas | |
| Duración media del seguimiento | 4 meses |
| Significativamente el dolor mejoraron o desaparecieron por completo | 55 (93%) |
| Fuga del LCR | 9 (15%) |
| La meningitis aséptica | 8 (14%) |
| Infección de la herida | 2 (3%) |
| El daño del cerebelo | 0 (0%) |
| La pérdida de audición | 2 (3%) |
Tabla 3. Resumen de los resultados quirúrgicos y las complicaciones.

Figura 1 resultados operativo:. Tasa de pérdida de LCR después de la operación resultó ser muy influenciada por si el cierre fue reforzada con el reemplazo de hueso o la colocación de tapa de metacrilato de metilo (MM) solapa. Como resultado, los huesos / MM reemplazo del colgajo de defecto de la craniectomía ahora es el protocolo estándar para el cierre de estos procedimientos.
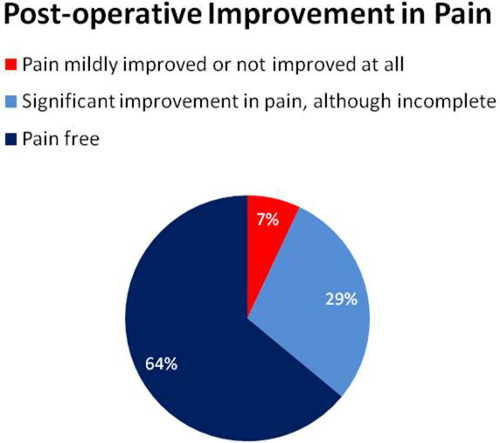
Figura 2. Estratificación de los resultados post-operatorio que describe una mejoría del dolor.
Discusión
La neuralgia del trigémino es un trastorno asociado con episodios de intenso dolor lancinante en la distribución del nervio trigémino. La severidad de este dolor puede dar lugar a la ansiedad del paciente significativa, la desnutrición e incluso la depresión 3. Mientras que es posible etiología proximal de esta condición son muy variadas e incluyen neoplasias o desmielinización, el 80-90% de los casos están relacionados con la compresión del nervio trigémino por un barco de 4,5 adyacentes. En muchos casos de neuralgia del trigémino, el tratamiento farmacológico es suficiente para un control adecuado de los síntomas. Sin embargo, la mayoría de los pacientes requieren cirugía measures6 más definitiva. Tanto la descompresión microvascular (MVD) y los procedimientos de ablación (por ejemplo, la radiocirugía, las lesiones de radiofrecuencia percutánea, compresión con globo o rizolisis glicerol) han demostrado ser eficaces para controlar los síntomas de la neuralgia del trigémino aguda-sin embargo, MVD ha demostrado ser superior en la prevención a largo plazo repetición 7.
Desde los primeros usos informó de MVD por Janetta en la década de 1960, las adaptaciones al procedimiento han mejorado los resultados del paciente. El uso intraoperatorio potenciales auditivos del tronco cerebral evocados, en particular, ha disminuido la morbilidad quirúrgica mediante el control de la irritación inicial del tronco del encéfalo y los nervios craneales y contribuir a la prevención de daños a estas estructuras 8. Informes recientes estiman tasas positivas resultado de MVD de la neuralgia del trigémino en los rangos de 77-94% 9,10,11. Sin embargo, complicaciones postoperatorias significativas, es decir, una fuga del LCR, el daño del cerebelo y la pérdida de la audición 9,10, todavía se producen con el procedimiento. Además, la recurrencia de los síntomas ha sido reportado en hasta un 39% de los pacientes 10,11 después de este procedimiento. Además de ser correlacionados con variables tales como la localización intraoperatoria de nervios, vasos sanguíneos, el tipo y la duración de los síntomas de 6,7, la tasa de recurrencia también se ha correlacionado con la experiencia del cirujano y el hospital en el desempeño de MVD 12. Con una técnica adecuada, los resultados del paciente pueden ser maximizados y los resultados adversos pueden ser reducidos.
Este estudio examinó la eficacia de la técnica quirúrgica de MVD realizado por dos neurocirujanos de la Universidad de Vanderbilt. La tasa de resultados positivos se midió (93%) se encuentra en el rango alto de los que en general en la literatura 9,10. Mientras que la duración media de seguimiento de esta serie es pequeña, los pacientes no son habitualmente vistos en la clínica después de la visita de 6 semanas si se mantienen libres de dolor y síntomas. Teniendo en cuenta que el 64% de los pacientes informaron ellos mismos para ser completamente libre de dolor después del procedimiento, no es de extrañar que la duración media del seguimiento en este estudio es corto. Las actuales tasas de complicación en nuestra institución son comparables a los reportados por otros. Inicialmente, MVDS se realizaron con una craniectomía suboccipital sin reemplazo del colgajo óseo. Después de una revisión interna de los datos, lo que demuestra un nivel elevado de fístula de líquido cefalorraquídeo del 25%, el protocolo se modificó para incluir a apuntalar ya sea con una tapa de metacrilato de metilo o el reemplazo del colgajo óseo antes de cierre de la herida. Desde entonces, nuestra tasa de fuga de LCR ha aproximado del 8%, consistente con las tasas de otros (2,4 - 12%) reportadas en la literatura 7,13. El porcentaje de nuestros pacientes que informaron la pérdida de audición (3%) también se aproxima a las cifras reportadas en la literatura (0.8-2.8%) 1,2,12,13,. En ningún caso tuvimos un paciente con daños en la evidencia del cerebelo.
Nuestra experiencia sugiere que el monitoreo con Baer y el reemplazo del colgajo del hueso son las opciones que vale la pena en la descompresión microvascular. Los principios más destacados quirúrgica y los matices técnicos utilizados en la Universidad de Vanderbilt han sido presentados en formato de vídeo. Además, este formato de vídeo única revista presenta la patología vascular que muchos médicos no ven rutinariamente fuera de la sala de operaciones. Los resultados presentados sugieren que la descompresión microvascular puede ser un procedimiento altamente efectivo realizadas con baja morbilidad de los pacientes.
Divulgaciones
Materiales
- Mayfield pines
- Descargas digitales
- Microscopio
- Taladro con "fósforo" y / o anexos "craniotome"
- Greenberg retractor
- Microdissectors craneal
- Teflon
Referencias
- McLaughlin, M. R., Jannetta, P. J., Clyde, B. L., Subach, B. R., Comey, C. H., Resnick, D. K. Microvascular decompression of cranial nerves: lessons learned after 4400 operations. J Neurosurg. 90, 1-8 (1999).
- Harris, P. A., Taylor, R., Thielke, R., Payne, J., Gonzalez, N., Conde, J. G. Research electronic data capture (REDCap): A metadata-driven methodology and workflow process for providing translational research informatics support. J Biomed Inform. 42, 377-381 (2009).
- Diener, H. C., Gendolla, A., Katsarava, Z. Diagnosis and treatment of head and facial pain. Internist (Berl). 49, 1343-1348 (2008).
- Love, S., Coakham, H. B. Trigeminal neuralgia: Pathology and pathogenesis. Brain. 124, 2347-2360 (2001).
- Jannetta, P. J. Arterial compression of the trigeminal nerve at the pons in patients with trigeminal neuralgia. J. Neurosurg. 26, 159-162 (1967).
- Barker, F. G., Jannetta, P. J., Bissonette, P. A. C., Larkins, M. V., Jho, H. D. The long-term outcome of microvascular decompression for trigeminal neuralgia. N.E.J.M. 334, 1077-1083 (1996).
- Kabatas, S., Albayrak, S. B., Cansever, T., Hepgul, K. T. Microvascular decompression as a surgical management for trigeminal neuralgia: A critical review of the literature. Neurol India. 57, 124-138 (2009).
- Shin, J. C., Kim, Y. C., Park, C. I., Chung, U. H. Intraoperative monitoring of microvascular decompression in hemifacial spasm. Yonsei MJ. 37, 209-213 (1996).
- Hitotsumatsu, T., Matsushima, T., Inoue, T. Microvascular decompression for treatment of trigeminal neuralgia, hemifacial spasm, and glossopharyngeal neuralgia: Three surgical approach variations. Neurosurg. 53, 1436-1443 (2003).
- Sandell, T., Eide, P. K. Effect of microvascular decompression in trigeminal neuralgia patients with or without constant pain. Neurosurg. 63, 93-99 (2008).
- Miller, J. P., Magill, S. T., Feridun, A., Burchiel, K. J. Predictors of long-term success after microvascular decompression for trigeminal neuralgia. J Neurosurg. 110, 620-626 (2009).
- Kalkanis, S. N., Eskandar, E. N., Carter, B. S., Barker, F. G. Microvascular decompression surgery in the United States. Neurosurg. 52, 1251-1261 (1996).
- Park, J. S., Kong, D. S., Lee, J. A., Park, K. Intraoperative management to prevent cerebrospinal fluid leakage after microvascular decompression surgery. Neurosurg Rev. 30, 139-142 (2007).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoExplorar más artículos
This article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados