Method Article
Роботизированная панкреатодуоденэктомия при раке головы поджелудочной железы: отчет о случае стандартизированной техники
* Эти авторы внесли равный вклад
В этой статье
Резюме
Роботизированная панкреатодуоденктомэктомия (RPD) была высоко стандартизирована в последние годы и может использоваться у отдельных пациентов с раком головы поджелудочной железы, в том числе с замененной правой печеночной артерией. В этом отчете описывается стандартизированная и воспроизводимая техника для RPD, которая включает в себя подход голландской программы обучения LAELAPS-3 к аберрантной сосудистой системе.
Аннотация
Роботизированная панкреатодуоденэктомия (RPD) при раке поджелудочной железы является сложной процедурой. Аберрантная сосудистая система может увеличить техническую сложность. В нескольких исследованиях описывалась безопасность РПД в случае замены или аберрантной правой печеночной артерии, но подробные видеоописания подхода отсутствуют. В этом отчете описано пошаговое техническое видео в случае замены правой печеночной артерии. 58-летняя женщина представила случайную находку массы головки поджелудочной железы 1,7 см. RPD был выполнен с использованием системы da Vinci Xi и включает в себя роботизированную панкреатико- и гепатико-еюностомию и открытую гастро-еюностомию на месте извлечения образца. Время операции составило 410 мин при 220 мл кровопотери. Пациент имел неосложненное послеоперационное течение и был выписан через 5 дней. Патология выявила рак головки поджелудочной железы. РПД является осуществимой и безопасной процедурой в случае замены печеночной артерии при выполнении у отдельных пациентов в центрах большого объема опытными хирургами.
Введение
Сочетание хирургического вмешательства и системной терапии обеспечивает наиболее эффективный способ продления продолжительности жизни у пациентов с резектабельным раком поджелудочной железы1. В последние годы интерес к минимально инвазивной панкреатодуоденэктомии возрос, стремясь уменьшить влияние операции и тем самым улучшить послеоперационное восстановление2.
Роботизированная панкреатодуоденэктомия (RPD) направлена на преодоление компромиссов, достигнутых лапароскопией, способностью движений запястья, уменьшенными движениями и улучшенным 3D-зрением в сочетании с преимуществами минимально инвазивного подхода для большей точности и улучшения хирургических способностей. RPD связан с кривой обучения 3,4; в опытном одноцентровом исследовании сообщалось, что кривая обучения, основанная на оперативном времени, была преодолена после 80 процедур RPD5. Специальная программа обучения может оказать положительное влияние на эту кривую обучения6. Группа Медицинского центра Университета Питтсбурга (UPMC) обнаружила улучшение результатов после реализации учебной программы для RPD5. В Нидерландах многоцентровая учебная программа LAELAPS-3 для RPD была начата Голландской группой по борьбе с раком поджелудочной железы (DPCG) в сотрудничестве с командой UPMC и продемонстрировала хорошие результаты, включая кривую обучения, основанную на оперативном времени, которое было преодолено после 22 процедур RPD7. В настоящее время за этим следует европейская многоцентровая программа обучения LEARNBOT для RPD.
Аберрантная печеночная сосудистая ткань присутствует у 15-20% пациентов, перенесших РПД, чаще всего замененную правую печеночную артерию, что может осложнить резекционную фазу8. В настоящее время специфический учебный материал по РПД у пациентов с замененной правой печеночной артерией отсутствует. Подробные описания имеют решающее значение для подготовки оптимальной хирургической стратегии, а также подчеркивают важность предоперационной визуализации для выявления любой аберрантной сосудистой системы. Безопасность РПД при аберрантной печеночной сосудистой системе была подтверждена несколькими исследованиями, если эти процедуры выполняются специально обученными и опытными хирургами, работающими в центрах большого объема 6,8,9,10,11,12.
В этом отчете описан и показан пошаговый технический подход к RPD в случае замены правой печеночной артерии, выполненной в Нидерландах, направленный на облегчение текущих (т.е. LEARNBOT) и будущих программ обучения. Амстердамский UMC в настоящее время выполняет процедуры RPD >40 в год и, следовательно, соответствует руководящим принципам Майами по ограничению объема процедур RPD 2 >20, как и все голландские центры, которые участвовали в программе LAELAPS-3. Описанная методика была стандартизирована после 32 процедур (с ноября 2019 года) и в общей сложности было выполнено 115 процедур (до февраля 2022 года).
Описанный подход является воспроизводимым и совместимым как для нормальной, так и для аберрантной анатомии и включает в себя дополнительные этапы для замены правой печеночной артерии.
58-летняя женщина представила случайную находку 1,7-сантиметровой массы головки поджелудочной железы, подозреваемой в аденокарциноме протоков поджелудочной железы. Отдаленных метастазов и поражения лимфатических узлов на предоперационной КТ выявлено не было. Однако компьютерная томография выявила замененную правую печеночную артерию, происходящую из верхней брыжеечной артерии (СМА) (рисунок 1). Пациент имел в анамнезе холецистэктомию, индекс массы тела 30 кг/м2, и был ASA 1. Проток поджелудочной железы измерял 3 мм в шейке поджелудочной железы, а печеночный проток измерял 7 мм в предполагаемой плоскости трансекции. Пациент не получал неоадъювантную химиотерапию, так как окончательный предоперационный гистологический диагноз аденокарциномы протоков поджелудочной железы не мог быть поставлен. Пациент оказался подходящим для минимально инвазивного подхода.
протокол
Настоящий протокол следует этическим руководящим принципам Амстердамского UMC. От пациентки было получено письменное и устное согласие на использование ее медицинских данных и оперативного видео для публикации данной статьи. Копия письменного согласия доступна для ознакомления главному редактору этого журнала.
1. Предоперационная проработка
- Оцените компьютерную томографию для степени опухоли и проверьте наличие любой аберрантной сосудистой системы и определите хирургический подход соответственно.
- Проверьте относительные противопоказания для РПД, такие как ИМТ >35 кг /м2 и поражение опухоли в воротной вене или верхней брыжеечной вене, требующей реконструкции сосудов и предыдущей серьезной абдоминальной хирургии с возможными спайками.
ПРИМЕЧАНИЕ: Можно выполнить реконструкцию сосудов во время РПД, как только хирургическая бригада будет иметь достаточный опыт (т.е. опыт >80-100 РПД).
2. Установка
ПРИМЕЧАНИЕ: Процедура выполняется двумя опытными хирургами: консольным хирургом и настольным хирургом. Эти два хирурга могут поменяться позициями после завершения фазы резекции. В качестве альтернативы, некоторые центры сообщают о подходе, при котором хирург на столе заменяется опытным хирургом, резидентом или медсестрой-скрабом. Совет состоит в том, чтобы завершить полную кривую обучения с подходом с двумя хирургами.
- Позиционирование пациента
- Поместите пациента в лежачее на 20° обратное положение Тренделенбурга с наклоном влево на 20°, опустив правую руку на доску для рук, а левую руку похитили. Разделите нижние конечности во французском положении с левой ногой горизонтально, чтобы облегчить положение хирурга за столом.
- Расположите компрессионные чулки, последовательное компрессионное устройство, согревающее устройство для ног и мочевой катетер.
- Должность хирурга
- Нанесите хлоргексидин и создайте стерильную экспозицию.
- Расположите первого хирурга между ног пациента, а второго хирурга — с левой стороны и помощника с правой стороны пациента.
- Измерение пневмоперитонеума и троакара
- Начните процедуру лапароскопически.
- Поместите иглу Veress в точку Палмера, чтобы вызвать давление пневмоперитонеума CO2 до 10-12 мм рт.ст.
- Измерьте и отметьте положение робота и настольного хирурга троакаров. Отметьте порт камеры на расстоянии 11-12 см от реберного края в положение 2-3 см справа от пупка (рисунок 2).
- Отметьте порт обзора и второй порт 12 мм на расстоянии 7 см от порта камеры.
- Отметьте роботизированный порт 7 см слева от порта камеры в левой средней линии (рука 4) и роботизированный порт 7 см справа от порта камеры в правой средней линии (рука 2).
- Отметьте порт робота для руки 1,7 см черепно-боковой от руки 2 троакара.
- Размещение портов
- Разместите порт обзора, второй порт 12 мм и все 4 роботизированных порта на отмеченных местах.
- Поместите 5-миллиметровый порт в левый верхний квадрант, через который под сегмент печени 3-4 помещается ангулированный (45°) ретрактор печени змеи.
- По желанию втягивайте связку Teres краниально, используя чрескожную прямую иглу.
- Диагностическая лапароскопия и начальная мобилизация
- Выполняют полную диагностическую лапароскопию при метастазах.
3. Резекция
ПРИМЕЧАНИЕ: Последовательность приборов на каждом этапе операции приведена в таблице 1.
- Связка Трейтца
- Краниализуйте большой сальник и толстую кишку.
- Рассекните левую сторону связки Трейца, чтобы освободить самую дистальную часть двенадцатиперстной кишки и первую часть тощей кишки от аорты.
- Мобилизация восходящей ободочной кишки
- Рассечение вдоль большей кривизны по направлению к привратнику и полная мобилизация восходящей толстой кишки и печеночного изгиба для облегчения безопасного рассечения.
- Рассечение гастроколической связки.
- Стыковка
- Расположите и пристыкуйте робота через правое плечо пациента к ранее расположенным троакам. Роботизированная рука 1 оснащена кадьерными щипцами, рука 2 оснащена фенестрированными биполярными щипцами, рука 3 оснащена камерой, а рука 4 оснащена прижигающим крюком. Настольный хирург оснащен устройством для уплотнения сосудов с тупым наконечником.
ПРИМЕЧАНИЕ: Если весь операционный стол повернут на 45° ногами пациента влево в операционной, робот может входить краниально через правое плечо, чтобы обеспечить достаточное пространство для 3D-экрана рядом с роботом и обеспечить место для медсестры-скраба со столом. Таким образом, настольный хирург может комфортно использовать 3D-экран с ограниченным вращением шеи.
- Расположите и пристыкуйте робота через правое плечо пациента к ранее расположенным троакам. Роботизированная рука 1 оснащена кадьерными щипцами, рука 2 оснащена фенестрированными биполярными щипцами, рука 3 оснащена камерой, а рука 4 оснащена прижигающим крюком. Настольный хирург оснащен устройством для уплотнения сосудов с тупым наконечником.
- Оментальная бурса (Малый мешок)
- Втягивайте желудок краниально.
- Откройте сальниковую бурсу (малый мешок), разделив гастроколическую связку примерно на 2 см ниже гастроэпиплоической ножки.
- Продолжайте мобилизацию в сторону печеночного изгиба.
- Маневр Кохера
- Кохер до левой почечной вены, в то время как рука 1 втягивает желудок и двенадцатиперстную кишку слева от пациента.
- Втягивание проксимальной тощей кишки через связку дефекта Трейца в правый надколиковый верхний квадрант (создание тощей кишки для фазы реконструкции).
ПРИМЕЧАНИЕ: Будьте осторожны с разрывом ветвей SMV из-за вытяжения из двенадцатиперстной кишки. Вытяжение может быть сведено к минимуму путем втягивания толстой кишки влево от пациента.
- Трансекция проксимальной тощей кишки
- Трансекция тощей кишки примерно на 10 см дистально от поджелудочной железы с помощью 60 мм сосудистого линейного степлера.
- Линеаризация двенадцатиперстной кишки
- Мобилизуйте двенадцатиперстную кишку до головки поджелудочной железы с помощью тупого наконечника сосуда, запечатывающего устройство.
- Рассечение и трансекция правой желудочной артерии (РГА)
- Мобилизовать, обрезать и трансецировать правую желудочную артерию с помощью устройства для уплотнения сосудов с тупым кончиком.
- Трансекция дистального отдела желудка
- Скелетируйте дистальный желудок непосредственно перед привратником.
- Втягиваем назогастральный зонд на 10 см и передаем желудок на 1-2 см проксимально к привратнику с помощью линейного степлера толщиной 60 мм.
- Вскрытие портала
- Начните портальное рассечение с руки 1, втягивая линию скобы в правый нижний квадрант.
- Лимфатический узел печеночной артерии (8а)
- Определите лимфатический узел станции 8а (лимфатический узел печеночной артерии), мобилизуйте, извлеките в экстракционный мешок (альтернативно: отрежьте палец хирургической перчатки) и отправьте на патологию.
- Мобилизовать общую печеночную артерию.
- Скелетонизация гастродуоденальной артерии (GDA) и замена правой печеночной артерии
- Скелетонизируют замененную правую печеночную артерию и ГДА. Поместите петли сосуда вокруг обоих сосудов и зафиксируйте клипсами в качестве средства втягивания, как показано на рисунке 3.
- Поверните образец влево от пациента, чтобы гепато-дуоденальную связку можно было визуализировать с правой стороны. Поднимите шейку желчного пузыря с помощью роботизированной руки 1 и мобилизуйте замененную правую печеночную артерию. Поместите петли сосуда и зафиксируйте зажимами.
- Рассечение и трансекция общего печеночного протока
- Рассечение и трансекция желчевыводящей системы. Затем трансекция общего печеночного протока холодными ножницами между бульдогами (альтернативно сшивается с помощью сосудистого картриджа).
- Трансекция GDA
- После того, как артериальная анатомия была подтверждена, тест-зажмите GDA и трансект.
- Трансекция с помощью 60 мм сосудистого линейного степлера и размещение двух дополнительных металлических зажимов на стороне печеночной артерии.
- Обнажение поджелудочной железы и верхней брыжеечной вены.
- Обнажить нижнюю границу поджелудочной железы
- Туннелирование поджелудочной железы
- Создайте широкий туннель под поджелудочной железой, туннелируя поджелудочную железу с помощью устройства для уплотнения сосудов с тупым наконечником.
- Трансекция поджелудочной железы
- Обведите поджелудочную железу петлей сосуда, зафиксируйте зажимом и втягивайте краниально рукой 1.
- Переведите поджелудочную железу диатермическими ножницами, но будьте осторожны, чтобы не закрыть проток поджелудочной железы диатермией.
- Идентификация протока поджелудочной железы
- Определите проток поджелудочной железы для «холодной» трансекции и гемостаза.
- Используя ножницы тупо, осторожно мобилизуйте порто-брыжеечную вену подальше от головки поджелудочной железы, чтобы обнажить «мезопанкре».
- Необработанный процесс
- Рассечение в следующие три этапа.
- Венозная мобилизация
- Мобилизуйте всю вентральную сторону верхней брыжеечной вены от шеи поджелудочной железы до унцинатного процесса, используя диатермический крюк на руке робота 4.
ПРИМЕЧАНИЕ: Позаботьтесь о правильной гастроэпиплоической вене и (потенциально) правой вене толстой кишки.
- Мобилизуйте всю вентральную сторону верхней брыжеечной вены от шеи поджелудочной железы до унцинатного процесса, используя диатермический крюк на руке робота 4.
- Трансекция правой гастроэпиплоической вены
- Обрежьте правую гастроэпиплоическую вену и пройдите между зажимами с помощью устройства для уплотнения сосуда с тупым наконечником.
- Рассечение вдоль СМА
- Используйте роботизированную руку 1 для втягивания двенадцатиперстной кишки близко к унцинатному отростку к правому нижнему квадранту пациентов.
- Рассечение между головкой поджелудочной железы и верхней брыжеечной артерией с помощью устройства для уплотнения тупого кончика сосуда.
- Определите происхождение нижней панкреатодуоденальной артерии и закрепите (металлическими) клипами перед трансекцией с помощью устройства для уплотнения сосуда с тупым наконечником.
ПРИМЕЧАНИЕ: Позаботьтесь о том, чтобы не повредить первую венозную ветвь тощей кишки.
- Рассечение вдоль правой печеночной артерии
- Далее рассекайте головку поджелудочной железы, рассекая проксимально с помощью тупого наконечника сосуда, запечатывающего устройство вдоль верхней брыжеечной вены и воротной вены.
- Трансекция любых венозных ветвей, происходящих из головки поджелудочной железы. Определите и обрежьте верхнюю боковую панкреатодуоденальную вену (вену Белчера) перед транссекцией с помощью устройства для уплотнения сосуда с тупым кончиком.
ПРИМЕЧАНИЕ: В случае замены правой печеночной артерии нижняя и верхняя панкреатодуоденальная артерии могут иметь анатомические вариации.
- Лимфаденэктомия и эндобаг
ПРИМЕЧАНИЕ: Поскольку у этого пациента есть замененная правая печеночная артерия, лимфатические узлы за воротной веной и правой печеночной артерией, возможно, придется рассечено отдельно.- Поместите образец (и лимфатические узлы, если применимо) в большой эндобэг.
- Поместите эндобаг в правый нижний квадрант.
- Холецистэктомия (если применимо)
ПРИМЕЧАНИЕ: У этого пациента была история холецистэктомии; в противном случае холецистэктомия выполняется как заключительная часть фазы рассечения.- Поместите желчный пузырь в отдельную эндовую сумку и поместите этот (меньший) эндомаг поверх печени.
ПРИМЕЧАНИЕ: Холецистэктомия является хорошей процедурой для опытного хирургического резидента или стипендиата, который ранее прошел базовое обучение роботов.
- Поместите желчный пузырь в отдельную эндовую сумку и поместите этот (меньший) эндомаг поверх печени.
4. Реконструкция
- Размещение слива
- Поместите хирургический дренаж полностью в брюшную полость.
- Расположите слив (No 1) через Уинслоу и втяните далеко влево, с концом слива под эндобэгом.
ПРИМЕЧАНИЕ: После завершения анастомозов поджелудочной железы и желчных протоков конечная часть этого дренажа будет извлечена через порт робота для руки 1, так что она дренирует оба анастомоза.
- Панкреатико- и гепатико-еюностомия
- Оснастите роботизированную руку 1 кадьерными щипцами.
- Оснастите роботизированную руку 2 большим игольчатым приводом со шовным разрезом.
- Оснастите роботизированную руку 4 большим игольчатым приводом и переключитесь на монополярные изогнутые ножницы для обеих энтеротомий.
- Настройте тожнюю петлю.
- Панкреатико-еюностомия (PJ)
- Выполняют PJ двухслойным, из конца в сторону, методом протока в слизистую оболочку, в соответствии с модифицированной техникой Blumgart.
- Маттрасс
- Поместите три 2-0 18 см шелковых матрасных швов. Проведите 2-0 шелковым швом с черепной стороны поджелудочной железы через всю поджелудочную железу, примерно в 1 см от края разреза.
- Проведите шов через тощую кишку из черепного в каудальное положение. Проведите иглу обратно через поджелудочную железу к передней плоскости и удерживайте оба конца рукой 1.
- Повторите это в центральном положении поджелудочной железы вокруг протока поджелудочной железы и удерживайте рукой 1.
- Наконец, повторите это в каудальном положении поджелудочной железы.
- Завяжите шов в каудальном положении поджелудочной железы.
- Поместите 7 французский 6 см однопетлевой урологический стент в проток поджелудочной железы. Завяжите шов в центральном положении поджелудочной железы и снимите стент после завязывания.
ПРИМЕЧАНИЕ: Будьте осторожны, чтобы избежать зашивания протока поджелудочной железы. - Наконец, завяжите шов на черепной стороне поджелудочной железы и оставьте все иглы на швах.
- От протока к слизистой оболочке (DTM)
- Выполняют энтеротомию диатермическими ножницами на руке 4.
- Поместите от 3 до 5 задней стенки 5-0 (полидиоксанон) PDS 8 см от протока до слизистой швов, начиная с положения 8 часов. Втягивайте оба конца рукой 1.
- Замените стент протоков поджелудочной железы. Это может быть использовано для предотвращения случайного закрытия протока передними швами в случае узкого протока поджелудочной железы.
- Теперь поместите 3-5 передних 5-0 ПДС 8 см швов, первоначально без завязывания, чтобы обеспечить оптимальный обзор на (часто узкий) проток.
- После наложения завяжите все швы PDS.
- Опора
- Повторно используйте те же три шелковые иглы, которые ранее использовались для заднего слоя, для переднего слоя PJ.
- Проведите швом через тощую кишку в косом направлении по углам и в боковом направлении посередине и свяжите их, чтобы завершить анастомоз.
ПРИМЕЧАНИЕ: Важно, чтобы тощая кость «перекрывалась» на поджелудочной железе.
- Гепатико-еюностомия (HJ)
- Создайте петлю размером около 10 см между PJ и HJ.
- Используя диатермические ножницы на руке 4, откройте кишечник антиметриком.
- Выполняют однослойный анастомоз с помощью от 8 до 10 прерванных 5-0 PDS 8 см швов или двух бегущих 4-0 колючих 15 см швов. Оба метода описаны ниже.
- Техника бега
- Используйте монополярные изогнутые ножницы для выполнения энтеротомии.
- Закрепите первый колючий шов в положении «7 часов» (желчный проток наизнанку). Запускаем шов дважды при закреплении из-за отсутствия крючков в первом сантиметре шва.
- Закрепите второй колючий шов в положении «9 часов» (желчный проток снаружи внутрь), снова дважды, и повесьте рукой 1.
- Проведите шов для заднего ряда в сторону положения «3 часа».
- Проведите шов для заднего ряда в сторону положения «3 часа».
- Завяжите два колючих шва, чтобы завершить анастомоз.
- Поместите марлю на анастомоз HJ, чтобы проверить возможную утечку желчи.
ПРИМЕЧАНИЕ: Используйте только колючие швы для толстой стенки желчных протоков, чтобы предотвратить перфорацию из-за крючков.
- Прерванная техника
- Начните с наложения задних швов.
- Начните с заднего ряда в положении «6 часов» и завяжите, затем наложите по 2 шва с обеих сторон и завяжите.
- Поместите швы по углам и завяжите.
- Наложите и завяжите швы на переднем ряду, чтобы завершить анастомоз.
- Поместите марлю на анастомоз HJ, чтобы проверить возможную утечку желчи.
ПРИМЕЧАНИЕ: В случае тонкой стенки желчного протока между тощей кишкой и ложем желчного пузыря может быть установлен остаточный шов.
- Подготовка к гастроеюностомии (GJ)
- Введите один конец колючего шва длиной 60 см (с иглой) и захватите рукой 1 за рычаг HJ.
- Используйте руки робота 2 и 4 и «пройдите» 60 см по кишечнику вместе со швом.
- Наложите два 3-0 шелковых швов на тощую кишку, чтобы отметить правильное положение кишечника для GJ: двойной конец на проксимальной стороне («двойной = двенадцатиперстная кишка») и один только дистальный.
- Отразите сальник и мезоколонную цефаладу лапароскопическим помощником и найдите тощую кость и оба шва.
- Расположите петлю рядом с животом, которая удерживается рукой 1, с двойным торцевым швом влево.
- Пришить эту петлю к задней поверхности скрепленного конца желудка с помощью остаточных швов.
- Дренажная вытяжка
- Проверьте марлю на HJ на предмет утечки желчи и извлеките.
- Снимите руку робота 1. Извлеките торцевой срез ранее уложенного дренажа No1 с помощью лапароскопического захвата и зафиксируйте на коже.
- Пластырь связок и лапароскопические захваты
- Мобилизуйте и расположите круглую связку поверх воротной вены, между культей гастродуоденальной артерии (GDA) и PJ.
- Закрепите оба конца эндобэга зажимами и захватите это и место гастро-еюностомии с помощью двух лапароскопических захватов.
- Удалить ретрактор печени.
- Расстыковка
- Отстыкуйте робота от троаков и уберите робота с операционного стола.
- Гастроеюностомия и экстракция образцов
- Сделайте мышечно-щадящий поперечный разрез в левом подреберье от 5 мм троакара до медиального, через прямую оболочку.
- Введите средний ручной порт и извлеките оба эндобагов.
- Извлеките участок гастроеюностомии.
- Выполните однослойную гастроеюностомию (GJ) с запущенными швами PDS 3-0. Это анастомоз детского типа.
- Энтеротомия и анастомоз GJ
- Удалите штапельные линии со стороны желудка и выполните энтеротомию на тощей кишке.
- Зашить заднюю и переднюю стенки анастомоза в запущенном режиме.
- Эфферентная маркировка
- Введите 2 мл тату-синего цвета в эфферентную конечность тощей кишки, чтобы облегчить эндоскопическое размещение назо-тоджейнальной питательной трубки («синий для вас»), если это необходимо.
- Выполняют ГДЖ через поперечный, мышечно-щадящий, разрез.
ПРИМЕЧАНИЕ: GJ - это ручной сшитый, антеколический, сквозной анастомоз.
5. Закрытие
- Закрытие участка добычи
- Закройте фасцию в два слоя, используя два одноигольных шва PDS 2-0.
- Размещение слива No2
- Повторно инсуффлировать и проверить анастомоз GJ лапароскопически. Удалите любую жидкость с помощью всасывания.
- Поместите дренаж No2 через роботизированный троакар 4 до тех пор, пока не окажется под сегментом печени 3 и зафиксируйте.
- Закрытие площадки Trocar
- Закройте фасции всех 12 мм трокарных участков и кожи внутрикожно.
6. Послеоперационное управление
- Закройте назогастральный зонд в 06:00 ч на следующее утро. Если задержка составляет <200 мл, удалить через 4 ч и начать с мягкой жидкой диеты в течение 72 ч.
- Оцените дренажную амилазу на первый и третий день и сывороточный СРБ на третий и четвертый день.
- Начните ходить под наблюдением в первый послеоперационный день.
- Выполните КТ брюшной полости, если СРБ не уменьшается между третьим и четвертым днем не менее чем на 10%.
- Выписать пациентов после того, как все медицинские или хирургические осложнения были полностью устранены.
- Удаляют дренажи, когда амилаза менее чем в три раза превышает верхнюю границу нормальной сывороточной амилазы и выработка составляет менее 250 мл / 24 часа.
Результаты
Во время плановой работы компьютерная томография поджелудочной железы выявила замененную правую печеночную артерию, происходящую из верхней брыжеечной артерии (СМА) (рисунок 1). Сосудистые петли, используемые в печеночной связке, включая замененную правую печеночную артерию, показаны на рисунке 3.
Последовательность приборов на каждом этапе операции приведена в таблице 1 и указана в таблице материалов.
Репрезентативные результаты приведены в таблице 2. Время операции составило 410 мин (включая 15 мин перерыва между резекцией и анастомотической фазой) с измеренной интраоперационной кровопотерей 220 мл. Послеоперационное течение было ничем не примечательным, с общим послеоперационным пребыванием в больнице пять дней без осложнений. Пероральный прием был возможен через два дня при нормальной диете на четвертый день. Пациент начал ходить в первый послеоперационный день и расширил ее до 200 м на третий день. Ранним утром на третий послеоперационный день дренажная амилаза была низкой (86 Ед/л), и дренаж был удален. Пациент был выписан через два дня на пятый послеоперационный день.
Оценка патологии выявила 1,7 см аденокарциномы рака головы. Края резекции были микроскопически радикальными (R0) с краем >3 мм, а пять из 17 извлеченных лимфатических узлов были положительными для опухоли. Пациент начал принимать адъювантную химиотерапию капецитабином в рамках рандомизированного исследования.
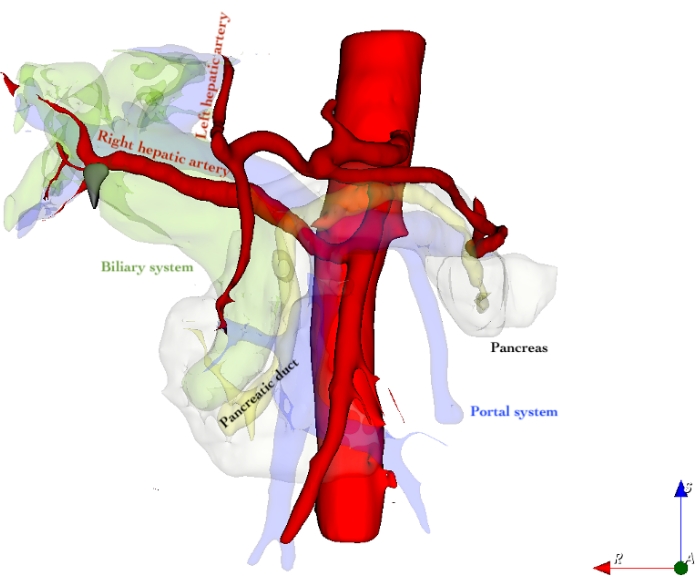
Рисунок 1: 3D-реконструкция печеночной сосудистой системы, включая замененную правую печеночную артерию Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
Красный: Артериальная система
Полупрозрачный желтый: Панкреатический проток
Полупрозрачный зеленый: Билиарная система
Полупрозрачный синий/фиолетовый: Портальная система
Полупрозрачный белый: ткань поджелудочной железы
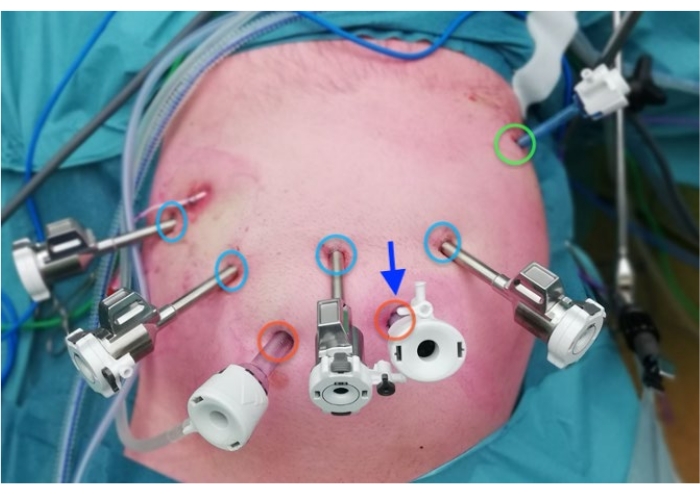
Рисунок 2: Размещение портов Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
Синий: 8 мм роботизированные порты
Красный: лапароскопические порты 12 мм
Зеленый: 5 мм порт для втягивающего устройства печени
Стрела: Пупок
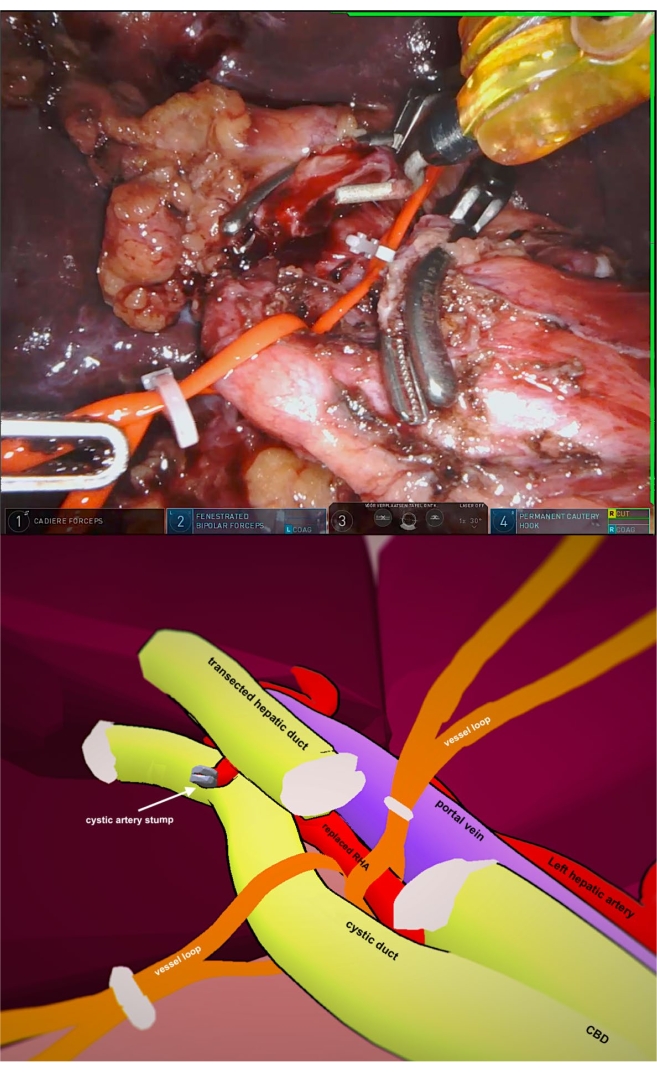
Рисунок 3: Сосудистые петли печеночной связки Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
| Используемые инструменты | |||||
| Роботизированный | Лапароскопический | ||||
| (консольный хирург) | (ассистент хирурга) | ||||
| Оперативные действия | Рука 1 | Рука 2 | Рука 4 | ||
| 2.5 Мобилизация | Кадьерские щипцы | Фенестрированные биполярные щипцы | Постоянный крючок для прижигания | Уплотнительное устройство, всасывающее, клипс-аппликатор, степлер | |
| 3.10 Вскрытие портала | Кадьерские щипцы | Фенестрированные биполярные щипцы | Постоянный крючок для прижигания | Уплотнительное устройство, всасывающее, клипс-аппликатор, степлер | |
| 3.17 Трансекция шеи поджелудочной железы | Кадьерские щипцы | Фенестрированные биполярные щипцы | Монополярные изогнутые ножницы | Уплотнительное устройство, всасывающее, клип-аппликатор | |
| 2.18-2.23 Рассечение головки поджелудочной железы | Кадьерские щипцы | Фенестрированные биполярные щипцы | Кадьерские щипцы | Уплотнительное устройство, всасывающее, клип-аппликатор | |
| 4.1 Размещение слива | Кадьерские щипцы | Фенестрированные биполярные щипцы | Кадьерские щипцы | Фенестрированный захватчик | |
| 4,4-4,5 ПДж и ГДж | Пи Джей | Кадьерские щипцы | Большой игольчатый привод | Большой игольчатый привод с нарезанным швом | Фенестрированный захватчик |
| HJ | Кадьерские щипцы | Большой игольчатый привод | Большой игольчатый привод с нарезанным швом | Фенестрированный захватчик | |
| 4.10 Извлечение образцов | Подготовка GJ | Кадьерские щипцы | Большой игольчатый привод | Кадьерские щипцы | Фенестрированный захватчик |
Таблица 1: Последовательность приборов на каждом этапе операции
| Переменная | Результат |
| Интраоперационный | |
| Оперативное время, минут | 410 |
| Резекция, мин | 202 |
| Реконструкция, минут | 179 |
| Предполагаемая интраоперационная кровопотеря, мл | 220 |
| Послеоперационный | |
| Класс осложнений Клавьен-Диндо | 0 |
| Удаление дренажа, послеоперационный день | 3 |
| Послеоперационное пребывание в стационаре, дней | 5 |
| Патологическая диагностика | Аденокарцинома рака головы |
| Условные обозначения: Рабочее время включает этапы 2.3-5.3, Резекция включает этапы 3-3.25, реконструкция включает этапы 4-4.13 | |
Таблица 2: Репрезентативные результаты
Обсуждение
Этот отчет показывает, что РПД можно выполнять в случае замены правой печеночной артерии при выполнении у отдельных пациентов обученными хирургами в центрах большого объема с ежегодным объемом не менее 20 процедур РПД на центр, следуя рекомендациям Майами2. RPD сочетает в себе преимущества минимально инвазивного подхода с улучшенным 3D-зрением и использованием артикуляционных инструментов и, следовательно, неотъемлемой возможностью движений запястья. Более того, большие внешние движения хирурга уменьшаются до ограниченных внутренних движений «роботизированных рук». Это улучшает эргономику, что приводит к более высокой точности и большей способности хирурга выполнять технически сложные процедуры в ограниченном пространстве.
Аберрантная сосудистая артерия, чаще всего замененная правая печеночная артерия, может увеличить техническую сложность фазы резекции RPD8. Замененная правая печеночная артерия может затруднить рассечение головки поджелудочной железы и выполнение адекватного рассечения лимфатических узлов. Повреждение аберрантной печеночной артерии может вызвать желчный проток и ишемию печени13,14. Безопасность РПД у пациентов с замененной правой печеночной артерией была показана несколькими исследованиями 9,10. Адекватное описание предоперационной визуализации имеет важное значение для выявления аберрантной васкуляризации, такой как замененная печеночная артерия или другие артериальные аномалии, такие как целиакический стеноз ствола. Во время операции крайне важно выявить замененную правую печеночную артерию на ранней стадии, а также обвести и втянуть артерию с помощью сосудистой петли, чтобы облегчить безопасное рассечение головки поджелудочной железы и сбора лимфатических узлов.
Одним из ограничений роботизированного подхода по сравнению с открытым подходом является потеря тактильной обратной связи2. Кроме того, роботизированный подход является более дорогостоящим подходом, хотя улучшенное время до функционального восстановления и сокращение пребывания в больнице могут частично компенсировать это15. Наконец, до настоящего времени не было проведено никаких рандомизированных испытаний, что позволило бы предположить превосходство РПД по сравнению с открытым подходом. Потенциальные улучшенные клинические и онкологические исходы RPD против OPD должны быть исследованы в будущих рандомизированных испытаниях, таких как два текущих испытания в Heidelberg16 и Johns Hopkins Medical Institutes и Европейским консорциумом по минимально инвазивной хирургии поджелудочной железы (E-MIPS)4,5,17.
В этом отчете показан РПД при раке головки поджелудочной железы у пациента с замененной правой печеночной артерией и подробно описана хирургическая техника. В заключение, RPD для рака головы поджелудочной железы является осуществимой процедурой в случае замены правой печеночной артерии при выполнении опытными хирургами (после преодоления первой фазы обучения после 22 случаев7) в центрах большого объема, основываясь на рекомендациях Майами о 20 ежегодных процедурах на центр в год2.
Раскрытие информации
M.J.W Zwart, L.R. Jones и M.G. Besselink получили финансирование от Intuitive для европейской учебной программы LEARNBOT для роботизированной панкреатодуоденэктомии. (Ссылка на грант꞉ Влияние европейской программы обучения роботизированной панкреатодуоденэктомии с использованием видеобанка данных, симулятора да Винчи и анастомозов биотизирования роботов на клинические исходы (LEARNBOT): общеевропейское проспективное исследование) и MEH получил финансирование от Intuitive для исследований по безопасному внедрению роботизированной хирургии поджелудочной железы.
J.A.M.G. Tol, M. Abu Hilal, F. Daams, S. Festen и O.R. Busch не имеют конфликта интересов или финансовых связей для раскрытия.
Благодарности
Мы хотели бы поблагодарить Амера Зурейката, Мелиссу Хогг, Оливье Сен-Марка, Уго Богги и Герберта Зе III, которые поддерживали и обучали нас роботизированной хирургии поджелудочной железы в голландской группе рака поджелудочной железы - laelaps-3.
Материалы
| Name | Company | Catalog Number | Comments |
| Sutures: | |||
| Internal pancreatic duct stent (12cm) 4 Fr Hobbs stent | Hobbs medical | ||
| PDS, RB-1, 8cm 5-0 x6; Z320: taper point. ½ circle 13/17mm | Ethicon | Z320 | |
| Silk, SH, 18cm 2-0 x5; C016D: taper point, ½ circle 26mm | Ethicon | C016D | |
| Straight needle Monocryl | Ethicon | Y523H | For retraction lig. teres |
| Vicryl suture without needle 60cm | Ethicon | e.g. D7818 | For measuring distance HJ-G |
| V-loc L0803: taper point, ½ circle 17mm, CV-23, 15cm 4-0 | Medtronic | L0803 | In case of thick wall, dilated bile duct x2 |
| Instruments laparoscopy: | |||
| Autosuture Endo Clip applier 5 mm | Covidien | 176620 | |
| ECHELON FLEX ENDOPATH 60mm Stapler | Ethicon | Powered surgical stapler with gripping surface technology | |
| o White filling 60mm x2 (for transection of jejunum, gastroduodenal artery) | Ethicon | GST60W | |
| o Black filling 60mm (for transection of stomach) | Ethicon | GST60T | |
| Endo Catch II Pouch 15mm | Covidien | 173049 | Bag for specimen extraction. For single lymph node extractions a cut off finger surgical glove can be used. |
| LigaSure Dolphin Tip Laparoscopic Sealer/Divider | Medtronic | LS1500 | Dolphin-nose tip sealer and divider, 37 cm shaft |
| Mediflex retractor liver | Mediflex | ||
| Set of laparoscopic bulldog clamps | Aesculap | This set consists of several bulldog clamps (of different shape and size) with dedicated laparoscopic instruments to be used to apply and remove the clamps | |
| Instruments robot: | |||
| Cadiere x2 (470049) | Intuitive Surgical | 470049 | |
| Endoscope 30º (470026) | Intuitive Surgical | 470026 | |
| Fenestrated Bipolar Forceps (470205) | Intuitive Surgical | 470205 | |
| Hot Shears, Monopolar Curved Scissors (470179) | Intuitive Surgical | 470179 | |
| Large Needle Driver x 1 (470006) | Intuitive Surgical | 470006 | |
| Medium hem-o-lok Clip applier | Intuitive Surgical | 470327 | |
| Permanent Cautery Hook (470183) | Intuitive Surgical | 470183 | |
| Suture Cut Needle Driver x1 (470296) | Intuitive Surgical | 470296 | |
| Other: | |||
| Hem-o-lok Clips MLX | Weck Surgical Instuments, Teleflex Medical, Durham, NC | 544230 | Vascular clip 3mm - 10mm Size Range |
| Hem-o-lok Clips XI | Weck Surgical Instuments, Teleflex Medical, Durham, NC | 544250 | Vascular clip 7mm - 16mm Size Range |
| Medium extraction port (double ring) | |||
| Vessel loops | Omnia Drains | NVMR61 | Disposible silicon rubber stripes, typically used to tag relevant anatomical structures |
Ссылки
- Torphy, R. J., Fujiwara, Y., Schulick, R. D. Pancreatic cancer treatment: better, but a long way to go. Surgery Today. 50 (10), 1117-1125 (2020).
- Asbun, H. J., et al. The Miami International Evidence-based Guidelines on Minimally Invasive Pancreas Resection. Annals of Surgery. 271 (1), 1-14 (2020).
- Boone, B. A., et al. Assessment of Quality Outcomes for Robotic Pancreaticoduodenectomy. JAMA Surgery. 150 (5), 416 (2015).
- Cai, J., et al. Robotic Pancreaticoduodenectomy Is Associated with Decreased Clinically Relevant Pancreatic Fistulas: a Propensity-Matched Analysis. Journal of Gastrointestinal Surgery. 24 (5), 1111-1118 (2020).
- Zureikat, A. H., et al. 500 Minimally Invasive Robotic Pancreatoduodenectomies. Annals of Surgery. 273 (5), 966-972 (2019).
- Jones, L. R., et al. Robotic Pancreatoduodenectomy: Patient Selection, Volume Criteria, and Training Programs. Scandinavian Journal of Surgery. 109 (1), 29-33 (2020).
- Zwart, M. J. W., et al. Outcomes of a Multicenter Training Program in Robotic Pancreatoduodenectomy (LAELAPS-3). Annals of Surgery. 269 (2), 344-350 (2021).
- Balzan, S. M. P., et al. Prevalence of hepatic arterial variations with implications in pancreatoduodenectomy. Arquivos Brasileiros de Cirurgia Digestiva. 32 (3), 1455 (2019).
- Nguyen, T. K., et al. Robotic pancreaticoduodenectomy in the presence of aberrant or anomalous hepatic arterial anatomy: safety and oncologic outcomes. HPB. 17 (7), 594-599 (2015).
- Kim, J. H., Gonzalez-Heredia, R., Daskalaki, D., Rashdan, M., Masrur, M., Giulianotti, P. C. Totally replaced right hepatic artery in pancreaticoduodenectomy: is this anatomical condition a contraindication to minimally invasive surgery. HPB. 18 (7), 580-585 (2016).
- Lee, J. -. M., Lee, Y. -. J., Kim, C. -. W., Moon, K. -. M., Kim, M. -. W. Clinical Implications of an Aberrant Right Hepatic Artery in Patients Undergoing Pancreaticoduodenectomy. World Journal of Surgery. 33 (8), 1727-1732 (2009).
- MacKenzie, S., Kosari, K., Sielaff, T., Johnson, E. The robotic Whipple: operative strategy and technical considerations. Journal of Robotic Surgery. 5 (1), 3-9 (2011).
- Stauffer, J. A., Bridges, M. D., Turan, N., Nguyen, J. H., Martin, J. K. Aberrant right hepatic arterial anatomy and pancreaticoduodenectomy: recognition, prevalence and management. HPB. 11 (2), 161-165 (2009).
- Abdullah, S. S., et al. Anatomical variations of the hepatic artery: study of 932 cases in liver transplantation. Surgical and Radiologic Anatomy. 28 (5), 468-473 (2006).
- Kowalsky, S. J., et al. A Combination of Robotic Approach and ERAS Pathway Optimizes Outcomes and Cost for Pancreatoduodenectomy. Annals of Surgery. 269 (6), 1138-1145 (2019).
- Klotz, R., et al. Evaluation of robotic versus open partial pancreatoduodenectomy-study protocol for a randomised controlled pilot trial (EUROPA, DRKS00020407). Trials. 22 (1), 40 (2021).
- Baimas-George, M., et al. Robotic pancreaticoduodenectomy may offer improved oncologic outcomes over open surgery: a propensity-matched single-institution study. Surgical Endoscopy. 34 (8), 3644-3649 (2020).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены