Se requiere una suscripción a JoVE para ver este contenido. Inicie sesión o comience su prueba gratuita.
Method Article
Ecografía Endobronquial Radial y Navegación Electromagnética Broncoscopia con Fluoroscopia para el Diagnóstico de Lesiones Pulmonares Periféricas
En este artículo
Resumen
El diagnóstico de tumores pulmonares pequeños es bastante difícil con un broncoscopio solo. La broncoscopia de navegación electromagnética se utiliza para localizar la lesión, de forma similar al Sistema de Posicionamiento Global. La ecografía endobronquial radial y la fluoroscopia confirman la localización correcta y controlan la toma de muestras.
Resumen
El diagnóstico del cáncer de pulmón mediante un broncoscopio flexible es un procedimiento seguro con un riesgo muy bajo de complicaciones. La broncoscopia tiene una alta precisión diagnóstica para las lesiones endobronquiales, pero se queda corta cuando se toman muestras de lesiones periféricas. Por lo tanto, se han inventado varias modalidades para guiar el broncoscopio hasta la lesión y confirmar la ubicación del tumor antes de la toma de muestras de tejido.
La fluoroscopia se utiliza durante la broncoscopia para proporcionar una imagen de rayos X en 2D del tórax durante el procedimiento. El broncoscopio y los instrumentos serán visibles, así como las lesiones si miden más de 2,0-2,5 cm. La ecografía endobronquial radial (rEBUS) consiste en una sonda de ecografía, lo suficientemente pequeña como para insertarla en el canal de trabajo del broncoscopio. La sonda de ultrasonido se usa para diferenciar entre el tejido consolidado, como el tejido tumoral, y el parénquima pulmonar normal lleno de aire. La broncoscopia de navegación electromagnética (ENB) crea un modelo 3D del árbol bronquial a partir de tomografías computarizadas (TC) del paciente. Antes de la broncoscopia, se planifica una ruta desde la tráquea hasta la lesión, para crear una guía en tiempo real del broncoscopio a la lesión durante el procedimiento, similar al Sistema de Posicionamiento Global. El objetivo de este artículo es describir un enfoque escalonado para la realización de broncoscopia con rEBUS y fluoroscopia, broncoscopia con ENB, rEBUS y fluoroscopia. En la sección de discusión, se discutirán los pros y los contras de cada modalidad.
Introducción
El cáncer de pulmón es uno de los tipos de cáncer más comunes en todo el mundo y la principal causa de muertes relacionadas con el cáncer1. Por lo tanto, se ha sugerido el cribado del cáncer de pulmón con tomografía computarizada (TC) de baja dosis para diagnosticar a los pacientes antes de que se presenten los síntomas2. Los estadios bajos a menudo se detectan como pequeñas lesiones pulmonares o nódulos. A partir de uno de los mayores estudios de cribado realizados en los Países Bajos, sabemos que estas lesiones se localizan a menudo en los 2/3 externos del parénquima pulmonar y, por lo tanto, se definen como cánceres de pulmón periféricos 3,4. Para determinar si una lesión es maligna, se requiere una muestra de tejido. Esto se puede obtener de diversas maneras, como la biopsia por escisión quirúrgica, la biopsia transtorácica con aguja o la endoscópica con broncoscopio 5,6, este último con menor riesgo de complicaciones en comparación con la cirugía y el abordaje transtorácico y un método preferible para el diagnóstico de una población cada vez mayor y con comorbilidades considerables. El rendimiento diagnóstico, sin embargo, sigue siendo inferior al de las otras modalidades5.
El broncoscopio permite la inspección visual de la tráquea y los bronquios principales, pero cuando los bronquios se ramifican en segmentos y subsegmentos, la localización de una pequeña lesión es comparable a encontrar una aguja en un pajar. Por lo tanto, se han desarrollado varias modalidades adicionales para guiar el broncoscopio hasta la lesión y confirmar la ubicación de un tumor antes de la toma de muestras de tejido7. El objetivo de estas modalidades es aumentar el rendimiento diagnóstico de la toma de muestras endoscópicas de tejido y ampliar el alcance del broncoscopio hacia la pleura, donde se realizan biopsias transtorácicas con aguja 8,9.
La fluoroscopia con un arco en C proporciona una imagen de rayos X en 2D del tórax durante la broncoscopia. Se puede utilizar para visualizar la posición del broncoscopio y las pinzas para biopsias transbronquiales (TBB) para evitar la toma de muestras de la pleura y las estructuras vasculares del 1/3 intermedio del parénquima pulmonar cuando se realizan TBB aleatorias. Al diagnosticar el cáncer de pulmón, se puede utilizar la fluoroscopia para guiar el endoscopio a una ubicación "aproximada" de la lesión. Las lesiones suelen ser visibles en la fluoroscopia cuando el diámetro es de unos 2-2,5 cm o superior a10. El inconveniente de la fluoroscopia son las propiedades de la imagen 2D, que hacen imposible saber si el endoscopio está delante, detrás o en el centro de la lesión11. Sin embargo, la fluoroscopia también se utiliza para confirmar que los instrumentos de biopsia están en la ubicación deseada durante la toma de muestras si la presencia de un tumor se ha confirmado con ecografía endobronquial radial (rEBUS)12.
La rEBUS fue descrita por primera vez en 1992 por Hürter et al. y se utiliza cada vez más en el diagnóstico de lesiones pulmonares periféricas13. Esta modalidad utiliza el hecho de que el tejido pulmonar lleno de aire no conduce las ondas de ultrasonido, mientras que el tejido más denso aparecerá como una consolidación cuando se escanee con una sonda de ultrasonido. rEBUS está compuesto por una sonda de ultrasonido circular y giratoria, una unidad de accionamiento de ultrasonido y una vaina guía que se utiliza para proteger la sonda al tiempo que garantiza la posición correcta de las herramientas de biopsia14. La rEBUS puede ser utilizada sola o junto con otras modalidades como la broncoscopia electromagnética de navegación (ENB)15,16,17.
La ENB se utiliza para localizar una lesión pulmonar periférica18. El sistema utiliza un programa de software y una tomografía computarizada del paciente. A partir de la tomografía computarizada se genera un modelo virtual de las vías respiratorias del paciente y el operador diseña una ruta desde la tráquea hasta la lesión. A continuación, se crea un campo electromagnético alrededor del tórax del paciente y el software sincroniza este campo con el campo virtual generado a partir de la tomografía computarizada, ayudando así al operador a seguir la ruta preplanificada durante la broncoscopia, de forma similar a la tecnología del Sistema de Posicionamiento Global. El ENB no proporciona confirmación en tiempo real de la ubicación del tumor. La ENB puede combinarse con fluoroscopia y rEBUS 19,20. La broncoscopia de navegación virtual (VBN) es el predecesor de la ENB y consiste en un software para crear el modelo virtual del árbol bronquial junto con una ruta hasta la lesión. El sistema no incluye navegación en tiempo real, pero la ruta se puede visualizar durante la broncoscopia21,22. Los nuevos sistemas incorporan VBN con fluoroscopia, pero el uso de VBN no se describirá en el siguiente protocolo23.
Sistemas ENB
En la actualidad, dos empresas producen sistemas para ENB, el sistema SPiN de Olympus y el sistema superDimension y el ILLUMISITE, ambos vendidos por Medtronic. El protocolo describirá un procedimiento utilizando el sistema superDimension, que actualmente tiene la mayor cantidad de publicaciones. Sin embargo, muchos pasos del procedimiento son intercambiables.
El siguiente protocolo describirá cómo realizar rEBUS bajo fluoroscopia y ENB + rEBUS bajo fluoroscopia en un entorno clínico. Los procedimientos se pueden realizar fácilmente bajo sedación consciente y anestesia general. El protocolo no describirá ningún método para la sedación. En la sección de discusión, se presentarán los pros y los contras de cada procedimiento.
Access restricted. Please log in or start a trial to view this content.
Protocolo
El protocolo de este artículo describe la práctica clínica estándar. No se necesitó permiso del comité de ética. Las imágenes del protocolo no contienen información que pueda utilizarse para identificar a los pacientes.
1. Ecografía endobronquial radial
- Preparación para el procedimiento
- Examine la tomografía computarizada para verificar si hay signos de bronquios y la ubicación de la lesión antes del procedimiento.
- Calibre la sonda de ultrasonido, la vaina guía y las herramientas de biopsia de su elección antes del examen, asegurándose de que la herramienta alcance la misma posición que la sonda de ultrasonido cuando se inserte en la vaina guía.
- Realizar un examen sistemático del árbol bronquial y de los segmentos tal y como se describe en "Broncoscopia sistemática: el enfoque de los 4 puntos de referencia"24.
- Coloque el arco en C sobre el paciente y ajústelo hasta que la lesión sea visible en la imagen.
- Inserte la punta del broncoscopio en el segmento o subsegmento donde es más probable que esté presente la lesión.
- Avance la vaina guía y la sonda bajo la guía de fluoroscopia hasta que la punta de la hoja guía metálica esté adyacente a la lesión o dentro de ella.
- Avance y active la sonda. Ahora aparecerá una imagen de ultrasonido en el monitor.
- Si la sonda está rodeada por un tumor o tejido denso, aparecerá una consolidación concéntrica (ver figura 1A). Busque una consolidación gris y homogénea con un borde hiperecogénico hacia el tejido pulmonar normal.
- Si la sonda se coloca adyacente a la lesión, la imagen será excéntrica (véase la figura 1B).
- Si la sonda se coloca en el tejido pulmonar normal, solo aparecerá una imagen dispersa de aire (véase la figura 1C).
- Con lesiones menos densas como lesiones en vidrio esmerilado, tejido inflamatorio o atelectasia, se presentará una imagen más heterogénea y menos definida (ver Figura 1D). Esto es causado por aire (hiperecoico) o líquido (hipoecoico) atrapado en los bronquios.
- Si en la tomografía computarizada no aparece una consolidación que coincida con la lesión, ajuste la vaina guía y la sonda hasta lograr la colocación correcta.
- Guarde la imagen de fluoroscopia de la posición en la que la sonda de ultrasonido proporciona la mejor consolidación (se utilizará en el paso 1.3.2).
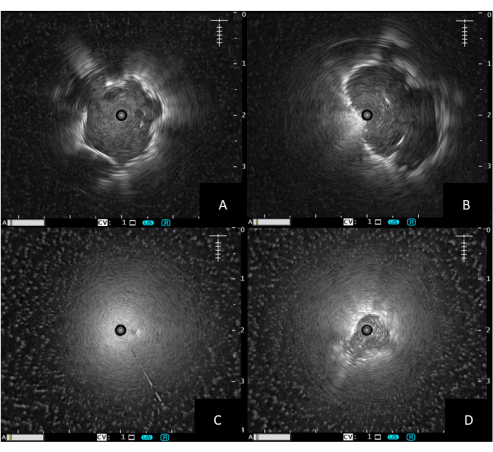
Figura 1: Imágenes de ultrasonido radial EBUS. (A) Consolidación concéntrica, (B) Consolidación excéntrica, (C) Imagen de ultrasonido dispersado por aire, (D) Consolidación irregular. Abreviatura: EBUS = ecografía endobronquial. Haga clic aquí para ver una versión más grande de esta figura.
- Toma de muestras de tejidos
- Retire la sonda de ultrasonido de la vaina guía e inserte pinzas u otra herramienta de muestreo de su elección.
- Compare la ubicación de las pinzas con la colocación de la sonda de ultrasonido en la pantalla del arco en C, asegurándose de que la toma de muestras se realice en la ubicación correcta (consulte la figura 2). Verifique la colocación de las pinzas, especialmente si el paciente está tosiendo. Recoja un mínimo de 10-15 muestras con pinzas y confirme la ubicación correcta retirando las pinzas e insertando la sonda de ultrasonido cada cuatro o cinco muestras.
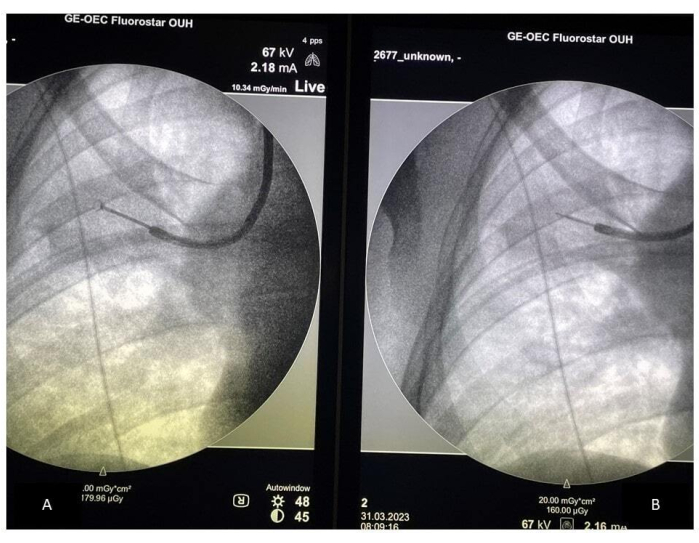
Figura 2: Toma de muestras guiada por fluoroscopia. (A) Colocación de las pinzas durante la toma de muestras; (B) Colocación de la sonda rEBUS. Abreviatura: rEBUS = ecografía endobronquial radial. Haga clic aquí para ver una versión más grande de esta figura.
2. Broncoscopia electromagnética de navegación
NOTA: El siguiente procedimiento se basa en el sistema superDimension de Medtronic.
- La fase de planificación
- Antes del procedimiento, evalúe las imágenes de TC. Asegúrese de que la imagen sea de alta calidad, preferiblemente con cortes de no más de 1,5 mm de grosor, y grabada durante la inspiración para expandir completamente las vías respiratorias revelando los bronquios que conducen a la lesión25.
- Utilice el software para crear un modelo 3D del árbol bronquial, donde se planifica la ruta hacia la lesión, comenzando en la lesión y avanzando hacia la tráquea.
NOTA: Si no se puede establecer una vía hacia la lesión a partir de las exploraciones, la ENB no es la modalidad correcta para el paciente.
- Registro
- Coloque al paciente en una tabla. Coloque los tres sensores en el tórax para compensar los movimientos durante la respiración.
- Iniciar el procedimiento con una broncoscopia sistemática24.
- Inserte el canal de trabajo extendido (EWC) y la guía localizable en el canal de trabajo del broncoscopio hasta que la punta de la guía ubicable sea visible.
- Bloquee la guía localizable.
- Presione Iniciar registro en la máquina o use el pedal.
- Inserte el broncoscopio de forma escalonada en cada bronquio lobar, comenzando contralateralmente y terminando en el lóbulo con la lesión. El sistema registra la posición y los movimientos, y la información se utiliza para hacer coincidir el registro de las vías respiratorias del paciente con el modelo 3D del árbol bronquial creado a partir de la tomografía computarizada. Comience el registro en el lado opuesto a la lesión y termine más cerca del objetivo.
- Cuando el sistema muestre que todos los lóbulos están registrados, pulse Revisar registro para ver si los puntos de registro coinciden con el modelo 3D virtual. Si hay una discrepancia, repita los pasos 2.2.5-2.2.7 (consulte la Figura 3D).
- Navegación
- Presione el pedal para comenzar la navegación. El software demostrará una ruta al objetivo. Utilice la navegación central en las vías respiratorias más grandes, mostrando la imagen de vídeo de la cámara junto con una imagen de la ruta en el modelo 3D de las vías respiratorias (véase la Figura 3A).
- Siga la ruta planificada previamente hasta que el alcance no pueda avanzar más.
- Desbloquee el EWC y la guía localizable.
- Cambie de la navegación central a la navegación periférica pulsando el pedal.
NOTA: La navegación periférica se utiliza cuando se avanza el EWC. Durante esta parte, el modelo 3D de las vías respiratorias es visible junto con las imágenes de TC de la exploración. El objetivo está marcado con una bola verde y una retícula, que proporciona la dirección y la distancia del objetivo (véase la Figura 3B). - Mantenga el objetivo en el lado derecho mientras se asegura de que la ruta esté iluminada ("derecha y brillante"). Avance el EWC, asegurándose de que la ruta hacia los bronquios aparezca abierta en las imágenes de TC.
NOTA: El EWC es maniobrable y se puede girar en la dirección deseada (ejes X, Y y Z) para alcanzar el objetivo. - Una vez que el objetivo está en el centro de la retícula, con una distancia de 0,4-0,9 mm del objetivo, la navegación está completa.
NOTA: Se recomienda que la guía localizable no esté a 0,0 mm de la distancia, ya que esto puede hacer que la herramienta de biopsia se extienda más allá del objetivo. - Bloquee el EWC en su posición y retraiga la guía localizable del visor.

Figura 3: Navegación electromagnética navegación broncoscópica. (A) Navegación central, (B) Navegación periférica, (C) Registro de revisión con buena alineación, (D) TC a divergencia corporal. Abreviatura: TC = tomografía computarizada. Haga clic aquí para ver una versión más grande de esta figura.
3. Fluoroscopia, rEBUS y toma de muestras de tejidos
NOTA: Una vez retraída la guía localizable, se puede utilizar la fluoroscopia sin alterar el campo electromagnético.
- Coloque el arco en C sobre el paciente y ajústelo hasta que la lesión sea visible en la imagen.
- Confirme la posición correcta del EWC mediante fluoroscopia e inserción de la sonda rEBUS como se describe en el paso 1.2.5. Si el EWC no está en la lesión bajo fluoroscopia o no aparece una consolidación con rEBUS, la posición debe ajustarse como se describe en los pasos 1.2.4-1.2.6.
NOTA: La divergencia CT-cuerpo ocurre cuando la alineación entre el modelo 3D construido y los puntos de registro en tiempo real está sesgada; El objetivo marcado no estará en el lugar de la lesión. - Cuando se alcance y confirme la ubicación correcta, realice la toma de muestras de tejido como se describe en los pasos 1.3.1-1.3.2.
Access restricted. Please log in or start a trial to view this content.
Resultados
La técnica descrita facilita la toma de muestras de lesiones pulmonares periféricas. La EBUS radial y la fluoroscopia ayudarán al broncoscopista a confirmar la presencia de una lesión antes de tomar muestras del tumor (ver Figura 1 y Figura 2). Al agregar ENB, el broncoscopista es guiado al lugar correcto en lugar de buscar la lesión. La fase de planificación proporciona al broncoscopista una ruta hacia la lesión, orienta...
Access restricted. Please log in or start a trial to view this content.
Discusión
En este artículo se presenta un enfoque práctico para la realización de rEBUS y ENB con fluoroscopia. La siguiente discusión es la opinión de los autores y se basa en la experiencia clínica práctica de dos centros.
Consejos y trucos
jeroglífico
Antes de los procedimientos, se puede utilizar la aplicación Andador seccional por TAC de tórax para verificar en qué segmento se encuentra la lesión
Access restricted. Please log in or start a trial to view this content.
Divulgaciones
Medtronic ha tenido la amabilidad de prestar un equipo ENB al Centro de Simulación del Hospital Universitario de Odense para un estudio realizado por A. Juul. Medtronic no ha participado en la redacción de este artículo
Agradecimientos
Los autores desean agradecer a todos los broncoscopistas del Departamento de Medicina Respiratoria del Hospital Universitario de Odense por proporcionar imágenes para el artículo.
Access restricted. Please log in or start a trial to view this content.
Materiales
| Name | Company | Catalog Number | Comments |
| Bronchoschope | Olympus | ||
| Edge Extended working channel | Medtronic | ||
| Edge locatable guide | Medtronic | ||
| Guide sheath kit | Olympus | ||
| OEC fluorostar | GE healthcare | C-arm for fluoroscopy | |
| Probe Driving Unit | Olympus | ||
| Radial EBUS probes | Olympus | ||
| superDimension | Medtronic | Navigation system |
Referencias
- Ferlay, J., et al. Cancer statistics for the year 2020: an overview. Int J Cancer. , (2021).
- Adams, S. J., et al. Lung cancer screening. Lancet. 401 (10374), 390-408 (2022).
- Horeweg, N., et al. Characteristics of lung cancers detected by computer tomography screening in the randomized NELSON trial. Am J Respir Crit Care Med. 187 (8), 848-854 (2013).
- Vilmann, P., et al. Combined endobronchial and oesophageal endosonography for the diagnosis and staging of lung cancer. Eur Resp J. 46 (1), 40-60 (2015).
- Schreiber, G., McCrory, D. C. Performance characteristics of different modalities for diagnosis of suspected lung cancer: summary of published evidence. Chest. 123, 115-128 (2003).
- Callister, M. E. J., et al. British Thoracic Society guidelines for the investigation and management of pulmonary nodules: accredited by NICE. Thorax. 70, (2015).
- Shulman, L., Ost, D. Advances in bronchoscopic diagnosis of lung cancer. Curr Opin Pulm Med. 13 (4), 271-277 (2007).
- Eberhardt, R., Gompelmann, D., Herth, F. J. Electromagnetic navigation in lung cancer: research update. Expert Rev Respir Med. 3 (5), 469-473 (2009).
- Han, Y., et al. Diagnosis of small pulmonary lesions by transbronchial lung biopsy with radial endobronchial ultrasound and virtual bronchoscopic navigation versus CT-guided transthoracic needle biopsy: A systematic review and meta-analysis. PLoS One. 13 (1), 0191590(2018).
- Deng, C., et al. Small lung lesions invisible under fluoroscopy are located accurately by three-dimensional localization technique on chest wall surface and performed bronchoscopy procedures to increase diagnostic yields. BMC Pulm Med. 16 (1), 166(2016).
- Sánchez-Font, A., et al. Endobronchial ultrasound for the diagnosis of peripheral pulmonary lesions. A controlled study with fluoroscopy. Arch Bronconeumol. 50 (5), 166-171 (2014).
- Tanner, N. T., et al. Standard bronchoscopy with fluoroscopy vs thin bronchoscopy and radial endobronchial ultrasound for biopsy of pulmonary lesions: a multicenter, prospective, randomized trial. Chest. 154 (5), 1035-1043 (2018).
- Hürter, T., Hanrath, P. Endobronchial sonography: feasibility and preliminary results. Thorax. 47 (7), 565-567 (1992).
- Zhang, L., Wu, H., Wang, G. Endobronchial ultrasonography using a guide sheath technique for diagnosis of peripheral pulmonary lesions. Endosc Ultrasound. 6 (5), 292-299 (2017).
- Song, J. Y., et al. Efficacy of combining multiple electromagnetic navigation bronchoscopy modalities for diagnosing lung nodules. J Clin Med. 11 (24), 7341(2022).
- Zheng, X., et al. A novel electromagnetic navigation bronchoscopy system for the diagnosis of peripheral pulmonary nodules: a randomized clinical trial. Ann Am Thorac Soc. 19 (10), 1730-1739 (2022).
- Sainz Zuñiga, P. V., Vakil, E., Molina, S., Bassett, R. L., Ost, D. E. Sensitivity of radial endobronchial ultrasound-guided bronchoscopy for lung cancer in patients with peripheral pulmonary lesions: an updated meta-analysis. Chest. 157 (4), 994-1011 (2020).
- Criner, G. J., et al. Interventional bronchoscopy. Am J Respir Crit Care Med. 202 (1), 29-50 (2020).
- Eberhardt, R., Anantham, D., Ernst, A., Feller-Kopman, D., Herth, F. Multimodality bronchoscopic diagnosis of peripheral lung lesions: a randomized controlled trial. Am J Respir Crit Care Med. 176 (1), 36-41 (2007).
- Folch, E. E., et al. Electromagnetic navigation bronchoscopy for peripheral pulmonary lesions: one-year results of the prospective, multicenter NAVIGATE study. J Thorac Oncol. 14 (3), 445-458 (2019).
- Asano, F., et al. A virtual bronchoscopic navigation system for pulmonary peripheral lesions. Chest. 130 (2), 559-566 (2006).
- Asano, F., et al. Virtual bronchoscopic navigation without X-ray fluoroscopy to diagnose peripheral pulmonary lesions: a randomized trial. BMC Pulm Med. 17 (1), 184(2017).
- Tsai, Y. M., Kuo, Y. S., Lin, K. H., Chen, Y. Y., Huang, T. W. Diagnostic performance of electromagnetic navigation versus virtual navigation bronchoscopy-guided biopsy for pulmonary lesions in a single institution: potential role of artificial intelligence for navigation planning. Diagnostics (Basel). 13 (6), 1124(2023).
- Cold, K. M., Vamadevan, A., Nielsen, A. O., Konge, L., Clementsen, P. F. Systematic bronchoscopy: the four landmarks approach). J Vis Exp. (196), (2023).
- Pritchett, M. A., Bhadra, K., Calcutt, M., Folch, E. Virtual or reality: Divergence between preprocedural computed tomography scans and lung anatomy during guided bronchoscopy. J Thorac Dis. 12 (4), 1595-1611 (2020).
- Ost, D. E., et al. Diagnostic yield and complications of bronchoscopy for peripheral lung lesions. Results of the AQuIRE Registry. Am J Resp Crit Care Med. 193 (1), 68-77 (2016).
- McGuire, A. L., Myers, R., Grant, K., Lam, S., Yee, J. The diagnostic accuracy and sensitivity for malignancy of radial-endobronchial ultrasound and electromagnetic navigation bronchoscopy for sampling of peripheral pulmonary lesions: Systematic review and meta-analysis. J Bronchology Interv Pulmonol. 27 (2), 106-121 (2020).
- Oki, M., et al. Guide sheath versus non-guide sheath method for endobronchial ultrasound-guided biopsy of peripheral pulmonary lesions: a multicentre randomised trial. Eur Respir J. 59 (5), 2101678(2022).
- Korevaar, D. A., et al. Added value of combined endobronchial and oesophageal endosonography for mediastinal nodal staging in lung cancer: a systematic review and meta-analysis. Lancet Respir Med. 4 (12), 960-968 (2016).
- Micames, C. G., McCrory, D. C., Pavey, D. A., Jowell, P. S., Gress, F. G. Endoscopic ultrasound-guided fine-needle aspiration for non-small cell lung cancer staging: A systematic review and metaanalysis. Chest. 131 (2), 539-548 (2007).
- Farr, A., et al. Endobronchial ultrasound: launch of an ERS structured training programme. Breathe. 12 (3), 217(2016).
- Bellinger, C., Poon, R., Dotson, T., Sharma, D. Lesion characteristics affecting yield of electromagnetic navigational bronchoscopy. Respir Med. 180, 106357(2021).
- Laursen, C. B., et al. Ultrasound-guided lung biopsy in the hands of respiratory physicians: diagnostic yield and complications in 215 consecutive patients in 3 centers. J Bronchology Interv Pulmonol. 23 (3), 220-228 (2016).
- Oki, M., et al. Value of adding ultrathin bronchoscopy to thin bronchoscopy for peripheral pulmonary lesions: A multicentre prospective study. Respirology. 28 (2), 152-158 (2023).
- McGuire, A. L., Myers, R., Grant, K., Lam, S., Yee, J. The diagnostic accuracy and sensitivity for malignancy of radial-endobronchial ultrasound and electromagnetic navigation bronchoscopy for sampling of peripheral pulmonary lesions: Systematic review and meta-analysis. J Bronchology Interv Pulmonol. 27 (2), 106-121 (2020).
- Folch, E. E., et al. Electromagnetic navigation bronchoscopy for peripheral pulmonary lesions: one-year results of the prospective, multicenter NAVIGATE study. J Thorac Oncol. 14 (3), 445-458 (2019).
- Pritchett, M. A., Bhadra, K., Calcutt, M., Folch, E. Virtual or reality: divergence between preprocedural computed tomography scans and lung anatomy during guided bronchoscopy. J Thorac Dis. 12 (4), 1595-1611 (2020).
- Dunn, B. K., et al. Evaluation of electromagnetic navigational bronchoscopy using tomosynthesis-assisted visualization, intraprocedural positional correction and continuous guidance for evaluation of peripheral pulmonary nodules. J Bronchology Interv Pulmonol. 30 (1), 16-23 (2023).
- Juul, A. D., et al. Does the addition of radial endobronchial ultrasound improve the diagnostic yield of electromagnetic navigation bronchoscopy? A systematic review. Respiration. 101 (9), 869-877 (2022).
- Silvestri, G. A., et al. An evaluation of diagnostic yield from bronchoscopy: the impact of clinical/radiographic factors, procedure type, and degree of suspicion for cancer. Chest. 157 (6), 1656-1664 (2020).
- Silvestri, G. A., et al. A bronchial genomic classifier for the diagnostic evaluation of lung cancer. N Engl J Med. 373 (3), 243-251 (2015).
- Rozman, A., Zuccatosta, L., Gasparini, S. Dancing in the dark. Respiration. 101 (9), 814-815 (2022).
- Casal, R. F., et al. What exactly is a centrally located lung tumor? Results of an online survey. Ann Am Thorac Soc. 14 (1), 118-123 (2016).
Access restricted. Please log in or start a trial to view this content.
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados