Method Article
Desarrollo de un modelo de shock hemorrágico clínicamente relevante en ratas
* Estos autores han contribuido por igual
En este artículo
Resumen
El shock hemorrágico mata a 1,9 millones de personas en todo el mundo cada año. Los animales pequeños se utilizan con frecuencia como modelos de choque hemorrágico, pero se asocian con problemas de estandarización, reproducibilidad e importancia clínica, lo que limita su relevancia. Este artículo describe el desarrollo de un nuevo modelo de shock hemorrágico clínicamente relevante en ratas.
Resumen
A lo largo de las últimas décadas, el desarrollo de modelos animales ha permitido comprender mejor diversas patologías e identificar nuevos tratamientos. El shock hemorrágico, es decir, la insuficiencia orgánica debida a la pérdida rápida de un gran volumen de sangre, se asocia a una fisiopatología muy compleja que afecta a varias vías. Numerosos modelos animales de shock hemorrágico existentes se esfuerzan por replicar lo que sucede en los seres humanos, pero estos modelos tienen límites en términos de relevancia clínica, reproducibilidad o estandarización. El objetivo de este estudio fue refinar estos modelos para desarrollar un nuevo modelo de shock hemorrágico. Brevemente, el shock hemorrágico fue inducido en ratas Wistar Han macho (11-13 semanas de edad) por una exanguinación controlada responsable de una caída en la presión arterial media. La siguiente fase de 75 min fue mantener una presión arterial media baja, entre 32 mmHg y 38 mmHg, para desencadenar las vías fisiopatológicas del shock hemorrágico. La fase final del protocolo imitó la atención al paciente con la administración de líquidos intravenosos, solución de lactato de Ringer, para elevar la presión arterial. Las puntuaciones de lactato y comportamiento se evaluaron 16 h después del inicio del protocolo, mientras que los parámetros hemodinámicos y los marcadores plasmáticos se evaluaron 24 h después de la lesión. Veinticuatro horas después de la inducción del shock hemorrágico, la presión arterial y diastólica media disminuyó en el grupo de shock hemorrágico (p < 0,05). La frecuencia cardíaca y la presión arterial sistólica se mantuvieron sin cambios. Todos los marcadores de daño orgánico se incrementaron con el shock hemorrágico (p < 0,05). Las puntuaciones de lactatemia y comportamiento aumentaron en comparación con el grupo simulado (p < 0,05). En conclusión, demostramos que el protocolo aquí descrito es un modelo relevante de shock hemorrágico que puede ser utilizado en estudios posteriores, particularmente para evaluar el potencial terapéutico de nuevas moléculas.
Introducción
El shock hemorrágico (HS) es un estado de shock caracterizado por una pérdida significativa de volumen sanguíneo, lo que resulta en disoxia tisular. La HS es una patología compleja que asocia cambios hemodinámicos y metabólicos junto con respuestas proinflamatorias y antiinflamatorias. Cada año se atribuyen aproximadamente 1,9 millones de muertes en todo el mundo a la hemorragia y sus consecuencias1. Las pautas actuales para la atención involucran principalmente la administración de líquidos intravenosos (suplementados o no con moléculas vasoactivas) y oxigenoterapia. Sin embargo, estos tratamientos son sintomáticos y pueden ser ineficaces, lo que explica por qué la mortalidad asociada a la HA sigue siendo alta2. Esto justifica la importancia de identificar nuevos mecanismos moleculares y celulares y, por ende, tratamientos para reducir la mortalidad.
Los modelos animales permiten descifrar los mecanismos fisiopatológicos implicados en las enfermedades y probar nuevas estrategias terapéuticas. Existen numerosos modelos animales de shock hemorrágico en la literatura. Estos modelos difieren no solo en las especies utilizadas, sino también en los medios de inducción de HS (por ejemplo, presión fija vs. volumen fijo) (Tabla 1, Tabla 2)3,4,5,6,7,8,9,10,11,12,13 . Además, los protocolos varían dentro del mismo tipo de modelo (p. ej., tiempo de hemorragia, presión arterial media objetivo) (Tabla 3)14,15,16,17,18,19,20. Teniendo en cuenta la gran variedad de modelos de shock hemorrágico existentes y la complejidad de replicar la situación clínica, el estudio preclínico de esta patología sigue siendo limitado. El desarrollo de un modelo de shock hemorrágico reproducible, estandarizable y fácil de implementar redunda en interés de todos. Esto facilitaría la comparación entre los distintos estudios y así desentrañaría la compleja fisiopatología del shock hemorrágico. El objetivo de este protocolo fue desarrollar un nuevo modelo clínicamente relevante de shock hemorrágico en ratas utilizando dos fases sucesivas de hemorragia con volumen fijo seguidas de una fase fija de presión arterial baja.
Tabla 1: Especies utilizadas como modelo para el shock hemorrágico 3,4,5,6,7,8,9,10,11,12,13. Haga clic aquí para descargar esta tabla.
Tabla 2: Los diferentes tipos de shock hemorrágico13. Haga clic aquí para descargar esta tabla.
Tabla 3: Ejemplo de la diversidad de modelos experimentales de shock hemorrágico en ratas inducido por un protocolo de presión fija. Resumen de parámetros para diferentes modelos experimentales de shock hemorrágico. Los vasos que se muestran en rojo son arterias, y los que se muestran en azul son venas. Para la reanimación, se utiliza como referencia el volumen de sangre muestreado (sangre: reanimación con un volumen idéntico al de la sangre muestreada durante el shock; x2: reanimación con un volumen dos veces mayor que el de la sangre muestreada durante el shock; x4: reanimación con un volumen cuatro veces mayor que el de la sangre muestreada durante el shock). PAM: Presión arterial media; RL: Ringer Lactato 14,15,16,17,18,19,20. Haga clic aquí para descargar esta tabla.
Protocolo
Todos los procedimientos fueron aprobados y realizados de acuerdo con el comité de ética regional (protocolo (#17858 y #32499, CEEA-Pays de la Loire, Francia) según la Directiva 2010/63/UE de la Unión Europea. Los informes están de acuerdo con las pautas actuales de ARRIVE y la Guía para el cuidado y uso de animales de laboratorio de los Institutos Nacionales de Salud (NIH) (NIH Pub. No. 85-23, revisada en 2011).
1. Estatuto ético e información general sobre las ratas
- A las 10 semanas de edad, se entregaron ratas Wistar Han macho (Charles River, Saint-Germain-Nuelles, Francia) a la Unité Thérapeutique Expérimentale. Aloje a las ratas durante al menos 1 semana a temperatura estándar (21-24 °C), humedad (40%-60%) y un ciclo de luz/oscuridad de 12 h con un período de luz a partir de las 07:30 a.m.
- Proporcionar comida y agua ad libitum. Utilice ratas de 11 a 13 semanas de edad que pesen entre 300 y 400 g para el protocolo.
2. Pasos de montaje y preparación de la sala
- Encienda la estación de anestesia, ajuste la estera calefactora a 37,5 °C y cúbrala con un paño no estéril.
- Esterilizar el instrumental quirúrgico necesario para el protocolo: pinzas atraumáticas DeBakey (1), tijeras finas y afiladas o bisturí (1), pinzas de patrón estándar (2), portaagujas (1), tijeras de microdisección Vannas (1), pinza (1).
- Prepare catéteres para la vena yugular y la arteria femoral.
- Para el catéter de la vena yugular, monte el tubo de polietileno (PE50) en una aguja de 23 G con la punta cortada en el extremo.
- Para el catéter de la arteria femoral, prepare el descrito en el paso 2.3.1 y conecte un tubo de PE10 al extremo del tubo de PE50.
- Prepare el transductor de presión y los catéteres para la arteria femoral y la vena yugular llenándolos con solución de Ringer lactato heparinizada a 100 UI/mL. Colocar una jeringa de 2 mL que contenga solución de Ringer lactato heparinizada a 100 UI/mL en el extremo de los catéteres y el transductor de presión. Tenga cuidado de no formar burbujas, ya que estas causan defectos en la señal.
- Encienda el software asociado con el transductor de presión y galícelo de acuerdo con las instrucciones del proveedor.
3. Preparar a la rata para la cirugía
- Anestesiar a la rata con una caja de inducción (parámetros: sevoflurano 8%, caudal de aire: 1 L/min). Después de comprobar la profundidad de la anestesia mediante el reflejo del pedal, mantener la anestesia al 4% de sevoflurano con un caudal de aire de 0,6 L/min. Se evitó el uso de analgésicos en el preoperatorio debido a los efectos hemodinámicos de estas moléculas.
NOTA: A partir de este paso, la profundidad de la anestesia se evalúa cada 20 min a través del reflejo pedal. - Pesa a la rata, colócala en la posición de decúbito dorsal sobre una estera térmica y depílala en las regiones inguinal y del cuello.
- Desinfecte las áreas depiladas con soluciones alternas de povidona yodada al 10% y al 4% (3 veces cada una) utilizando gasas no estériles.
- Aplique una gota de ungüento oftálmico en los ojos del animal para evitar que se seque.
- Coloque a la rata sobre una estera térmica sobre la mesa quirúrgica (decúbito dorsal). Coloque la sonda rectal lubricada para controlar la temperatura de la rata. Mantener la anestesia con sevoflurano al 4%, con un caudal de aire de 0,6 L/min.
- Cambie los guantes por unos estériles, coloque el paño estéril sobre la rata y córtelo en las regiones inguinal y del cuello.
4. Canulación de la vena yugular
- Localiza la región yugular en la región inferior derecha del cuello, por encima de la clavícula, por pulsación visible. Utilizando las pinzas atraumáticas DeBakey, agarre suavemente la piel y luego haga una incisión precisa con tijeras finas y afiladas o un bisturí.
- Aplicar una gota de anestésico local (lidocaína al 2%) en la zona incisa. Corta suavemente el tejido con pinzas de patrón estándar.
- Localice la vena yugular y libérela suavemente de su compartimento muscular con pinzas de patrón estándar. Coloque un hilo de sutura de seda 4/0 y lige firmemente el lado distal (hacia la cabeza). Utilice la sutura con los portaagujas para tensar la vena yugular.
- Coloque una sutura 4/0 en el lado proximal (hacia el corazón) y prepare un nudo de cirujano sin apretarlo. Realice una pequeña incisión en la vena yugular con las tijeras de microdisección Vannas.
- Después de sujetar cuidadosamente la pared de la vena con pinzas pequeñas, inserte el catéter PE50 en la vena yugular con la mano o con una pinza de patrón estándar. En esta etapa, use una gasa estéril para limpiar las gotas de sangre que puedan filtrarse de la vena.
- Avance ligeramente el catéter (0,5 cm) y verifique su correcta colocación en la vena extrayendo una pequeña cantidad de sangre y luego volviéndola a inyectar (la sangre en la cánula indica que está en la vena). Apriete el nudo previamente preparado para asegurar el catéter.
- Deje el catéter en su lugar, conectado a una jeringa precargada con solución de Ringer lactada, y cubra el área incisa con una gasa estéril humedecida.
5. Canulación de la arteria femoral
- Utilice las pinzas atraumáticas DeBakey para agarrar la piel del triángulo de Scarpa de la pierna izquierda y hacer una incisión con unas tijeras finas y afiladas o un bisturí. Aplicar una gota de anestésico local (lidocaína al 2%) en la zona incisa. Dilacere suavemente el tejido con pinzas de patrón estándar.
- Localiza la tríada femoral (arteria, vena y nervio). Pase una pinza por debajo de la tríada y, utilizando la segunda pinza de patrón estándar, separe muy suavemente la arteria del nervio y la vena femoral.
NOTA: La arteria es más pequeña, rosada y pulsante. Este es un paso crítico; La vena y la arteria son frágiles y pueden romperse fácilmente. - Colocar una sutura 4/0 y ligar la arteria femoral distalmente (lado de la pierna). Tome la sutura con los portaagujas para poner en tensión la arteria femoral. Colocar una sutura 4/0 en el lado proximal (lado del corazón) y preparar un nudo sin cerrarlo. Pinza de la arteria (coloque la pinza aguas arriba de la sutura del lado proximal).
- Incidir la arteria femoral transversalmente con las tijeras de microdisección Vannas (un pequeño volumen de sangre debe fluir de la arteria). Con pinzas de patrón estándar, agarre suavemente la pared de la arteria y canula la arteria femoral con el catéter (PE10 finalizado), sosteniéndola con fórceps.
- Desenganche suavemente para verificar si hay fugas y luego verifique la señal de presión (valida que el catéter está en la arteria femoral) y verifique que la sangre no fluya de regreso al catéter (signo de fuga de las válvulas/transductor de presión).
- Si la señal es buena (valores esperados: presión arterial sistólica: 120 mmHg, presión arterial diastólica: 80 mmHg) y no hay signos de fuga, avance ligeramente el catéter (0,5 cm) y apriete el nudo del cirujano previamente preparado.
- Heparinizar al animal a 100 UI/kg y aplicar una gasa estéril humedecida sobre la zona incisa. Después de la cirugía, mantener la anestesia con sevoflurano al 3% a un caudal de aire de 0,6 L/min.
6. Protocolo de shock hemorrágico (Figura 1)
- Fase 1: Estabilización (5 min).
- Después de la heparinización, espere 10 minutos para que los valores de presión se estabilicen. Realice un registro de 5 minutos para los valores hemodinámicos basales.
- Fase 2: Exanguinación (5 min):
NOTA: Esta fase corresponde a la fase de volumen fijo del modelo.- Extraiga 5 mL de sangre de la arteria femoral durante 5 min (500 μL/30 s) con una jeringa de 1 mL (valores esperados: presión arterial sistólica: 45 mmHg, presión arterial diastólica: 30 mmHg).
- Prepare una mezcla de 50% de solución de Ringer lactato con 50% de sangre recolectada a temperatura ambiente. Coloque la mezcla en una jeringa de 2 ml y colóquela en el extremo de la cánula de la vena yugular.
- Fase 3: Choque hemorrágico (75 min)
NOTA: Esta fase es la fase de presión fija del modelo.- Mantener la presión arterial media en un promedio de 35 mmHg. Cuando la presión arterial media es superior o igual a 38 mmHg, extraer 200 μL de sangre a través de la arteria femoral (media en n = 12 ratas: 10,2 mL).
- Si la presión arterial media cae por debajo de 32 mmHg, inyecte 200 μL de una mezcla de solución de Ringer 50% en sangre y 50% lactato a través de la vena yugular (media en n = 12 ratas: 0,90 mL).
- Medir el lactato en sangre periférica en una gota de sangre desde el extremo de la cola con la punta de una aguja (26 G) después de la preparación estéril de la cola con una gasa al final de la fase de choque hemorrágico.
- Fase 4: Reanimación con líquidos intravenosos (20 min)
- Reanimar con una solución de Ringer lactada a temperatura ambiente (RT) a 10 mL/kg durante 20 min (caudal de 10,5 mL/h para una rata de 350 g) con una jeringa de 20 mL a través del catéter yugular con una bomba de jeringa.
7. Fin de la cirugía y recuperación y seguimiento postquirúrgico
- Pinzar la vena yugular y la arteria femoral y retirar el catéter. Buques licuados. Verifique cuidadosamente que no haya fugas de sangre.
- Agregue una gota de anestésico local en las áreas incisas. Suturar las zonas incisas con puntos subcutáneos y cutáneos mediante sutura estéril 5-0. Desinfectar con una solución de povidona yodada al 10%.
- Inyecte buprenorfina por vía subcutánea (0,05 mg/kg, 0,3 mL/kg) con una jeringa de 1 ml con aguja de 26 g.
- Espere a que la rata se destete de la anestesia mientras controla la temperatura. Cuando muestre signos de despertar (movimiento de vibrisas, movimientos de las patas), retire la sonda rectal y coloque a la rata en su jaula sobre una estera térmica. 10 minutos después, devuelva a la rata a su habitación de alojamiento.
- Administrar buprenorfina por vía subcutánea (0,05 mg/kg, 0,3 mL/kg) cada 8 h.
- Evalúe la frecuencia respiratoria, el comportamiento, la temperatura y el lactato en sangre 16 h después de la inducción del shock hemorrágico, como se describe en el paso 6.3.
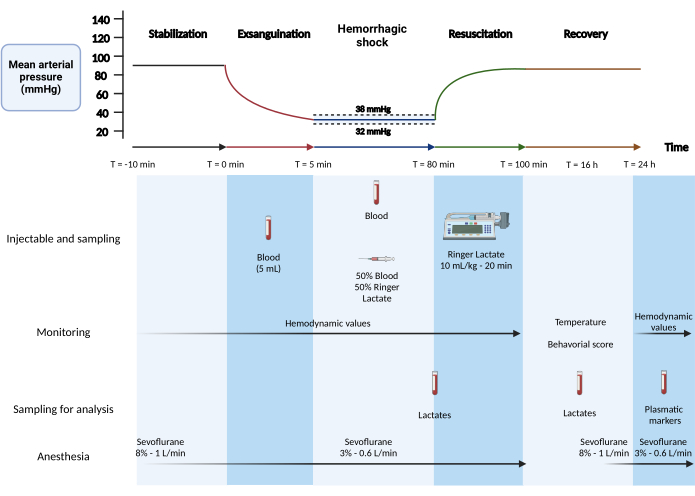
Figura 1: Modelo de shock hemorrágico mixto en rata. Creado con BioRender.com Haga clic aquí para ver una versión más grande de esta figura.
8. 24 h después de la inducción del shock hemorrágico
- Anestesiar al animal como se describe en el paso 3.1. Coloque al animal en la mesa quirúrgica e inserte la sonda rectal como se describe en el paso 3.5. Prepare el catéter para la canulación de la arteria carótida como se describe para la vena yugular en los pasos 2.3 y 2.4.
- Use pinzas atraumáticas DeBakey para agarrar la piel y hacer una incisión en el centro del cuello con tijeras finas y afiladas o un bisturí. Aplicar una gota de anestésico local (lidocaína 2%).
- Dilacere suavemente el tejido con pinzas de patrón estándar. Separe las glándulas salivales, luego abra el músculo traqueal para revelar los anillos traqueales.
- Tome la arteria carótida izquierda y sepárela del nervio con pinzas de patrón estándar (es muy probable que la respiración del animal se acelere). Ligar la arteria carótida distalmente (lado de la cabeza) con hilo de seda 4/0.
- Coloque un hilo de sutura en el lado proximal (lado del corazón) y prepare un nudo de cirujano sin cerrarlo. Pinza de la arteria (coloque la pinza aguas arriba de la sutura del lado proximal).
- Incidir la arteria carótida con las tijeras de microdisección Vannas (un pequeño volumen de sangre debe fluir de la arteria). Con pinzas de patrón estándar, agarre suavemente la pared de la arteria para agrandar la abertura y canular la arteria carótida con el catéter provisto, sosteniéndola con fórceps.
- Suelte la abrazadera y verifique la señal de presión para confirmar la colocación del catéter, y verifique que la sangre no regrese al catéter (un signo de fuga de las válvulas/transductor de presión).
- Si la señal es buena y no hay fugas, avance ligeramente el catéter (0,5 cm) y apriete y asegure el nudo del cirujano previamente preparado.
- Heparinizar al animal a 100 UI/kg y aplicar una compresa estéril humedecida sobre la incisión.
- Después de la cirugía, mantener la anestesia con sevoflurano al 3% a un caudal de aire de 0,6 L/min.
- Esperar 10 min para registrar los valores hemodinámicos de 24 h (valores esperados: presión arterial sistólica: 120 mmHg, presión arterial diastólica: 60 mmHg).
- Para evaluar los marcadores plasmáticos de daño orgánico, extraiga 1 ml de sangre de la arteria carótida y centrifugue a 1600 x g durante 10 minutos. Alícuota y guarde el plasma para su posterior análisis.
- Sacrificar la rata inmediatamente después de medir los valores hemodinámicos a las 24 h y recolectar sangre.
NOTA: El método de eutanasia debe adaptarse a los parámetros específicos o muestras que se recogerán posteriormente. El grupo simulado se somete únicamente a cirugía (secciones 1-5, 7 y 8) sin el procedimiento de shock hemorrágico (sección 6). Los animales fueron asignados aleatoriamente por el experimentador entre los grupos de choque simulado y hemorrágico. Solo el experimentador era consciente de la asignación de grupos en las diferentes etapas del experimento.
Resultados
Siguiendo el protocolo descrito anteriormente, evaluamos varios parámetros hemodinámicos a las 24 horas de la inducción del shock hemorrágico. La presión arterial media basal (antes del inicio del protocolo de shock hemorrágico) es similar entre los grupos de shock simulado y hemorrágico (Figura 2A). Como era de esperar, la presión arterial media disminuye significativamente con el protocolo de shock hemorrágico, lo que puede explicarse por la caída de la presión arterial diastólica (Presión arterial media: Sham: 92 mmHg ± 3 mmHg; HS: 82 mmHg ± 2 mmHg; Presión arterial diastólica: 73 mmHg ± 3 mmHg; HS: 61 mmHg ± 2 mmHg) (Figura 2B, C). El shock hemorrágico no afecta la presión arterial sistólica, la presión del pulso y la frecuencia cardíaca (Figura 2D-F). El índice de choque (relación frecuencia cardíaca/presión arterial sistólica) y el índice de choque modificado (MSI) (relación frecuencia cardíaca/presión arterial media) son dos predictores de mortalidad en pacientes graves14,15. Cuanto más altos sean los valores, mayor será el riesgo de mortalidad. En este modelo, el índice de choque no se modifica entre los dos grupos, mientras que el índice de choque modificado tiende a aumentar en el choque hemorrágico (MSI: Sham: 4,24 ± 0,11; HS: 4,70 ± 0,15) (Figura 2G,H).
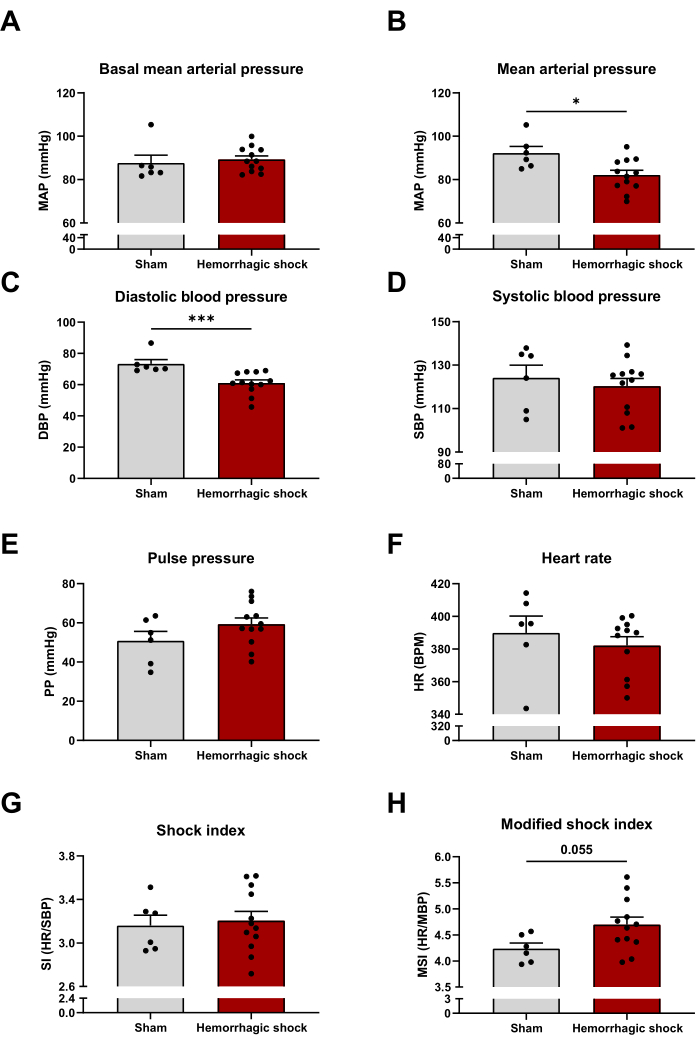
Figura 2: Impacto del shock hemorrágico en los parámetros hemodinámicos. (A) Presión arterial media basal, (B) presión arterial media, (C) presión arterial diastólica, (D) presión arterial sistólica, (E) presión de pulso, (F) frecuencia cardíaca, (G) índice de choque y (H) índice de choque modificado entre animales Sham y de choque hemorrágicos. Los resultados se representan como media ± SEM. La significación estadística se evaluó mediante la prueba t no pareada. *: p < 0,05; : p < 0,001. n = 6-12. Haga clic aquí para ver una versión más grande de esta figura.
El deterioro metabólico global durante el shock hemorrágico puede evaluarse mediante lactatemia. Como era de esperar, la lactatemia aumentó tras el protocolo de shock hemorrágico y 16 h después (Fin del protocolo: Simulación: 1,13 mmol/L ± 0,14 mmol/L; HS: 5,98 mmol/L ± 0,39 mmol/L; H+16: Simulación: 1,95 mmol/L ± 0,23 mmol/L; HS: 2,95 mmol/L ± 0,19 mmol/L) (Figura 3A,B). La temperatura y la frecuencia respiratoria son dos componentes del Síndrome de Respuesta Inflamatoria Sistémica (SIRS), una respuesta proinflamatoria característica del estado de shock. Ni la temperatura ni la frecuencia respiratoria se modifican entre los dos grupos 16 h después de la inducción del shock hemorrágico (Figura 3C,D). Se evaluó el impacto del shock hemorrágico en algunos parámetros de comportamiento como postura, actividad, etc. (Ficha complementaria 1). La puntuación conductual se incrementa en el grupo de shock hemorrágico 16 h después del protocolo (Sham: 0,33 ± 0,21; SA: 2,27 ± 0,69) (Figura 3E).
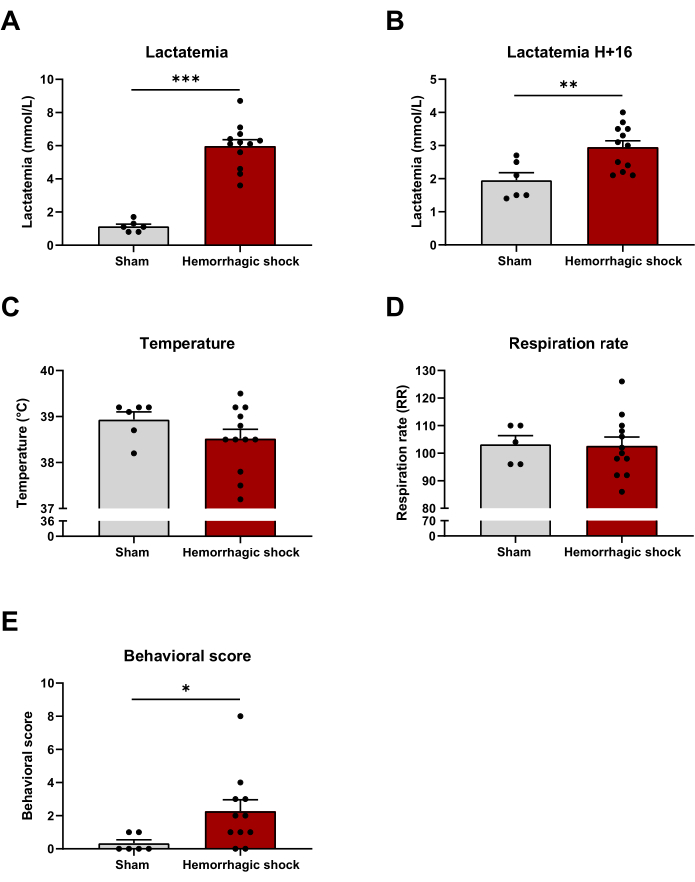
Figura 3: Impacto del shock hemorrágico en la lactatemia, la temperatura, la tasa respiratoria y la puntuación conductual. (A) Lactatemia al final del protocolo de shock hemorrágico, (B) lactatemia, (C) temperatura, (D) frecuencia respiratoria y (E) puntuación conductual 16 h después de la inducción del shock hemorrágico entre los animales Sham y los animales de choque hemorrágico. Los resultados se representan como media ± SEM. La significación estadística se evaluó mediante la prueba t no pareada. *: p < 0,05; **: p < 0,01; : p < 0,001. n = 6-12. Haga clic aquí para ver una versión más grande de esta figura.
El shock hemorrágico se asocia a una disfunción orgánica. Con el fin de evaluar si el modelo podía ser clínicamente relevante, evaluamos los marcadores plasmáticos de lesión orgánica 24 h después del protocolo. La creatininemia (Sham: 19,13 μmol/L ± 0,33 μmol/L; HS: 28,88 μmol/L ± 2,69 μmol/L), la troponina T cardíaca (Sham: 9,38 ng/L ± 1,87 ng/L; HS: 35,62 ng/L ± 2,28 ng/L), y la aspartato y la alanina aminotransferasa (ASAT: Sham: 221 UI/L ± 48 UI/L; SA: 963 UI/L ± 144 UI/L; ALAT: simulado: 36 UI/L ± 4 UI/L; HS: 323 UI/L ± 13 UI/L) que reflejan daños en el riñón, el corazón y el hígado respectivamente se incrementan significativamente con el shock hemorrágico (Figura 4).
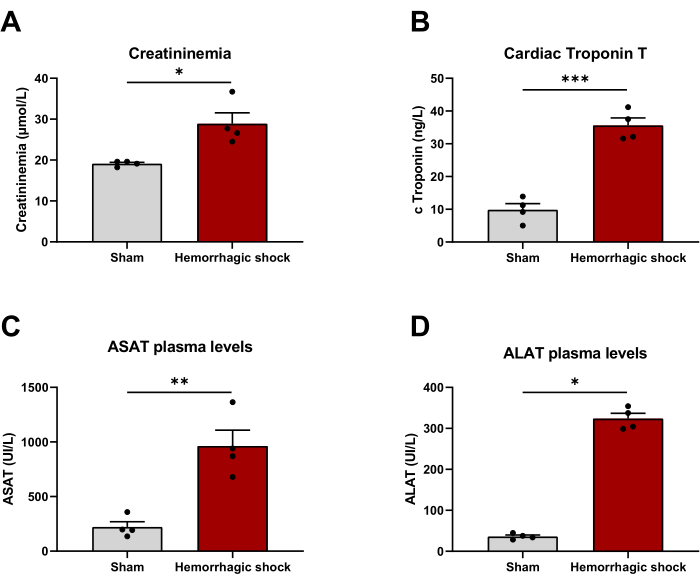
Figura 4: El modelo de shock hemorrágico se asocia a disfunción orgánica. (A) Niveles de creatininemia, (B) troponina T cardíaca, (C) aspartato aminotransferasa y (D) alanina aminotransferasa 24 h después de la inducción del shock hemorrágico entre animales Sham y de choque hemorrágico. Los resultados se representan como media ± SEM. La significación estadística se evaluó mediante la prueba t no pareada. *: p < 0,05; **: p < 0,01; : p < 0,001. n = 4 Haga clic aquí para ver una versión más grande de esta figura.
Archivo complementario 1: Detalles de la puntuación conductual Haga clic aquí para descargar este archivo.
Discusión
En este trabajo describimos por primera vez un modelo representativo de choque hemorrágico en ratas basado en una mezcla entre los modelos de presión fija y volumen fijo. Demostramos que 24 h después de la inducción del choque, nuestro modelo se asocia a una alteración de los parámetros hemodinámicos y del metabolismo.
Debido a su compleja fisiopatología, el estudio del shock hemorrágico requiere la utilización de modelos animales integrados. De hecho, los enfoques in vitro no pueden imitar todas las vías implicadas en esta enfermedad. El despertar de los animales después del protocolo de shock hemorrágico es un paso que asegura una mejor replicación de la situación clínica. Debido a la dificultad que implica despertar a los animales, muy pocos estudios han incluido esta etapa. Los raros estudios que despiertan a los animales los sacrifican en tiempos cortos (2 h o 6 h), lo que no refleja completamente lo que está sucediendo para los pacientes 16,18,23,24. A pesar del desarrollo de modelos de choque hemorrágico, solo unos pocos estudios han evaluado los parámetros (inflamación, apoptosis, disfunción orgánica) 24 h después de la inducción del choque, lo que pone de manifiesto la dificultad de este tipo de protocolo 25,26,27. El desarrollo de modelos informáticos y matemáticos ha revolucionado la investigación. Se han desarrollado numerosos modelos matemáticos de shock hemorrágico, pero la mayoría de estos modelos no tienen en cuenta la gama completa de intercambios de líquidos corporales durante el shock hemorrágico y requieren mejoras antes de su posible aplicabilidad clínica28. Hasta la fecha, uno de los principales retos es el desarrollo de un modelo animal que imite lo más posible la patología en humanos.
En la literatura se describen un gran número de modelos de shock hemorrágico que difieren en los abordajes vasculares, los volúmenes de sangre extraídos o la presión dirigida13. De manera más general, los modelos de shock hemorrágico se pueden clasificar en 3 grupos: hemorragia de volumen fijo, hemorragia de presión fija y hemorragia no controlada. La estandarización y la reproducibilidad con la hemorragia de volumen fijo son difíciles y se explican por la relación volumen sanguíneo/peso corporal, que disminuye linealmente con el peso de la rata. La hemorragia por presión fija es ampliamente utilizada, lo que explica que los ajustes (presión dirigida, duración del choque) sean muy variables de un estudio a otro, lo que dificulta la transposición de los resultados de un modelo a otro. También es importante señalar que el deterioro hemodinámico, que juega un papel fundamental en la fisiopatología del shock hemorrágico, no se evalúa sistemáticamente, lo que podría aumentar la discrepancia en los resultados entre los estudios. Por último, el modelo de hemorragia incontrolada, aunque clínicamente relevante, plantea cuestiones de reproducibilidad y ética. Con el fin de conciliar la relevancia clínica, la estandarización y la reproducibilidad tanto como sea posible, hemos desarrollado un modelo mixto con fases de volumen fijo y presión fija.
En el modelo aquí descrito, la temperatura y la frecuencia respiratoria no se modifican 24 horas después de la cirugía. Esto puede explicarse por el hecho de que la cirugía se realiza en condiciones estériles, lo que limita la respuesta proinflamatoria. El shock hemorrágico se define como una insuficiencia circulatoria aguda debido a la pérdida de sangre asociada a una caída de la presión arterial. Al igual que en los humanos, este modelo de shock hemorrágico provoca una disminución de la presión arterial media, en particular debido a una disminución de la presión arterial diastólica. Curiosamente, y como se ha descrito anteriormente, la frecuencia cardíaca se mantiene inalterada después de la fase de reanimación en este modelo de shock hemorrágico 29,30,31. La caída de la presión arterial media se asocia probablemente a una reducción de la perfusión orgánica, lo que conduce a una disfunción multivisceral, que puede ilustrarse con el aumento de varios marcadores plasmáticos en nuestro modelo (creatininemia, troponina T cardíaca, ASAT y ALAT). La interrupción en el suministro de oxígeno conduce al metabolismo anaeróbico, lo que provoca un aumento de la lactatemia32. Como se ha descrito anteriormente, este modelo de shock hemorrágico conduce a un aumento de los niveles de lactato en sangre30. Este aumento podría estar asociado a la isquemia causada a nivel de la arteria femoral. Sin embargo, teniendo en cuenta que los animales del grupo simulado tienen lactatemia fisiológica y se sometieron al mismo procedimiento quirúrgico que el grupo de shock hemorrágico, parecería que este aumento está relacionado con el protocolo de shock hemorrágico. En conjunto, todos estos datos confirman que el protocolo descrito en este estudio permite desarrollar un nuevo modelo relevante de shock hemorrágico en rata.
La limitación de este modelo es el uso de la heparina, que es esencial para reducir la coagulación natural de la sangre cuando entra en contacto con materiales plásticos como las cánulas. Sin embargo, el uso de heparina puede impactar en la coagulopatía asociada al shock hemorrágico traumático33. Este estudio involucra animales machos sanos de 11 a 13 semanas de edad. Teniendo en cuenta que el sexo, la edad y las comorbilidades (hipertensión, diabetes, etc.) pueden impactar en los resultados, sería relevante evaluar su impacto en nuestro modelo. En el protocolo, la etapa de reanimación se realiza a través de una inyección de Ringer Lactato, un cristaloide que podría promover la coagulopatía y el edema tisular34. Aunque el uso de hemoderivados es óptimo, estos son escasos y perecederos, y podría ser difícil tener un stock suficiente de sangre de rata para todo el protocolo. Los modelos de choque hemorrágico de reanimación basados en productos sanguíneos y cristaloides/coloides son dos enfoques complementarios.
Las fortalezas de este modelo son: 1) su alta reproducibilidad (ilustrada por la baja variabilidad en los resultados), 2) su facilidad de aplicación (la mayoría de los instrumentos son clásicos y se conocen abordajes vasculares) y 3) su relevancia clínica, en particular debido al despertar animal y la disfunción multivisceral. Sobre la base de la puntuación de comportamiento descrita en el Archivo Complementario 1, se han establecido puntos límite. El sacrificio se discutirá si se alcanza una puntuación superior a 9, de acuerdo con la tabla adjunta. Si se alcanza una puntuación de 11, el animal será sacrificado sistemáticamente. En este estudio, ninguno de los animales alcanzó una puntuación superior a 8 y, por lo tanto, ninguno fue excluido del estudio. Esto puede explicar por qué el modelo aquí descrito se asocia a una tasa de mortalidad 3 veces inferior a la del otro estudio de 24 h (16% vs. 47%)25.
El paso crítico del modelo es la fase de choque hemorrágico. Es importante respetar el rango de presión de 32-38 mmHg. De hecho, observamos que mantener la presión arterial media por debajo de 32 mmHg resultaba en una caída rápida y brusca de la presión. Por el contrario, mantener una presión por encima de 38 mmHg no proporciona un modelo lo suficientemente cercano a la realidad clínica. Estas observaciones concuerdan con el intervalo de presión arterial media objetivo en otros modelos13.
En conclusión, demostramos que el modelo de shock hemorrágico en rata detallado en este estudio es clínicamente relevante y podría ser útil tanto en la comprensión de los mecanismos fisiopatológicos mediante la identificación de nuevos actores/vías biológicas como en la identificación de nuevas estrategias terapéuticas mediante el ensayo de diferentes moléculas candidatas.
Divulgaciones
Los autores declaran que no tienen intereses financieros o relaciones personales contrapuestos conocidos que puedan haber influido en el trabajo reportado en este artículo. Los datos que respaldan los hallazgos de este estudio están disponibles a través de los autores correspondientes previa solicitud razonable.
Agradecimientos
Este trabajo contó con el apoyo de la "Société Française d'Anesthésie et de Réanimation" (París, Francia), la "Fondation d'entreprises Genavie" (Nantes, Francia), la "Fédération française de cardiologie" (Francia), la "Agence nationale de la recherche" (20-ASTC-0032-01-hErOiSmE) (París, Francia) y "Direction Générale de l'Armement" (París, Francia). Thomas Dupas recibió el apoyo de becas de la Direction Générale de l'Armement (DGA), Francia y la Région des Pays de la Loire durante su doctorado. Antoine Persello recibió el apoyo de becas de InFlectis BioScience, Francia, durante su doctorado. Agradecemos a la "Agence Nationale de la Recherche" (París, Francia), a la "Direction Générale de l'Armement" (París, Francia) y a la asociación "Sauve ton coeur" (Francia) por apoyar este trabajo. Agradecemos a la instalación central de UTE IRS-UN (SFR Bonamy, Nantes Université, Nantes, Francia) y a la instalación central de IBISA Therassay (Nantes, Francia) por su asistencia y apoyo técnico.
Materiales
| Name | Company | Catalog Number | Comments |
| 1 mL syringe | TERUMO | MDSS01SE | |
| 2.5 mL syringe | TERUMO | SS*02SE1 | |
| 20 mL syringe | TERUMO | MDSS20ESE | |
| Anesthesia induction chamber | TEMSEGA | HUBBIV4 | |
| BD Microlance 3 23 G needle | Becton Dickinson | 300800 | |
| BD Microlance 3 26 G needle | Becton Dickinson | 304300 | |
| Blood pressure transducer | emka TECHNOLOGIES | BP_T | |
| Buprecare | Axience | N/A | 1 mL vial, buprenorphine 0.3 mg/mL |
| DE BAKEY, Atraumatic Vascular Forceps | ALLGAIER instrumente medical | 09-543-150 | |
| Dermal Betadine 10% | Mylan | N/A | 125 mL bottle |
| Fine Forceps - Curved / Serrated | Fine Science Tools | 11065-07 | |
| GraphPad Prism 8 | GraphPad by Dotmatics | - | |
| Heating mats | TEMSEGA | OPT/THERM_MATELASSTEREORATS | |
| Heparin sodium | PANPHARMA | N/A | 5 mL bottle, 5,000 UI/mL |
| IOX2 software | emka TECHNOLOGIES | IOX_BASE_4c + IOX_FULLCARDIO_4a | |
| Iris Scissors - ToughCut | Fine Science Tools | 14058-11 | |
| Lidocaine | Fresenius | N/A | 10 mL bootle, 8.11 mg, lidocaine hydrochloride |
| MiniHub-V3.2 | TEMSEGA | PF006 | |
| Moria 201/A Vessel Clamp - Straight | Fine Science Tools | 18320-11 | |
| Non sterile compresses | Raffin | 70189 | |
| Non sterile drape | Dutscher | 30786 | |
| Olsen-Hegar Needle Holder with Scissors | Fine Science Tools | 12002-12 | |
| Polyethylene tubing PE10 | PHYMEP | BTPE-10 | |
| Polyethylene tubing PE50 | PHYMEP | BTPE-50 | |
| Rats | Charles Rivers | - | Male WISTAR HAN (10 weeks) |
| Rectal probe | TEMSEGA | SONDE_TEMP_RATS | |
| Ringer Lactates | Fresenius Kabi | 964175 | |
| Scrub Betadine 4% | Mylan | N/A | 125 mL bottle |
| Sevoflurane | Abbott | N/A | 250 mL bottle, gas 100% |
| Sevoflurane Vaporizer | TEMSEGA | SEVOTEC3NSELEC | |
| StatStrip lactate test strips | Nova Biomedical | 47486 | |
| StatStrip Xpress lactate Meter | Nova Biomedical | 47486 | |
| Sterile compresses | Laboratoire SYLAMED | 211S05-50 | |
| Sterile drape | Mölnlycke | 800330 | |
| Steriles gloves | MEDLINE | MSG7275 | |
| Suture | Optilene | 3097141 | |
| Suture for vessels | SMI | 8150046 | |
| Syringe pump | Vial médical | 16010 | |
| usbAMP | emka TECHNOLOGIES | - | |
| Vannas Spring Scissors | Fine Science Tools | 15000-00 | |
| Vaseline | Cooper | N/A | 10 mL vial |
| Vitamin A Dulcis (ALLERGAN) | Allergan | N/A | 10 g tube, Retinol |
Referencias
- Cannon, J. W. Hemorrhagic Shock. New Eng J Med. 378 (4), 370-379 (2018).
- Fox, E. E., Holcomb, J. B., Wade, C. E., Bulger, E. M., Tilley, B. C. Earlier endpoints are required for hemorrhagic shock trials among severely injured patients. Shock. 47 (5), 567-573 (2017).
- Frink, M., Andruszkow, H., Zeckey, C., Krettek, C., Hildebrand, F. Experimental trauma models: an update. J Biomed Biotechnol. 2011, 797383(2011).
- Hauser, C. J. Preclinical models of traumatic, hemorrhagic shock. Shock. 24, Suppl 1 24-32 (2005).
- Kemming, G., et al. Can we continue research in splenectomized dogs? Mycoplasma haemocanis: Old problem - new insight. Eur Sur Res. 36 (4), 198-205 (2004).
- Carroll, R. G., Iamsa, S. G., Pryor, W. H., Allison, E. J. Single hemorrhage: A clinically relevant canine model of hemorrhagic shock. Resuscitation. 16 (2), 119-126 (1988).
- Cheung, A. T., Duong, P. L., Driessen, B., Chen, P. C., Jahr, J. S., Gunther, R. A. Systemic function, oxygenation and microvascular correlation during treatment of hemorrhagic shock with blood substitutes. Clin Hemorheol Microcirc. 34 (1-2), 325-334 (2006).
- Hannon, J. P. Hemorrhage and hemorrhagic shock in swine: A review. , Available from: https://apps.dtic.mil/sti/citations/ADA221297 (1990).
- Lomas-Niera, J. L., Perl, M., Chung, C. -S., Ayala, A. Shock and hemorrhage: an overview of animal models. Shock. 24, Suppl 1 33-39 (2005).
- Redl, H., Bahrami, S. Large animal models: baboons for trauma, shock, and sepsis studies. Shock. 24, Suppl 1 88-93 (2005).
- Marques-Bonet, T., Cheng, Z., She, X., Eichler, E. E., Navarro, A. The genomic distribution of intraspecific and interspecific sequence divergence of human segmental duplications relative to human/chimpanzee chromosomal rearrangements. BMC Genom. 9, 384(2008).
- Schlag, G., Redl, H. R., Till, G. O., Davies, J., Martin, U., Dumont, L. Anti-L-selectin antibody treatment of hemorrhagic-traumatic shock in baboons. Crit Care Med. 27 (9), 1900(1999).
- Fülöp, A., Turóczi, Z., Garbaisz, D., Harsányi, L., Szijártó, A. Experimental models of hemorrhagic shock: A review. Eur Surg Res. 50 (2), 57-70 (2013).
- Zingarelli, B., Ischiropoulos, H., Salzman, A. L., Szabó, C. Amelioration by mercaptoethylguanidine of the vascular and energetic failure in haemorrhagic shock in the anesthetised rat. Eur J Pharmacol. 338 (1), 55-65 (1997).
- Gonzalez, R. J., Moore, E. E., Ciesla, D. J., Nieto, J. R., Johnson, J. L., Silliman, C. C. Post-hemorrhagic shock mesenteric lymph activates human pulmonary microvascular endothelium for in vitro neutrophil-mediated injury: the role of intercellular adhesion molecule-1. J Trauma. 54 (2), 219-223 (2003).
- Hoppen, R. A., Corso, C. O., Grezzana, T. J. M., Severino, A., Dal-Pizzol, F., Ritter, C. Hypertonic saline and hemorrhagic shock: hepatocellular function and integrity after six hours of treatment. Acta Cir Bras. 20 (6), 414-417 (2005).
- Rupani, B., et al. Relationship between disruption of the unstirred mucus layer and intestinal restitution in loss of gut barrier function after trauma hemorrhagic shock. Surgery. 141 (4), 481-489 (2007).
- Cai, B., Dong, W., Sharpe, S., Deitch, E. A., Ulloa, L. Survival and inflammatory responses in experimental models of hemorrhage. J Surg Res. 169 (2), 257-266 (2011).
- Esiobu, P., Childs, E. W. A rat model of hemorrhagic shock for studying vascular hyperpermeability. Methods Mol Biol. 1717, 53-60 (2018).
- Sordi, R., Chiazza, F., Patel, N. S. A., Doyle, R. A., Collino, M., Thiemermann, C. Preconditioning' with low dose lipopolysaccharide aggravates the organ injury / dysfunction caused by hemorrhagic shock in rats. PLoS One. 10 (4), 0122096(2015).
- Liu, Y., et al. Modified shock index and mortality rate of emergency patients. World J Emerg Med. 3 (2), 114-117 (2012).
- Sahu, N., et al. Shock index as a marker for mortality rates in those admitted to the medical intensive care unit from the emergency department. Cureus. 12 (4), e7903(2020).
- Zou, L., et al. Glucosamine improves cardiac function following trauma-hemorrhage by increased protein O-GlcNAcylation and attenuation of NF-κB signaling. Am J Physiol Heart Circ Phy. 296 (2), H515-H523 (2009).
- Nöt, L. G., Marchase, R. B., Fülöp, N., Brocks, C. A., Chatham, J. C. Glucosamine administration improves survival rate after severe hemorrhagic shock combined with trauma in rats. Shock. 28 (3), 345(2007).
- Nöt, L. G., Brocks, C. A., Vámhidy, L., Marchase, R. B., Chatham, J. C. Increased O-linked β-N-acetylglucosamine levels on proteins improves survival, reduces inflammation and organ damage 24 hours after trauma-hemorrhage in rats. Crit Care Med. 38 (2), 562-571 (2010).
- Patel, N. M., et al. Inhibition of macrophage migration inhibitory factor activity attenuates haemorrhagic shock-induced multiple organ dysfunction in rats. Front Immunol. 13, 886421(2022).
- Patel, N. M., et al. Inhibition of Bruton's tyrosine kinase activity attenuates hemorrhagic shock-induced multiple organ dysfunction in rats. Ann Surg. 277 (3), e624-e633 (2023).
- Curcio, L., D'Orsi, L., De Gaetano, A. Seven mathematical models of hemorrhagic shock. Comput Math Methods Med. 2021, e6640638(2021).
- Rönn, T., Lendemans, S., de Groot, H., Petrat, F. A new model of severe hemorrhagic shock in rats. Comp Med. 61 (5), 419-426 (2011).
- Hussmann, B., Lendemans, S., de Groot, H., Rohrig, R. Volume replacement with Ringer-lactate is detrimental in severe hemorrhagic shock but protective in moderate hemorrhagic shock: studies in a rat model. Crit Care. 18 (1), 5(2014).
- Mihara, R., Takasu, A., Maemura, K., Minami, T. Prolonged severe hemorrhagic shock at a mean arterial pressure of 40 mmHg does not lead to brain damage in rats. Acute Med Surg. 5 (4), 350-357 (2018).
- Vincent, J. -L., De Backer, D. Circulatory shock. N Engl J Med. 369 (18), 1726-1734 (2013).
- Halbgebauer, R., et al. Hemorrhagic shock drives glycocalyx, barrier and organ dysfunction early after polytrauma. J Crit Care. 44, 229-237 (2018).
- Chipman, A. M., Jenne, C., Wu, F., Kozar, R. A. Contemporary resuscitation of hemorrhagic shock: What will the future hold. Am J Surg. 220, 580-588 (2020).
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados