Method Article
Создание тяжелой модели сухого глаза с использованием полной Dacryoadenectomy у кроликов
В этой статье
Резюме
Новый подход представлен, чтобы вызвать хроническое сухое заболевание глаз у кроликов хирургическим путем удаления всех орбитальных лакримальных желез. Этот метод, в отличие от ранее сообщалось, производит стабильную, воспроизводимую модель aqueous недостаточно сухого глаза хорошо подходит для изучения физиологии слез и патофизиологии и глазной терапии.
Аннотация
Сухое заболевание глаз (DED) является сложным заболеванием с множественными этиологиями и переменными симптомами, имея воспаление глазной поверхности в качестве ключевого патофизиологическом шага. Несмотря на прогресс в нашем понимании DED, значительные пробелы в знаниях остаются. Достижения ограничены отчасти из-за отсутствия информативных моделей животных. Авторы недавно сообщили о методе DED индуцированных путем введения всех орбитальных лакримальной железы (LG) тканей с лектин конкановалин А. Здесь мы сообщаем о новой модели aqueous-deficient DED на основе хирургической резекции всех орбитальных тканей LG (dacryoadedenectomy). Оба метода используют кроликов из-за их сходства с человеческими глазами с точки зрения размера и структуры глазной поверхности. Через неделю после удаления nictitating мембраны, орбитальный начальник LG был хирургически удалены под наркозом, а затем удаление palpebral начальника LG, и, наконец, удаление нижней LG. Dacryoadenectomy индуцированной тяжелой DED, свидетельствует заметное сокращение слезного разрыва времени испытания и слезного теста Ширмера, а также значительно увеличилось слезоточивость осмолялярности и розы бенгальского окрашивания. Dacryoadedenectomy индуцированной DED длилась по крайней мере восемь недель. Осложнений не было, и животные хорошо переносили процедуру. Техника может быть освоена относительно легко теми, с адекватным хирургическим опытом и признательность соответствующих анатомии кролика. Так как эта модель резюмирует особенности человека aqueous-дефицит DED, он подходит для исследований глазной поверхности гомеостаза, DED, и кандидат терапии.
Введение
Слезы необходимы для защиты глазной поверхности и для поддержания оптических свойств роговицы. Они состоят из трех слоев: внутреннее покрытие из муцина, средний ваквковой компонент и липидная накладка1. Слой муцина производится преимущественно в клетках конъюнктивы, аравновератовении преимущественно в лакричных железах (ЛГ), а липидный слой преимущественно в мейбомийскихжелезах 1,2. Орбитальные LGs являются основным источником для водного компонента слез и для многих белков, которые защищают поверхность от бактериальной атаки3. Заболевания глазной поверхности возникают, когда выработка сводной слезы снижается ниже критического уровня, лишая эпителиальные поверхности глаза водного компонента и важнейших компонентов слезы, включая факторы роста, лизозим и лактоферрин. В случае снижения производства слезлоцидальным изолуальными тканями конъюнктивальные и роговицы подвергаются адаптации, чтобы компенсировать измененную окружающую среду.
Понимание вклада слезного компонента, полученного из орбитальных ЛГ и компенсационных механизмов глазной поверхности, когда этого не хватает, влияет на наше понимание физиологии и патофизиологии передней части глаза и, в более широком смысле, здоровья и болезней во всем земном шаре. Экспериментальный подход к этим вопросам требует информативной модели животных. Вследствие этого несколько групп пытались разработать модели животных, в которых удаляются орбитальные ЛГ, тем самым облегчая оценку роли слез в глазном здоровье. Одна такая модель была недавно сообщила для мыши4. Кролик предлагает, однако, много явных преимуществ над моделями грызунов включая подобные анатомические и гистологические структуры LG, и возможно более важно, подобный размер и площадь поверхности тканей роговицы и конъюнктурных когда сравнено к их людским двойникам3.
Создание вавнического недостаточного сухого заболевания глаз (DED) путем хирургической резекции ткани LG у кроликов не является новым. Многочисленные доклады описывают резекции тканей LG с переменным успехом, отраженные в переменных изменениях в производстве слез, измеренных слезоточивый тест Ширмера5,6,7,8. Тщательное понимание соответствующей анатомии кролика и ясность в отношении анатомической терминологии очень полезны в воспроизведении этого метода. Ниже приводится тщательный обзор обоих вопросов.
Анатомия лакримальных желез
Кролик имеет два орбитальных LGs: больше уступает LG (ILG) и меньше превосходит LG (SLG; Рисунок 1). ILG простирается вдоль нижнего и заднего аспекта орбитального обода. За исключением переменного размера, передняя часть ILG имеет довольно однородный луковичный вид, который можно рассматривать как выступ в коже под глобусом (Рисунок 2). Из-за своего характерного внешнего вида по отношению к остальной части железы, он называется "голова" ILG. Часть головы обертывается вокруг и лежит на внешней поверхности зигоматической кости. Это служит полезным ориентиром на ультразвуковой биомикроскопии для руководства инъекций в ILG. Остальная часть головки находится более медиально9 на орбите.
Из-за характерного внешнего вида оставшейся части ILG, которая длинная и тонкая, этот сегмент называют «хвостом». Хвост проходит вдоль нижнего орбитального обода, от головы ILG до орбитального обода, где он заканчивается с переменной анатомией на нижнем и задней орбитальной оправы(рисунок 3A). Хвост лежит глубоко (медиальный) к зигоматической кости отделены от орбитального содержимого фасциальной полосой на протяжении большей части своего курса, пока он не достигнет заднего края орбиты, где он вновь простирается над внешней поверхностью зигоматической кости. ILG получает кровоснабжение от ветвей сонной артерии.
SLG имеет два компонента, аналогичных человеку. Одним из них является palpebral превосходный LG (PSLG), который находится в верхнем задней век медиальной к тарсальной пластине. Он появляется луковичный характер и имеет многочисленные отверстия пунктуата, которые стекают вавковую слезную жидкость, которая легче увидеть при покрытии 2% флуоресцеина(рисунок 3B).
Во-вторых, орбитальный превосходный LG (OSLG), проживающий в медиальном положении на превосходной орбите(рисунок 3C). Из-за его положения вблизи средней линии черепа, было невозможно успешно идентифицировать его с помощью внешних хирургических подходов с височной или нижней орбиты. В свежих образцах некропсии или хирургических случаях, эта железа может быть выпадение через задней зори, расположенной в нижней поверхности черепа, когда нежное медиальное давление применяется к миру. Пролапс этой железистой ткани может быть задокументирован ультразвуковой биомикроскопией.
PSLG и OSLG являются смежными структурами. OSLG является трубулоальвеолярной структурой, чья воздуховодческая архитектура сливается в основной выделительный проток. Этот проток проходит под надорбитальным хребтом и проходит в тканях верхней крышки, прекращающихся в PSLG. Вдоль выделительного протока, железистой ткани в соответствии с первоначальными описаниями Дэвис был определен10 (Рисунок 3D).
Примечание по терминологии
Отличные и всеобъемлющие анатомические описания используют различные термины, а также. Классическая орбитальная анатомия Дэвиса определяет только верхний и нижний LG10. Тем не менее, его описание верхней LG четко детали части более конкретно определены здесь как PSLG и OSLG, в то время как его описание нижней LG детали части, определенные здесь как голова и хвост ILG. Более поздний и тщательный анатомический атлас11 определяет эти ткани как зигоматическую железу и аксессуар LG. Термин "лакримальная железа" используется здесь, чтобы составить вышеупомянутые PSLG и OSLG. Эта терминология лучше подходит для воспроизведения этого метода без излишней путаницы.
протокол
Все исследования на животных позвоночных были завершены в соответствии со всеми соответствующими нормативными и институциональными руководящими принципами. Все исследования были одобрены Институциональным наблюдательным советом Университета Стоуни Брук и проведены в соответствии с заявлением Ассоциации исследований в области зрения и офтальмологии (ARVO) для использования животных в исследованиях офтальмологических исследований и зрения.
1. Животные и жилье
- Используйте новозеландских белых кроликов весом 2–3 кг.
- Домашние кролики индивидуально в строго контролируемой среде: температура (65 х 5 градусов по Фаренгейту), влажность (45 х 5%) и освещение (12 ч/ выключение цикла).
ПРИМЕЧАНИЕ: Из-за агрессивного поведения часто проявляются между кроликами, которые находятся в группе, держать животных в отдельных клетках, чтобы предотвратить непреднамеренные повреждения глаз. - Дайте кроликам неограниченный доступ к стандартным чау-чау кролика и воде.
- Не предоставляйте никаких других диетических обогащений, с тем чтобы предотвратить непреднамеренное добавок витамина А, которые могут повлиять на сухой глаз.
- Акклиматизировать кроликов по крайней мере за две недели до записи параметров DED.
2. Удаление nictitating мембраны
ПРИМЕЧАНИЕ: Для простоты, техника для правого глаза описана ниже. Завершите эту процедуру на левом глазу идентичен.
- Удалите nictitating мембраны на двусторонней основе в течение акклиматизационного периода (обычно в первую неделю).
- Поместите кролика в соответствующий размер удерживающей сумке.
- Администрирование подкожной инъекции ацепромазина (1 мг/кг) на плечах с помощью 1 см шприц и 26 G иглы, чтобы усыпить кролика. Конечная точка для этой мягкой седации, когда животное поддерживает расслабленное положение головы без нормального сканирования движений и его уши уже не полностью вертикально.
- Используя микропипетт, нанесите 25 л лидокаина без консервантов (1%) к глазу. Вставьте проводной крышкой speculum между веками.
- Возьмитесь за nictitating мембраны на вершине с 0,3 щипцы (или эквивалент) и потяните его над поверхностью роговицы. Введите 1% лидокаина с 1:100,000 эпинефрина в субконъюнктивальное пространство nictitating мембраны с помощью 26 G иглы. Введите около 0,3 мл, чтобы сформировать скромного размера bleb над nictitating мембраны. Объемы инъекций более 1 мл находятся в пределах безопасного диапазона доз для кроликов (2 х 4 мг/кг).
- Удалите проводной спектр. Подождите около 5 минут для лидокаина и эпинефрина, чтобы вступили в силу. В течение этого времени, выполнять ту же процедуру в глаза.
- Замените проводную крышку спектра. Схватите и утяните nictitating мембрану над поверхностью роговицы используя 0.3 щипц. Вырезать мембрану в его основании с тенотомией ножницы или эквивалент.
ПРИМЕЧАНИЕ: Кровотечение, как правило, минимальны, но держать высокотемпературный аккумулятор катери блок поблизости и использовать по мере необходимости, чтобы свести к минимуму кровотечение. Прямое давление над разрезающим основанием nictitating мембраны также может быть использовано, чтобы остановить небольшое кровотечение, если это происходит. - Снимите проводной крышкой speculum. Поместите актуальные антибиотикмази (неомицин, полимиксин, бацитрацин, и гидрокортизон) над поверхностью роговицы.
- Выполните идентичную процедуру глаза собрата, как указано в протоколе.
- Поместите животных обратно в отдельные клетки и позволяют исцелить, по крайней мере одну неделю, или до конъюнктивной поверхности зажил полностью с клинической точки зрения, прежде чем выполнять какие-либо дальнейшие анализы или вмешательства.
ПРИМЕЧАНИЕ: Полное клиническое заживление указываетна на отсутствие каких-либо отеков, инъекций или выделения из конъюнктивных поверхностей. Звери должны держать глаза открытыми нормально, без присутствия защитного птоза.
3. Измерение параметров сухого глаза и сбор проб слез
- Измерьте следующие параметры DED, как уместно к экспериментальному протоколу: осмолялярность разрыва, время разрыва разрыва, испытание разрыва Schirmer, и розное запятнать bengal. Выполните их, как ранее описано12, с командой, по крайней мере два следователя.
ПРИМЕЧАНИЕ: Команда, по крайней мере два исследователя позволяет для эффективного измерения больших групп животных (6 или более) примерно в то же время часы тем самым предотвращая возможные циркадные изменения от воздействия результатов.
4. Хирургическая подготовка и анестезия
- Слегка степенные животные помещены в удерживающий мешок с подкожным ацепромазином выше (1 мг/кг).
- Удалите весь мех на лице и на псовой поверхности черепа, чтобы визуализировать хирургические ориентиры.
- Обрезка меха с режущими ножницы оставляя остаточный мелкий мех около 1 мм в длину(рисунок 4A, слева).
- Удалите весь остаточный мех с помощью мягкого крема для депиляции в соответствии с инструкциями производителя(рисунок 4A, справа).
- Отметьте места хирургического разреза хирургическим пером.
- Определите разрез сайта над задним застрахом, применяя медиальное давление на земной шар вызывая небольшой выпуклость развиваться в коже над задней застрахование от пролапсOS.
- Сделайте линейный 2 см знак в передней / задней направлении на коже над пресонной поверхности черепа непосредственно над этим участком с хирургической ручкой маркировки.
- При планировании разреза для удаления ILG, отметьте длинную, криволинейные линии вокруг глаза (1 см от нижней и височной края крышки), простирающейся от задней (временной) орбиты до передней (медиальной) кантуса. Сделать маркировку продлить вдоль задней орбиты до уровня медиаль canthus или просто превосходит это (Рисунок 4B). В некоторых вскрытиях, разрезы для удаления OSLG и ILG будут подключены.
ПРИМЕЧАНИЕ: При выполнении двусторонней хирургии, отметьте обе орбиты в это время.
- Обрезать участок меха от 2 до 3 см в ширину с ножами над боковой поверхности каждого бедра, чтобы размещение монополярной пластины каутери.
- Нанесите ультразвуковой гель, чтобы обеспечить хороший электрический контакт с монополярной каутериной пластиной.
- Поместите 25 G внутривенного (IV) катетер в одном из предельных вен уха для введения лекарств или жидкости, если это необходимо.
- Дайте подкожный ксилазин (1 мг/кг) и IV кетамин (15 мг/кг) для первоначальной индукции анестезии (через IV доступ).
ПРИМЕЧАНИЕ: Если кролик седативные заранее с ацепромазин достаточно, чтобы сохранить конечную точку, описанную в шаге 2.3, использовать седативные противогазы с изофлуран в качестве альтернативы. - Поместите ларингальную маску дыхательных путей, удерживаемых на месте, используя резинку или веревку для обеспечения безопасности и поддержания дыхательных путей.
- Подключите маску к анестезии машины с потоком кислорода установить на 1 л / мин.
- Установите изофлюран на 5% на начальном этапе, а затем уменьшить, как переносится на основе уровня усечения животных.
- Поддерживайте изолюран на уровне или выше 2% до окончательного закрытия раны.
ПРИМЕЧАНИЕ: Оцените уровень седации путем мониторинга частоты дыхания и движений в ответ на хирургические или болезненные раздражители. Увеличьте глубину анестезии, если частота дыхания увеличивается выше 10 вдохов в минуту, если кролик начинает жевать дыхательные пути, или если какие-либо движения в ответ на болезненные раздражители наблюдаются.
- Мониторинг оксиметрии пульса, капнографии, артериального давления, ректальной температуры тела и частоты сердечных приступов с помощью устройства мониторинга нескольких параметров или других соответствующих устройств.
- Мониторинг жизненно важных веществ непрерывно во время процедуры и записывать каждые 10 до 15 минут.
- Расположите кролика на операционной комнате (OR) на грелку, чтобы предотвратить переохлаждение. Наклоните таблицу в обратном положении Trendelenburg на приблизительно 30 ", чтобы свести к минимуму кровотечение.
- Подготовьте хирургическую область с повидон-йодным раствором, разбавленным до половины прочности стерильной водой и драпировкой, чтобы сохранить стерильное поле.
5. Полная хирургическая дакриоадеэктомия
ПРИМЕЧАНИЕ: Полная хирургическая дакриоэдеэктомия, как описано здесь, была сделана с использованием 0,3 ткани щипцы, тенотомии ножницы, незубчатые щипцы ткани, и ножницы. Эти инструменты могут быть заменены с аналогичными инструментами, которые выполняют ту же функцию на основе предпочтений хирурга.
- Сначала снимите OSLG.
- Проникать в места разреза (хирургическая маркировка линий пера и верхней задней крышкой) с 50:50 смесь 2% лидокаина с 1:100,000 эпинефрин и 0,5% bupivacaine с использованием 5 cc шприц с 30 G иглы (Рисунок 5A).
ПРИМЕЧАНИЕ: Размер шприца и иглы не критичны. - Используйте иглу Колорадо, подключенную к электрохирургическому блоку, чтобы сделать разрезы кожи вдоль хирургической маркировки. Настройки могут варьироваться в зависимости от клинической реакции и, как правило, от 10 до 15 единиц как для разреза и свертывания(рисунок 5B).
- Применить противоположное напряжение по всей коже разреза, чтобы отделить ткани и разоблачить основные frontoscutularis мышечных волокон.
- Применить медиальное давление на земном шаре, чтобы помочь визуализации OSLG, рассматривается как выпуклые ткани расположены только медиальное или глубоко frontoscutularis мышечных волокон. При необходимости переместите эти мышечные волокна в сторону, чтобы разоблачить основной incisure.
- С зубчатыми щипками (0,3) и ножницами скеплотомии, аккуратно втягивают и разрезают волокнистое капсулу, накрытую OSLG. OSLG обычно имеет бледный цвет загара(рисунок 5C).
- Используя зубчатые или незубчатые щипцы, возьмите ткань железы OSLG и аккуратно вытащите ее через превосходное застрахование, используя технику «руки над рукой». Вырезать небольшие, волокнистые полосы с помощью капулотомии ножницы, чтобы освободить железу от своего положения на орбите(рисунок 5D).
ПРИМЕЧАНИЕ: По мере удаления ткани железы OSLG, она начнет объединяться в большую трубчатую структуру (основной выделительный проток). - Когда железа была удалена как можно более полно, используйте щедрые каутерии с иглой Колорадо для создания ткани char, усечение железы в пределах инциуверения как можно глубже. Это позже послужит подтверждая ориентиром во время удаления PSLG.
- Проникать в места разреза (хирургическая маркировка линий пера и верхней задней крышкой) с 50:50 смесь 2% лидокаина с 1:100,000 эпинефрин и 0,5% bupivacaine с использованием 5 cc шприц с 30 G иглы (Рисунок 5A).
- Удалите PSLG.
- Эверт верхнее веко с помощью хлопка наконечником аппликатора. Луковичный конец PSLG обычно легко виден.
ПРИМЕЧАНИЕ: В некоторых анатомических вскрытий, это может быть возможно визуализировать основной выделочный проток, как бледно линейная структура около 1 или 2 мм в ширину. - Включите PSLG с зубчатыми щипками (0.3) и убирайте его от поверхности век при использовании ножниц сапофоломии, чтобы разрезать вокруг его основания, отделяя его от основного tarsus (Рисунок 6A).
- Контролируйте умеренное кровотечение с помощью монополярной кайтерии.
- Нанесите непрерывную тягу на разделенную ткань для поддержания плоскости ткани для вскрытия. Это позволит удалить основной выделный проток SLG(рисунок 6B).
ПРИМЕЧАНИЕ: По мере вскрытия осуществляется, он, как правило, заранее выше орбитального обода, где можно увидеть каутери знаки, оставленные от удаления более начальника и медиально расположен OSLG.
- Эверт верхнее веко с помощью хлопка наконечником аппликатора. Луковичный конец PSLG обычно легко виден.
- Повторяй ILG.
- Разрешить по крайней мере 5 минут для местной анестезии, чтобы ввести в силу.
- Инцежировать кожу, угнетатель мышцы нижней palpebra, zygomaticolabial часть zygomatic мышцы, и orbicularis мышцы с иглой микродиссекции Колорадо и отдельно, как для OSLG в разделе 5.1.
- Поддерживайте гемостаз с монополярной каутерией.
- Как разрез осуществляется глубже через кожу маркировки, ищите блеск фасциальной плоскости над зигоматической кости или поверхностной части мышцы массажиста. На данный момент, поддерживать ткани плоскости и нести его в превосходном направлении к орбитальном ободе с помощью иглы Колорадо для резки (Рисунок 7A).
ПРИМЕЧАНИЕ: Для выявления ILG, легче всего выполнить эту часть вскрытия над головой ILG, который, как правило, уступает передней неопределенности глаза. - После выявления и нарезки капсулы, окружающей ILG, определить загар ткани ILG. Только передняя часть головы ILG будет видна(рисунок 7B). Тем не менее, за головой можно следовать медиально, когда она проходит под зигоматической аркой и переходит в хвост(рисунок 7C).
- Используйте ножницы тенотомии, чтобы сократить орбитальной перегородки вдоль нижней обода подвергая более задней части хвоста ILG. После того, как ткань плоскости определены, расширить вскрытие задней вдоль всей линии разреза(Рисунок 7D).
ПРИМЕЧАНИЕ: Проток ILG проходит через нижние волокнистовые соединительные ткани, чтобы войти в нижнее конъюнктивельное пространство в височном аспекте крышки. На задней ободке хвост ILG может иметь различные анатомические конфигурации. Иногда он прекращает уступает задней (боковой) canthus, в то время как в других вскрытиях он простирается более превосходно вокруг височной орбиты. - Используйте крайнюю осторожность, чтобы предотвратить непреднамеренное повреждение кровоснабжения, которое ILG получает от ветвей сонной артерии. Кровоснабжение можно увидеть во время этой части вскрытия(Рисунок 7E).
- В тех случаях, когда хвост заканчивается под задней (боковой) canthus, это может быть необходимо, чтобы разрезать височной части фронтальной мышцы подвергать хвост ILG, который лежит вдоль зигоматической кости.
- После того, как весь ILG был изолирован и разоблачен, удалите его. Из-за большого размера, часто предпочтительнее разрезать железу пополам ножницами и удалить голову отдельно от хвоста.
- Пройдите очень осторожно при удалении головы ILG, поскольку она лежит непосредственно рядом с большой венозной синусовой на орбите. Хотя кровотечения из этой структуры во время хирургических резекций не произошло, имеют достаточно гемостатической помощи настоящее время, чтобы смягчить этот риск.
- После удаления всех тканей железы, закрыть глубокую соединительную ткань плоскости с несколькими прерван5-0 этилен терефталат швов. Закройте поверхностные мышцы и кожу бегущим 6-0 полигектином 910 швом(рисунок 7F)с помощью 0,3 ткани щипцы и водителя иглы.
6. Постпроцедурная помощь
- Разлейте животных и очистите хирургические участки стерильной водой.
- Нанесите актуальные офтальмологические антибиотики и стероидные мази (неомицин, полимиксин, бацитрацин и гидрокортизон) на разрезы. Продолжить это приложение два раза в день в течение 2 дней.
- Дайте подкожной инъекции 20 мл нормального солевая через лопатки с помощью 26 G иглы.
- Дайте подкожный бупренорфин 0,01 мг/кг или кетопрофен 3 мг/кг для контроля боли с использованием 1 см шприца и 30 G иглы.
ПРИМЕЧАНИЕ: животные должны вернуться к нормальному рациону питания и деятельности в течение 1–2 дней. Кролики должны быть оценены по крайней мере еженедельно для клинических признаков инфекции, о чем свидетельствуют прогрессивные отек, боль, эритема, калорийность или гнойные разряда над участками разреза. Кроме того, необходимо соблюдать животных, чтобы убедиться, что они не начинают царапать участки разреза/линии сутуры. Обрезка всех когтей до dacryoadenectomy может быть полезным в этом отношении. При посеве линий разреза наблюдается, стандартные защитные воротники могут быть использованы для предотвращения самоповреждения. - Обратный наркоз.
- Удалите дыхательных путей сопровождающий после того, как животное реагирует на раздражители и начинает показывать спонтанное жевание, но до того, как сопровождающий дыхательных путей может быть поврежден.
- Мониторинг животных в течение примерно 1 х 2 ч или до тех пор, пока они полностью оправились от анестезии, о чем свидетельствует спонтанное движение в их клетках.
- Оцените животных на боль и лечить надлежащим образом.
- Разрешить животным восстановиться в течение по крайней мере 1 неделю после операции, прежде чем делать какие-либо клинические меры DED.
Результаты
Полный метод дакриоденектомии, описанный здесь, был выполнен на 8 животных. Это требует умеренной степени хирургического мастерства. Хирургическое время в среднем около 2,2 ч для двусторонней хирургии, за исключением удаления nictitating мембраны, которая была сделана отдельно и требуется lt;10 минут. Не было никаких смертельных исходов или интраоперационных осложнений, и ни один кролик не нуждался в гемостатической помощи, кроме скромной каутерии.
Наш хирургический подход успешно индуцированных сухого глаза во всех глазах. Это было подтверждено группой клинических и лабораторных маркеров DED(Таблица 1). В течение 8 недель наблюдений, среднее TBUT было подавлено более чем 75% предоперационных уровней (p qlt; 0.0001 для всех временных точек). Аналогичным образом, слезоточивый тест Ширмера сократился примерно на 50%, оставаясь так далее в течение 8 недель наблюдения; она не показала никакой тенденции к восстановлению в течение периода последующей деятельности. Послеоперационная, слеза осмолялярность показала 10% увеличение в соответствии с DED, устойчивый в течение по крайней мере 8 недель после операции. Роза бенгальского окрашивания роговицы также увеличилось и не показали признаков восстановления в течение 8 недель наблюдения(рисунок 8). Все глаза, проходящие полную дакриоденектомию, показали заметное снижение числа клеток и эпителиальных изменений, соответствующих сухому глазу (конъюнктивальная цитология впечатлений).

Рисунок 1: Анатомия лакримальной железы Кролика (правый глаз). Орбитальная превосходная лакримальная железа (OSLG) состоит из более крупной орбитальной части и меньшего пальпебраального компонента. Более крупная нижняя лакримальная железа (ILG) состоит из передней/головной и задней/хвостовой части. Координатные оси показывают терминологию, используемую для всех описаний ориентации, используемых в тексте. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
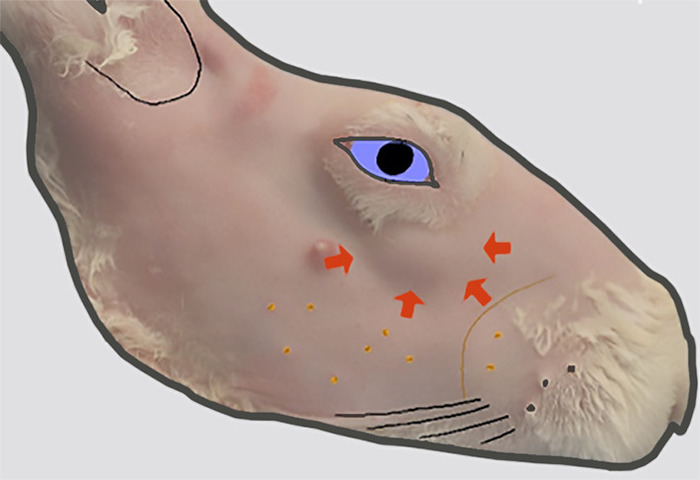
Рисунок 2: Местонахождение главы ILG. Боковой вид правого лица после удаления меха. Выпуклость в контуре кожи (указано толстыми стрелками) уступает передней орбите указывает расположение головы ILG, которая лежит на внешней поверхности зигоматической кости в этом месте. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
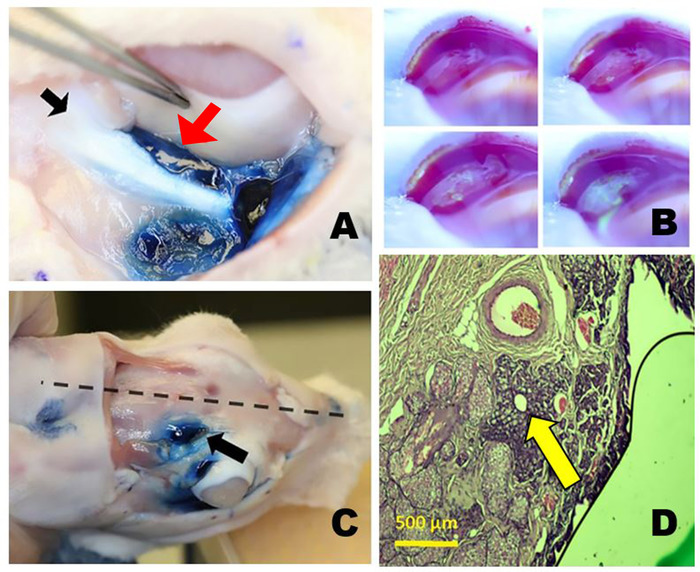
Рисунок 3: орбитальные лакримальные железы. (A) Право нижней lacrimal железы (ILG) после окрашивания с Эванс синий краситель, показывающий близость хвоста ILG (красная стрелка) просто медиальной к зигоматической кости (черная стрелка) и уступает земного шара. (B) Слеза производства из palpebral превосходной лакримальной железы (PSLG). Замедленной фотографии, сделанные после местного применения 2% флуоресцеина. Aqueous жидкость, исчерпываемая от PSLG разбавляет первоначально темно-синий или черный флуоресценовый краситель, превращая его ярко-желто-зеленый (по аналогии с тестированием Seidel). (C) Положение орбитальной SLG (OSLG) в черепе кролика, лежащем близко к средней линии черепа (пунктирная линия) внутри задней зазора (стрелка). Эванс синий краситель был введен в OSLG и palpebral превосходной лакримальной железы. (D) Гистологический раздел через основной выделный проток OSLG окружен небольшим количеством железистой ткани (стрелка) видно в этом гистопатологическом сечении окрашенных гематоксилин и эозин красители, принятые через задний (временный) аспект верхнего правого века. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
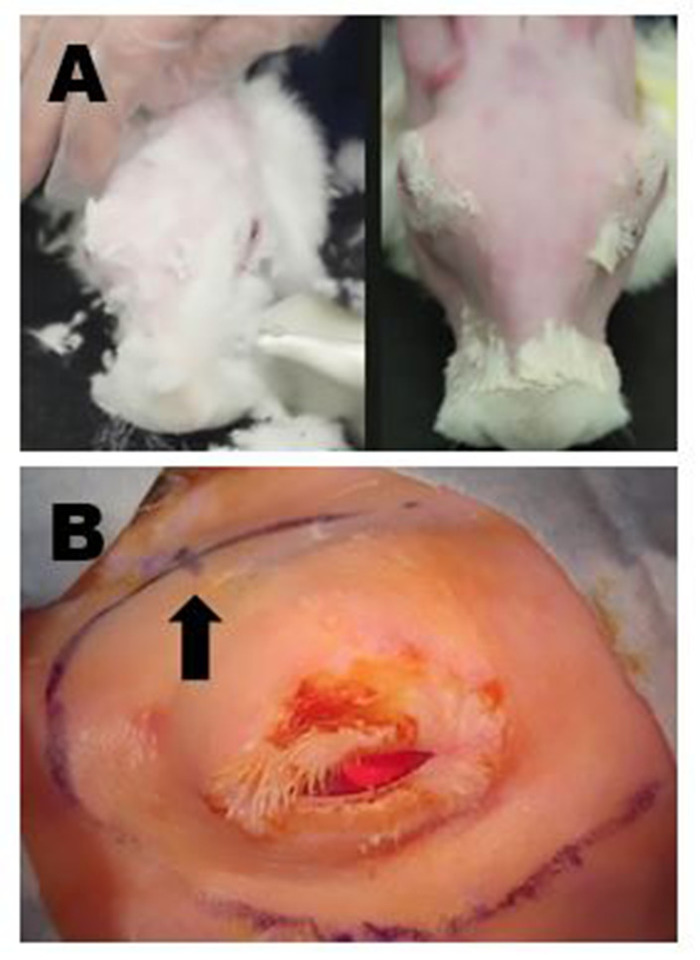
Рисунок 4: Хирургическая подготовка сайта. (A) Верхняя левая панель: Удаление длинного меха с ножами. Весь остаточный мелкий мех впоследствии удаляется с мягким кремом для депилаториев. Верхняя правая панель: Окончательный внешний вид после полного удаления меха, что позволяет для хирургической маркировки и высококачественного ультразвука ILG для выполнения. (B) Показана соответствующая хирургическая маркировка правой периорбитальной области; в этом примере разрезы для удаления OSLG и ILG были подключены для создания одного длинного криволинейного разреза. Расположение заднего зазора указывается небольшой хэш-меткой на криволинейных разметке участка разреза (стрелка). Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
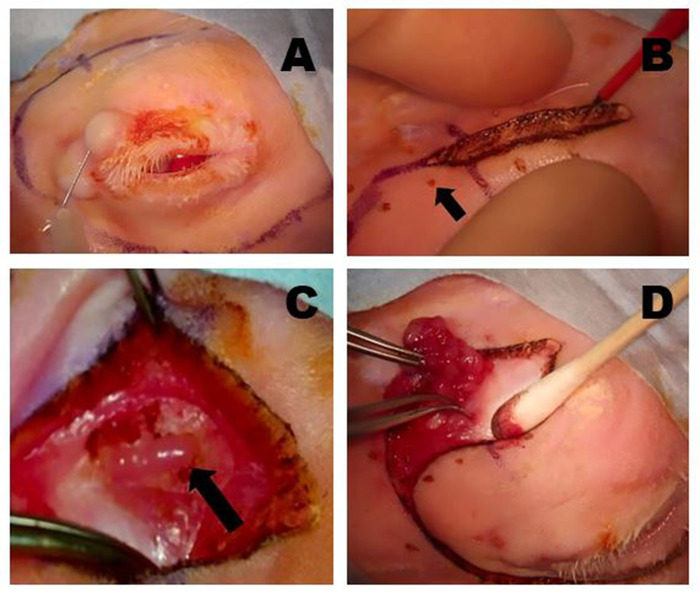
Рисунок 5: Удаление OSLG. ()Хирургические сайты проникают с анестезией с помощью 50:50 сочетание 2% лидокаина с 1:100,000 эпинефрина и 0,5% бупивакаин, который вводится в верхней крышке и вдоль линий разреза, чтобы свести к минимуму дискомфорт во время процедуры. (B) Игла микродиссекции Колорадо используется для разреза кожи и поверхностных слоев мышц вдоль предварительно отмеченных хирургических участков разреза. Нежная тяга через рану применяется, чтобы помочь создать плоскость вскрытия. Небольшие точечные ожоги (стрелка) были сделаны с иглой Колорадо в равноудаленных точках вдоль линии разреза, чтобы помочь оптимально перестроить ткани во время замыкания раны. (C) OSLG подвергается после тканей, лежащих задней зазор были мобилизованы (стрелка). Капсула железы была разрезана. OSLG может быть prolapsed путем применения медиальное давление на глобус, облегчая его удаление. (D) Forceps используются для привлечения OSLG и осторожно удалить его из своего более глубокого положения в орбите через задней застрахование. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
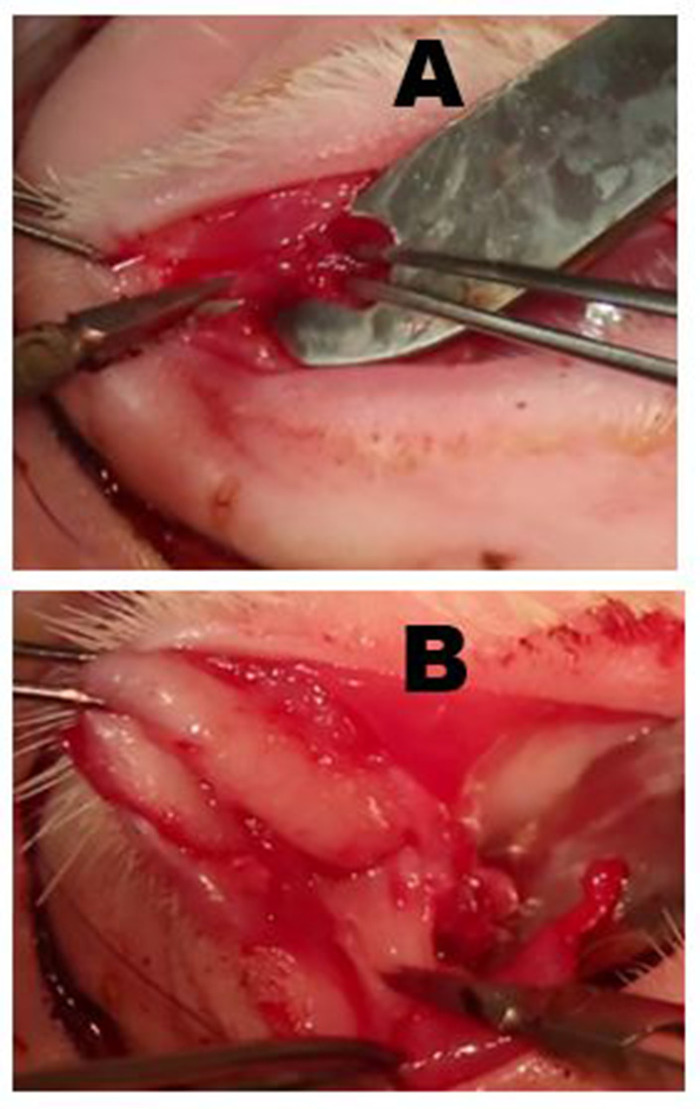
Рисунок 6: Удаление пальпебральной верхней лакримальной железы (PSLG) и выделного протока. (A) После эверсии верхнего века, луковичные часть PSLG занимается с щипками и расчлененные с tarsus с помощью ножниц. Тяга применяется к PSLG с щипками имеет решающее значение для поддержания хирургической плоскости. (B) Вскрытие PSLG и основной lacrimal проток осуществляется превосходно к орбитальной оправы с помощью резкого вскрытия и непрерывной тяги на железы и протоков тканей для поддержания соответствующего хирургического плоскости. Вскрытие должно перейти к точке, где OSLG был удален. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
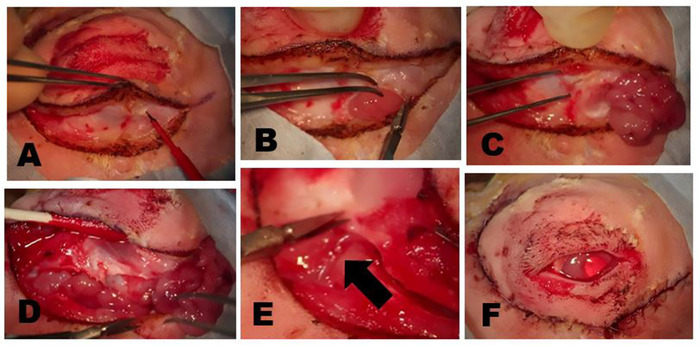
Рисунок 7: Удаление ILG. (A) Кожа и поверхностные мышцы разрезаны до тех пор, пока фасциальная плоскость над зигоматической кости или поверхностной части мышцы массажиста достигается. Голова ILG обычно отчетливо видна как небольшой выпуклость, расположенная под передней лимбусом. (B) волокнистая капсула ILG разрезается ножницами подвергая ILG. После того, как капсула incised, более глубокие части железы могут быть легко удалены. (C) Самая внешняя часть головы ILG, которая лежит на зигоматической кости была выставлена и отражена передняя показаны основные zygomatic кости. (D) Разрез орбитальной перегородки вдоль нижнего обода подвергает хвост ILG. (E) Ветвь внешней сонной артерии питает хвост ILG (стрелка). (F) Появление после закрытия разрезов кожи после полной dacryoadenectomy. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.

Рисунок 8: Роза Бенгалия окрашивание поверхности роговицы. Внешняя фотография, показывающая заметные окрашивания, наиболее заметные на носовой квадрант. Все глаза, проходящие полный dacryoadenectomy разработали аналогичные изменения, которые были очевидны на 1 неделю после операции и сохраняется, по крайней мере 6 недель. Следует отметить, что световой рефлекс от вспышки кольца показывает искажения от сухой глазной поверхности, демонстрируя, как сухой глаз может отрицательно повлиять на зрение. Пожалуйста, нажмите здесь, чтобы просмотреть большую версию этой цифры.
| Dacryoadenectomy | ||
| означает SEM; n 16 глаз | ||
| Базовой линии | Неделя 2 | |
| Время разрыва, s | 60.0 и 0.0 | 4,5 и 1,2 |
| р Злт; 0.0001 | ||
| Слезоточивость, mOsm | 291,2 х 3,7 | 315,3 х 5,5 |
| р 0,001 | ||
| Шинмер слезоточивый тест, мм | 18,3 и 1,3 | 10,5 и 1,6 |
| р 0,0006 | ||
| Роза Бенгал, модифицированный счет NEI | 0,0 и 0,0 | 4,28 и 0,6 |
| р Злт; 0.0001 | ||
| Работает против. базовая линия: Dacryoadenectomy: TBUT, р Злт; 0.0001; слезоточивый осмоляритность, р Злт; 0,001; Тирмер слезоточивый тест, р Злт; 0,0006); и роза бенгал. | ||
Таблица 1: Сухие параметры глаз на послеоперационной неделе 2.
Обсуждение
DED делится на две основные группы на основе влияния на стабильность слезоточивого пленки: дефицит ваквки (снижение производства водной составляющей слезной пленки; 20% DED) и испарительный (увеличение испарения слезной пленки; 50% DED). Около 30% пациентов DED показывают доказательства обоих (смешанных DED). Воспаление является основным механизмом DED, к которому его разнообразные этиологии сходятся13,14. Наш метод моделирует дефицит DED.
Как упоминалось ранее, важными первыми шагами в воспроизведении нашего метода являются оценка тонкостей анатомии орбитальных лакримальных желез (LGs) кролика и избегание путаницы с помощью разнообразной, а иногда и противоречивой анатомической терминологии. Анатомический атлас Попеско и др.11 является чрезвычайно тщательным. Для тех, кто менее комфортно с анатомией кролика, вскрытие образцов некропсии обеспечивает легкое знакомство с этими структурами и помогает их хирургического удаления в живых образцов.
Критические советы по животноводству и акклиматизации были даны в нашем компаньоне публикации12. В той же статье также представлены полезные комментарии для просеиния параметров DED, используемых в обоих методах.
В отличие от предыдущего метода12, это требует более высокого уровня хирургического мастерства из-за степени и более инвазивный характер методов, необходимых для удаления LGs. Наибольший риск во время этих резекций катастрофические кровотечения, вызванные травмой крупных судов, которые находятся в непосредственной близости от LGs, таких как ветви сонной артерии. Этого можно избежать, адекватно визуализируя каждую LG и ее поля в хирургической области. Наконец, чрезмерное удаление nictitating мембраны может привести к выпадению Хардерской железы, которая может нарушить оценку слезной пленки.
Следует позаботиться о том, чтобы свести к минимуму количество конъюнктивных нарушений с удалением PSLG, новый аспект нашего метода, который улучшает воспроизводимость и повышает тяжесть DED. Удивительно легко установить рассечение плоскости и перенести его обратно на верхний орбитальный хребет до тех пор, как тяга применяется к тканям. Это обнадеживает, чтобы иметь возможность увидеть каутери знаки от усечения OSLG; они подтверждают полное удаление основного выделительного протока железы.
Удаление ILG в полном объеме представляет проблемы, а также. Изолировать голову железы во-первых, так как это самая легкая часть для визуализации. Вся головка ткани железы отделяет легко от окружающих тканей; однако, некоторая внимательность должна быть использована для того чтобы предотвратить повреждение к большому венозной sinus, которая лежит медиально к головке ILG. Хвост ILG затем можно следовать обратно, как она проходит под zygomatic кости. Большую часть хвоста легко изолировать. Тем не менее, самый задний аспект хвоста может оказаться более сложным из-за переменной анатомии и его близости к средней ветви сонной артерии. Тщательное вскрытие должно позволить все поля ILG быть видны четко, облегчая его полное удаление. Следователь должен быть готов нести вскрытие более превосходно в тех случаях, когда хвост железы заканчивается под боковой кантус, как это объяснялось в предыдущем обсуждении анатомии лакримальных желез. Следует отметить, что авторы никогда не были в состоянии определить какую-либо часть OSLG при вскрытии ILG через криволинейный разрез вдоль временного и нижнего земного шара. Хотя это может быть технически возможно, что хирургический подход несет слишком высокий риск для серьезного кровотечения. Подход к OSLG через задний incisure оказывается гораздо безопаснее.
Выделительный проток ILG можно увидеть проникающий через нижнюю фасциальную плоскость, как она проходит в нижней конъюнктивальной fornix. Иногда, небольшие lobules железисто-появляющейся ткани видны здесь, а также и могут быть тщательно удалены.
Это очень полезно для поддержания порядка резекции LG, как представлено здесь. Если ILG удаляется первым, изоляция OSLG становится технически гораздо сложнее. Основная причина заключается в том, что после удаления ILG, OSLG не может быть легко выпадение и тем самым определены.
Существенным преимуществом нашей модели является то, что она может быть «модульной». Другими словами, степень DED индуцированной dacryoadenectomy может быть откалиброван для удовлетворения экспериментальных потребностей. Например, резекция всех LGs вызовет максимальный DED, но резекция только SLG вызовет мягкую форму DED и резекции только ILG будет генерировать болезни промежуточной тяжести.
Наш подход, который резюмирует различные патофизиологические события снижения производства слезы предлагает дополнительные преимущества по сравнению с уже сообщили методы. Короче говоря, ни одна другая хирургическая модель не исключила слезоточивого производства всеми орбитальными ЛГ5,6,7,15,16; в том числе парасимпатической денервации LGs17, и фармакологическое подавление слезного производства18,19, с последними двумя, имеющих свои вне цели эффекты в качестве значительных confounders. Наконец, эта модель сводит к минимуму основные следователи-зависимых смещения, а именно неполный повторение LGs, так как хирургическая техника обеспечивает их полную визуализацию; этому способствует тот факт, что гемостаз, кроме каутерии, не требуется.
Следователь должен осознавать, что полная резекция всех орбитальных ЛГ не вызывает полного отсутствия слез, и, например, не следует ожидать, что значения слезного теста Ширмера приближаются к нулю. Это связано с тем, что всегда есть другие источники слезной жидкости, такие как аксессуар LGs Вольфринга и Краузе и утечки плазмы из конъюнктивных сосудов20,21,22. С экспериментальной точки зрения, это следует рассматривать как положительный аспект метода, поскольку он поддерживает глазную поверхность; полная ксерофталмия полностью уничтожит роговицу, отрицая полезность модели. Кроме того, в своем нынешнем воплощении, эта модель предлагает прекрасную возможность для изучения таких компенсационных механизмов и жидкости транспорта через эти небольшие отсеки.
В заключение, представленные здесь особенности романа и универсальный метод индуцирования aqueous-дефицит DED, который поддается изучению физиологии слезы, патогенеза DED и изучение терапевтических агентов разрабатывается для этого указания.
Раскрытие информации
Авторы заявляют, что не конкурируют интересы, за исключением BR, который имеет позицию акционерного капитала в Medicon Pharmaceuticals, Inc. и Apis Therapeutics, LLC; и LH, сотрудник Medicon Pharmaceuticals, Inc. с позиции акционерного капитала в Apis Therapeutics, LLC.
Благодарности
Мы признаем финансовую поддержку от целевого научно-исследовательского гранта от Школы медицины Университета Стоуни-Брук и научно-исследовательского гранта от Medicon Pharmaceuticals, Inc., Setauket, NY. Мы благодарим Мишель МакТернан за редакционную поддержку.
Материалы
| Name | Company | Catalog Number | Comments |
| acepromazine, Aceproinj | Henry Schein Animal Health, Dublin, OH | NDC11695-0079-8 | 0.1ml/kg subcutaneously injection for rabbit sedation |
| anesthesia vaporizer | VetEquip, Pleasanton, CA | Item # 911103 | Protocol 4.8 |
| animal restraining bag | Henry Schein Animal Health, Dublin, OH | Jorvet J0170 | Use appropriately sized bag. |
| bupivacaine, 0.5% | Hospira Inc, Lake Forest IL | NDC: 0409-1162-02 | Mixed 50:50 with 2% lidocaine with 1:100,000 epinephrine for infiltration of incision sites, protocol 5.1 |
| buprenorphine | Henry Schein Animal Health, Dublin, OH | 0.01 mg/kg, for postprocedural care, 6.1.4 | |
| cautery unit, high-temperature, battery-powered | Medline Industries Inc, Northfield, IL | REF ESCT001 | Keep on hand in case of bleeding, protocol 2.7 |
| clipper, Wahl Mini Arco | Henry Schein Animal Health, Dublin, OH | No. 022573 | Cordless shears for fur removal, protocol 4.2 |
| Colorado needle | Stryker Craniomaxillofacial, Kalamazoo, MI | N103A | Use with electrosurgical unit to make incisions, protocol 5.1 & 5.3 |
| electrosurgical unit with monopolar cautery plate | Valleylab, Boulder, CO | Force FXc | Use with electrosurgical unit to make incisions, protocol 5.1 & 5.3 |
| fluorescein, Ak-Fluor 10% | AKRON, Lake Forest, IL | NDC17478-253 | Dilute to 0.2% with PBS to measure TBUT, measurement of dry eye parameters, protocol 3.1 |
| foceps, curved dressing | Bausch and Lomb (Storz), Bridgewater, NJ | Storz E1406 | delicate serrated dressing forceps |
| forceps, 0.3 | Bausch and Lomb (Storz), Bridgewater, NJ | ET6319 | For removal of nictating membrane, protocol 2.5 |
| forceps, Bishop Harmon | Bausch and Lomb (Storz), Bridgewater, NJ | E1500-C | Use toothed forceps for dacryoadenectomy, protocol 5.1 & 5.2 |
| hair remover lotion, Nair | Widely available | Softening Baby oil | Dipilitory cream for sensitive skin, protocol 4.2 |
| isoflurane | Henry Schein Animal Health, Dublin, OH | 29405 | Possible alternative sedation, protocol 4.7 |
| IV catheter, Terumo Surflo ETFE 24-gauge | Terumo, Tokyo, Japan; available from Fisher Sci., VWR, McKesson, etc. | SR-OX2419CA | 25-gauge for smaller rabbits; protocol 4.6 |
| ketamine | Henry Schein Animal Health, Dublin, OH | NDC 11695-0701-1; NADA 200-055 | 15 mg/kg, protocol 4.7 |
| ketoprofen | Hospira, Inc., Lake Forest, IL | 3 mg/kg, for postprocedural care, 6.1.4 | |
| laryngeal mask airway | Docsinnovent Ltd, London, UK | Vgel R3 | Protocol 4.8 |
| lid speculum, wire | Bausch and Lomb (Storz), Bridgewater, NJ | Barraquer SUH01 | For removal of nictating membrane, protocol 2.4 |
| lidocaine 2% with epinephrine 1:100,000; 50:50 mixture | Hospira Inc, Lake Forest IL | NDC 0409-3182-02 | Pre-treat before removal of nictating membranes, protocol 2.4 |
| lidocaine, preservative-free | Sigma-Aldrich, St. Louis, MO | L5647 | 1% in PBS for anesthesia agent, for application to eye, protocol 2.4 |
| micropipette | Eppendorf | Research Plus 100 uL | For application of preservative-free lidocaine to eye, protocol 2.4 |
| micropipette tips | World Wide Medical Products | 41071052 | For application of preservative-free lidocaine to eye, protocol 2.4 |
| monitoring device, multi-parameter | SurgiVet, Waukesha, WI | V9201 | For monitoring of vitals, protocol 4.9 |
| needle, 26-gauge | BD, Franklin Lakes, NJ | REF 305115 | For injection of lidocaine/epinephrine, protocol 2.3 & 2.5 |
| needle, 30-gauge | BD, Franklin Lakes, NJ | REF 305106 | For infiltration of incision sites; syringe and needle size are not critical, protocol 5.1 |
| osmolarity tips | TearLab Corp., San Diego, CA | #100003 REV R | Measure tear osmolarity measurement of dry eye parameters, protocol 3.1 |
| osmometer, TearLab | TearLab Corp., San Diego, CA | Model#200000W REV A | Measure tear osmolarity, measurement of dry eye parameters, protocol 3.1 |
| povidone-iodine solution | Medline Industries Inc, Northfield, IL | PVP Prep Solution, NDC: 53329-939-04, REF MDS 093944 | To maintain sterile field, protocol 4.11 |
| rabbit, New Zealand White | Charles River Labs, Waltham, MA (NZW) | 2-3 kg | Research animals |
| Rose bengal stain | Amcon Laboratories Inc., St. Louis, MO | NDC51801-004-40 | 1% in PBS, for staining the ocular surface, measurement of dry eye parameters, protocol 3.1 |
| saline, normal | B. Braun Medical, Irvine, CA | REF R5200-01 | For postprocedural care, protocol 6.1.3 |
| Schirmer Tear Test strips | Eaglevision, Katena products. Denville, NJ | AX13613 | Measure tear production, measurement of dry eye parameters, protocol 3.1 |
| scissors, Vannas | McKesson Medical-Surgical, San Francisco, CA | Miltex 2-130 | Capsulotomy scissors for dacryoadenectomy, protocol 5.1 & 5.2 |
| scissors, Westcott tenotomy | McKesson Medical-Surgical, San Francisco, CA | Miltex 18-1480 | For removal of nictating membrane, protocol 2.7 |
| sedation gas mask | DRE Veterinary, Louisville, KY | #1381 | Possible alternative sedation, protocol 4.7 |
| surgical marking pen | Medical Action Industries, Arden, ND | REF 115 | Protocol 4.2 |
| sutures, 5-0 Mersilene | Ethicon US, LLC | Ethylene terephthalate sutures, used for deep connective tissue closure, protocol 5.3.11 | |
| sutures, Vicryl 6-0 | Ethicon US, LLC | Polyglactin 910 sutures, used for superficial muscle and skin closure, protocol 5.3.11 | |
| syringe, 1 cc | BD, Franklin Lakes, NJ | ref 309659 | For injection of lidocaine/epinephrine, protocol 2.3 & 2.5 |
| syringe, 5 cc | BD, Franklin Lakes, NJ | REF 309603 | For infiltration of incision sites; syringe and needle size are not critical, protocol 5.1 |
| tissue forceps, 0.8mm Graefe | Roboz Surgical Store, Gaithersburg, MD | RS-5150 | Curved Weck forceps |
| topical antibiotic ointment (neomycin, polymyxin, bacitracin, and hydrocortisone) | Bausch and Lomb, Tampa, FL | NDC 24208-785-55 | Applied after removal of nictating membrane, protocol 2.8, and for postprocedural care, protocol 6.1.2 |
| ultrasound gel | Parker Laboratories, Inc., Fairfield, NJ | Aquasonic 100 | To ensure electrical contact with monopolar cautery plate, protocol 4.5 |
| xylazine | Henry Schein Animal Health, Dublin, OH | NADA: 139-236 | 1 mg/kg, protocol 4.7 |
Ссылки
- Gillan, W. D. H. Tear biochemistry: A review. South African Optometrist. 69 (2), 100-106 (2010).
- Conrady, C. D., Joos, Z. P., Patel, B. C. Review: The Lacrimal Gland and Its Role in Dry Eye. Journal of Ophthalmology. 2016, 7542929 (2016).
- Schechter, J. E., Warren, D. W., Mircheff, A. K. A lacrimal gland is a lacrimal gland, but rodents' and rabbits' are not human. Ocular Surface. 8 (3), 111-134 (2010).
- Shinomiya, K., Ueta, M., Kinoshita, S. A new dry eye mouse model produced by exorbital and intraorbital lacrimal gland excision. Scientific Reports. 8 (1), 1483 (2018).
- Bhattacharya, D., et al. Tear Production After Bilateral Main Lacrimal Gland Resection in Rabbits. Investigative Ophthalmology and Visual Science. 56 (13), 7774-7783 (2015).
- Chen, Z. Y., Liang, Q. F., Yu, G. Y. Establishment of a rabbit model for keratoconjunctivitis sicca. Cornea. 30 (9), 1024-1029 (2011).
- Li, N., et al. Establishment of the mild, moderate and severe dry eye models using three methods in rabbits. BioMed Central Ophthalmology. 13, 50 (2013).
- Honkanen, R., et al. A New Rabbit Model of Chronic Dry Eye Disease Induced by Complete Surgical Dacryoadenectomy. Current Eye Research. , 1-10 (2019).
- Nisha, S., Deepak, K. An Insight Into Ophthalmic Drug Delivery System. International Journal of Pharmaceutical Studies and Research. 3 (2), 9-13 (2012).
- Davis, F. A. The Anatomy and Histology of the Eye and Orbit of the Rabbit. Transactions of the American Ophthalmological Society. 27, (1929).
- Popesko, P., Rajitova, V., Horak, J. Rabbit - Guinea Pig. A Colour Atlas of the Anatomy of Small Laboratory Animals. 1, (1992).
- Honkanen, R. A., Huang, L., Rigas, B. A rabbit model of aqueous-deficient dry eye disease induced by concanavalin A injection into the lacrimal glands: Application to drug efficacy studies. Journal of Visualized Experiments. , e59631 (2019).
- Wei, Y., Asbell, P. A. The core mechanism of dry eye disease is inflammation. Eye & Contact Lens. 40 (4), 248-256 (2014).
- Pflugfelder, S. C., de Paiva, C. S. The Pathophysiology of Dry Eye Disease: What We Know and Future Directions for Research. Ophthalmology. 124 (11S), S4-S13 (2017).
- Gilbard, J. P., Rossi, S. R., Gray, K. L. A new rabbit model for keratoconjunctivitis sicca. Investigative Ophthalmology and Visual Science. 28 (2), 225-228 (1987).
- Odaka, A., et al. Efficacy of retinol palmitate eye drops for dry eye in rabbits with lacrimal gland resection. Clinical Ophthalmology. 6, 1585-1593 (2012).
- Toshida, H., Nguyen, D. H., Beuerman, R. W., Murakami, A. Evaluation of novel dry eye model: preganglionic parasympathetic denervation in rabbit. Investigative Ophthalmology and Visual Science. 48 (10), 4468-4475 (2007).
- Burgalassi, S., Panichi, L., Chetoni, P., Saettone, M. F., Boldrini, E. Development of a simple dry eye model in the albino rabbit and evaluation of some tear substitutes. Ophthalmic Research. 31 (3), 229-235 (1999).
- Xiong, C., et al. A rabbit dry eye model induced by topical medication of a preservative benzalkonium chloride. Investigative Ophthalmology and Visual Science. 49 (5), 1850-1856 (2008).
- Shiue, M. H., et al. Pharmacological modulation of fluid secretion in the pigmented rabbit conjunctiva. Life Science. 66 (7), 105 (2000).
- Li, Y., et al. Rabbit conjunctival epithelium transports fluid, and P2Y2(2) receptor agonists stimulate Cl(-) and fluid secretion. American Journal of Physiology: Cell Physiology. 281 (2), C595-C602 (2001).
- Dartt, D. A. Regulation of mucin and fluid secretion by conjunctival epithelial cells. Progress in Retinal and Eye Research. 21 (6), 555-576 (2002).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены