Для просмотра этого контента требуется подписка на Jove Войдите в систему или начните бесплатную пробную версию.
Method Article
Оценка функции костяка стопы у пожилых людей
В этой статье
Резюме
Функциональная стабильность корпуса стопы способствует статичной осанке и динамичной деятельности человека. В данной работе предлагается комплексная оценка функционирования стержневой системы стопы, объединяющей три подсистемы. Это может обеспечить повышение осведомленности и многогранный протокол для изучения функции стопы среди различных групп населения.
Аннотация
Как сложная структура, связывающая тело и землю, стопа способствует постуральному контролю в статической и динамической деятельности человека. Ядро стопы основано на функциональной взаимозависимости пассивной, активной и нервной подсистем, которые объединяются в систему ядра стопы, контролирующую движение и устойчивость стопы. Свод стопы (пассивная подсистема), отвечающий за нагрузку, считается функциональным ядром стопы, и его стабильность необходима для нормального функционирования стопы. Функциональные аномалии стопы широко известны у пожилых людей, такие как слабость мышц-сгибателей пальцев ног, ненормальное положение стопы и снижение подошвенной чувствительности. В данной работе представлен комплексный подход к оценке функции стопы на основе подсистем ядра стопы. Сила и морфология внутренних и внешних мышц стопы использовались для оценки функции мышц стопы (активная подсистема). Тест на прочность купола был применен для определения функции внутренних мышц стопы, в то время как тест на силу сгибания пальцев ног был больше сосредоточен на функции внешних мышц. Для оценки функции свода стопы (пассивной подсистемы) применяли тест на ладьевидное падение и индекс осанки стопы. Для нейронной подсистемы для оценки подошвенной тактильной чувствительности в девяти областях стопы использовались тест порога подошвенного легкого прикосновения и тест на двухточечную дискриминацию. Это исследование дает новое представление о функции кора стопы у пожилых людей и других групп населения.
Введение
Стопа человека представляет собой очень сложную структуру, состоящую из костей, мышц и сухожилий, которые прикрепляются к стопе. Являясь сегментом нижней конечности, стопа постоянно обеспечивает непосредственный контакт источника с опорной поверхностью и, следовательно, вносит свой вкладв выполнение задач по переносу веса1. Основываясь на сложном биомеханическом взаимодействии между мышцами и пассивными структурами, стопа способствует амортизации, приспосабливается к неровным поверхностям и генерирует импульс. Фактические данные свидетельствуют о том, что стопа вносит существенный вклад в постуральную стабильность, ходьбу и бег 2,3,4.
Согласно новой парадигме, предложенной McKeon5 в 2015 году, ядро стопы коренится в функциональной взаимозависимости пассивной, активной и нейронной подсистем, которые объединяются в систему ядра стопы, контролирующую движение и устойчивость стопы. В этой парадигме костная анатомия стопы образует функциональный полукупол, который включает в себя продольные дуги и поперечные плюсневые дуги и гибко адаптируется к изменениям нагрузки6. Этот полукупол и пассивные структуры, включая связки и суставные капсулы, составляют пассивную подсистему. Кроме того, активная подсистема состоит из внутренних мышц стопы, внешних мышц и сухожилий. Внутренние мышцы действуют как локальные стабилизаторы, ответственные за поддержку сводов стопы, зависимость от нагрузки и модуляцию 7,8, в то время как внешние мышцы генерируют движение стопы в качестве глобальных двигателей. Что касается нервной подсистемы, то несколько видов сенсорных рецепторов (например, капсулолигаментных и кожных рецепторов) в подошвенной фасции, связках, суставных капсулах, мышцах и сухожилиях способствуют деформации купола стопы, походке и равновесию 9,10.
Некоторые исследователи предположили, что стопа способствует повседневной деятельности двумя основными способами. Одним из них является механическая поддержка через функциональный свод стопы и модуляцию между мышцами нижних конечностей. Другой – ввод подошвенной сенсорной информации о положении11. В зависимости от основной системы стопы, дефицит этой системы, включая осанку стопы, силу внутренних и внешних мышц стопы и чувствительность к ощущениям, может предрасполагать к слабости подвижности и равновесия 9,11,12,13.
Однако с возрастом обычно происходят изменения внешнего вида, биомеханики, структуры и функции стопы, включая деформацию стопы или пальца ноги, слабость силы стопы или пальца ноги, распределение подошвенного давления и снижение подошвенной тактильной чувствительности 14,15,16,17. Наличие деформации пальцев стопы и тяжесть вальгусной деформации связаны с подвижностью и риском падений у пожилых людей11,18. Кроме того, сила мышц-сгибателей пальцев ног, на которую раньше не обращали внимания, способствует равновесию у пожилых людей19. Между тем, пожилые люди также подвержены более высокому риску заболеваний стоп, связанных с такими патологиями, как диабет, заболевания периферических артерий, невропатия и остеоартрит20,21.
Оценка, осмотр и уход за состоянием стопы, особенно у пожилых людей, привлекают все большее внимание14,21. Тем не менее, существует ограниченное исследование, посвященное комплексной оценке функции системы кора стопы. Многочисленные исследования были направлены на изучение патологических проблем стопы у пожилых людей, таких как боль и нарушения ногтей, кожи, костей/суставов и нервно-сосудистые расстройства 21,22,23. Роль стопы в механической поддержке и сенсорном восприятии во время повседневной деятельности и в качестве функциональной основной системы должна быть признана и оценена, что игнорировалось в предыдущих исследованиях. В частности, активные компоненты стопы, включая внутренние и внешние мышцы, работают как локальные стабилизаторы и глобальные двигатели и способствуют стабильности стопы и поведению в статической позе и динамичном движении5.
Сообщается, что сила сгибания пальцев ног представляет собой силу мышц стопы, и она также используется для изучения взаимосвязи между функцией стопы и другими проблемами со здоровьем, такими как равновесие и подвижность 24,25,26. По своей сути сила мышц стопы ограничивается различением действия внутренних и внешних мышц. Более того, несколько тестов, в том числе тест на сцепление с бумагой и внутренний положительный тест, были подвергнуты критике как неколичественные тесты, которые имеют низкую надежность и валидность 7,27. Недавно сообщалось о новой оценке силы купола стопы для количественной оценки внутренней силы мышц стопы, и было показано, что она имеет хорошую валидность28. Измеряя силу купола (движения короткой стопы), он способствует непосредственной количественной оценке функции внутренних мышц.
Поэтому здесь предлагается протокол, направленный на изучение характеристик стопы у пожилых людей на основе системы ядра стопы, особенно функции активной подсистемы. Этот протокол обеспечивает всестороннюю оценку для исследования стабильности кора стопы, включая пассивную, активную и нервную подсистемы, у пожилых людей. Кроме того, сообщалось об изменениях в функции кора стопы при нескольких заболеваниях, таких как подошвенный фасциит, плоскостопие и диабет 24,29,30. В будущих исследованиях это может помочь оценить функцию стопы среди различных популяций в многомерном измерении.
протокол
Данное исследование проводилось в Центре спортивной медицины и реабилитации Шанхайского университета спорта и было одобрено комитетом по этике Шанхайского университета спорта (No 102772020RT001). Перед тестированием участникам была предоставлена подробная информация о цели эксперимента и процедурах; Все участники подписали информированное согласие.
1. Отбор участников
- Включить участников, которые (1) старше 60 лет; (2) может самостоятельно сохранять положение стоя; (3) может ходить самостоятельно, без посторонней помощи, протезов или вспомогательных средств передвижения; (4) может демонстрировать нормальные когнитивные функции и может понимать процедуры и инструкции теста. Исключить участников, у которых (1) было диагностировано тяжелое сердечно-легочное заболевание; (2) с диагностированными нарушениями двигательных нейронов, такими как болезнь Альцгеймера и болезнь Паркинсона; и (3) имели в анамнезе травму нижних конечностей в прошлом году.
ПРИМЕЧАНИЕ: Для оценки функции опорной системы стопы для этого исследования были набраны 42 пожилых участника и 42 молодых участника, чьи демографические данные совпали со старой группой (контрольной группой). Объем выборки рассчитывали для t-критерия с установкой α = 0,05, мощности (1 − β) = 0,95 и величины эффекта = 0,8. Результат показывает, что 42 участника в каждой группе должны быть включены в это исследование.
2. Активная подсистема
ПРИМЕЧАНИЕ: Морфологические и силовые тесты внутренних и внешних мышц стопы используются для оценки активной подсистемы.
- Морфология мышц
- Включите систему УЗИ опорно-двигательного аппарата, а затем нажмите на кнопку «Заморозить ». Подключите разъем пробника к соединительному порту на задней стороне хоста и заблокируйте кнопку блокировки щупа . Нажмите кнопку iStation , а затем нажмите «Новый пациент». Введите идентификатор, имя, пол и дату рождения каждого участника.
ПРИМЕЧАНИЕ: Кабель зонда должен быть правильно расположен и размещен в месте, где его будет трудно затаптать, чтобы убедиться, что кабель не запутан с другими объектами. Поместите датчик в безопасное место, чтобы избежать столкновения и повреждений. - Абдукторный галлюцис (AbH): Нанесите ультразвуковой соединительный гель в середину линии сканирования бугристости и ладьевидной бугристости. Поместите зонд в медиальную пяточную бугристость по направлению к ладьевидной бугристости. Переместите зонд на расстояние, чтобы захватить самую толстую часть AbH, а затем нажмите кнопку «Сохранить », чтобы сохранить неподвижное изображение.
- Затем поверните зонд на 90°, чтобы получить изображение поперечного сечения AbH, и сохраните изображение.
ПРИМЕЧАНИЕ: Поддерживайте хороший контакт между зондом и кожей, не оказывая чрезмерного давления при измерении морфологии мышц.
- Затем поверните зонд на 90°, чтобы получить изображение поперечного сечения AbH, и сохраните изображение.
- Flexor digitorum brevis (FDB): Выровняйте зонд продольно по линии от медиального бугорка пяточной кости до третьего пальца ноги и просканируйте мышцу, чтобы измерить толщину. Поверните датчик на 90°, чтобы получить изображение поперечного сечения.
- Квадратная область (QP): Выровняйте зонд в продольном направлении вдоль мышечных волокон в таранно-ладьевидном суставе. Переместите щуп на расстояние, чтобы найти самую толстую часть QP. Сделайте три снимка для измерения толщины. Поверните датчик на 90°, чтобы получить изображения поперечного сечения.
ПРИМЕЧАНИЕ: QP лежит глубоко в FDB. - Flexor hallucis brevis (FHB): Отметьте первую плюсневую кость, нанесите ультразвуковой соединительный гель, а затем поместите зонд продольно вдоль стержня. Переместите датчик на одну сторону, чтобы захватить самую толстую часть FHB, а затем поверните датчик на 90°, чтобы получить изображение поперечного сечения.
- Длинная малоберцовая мышца (Peroneus longus and brevis) (PER): Попросите участников лечь в положение лежа на спине. Отметьте головку малоберцовой кости и нижнюю границу латеральной лодыжки и отметьте 50% линии, соединяющей две точки. Нанесите соединительный гель и поместите зонд, чтобы захватить толщину. Чтобы получить изображение поперечного сечения, поверните датчик на 90° в точке, где было произведено измерение толщины.
- Передняя большеберцовая кость (TA): Нанесите соединительный гель перед голенями на расстояние более 20% расстояния между головкой малоберцовой кости и нижней границей латеральной лодыжки. Поместите зонд продольно вдоль ТА, чтобы получить измерение толщины.
ПРИМЕЧАНИЕ: Из-за дальности сканирования датчика CSA TA не может быть полностью захвачена. - Измерение изображения: ищите ранее сделанные изображения в правой части экрана. С помощью трекбола переместите курсор, выберите одно изображение и нажмите на кнопку «Установить ». Затем нажмите на кнопку «Измерить ». Элементы измерений отображаются в левой части экрана.
- Толщина: Используйте трекбол, чтобы переместить курсор, выберите измерение расстояния и нажмите кнопку «Установить ». Отметьте две точки самой толстой части мышцы на изображении (рисунок 1 и рисунок 2). Запишите расстояние для толщины.
- Площадь поперечного сечения (CSA): используйте трекбол для перемещения курсора, чтобы обвести периферию мышцы на изображении. Проследив поперечный срез всей мышцы, нажмите на кнопку «Установить » (рисунок 1 и рисунок 2). Запишите область для CSA.
- Включите систему УЗИ опорно-двигательного аппарата, а затем нажмите на кнопку «Заморозить ». Подключите разъем пробника к соединительному порту на задней стороне хоста и заблокируйте кнопку блокировки щупа . Нажмите кнопку iStation , а затем нажмите «Новый пациент». Введите идентификатор, имя, пол и дату рождения каждого участника.
- Мышечная сила
- Вставьте динамометрическую флешку Bluetooth в USB-интерфейс компьютера. Откройте динамометр и программное обеспечение для сбора данных на полевых транзисторах и нажмите кнопку Start Gauge , чтобы дождаться автоматического сопряжения.
- Испытание на прочность на сгибание пальцев ног (FT1)
- Попросите участника сесть на стул со сгибанием коленного и голеностопного суставов на 90°. Закрепите динамометр на лицевой стороне деревянной рамы. Соедините большой палец ноги с динамометром с помощью карабина (рисунок 3B).
ПРИМЕЧАНИЕ: Отрегулируйте соответствующие полосы, чтобы избежать боли во время теста. - Поменяйте местами панели позади стопы, чтобы обеспечить поддержку пятки к головке первой плюсневой кости, но при этом обеспечить сгибание пальца ноги без нарушений. Отрегулируйте карабин так, чтобы носок создавал постоянное базовое усилие, а затем нажмите кнопку сброса , чтобы обнулить динамометр.
- Нажмите на кнопку Start Gauge в программном обеспечении. Попросите участника оставаться устойчивым до тех пор, пока ему не будет предложено согнуть большой палец ноги, тянуть как можно сильнее в течение 3 с, а затем ослабить хват. Нажмите на кнопку Stop Gauge и сохраните собранные данные.
- Попросите участника сесть на стул со сгибанием коленного и голеностопного суставов на 90°. Закрепите динамометр на лицевой стороне деревянной рамы. Соедините большой палец ноги с динамометром с помощью карабина (рисунок 3B).
- Испытание на прочность при сгибании пальцев ног (FT2-3 и FT2-5)
- Используйте Т-образные металлические стержни для крепления к динамометру. Попросите участника согнуть 2-3-й пальцы ног или 2-5-й пальцы ног. Выполните процедуру испытания, аналогичную процедуре испытания FT1 (Рисунок 3C, D).
- Испытание куполом
- Приложите динамометр к ладьевидному бугорку. Попросите участника сдвинуть переднюю часть стопы к пятке или максимально поднять свод стопы, не поднимая и не сгибая пальцы ног, что приведет к «укорочению» стопы и поднятию медиального продольного свода (рис. 3А).
- Затем попросите испытуемого сделать максимальное произвольное сокращение в течение 3 с. Выполните сбор данных, как и предыдущие тесты на сгибание пальцев ног (шаги 2.2.2 и 2.2.3).
ПРИМЕЧАНИЕ: Запишите три успешных испытания для обработки данных и обеспечьте достаточное время отдыха между испытаниями, чтобы избежать усталости.
- Откройте окно программной обработки и импортируйте CSV-файлы исходных данных о прочности.
- Усилие сгибания носка (FT1, FT2-3, FT2-5): Нажмите кнопку «Выполнить », выберите опцию «Автоматический расчет » в списке расчетов, а затем нажмите кнопку «Расчет ». Программное обеспечение будет активно рассчитывать пиковую силу захвата носка (рис. 4).
- Данные о купольной силе: Импортируйте исходные данные в программное обеспечение и нажмите кнопку «Выполнить ». Выберите параметр Ручной расчет в списке расчета. Затем вручную перетащите подвижное окно 0,5 с, где кривая силы имеет форму плато, и программное обеспечение автоматически рассчитает среднюю силу в окне (рис. 5).
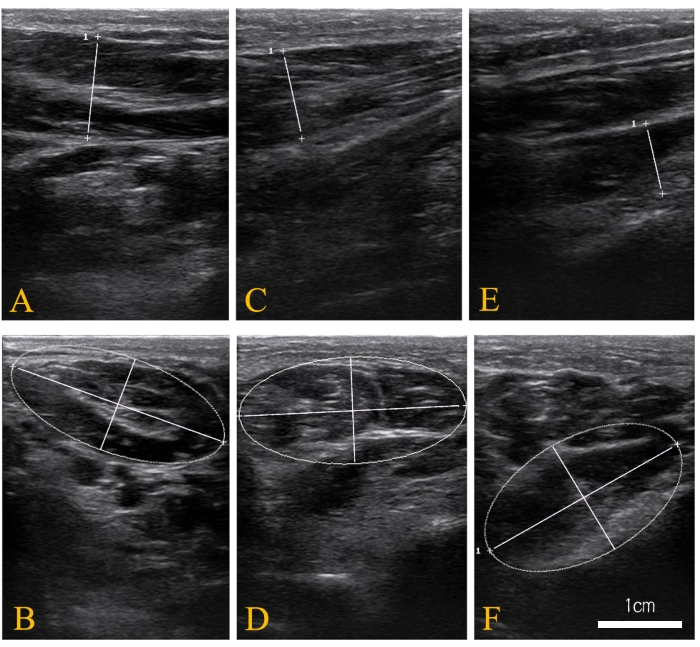
Рисунок 1: Репрезентативные ультразвуковые изображения трех внутренних мышц. (А) Толщина изображения галлюциса похитителя; (В) площадь поперечного сечения галлюциса похитителя; (C) изображение толщины сгибателя пальцев бедра; (D) площадь поперечного сечения flexor digitorum brevis; (E) изображение толщины квадрата растения; и (F) площадь поперечного сечения квадрата растения. Пожалуйста, нажмите здесь, чтобы увидеть увеличенную версию этого рисунка.
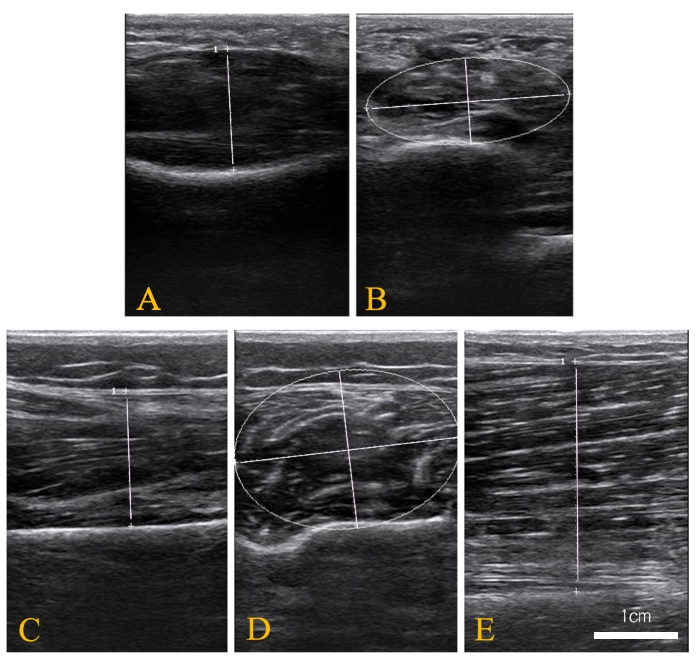
Рисунок 2: Репрезентативные ультразвуковые изображения трех наружных мышц. (А) Толщина сгибателя желтого сгибателя; (Б) площадь поперечного сечения желтого сгибателя бедра; (C) толщина длинной и короткой мышц малоберцовой мышцы; (D) площадь поперечного сечения длинной малоберцовой и короткой мышц; и (E) изображение толщины передней большеберцовой кости. Пожалуйста, нажмите здесь, чтобы увидеть увеличенную версию этого рисунка.
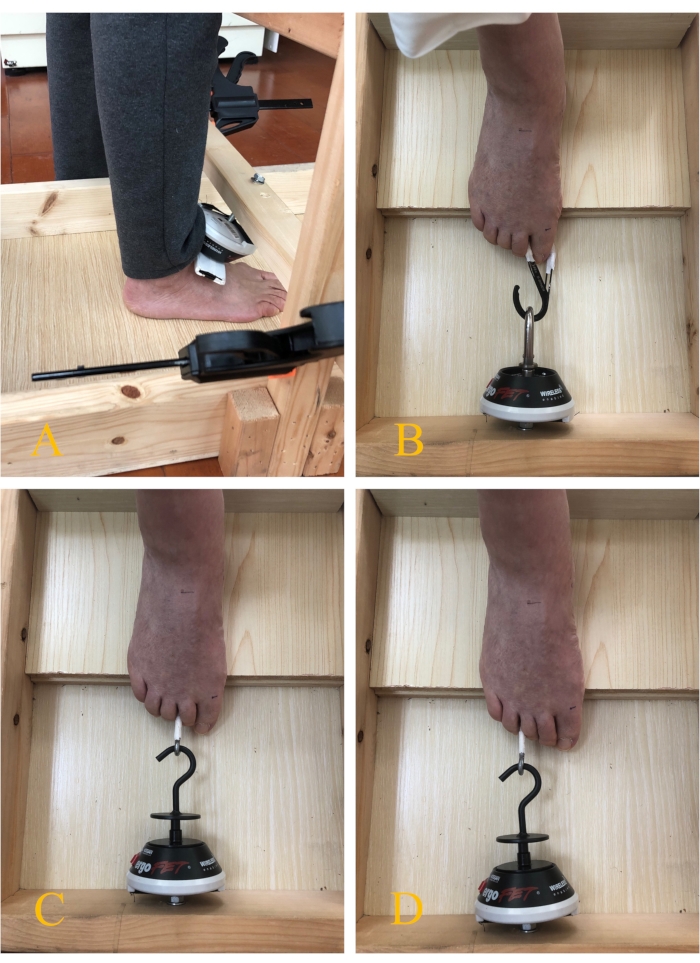
Рисунок 3: Тест на силу мышц стопы. (А) Тест на куполирование; (B) испытание на прочность сгибания пальцев ног (FT1); (C) испытание на прочность сгибания пальцев ног (FT2-3); (D) испытание на прочность сгибания пальцев ног (FT2-5). Пожалуйста, нажмите здесь, чтобы увидеть увеличенную версию этого рисунка.
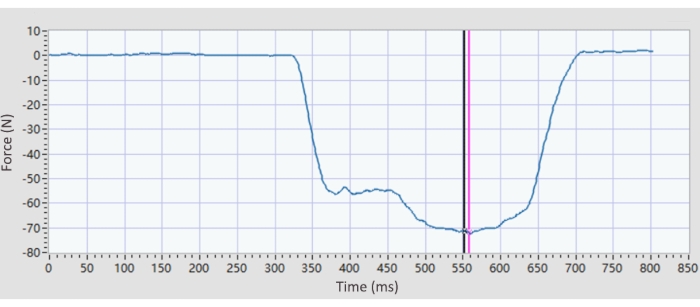
Рисунок 4: Репрезентативный график прочности сгибания пальцев ног. Пиковая сила сгибания пальцев ног вычисляется как среднее значение шести точек данных вокруг выбранной пиковой точки. В кастомном программном обеспечении запрограммировано, что 10 точек, включая пиковую силу, остаются относительно стабильными, чтобы избежать ложных пиков, а это значит, что остальные девять точек не превышают ±0,5 от пикового значения. Пожалуйста, нажмите здесь, чтобы увидеть увеличенную версию этого рисунка.
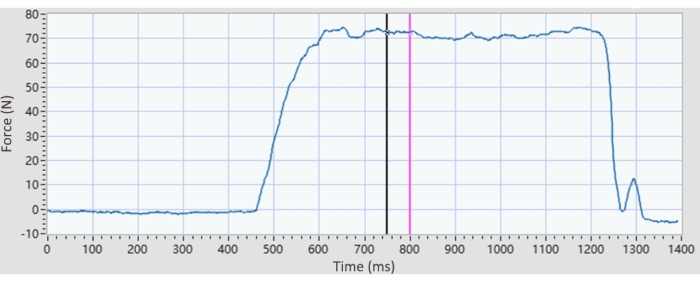
Рисунок 5: Репрезентативный график прочности купола. Сила максимального произвольного сжатия рассчитывается для прочности купола. Имеется подвижное окно 0,5 с, позволяющее определить, где находится кривая силы в форме плато, которую можно перетащить вручную. Сила купола запрограммирована на расчет среднего значения окна выбора (0,5 мс). Пожалуйста, нажмите здесь, чтобы увидеть увеличенную версию этого рисунка.
3. Пассивная подсистема
ПРИМЕЧАНИЕ: Для оценки структуры стопы (пассивная подсистема) применялись тесты ND и индекса осанки стопы-6 (FPI-6).
- Тест на ладьевидное падение (ND)
- Соберите штангенциркуль высоты с основанием, крепежным блоком и клешнейным когтем. Чтобы определить бугристость ладьевидной кости, вытяните клешню через палочку. Установите штангенциркуль высоты на горизонтальную платформу.
ПРИМЕЧАНИЕ: Испытание ND проводится на одной и той же горизонтальной платформе. - Попросите участников сесть на регулируемый по высоте стул и повернуться боком, чтобы можно было визуализировать медиальную продольную дугу. Пропальпируйте ладьевидный бугрист и отметьте его расположение. Попросите участников сесть в положение, при котором коленный, тазобедренный и голеностопный суставы образуют угол 90°.
- Пальпируйте медиальную и латеральную стороны головки таранной кости участника. Супинируйте и пронируйте подтаранный сустав до тех пор, пока медиальная и латеральная стороны таранной кости не будут расположены одинаково.
- Совместите головку клешни с отмеченной ладьевидной бугристостью. Прочтите и запишите рост в этом положении без нагрузки (высота 1).
- Проинструктируйте участников встать и сохранить нормальную, двустороннюю стойку с отягощением. Последовательно записывайте высоту (высота 2).
- Определите вертикальное движение ладьевидного бугра (т.е. высота 1-высота 2) в сагиттальной плоскости как НД.
ПРИМЕЧАНИЕ: В процессе ND-теста участники должны держаться прямо и смотреть прямо перед собой.
- Соберите штангенциркуль высоты с основанием, крепежным блоком и клешнейным когтем. Чтобы определить бугристость ладьевидной кости, вытяните клешню через палочку. Установите штангенциркуль высоты на горизонтальную платформу.
- Индекс осанки стопы-6 (FPI-6)
- Выполните испытание FPI-6 на горизонтальной платформе, как при испытании ND (шаг 3.1.1).
- Проинструктируйте участников сделать несколько шагов, маршируя на месте, а затем встаньте в расслабленную стойку с поддержкой двух конечностей. Попросите их стоять неподвижно в течение примерно 2 минут во время оценки.
- Пропальпируйте головку таранной кости и оцените ее положение на боковой и медиальной сторонах.
- Пальпируют латеральную лодыжку и отмечают супра- и инфралатеральное искривление лодыжки.
- Обратите внимание на положение лобной части пяточной кости и измерьте угол между задней стороной пяточной кости и длинной осью стопы.
- Нёбо в талонавикулярном суставе (TNJ) и выпуклость или вогнутость в этой области.
- Осмотрите изгиб медиальной продольной дуги и оцените ее высоту и конгруэнтность.
- Понаблюдайте за передней частью стопы непосредственно позади и на одной линии с длинной осью пятки и измерьте взаимное положение передней части стопы на задней части стопы (отведение/приведение).
ПРИМЕЧАНИЕ: В этом тесте каждый элемент оценивается как -2, -1, 0, 1 и 2 (см. Дополнительный файл 1).
4. Нейронная подсистема
ПРИМЕЧАНИЕ: При оценке нейронной подсистемы для оценки подошвенной чувствительности применяли порог подошвенного легкого прикосновения и двухточечный дискриминатор (TPD).
- Порог подошвенного легкого прикосновения
- Подготовьте набор мононити Semmes-Weinstein (SWM), состоящий из 20 штук. Каждый комплект SWM имеет порядковый номер в диапазоне от 1,65 до 6,65 (1,65, 2,36, 2,44, 2,83, 3,22, 3,61, 3,84, 4,08, 4,17, 4,31, 4,56, 4,74, 4,93, 5,07, 5,18, 5,46, 5,88, 6,10, 6,45 и 6,65), который относится к калиброванному разрывному усилию (т. е. индекс 1,65 эквивалентен 0,008 г силы).
ПРИМЕЧАНИЕ: Чем выше значение индекса, тем жестче и труднее его согнуть. - Отметьте тестовые области подошвенной подошвы, включая первый палец стопы (T1), головку первой плюсневой кости (MT1), головку третьей плюсневой кости (MT3), головку пятой плюсневой кости (MT5), среднюю часть стопы (M) и пятку (H).
- Приложите 4,74 SWM к тенарным возвышениям участников, чтобы почувствовать стимул, который они получат на подошвенной подошве в формальном тесте. Проинструктируйте участников говорить «да» и четко и громко сообщать исследователю о точном участке каждый раз, когда участники воспринимают сенсорный стимул SWM на любом из исследуемых участков.
ПРИМЕЧАНИЕ: Каждая отмеченная область может быть заменена одним конкретным числом в удобной памяти. - Поместите каждого участника в положение лежа на стандартном лечебном столе лицом в сторону от испытуемого так, чтобы нога висела на край стола. Попросите их закрыть глаза и надеть наушники, чтобы избежать помощи зрения и свести к минимуму отвлекающие факторы.
- Нанесите SWM перпендикулярно коже в целевой области. Давление уместно до тех пор, пока нейлоновый SWM не согнется в форме буквы «С». Затем подержите его в течение 1 с перед извлечением. 4.74 SWM сначала применяется к отмеченной области, а для стандартизации оценкииспользуется пошаговый алгоритм 4-2-1. Протестируйте шесть подошвенных областей случайным образом.
ПРИМЕЧАНИЕ: Обеспечьте несколько секунд для отдыха в интервале следов в случае сенсорных нарушений между отмеченными областями. Последний обнаруженный SWM считается пороговым значением для этого сайта.
- Подготовьте набор мононити Semmes-Weinstein (SWM), состоящий из 20 штук. Каждый комплект SWM имеет порядковый номер в диапазоне от 1,65 до 6,65 (1,65, 2,36, 2,44, 2,83, 3,22, 3,61, 3,84, 4,08, 4,17, 4,31, 4,56, 4,74, 4,93, 5,07, 5,18, 5,46, 5,88, 6,10, 6,45 и 6,65), который относится к калиброванному разрывному усилию (т. е. индекс 1,65 эквивалентен 0,008 г силы).
- Двухточечный дискриминатор (TPD)
- Подготовьте двухточечный дискриминатор. Регулируемое устройство имеет разное расстояние, от 1 мм до 15 мм.
ПРИМЕЧАНИЕ: Одна сторона циферблата находится в диапазоне от 1 мм до 8 мм, а поворот циферблата в другую сторону составляет от 9 мм до 15 мм. - Отметьте шесть тестовых областей на подошвенной подошве, которые совпадают с таковыми в случае испытания порога подошвенного легкого прикосновения (шаг 4.1.2).
- Чтобы участники ознакомились с процессом тестирования, примените двухточечный дискриминатор на кончике среднего пальца участника. Попросите их сказать «один», если они восприняли одну точку, или «две», если они восприняли две точки.
ПРИМЕЧАНИЕ: Положение испытания такое же, как и при испытании порогового значения подошвенного легкого прикосновения. Участники должны держать глаза закрытыми. - Начните тест с наибольшего расстояния (8 мм), а затем уменьшите расстояние ширины на 5 мм, пока участники не сообщат об одной точке. Перемещайте устройство с шагом 1 мм, применяя рандомизацию одной или двух точек до тех пор, пока участники не смогут последовательно идентифицировать две точки на тестовой ширине.
ПРИМЕЧАНИЕ: Три раза правильного определения двухточечного касания из пяти касаний определяются как положительные. Последнее двухточечное значение записывается как пороговое значение TPD.
- Подготовьте двухточечный дискриминатор. Регулируемое устройство имеет разное расстояние, от 1 мм до 15 мм.
Результаты
В это исследование было включено 84 участника для измерения. В молодую группу вошли 42 студента университета со средним возрастом 22,4 ± 2,9 года и ростом 1,60 ± 0,05 м. В пожилую группу вошли 42 пожилых человека, проживающих в общинах, средний возраст которых составил 68,9 ± 3,3 года, а рост – 1,59 ± 0,05 м....
Обсуждение
Представленный протокол используется для измерения характеристик стопы у пожилых людей, что обеспечивает комплексную оценку для исследования стабильности ядра стопы, включая пассивную, активную и нейронную подсистемы. Эта новая парадигма освещает функцию стопы, которая взаимодейст?...
Раскрытие информации
Конфликт интересов у авторов отсутствует.
Благодарности
Авторы выражают признательность за финансирование Программы разведения Шанхайской десятой народной больницы (YNCR2C022).
Материалы
| Name | Company | Catalog Number | Comments |
| Diagnostic Ultrasound System | Mindray | It is used in clinical ultrasonic diagnostic examination. | |
| ergoFet dynamometer | ergoFet | It is an accurate, portable, push/pull force gauge, which is designed to be a stand-alone gauge for capturing individual force measurements under any job condition. | |
| Height vernier caliper | It is an accurate measure tool for height. | ||
| LabVIEW | It is a customed program software for strength analysis. | ||
| Semmes-Weinstein monofilaments | Baseline | It consists of 20 pieces, and each SWM haves an index number ranging from 1.65 to 6.65, that is related with a calibrated breaking force. | |
| Two-Point Discriminator | Touch Test | It is a set of two aluminum discs, each containing a series of prongs spaced between 1 to 15 mm apart. |
Ссылки
- Guidozzi, F. Foot problems in older women. Climacteric: The Journal of the International Menopause Society. 20 (6), 518-521 (2017).
- Zelik, K. E., Honert, E. C. Ankle and foot power in gait analysis: Implications for science, technology and clinical assessment. Journal of Biomechanics. 75, 1-12 (2018).
- Farris, D. J., Kelly, L. A., Cresswell, A. G., Lichtwark, G. A. The functional importance of human foot muscles for bipedal locomotion. Proceedings of the National Academy of Sciences of the United States of America. 116 (5), 1645-1650 (2019).
- Bruijn, S. M., van Dieen, J. H. Control of human gait stability through foot placement. Journal of The Royal Society Interface. 15 (143), 20170816 (2018).
- McKeon, P. O., Hertel, J., Bramble, D., Davis, I. The foot core system: a new paradigm for understanding intrinsic foot muscle function. British Journal of Sports Medicine. 49 (5), 290 (2015).
- McKenzie, J. The foot as a half-dome. British Medical Journal. 1 (4921), 1068-1069 (1955).
- Soysa, A., Hiller, C., Refshauge, K., Burns, J. Importance and challenges of measuring intrinsic foot muscle strength. Journal of Foot and Ankle Research. 5 (1), 29 (2012).
- Kelly, L. A., Cresswell, A. G., Racinais, S., Whiteley, R., Lichtwark, G. Intrinsic foot muscles have the capacity to control deformation of the longitudinal arch. Journal Of the Royal Society Interface. 11 (93), 20131188 (2014).
- Galica, A. M., et al. Subsensory vibrations to the feet reduce gait variability in elderly fallers. Gait & Posture. 30 (3), 383-387 (2009).
- Park, J. H. The effects of plantar perception training on balance and falls efficacy of the elderly with a history of falls: A single-blind, randomized controlled trial. Archives of Gerontology and Geriatrics. 77, 19-23 (2018).
- Menz, H. B., Morris, M. E., Lord, S. R. Foot and ankle characteristics associated with impaired balance and functional ability in older people. The journals of gerontology. Series A, Biological Sciences and Medical Sciences. 60 (12), 1546-1552 (2005).
- Cobb, S. C., Bazett-Jones, D. M., Joshi, M. N., Earl-Boehm, J. E., James, C. R. The relationship among foot posture, core and lower extremity muscle function, and postural stability. Journal of Athletic Training. 49 (2), 173-180 (2014).
- Koyama, K., Yamauchi, J. Altered postural sway following fatiguing foot muscle exercises. PloS One. 12 (12), 0189184 (2017).
- Rodriguez-Sanz, D., et al. Foot disorders in the elderly: A mini-review. Disease-a-Month: DM. 64 (3), 64-91 (2018).
- Osoba, M. Y., Rao, A. K., Agrawal, S. K., Lalwani, A. K. Balance and gait in the elderly: A contemporary review. Laryngoscope Investigative Otolaryngology. 4 (1), 143-153 (2019).
- Gimunova, M., Zvonar, M., Mikeska, O. The effect of aging and gender on plantar pressure distribution during the gait in elderly. Acta of Bioengineering and Biomechanics. 20 (4), 139-144 (2018).
- Cen, X., Jiang, X., Gu, Y. Do different muscle strength levels affect stability during unplanned gait termination. Acta of Bioengineering and Biomechanics. 21 (4), 27-35 (2019).
- Mickle, K. J., Munro, B. J., Lord, S. R., Menz, H. B., Steele, J. R. ISB Clinical Biomechanics Award 2009: toe weakness and deformity increase the risk of falls in older people. Clinical Biomechanics. 24 (10), 787-791 (2009).
- Spink, M. J., et al. Foot and ankle strength, range of motion, posture, and deformity are associated with balance and functional ability in older adults. Archives of Physical Medicine and Rehabilitation. 92 (1), 68-75 (2011).
- Singhal, A., Segal, A. R., Munshi, M. N. Diabetes in long-term care facilities. Current Diabetes Reports. 14 (3), 464 (2014).
- James, K., Orkaby, A. R., Schwartz, A. W. Foot examination for older adults. The American Journal of Medicine. 134 (1), 30-35 (2021).
- Awale, A., et al. Foot function, foot pain, and falls in older adults: The Framingham foot study. Gerontology. 63 (4), 318-324 (2017).
- Stolt, M., Suhonen, R., Voutilainen, P., Leino-Kilpi, H. Foot health in older people and the nurses' role in foot health care--a review of literature. Scandinavian Journal of Caring Sciences. 24 (1), 194-201 (2010).
- Kusagawa, Y., et al. Toe flexor strength is associated with mobility in older adults with pronated and supinated feet but not with neutral feet. Journal of Foot and Ankle Research. 13 (1), 55 (2020).
- Yamauchi, J., Koyama, K. Toe flexor strength is not related to postural stability during static upright standing in healthy young individuals. Gait & Posture. 73, 323-327 (2019).
- Uritani, D., Fukumoto, T., Matsumoto, D., Shima, M. The relationship between toe grip strength and dynamic balance or functional mobility among community-dwelling Japanese older adults: A cross-sectional study. Journal of Aging and Physical Activity. 24 (3), 459-464 (2016).
- Menz, H. B., Zammit, G. V., Munteanu, S. E., Scott, G. Plantarflexion strength of the toes: age and gender differences and evaluation of a clinical screening test. Foot & Ankle International. 27 (12), 1103-1108 (2006).
- Ridge, S. T., Myrer, J. W., Olsen, M. T., Jurgensmeier, K., Johnson, A. W. Reliability of doming and toe flexion testing to quantify foot muscle strength. Journal of Foot and Ankle Research. 10, 55 (2017).
- Wang, X., Chen, L., Liu, W., Su, B., Zhang, Y. Early detection of atrophy of foot muscles in Chinese patients of type 2 diabetes mellitus by high-frequency ultrasonography. Journal of Diabetes Research. 2014, 927069 (2014).
- Jung, D. Y., Koh, E. K., Kwon, O. Y. Effect of foot orthoses and short-foot exercise on the cross-sectional area of the abductor hallucis muscle in subjects with pes planus: a randomized controlled trial. Journal of Back and Musculoskeletal Rehabilitation. 24 (4), 225-231 (2011).
- Snyder, B. A., Munter, A. D., Houston, M. N., Hoch, J. M., Hoch, M. C. Interrater and intrarater reliability of the semmes-weinstein monofilament 4-2-1 stepping algorithm. Muscle & Nerve. 53 (6), 918-924 (2016).
- Redmond, A. C., Crane, Y. Z., Menz, H. B. Normative values for the Foot Posture Index. Journal of Foot and Ankle Research. 1 (1), 6 (2008).
- McKeon, P. O., Fourchet, F. Freeing the foot: integrating the foot core system into rehabilitation for lower extremity injuries. Clinics in Sports Medicine. 34 (2), 347-361 (2015).
- Navarro-Peternella, F. M., Teston, E. F., Dos Santos Santiago Ribeiro, B. M., Marcon, S. S. Plantar cutaneous sensory stimulation improves foot sensibility and gait speed in older adults with diabetes: A clinical trial. Advances in Skin & Wound Care. 32 (12), 568-573 (2019).
- Felicetti, G., Thoumie, P., Do, M. C., Schieppati, M. Cutaneous and muscular afferents from the foot and sensory fusion processing: Physiology and pathology in neuropathies. Journal of the Peripheral Nervous System: JPNS. 26 (1), 17-34 (2021).
- Park, D. J., Lee, K. S., Park, S. Y. Effects of two foot-ankle interventions on foot structure, function, and balance ability in obese people with Pes Planus. Healthcare. 9 (6), 667 (2021).
- Garth, W. P., Miller, S. T. Evaluation of claw toe deformity, weakness of the foot intrinsics, and posteromedial shin pain. The American Journal of Sports Medicine. 17 (6), 821-827 (1989).
- Machado, A. S., Bombach, G. D., Duysens, J., Carpes, F. P. Differences in foot sensitivity and plantar pressure between young adults and elderly. Archives of Gerontology and Geriatrics. 63, 67-71 (2016).
- Scott, G., Menz, H. B., Newcombe, L. Age-related differences in foot structure and function. Gait & Posture. 26 (1), 68-75 (2007).
- Protopapas, K., Perry, S. D. The effect of a 12-week custom foot orthotic intervention on muscle size and muscle activity of the intrinsic foot muscle of young adults during gait termination. Clinical Biomechanics. 78, 105063 (2020).
- Mickle, K. J., Angin, S., Crofts, G., Nester, C. J. Effects of age on strength and morphology of toe flexor muscles. The Journal of Orthopaedic and Sports Physical Therapy. 46 (12), 1065-1070 (2016).
- Endo, M., Ashton-Miller, J. A., Alexander, N. B. Effects of age and gender on toe flexor muscle strength. Journal of Gerontology: MEDICAL SCIENCES. 57 (6), 392-397 (2002).
- Mickle, K. J., Nester, C. J., Crofts, G., Steele, J. R. Reliability of ultrasound to measure morphology of the toe flexor muscles. Journal of Foot and Ankle Research. 6 (1), 12 (2013).
- Headlee, D. L., Leonard, J. L., Hart, J. M., Ingersoll, C. D., Hertel, J. Fatigue of the plantar intrinsic foot muscles increases navicular drop. Journal of electromyography and kinesiology : official journal of the International Society of Electrophysiological Kinesiology. 18 (3), 420-425 (2008).
- Han, J., Park, S., Jung, S., Choi, Y., Song, H. Comparisons of changes in the two-point discrimination test following muscle fatigue in healthy adults. Journal of Physical Therapy Science. 27 (3), 551-554 (2015).
- Greenman, R. L., et al. Foot small muscle atrophy is present before the detection of clinical neuropathy. Diabetes Care. 28 (6), 1425-1430 (2005).
- Viseux, F. J. F. The sensory role of the sole of the foot: Review and update on clinical perspectives. Neurophysiologie Clinique = Clinical Neurophysiology. 50 (1), 55-68 (2020).
- Sakamoto, K., Kudo, S. Morphological characteristics of intrinsic foot muscles among flat foot and normal foot using ultrasonography. Acta of Bioengineering and Biomechanics. 22 (4), 161-166 (2020).
- Cheung, R. T. H., Sze, L. K. Y., Mok, N. W., Ng, G. Y. F. Intrinsic foot muscle volume in experienced runners with and without chronic plantar fasciitis. Journal of Science and Medicine in Sport. 19 (9), 713-715 (2016).
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены