JoVE 비디오를 활용하시려면 도서관을 통한 기관 구독이 필요합니다. 전체 비디오를 보시려면 로그인하거나 무료 트라이얼을 시작하세요.
Method Article
노인의 발 코어 시스템의 기능 평가
요약
발의 기능적 코어 안정성은 인간의 정적인 자세와 역동적인 활동에 기여합니다. 이 논문은 세 가지 하위 시스템을 결합한 풋 코어 시스템의 기능에 대한 포괄적인 평가를 제안합니다. 다양한 인구 집단에서 발 기능을 탐구하기 위한 인식 제고와 다각적인 프로토콜을 제공할 수 있습니다.
초록
몸과 지면을 연결하는 복잡한 구조인 발은 인간의 정적 및 동적 활동에서 자세 조절에 기여합니다. 발 코어는 수동, 능동 및 신경 하위 시스템의 기능적 상호 의존성에 뿌리를 두고 있으며, 이는 발 움직임과 안정성을 제어하는 발 코어 시스템으로 결합됩니다. 하중을 담당하는 발 아치 (수동 하위 시스템)는 발의 기능적 핵심으로 간주되며 정상적인 발 기능을 위해 안정성이 필요합니다. 발의 기능적 이상은 발가락 굴곡근의 약화, 비정상적인 발 자세, 발바닥 감각 민감도 저하 등 노인에서 널리 보고되고 있습니다. 이 논문에서는 발 코어 하위 시스템을 기반으로 발 기능을 평가하기 위한 포괄적인 접근 방식을 소개합니다. 발 내재근과 외외근의 강도와 형태를 사용하여 발 근육(활성 하위체계) 기능을 평가했습니다. 돔 근력 시험은 발 고유 근육의 기능을 결정하기 위해 적용되었으며, 발가락 굴곡 강도 시험은 외적 근육의 기능에 더 중점을 두었습니다. 배꼽 낙하 테스트와 발 자세 지수를 적용하여 발 아치(수동 하위 시스템) 기능을 평가했습니다. 신경 하위 시스템의 경우 발바닥 빛 터치 역치 테스트와 2점 판별 테스트를 사용하여 발의 9개 영역에서 발바닥 촉각 감도를 평가했습니다. 이 연구는 노인 및 기타 인구의 발 코어 기능에 대한 새로운 통찰력을 제공합니다.
서문
인간의 발은 발에 부착되는 뼈, 근육 및 힘줄로 구성된 매우 복잡한 구조입니다. 하지의 한 부분인 발은 지지 표면과 지속적으로 직접 접촉하므로 체중 부하 작업에 기여합니다1. 근육과 수동 구조 사이의 복잡한 생체 역학적 상호 작용을 기반으로 발은 충격 흡수에 기여하고 불규칙한 표면을 조정하며 운동량을 생성합니다. 증거에 따르면 발은 자세 안정성, 걷기 및 달리기에 의미 있는 기여를 합니다 2,3,4.
2015년 McKeon5가 제안한 새로운 패러다임에 따르면, 발 코어는 수동, 능동 및 신경 하위 시스템의 기능적 상호 의존성에 뿌리를 두고 있으며, 이는 발 움직임과 안정성을 제어하는 발 코어 시스템으로 결합됩니다. 이 패러다임에서 발 뼈 해부학은 종방향 아치와 횡방향 중족골 아치를 포함하는 기능적 하프 돔을 형성하고 하중 변화에 유연하게 적응합니다6. 이 하프 돔과 인대와 관절 캡슐을 포함한 수동 구조는 수동 하위 시스템을 구성합니다. 또한 활성 하위 시스템은 발 고유 근육, 외부 근육 및 힘줄로 구성됩니다. 내재성 근육은 발 아치, 하중 의존성 및 조절을 지지하는 국소 안정제 역할을 하는 반면 외인성 근육은 전체 이동자로서 발 움직임을 생성합니다. 신경 하위체계의 경우, 족저근막, 인대, 관절낭, 근육 및 힘줄에 있는 여러 종류의 감각 수용체(예: 관절낭 수용체 및 피부 수용체)가 발 돔 변형, 보행 및 균형에 기여합니다 9,10.
몇몇 연구자들은 발이 두 가지 주요 방식으로 일상 활동에 기여한다고 추측했습니다. 하나는 기능적 아치와 하지 근육 사이의 조절을 통한 기계적 지원입니다. 다른 하나는 위치11에 대한 발바닥 감각 정보의 입력입니다. 발 코어 시스템에 기초하여, 발 자세, 내재적 및 외적 발 근육의 강도, 감각 감각을 포함한 이 시스템의 결함은 이동성과 균형의 약화를 유발할 수 있다 9,11,12,13.
그러나 나이가 들어감에 따라 발 또는 발가락 기형, 발 또는 발가락 힘의 약화, 발바닥 압력 분포, 발바닥 촉각 민감도 감소 등 발의 양상, 생체 역학, 구조 및 기능의 변화가 일반적으로 발생합니다 14,15,16,17. 발가락 기형의 존재와 외반의 중증도는 노인의 이동성 및 낙상 위험과 관련이 있다11,18. 더욱이 간과되던 발가락 굴곡근의 강도는 노인의 균형에 기여한다19. 한편, 노인은 당뇨병, 말초 동맥 질환, 신경병증 및 골관절염과 같은 병리와 관련된 발 질환을 가질 위험이 더 높습니다20,21.
특히 노인의 발에 대한 평가, 검사 및 건강 관리는 점점 더 많은 관심을 끌고 있습니다14,21. 그러나 발 코어 시스템의 기능에 대한 포괄적인 평가를 탐구하기 위한 연구는 제한적입니다. 수많은 연구가 통증과 손발톱, 피부, 뼈/관절 및 신경혈관 질환과 같은 노인의 발 병리학적 문제를 탐구하는 것을 목표로 했다 21,22,23. 일상 활동 중 기계적 지지와 감각 입력, 그리고 기능적 핵심 시스템으로서의 발의 역할을 인식하고 평가해야 하는데, 이는 이전 연구에서 무시되었습니다. 특히, 내인근과 외인근을 포함한 발의 활동적인 구성요소는 국부적 안정 및 글로벌 무버로 작용하여 정적인 자세와 역동적인 움직임에서 발의 안정성과 행동에 기여한다5.
발가락 굴곡 강도는 발 근육의 강도를 나타내는 것으로 보고되었으며, 발 기능과 균형 및 이동성과 같은 다른 건강 상황 사이의 관계를 탐구하는 데에도 활용된다 24,25,26. 본질적으로 발 근력은 내재성 근육과 외래 근육의 작용을 구별하는 데 국한됩니다. 더욱이, 종이 그립 테스트와 내재적 양성 테스트를 포함한 여러 테스트는 신뢰성과 타당성이 낮은 비정량적 테스트로 비판을 받았습니다 7,27. 최근 발의 내재적 근력을 정량화하기 위해 발 돔 근력에 대한 새로운 평가가 보고되었으며 타당성이 좋은 것으로 나타났습니다28. 도밍(짧은 발 움직임) 근력을 측정하여 고유 근육의 기능을 직접 정량화하는 데 기여합니다.
따라서 본 연구에서는 발 코어 시스템(foot core system)을 기반으로 노인 발의 특성, 특히 활성 하위체계(active subsystem)의 기능을 탐구하는 것을 목표로 하는 프로토콜을 제안한다. 이 프로토콜은 노인의 수동, 능동 및 신경 하위 시스템을 포함한 발 코어 안정성을 조사하기 위한 포괄적인 평가를 제공합니다. 또한, 족저근막염, 평발, 당뇨병과 같은 여러 건강 상황에서 발 코어 기능의 변화가 보고되었다 24,29,30. 향후 연구에서는 다차원 측정에서 서로 다른 인구 집단의 발 기능을 평가하는 데 도움이 될 수 있습니다.
Access restricted. Please log in or start a trial to view this content.
프로토콜
이 연구는 상하이 스포츠 대학의 스포츠 의학 및 재활 센터에서 수행되었으며 상하이 스포츠 대학 윤리 위원회의 승인을 받았습니다(No. 102772020RT001). 테스트 전에 참가자들은 실험 목적과 절차에 대한 세부 정보를 받았습니다. 모든 참가자는 정보에 입각한 동의서에 서명했습니다.
1. 참가자 선정
- (1) 60세 이상인 참가자를 포함합니다. (2) 서 있는 자세를 단독으로 유지할 수 있다. (3) 다른 사람의 도움, 의족 또는 이동 보조 기구 없이 독립적으로 걸을 수 있습니다. (4) 정상적인 인지 기능을 나타낼 수 있으며 검사의 절차와 지침을 이해할 수 있습니다. (1) 중증 심폐 질환 진단을 받은 참가자는 제외합니다. (2) 알츠하이머병 및 파킨슨병과 같은 운동 신경 장애로 진단된 경우; (3) 작년에 하지 외상의 병력이 있는 사람은 제외되었습니다.
참고: 발 코어 시스템의 기능을 평가하기 위해 인구 통계학적 데이터가 이전 그룹(대조군)과 일치하는 42명의 노인 참가자와 42명의 젊은 참가자를 이 연구에 모집했습니다. 표본 크기는 α = 0.05, 검정력(1 − β) = 0.95, 효과 크기 = 0.8로 설정하여 t-검정에 대해 계산되었습니다. 결과는 각 그룹의 참가자 42명이 이 연구에 포함되어야 함을 보여줍니다.
2. 활성 하위 시스템
알림: 내인성 및 외인성 발 근육의 형태 및 강도 테스트는 활성 하위 시스템을 평가하는 데 사용됩니다.
- 근육 형태
- 근골격계 초음파 시스템을 켠 다음 Freeze 버튼을 클릭합니다. 프로브 커넥터를 호스트 후면의 연결 포트에 꽂고 프로브 잠금 버튼을 잠급니다. iStation 버튼을 클릭한 다음 새 환자를 클릭합니다. 각 참가자의 ID, 이름, 성별, 생년월일을 입력합니다.
알림: 프로브 케이블은 적절하게 배열하고 쉽게 짓밟히지 않는 위치에 배치해야 합니다.amp케이블이 다른 물체와 얽히지 않도록 합니다. 충돌 및 손상을 방지하기 위해 프로브를 안전한 위치에 놓으십시오. - 외전근 환각(AbH): 결절과 배꼽 결절의 스캐닝 라인 중간에 초음파 커플링 젤을 바릅니다. 내측 종골 결절에 프로브를 배꼽 결절을 향해 놓습니다. 프로브를 시야 넓게 움직여 AbH의 가장 두꺼운 부분을 캡처한 다음 저장 버튼을 클릭하여 정지 이미지를 저장합니다.
- 그런 다음 프로브를 90° 회전하여 AbH의 단면 이미지를 얻고 이미지를 저장합니다.
알림: 근육 형태 측정에서 과도한 압력을 가하지 않고 프로브와 피부 사이의 양호한 접촉을 유지하십시오.
- 그런 다음 프로브를 90° 회전하여 AbH의 단면 이미지를 얻고 이미지를 저장합니다.
- Flexor digitorum brevis(FDB): 종골의 내측 결절에서 세 번째 발가락까지의 선에 프로브를 세로로 정렬하고 근육을 스캔하여 두께를 측정합니다. 프로브를 90° 회전하여 단면 이미지를 얻습니다.
- Quadratus plantae (QP): talocalcaneonavicular joint의 근육 섬유를 따라 프로브를 세로로 정렬합니다. 프로브를 눈에 띄게 움직여 QP의 가장 두꺼운 부분을 찾습니다. 두께 측정을 위해 3개의 이미지를 캡처합니다. 프로브를 90° 회전하여 단면 이미지를 얻습니다.
참고: QP는 FDB 깊숙한 곳에 있습니다. - 굴곡근 환각 브레비스(FHB): 첫 번째 중족골을 표시하고 초음파 커플링 젤을 바른 다음 프로브를 샤프트를 따라 세로로 놓습니다. 프로브를 시야 넓게 움직여 FHB의 가장 두꺼운 부분을 캡처한 다음 프로브를 90° 회전하여 단면 이미지를 얻습니다.
- Peroneus longus and brevis (PER): 참가자들에게 누운 자세로 눕도록 지시합니다. 비골 머리와 외측 연골의 아래쪽 경계를 표시하고 두 점을 연결하는 선의 50%를 표시합니다. 커플링 젤을 바르고 프로브를 놓아 두께를 캡처합니다. 단면 이미지를 얻으려면 두께 측정이 수행된 지점에서 프로브를 90° 회전합니다.
- 경골 전방(TA): 비골두와 외측 연골 하부 경계 사이의 거리의 20% 이상 종아리 앞쪽에 커플링 젤을 바릅니다. 두께 측정값을 얻기 위해 TA를 따라 프로브를 세로로 배치합니다.
알림: 프로브의 스캔 범위로 인해 TA의 CSA를 완전히 캡처할 수 없습니다. - 이미지 측정: 화면 오른쪽에서 이전에 캡처한 이미지를 찾습니다. 트랙볼을 이용하여 커서를 이동하고, 영상을 한 장 선택한 후 [Set ] 버튼을 클릭합니다. 그런 다음 측정 버튼을 클릭합니다. 측정 항목이 화면 왼쪽에 나타납니다.
- 굵기: 트랙볼을 이용하여 커서를 이동하고, 거리 측정값을 선택한 후 [Set ] 버튼을 클릭합니다. 이미지에서 근육의 가장 두꺼운 부분의 두 지점을 표시합니다(그림 1 및 그림 2). 두께의 거리를 기록합니다.
- 단면적(CSA): 트랙볼을 이용하여 커서를 움직여 영상에서 근육의 주변을 추적합니다. 전체 근육의 단면을 추적한 후 설정 버튼을 클릭합니다(그림 1 및 그림 2). CSA의 영역을 기록합니다.
- 근골격계 초음파 시스템을 켠 다음 Freeze 버튼을 클릭합니다. 프로브 커넥터를 호스트 후면의 연결 포트에 꽂고 프로브 잠금 버튼을 잠급니다. iStation 버튼을 클릭한 다음 새 환자를 클릭합니다. 각 참가자의 ID, 이름, 성별, 생년월일을 입력합니다.
- 근력
- 동력계 Bluetooth 스틱을 컴퓨터의 USB 인터페이스에 삽입합니다. 동력계와 FET 데이터 수집 소프트웨어를 열고 게이지 시작 버튼을 클릭하여 자동 페어링을 기다립니다.
- 발가락 굴곡 강도 시험(FT1)
- 참가자에게 무릎과 발목 관절을 90° 구부린 의자에 앉도록 지시합니다. 동력계를 나무 프레임의 앞쪽에 고정합니다. 카라비너로 엄지발가락을 동력계에 연결합니다(그림 3B).
알림: 테스트 중 통증을 피하기 위해 적절한 막대를 조정하십시오. - 발 뒤의 패널을 교체하여 발뒤꿈치에서 첫 번째 중족골의 머리까지가 지지되는 동시에 발가락 굴곡을 손상시키지 않도록 합니다. 발가락이 일정한 기준선 힘을 생성하도록 카라비너를 조정한 다음 재설정 버튼을 클릭하여 동력계를 영점 조정합니다.
- 소프트웨어에서 Start Gauge 버튼을 클릭합니다. 참가자에게 엄지발가락을 구부리고 3초 동안 최대한 세게 당긴 다음 그립을 풀도록 지시할 때까지 안정된 상태를 유지하도록 지시합니다. Stop Gauge 버튼을 클릭하고 수집된 데이터를 저장합니다.
- 참가자에게 무릎과 발목 관절을 90° 구부린 의자에 앉도록 지시합니다. 동력계를 나무 프레임의 앞쪽에 고정합니다. 카라비너로 엄지발가락을 동력계에 연결합니다(그림 3B).
- 발가락 굴곡 강도 시험(FT2-3 및 FT2-5)
- T자형 금속 막대를 사용하여 동력계에 부착합니다. 참가자에게 2-3번째 발가락 또는 2-5번째 발가락을 구부리도록 지시합니다. FT1 테스트와 유사한 테스트 절차를 수행합니다(그림 3C,D).
- 도밍 테스트
- 주상골 결절에 동력계를 놓습니다. 참가자에게 앞발을 뒤꿈치 쪽으로 밀거나 발가락을 들어 올리거나 말리지 않고 가능한 한 아치를 올리도록 지시하면 발이 "짧아지고" 내측 세로 아치가 올라갑니다(그림 3A).
- 그런 다음 참가자에게 3초 동안 최대 자발적 수축을 하도록 요청합니다. 이전 발가락 굴곡 테스트와 같은 데이터 수집을 수행합니다(2.2.2 및 2.2.3단계).
참고: 데이터 프로세스에 대한 3번의 성공적인 시행을 기록하고 피로를 피하기 위해 시행 사이에 충분한 휴식 시간을 제공합니다.
- 프로그램 소프트웨어 처리 창을 열고 원래 강도 데이터의 CSV 파일을 가져옵니다.
- 발가락 굴곡력(FT1, FT2-3, FT2-5): 실행 버튼을 클릭하고 계산 목록에서 자동 계산 옵션을 선택한 다음 계산 버튼을 클릭합니다. 소프트웨어는 발가락 그립의 최대 강도를 능동적으로 계산합니다(그림 4).
- 도밍 포스 데이터: 원본 데이터를 소프트웨어로 가져오고 실행 버튼을 클릭합니다. 계산 목록에서 수동 계산 옵션을 선택합니다. 그런 다음 힘 곡선이 고원 모양인 이동 가능한 0.5초 창을 수동으로 드래그하면 소프트웨어가 창의 평균 힘을 자동으로 계산합니다(그림 5).
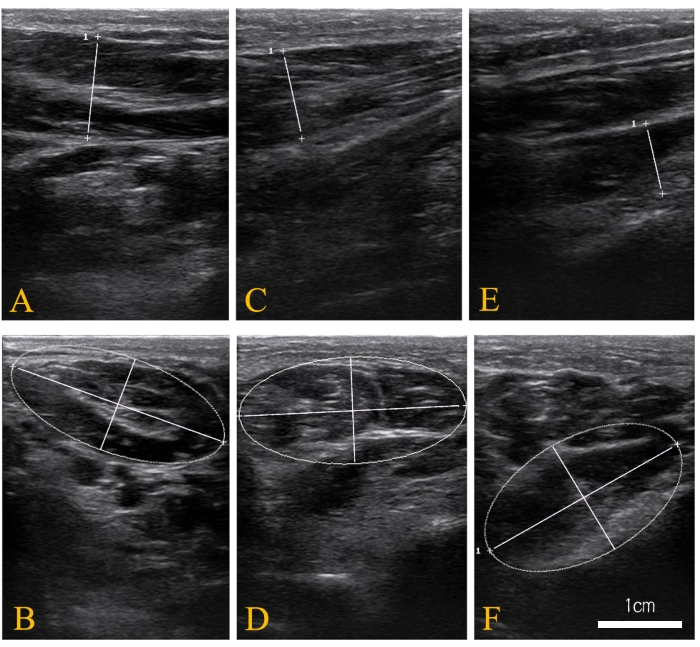
그림 1: 3개의 고유 근육의 대표적인 초음파 이미지. (A) 납치범 환각의 두께 이미지; (B) 외전근 환각의 단면; (C) 굴곡근 brevis의 두께 이미지; (D) 굴곡근 brevis의 단면적; (E) quadratus plantae의 두께 이미지; 및 (F) quadratus plantae의 단면적. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
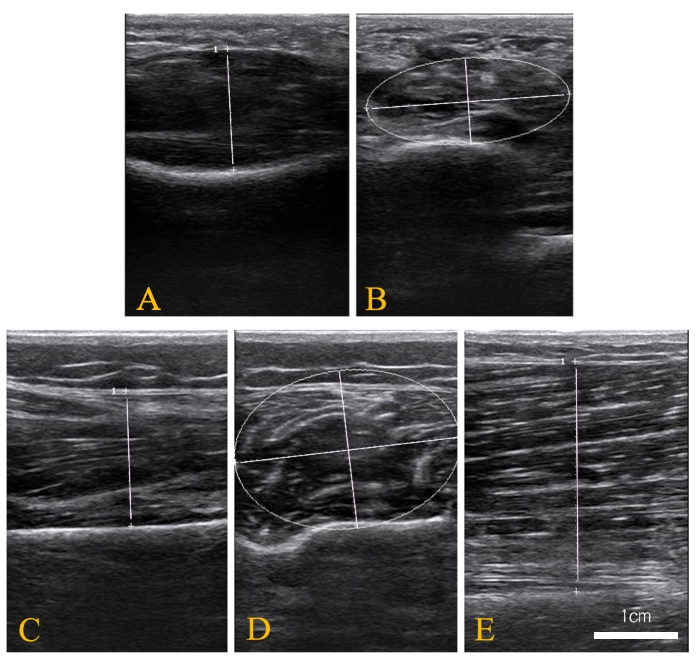
그림 2: 3개의 외인성 근육의 대표적인 초음파 이미지. (A) 굴곡근 환각의 두께 이미지; (B) 굴곡근 환각의 단면적; (C) 비골 장근 및 브레비스 근육의 두께 이미지; (D) 비골 장근 및 골근의 단면적; 및 (E) 경골 전방의 두께 이미지. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
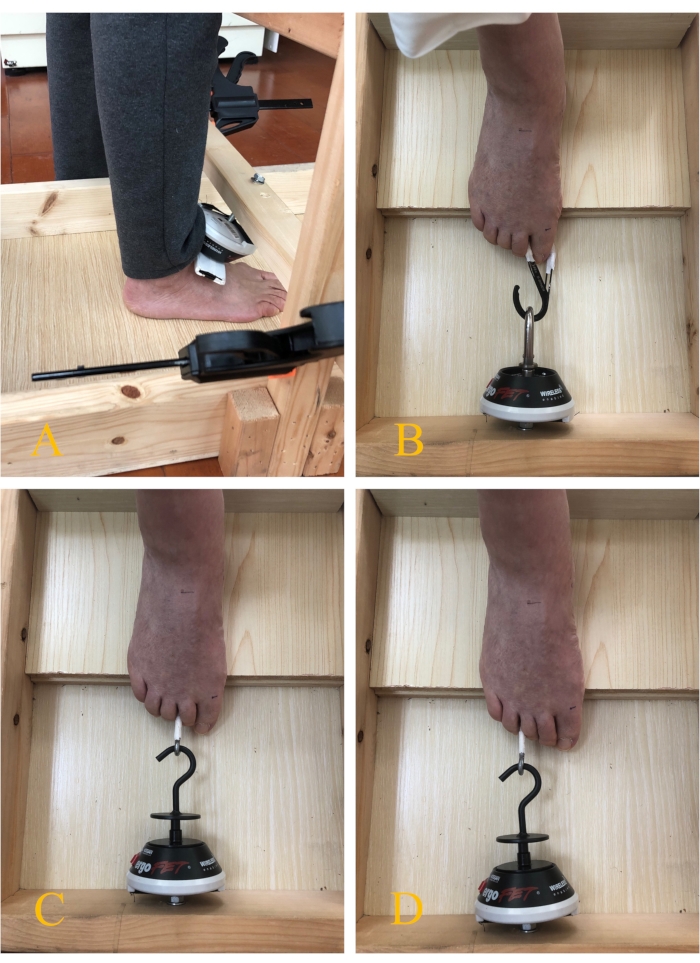
그림 3: 발 근력 테스트. (A) 도밍 테스트; (B) 발가락 굴곡 강도 시험(FT1); (C) 발가락 굴곡 강도 시험(FT2-3); (D) 발가락 굴곡 강도 시험(FT2-5). 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
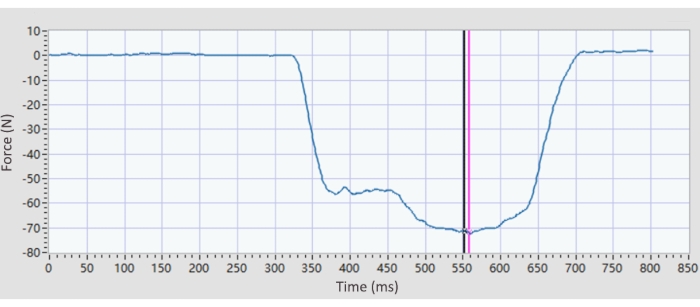
그림 4: 대표적인 발가락 굴곡 강도 플롯. 발가락 굴곡의 피크 힘은 선택한 피크 포인트 주변의 6개 데이터 포인트의 평균값으로 계산됩니다. 사용자 지정 소프트웨어에서는 잘못된 피크를 피하기 위해 피크 힘을 포함한 10개 지점이 상대적으로 안정적으로 유지되도록 프로그래밍되어 있으며, 이는 나머지 9개 지점이 피크 값의 ±0.5를 초과하지 않음을 의미합니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
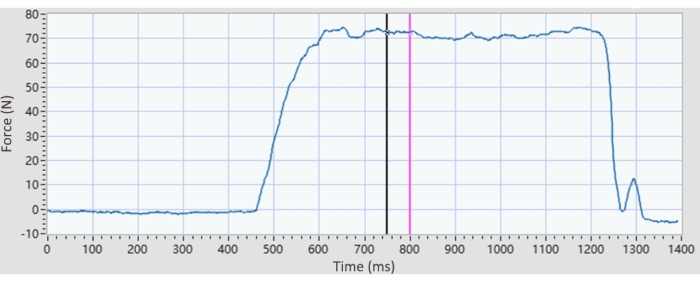
그림 5: 대표적인 돔 강도 플롯. 최대 자발적 수축력은 도밍 강도에 대해 계산됩니다. 고원 모양에서 힘 곡선이 어디에 있는지 결정하기 위해 움직일 수 있는 0.5초 창이 있으며, 수동으로 끌 수 있습니다. 돔의 강도는 선택 창의 평균값(0.5ms)을 계산하도록 프로그래밍되어 있습니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
3. 패시브 서브 시스템
알림: ND 및 발 자세 지수-6(FPI-6) 테스트는 발 구조(수동 하위 시스템)를 평가하기 위해 적용되었습니다.
- 배꼽 점하(ND) 테스트
- 하이트 버니어 캘리퍼를 베이스, 고정 블록 및 스크라이빙 클로와 함께 조립합니다. 배꼽 결절을 지정하려면 스틱을 통해 스크라이빙 발톱을 확장합니다. 높이 버니어 캘리퍼를 수평 플랫폼에 놓습니다.
알림: ND 테스트는 동일한 수평 플랫폼에서 수행됩니다. - 참가자들에게 높이 조절이 가능한 의자에 앉아서 옆으로 돌려 내측 세로 아치를 시각화하도록 지시합니다. 배꼽 결절을 촉진하고 위치를 표시하십시오. 참가자들에게 무릎, 엉덩이 및 발목 관절이 90° 각도를 이루는 위치에 앉도록 지시합니다.
- 참가자의 거골 머리의 내측 및 외측 측면을 촉진합니다. 거골의 내측과 측면이 동등하게 위치할 때까지 거골하 관절을 수위하고 내전시킵니다.
- 스크라이빙 발톱의 머리를 표시된 배꼽 결절에 맞춥니다. 이 체중을 지탱하지 않는 위치(높이 1)에서 높이를 읽고 기록하십시오.
- 참가자들에게 일어서서 정상적이고 양측적이며 체중을 지탱하는 자세를 유지하도록 지시합니다. 일관되게 높이(높이 2)를 기록합니다.
- 시상면에서 배꼽 결절의 수직 이동(즉, 높이 1-높이 2)을 ND로 정의합니다.
알림: ND 테스트 과정에서 참가자는 똑바로 서서 앞을 똑바로 보아야 합니다.
- 하이트 버니어 캘리퍼를 베이스, 고정 블록 및 스크라이빙 클로와 함께 조립합니다. 배꼽 결절을 지정하려면 스틱을 통해 스크라이빙 발톱을 확장합니다. 높이 버니어 캘리퍼를 수평 플랫폼에 놓습니다.
- 발 자세 인덱스-6(FPI-6)
- ND 테스트(단계 3.1.1)에서와 같이 수평 플랫폼에서 FPI-6 테스트를 수행합니다.
- 참가자들에게 몇 걸음을 내딛고 그 자리에서 행진한 다음 이중 팔다리 지지대를 사용하여 편안한 자세로 서도록 지시합니다. 평가가 진행되는 동안 약 2분 동안 가만히 서 있으라고 알려주십시오.
- 거골 머리를 촉진하고 측면과 내측의 위치를 평가합니다.
- 외측 말레오를 촉진하고 상외측 및 외측 말레오라 곡률을 채점합니다.
- 종골 정면 평면 위치를 관찰하고 종골의 후방과 발의 장축 사이의 각도를 채점합니다.
- 거골 관절(TNJ)을 구개하고 이 부위의 돌출 또는 오목한 부분을 채점합니다.
- 내측 세로 아치의 곡선을 관찰하고 높이와 합동을 평가합니다.
- 앞발을 뒤꿈치의 장축과 일직선으로 바로 뒤에서 관찰하고 뒷발에서 앞발의 상대적 위치(외전/내전)를 채점합니다.
참고: 이 테스트에서 각 항목은 -2, -1, 0, 1 및 2로 점수가 매겨집니다( 보충 파일 1 참조).
4. 신경 하부 시스템
참고: 신경 하위 시스템 평가에서 발바닥 빛 터치 임계값과 2점 판별기(TPD)를 적용하여 발바닥 민감도를 평가했습니다.
- 발바닥 빛 터치 임계값
- 20개로 구성된 Semmes-Weinstein 모노필라멘트(SWM) 키트를 준비합니다. 각 SWM 키트의 인덱스 번호는 1.65에서 6.65 사이이며(1.65, 2.36, 2.44, 2.83, 3.22, 3.61, 3.84, 4.08, 4.17, 4.31, 4.56, 4.74, 4.93, 5.07, 5.18, 5.46, 5.88, 6.10, 6.45 및 6.65), 이는 보정된 파단력(즉, 인덱스 1.65는 0.008g의 힘에 해당)과 관련이 있습니다.
알림: 인덱스 값이 높을수록 더 뻣뻣하고 구부리기가 더 어렵습니다. - 첫 번째 발가락(T1), 첫 번째 중족골두(MT1), 세 번째 중족골두(MT3), 다섯 번째 중족골두(MT5), 중족부(M) 및 뒤꿈치(H)를 포함하여 발바닥의 테스트 영역을 표시합니다.
- 참가자의 발바닥에 4.74 SWM을 적용하여 공식 테스트에서 발바닥에받는 자극을 느낍니다. 참가자에게 "예"라고 말하고 참가자가 테스트 부위에서 SWM의 감각 자극을 인식할 때마다 정확한 부위를 검사자에게 명확하고 큰 소리로 알리도록 지시합니다.
알림: 표시된 모든 영역은 메모리의 편의를 위해 하나의 특정 숫자로 대체할 수 있습니다. - 각 참가자를 표준 치료 테이블에 엎드린 자세로 놓고 발을 테이블 가장자리에 걸고 검사관과 반대쪽을 향하게 합니다. 눈을 감고 헤드폰을 착용하여 시력의 도움을 피하고 주의가 산만해지는 것을 최소화하도록 지시하십시오.
- 대상 부위의 피부에 SWM을 수직으로 바릅니다. 나일론 SWM이 구부러져 "C"자 모양을 형성할 때까지 압력이 적절합니다. 그런 다음 제거하기 전에 1초 동안 유지합니다. 4.74 SWM을 표시된 영역에 먼저 적용하고, 4-2-1 스테핑 알고리즘을 사용하여 평가(21)를 표준화한다. 6개의 발바닥 영역을 무작위로 테스트합니다.
알림: 표시된 영역 사이에 감각 장애가 있는 경우 트레일 간격에서 휴식을 위해 몇 초를 제공하십시오. 마지막으로 탐지된 SWM은 해당 사이트의 임계값으로 간주됩니다.
- 20개로 구성된 Semmes-Weinstein 모노필라멘트(SWM) 키트를 준비합니다. 각 SWM 키트의 인덱스 번호는 1.65에서 6.65 사이이며(1.65, 2.36, 2.44, 2.83, 3.22, 3.61, 3.84, 4.08, 4.17, 4.31, 4.56, 4.74, 4.93, 5.07, 5.18, 5.46, 5.88, 6.10, 6.45 및 6.65), 이는 보정된 파단력(즉, 인덱스 1.65는 0.008g의 힘에 해당)과 관련이 있습니다.
- 2점 판별기(TPD)
- 2점 판별기 장치를 준비합니다. 조정 가능한 장치는 1mm에서 15mm까지 다양한 거리를 가지고 있습니다.
알림: 다이얼의 한쪽 범위는 1mm에서 8mm이고 다이얼을 다른 쪽으로 돌리면 9mm에서 15mm 범위입니다. - 발바닥 발바닥의 6개 테스트 영역을 표시하며, 이는 발바닥 빛 터치 역치 테스트(4.1.2단계)의 경우와 동일합니다.
- 참가자가 테스트 프로세스에 익숙해지도록 참가자의 가운데 손가락 끝에 2점 판별기를 적용합니다. 한 점을 인식하면 "하나"라고 말하고, 두 점을 인식하면 "둘"이라고 말하도록 알려주세요.
알림: 테스트 위치는 발바닥 빛 터치 임계값 테스트의 위치와 동일합니다. 참가자는 눈을 감고 있어야 합니다. - 가장 먼 거리(8mm)에서 테스트를 시작한 다음 참가자가 한 점을 보고할 때까지 너비 거리를 5mm 줄입니다. 참가자가 테스트 너비에서 두 개의 점을 일관되게 식별할 수 있을 때까지 하나 또는 두 개의 점을 무작위화하여 장치를 1mm 단위로 이동합니다.
참고: 5번의 터치 중 2점 터치를 3번 올바르게 식별하면 양수로 정의됩니다. 마지막 2점 값은 TPD 임계값으로 기록됩니다.
- 2점 판별기 장치를 준비합니다. 조정 가능한 장치는 1mm에서 15mm까지 다양한 거리를 가지고 있습니다.
Access restricted. Please log in or start a trial to view this content.
결과
이 연구에서는 측정을 위해 84명의 참가자가 포함되었습니다. 젊은 그룹에는 평균 연령 22.4세 ± 2.9세, 키 1.60± 0.05m의 대학생 42명이 포함되었습니다. 노인 그룹에는 평균 연령 68.9± 3.3세, 키 1.59± 0.05m의 지역사회 거주 노인 42명이 포함되었습니다.
대표적인 활성 하위 시스템 결과
발 근육의 형태와 강도는 활성 하위 시스템의 기능을 결정하는 데 사용됩니다. 근?...
Access restricted. Please log in or start a trial to view this content.
토론
제시된 프로토콜은 노인의 발 특성을 측정하는 데 사용되며, 수동, 능동 및 신경 하위 시스템을 포함하여 발 코어 안정성을 조사하기 위한 포괄적인 평가를 제공합니다. 이 새로운 패러다임은 일상 활동에서 발을 안정시키고 감각 운동 기능을 유지하기 위해 상호 작용하는 발 기능을 조명합니다33. 이전 연구에서 연구원들은 발 기형을 탐구하는 데 더 많은 관심을 기울였습니다. ...
Access restricted. Please log in or start a trial to view this content.
공개
저자는 이해 상충이 없습니다.
감사의 말
저자들은 상하이 제10인민병원(YNCR2C022)의 사육 프로그램에 대한 자금 지원을 인정한다.
Access restricted. Please log in or start a trial to view this content.
자료
| Name | Company | Catalog Number | Comments |
| Diagnostic Ultrasound System | Mindray | It is used in clinical ultrasonic diagnostic examination. | |
| ergoFet dynamometer | ergoFet | It is an accurate, portable, push/pull force gauge, which is designed to be a stand-alone gauge for capturing individual force measurements under any job condition. | |
| Height vernier caliper | It is an accurate measure tool for height. | ||
| LabVIEW | It is a customed program software for strength analysis. | ||
| Semmes-Weinstein monofilaments | Baseline | It consists of 20 pieces, and each SWM haves an index number ranging from 1.65 to 6.65, that is related with a calibrated breaking force. | |
| Two-Point Discriminator | Touch Test | It is a set of two aluminum discs, each containing a series of prongs spaced between 1 to 15 mm apart. |
참고문헌
- Guidozzi, F. Foot problems in older women. Climacteric: The Journal of the International Menopause Society. 20 (6), 518-521 (2017).
- Zelik, K. E., Honert, E. C. Ankle and foot power in gait analysis: Implications for science, technology and clinical assessment. Journal of Biomechanics. 75, 1-12 (2018).
- Farris, D. J., Kelly, L. A., Cresswell, A. G., Lichtwark, G. A. The functional importance of human foot muscles for bipedal locomotion. Proceedings of the National Academy of Sciences of the United States of America. 116 (5), 1645-1650 (2019).
- Bruijn, S. M., van Dieen, J. H. Control of human gait stability through foot placement. Journal of The Royal Society Interface. 15 (143), 20170816(2018).
- McKeon, P. O., Hertel, J., Bramble, D., Davis, I. The foot core system: a new paradigm for understanding intrinsic foot muscle function. British Journal of Sports Medicine. 49 (5), 290(2015).
- McKenzie, J. The foot as a half-dome. British Medical Journal. 1 (4921), 1068-1069 (1955).
- Soysa, A., Hiller, C., Refshauge, K., Burns, J. Importance and challenges of measuring intrinsic foot muscle strength. Journal of Foot and Ankle Research. 5 (1), 29(2012).
- Kelly, L. A., Cresswell, A. G., Racinais, S., Whiteley, R., Lichtwark, G. Intrinsic foot muscles have the capacity to control deformation of the longitudinal arch. Journal Of the Royal Society Interface. 11 (93), 20131188(2014).
- Galica, A. M., et al. Subsensory vibrations to the feet reduce gait variability in elderly fallers. Gait & Posture. 30 (3), 383-387 (2009).
- Park, J. H. The effects of plantar perception training on balance and falls efficacy of the elderly with a history of falls: A single-blind, randomized controlled trial. Archives of Gerontology and Geriatrics. 77, 19-23 (2018).
- Menz, H. B., Morris, M. E., Lord, S. R. Foot and ankle characteristics associated with impaired balance and functional ability in older people. The journals of gerontology. Series A, Biological Sciences and Medical Sciences. 60 (12), 1546-1552 (2005).
- Cobb, S. C., Bazett-Jones, D. M., Joshi, M. N., Earl-Boehm, J. E., James, C. R. The relationship among foot posture, core and lower extremity muscle function, and postural stability. Journal of Athletic Training. 49 (2), 173-180 (2014).
- Koyama, K., Yamauchi, J. Altered postural sway following fatiguing foot muscle exercises. PloS One. 12 (12), 0189184(2017).
- Rodriguez-Sanz, D., et al. Foot disorders in the elderly: A mini-review. Disease-a-Month: DM. 64 (3), 64-91 (2018).
- Osoba, M. Y., Rao, A. K., Agrawal, S. K., Lalwani, A. K. Balance and gait in the elderly: A contemporary review. Laryngoscope Investigative Otolaryngology. 4 (1), 143-153 (2019).
- Gimunova, M., Zvonar, M., Mikeska, O. The effect of aging and gender on plantar pressure distribution during the gait in elderly. Acta of Bioengineering and Biomechanics. 20 (4), 139-144 (2018).
- Cen, X., Jiang, X., Gu, Y. Do different muscle strength levels affect stability during unplanned gait termination. Acta of Bioengineering and Biomechanics. 21 (4), 27-35 (2019).
- Mickle, K. J., Munro, B. J., Lord, S. R., Menz, H. B., Steele, J. R. ISB Clinical Biomechanics Award 2009: toe weakness and deformity increase the risk of falls in older people. Clinical Biomechanics. 24 (10), 787-791 (2009).
- Spink, M. J., et al. Foot and ankle strength, range of motion, posture, and deformity are associated with balance and functional ability in older adults. Archives of Physical Medicine and Rehabilitation. 92 (1), 68-75 (2011).
- Singhal, A., Segal, A. R., Munshi, M. N. Diabetes in long-term care facilities. Current Diabetes Reports. 14 (3), 464(2014).
- James, K., Orkaby, A. R., Schwartz, A. W. Foot examination for older adults. The American Journal of Medicine. 134 (1), 30-35 (2021).
- Awale, A., et al. Foot function, foot pain, and falls in older adults: The Framingham foot study. Gerontology. 63 (4), 318-324 (2017).
- Stolt, M., Suhonen, R., Voutilainen, P., Leino-Kilpi, H. Foot health in older people and the nurses' role in foot health care--a review of literature. Scandinavian Journal of Caring Sciences. 24 (1), 194-201 (2010).
- Kusagawa, Y., et al. Toe flexor strength is associated with mobility in older adults with pronated and supinated feet but not with neutral feet. Journal of Foot and Ankle Research. 13 (1), 55(2020).
- Yamauchi, J., Koyama, K. Toe flexor strength is not related to postural stability during static upright standing in healthy young individuals. Gait & Posture. 73, 323-327 (2019).
- Uritani, D., Fukumoto, T., Matsumoto, D., Shima, M. The relationship between toe grip strength and dynamic balance or functional mobility among community-dwelling Japanese older adults: A cross-sectional study. Journal of Aging and Physical Activity. 24 (3), 459-464 (2016).
- Menz, H. B., Zammit, G. V., Munteanu, S. E., Scott, G. Plantarflexion strength of the toes: age and gender differences and evaluation of a clinical screening test. Foot & Ankle International. 27 (12), 1103-1108 (2006).
- Ridge, S. T., Myrer, J. W., Olsen, M. T., Jurgensmeier, K., Johnson, A. W. Reliability of doming and toe flexion testing to quantify foot muscle strength. Journal of Foot and Ankle Research. 10, 55(2017).
- Wang, X., Chen, L., Liu, W., Su, B., Zhang, Y. Early detection of atrophy of foot muscles in Chinese patients of type 2 diabetes mellitus by high-frequency ultrasonography. Journal of Diabetes Research. 2014, 927069(2014).
- Jung, D. Y., Koh, E. K., Kwon, O. Y. Effect of foot orthoses and short-foot exercise on the cross-sectional area of the abductor hallucis muscle in subjects with pes planus: a randomized controlled trial. Journal of Back and Musculoskeletal Rehabilitation. 24 (4), 225-231 (2011).
- Snyder, B. A., Munter, A. D., Houston, M. N., Hoch, J. M., Hoch, M. C. Interrater and intrarater reliability of the semmes-weinstein monofilament 4-2-1 stepping algorithm. Muscle & Nerve. 53 (6), 918-924 (2016).
- Redmond, A. C., Crane, Y. Z., Menz, H. B. Normative values for the Foot Posture Index. Journal of Foot and Ankle Research. 1 (1), 6(2008).
- McKeon, P. O., Fourchet, F. Freeing the foot: integrating the foot core system into rehabilitation for lower extremity injuries. Clinics in Sports Medicine. 34 (2), 347-361 (2015).
- Navarro-Peternella, F. M., Teston, E. F., Dos Santos Santiago Ribeiro, B. M., Marcon, S. S. Plantar cutaneous sensory stimulation improves foot sensibility and gait speed in older adults with diabetes: A clinical trial. Advances in Skin & Wound Care. 32 (12), 568-573 (2019).
- Felicetti, G., Thoumie, P., Do, M. C., Schieppati, M. Cutaneous and muscular afferents from the foot and sensory fusion processing: Physiology and pathology in neuropathies. Journal of the Peripheral Nervous System: JPNS. 26 (1), 17-34 (2021).
- Park, D. J., Lee, K. S., Park, S. Y. Effects of two foot-ankle interventions on foot structure, function, and balance ability in obese people with Pes Planus. Healthcare. 9 (6), 667(2021).
- Garth, W. P., Miller, S. T. Evaluation of claw toe deformity, weakness of the foot intrinsics, and posteromedial shin pain. The American Journal of Sports Medicine. 17 (6), 821-827 (1989).
- Machado, A. S., Bombach, G. D., Duysens, J., Carpes, F. P. Differences in foot sensitivity and plantar pressure between young adults and elderly. Archives of Gerontology and Geriatrics. 63, 67-71 (2016).
- Scott, G., Menz, H. B., Newcombe, L. Age-related differences in foot structure and function. Gait & Posture. 26 (1), 68-75 (2007).
- Protopapas, K., Perry, S. D. The effect of a 12-week custom foot orthotic intervention on muscle size and muscle activity of the intrinsic foot muscle of young adults during gait termination. Clinical Biomechanics. 78, 105063(2020).
- Mickle, K. J., Angin, S., Crofts, G., Nester, C. J. Effects of age on strength and morphology of toe flexor muscles. The Journal of Orthopaedic and Sports Physical Therapy. 46 (12), 1065-1070 (2016).
- Endo, M., Ashton-Miller, J. A., Alexander, N. B. Effects of age and gender on toe flexor muscle strength. Journal of Gerontology: MEDICAL SCIENCES. 57 (6), 392-397 (2002).
- Mickle, K. J., Nester, C. J., Crofts, G., Steele, J. R. Reliability of ultrasound to measure morphology of the toe flexor muscles. Journal of Foot and Ankle Research. 6 (1), 12(2013).
- Headlee, D. L., Leonard, J. L., Hart, J. M., Ingersoll, C. D., Hertel, J. Fatigue of the plantar intrinsic foot muscles increases navicular drop. Journal of electromyography and kinesiology : official journal of the International Society of Electrophysiological Kinesiology. 18 (3), 420-425 (2008).
- Han, J., Park, S., Jung, S., Choi, Y., Song, H. Comparisons of changes in the two-point discrimination test following muscle fatigue in healthy adults. Journal of Physical Therapy Science. 27 (3), 551-554 (2015).
- Greenman, R. L., et al. Foot small muscle atrophy is present before the detection of clinical neuropathy. Diabetes Care. 28 (6), 1425-1430 (2005).
- Viseux, F. J. F. The sensory role of the sole of the foot: Review and update on clinical perspectives. Neurophysiologie Clinique = Clinical Neurophysiology. 50 (1), 55-68 (2020).
- Sakamoto, K., Kudo, S. Morphological characteristics of intrinsic foot muscles among flat foot and normal foot using ultrasonography. Acta of Bioengineering and Biomechanics. 22 (4), 161-166 (2020).
- Cheung, R. T. H., Sze, L. K. Y., Mok, N. W., Ng, G. Y. F. Intrinsic foot muscle volume in experienced runners with and without chronic plantar fasciitis. Journal of Science and Medicine in Sport. 19 (9), 713-715 (2016).
Access restricted. Please log in or start a trial to view this content.
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기더 많은 기사 탐색
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유