Method Article
Elektrisch evozierte Stapedius-Reflexmessungen bei der Cochlea-Implantation und ihre Anwendung im postoperativen Anpassungsprozess
In diesem Artikel
Zusammenfassung
Das vorliegende Protokoll beschreibt die Messung des elektrisch evozierten Stapediusreflexes (eSR) mittels Cochlea-Implantat (CI). Zwei Anwendungen werden diskutiert: die intraoperative Detektion von eSR zur Verifizierung der Kopplung zwischen dem Cochlea-Implantat und dem Hörnerv und die postoperative Messung von eSR-Schwellen (eSRT) für die CI-Anpassung.
Zusammenfassung
Die Messung des elektrisch evozierten Stapediusreflexes bei der Anpassung von Cochlea-Implantaten (CIs) ermöglicht eine zuverlässige Abschätzung des maximalen Komfortniveaus, was zur Programmierung des CI mit hohem Hörkomfort und gutem Sprachverständnis führt. Die Detektion des Stapediusreflexes und des erforderlichen Stimulationsniveaus an jedem Implantatkanal erfolgt bereits während der Operation, wobei die intraoperativen Stapediusreflexe durch das Operationsmikroskop betrachtet werden. Die intraoperative Stapediusreflexdetektion ist sowohl ein Indikator dafür, dass der Hörnerv bis zum Hirnstamm auf elektrische Stimulation anspricht, als auch ein Test für die Fähigkeit, postoperative Stapediusreflexmessungen durchzuführen. Postoperative Stapedius-Reflexschwellen können verwendet werden, um die oberen Stimulationsniveaus im CI-Anpassungsprozess abzuschätzen. Insbesondere bei Kindern oder Patienten, die keine Rückmeldung zur Lautstärkewahrnehmung geben können, wird mit dieser Methode eine unzureichende Stimulation mit dem CI vermieden, die zu einer schlechten Hörleistung führen kann. Darüber hinaus kann eine Reizüberflutung vermieden werden, die sogar zu einer Verweigerung der Nutzung des Gerätes führen kann.
Einleitung
Messungen des elektrisch evozierten Stapediusreflexes (eSRT) sind ein bekanntes Instrument zur Überprüfung der Kopplung zwischen einem Cochlea-Implantat (CI) und dem Hörnerv während der Operation und postoperativ zur Anpassung der Stimulationsniveaus der CI-Programmierung. Während intraoperative Messungen des elektrisch evozierten Stapediusreflexes (eSR) in der klinischen Routine durchaus üblich sind, werden postoperative Messungen des eSRT bei der CI-Anpassung aufgrund des zusätzlichen Bedarfs an einem akustischen Impedanzmessgerät noch kaum eingesetzt. Die Leistung in der Sprachwahrnehmung von Patienten, die mit der eSRT-Methode ausgestattet sind, scheint jedoch genauso gut zu sein wie bei der Methode der Lautheitsskalierung1 Bei letzterem Verfahren werden die unteren und oberen Grenzen der elektrischen Stimulation mit einem CI durch subjektive Skalierung der wahrgenommenen Lautstärke als Reaktion auf die Stimulation auf jedem einzelnen Kanal des CI geschätzt. Die subjektive Lautheitsskalierung erfordert die Mitarbeit der Patienten, die Feedback zu ihrer Wahrnehmung der elektrischen Stimulation geben müssen. Vor allem Kleinkinder, die heute im Alter von weniger als einem Jahr mit einem CI versorgt werden können, sind nicht in der Lage, eine Rückmeldung zur Elektrostimulation zu geben. In diesem Fall ist die objektive eSR-Methode überlegen, und eine entsprechende CI-Anpassung bei Kindern ermöglicht einen angemessenen Spracherwerb und eine kognitive Entwicklung des Kindes in einem frühen Stadium2.
Die eSR-Methode geht auf die Pionierarbeiten von Stephan et al.3 zurück, die einen Zusammenhang zwischen der subjektiven Lautheitswahrnehmung und der durch elektrische Stimulation ausgelösten Stapedius-Reflexschwelle fanden. In diesen Studien wurde ein Verfahren erfunden, um den Stapediusreflex als Reaktion auf elektrische Stimulation im Gehörgang mit Hilfe eines akustischen Impedanzmessgerätszu messen 4. Die ursprünglich von Stephan et al. gefundene Korrelation zwischen der eSRT und den subjektiven Lautheitsbewertungen wurde im Laufe der Jahre durch andere Studien bestätigt 2,4,5,6,7. Insgesamt führt die Programmierung von CIs auf Basis von eSRT bei den meisten Patienten, die mit CIs versorgt werden, zu guten Spracherkennungswerten.
Heute ist die Messung der eSR ein zuverlässiges Instrument, um die Kopplung eines CI an den Hörnerv während der Operation zu verifizieren, sowie ein zuverlässiger Schätzer für die oberen Stimulationsniveaus im postoperativen Anpassungsprozess von CIs. In dieser Arbeit wird beides vorgestellt: erstens eine Beschreibung der eSR-Methode während der Operation zur intraoperativen Überprüfung, ob eine Stimulation des Hörnervs mittels CI möglich ist und bis in den Hirnstamm verarbeitet wird, und zweitens die Anwendung der eSRT-Methode zur Anpassung von CIs bei Kindern und Erwachsenen.
Für die postoperative Anwendung der eSR-Prüfung wird ein akustisches Impedanzmessgerät verwendet, das über die Programmierschnittstelle des CI ausgelöst wird, um die eSRT während der Anpassungssitzung zu messen. Es wird der gesamte Prozess der CI-Anpassung in die klinische Routine mit der eSRT-Methode beschrieben. Zu berücksichtigende Fragestellungen wie Verzerrungen durch Atemgeräusche oder Artefakte durch Patientenbewegungen, die zu Verzerrungen der Impedanzmessung führen können, werden diskutiert. Das beschriebene Protokoll eignet sich besonders für die CI-Anpassung bei Kindern und bei mehrfach behinderten Patienten.
Protokoll
Das Verfahren wurde für den Einsatz in der klinischen Routine in unserer Abteilung zugelassen. Alle im Bericht enthaltenen Patienten gaben eine schriftliche Einwilligung zur Verwendung der Daten und zur Videoproduktion.
1. Intraoperative Messungen des elektrisch evozierten Stapediusreflexes
HINWEIS: Die Messung des eSR während der Cochlea-Implantation erfolgt unmittelbar nach dem Einsetzen des Elektrodenträgers in die Cochlea. Nach diesem kritischen Schritt ist die Stimulation des Hörnervs sowie die Überprüfung der Funktion aller internen CI-Komponenten möglich.
- Erste Vorbereitung
- Stellen Sie sicher, dass die OP-Abdecktücher an der Stelle der Implantatspule nicht zu dick sind, was zu einer schwachen Kopplung der Testspule mit dem Implantat führen könnte.
- Stellen Sie ein angemessenes Anästhesieprotokoll sicher, das eine Muskelkontraktion während der eSR-Messung ermöglicht. Achten Sie besonders darauf, dass zum Zeitpunkt der Messung keine medikamenteninduzierte Entspannung wirksam ist.
- Überprüfen Sie die Patientendaten, fügen Sie sie der Software des CI-Herstellers hinzu (siehe Materialtabelle) und führen Sie In-Package-Tests am Implantat durch, wie vom Hersteller empfohlen.
- Überprüfen Sie die Parametrierung für intraoperative eSR-Messungen in der Software. Stellen Sie die Einzelburst-Dauer auf 500 ms und die minimale Pulsbreite auf 30-40 μs ein. Informieren Sie sich in den Richtlinien des CI-Herstellers über die maximal zulässigen intraoperativen Stimulationswerte.
- Vorbereitung der Messung
- Legen Sie nach dem Einsetzen des CI-Elektrodenarrays in die Cochlea die Messspule des CI-Herstellers in eine sterile Verpackung, die von der chirurgischen Assistentin zur Verfügung gestellt wird.
- Überprüfen Sie die Kopplung zwischen der Messspule und dem Implantat mit dem Kopplungswerkzeug der Software, während der Chirurg die Messspule auf der Haut des Patienten über dem Implantatgehäuse platziert, wo sich die Empfängerspule befindet.
- Führen Sie eine telemetrische elektrische Impedanzmessung durch, indem Sie auf die Programmregisterkarte "IFT" der Software klicken, um die ordnungsgemäße Funktion des Implantats zu überprüfen und die elektrischen Impedanzen aller CI-Elektroden zu messen.
- Bei hohen Impedanzen an vielen Elektroden ist die CI-Masseelektrode auf Hautkontakt zu prüfen und den Telemetrietest zu wiederholen.
- Stellen Sie sicher, dass der Lautsprecher des Gesichtsnervenüberwachungssystems eingeschaltet ist. Dadurch erhält der Chirurg eine akustische Rückmeldung der elektrischen Stimulation.
- Intraoperative eSR-Detektion
- Starten Sie das eSRT-Programm, indem Sie in der Software auf den Programmreiter 'ESRT' klicken.
- Wählen Sie im ESRT-Programm eine Elektrode mit regelmäßiger elektrischer Impedanz aus und beginnen Sie die Stimulation mit moderaten Stimulationswerten (10 Ladungseinheiten), während der Chirurg die Steigbügelsehne unter dem Operationsmikroskop beobachtet.
- Geben Sie einzelne Stimuli mit einer Burst-Dauer von ca. 500 ms (Pulsdauer von 30-40 μs) ab und beobachten Sie, ob eine Bewegung der Steigbügelsehne beobachtet wird.
- Falls keine Bewegung erkannt wird, erhöhen Sie die Stimulationsintensität um 15% und wiederholen Sie die Stimulation.
- Hören Sie auf, die Stimulation zu erhöhen, sobald die Bewegung der Steigbügelsehne unter dem Mikroskop sichtbar ist oder die maximal zulässige Stimulationsintensität (gemäß Anleitung) erreicht ist.
- Wiederholen Sie die Schritte 1.3.2 bis 1.3.5 für alle Elektroden mit regelmäßiger elektrischer Impedanz.
HINWEIS: Bei Elektroden mit hoher Impedanz kann der effektive Stromfluss zu klein sein, um den eSR auszulösen. Daher wird an diesen Elektroden keine eSR-Messung durchgeführt. In vielen Fällen nehmen hohe Elektrodenimpedanzen innerhalb der ersten 10 Minuten nach der Implantation während der eSR-Messungen ab. Es kann erneut eine telemetrische Messung durchgeführt werden, um zu überprüfen, ob auch an diesen Elektroden eine eSR-Detektion möglich ist.
- Interpretation der Ergebnisse
- Achten Sie auf die eSR: Wenn sie nachgewiesen wird, ist es erwiesen, dass das CI-Elektrodenarray in der Cochlea positioniert ist und die elektrische Stimulation entlang der Hörbahn bis zum Hirnstamm verarbeitet wird.
- Falls die eSR-Erkennung fehlschlägt, wurde die korrekte Platzierung des CI-Elektrodenarrays nicht überprüft. Überprüfen Sie die korrekte Platzierung durch intraoperative Bildgebung oder durch Messungen der elektrischen auditorischen Hirnstammantwort (eABR), wobei letztere auch die Verarbeitung der elektrischen Stimulation bis zum Hirnstamm demonstrieren.
2. Postoperative Bestimmung der elektrisch evozierten Stapedius-Reflexschwellen
- Vorplanung von eSRT-Tests
- Führen Sie die eSR-Messung nur bei Patienten durch, die an elektrische Stimulation gewöhnt sind, mindestens 3-4 Wochen nach der Aktivierung des CI und der täglichen Anwendung seitdem.
- Überprüfen Sie die Patientenakten auf den Mittelohrstatus beider Ohren und die chirurgischen Details der CI-Implantation. Patienten ohne intakte Gehörknöchelchenkette in beiden Mittelohren von postoperativen eSRT-Tests ausschließen.
- Besprechen Sie das Vorgehen mit den Patienten und bei Kindern mit deren Eltern oder Begleitpersonen. Planen Sie die Messung nach den Bedürfnissen des Patienten und in einer komfortablen Umgebung. Entscheiden Sie, wie Sie die eSRT-Messung durchführen möchten: während des natürlichen Schlafs (für kleine Kinder) oder im Wachzustand. Wenn möglich, planen Sie Messungen bei sehr kleinen Kindern während der Mittagsschlafzeit ein.
HINWEIS: Die akustische Impedanzmessung, die gleichzeitig mit der elektrischen Stimulation durchgeführt wird, ist empfindlich gegenüber Verzerrungen. Daher muss der Patient während des gesamten Eingriffs etwa 10-30 Minuten lang ruhig bleiben.
- Medizinische Untersuchungen vor der Durchführung von eSRT-Tests
- Veranlassen Sie zur Beurteilung des Ohrstatus eine ärztliche Untersuchung beider Ohren durch einen HNO-Arzt.
- Führen Sie eine Tympanometrie durch, um einen normalen Mittelohrstatus mit einem regulären Compliance-Maximum bei Umgebungsdruck (Null) zu überprüfen (Tympanogramm Typ A).
HINWEIS: Ein Unterdruck in der Paukenhöhle (Typ-C-Tympanogramm) kann die Detektionsgenauigkeit des eSRT stark beeinflussen. Dieser Zustand tritt häufig bei Kindern aufgrund einer Funktionsstörung der Eustachischen Röhre und eines zurückgezogenen Trommelfells auf. In einigen Fällen kann dies durch die Verwendung von abschwellenden Nasentropfen behandelt werden. Mit einem flachen Typ-B-Tympanogramm ist kein Nachweis von eSRT möglich. - Bestimmen Sie, ob und an welchen Ohr-eSRT-Messungen je nach Ohrstatus durchführbar sind (Schritt 2.1.2) und wählen Sie das Ohr mit besserer Compliance in der Tympanometrie (Schritt 2.2.2) für die ESR-Detektion aus.
- Vorbereitung des Patienten
- Überprüfen Sie die Integrität des Audioprozessors des Patienten (z. B. lose Kontakte, mechanische Beschädigungen oder verschmutzte Mikrofonöffnungen), um technische Probleme zu vermeiden, die eine zuverlässige Stimulation des Cochlea-Implantats und damit eine genaue Messung der eSRT verhindern.
- Durchführung von telemetrischen elektrischen Impedanzmessungen von CI-Elektroden (siehe Schritt 1.2.3) mit Hilfe von Geräten und Software (Programmreiter IFT), die vom Implantathersteller zur Verfügung gestellt werden. Öffnen und überprüfen Sie die letzte individuelle CI-Programmierung, die der Patient in der CI-Anpassungssoftware verwendet hat.
- Warten Sie, bis der Patient eingeschlafen ist, oder achten Sie bei Messungen im Wachzustand auf eine bequeme Sitzposition. Achten Sie bei älteren Kindern darauf, dass ihre Füße bequem ausgeruht sind (z. B. mit einem verstellbaren Stuhl) und dass sie während der Messung abgelenkt werden (z. B. durch das Lesen eines Buches oder das Anschauen eines Videos [vorzugsweise ohne Ton]).
- Bringen Sie den Audioprozessor und seine Spule in die richtige Position und überprüfen Sie die Kopplung mit dem Implantat des Patienten.
- Wählen Sie das am besten geeignete Ohr entsprechend dem Ohrstatus und der Tympanometrie aus (Schritt 2.2.3). Platzieren Sie die Ohrsonde des akustischen Impedanzmessgeräts mit einem Einweg-Ohrstöpsel im Gehörgang des Patienten. Stellen Sie sicher, dass die Sonde richtig sitzt.
- Befestigen Sie das Sondenkabel, um akustische Störungen zu reduzieren: Für Messungen im Wachzustand befestigen Sie das Kabel vorzugsweise am Kopf des Patienten (z. B. an einem Stirnband mit zwei Kabelklemmen). Dadurch kann das Sondenkabel den Bewegungen des Kopfes folgen (Abbildung 1).
HINWEIS: Im vorliegenden Fall wurde eine digitale Version eines Impedanzmessgeräts in Anlehnung an die Werke von Stephan8 verwendet, das mit einer genormten Ohrsonde ausgestattet war. Im Allgemeinen kann jedes Impedanzmessgerät verwendet werden, vorausgesetzt, es akzeptiert einen Triggereingang der Implantat-Interface-Box bei der Initiierung eines elektrischen Stimulationsstoßes. Im Gegensatz zur Verwendung des Reflexabklingmodus eines klinischen Impedanzmessgeräts zur Registrierung des elektrischen Stapediusreflexes wird die Sichtbarkeit des Stapediusreflexes erheblich verbessert, wenn die Impedanzmessung mit dem Beginn der elektrischen Stimulation synchronisiert wird. - Starten Sie die Software für die CI-Anpassung im normalen Anpassungsmodus wie während einer standardmäßigen subjektiven Anpassungssitzung. Laden Sie die Programmierung des CI, das gerade vom Patienten verwendet wird.
- Überprüfen Sie die Einstellung der Stimulationsparameter. Verwenden Sie elektrische Stimulationsstöße von mindestens 300 - 500 ms Dauer, gefolgt von einer Pause von 700 ms.
HINWEIS: Die Dauer des Stimulationsstoßes wirkt sich auf eSRT9 aus.
- Verfahren zur Erlangung von elektrischen Stapedius-Reflexschwellen
HINWEIS: Beobachten Sie den Patienten immer während der Stimulation, um eine Überstimulation oder Beschwerden zu vermeiden. Die Messung des eSRT-Spiegels bei Säuglingen oder mehrfachbehinderten Personen sollte vorzugsweise von einem Audiologen zusammen mit einem Logopäden durchgeführt werden, der mit der Verhaltensaudiometrie vertraut ist. Der Logopäde ist dafür verantwortlich, den Patienten während der gesamten Anprobe zu beobachten und kann sofort Rückmeldung geben, wenn nicht-auditive Nebenwirkungen wie Gesichtsbewegungen oder Augenblinzeln usw. auftreten. Bei älteren Kindern kann die Anpassung mit eSRT von einem CI-Experten durchgeführt werden, während bei kleinen Kindern die Unterstützung durch einen Logopäden auf jeden Fall empfohlen wird.- Wählen Sie eine Elektrode für die Stimulation in der Mitte des Elektrodenarrays aus und starten Sie die Stimulation bei moderater Lautstärke. Wenn eine eSR durch eine Änderung der akustischen Impedanz als Reaktion auf die Stimulation erkannt wird, verringern Sie den Stimulationspegel.
- Erhöhen Sie den Stimulationspegel allmählich in 3%-Schritten der tatsächlichen Stimulationsladung, bis eine Änderung der akustischen Impedanz festgestellt wird. Beobachten Sie den Patienten sorgfältig, um unangenehme Lautstärke zu vermeiden.
HINWEIS: Bei höheren Stimulationsladungen kann die Pulsbreite erhöht werden, was die Wahrscheinlichkeit erhöht, dass der elektrische Stapediusreflex ausgelöst wird. Stellen Sie die Impulsdauer auf einen ausreichend hohen Wert ein, um dies zu verhindern. Bei einem sich wiederholenden Verfahren (d. h. einem Stimulationsschwung entlang des Elektrodenarrays) wird der elektrische Stapedius-Reflex bei etwas niedrigeren Stimulationsniveaus ausgelöst als bei einer Einkanalstimulation mit einer längeren Pause dazwischen. - Führen Sie die Stimulation in Phasen durch, in denen die Verzerrungen durch Atemgeräusche, Schlucken und Patientenbewegungen minimal sind.
HINWEIS: Die Herzfrequenz eines Patienten kann als künstliche Veränderung der akustischen Impedanz sichtbar sein, die als Stapediusreflex fehlinterpretiert werden kann. - Sobald die eSR zum ersten Mal beobachtet wird, erhöhen Sie die Stimulationsintensität um weitere 3 % und reduzieren Sie sie dann immer wieder, bis die eSR nicht mehr erkannt wird. Ein Beispiel für eine solche Stimulationssequenz und die aufgezeichneten akustischen Impedanzänderungen, die als eSR interpretiert werden, ist in Abbildung 2 dargestellt.
HINWEIS: Die Morphologie der durch den Stapediusreflex verursachten akustischen Impedanzänderung kann sich bei Patienten mit CI im Vergleich zu normal hörenden Hörern signifikant unterscheiden. Es kann sowohl eine Erhöhung oder Abnahme der akustischen Impedanz beobachtet werden, als auch eine positive Ablenkung des Impedanzgangs, gefolgt von einem Abfall auf negative Impedanzwerte. Die Morphologie selbst hat keinen Einfluss auf die Abschätzung der eSRT-Werte, aber es sollte überprüft werden, dass die Impedanzänderung streng mit der Stimulation korreliert. - Beachten Sie die niedrigsten Stimulationsstufen sowohl in der ansteigenden als auch in der abnehmenden Sequenz, die eine Auslösung der eSR verursachen. Wiederholen Sie diesen Vorgang des Kreuzens des eSRT 3x, um die Wiederholbarkeit der Reflexauslösung nachzuweisen. Der Medianwert der notierten Niveaus ist als eSRT definiert.
HINWEIS: Bei Verwendung dieser Auf-Ab-Stimulationssequenz können die Werte der eSRT in der aufsteigenden Sequenz leicht von denen in der absteigenden Sequenz abweichen, da die Aktivierung der eSR sowohl durch die Anpassungs- als auch durch die Erleichterungseffekte des Hörnervs beeinflusst wird. Daher wird die wiederholte Messung der eSRT empfohlen, um eine Stimulationsverzerrung zu vermeiden. - Wiederholen Sie die Schritte 2.4.1-2.4.5 für alle Elektroden des CI.
- Aktivieren des Audioprozessors
- Verwenden Sie die in Schritt 2.4 ermittelten eSRT-Stufen jeder Elektrode, um die maximalen Komfortstufen der CI-Programmierung einzustellen.
- Vergleichen Sie die eSRT-basierten Komfortniveaus der neuen CI-Programmierung mit denen der vorherigen Programmierung und bestimmen Sie die maximale relative Änderung der Stimulationswerte.
- Bei einer starken Erhöhung der Stimulationspegel aktivieren Sie den Audioprozessor im Mikrofonmodus vorsichtig mit einer niedrigen Lautstärkeeinstellung entsprechend der relativen Änderung und erhöhen Sie die Lautstärke allmählich bis zu einer angenehmen Lautstärke. Im Falle eines starken Abfalls dieser Werte, wenn einige Patienten die neue Programmierung unmittelbar nach der Aktivierung als zu leise empfinden, raten Sie diesen Patienten, die neue Programmierung mindestens 1 Tag lang zu testen, da sich die Patienten oft an die niedrigeren Stimulationsniveaus gewöhnen, ohne dass die Worterkennungsleistung trotz sanfterer Stimulation abnimmt.
- Speichern Sie mehrere CI-Programmierungen mit zunehmender Lautstärke auf dem Audioprozessor. Beginnen Sie mit einer Programmierung mit Stimulationswerten, an die sich der Patient bereits gewöhnt hat und weisen Sie den Patienten an, nach einer Eingewöhnungsphase von 5-7 Tagen auf eine Programmierung mit etwas höherer Lautstärke umzuschalten, sofern die auditiven Wahrnehmungen nicht unangenehm sind.
HINWEIS: Dieses Verfahren wird hauptsächlich bei Kleinkindern in der Anfangsphase der eSRT-Anpassung angewendet, um die Ablehnung des Audioprozessors zu vermeiden.

Abbildung 1: Eine mögliche Fixierungsmöglichkeit für die ipsilaterale Positionierung der Ohrsonde und des Audioprozessors mittels Kopfbügel. Der Vorteil dieser Positionierung besteht darin, dass die Sonde den Kopfbewegungen folgt, was bei der eSRT-Messung weniger Verzerrungen erzeugt als eine Fixierung der Sonde auf der Schulter des Patienten. Abkürzungen: eSR = elektrisch evozierter Stapediusreflex; eSRT = eSR-Schwellenwerte. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
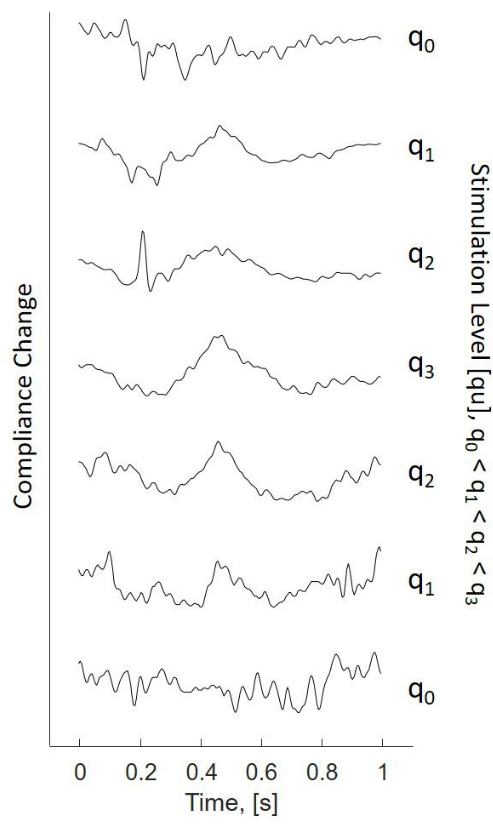
Abbildung 2: Compliance-Änderung aufgrund der ESR in einer Stimulationssequenz mit dem Up-Down-Stimulationsverfahren (von unten nach oben, beginnend bei niedrigen Stimulationsniveaus q0). Erhöhung der Stimulationsniveaus q0 bis q3, Verringerung der Stimulationsniveaus q3 bis q0. Einzelne Leiterbahnen entsprechen Impedanzänderungen, die durch das Auslösen des eSR beobachtet werden. Verwendete Stimuli: Bursts von 300 ms, Stimulation beginnt zum Zeitpunkt = 0. Abkürzung: eSR = elektrisch evozierter Stapediusreflex. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Ergebnisse
Generell ist die spontane Akzeptanz einer eSRT-basierten Anpassung hoch. In Bezug auf die audiologische Leistungsfähigkeit zeigen Patienten mit einer auf eSRT basierenden Programmierung keine signifikanten Unterschiede in den unterstützten Schwellenwerten oder Worterkennungswerten im Vergleich zu erfahrenen Patienten mit einer Programmierung, die auf einer subjektiven Lautheitsskalabasiert 3. Solche Ergebnisse sind jedoch nur zu erwarten, wenn eine zuverlässige Lautheitsskalierung möglich ist.
Insbesondere bilaterale Cochlea-Implantat-Träger scheinen von der eSRT-basierten Programmierung zu profitieren. Diese Patienten erreichen oft ähnliche Hörschwellen auf beiden Ohren, wie in Abbildung 3 dargestellt. Letzteres deutet darauf hin, dass die Symmetrie des Gehörs hoch ist, wenn die eSRT-Methode zur Anpassung beider Implantate verwendet wird.
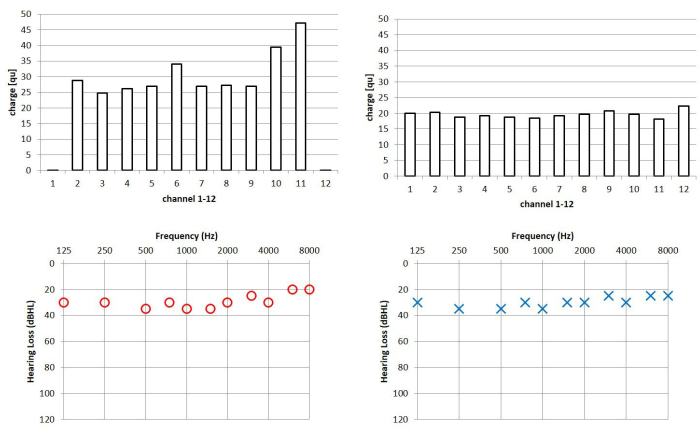
Abbildung 3: Fallbeispiel eines bilateral implantierten Patienten. Oberes Bild: Programmierte Stimulationsstufen für das linke und rechte Cochlea-Implantat basierend auf der eSRT-Methode. Nullladung bedeutet inaktive Elektroden, die typischerweise deaktiviert werden, wenn nicht-auditive Nebenwirkungen oder keine auditiven Wahrnehmungen an bestimmten Elektroden auftreten. Unteres Panel: entsprechende Hörschwellen auf beiden Ohren. HINWEIS: Während sich das Komfortniveau auf der Grundlage der eSRT bei diesem Patienten auf beiden Ohren signifikant unterscheidet, zeigen die damit verbundenen Hörschwellen ein hohes Maß an Symmetrie. Abkürzungen: eSR = elektrisch evozierter Stapediusreflex; eSRT = eSR-Schwellenwerte. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Patienten, die bilateral mit CIs versorgt wurden, die mit kanalspezifischen eSRT-Werten als Komfortniveau programmiert wurden, zeigen oft signifikant bessere Ergebnisse als die Zufallswerte in binauralen Hörtests. Insbesondere Kinder, die mit bilateralen KIs aufgewachsen sind und Sprache durch KI erworben haben, erreichen hohe Punktzahlen sowohl in der Sprache im Lärm als auch in Schalllokalisierungstests10. Eine Voraussetzung für eine gute Schalllokalisierung ist eine ausgewogene Lautheitswahrnehmung mit den CIs, insbesondere bei bilateralen Nutzern. Dieses Kriterium scheint bei bilateralen CI-Anwendern mit CI-Programmen, die auf eSRT basieren, a priori erfüllt zu sein. Im Fallbeispiel in Abbildung 3 sind die Hörschwellen links und rechts nahezu symmetrisch, während die eSRT-basierten Stimulationspegel eine große Asymmetrie zwischen linkem und rechtem Ohr aufweisen. In Bezug auf die Schalllokalisierung zeigen diese Patienten keine Verzerrung in ihren Schalllokalisierungsergebnissen. Ein Beispiel für einen solchen Patienten ist in Abbildung 4 dargestellt, der mit einem klinischen Schalllokalisierungsaufbau bestehend aus fünf Lautsprechern in der frontalen Hemisphäre getestet wurde.
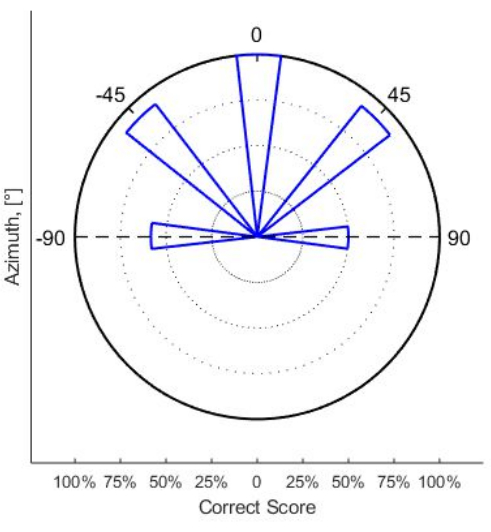
Abbildung 4: Winkelabhängige Prozentsätze korrekter Werte der Schalllokalisation bei einem bilateralen Patienten mit CI bei jungen Erwachsenen. Die CI-Programmierung wurde von Kindesbeinen an mit der eSRT-Methode durchgeführt. Abkürzungen: eSR = elektrisch evozierter Stapediusreflex; eSRT = eSR-Schwellenwerte. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Abgesehen von dem hohen Prozentsatz korrekter Lokalisationen von breitbandigen akustischen Reizen von 90% oder mehr bei Winkeln von 0° und ±45° war die Symmetrie nahezu perfekt, was darauf hindeutet, dass dieser Patient keine Verzerrung in den Schalllokalisierungsergebnissen zeigte. Daher war die Lautheitswahrnehmung bei diesem Patienten zwischen dem linken und dem rechten CI gut ausbalanciert.
Wenn CIs mit der eSRT-Methode programmiert werden, scheint das Verhalten des Stapedius-Reflexmechanismus dem von normal hörenden Hörern ähnlich zu sein. In einer aktuellen Studie von Franke-Trieger et al.11 wurde das Stapedius-Reflexverhalten in einem freien Schallfeld untersucht. Dabei wurde der Stapedius-Reflex bei Patienten mit CIs gemessen, denen akustische Reize bei höheren Schallpegeln über Lautsprecher präsentiert wurden. Bei Patienten, die eine CI-Programmierung auf der Grundlage der eSRT-Methode verwendeten, waren die Schallpegel, bei denen der Stapedius-Reflex ausgelöst wurde, ähnlich wie bei normal hörenden Hörern11,12.
Diskussion
Die eSR-Messung in der Hörrehabilitation mit CIs hat zwei Anwendungen: erstens zur Überprüfung der Kopplung von Stimulationselektroden an den Hörnerv während der Implantation und zweitens zur Abschätzung der oberen Stimulationsniveaus in der postoperativen Programmierung des Audioprozessors.
Intraoperative Messungen haben den Zweck, die eSR als Indikator für eine neuronale Reaktion und die Verarbeitung der elektrischen Stimulation bis in den Hirnstamm zu detektieren. Die Kontraktion der Steigbügelsehne als Reaktion auf die elektrische Stimulation wird visuell beobachtet, was eine gute Sicht auf den Steigbügel und die normalen anatomischen Strukturen erfordert.
Diese Werte können aufgrund der geringen Korrelation der intraoperativen eSRT mit der postoperativen Lautheitswahrnehmung nicht für die Anpassung der Stimulationsparameter des Implantats in der postoperativen Anpassung herangezogen werden5. Intraoperative eSR-Messungen können zusätzlich durch die Vollnarkose13 sowie durch andere physiologische Parameter (z. B. Blutungen, Missbildungen oder Narbengewebe) beeinflusst werden.
Zur Detektion der eSR wird ein akustisches Impedanzmessgerät verwendet, um die Veränderung der akustischen Impedanz des Ohres während der elektrischen Stimulation kontinuierlich zu überwachen. Um eine einfache und zuverlässige Detektion der eSR zu ermöglichen, sollte die Impedanzmessung über eine Triggerfunktion verfügen, die aktiviert wird, wenn der Stimulus über das CI abgegeben wird. Dies ermöglicht die synchrone Aufzeichnung von eSR als Reaktion auf den elektrischen Stimulus. Alternativ kann das Impedanzmessgerät im kontinuierlichen Modus betrieben werden, was jedoch für die Anwendung des Verfahrens weniger geeignet und bequem erscheint. Das Impedanzmessgerät und die zugehörige Ohrsonde sind in der Regel nach audiometrischen Standards kalibriert, wobei die Tonfrequenz der Sonde 226 Hz und der Schallpegel 85 dB SPL beträgt. Alternativ können auch höhere Frequenzen als Sondentöne verwendet werden.
Die erste postoperative eSRT-Messung wird bevorzugt 1 Monat nach der Aktivierung des CI durchgeführt. Die Aktivierungssitzung ist in der Regel 4 Wochen nach der Cochlea-Implantation geplant, wobei das Hauptaugenmerk der CI-Anpassung darauf liegt, den Patienten an die elektrische Stimulation bei moderaten Stimulationsniveaus zu gewöhnen und den Patienten zu motivieren, den Audioprozessor einen ganzen Tag lang zu tragen. In der nächsten Update-Sitzung, die normalerweise 7-10 Tage später geplant ist, wird die Stimulation weiter erhöht, jedoch nicht bis zum maximalen Komfortniveau. Ab der dritten Anpassungssitzung ist die eSRT-Methode anwendbar. Die wahrgenommene Lautstärke bei der eSRT wird von den meisten Patienten als laut oder sehr laut beschrieben. Daher muss eine Stimulation bei unangenehmen Lautstärken vermieden werden. Daher muss der Patient während der eSRT-Messung sorgfältig beobachtet werden, da eSRT möglicherweise ausgelöst, aber nicht nachgewiesen werden kann. Wenn auf beiden Ohren keine eSRT nachgewiesen werden kann, muss die Messung abgebrochen werden.
Die Methode der eSRT-basierten Programmierung von CIs ist sowohl bei Kindern als auch bei Erwachsenen anwendbar. Da Kinder jedoch in der Regel nicht in der Lage sind, über das CI eine Rückmeldung über den Klang der elektrischen Stimulation zu geben, wird die objektive eSRT-Methode den psychoakustischen Methoden vorgezogen, die auf subjektivem Feedback des Patienten beruhen. Es ist von mehreren Autoren gut belegt, dass eSRT ein guter Schätzer für den Komfort ist, der für die Programmierung des Audioprozessors erforderlich ist. Dieses kanalspezifische Profil, das durch die eSRT-Messung erstellt wird, ist bei jedem Patienten einzigartig und kann sich im Laufe der Zeit der Implantatnutzung ändern. Daher muss die Anpassung des CI in regelmäßigen Abständen aktualisiert werden.
Die eSRT-Methode zur Anpassung des CI hat sicherlich eine wichtige Einschränkung, nämlich die Anforderung eines intakten Mittelohrs. Chirurgische Details, insbesondere zu den Gehörknöchelchen, müssen aus der Patientenakte entnommen werden. Daher ist bei postoperativen eSRT-Messungen der Erhalt der Mittelohrstrukturen während der Operation erforderlich. Insbesondere bei komplexen Operationen bei Mittelohrfehlbildungen oder anderen Mittelohrerkrankungen kann die Gehörknöchelchenkette beschädigt werden. In diesem Fall ist keine postoperative eSRT-Messung am operierten Ohr möglich. Alternativ kann aber auch die Ohrsonde auf das kontralaterale Ohr aufgesetzt und die eSRT-Messung durchgeführt werden. Im Gegensatz zu seiner Detektion hängt die Schwelle selbst, an der der Stapediusreflex durch elektrische Stimulation ausgelöst wird, nicht wesentlich von dem Ohr ab, an dem die akustische Impedanzmessung durchgeführt wird.
Typischerweise wird die Impedanzsonde ipsilateral platziert, wobei die Stimulation über das CI und die Reflexerkennung im selben Ohr stattfinden. Auf der ipsilateralen Seite hat die Mehrheit der Patienten mit CIs kein akustisches Gehör, so dass der Sondenton von 226 Hz, der bei einem Schallpegel von 85 dB SPL präsentiert wird, nicht wahrgenommen wird. Da die eSRT-Messung auf allen Kanälen des CI eine Weile dauern kann, ist es angenehmer, den Sondenton während des Anpassungsvorgangs nicht zu hören. Wenn Patienten im kontralateralen Ohr akustisch hören, kann die Messung aufgrund der erhöhten Höranstrengung bei der Präsentation des Sondentons etwas unpraktisch sein.
Vor jeder eSRT-Messung muss der aktuelle Mittelohrstatus überprüft werden. Eine Einschränkung der eSRT-basierten CI-Anpassung bei Kindern ist das häufige Auftreten von Unterdruck in der Paukenhöhle aufgrund einer Funktionsstörung der Sondenbeatmung. In diesem Fall ist die akustische Impedanzmessung für die eSR-Detektion komplexer. Bei diesen Kindern reicht die Applikation von Nasentropfen oft aus, um den Druck in der Paukenhöhle so weit zu entlasten, dass eine erfolgreiche Impedanzmessung bei der CI-Anpassung möglich ist.
Die Messung der eSRT-Spiegel an allen Elektroden eines CI kann eine Weile dauern. Mit den bei dieser Arbeit verwendeten Geräten dauert eine komplette Messreihe an 12 Elektroden ca. 10-30 min. Während dieser Zeit muss die akustische Impedanzmessung stabil sein. Um diesen Zustand für die gesamte Dauer der Messung zu gewährleisten, sind die richtige Positionierung der Ohrsonde und die passive Mitarbeit des Patienten entscheidend.
Die akustische Impedanzmessung kann kontinuierlich durch Atemgeräusche beeinflusst werden und muss sorgfältig beobachtet werden, da dieser Effekt Artefakte in ESU-Spuren verursachen kann. Die elektrischen Stimulationsstöße zur Auslösung des Stapediusreflexes sollten in Phasen eingeleitet werden, in denen solche Verzerrungen gering sind. Darüber hinaus kann die Herzfrequenz eines Patienten eine periodische Änderung der akustischen Impedanz verursachen, die möglicherweise als Stapediusreflex fehlinterpretiert werden kann.
Das beschriebene Protokoll wurde in zahlreichen CI-Fitting-Sitzungen in unserer Abteilung erfolgreich eingesetzt und soll andere Kollegen ermutigen, eine CI-Anpassung auf Basis von eSRT bei Kindern und bei mehrfach behinderten Patienten in Betracht zu ziehen, die keine verlässliche Rückmeldung zur auditiven Wahrnehmung geben können.
Offenlegungen
Die Autoren erklären, dass kein Interessenkonflikt besteht. Für die vorliegende Arbeit wurde keine finanzielle oder sonstige Finanzierung erhalten. Die Autoren Josef Seebacher, Kurt Stephan und Joachim Schmutzhard sind Mitglieder der HEARRING-Gruppe.
Danksagungen
Die Autoren danken dem Cochlea-Implantat-Team für pädiatrische Patienten und dem Team der pädiatrischen Logopäden unserer Abteilung für ihre Unterstützung bei der Realisierung dieser Arbeit.
Materialien
| Name | Company | Catalog Number | Comments |
| Audiointerface | any | Audiointerface with Stereo Line Input is required to Record Acoustic Signal in the Ear Canal for Deriving the Ear Drum Impedance Pattern | |
| Cable Clips | any | Cable Clips for fixation of the Probe Cable at the Head Band | |
| Desktop Computer or Notebook | any | Required for Cochlear Implant Programming Software | |
| Ear Probe | Bio-Logic | Ear Probe for Presenting and Recording Acoustic Signals in the Ear Canal | |
| Head Band | any | Head Band for fixation of the Ear Probe | |
| Maestro Software | Med-El | Programming Software for Med-El Cochlear Implants | |
| MAX Coil | Med-El | Cable connecting Interfacebox and Cochlear Implant via Transcutaneous Inductive Coupling for Telemetry Measurement | |
| MAX Interface Box | Med-El | Interfacebox to access Cochlear Implant during the Fitting Session | |
| MAX Programming Cable | Med-El | Cable connecting Interfacebox and Audioprocessor for Adjusting Electrical Stimulation Levels | |
| Single use Ear Tips | Sanibel Supply | Ear Tips for Ear Probe, Size depending on the Patients Ear | |
| Sonnet 2 Audioprocessor | Med-El | External Part of the Implant System. Has to be worn by the Patient to Perceive Auditory Sensations |
Referenzen
- Kosaner, J., Anderson, I., Turan, Z., Deibl, M. The use of ESRT in fitting children with cochlear implants. J. Int Adv Otol. 5 (1), 62-71 (2009).
- Gordon, K. A., Papsin, B. C., Harrison, R. V. Toward a battery of behavioral and objective measures to achieve optimal cochlear implant stimulation levels in children. Ear hear. 25 (5), 447-463 (2004).
- Stephan, K., Welzl-Müller, K., Stiglbrunner, H. Stapedius reflex threshold in cochlear implant patients. Audiology. 27 (4), 227-233 (1988).
- Stephan, K., Welzl-Müller, K. Post-operative stapedius reflex tests with simultaneous loudness scaling in patients supplied with cochlear implants. Audiology. 39 (1), 13-18 (2000).
- Allum, J. H., Greisiger, R., Probst, R. Relationship of intraoperative electrically evoked stapedius reflex thresholds to maximum comfortable loudness levels of children with cochlear implants. Int. J. Audiol. 41 (2), 93-99 (2002).
- Kosaner, J. Generating speech processor programmes for children using ESRT measurements. CI International. 11, 20-24 (2010).
- Walkowiak, A., et al. Evoked stapedius reflex and compound action potential thresholds versus most comfortable loudness level: assessment of their relation for charge-based fitting strategies in implant users. ORL J Otorhinolaryngol Relat Spec. 73 (4), 189-195 (2011).
- Stephan, K., Welzl-Müller, K. Effect of stimulus duration on stapedius reflex threshold in electrical stimulation via cochlear implant. Audiology. 33 (3), 143-151 (1994).
- Stephan, K. A fast response impedance meter for acoustic reflex measurements. IEEE Trans. Biomed. Eng. 41, 391-393 (1994).
- Litovsky, R. Y., Gordon, K. Bilateral cochlear implants in children: Effects of auditory experience and deprivation on auditory perception. Hear. Res. 338, 76-87 (2016).
- Franke-Trieger, A., Mattheus, W., Seebacher, J., Zahnert, T., Neudert, M. Stapedius reflex evoked in free sound field in cochlear implant users compared to normal-hearing listeners. Int. J. Audiol. 60 (9), 695-703 (2021).
- Franke-Trieger, A., et al. Stapedius reflex thresholds obtained in a free sound field as an indicator for over- and understimulation in cochlear implant listeners. Int. J. Audiol. , 1-8 (2023).
- Crawford, M. W., et al. Dose-dependent suppression of the electrically elicited stapedius reflex by general anesthetics in children undergoing cochlear implant surgery. Anesth Analg. 108 (5), 1480-1487 (2009).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten