Method Article
Oclusión de la vena safena grande y pequeña utilizando pegamento copolimérico a base de cianoacrilato de n-butilo y metacriloxia sulfolano
* Estos autores han contribuido por igual
En este artículo
Erratum Notice
Resumen
A continuación, presentamos un protocolo para tratar la vena safena mayor (GSV) y la vena safena pequeña (SSV) afectadas por reflujo patológico severo, utilizando un pegamento original a base de cianoacrilato esclerosante y embolizante compuesto por cianoacrilato de N-butilo y metacriloxi sulfolano (NBCA + MS).
Resumen
Presentamos los resultados preliminares de un estudio observacional longitudinal dirigido a evaluar la efectividad y seguridad en diferentes seguimientos a corto y largo plazo de la oclusión vascular de la vena safena mayor (GSV) y la vena safena pequeña (SSV) afectadas por reflujo patológico severo, utilizando un innovador pegamento quirúrgico de cianoacrilato modificado compuesto por cianoacrilato de N-butilo y metacriloxisulfolano (NBCA + MS). Noventa pacientes, reclutados prospectivamente durante 1 año, se sometieron al estudio con EcoColor-Doppler (ECD) para evaluar los diámetros máximos del GSV y SSV en la posición ortostática y el tiempo de reflujo (RT). Una RT mayor de 0,5 s se consideró patológica. Se utilizó la evaluación clínica, etiología, anatomía y fisiopatología (CEAP) para la evaluación completa de cada paciente en el estudio. Todos los pacientes fueron tratados con pegamento NBCA+MS para obtener oclusión venosa y observados antes del tratamiento (basal; T0), dentro de las 6 h después del tratamiento (T1), 1 mes después del tratamiento (T2), 3 meses después del tratamiento (T3), 6 meses después del tratamiento (T4) y 1 año después del tratamiento (T5). Se realizó un análisis de Chi-cuadrado (χ) para evaluar la efectividad y seguridad del tratamiento. Todos los pacientes participaron en toda la duración del estudio. La oclusión completa se mantuvo en el 100% de los pacientes en T1, 98,9% en T2 y T3, y 97,8% en T4 y T5 (p < 0,001). Ninguno de los pacientes sufrió trombosis postquirúrgica. No se observó hiperpigmentación azul ni parestesia durante todo el período de observación. Inmediatamente después del tratamiento, 7,7% de los pacientes necesitaron analgésicos; 1 semana después del tratamiento, el 100% de los pacientes volvieron a la vida normal. La oclusión vascular de la vena safena grande o pequeña con pegamento NBCA + MS es un procedimiento seguro con beneficios persistentes después de un seguimiento de 1 año. Este procedimiento se puede realizar con anestesia local, lo que permite un rápido retorno a la vida normal. Gracias a su baja invasividad, el tratamiento no es doloroso.
Introducción
Las venas varicosas son un síntoma de enfermedad venosa que puede conducir a complicaciones graves1. La vena safena grande (GSV) y la vena safena pequeña (SSV) son venas superficiales, separadas de las venas profundas por una serie de válvulas. Estas válvulas aseguran que la sangre fluya desde el sistema superficial al sistema profundo, evitando así el reflujo2. La incapacidad de estas válvulas resulta en varices, que afecta al 16% de los hombres y al 29% de las mujeres3. Las venas varicosas son venas hinchadas, tortuosas, que se agrandan, hinchan, dilatan y se llenan demasiado de sangre, a menudo aparecen de color azul o púrpura oscuro y sensibles al tacto 2,3. En las venas de las extremidades inferiores, las válvulas sanas permiten fisiológicamente un pequeño flujo sanguíneo retrógrado justo antes de que se cierre la válvula. Sin embargo, en una condición patológica, el cierre de la válvula está ausente o es incompetente, lo que aumenta el tiempo que la sangre necesita para fluir hacia atrás4.
Además, debido a que las venas varicosas pueden romperse o convertirse en úlceras varicosas en la piel en condiciones graves, el tratamiento siempre debe considerarse5. Después de una cuidadosa evaluación clínica y un estudio instrumental a través del examen EcoColor-Doppler (ECD), los pacientes con incontinencia de unión safenofermoral (SF) y / o safeno-poplítea (SP), con refluencia patológica a lo largo del eje GSV y / o SSV, junto con la presencia o ausencia de várices extrasafenas colaterales, son abordados por los médicos para el tratamiento de la oclusión safena.
El manejo terapéutico de la enfermedad venosa crónica puede ser conservador o invasivo6. Los ejemplos de tratamientos conservadores incluyen cambios en el estilo de vida, terapia de compresión o farmacoterapia (fármacos flebotrópicos)5,6,7. Estos tratamientos no son suficientes en presencia de venas varicosas severas; En estos casos, la cirugía es la única solución 5,6,7. Tradicionalmente, la ligadura y la extracción de las venas safenas se han utilizado en gran medida; Sin embargo, hoy en día, se prefieren tratamientos menos invasivos5. Las venas varicosas pueden ser tratadas bajo guía ecográfica usando escleroterapia con espuma (escleroterapia de espuma guiada por ultrasonido [UGFS]), ablación térmica endovenosa usando un láser endovenoso (EVL) o radiofrecuencia (RF)8, y recientemente pegamento9. Este último permite la obliteración de la vena dañada. La oclusión venosa con pegamentos a base de cianoacrilato de N-butilo (NBCA) tiene la misma efectividad, si no superior, terapéutica en comparación con otros métodos endovasculares como EVL y RF, por ejemplo, a través de una menor invasividad anestésica (100% de los tratamientos completados en una sola anestesia local)10. El tratamiento permite un rápido alta del paciente, dentro de las 3-4 h después del procedimiento, y una rápida recuperación de las actividades diarias y laborales, sin dolor post-procedimiento10. Además, el uso de pegamento no tiene limitaciones relacionadas con el diámetro, lo que constituye un problema en el caso de grandes diámetros (10-18 mm) para algunas de las técnicas mencionadasanteriormente 10.
Este estudio naturalista tiene como objetivo evaluar la efectividad de este método para obtener la oclusión vascular del GSV y SSV, afectados por reflujo patológico severo utilizando un innovador pegamento quirúrgico de cianoacrilato modificado NBCA + MS (cianoacrilato de N-butilo y metacriloxi sulfolano), en diferentes seguimientos a corto plazo (6 h y 1 mes después del tratamiento) y a largo plazo (3 meses, 6 meses y 1 año después del tratamiento), así como su seguridad en cuanto a la aparición de eventos adversos relacionados con el pegamento.
Protocolo
La investigación se realizó en tres centros italianos diferentes: Humanitas Research Hospital - Gavazzeni (BG), Montallegro Clinic (GE) e Biomedical Institute (GE) de febrero de 2020 a febrero de 2021, y fue aprobada por el Comité de Ética del hospital o la Junta de Revisión Interna (IRB). La investigación se llevó a cabo con respecto a las reglas de Helsinki para los derechos humanos y GCP. Todos los pacientes fueron informados sobre el riesgo del procedimiento y firmaron un consentimiento por escrito antes de ser incluidos en el estudio. Consulte el Archivo complementario 1 para obtener información general sobre el procedimiento.
1. Preparación
- Prepare la sala y la mesa de operaciones con todos los materiales enumerados en la Tabla de materiales. Como se usa comúnmente en intervenciones quirúrgicas humanas, todos los materiales son empaquetados y esterilizados en origen por cada fabricante.
- Coloque la solución de dextrosa al 5% en un recipiente y sumerja una jeringa de 3 ml y una jeringa de 10 ml, una aguja (18 g) y un vial de 1 ml o 2 ml (ver paso 3.2.5) que contenga pegamento quirúrgico NBCA+MS.
2. Técnica anestesiología y preparación quirúrgica del paciente (Figura 1)
- Depilarse completamente la pierna a tratar, desde la ingle hasta el pie.
- Desinfectar la pierna a tratar con una solución alcohólica de digluconato de clorhexidina al 2%.
- Realizar un ECD en las posiciones ortostática y clinostática. Ajuste el instrumento a través del software del fabricante, que proporciona varios ajustes preestablecidos.
NOTA: El ajuste preestablecido vascular venoso se utiliza para este procedimiento, y la sonda de ultrasonido se establece en 7,5 MHz.- Primero, coloque al paciente en posición vertical en un escalón frente al operador y mapee todo el árbol vascular venoso a través de la sonda de ultrasonido.
- Posteriormente, colocar al paciente en la mesa de operaciones en posición supina y realizar de nuevo la exploración vascular. Este procedimiento preoperatorio es necesario para una evaluación clínica completa de los vasos.
- Mapear la vía de la incompetencia venosa en la piel a través de ECD utilizando una pluma dermográfica (Figura 1).
- Coloque al paciente en posición supina para el tratamiento con GSV o en posición prona para el tratamiento con SSV.
- Desinfecte la pierna nuevamente con una solución alcohólica de digluconato de clorhexidina al 2%.
- Prepare el campo estéril con una cortina quirúrgica.

Figura 1: Pasos de preparación. En el lado derecho, la figura muestra la preparación de la mesa de operaciones con las herramientas necesarias para el procedimiento, como desinfectante, solución de dextrosa al 5%, jeringas y un vial de pegamento quirúrgico NBCA + MS. La figura muestra un mapeo esquemático de la incompetencia venosa en el lado izquierdo. Específicamente, esto se lleva a cabo bajo la guía de ECD utilizando una pluma dermográfica directamente sobre la piel del paciente. Haga clic aquí para ver una versión más grande de esta figura.
3. Técnica quirúrgica
- Tiempo de estudio vascular (Figura 2)
- Realizar el estudio ecoguiado de las longitudes y diámetros de las venas a tratar como se describe en el paso 2.3. Colocar al paciente en posición clinostática y realizar el estudio vascular a través de la sonda ecográfica.
- Evaluar el tiempo de reflujo (RT) con el ultrasonido, que define el grado de incompetencia de la válvula terminal. Los valores fisiológicos de RT son 0,1 s < RT < 0,5 s, mientras que la RT > 0,5 s indica una condición patológica4. Realizar la clasificación de gravedad mediante evaluación del cuartil de Galeandro11.
- Utilizando el ECD, identificar la unión entre la vena epigástrica y la válvula preterminal para el tratamiento del GSV (Figura 2), o la unión safeno-poplítea para el tratamiento del SSV.
- Tiempo operatorio (Figura 3)
- Inducir anestesia local con 1-1.5 mL de 10 mg/mL de mepivacaína en el área de inserción de la aguja.
- Realizar cateterismo ecoguiado de la vena safena (GSV/SSV) según la técnica de Seldinger12 (utilizando una aguja angiográfica, un alambre guía y un introductor) 14-16 cm aguas abajo de la unión relevante (Figura 3A).
- Inserte percutáneamente un introductor vascular 6Fr en el vaso con la ayuda de un alambre guía (Figura 3B).
- Bajo guía ecográfica, coloque la punta del introductor a 2-3 cm de la bifurcación de la vena epigástrica y la válvula preterminal (para el tratamiento con GSV) (Figura 3C) o 2-4 cm por debajo de la unión safeno-poplítea (para el tratamiento con SSV).
- Extraiga 1 ml de pegamento quirúrgico NBCA+MS en una jeringa para venas con un diámetro entre 8-10 mm, o 2 ml de pegamento quirúrgico NBCA+MS para venas de más de 10 mm.
- Extraiga 7-10 ml de solución de dextrosa al 5% en una jeringa.
- Conecte las dos jeringas a la llave de paso del catéter de lavado del introductor (Figura 3D).
- Tiempo de inyección (Figura 4)
- Comprima la pierna con la sonda de ultrasonido al nivel de la bifurcación inmediatamente aguas abajo de la bifurcación para detener el flujo sanguíneo en la vena safena (Figura 4A).
NOTA: La compresión con la sonda de ultrasonido debe ser fuerte y mantenerse durante todo el procedimiento. - Enjuague el volumen muerto del introductor con solución de dextrosa (aproximadamente 2 ml).
- Cierre la entrada de la solución de dextrosa a través de la llave de paso e inyecte 1 ml de pegamento quirúrgico NBCA+MS (Figura 4B).
- A través de la llave de paso, cierre la entrada de pegamento quirúrgico NBCA+MS e inyecte la solución de dextrosa para empujar el pegamento quirúrgico NBCA+MS en la vena (Figura 4C).
- Al mismo tiempo, retraiga el introductor hasta que se retire (Figura 4C) para realizar una liberación retrógrada del agente líquido, adhesivo, oclusivo y esclerosante (NBCA + MS). Realizar una oclusión de 10 cm para el GSV o una oclusión de 7-10 cm para el SSV.
- Comprima la pierna con la sonda de ultrasonido al nivel de la bifurcación inmediatamente aguas abajo de la bifurcación para detener el flujo sanguíneo en la vena safena (Figura 4A).
- Tiempo de cierre (Figura 5)
- Inmediatamente realice la compresión manual con la palma, comenzando desde el sitio de inserción y a lo largo del curso de la vena durante 3-5 min. Al mismo tiempo, mantenga siempre la compresión con la sonda de ultrasonido al nivel de la unión (Figura 5).
- Tiempo concluyente
- Al final de la compresión, levante la mano y verifique que no haya sangrado en el sitio de inserción.
- Realice un ECD (paso 2.3) para comprobar que no hay más flujo sanguíneo en la vena safena (GSV/SSV).
- Bajo guía ecográfica, ocluir las venas colaterales varicosas por punción directa con espuma de polidocanol, de acuerdo con la práctica clínica normal y consolidada para este tratamiento13,14.
- Realice una compresión excéntrica del eje safeno con tiras de látex o rollos de gasa, envolviendo la pierna desde la ingle hasta la rodilla.
- Con el paciente todavía en la posición clinostática, aplique una media de compresión de clase II (28-30 mmHg) con un dedo del pie abierto, ajustándolo como una pantimedias normal.
- Al final del procedimiento, movilice al paciente inmediatamente, haciéndolo dar unos pasos a una distancia de 10-15 m.
- Antes del alta, después de 2 h, realice un control de ECD.
- Dar de alta al paciente con alivio del dolor / terapia antiinflamatoria según sea necesario (es decir, 200 mg de ibuprofeno, de una a tres veces al día).
- Recomiende al paciente que use la media de compresión día y noche durante 10 días, luego solo durante el día durante otros 30 días.
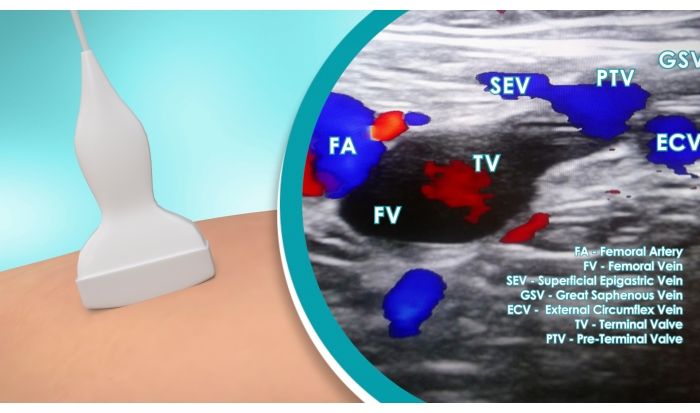
Figura 2: Estudio vascular. Identificación ECD de la unión entre la vena epigástrica y la válvula preterminal para el tratamiento del GSV. La ampliación resalta la imagen ECD que muestra la arteria femoral (FA), la vena femoral (FV), la vena epigástrica superficial (SEV), la vena safena mayor (GSV), la vena circunfleja externa (ECV), la válvula terminal (TV) y la válvula preterminal (PTV). Haga clic aquí para ver una versión más grande de esta figura.
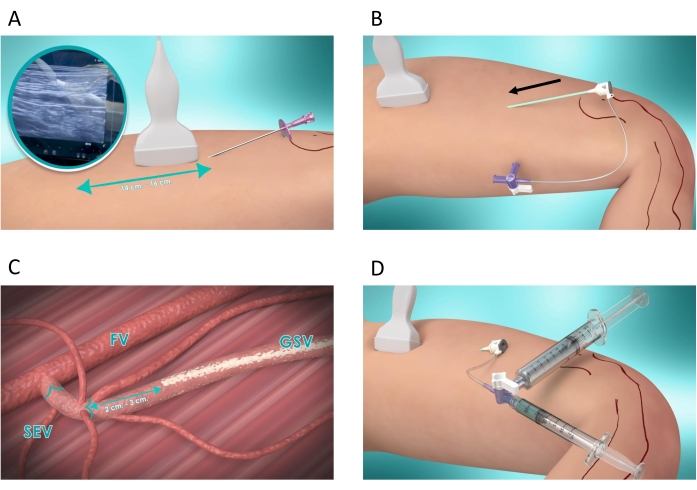
Figura 3: Pasos operatorios. (A) Cateterismo guiado por ultrasonido de la vena safena (GSV/SSV) según la técnica de Seldinger: se inserta percutáneamente una aguja 14-16 cm por debajo de la unión. Posteriormente, se inserta un alambre guía a través de la aguja, que luego se retira (no se muestra en la figura). (B) Se inserta un introductor vascular 6Fr con la ayuda del alambre guía. En este punto, se retira el alambre guía y el introductor se deja en posición (C) Bajo guía ecográfica, la punta introductora se coloca a 2-3 cm de la bifurcación de la vena epigástrica y la válvula preterminal (para tratamiento con GSV). La vena femoral (FV), la vena epigástrica superficial (SEV) y la vena safena mayor (GSV) se resaltan en la imagen (D) Una jeringa cargada con 1 ml de pegamento quirúrgico NBCA + MS y una jeringa cargada con 7 ml de solución de dextrosa al 5% están conectadas a la llave de paso del catéter de lavado introductor. Haga clic aquí para ver una versión más grande de esta figura.
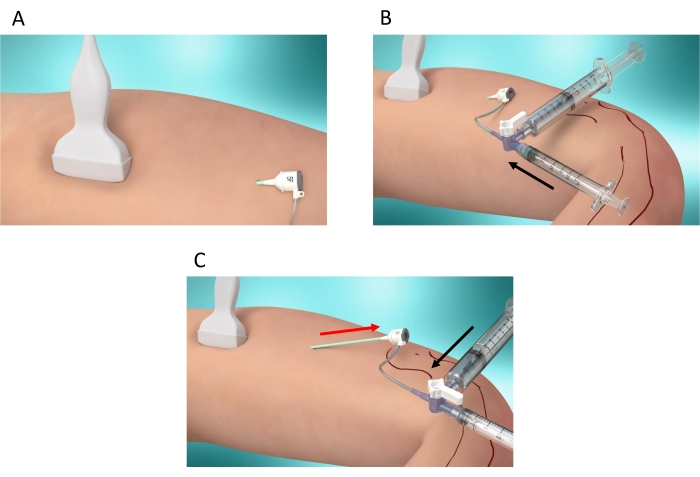
Figura 4: Pasos de inyección. (A) Compresión de la pierna utilizando la sonda de ultrasonido al nivel de la bifurcación inmediatamente aguas abajo de la misma para detener el flujo sanguíneo en la vena safena (GSV / SSV). (B) Cierre de la entrada de la solución de dextrosa al 5% e inyección de 1 ml de pegamento quirúrgico NBCA + MS (flecha negra) (C) Cierre de la entrada de pegamento quirúrgico NBCA + MS e inyección de la solución de dextrosa al 5% para inyectar el pegamento quirúrgico NBCA + MS en la vena (flecha negra). Al mismo tiempo, el introductor se retrae para realizar una inyección retrógrada del NBCA + MS (flecha roja). Haga clic aquí para ver una versión más grande de esta figura.
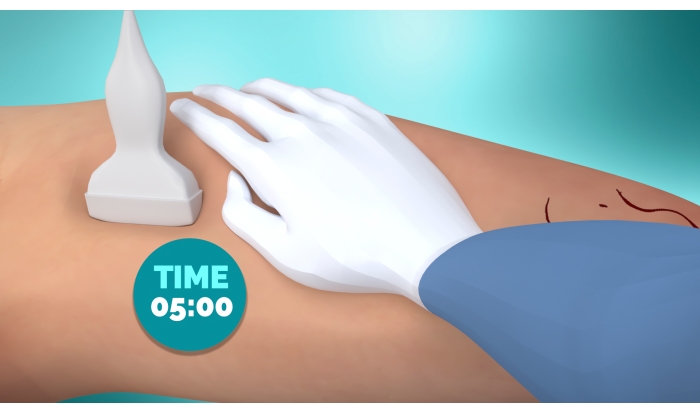
Figura 5: Tiempo de cierre. Después de retirar el introductor, se realizan 5 minutos de compresión manual con la palma de la mano a nivel del sitio de inserción y a lo largo del curso de la vena. La compresión con la sonda de ultrasonido se mantiene al nivel de la bifurcación durante la compresión manual de 5 minutos. Haga clic aquí para ver una versión más grande de esta figura.
Resultados
Noventa pacientes (62 mujeres y 28 hombres), con una edad media de 59,8 + 12,8 años, fueron seleccionados para esta investigación observacional. Para cada paciente, se recolectó la siguiente información: edad, sexo, enfermedad sistémica mayor y menor, uso de drogas y hábitos voluptuarios (p. ej., tabaquismo) (Tabla 1); datos diagnósticos de la enfermedad (Tabla 2); datos sobre el estado de la vena en los diferentes puntos de observación, presencia de ulceraciones o resultados negativos (Tabla 3); tiempo para reincorporarse a las actividades normales y al trabajo (cuadro 4); sensación de los pacientes de "piernas pesadas y dolorosas" por la Escala Numérica de Calificación del Dolor (Tabla 5).
Se eligieron seis puntos de observación: T0 = línea de base, antes del tratamiento; T1 = inmediatamente después del tratamiento (dentro de las 6 h); T2 = 1 mes después del tratamiento; T3 = 3 meses después del tratamiento; T4 = 6 meses después del tratamiento; T5 = 1 año después del tratamiento. El principal resultado evaluado fue la oclusión de la vena.
La Tabla 1 resume las comorbilidades observadas en nuestra muestra; Algunos pacientes padecían más de una enfermedad. El 14,4% de los pacientes (13 sujetos) estaban bajo tratamiento con terapia anticoagulante, seis sujetos tomaron ácido acetilsalicílico (AAS), tres sujetos tomaron nuevos anticoagulantes orales (NOAC), dos sujetos tomaron anticoagulantes orales tradicionales y dos sujetos tomaron heparina de bajo peso molecular.
Los sujetos se sometieron a ECD en posturas ortostáticas y clinostáticas en la primera consulta (T0) y en todos los seguimientos consecutivos (T1-T5). Todos los pacientes con al menos venas varicosas de segundo grado de las extremidades inferiores se inscribieron en el estudio. Se utilizó la clasificación CEAP tradicional porque permitió una evaluación completa del aspecto clínico, la etiología de la enfermedad y la clasificación anatómica y fisiopatológica15. Los diámetros máximos del GSV y SSV en posición ortostática y RT fueron evaluados por ECD. En las venas de las extremidades inferiores, las válvulas no patológicas permiten un pequeño flujo retrógrado de sangre justo antes de que se cierre la válvula. En contraste, en una condición patológica, el cierre de la válvula es incompetente o totalmente ausente, aumentando el tiempo que tarda la sangre en fluir hacia atrás4. El grado de incompetencia de una válvula es descrito por el RT. Específicamente, los valores de RT entre 0,1 s y 0,5 s son fisiológicos, mientras que los valores de RT > 0,5 s representan una condición patológica4. La clasificación de la gravedad fue realizada por la evaluación del cuartil de Galeandro11.
Los criterios de exclusión incluyeron la presencia de trombosis activa profunda y superficial y la presencia simultánea de enfermedad neoplásica. Todos los pacientes se sometieron al mismo procedimiento, realizado por el mismo equipo quirúrgico. El procedimiento se realizó bajo anestesia local.
Se utilizó pegamento quirúrgico NBCA+MS para generar la oclusión. NBCA+MS es un pegamento quirúrgico original, marcado Conformité Européenne (CE), desarrollado y autorizado para ser utilizado en aplicaciones endovasculares. El NBCA se combina con otro monómero, metacriloxisulfolano (MS), para generar un polímero más plástico cuya reacción exotérmica más leve (45 °C) resulta en una mejor biocompatibilidad con menos inflamación e histotoxicidad16.
El pegamento quirúrgico NBCA + MS se aplicó para la oclusión de GSV y / o SSV y venas voluminosas perforantes incontinentes, mientras que la espuma de polidocanol se usó solo para várices extrasafenas por inyección percutánea.
Durante el control precoz con ECD (T1), en más del 70% de los casos, se encontró una extensión caudal de la oclusión más allá de 10 cm. Esto se puede atribuir a los tiempos de polimerización relacionados del pegamento quirúrgico NBCA + MS, que comienza a reaccionar con la sangre después de 2 s desde su liberación en el vaso y, por lo tanto, puede expandirse por una corta distancia.
Los resultados se expresan en términos de prevalencia (%) calculada sobre el número de pacientes. Se utilizó Chi-cuadrado para evaluar los datos nominales comparando los diferentes seguimientos (T1, T2, T3, T4 y T5). Los 90 pacientes completaron los cinco seguimientos y se incluyeron en el análisis final. Después de la clasificación CEAP, 57 pacientes estaban en la clase 2, 23 en la clase 3 y 10 en la clase 6 (Tabla 2). Un total de 79 pacientes (88,8%) fueron tratados para ocluir GSV y 11 para SSV (11,2%). El calibre/diámetro medio del GSV en la postura ortostática fue de 12,4 mm (DE: 3,6; IC del 95%: 7-20 mm) y el calibre/diámetro del SSV medio fue de 11,4 mm (DE: 3; IC del 95%: 5-15 mm).
Todos los pacientes tenían una RT > 10 s; 60 estaban en el segundo cuartil, 24 estaban en el tercer cuartil y seis estaban en el cuarto cuartil. De los pacientes, el 66,7% (60 pacientes) necesitó dos ampollas de pegamento para llenar completamente los vasos, correspondientes a 2 ml de producto. En el resto, (33,3%, 30 pacientes), un solo vial (1 mL de cola) fue suficiente para obtener una oclusión venosa total (Tabla 3). Se observó una extensión caudal de la trombosis en el 62,2% (57 pacientes) y ausente en el 37,8% (33 sujetos).
Todos los pacientes obtuvieron la oclusión completa de la vena tratada en T1, un paciente (1,1%) tuvo una recanalización del vaso en T2, un paciente en T3 (1,1%), dos pacientes (2,2%) en T4 y dos pacientes (2,2%) en T5 (Tabla 3) (p < 0,0001). Ninguno de los pacientes presentó una recanalización del vaso >50% de su diámetro, y ninguno mostró reflujo sanguíneo en la postura ortostática (Tabla 3). Ninguno de los pacientes se vio afectado por trombosis posquirúrgica. No ocurrieron otros eventos adversos (es decir, hiperpigmentación azul o parestesia) durante el período de observación (Tabla 3).
Encontramos que los pacientes estaban satisfechos con el tratamiento. La NPRS (Numeric Pain Rating Scale) mostró una puntuación de 3 en siete pacientes, mientras que el resto de las puntuaciones estuvieron entre 0 y 2. Los siete pacientes con puntuación 3, indicativa de dolor, fueron tratados con 200 mg de ibuprofeno, de una a tres veces al día según fuera necesario, durante 4 días. La resolución de los dolores en las piernas se mantuvo para todos los tiempos de seguimiento (Tabla 5), y el 70% de los pacientes (63 sujetos) tuvieron una notable reducción del edema de pierna. Todos los pacientes regresaron a su rutina normal en 2 días, y todos reiniciaron su actividad laboral (ligera o pesada) dentro de 1 semana (Tabla 4).
| Tamaño de la muestra | 90 | |
| Sexo | 62 mujeres | |
| Edad (media) | 59,8 ± 12,8 | |
| Comorbilidad (n) | Infarto | 40 |
| Diabetes | 16 | |
| Cardiomiopatía | 25 | |
| EPOC | 16 | |
| Enfermedad renal crónica | 4 | |
| Enfermedad auricular fibrilar | 4 | |
| Cirugía de la válvula mitral | 1 | |
| Medicamentos utilizados (n) | AASÁX | 6 |
| NOAC | 3 | |
| Anticoagulantes orales tradicionales | 2 | |
| Heparina de bajo peso molecular | 2 | |
| Usuario de sustancias frías y/o psicotrópicas (n) | 0 |
Tabla 1: Datos demográficos y anamnésicos. Reclutamiento de pacientes para el estudio observacional. Todos los pacientes con al menos venas varicosas de segundo grado de la extremidad inferior se inscribieron en el estudio. Para cada paciente, se recolectó la siguiente información: edad, sexo, enfermedad sistémica mayor y menor, uso de drogas y hábitos voluptuarios. Abreviaturas: n = número de sujetos; EPOC = enfermedad pulmonar obstructiva crónica; AAS = ácido acetilsalicílico; NOACs = nuevos anticoagulantes orales.
| Calibre GSV medio (mm) en T0 | 12.4 | |
| SD | 3.6 | |
| IC del 95% | 7–20 | |
| Calibre SSV medio (mm) en T0 | 11.4 | |
| SD | 3 | |
| IC del 95% | 5–15 | |
| RT > 10 s (%) en T0 | 100 | |
| Primer cuartil | 0 | |
| Segundo cuartil | 60 | |
| Tercer cuartil | 24 | |
| Cuarto cuartil | 6 | |
| Clasificación CEAP (n) en T0 | Clase 2 | 57 |
| Clase 3 | 23 | |
| Clase 6 | 10 | |
| Tratamiento para GSV (%) | 88.8 |
Tabla 2: Datos diagnósticos. Para cada paciente, se realizó ECD antes del tratamiento para adquirir los siguientes parámetros basales: calibre medio del VSG (mm) en T0, calibre medio del VSS (mm) en T0, RT >10 s (%) en T0, clasificación CEAP (n) en T0 y tratamiento para GSV (%). Abreviaturas: GSV = vena safena mayor; SSV = vena safena pequeña; T0 = línea de base, antes del tratamiento; DE = desviación estándar; IC = intervalo de confianza; RT = tiempo de reflujo; CEAP = clínico, etiológico anatómico y fisiopatológico; n = número de sujetos.
| T1 | T2 | T3 | T4 | T5 | |||||
| 1 ml de pegamento utilizado para la oclusión (n) | 30 | ||||||||
| 2 mL de cola para la oclusión (n) | 60 | ||||||||
| Oclusión de la vena (n) | 90 | 89 | 89 | 88 | 88 | ||||
| Recanalización del vaso >50% de su diámetro | 0 | 0 | 0 | 0 | |||||
| Reflujo sanguíneo en postura ortostática | 0 | 0 | 0 | 0 | |||||
| Presencia de ulceración (n) | 0 | 0 | 0 | 0 | 0 | ||||
| Trombosis posquirúrgica (n) | 0 | 0 | 0 | 0 | 0 | ||||
| Parestesia (n) | 0 | 0 | 0 | 0 | 0 | ||||
| Hiperpigmentación (n) | 0 | 0 | 0 | 0 | 0 | ||||
Tabla 3: Datos de seguimiento. Todos los pacientes completaron los cinco seguimientos y fueron incluidos en el análisis final. La tabla muestra datos sobre el estado de la vena en los diferentes puntos de observación post-tratamiento y la presencia de complicaciones. Un total de 33,3% de los pacientes necesitaron 1 ml de pegamento quirúrgico (NBCA+MS) para llenar completamente el vaso; El 66,7% de los pacientes (n = 60) necesitaron 2 ml de pegamento quirúrgico (NBCA+MS) para llenar completamente el vaso. Todos los pacientes obtuvieron la oclusión completa de la vena tratada en T1. Un paciente (1,1%) tuvo una recanalización del vaso en T2, un paciente (1,1%) en T3, dos pacientes (2,2%) en T4 y dos pacientes (2,2%) en T5 (p < 0,0001). Ninguno de los pacientes presentó una recanalización del vaso >50% de su diámetro, y ninguno de ellos mostró reflujo sanguíneo en la postura ortostática. Ninguno de los pacientes se vio afectado por trombosis posquirúrgica. No ocurrieron otros eventos adversos durante todo el período de observación. Abreviaturas: T1 = inmediatamente después del tratamiento (dentro de 6 h); T2 = 1 mes después del tratamiento; T3 = 3 meses después del tratamiento; T4 = 6 meses después del tratamiento; T5 = 1 año después del tratamiento; n = número de sujetos.
| n = 90 | |
| Regreso a la vida normal (días) | 2 |
| Regreso al trabajo (días) | 7 |
Tabla 4: Tiempo de recuperación. La cantidad de tiempo, expresada en días, que los pacientes necesitaron para volver a la vida normal y reiniciar las actividades laborales. Abreviaturas: n = número de sujetos; d = días.
| 0 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | |
| T1 | 83 | 0 | 0 | 7 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| T2 | 90 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| T3 | 90 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| T4 | 90 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| T5 | 90 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
Tabla 5: Evaluación del dolor. Evaluación de la intensidad del dolor en cada punto de tiempo de seguimiento, de acuerdo con la Numeric Pain Rating Scale (NPRS), una escala numérica de 11 puntos en la que 0 indica que no hay dolor y 10 es el peor dolor posible. Los números en la tabla representan el número de sujetos. Abreviaturas: T1 = inmediatamente después del tratamiento (dentro de 6 h); T2 = 1 mes después del tratamiento; T3 = 3 meses después del tratamiento; T4 = 6 meses después del tratamiento; T5 = 1 año después del tratamiento.
Expediente complementario 1: Resumen del procedimiento. Haga clic aquí para descargar este archivo.
Discusión
Los resultados de esta investigación preliminar muestran que el manejo endovenoso descrito de las venas varicosas mediante este nuevo método utilizando pegamento quirúrgico NBCA + MS es una técnica segura que permite una oclusión persistente de la(s) vena(s) a 1 año de seguimiento, con la resolución de piernas dolorosas y edema periférico. El uso de este procedimiento con el pegamento modificado -indicado y autorizado para embolizar vasos- permitió una rápida recuperación, y los pacientes regresaron a sus actividades habituales dentro de 1 semana después de la cirugía.
Los pasos más críticos y delicados del procedimiento son los relacionados con la identificación del punto exacto donde se debe insertar el catéter para obliterar la vena safena (GSV / SSV). Es necesario un mapeo ecográfico preciso para saber dónde se debe liberar el pegamento, evitando ser demasiado proximal o distal a la unión safenofemoral y/o safeno-poplítea, lo que haría que el procedimiento fuera parcialmente ineficaz. Se debe realizar un estudio hemodinámico previo del eje safeno para identificar el grado de reflujo y las ramas incontinentes y reflujos colaterales.
El GSV se vio afectado por la enfermedad varicosa más que el SSV; Sin embargo, el número de ampollas de pegamento nunca se decidió en función del calibre / diámetro del vaso, sino más bien siempre en función de la dilatación de las venas. En la mayoría de los casos, se necesitaron 2 mL de pegamento para ocluir la vena, porque la mayoría de los pacientes tenían venas muy dilatadas (>10 mm de calibre/diámetro); 1 ml de pegamento fue suficiente para ocluir completamente la vena con un diámetro <10 mm en un tercio de nuestros pacientes. Después de la oclusión mediante pegamento quirúrgico NBCA+MS, las diversas venas colaterales se ocluyeron mediante inyección directa de espuma de polidocanol. Uno de los efectos secundarios más recurrentes de las inyecciones de polidocanol es el dolor postoperatorio. Específicamente, no se conoce un volumen mínimo de polidocanol; Puede causar dolor incluso cuando se inyecta en dosis muy bajas17 ya que induce daño inflamatorio de la pared. Así, el dolor postoperatorio experimentado después de las inyecciones de polidocanol es independiente de su dosis17,18. Además, la sensación de dolor depende del paciente. En el presente estudio, ninguno de los pacientes presentó resultados negativos graves (es decir, parestesia o equimosis), y sólo 7,7% de ellos necesitaron analgésicos para tratar el dolor postoperatorio.
Los pegamentos a base de cianoacrilato tienen fuertes capacidades embólicas o ablativas. Desde un punto de vista histopatológico, el pegamento quirúrgico NBCA+MS utilizado aquí, gracias a su fuerte capacidad adhesiva19,20, induce una oclusión instantánea del vaso; Cuando el pegamento entra en contacto con la sangre, polimeriza rápidamente21, gracias a la presencia de iones hidroxilo. Forma un molde hecho de sangre y adhesivo, un trombo plástico que se adhiere firmemente a las paredes del vaso, ocluyéndolo permanentemente16,22.
En más del 70% de los casos, en el control precoz con ECD, encontramos que la extensión caudal de la oclusión obtenida del pegamento NBCA+MS siempre superaba los 10 cm de la deposición transcatéter debido a su densidad, que es similar al agua. Dado que el flujo venoso está bloqueado, no se produjo la extensión craneal de la polimerización y los fenómenos relacionados de "trombosis inducida por pegamento". De hecho, la compresión con la sonda de ultrasonido inmediatamente aguas abajo de la bifurcación safena ocluyó la luz de la vena y, en consecuencia, el flujo en la dirección craneal. Por lo tanto, la alta adhesividad y las propiedades bioquímicas del pegamento quirúrgico NBCA + MS causan no solo lesiones y colapsos mecánicos con la adhesión de las paredes del vaso, sino también una acción procoagulante en el vaso tratado.
La elección de utilizar el pegamento quirúrgico co-monomérico NBCA+MS se debió a su diferente comportamiento endovascular descrito con respecto a los pegamentos a base de cianoacrilato puro (NBCA)13 y sus diversas indicaciones documentadas y autorizadas en radiología intervencionista. Se ha aplicado como agente embólico líquido para ocluir permanentemente anomalías vasculares como malformaciones arteriovenosas cerebrales y espinales 23,24, para realizar embolización de la vena porta 25,26, tumor renal preoperatorio 27, endofugas de la aorta abdominal 28,29, y para el control del sangrado30, y en endoscopia como agente esclerosante para tratar várices gastroesofágicas 31, 32.
Sin embargo, gracias a la combinación de cateterismo venoso seguro y ampliamente probado, pegamento quirúrgico NBCA + MS y compresión venosa después de la inyección de pegamento, aquí se obtuvieron mejores resultados en términos de oclusión vascular 10 y seguridad10,33,34,35,36 en comparación con los estudios antes mencionados. Además, ninguno de los pacientes de este estudio presentó complicaciones postquirúrgicas leves o graves a corto y largo plazo (como se muestra en la Tabla 3).
La oclusión completa de las venas de las piernas ocurre en posición supina con una presión de 20-25 mm Hg37,38 con la sonda de ultrasonido, que es la fuerza necesaria y suficiente para comprimir los vasos y mantenerlos efectivamente ocluidos. Esta presión ejercida en el procedimiento nunca ha despertado molestias en ninguno de los pacientes tratados. Para refinar y estandarizar la fase de compresión del método, se podría diseñar un sistema neumático o mecánico, que se puede calibrar sobre la base de los diámetros individuales y los tractos vasculares individuales a ocluir.
Esta técnica no implica variaciones procesales particulares, gracias al estudio profundo y detallado del sistema vascular del paciente en la fase diagnóstica. El único problema relacionado con la técnica que puede ocurrir es la incapacidad de cateterizar el vaso. En este caso, el procedimiento no se puede realizar y es necesario cambiar el tipo de procedimiento esclerosante. Una limitación de esta técnica es el peso corporal excesivo del paciente (más de 100 kg), que no permite una compresión efectiva de la extremidad con la sonda de ultrasonido para bloquear el flujo venoso en las venas safenas.
En comparación con otros métodos existentes34,35,36, creemos que este procedimiento es más simple y rápido, es más estandarizable gracias al estudio hemodinámico y posee resultados comparables. En nuestra experiencia personal, hemos notado que los pacientes experimentan menos dolor, tanto intra como post-procedimiento, que cuando se utilizan otras técnicas esclerosantes (por ejemplo, láser, radiofrecuencia y otros cianoacrilatos).
Aunque los resultados preliminares de este protocolo son muy alentadores, se necesitan estudios adicionales sobre tamaños de muestra más grandes para confirmar la validez del nuevo método ilustrado aquí. Dados los resultados tranquilizadores de este estudio, planteamos la hipótesis de que en el futuro esta técnica podría usarse para implementar la embolización y la oclusión venosa en otros distritos venosos patológicos, mediante el uso de catéteres más flexibles y delgados.
Divulgaciones
Los autores no tienen nada que revelar.
Agradecimientos
Gracias a todos los colaboradores del Departamento de Cirugía Cardiovascular, Unidad Funcional de Angiología del Hospital Humanitas Gavazzeni, Bérgamo, Clínica Montallegro, Génova, Instituto Biomédico, Génova.
Materiales
| Name | Company | Catalog Number | Comments |
| 5% Dextrose injection | BBraun Milano S.p.A., Milan, Italy | S5104-5384 | Dextrose solution for intravenous administration |
| Angiographic needle | Merit Medical, Utah, USA | AN18T72SH | Suitable needle for the Selding procedure |
| Atossisclerol 1% | Chemische Fabrik Kreussler & Co. GmbH, Wiesbaden, Germany | 22199071 | Polidocanol foam for venous sclerosis |
| Avanti | Cordis, Miami, Florida, USA | 504-606X | Vascular Introducer |
| BD microlance 3 | BD Company, Drogheda, Ireland | 304622 | Needle 18 G |
| BD syringe | BD Company, Drogheda, Ireland | 300912 | 10 mL syringe |
| BD syringe | BD Company, Drogheda, Ireland | 309658 | 3 mL syringe |
| Carbosen (10 mg/mL) | Galenica Senese, Siena, Italy | 33640640 | Mepivacaine solution 10 mg/mL |
| Clorexinal (2%) | Nuova Farmec, Verona, Italy | PF373 | Solution of 2% chlorhexidine and 70% isopropanol alcohol |
| Dermographic pen | Novatech SA, La Ciotat, France | 18996 | Sterile pen for writing on the patient's skin during surgery |
| Glubran 2 | GEM Srl, Viareggio, Italy | G-NB-2 | Synthetic cyanoacrylate liquid modified by addition of a monomer synthesized by the manufacture (NBCA+MS) |
| MyLabGamma | Esaote, Genova, Italy | 101741000 | Portable Ultrasound Machine |
| Sterile bowls | Delta Med Spa, Viadana (MN), Italy | 82.H8428.00 | Sterile bowls used for keep the tools for the procedure submerged in 5% dextrose solution |
| Sterile gauzes | Delta Med Spa, Viadana (MN), Italy | 82.H8428.00 | Sterile gauzes commonly used during surgery |
| Sterile surgical drape | MedLine, Firenze, Italy | CPU29017 CE | Sterile drapes commonly used during surgery |
Referencias
- Hamdan, A. Management of varicose veins and venous insufficiency. Journal of the American Association. 308 (24), 2612-2621 (2012).
- Chwała, M., Szczeklik, W., Szczeklik, M., Aleksiejew-Kleszczyński, T., Jagielska-Chwała, M. Varicose veins of lower extremities, hemodynamics and treatment methods. Advances in Clinical and Experimental Medicine. 24 (1), 5-14 (2015).
- Tisi, P. V. Varicose veins. BMJ Clinical Evidence. 2011, 0212 (2011).
- Labropoulus, N., et al. Definition of venous reflux in lower-extremity veins. Journal of Vascular Surgery. 38 (4), 793-798 (2003).
- de Mik, S. M., Stubenrouch, F. E., Legemate, D. A., Balm, R., Ubbink, D. T. Treatment of varicose veins, international consensus on which major complications to discuss with the patient: A Delphi study. Phlebology. 34 (3), 201-207 (2019).
- Raetz, J., Wilson, M., Collins, K. Varicose veins: Diagnosis and treatment. American Family Physician. 99 (11), 682-688 (2019).
- Piazza, G. Varicose veins. Circulation. 130 (7), 582-587 (2014).
- Pichot, O., De Maeseneer, M. Treatment of varicose veins: does each technique have a formal indication. Perspectives in Vascular Surgery Endovascular Therapy. 23 (4), 250-254 (2011).
- Belramman, A., Bootun, R., Lane, T. R. A., Davies, A. H. Endovenous management of varicose veins. Angiology. 70 (5), 388-396 (2019).
- alık, E. S., Arslan, &. #. 2. 2. 0. ;., Erkut, B. Ablation therapy with cyanoacrylate glue and laser for refluxing great saphenous veins-a prospective randomised study. Vasa. 48 (5), 405-412 (2019).
- Galeandro, A. I., et al. A three-dimensional electronic report of a venous echo color Doppler of the lower limbs: MEVeC®. Vascular Health Risk Management. 10, 549-555 (2014).
- Seldinger, S. I. Catheter replacement of the needle in percutaneous arteriography; a new technique. Acta Radiologica. 39 (5), 368-376 (1953).
- Alòs, J., et al. Efficacy and safety of sclerotherapy using polidocanol foam: a controlled clinical trial. European Journal of Vascular and Endovascular Surgery. 31 (1), 101-107 (2006).
- Li, N., Li, J., Huang, M., Zhang, X. Efficacy and safety of polidocanol in the treatment of varicose veins of lower extremities. A protocol for systematic review and meta-analysis. Medicine. 100 (8), (2021).
- Lurie, F., et al. The 2020 update of the CEAP classification system and reporting standards. Journal of Vascular Surgery: Venous and Lymphatic Disorders. 8 (3), 342-352 (2020).
- Levrier, O., et al. Efficacy and low vascular toxicity of embolization with radical versus anionic polymerization of n-butyl-2-cyanoacrylate (NBCA). An experimental study in the swine. Journal of Neuroradiology. 30 (2), 95-102 (2003).
- Todd, K. L., Wright, D. R. VANISH-2 Investigator Group. The VANISH-2 study: a randomized, blinded, multicenter study to evaluate the efficacy and safety of polidocanol endovenous microfoam 0.5% and 1.0% compared with placebo for the treatment of saphenofemoral junction incompetence. Phlebology. 29 (9), 608-618 (2014).
- Todd, K. L., et al. Durability of treatment effect with policdocanol endovenous microfoam on varicose vein symptoms and appearance (VANISH-2). Journal of Vascular Surgery Venous and Lymphatic Disorders. 3 (3), 258-264 (2018).
- Losi, P., et al. Cyanoacrylate surgical glue as an alternative to suture threads for mesh fixation in hernia repair. Journal of Surgical Research. 163 (2), e53-e58 (2010).
- Kull, S., et al. Glubran2 surgical glue: in vitro evaluation of adhesive and mechanical properties. Journal of Surgical Research. 157 (1), e15-e21 (2009).
- Cipolletta, L., et al. Acrylate glue injection for acutely bleeding oesophageal varices: A prospective cohort study. Digestive and Liver Disease. 41 (10), 729-734 (2009).
- Rivet, C., et al. Endoscopic treatment of gastroesophageal varices in young infants with cyanoacrylate glue: a pilot study. Gastrointestinal Endoscopy. 69 (6), 1034-1038 (2009).
- Wang, Y., Zhang, H., Ling, F. Coexistence of a single cerebral arteriovenous malformation and spinal arteriovenous malformation. Neurology India. 57 (6), 785-788 (2009).
- Liu, J., et al. Curative glubran 2 embolization of cerebral arteriovenous malformations patient selection and initial results. Interventional Neuroradiology. 20 (6), 722-728 (2014).
- Luz, J. H. M., Gomes, F. V., Coimbra, E., Costa, N. V., Bilhim, T. Preoperative portal vein embolization in hepatic surgery: a review about the embolic materials and their effects on liver regeneration and outcome. Radiology Research and Practice. , (2020).
- Lanza, E., et al. Survival analysis of 230 patients with unresectable hepatocellular carcinoma treated with bland transarterial embolization. PLOS ONE. 15 (1), e0227711 (2020).
- Prigent, F. V., et al. Selective arterial embolization of renal angiomyolipomas with a n-butyl cyanoacrylate-lipiodol mixture: Efficacy, safety, short- and mid-term outcomes. Journal of Clinical Medicine. 10 (18), 4062 (2021).
- Midulla, M., et al. Transcatheter transcaval embolization of a Type II endoleak after EVAR using a transseptal needle-sheath system. Vascular and Endovascular Surgery. 46 (5), (2012).
- Resch, T., Dias, N. Treatment of endoleaks: techniques and outcome. The Journal of Cardiovascular Surgery. 53 (1), 91-99 (2012).
- Abdulmalak, G., et al. Safety and efficacy of transcatheter embolization with Glubran 2 cyanoacrylate glue for acute arterial bleeding: a single-center experience with 104 patients. Abdominal Radiology. 43 (3), 723-733 (2017).
- Franco, M. C., et al. Efficacy and safety of endoscopic prophylactic treatment with undiluted cyanoacrylate for gastric varices. World Journal of Gastrointestinal Endoscopy. 6 (6), 254-259 (2014).
- Cipolletta, L., et al. Acrylate glue injection for acutely bleeding oesophageal varices: A prospective cohort study. Digestive and Liver Disease. 41 (10), 729-734 (2009).
- Hirsch, T. Varicose vein therapy and nerve lesions. Vasa. 46 (2), 96-100 (2017).
- Koramaz, I., et al. Ablation of the great saphenous vein with nontumescent n-butyl cyanoacrylate versus endovenous laser therapy. Journal of Vascular Surgery: Venous and Lymphatic Disorders. 5 (2), 210-215 (2017).
- Kollury, L., et al. Network meta-analysis to compare VenaSeal with other superficial venous therapies for chronic venous insufficiency. Journal of Vascular Surgery: Venous and Lymphatic Disorders. 8 (3), 472-481 (2020).
- Bissacco, D., Stegher, S., Calliari, F. M., Viani, M. P. Saphenous vein ablation with a new cyanoacrylate glue device: a systematic review on 1000 cases. Minimally Invasive Therapy and Allied Technologies. 28 (1), 6-14 (2019).
- Partsch, B., et al. Which pressure do we need to compress the great saphenous vein on the thigh. Dermatologic Surgery. 34 (12), 1726-1728 (2008).
- Mosti, G. Postinterventional compression in phlebology: Evidence and empirical observations. Presence of Varices After Operative Treatment: A Review (Part 2). 2 (1), 12-17 (2015).
Erratum
Formal Correction: Erratum: Occlusion of the Great and Small Saphenous Vein Using Copolymeric Glue Based on N-Butyl Cyanoacrylate and Methacryloxy Sulfolane
Posted by JoVE Editors on 2/07/2023. Citeable Link.
An erratum was issued for: Occlusion of the Great and Small Saphenous Vein Using Copolymeric Glue Based on N-Butyl Cyanoacrylate and Methacryloxy Sulfolane. The Author section was updated from:
Pecis Claudio*123
Bellandi-Alberti Pier Luca*23
Fumagalli Miriam*1
1Department of Cardiovascular Surgery, Angiology Functional Unit, Humanitas Gavazzeni Hospital
2Department of Cardiovascular Surgery, Angiology Functional Unit, Montallegro Clinic
3Department of Cardiovascular Surgery, Angiology Functional Unit, BioMedical Institute
* These authors contributed equally
to:
Claudio Pecis*123
Pier Luca Bellandi-Alberti*23
Miriam Fumagalli*1
1Department of Cardiovascular Surgery, Angiology Functional Unit, Humanitas Gavazzeni Hospital
2Department of Cardiovascular Surgery, Angiology Functional Unit, Montallegro Clinic
3Department of Cardiovascular Surgery, Angiology Functional Unit, BioMedical Institute
* These authors contributed equally
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados