Method Article
Splenectomia parziale laparoscopica incruenta assistita da dispositivo emostatico per escissione bipolare con radiofrequenza
* Questi autori hanno contribuito in egual misura
In questo articolo
Riepilogo
Il presente protocollo descrive che la splenectomia parziale laparoscopica assistita da dispositivo (LPS) bipolare a radiofrequenza è sicura ed efficace. Un dispositivo a radiofrequenza bipolare in LPS può ridurre il sanguinamento intraoperatorio e ottenere l'effetto clinico di una "incisione della milza senza sangue", che è degno di applicazione clinica.
Abstract
Tra i sistemi linfatici del corpo umano, la milza è il più esteso e ha funzioni ematopoietiche, di emofiltrazione, di conservazione del sangue e immunitarie. Come nuovo metodo di conservazione della milza, la splenectomia parziale laparoscopica (LPS) è stata sempre più applicata nella pratica clinica, con le conoscenze più approfondite delle persone sul trattamento minimamente invasivo e lo sviluppo di attrezzature tecniche. Rispetto alla splenectomia aperta convenzionale, la LPS può preservare il più possibile il tessuto normale della milza, ridurre l'insorgenza di complicanze dopo la splenectomia totale e ridurre la degenza ospedaliera postoperatoria. Il dispositivo emostatico bipolare a escissione a radiofrequenza utilizzato per LPS può solidificare il tessuto splenico e chiudere i piccoli vasi sanguigni, riducendo l'emorragia della sezione trasversale della milza e liberando il campo operatorio, ottenendo così l'effetto ideale della "splenectomia parziale senza sangue". Pertanto, con la premessa di padroneggiare rigorosamente le indicazioni e comprendere appieno l'anatomia vascolare della milza, l'applicazione del dispositivo emostatico di escissione bipolare con radiofrequenza in LPS è degna di promozione clinica.
Introduzione
La milza è il sistema linfatico più esteso del corpo umano e ha funzioni ematopoietiche, di emofiltrazione, di conservazione del sangue e immunitarie. La splenectomia è soggetta a complicanze come tromboembolia, danni emorragici, infettivi, iatrogeni agli organi adiacenti e un'infezione post-splenectomia (OPSI). Pertanto, la conservazione selettiva della milza durante la procedura ha gradualmente attirato l'attenzione dei chirurghi clinici 1,2,3. Pertanto, deve essere preservato una quantità sufficiente di tessuto splenico per mantenere la funzione della milza, garantendo al contempo la resezione completa dei tumori splenici benigni senza recidive. Con lo sviluppo della tecnologia laparoscopica, la splenectomia parziale laparoscopica (LPS) è stata gradualmente promossa nella pratica clinica e la sua sicurezza ed efficacia sono state ampiamente riconosciute 4,5. La LPS è stata segnalata per la prima volta nel 1995 da Poulin et al.6. Rispetto alla splenectomia totale, la LPS ha il vantaggio di ridurre l'incidenza delle complicanze postoperatorie e la durata della degenza ospedaliera.
La milza è ricca di afflusso di sangue. Come controllare e ridurre il sanguinamento nel processo di resezione è un problema urgente, soprattutto nell'LPS. Pertanto, sono emersi vari dispositivi di energia emostatica che vengono applicati all'LPS, come il coltello a ultrasuoni7, il dispositivo a radiofrequenza bipolare 8,9, l'elettrocoagulazione bipolare10, il coltello per coagulazione con ioni argon11, il super coltello a ventosa11 e il dispositivo di chiusura vascolare12. La corrente alternata ad alta frequenza generata dagli elettrodi a radiofrequenza viene trasmessa ai tessuti circostanti. Il dispositivo emostatico bipolare per escissione con radiofrequenza è stato ampiamente utilizzato nell'epatectomia a causa del suo esatto effetto emostatico a radiofrequenza, ma è raramente utilizzato nella splenectomia parziale13. Qui viene descritto un metodo di splenectomia parziale laparoscopica senza sangue assistita da un dispositivo emostatico di escissione bipolare con radiofrequenza. L'uso di LPS bipolare a radiofrequenza assistita da elettrodi può ridurre efficacemente il sanguinamento intraoperatorio e migliorare la sicurezza e l'efficacia della chirurgia. L'obiettivo principale di questo metodo è ottenere l'effetto della splenectomia parziale senza sangue utilizzando un elettrodo bipolare a radiofrequenza, migliorare la sicurezza e l'efficacia dell'operazione e facilitare la promozione clinica. Questa procedura può essere applicata nella maggior parte delle malattie spleniche benigne che richiedono una splenectomia parziale.
Un paziente di sesso maschile di 19 anni senza anamnesi medica specifica è stato ricoverato in ospedale con una storia di 2 settimane di lesione splenica occupante all'esame obiettivo. L'esame obiettivo non ha mostrato anomalie significative. Gli esami di laboratorio come il sangue di routine, la coagulazione e la funzionalità epatica erano normali. Un'ecografia color Doppler dell'addome ha rivelato un'area solida di circa 5,6 x 5,1 cm2 tra la milza e il rene, che si pensava provenisse dalla ghiandola surrenale sinistra. La risonanza magnetica (MRI) dell'addome superiore ha mostrato un rotondo iperintenso di 5,1 x 4,6cm2 che occupa il polo superiore della milza (Figura 1). La diagnosi di ricovero ha rivelato una lesione occupante nella milza, probabilmente un emangioma. Al momento del ricovero, è stata condotta una valutazione preoperatoria. Il paziente non aveva controindicazioni alla chirurgia. La LPS è stata eseguita a causa dell'età del paziente, delle molte possibili complicanze dopo la splenectomia totale e della volontà della sua famiglia di sottoporsi a splenectomia parziale.
Protocollo
Il presente protocollo di chirurgia umana è approvato e segue le linee guida etiche dell'Ospedale di Zhujiang, Southern Medical University (Guangzhou, Cina). Il consenso informato è stato ottenuto dal paziente per il rilascio di informazioni e dati relativi al suo trattamento.
1. Preparazione preoperatoria
- Vietare al paziente di mangiare per 8 ore e bere per 4 ore prima dell'intervento chirurgico.
- Utilizzare l'anestesia generale con l'intubazione tracheale2. Trattare il paziente con pelle sterilizzata convenzionale e lenzuola di asciugamani sterili dopo che un anestesista ha eseguito un'adeguata anestesia.
NOTA: Disinfettare l'area chirurgica con iodoforo tre volte.
2. Tecnica chirurgica
- Posizionare il paziente in posizione supina con le gambe divise, la testa alta e i piedi bassi e il lato destro inclinato di 15°.
- Stabilire il pneumoperitoneo con l'ago2 del pneumoperitoneo (vedi Tabella dei materiali).
NOTA: La pressione del pneumoperitoneo è impostata su 13 mmHg. - Praticare un'incisione curva di 1 cm lungo il margine inferiore del cordone ombelicale e perforare un trocar da 10 mm, quindi inserire il laparoscopio (vedi Tabella dei materiali).
NOTA: Trocar di puntura di 5, 12, 5 e 12 mm a sinistra sotto il processo xifoideo, 4 cm sotto la gabbia toracica nella linea medioclavicolare destra, intersecare la linea medioclavicolare sinistra con la linea ombelicale trasversale e intersecare la linea ascellare anteriore sinistra con la linea ombelicale trasversale, rispettivamente. - Eseguire l'esplorazione addominale entrando nella cavità addominale per osservare e valutare la fattibilità dell'LPS.
NOTA: Contenuto della valutazione preliminare: la dimensione della milza e il grado di adesione periferica. - Libera il grande omento sollevando il grande omento e il colon trasverso e usa un coltello a ultrasuoni per liberare il grande omento lungo il bordo del colon trasverso verso il piloro, iniziando al centro della maggiore curvatura dello stomaco.
- Aprire il legamento gastrocolico e rilasciare il legamento gastrosplenico.
- Sollevare lo stomaco, separare ed esporre l'arteria splenica attraverso la parte posteriore dello stomaco al margine superiore del pancreas. Separare l'arteria splenica e il ramo del polo superiore della vena splenica vicino alla milza (Figura 2).
- Ruotare la milza verso destra e il legamento diaframmatico splenico e tagliare parte del legamento splenorenale con un coltello a ultrasuoni (vedi Tabella dei materiali) per esporre completamente il polo superiore della milza.
- Bloccare il ramo del polo superiore dell'arteria splenica con una pinza di blocco vascolare "Carlino" per bloccare il flusso sanguigno al polo superiore della milza e osservare la linea ischemica per confermare che la massa rientra nei limiti della resezione splenica ischemica (Figura 3).
- Eseguire una legatura sicura utilizzando clip di legatura in polimero non assorbibili (vedi Tabella dei materiali) per scollegare i rami del polo superiore dell'arteria splenica e della vena splenica.
NOTA: Separare, esporre, bloccare e scollegare i rami del polo inferiore dell'arteria splenica e della vena splenica quando si esegue la resezione parziale del polo inferiore della milza. - Posizionare un catetere in gomma monouso a cavità singola da 3,5 mm (10 Fr) (vedere Tabella dei materiali) sopra il tronco principale dell'arteria splenica nel sito di dissezione per fungere da fascia di occlusione vascolare per consentire l'ostruzione, se necessario.
- Eseguire la coagulazione e l'ablazione utilizzando un dispositivo emostatico bipolare a radiofrequenza (vedi Tabella dei Materiali) lungo la linea ischemica sulla superficie della milza (Figura 4).
NOTA: Impostazioni delle preferenze: LAP MODE, Potenza: 120 W. - Dopo aver stabilito la coagulazione dell'area necrotica, sezionare la milza con un coltello ad ultrasuoni e non osservare sanguinamenti significativi durante la dissezione della milza (Figura 5) fino a quando la massa non viene rimossa insieme al polo superiore della milza.
- Posizionare il campione in un sacchetto per campioni e allargare l'incisione della puntura del trocar all'intersezione delle linee ombelicali medioclavicolari e trasversali sinistra a 4-5 cm per rimuovere completamente il campione.
- Sutru l'incisione con una sutura riassorbibile 2-0 (vedi Tabella dei materiali) e irrigare la cavità addominale.
- Dopo aver confermato che non vi era sanguinamento attivo nella cavità addominale, posizionare il materiale emostatico riassorbibile (vedere Tabella dei materiali) sulla ferita chirurgica, quindi posizionare la membrana adesiva.
- Posizionare un tubo di drenaggio laparoscopico (vedi Tabella dei materiali) sul bordo mediale della porzione splenica e uscire dall'addome inferiore sinistro.
- Sutura tutti i fori del trocar da 5 mm e 12 mm strato per strato.
3. Cure postoperatorie
- Osservare attentamente e registrare i segni vitali nelle prime 24 ore dopo l'intervento mediante monitoraggio continuo dell'elettrocardiografo (ECG) in tempo reale.
NOTA: Segni vitali: frequenza cardiaca, pressione sanguigna, respirazione e pulsossimetria. - Somministrare un antibiotico per via endovenosa (cefazolina sodica, 1,5 g con 100 ml di soluzione di cloruro di sodio allo 0,9%, 12 ore) per 24 ore dopo l'intervento per prevenire l'infezione.
- Iniziare la dieta liquida dopo 6 ore dopo l'intervento e garantire il riposo a letto per 24 ore.
- Rimuovere il catetere 24 ore dopo l'intervento.
- Rimuovere il tubo di drenaggio 48~72 ore dopo l'intervento.
Risultati
Il paziente stava bene dopo l'intervento ed è stato rimandato in reparto. L'intervento è durato 120 minuti, con perdite ematiche intraoperatorie di circa 100 ml e circa 2.600 ml di sostituzione di liquidi, senza trasfusioni di sangue. La produzione urinaria intraoperatoria è stata di 600 ml. Il paziente si è ripreso bene senza complicanze postoperatorie ed è stato dimesso il 6° giorno postoperatorio. La patologia postoperatoria mostrava un emangioma capillare splenico con crescita cellulare attiva e una dimensione di 4,7 x 4,0 x 3,5 cm3. La milza è stata sezionata con un coltello a ultrasuoni lungo la coagulazione dell'area necrotica e non si è verificato alcun sanguinamento significativo durante la dissezione della milza. La sezione della milza mostrava tessuto necrotico coagulato senza evidente emorragia attiva (Figura 4, Tabella 1).
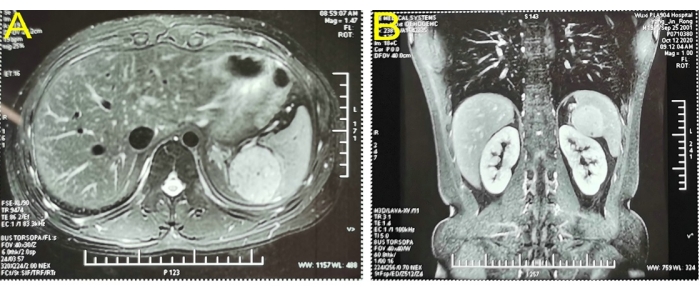
Figura 1: Il miglioramento della risonanza magnetica ha confermato un proiettile iperintenso che occupa il polo superiore della milza. (A) Imaging in sezione trasversale. (B) Imaging della vista coronale. Clicca qui per visualizzare una versione più grande di questa figura.
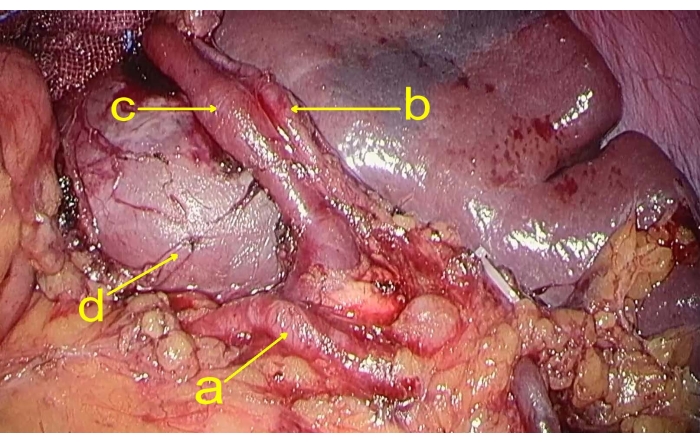
Figura 2: Rami vascolari della milza. La figura mostra (a) l'arteria splenica, (b) il ramo del polo superiore dell'arteria splenica, (c) il ramo del polo superiore della vena splenica e (d) il tumore. Clicca qui per visualizzare una versione più grande di questa figura.
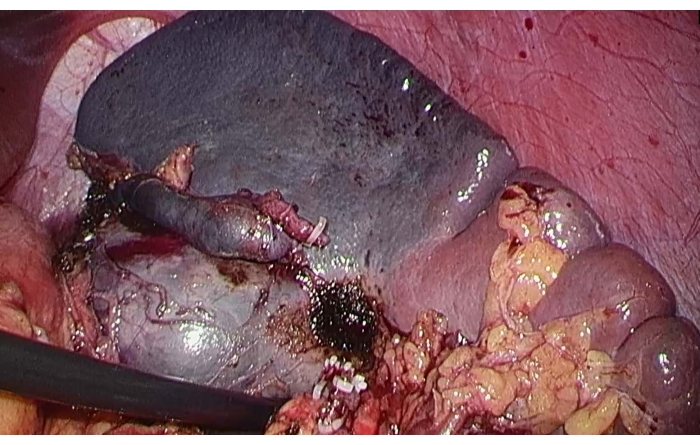
Figura 3: Linea ischemica nel polo superiore della milza. Per bloccare il flusso sanguigno al polo superiore della milza dopo aver bloccato il ramo del polo superiore dell'arteria splenica, è stata osservata la linea ischemica. Clicca qui per visualizzare una versione più grande di questa figura.
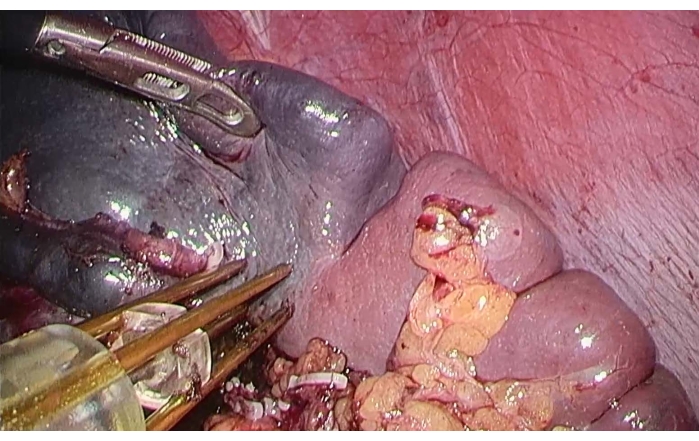
Figura 4: Ablazione bipolare con radiofrequenza della milza. Per sollevare il polo superiore della milza con una pinza, è stato utilizzato un dispositivo emostatico bipolare a radiofrequenza lungo la linea ischemica sulla superficie della milza per eseguire la coagulazione e l'ablazione. Clicca qui per visualizzare una versione più grande di questa figura.
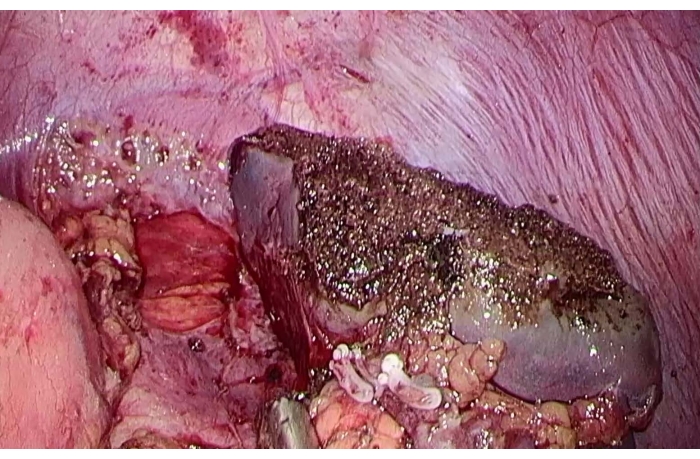
Figura 5: La sezione residua della milza dopo splenectomia parziale. Clicca qui per visualizzare una versione più grande di questa figura.
| Elementi | Risultati |
| Tempo OP (min) | 120 |
| Funzionamento ABL (mL) | 100 |
| Funzionamento ABT (mL) | 0 |
| Sostituzione dei liquidi (mL) | 2600 |
| Complicazioni postoperatorie | Nessuno |
| Tempo di scarica | Il 6° giorno postoperatorio |
Tabella 1: Risultati rilevanti dell'LPS. LPS, splenectomia parziale laparoscopica; OP, tempo di funzionamento; ABL, quantità di perdita di sangue; ABT, Quantità di trasfusione di sangue.
Discussione
Con lo sviluppo della medicina moderna, in particolare dell'immunologia, c'è una migliore comprensione della struttura anatomica e della funzione della milza. In passato, molte malattie benigne e maligne della milza venivano trattate con la splenectomia totale a causa dei limiti delle conoscenze e delle tecniche chirurgiche. Nel 1992, Delaitre et al. hanno riportato per la prima volta la splenectomia laparoscopica e le tecniche laparoscopiche hanno iniziato ad essere gradualmente applicate alla chirurgia della milza14. Tuttavia, gli studi hanno dimostrato che complicanze come tromboembolia, emorragia, infezioni, danni congeniti agli organi adiacenti e pericolose infezioni postoperatorie si verificano dopo la splenectomia totale 2,3. Pertanto, per i pazienti con malattie spleniche, il trattamento iniziale di resezione in cieco è stato gradualmente sostituito da una terapia selettiva di conservazione della milza, come la sutura di riparazione splenica, la splenectomia parziale, l'embolizzazione dell'arteria splenica e il trapianto splenico. Nel 1995, Poulin et al. hanno riportato per la prima volta la LPS, che ha aperto un nuovo capitolo nella chirurgia splenica6. Con una comprensione più completa della funzione della milza, della relazione anatomica tra i lobuli splenici e l'afflusso di sangue segmentale e l'applicazione di vari dispositivi energetici, LPS è stato applicato ai pazienti nei principali centri 15,16,17,18. L'LPS può preservare il più possibile il tessuto normale della milza rimuovendo il tessuto malato, riducendo varie complicanze dopo la splenectomia totale. Rispetto alla splenectomia parziale aperta (OPS), la LPS richiede un tempo più lungo e un maggiore sanguinamento intraoperatorio. Tuttavia, non aumenta l'incidenza di complicanze postoperatorie e non ritarda il recupero postoperatorio. Al contrario, gli studi hanno dimostrato che l'LPS ha un tasso di complicanze postoperatorie significativamente più basso e una degenza ospedaliera postoperatoria significativamente più breve rispetto all'OPS 18,19,20.
L'afflusso di sangue a ciascun segmento della milza è la base anatomica della LPS. Ci sono principalmente tipi a due lobi e quattro segmenti, cioè i segmenti superiore e inferiore della milza, i segmenti medio e superiore della milza, i segmenti medio e inferiore della milza. Può anche essere suddiviso nelle aree spleniche, ilari, intermedie e periferiche. L'arteria splenica si divide in vasi lobulari splenici all'ilo splenico, inclusi i tipi 1, 2, 3 e multivasali. Il tipo più comune è il tipo a 2 e 3 vasi, in cui il tronco dell'arteria splenica si dirama da 2 o 3 vasi del lobo splenico ed entra nella milza. A questo proposito, ci sono poche anastomosi arterovenose tra i lobi splenici adiacenti (segmenti), che formano un piano irregolare con quasi nessuna zona vascolare. Questa caratteristica anatomica giustifica in una certa misura la fattibilità della resezione splenica parziale. La separazione parziale della milza può essere eseguita in una zona relativamente avascolare per ridurre la quantità e il tasso di sanguinamento21,22. I chirurghi possono scegliere diversi tipi di resezioni parziali della milza a seconda delle condizioni specifiche e dell'anatomia dell'afflusso di sangue splenico. In questo caso, il tumore era nella parte superiore della milza. Dopo aver rilasciato e legato i vasi di branca nella parte superiore della milza, sulla superficie della milza è apparsa una chiara linea ischemica, in base al punto in cui viene eseguita la splenectomia parziale.
La milza è ricca di afflusso di sangue e molti vasi sanguigni nel parenchima della milza devono essere affrontati durante la resezione, il che si traduce in un lungo tempo di operazione, forti sanguinamenti e alto rischio. Pertanto, sono emersi vari dispositivi di energia emostatica che vengono applicati a LPS 7,8,9,10,11,12,23,24,25. Un dispositivo a radiofrequenza bipolare è un elettrodo a radiofrequenza bipolare contenente due coppie di elettrodi invertiti lunghi 5 cm visualizzati in una matrice rettangolare. La corrente alternata ad alta frequenza generata dagli elettrodi a radiofrequenza viene trasmessa ai tessuti circostanti. Dopo che la corrente alternata passa attraverso il tessuto, le molecole nel tessuto si sfregano l'una contro l'altra, generando calore lungo la direzione della corrente, provocando necrosi ischemica delle cellule e formando una zona necrotica coagulata di circa 1 cm di larghezza. Nel 2008, il professor Habib ha inventato l'elettrodo emostatico bipolare da taglio a radiofrequenza Habib 4X e lo ha utilizzato nella resezione epatica con risultati promettenti26. Successivamente, il dispositivo bipolare a radiofrequenza è stato gradualmente promosso per l'epatectomia nei principali centri. Wang et al. hanno utilizzato per la prima volta in Cina un dispositivo a radiofrequenza bipolare per LPS e hanno ottenuto il risultato terapeutico della splenectomia senza sangue27.
Questo paziente è stato sottoposto con successo a LPS utilizzando un dispositivo bipolare a radiofrequenza. La nostra esperienza è riassunta come segue: (1) Indicazioni rigorose, tra cui traumi alla milza, tumori benigni della milza, cisti spleniche, ematomi e soprattutto disturbi ematologici dei margini splenici, hanno richiesto la splenectomia. La splenectomia parziale era controindicata per i tumori vicino alla cistifellea splenica. Inoltre, alcuni studi hanno dimostrato che almeno il 25-30% della milza residua deve essere preservata per mantenere la normale funzione della milza17,18. (2) La TC preoperatoria e l'ecografia intraoperatoria sono state utilizzate per chiarire la relazione anatomica tra la lesione, l'arteria splenica e i suoi rami. Dopo aver sezionato il tronco dell'arteria splenica, è stato posizionato un catetere di gomma monouso a cavità singola come fascia di pre-blocco per bloccare il peduncolo splenico e ridurre il sanguinamento in tempo quando c'era un sanguinamento massiccio durante l'intervento chirurgico. Il peduncolo splenico potrebbe essere completamente esposto tirando il catetere per proteggere i vasi importanti ed esporre il sito di sanguinamento. (3) L'arteria splenica è stata sezionata lungo l'arteria splenica principale verso l'ilo splenico per evitare lesioni al pancreas. L'attenzione è stata posta nell'identificare la direzione dei vasi ramificati del peduncolo splenico secondario. I vasi nel lobo splenico da resecare sono stati accuratamente bloccati. Sono stati osservati i bordi ischemici della milza. Poiché alcuni pazienti presentano variazioni anatomiche nei rami dell'arteria splenica, è stata necessaria un'attenta identificazione della relazione anatomica e i vasi devono essere rilasciati con attenzione. Solo quando la linea di ischemia è stata trovata, i vasi devono essere recisi. Per garantire la vitalità della milza, è stato possibile eseguire una splenectomia parziale dopo aver confermato la superficie di resezione a circa 1 cm sul lato di afflusso di sangue della linea ischemica. (4) Le operazioni intraoperatorie sono state gestite in modo elaborato con moderata libertà e i vasi sanguigni collaterali della milza sono stati preservati per proteggere il sistema di afflusso di sangue secondario della milza. Quando si preserva il polo superiore della milza, la parte superiore della milza e il legamento gastrico non devono essere tagliati per evitare di danneggiare i vasi gastrici corti e l'afflusso di sangue al polo superiore della milza. Quando si preserva il polo inferiore della milza, la parte inferiore del legamento gastrosplenico (legamento del colon splenico) deve essere protetta per evitare di danneggiare i vasi gastrointestinali sinistri e l'afflusso di sangue al polo inferiore della milza. (5) Deve essere selezionata la potenza appropriata per il dispositivo bipolare a radiofrequenza e devono essere eseguite l'ablazione profonda e la coagulazione. Dopo la disconnessione dell'ablazione, l'estremità rotta del vaso è stata bloccata utilizzando clip di bloccaggio in polimero non assorbibili, oppure un tubo più spesso è stato legato e suturato alla porzione splenica per unire il sigillo. Questo paziente è stato sottoposto con successo alla procedura senza complicazioni, convalidando la sicurezza e la fattibilità dell'LPS bipolare assistito da dispositivo a radiofrequenza, ma sono ancora necessarie ulteriori esplorazioni e validazioni in campioni multicentrici di grandi dimensioni.
Questo metodo chirurgico si applica principalmente ai giovani pazienti con tumori splenici benigni. Non è adatto per i tumori benigni di grandi dimensioni della milza, i tumori maligni della milza e le seguenti situazioni: la milza residua è troppo piccola per perdere la funzione dopo la resezione parziale e i rami del vaso della milza sono difficili da esporre a causa di gravi aderenze o anomalie vascolari.
In conclusione, l'LPS bipolare a radiofrequenza assistita da dispositivo è sicuro ed efficace. Con la premessa di padroneggiare rigorosamente le indicazioni e comprendere appieno l'anatomia vascolare della milza, l'applicazione di un dispositivo a radiofrequenza bipolare in LPS può ridurre il sanguinamento intraoperatorio e ottenere l'effetto clinico di "incisione della milza senza sangue", che è degno di applicazione clinica.
Divulgazioni
Gli autori non hanno nulla da rivelare.
Riconoscimenti
Questa ricerca è stata sostenuta dalla National Natural Science Foundation of China (Grant No. 82072627).
Materiali
| Name | Company | Catalog Number | Comments |
| Absorbable hemostat | Ethicon, LLC | W1913T | |
| Absorbable medical film | Shanghai Divine Medical Technology Co., Ltd | 60007 | |
| Bipolar radiofrequency excision hemostatic device | Angio Dynamics, Inc | Rita1500X | Tools for spleen resection and coagulation of small vessels |
| pneumoperitoneum needle | Unimicro Medical Systems Co.,Ltd | 150mm | |
| Disposable spiral negative pressure drainage pipeline | Jiangsu Aiyuan Medical Technology Corp | 424280 | Drainage of abdominal residual fluid |
| Disposable trocar | Kangji Medical | 10004, 10006 | |
| Laparoscopic system | Olympus | WM-NP2 L-RECORDOR-01 | Laparoscopic camera system and supporting display screen |
| Non-absorbable polymer ligation clips (Hem-o-lok) | Teleflex Medical | 544230 | |
| Ultrasound knife | Johnson | GEN11 | Tools for spleen resection |
| Vicryl rapide | Ethicon, LLC | 2-0, VCP345H 90010 | Suture incision and Trocar hole |
| Disposable single-cavity rubber catheter | Yangzhou Huayue Technology Development Co., Ltd | 3.5mm (10Fr) | |
| Video system | Lenovo | GK309 | |
| Electrocardiographic monitor | Philips Goldway (SHENZHEN) Industrial, Inc | UT4000B | Postoperative ecg monitoring |
Riferimenti
- Barmparas, G., et al. Postoperative infection risk after splenectomy: A prospective cohort study. International Journal of Surgery. 17, 10-14 (2015).
- De Pastena, M., et al. Laparoscopic hemi-splenectomy. Surgery Today. 48 (7), 735-738 (2018).
- Costi, R., et al. Spleen hydatidosis treated by hemi-splenectomy: A low-morbidity, cost-effective management by a recently improved surgical technique. International Journal of Surgery. 20, 41-45 (2015).
- Slater, B. J., Chan, F. P., Davis, K., Dutta, S. Institutional experience with laparoscopic partial splenectomy for hereditary spherocytosis. Journal of Pediatric Surgery. 45 (8), 1682-1686 (2010).
- Jiao, H. B. Experience and thinking of laparoscopic splenectomy. Chinese Journal of Clinical Physicians (Electronic Edition). 6 (21), 6660-6661 (2012).
- Poulin, E. C., Thibault, C., DesCôteaux, J. G., Côté, G. Partial laparoscopic splenectomy for trauma: technique and case report). Surgical Laparoscopy & Endoscopy. 5 (4), 306-310 (1995).
- Di Mauro, D., Fasano, A., Gelsomino, M., Manzelli, A. Laparoscopic partial splenectomy using the harmonic scalpel for parenchymal transection: two case reports and review of the literature. Acta Biomedica. 92, 2021137(2021).
- Quesada, R., et al. Laparoscopic partial splenectomy for giant cyst using a radiofrequency-assisted device: a case report. Surgical Case Reports. 2 (1), 82(2016).
- Wang, W. D., et al. Partial splenectomy using a laparoscopic bipolar radiofrequency device: a case report. World Journal of Gastroenterology. 21 (11), 3420-3424 (2015).
- Cai, H., et al. Laparoscopic partial splenectomy: A preferred method for select patients. Journal of Laparoendoscopic & Advanced Surgical Techniques. 26 (12), 1010-1014 (2016).
- Godiris-Petit, G., Goasguen, N., Munoz-Bongrand, N., Cattan, P., Sarfati, E. Laparoscopic partial splenectomy using the Harmonic Scalpel. Two case reports. Journal de Chirurgie (Paris). 144 (4), 339-341 (2007).
- Patrzyk, M., Glitsch, A., Hoene, A., von Bernstorff, W., Heidecke, C. D. Laparoscopic partial splenectomy using a detachable clamp with and without partial splenic embolisation). Langenbeck's Archives of Surgery. 396 (3), 397-402 (2011).
- Ma, J., et al. Application value of Habib 4X in laparoscopic partial splenectomy. Chinese Journal of Hepatic Surgery (Electronic Edition). 9 (2), 181-185 (2020).
- Delaitre, B., Maignien, B., Icard, P. Laparoscopic splenectomy). British Journal of Surgery. 79 (12), 1334(1992).
- Poulin, E. C., Mamazza, J. Laparoscopic splenectomy: lessons from the learning curve. Canadian Journal of Surgery. 41 (1), 28-36 (1998).
- Corcione, F., et al. Technical standardization of laparoscopic splenectomy: experience with 105 cases. Surgical Endoscopy. 16 (6), 972-974 (2002).
- Breitenstein, S., Scholz, T., Schafer, M., Decurtins, M., Clavien, P. A. Laparoscopic partial splenectomy. Journal of the American College of Surgeons. 204 (1), 179-181 (2007).
- Lee, S. H., Lee, J. S., Yoon, Y. C., Hong, T. H. Role of laparoscopic partial splenectomy for tumorous lesions of the spleen. Journal of Gastrointestinal Surgery. 19 (6), 1052-1058 (2015).
- Liu, G., Fan, Y. Feasibility and safety of laparoscopic partial splenectomy: A systematic review. World Journal of Surgery. 43 (6), 1505-1518 (2019).
- Wang, L., et al. Partial splenectomy is superior to total splenectomy for selected patients with hemangiomas or cysts. World Journal of Surgery. 41 (5), 1281-1286 (2017).
- Ignjatovic, D., Stimec, B., Zivanovic, V. The basis for splenic segmental dearterialization: a post-mortem study. Surgical and Radiologic Anatomy. 27 (1), 15-18 (2005).
- Li, Y. B., Cai, Y. Q., Wang, X., Peng, B. Selective splenic pedicle occlusion in laparoscoic partial splenectomy. Chinese Journal of General Surgery. 32 (2), 122-125 (2017).
- Itamoto, T., Fukuda, S., Tashiro, H., Ohdan, H., Asahara, T. Radiofrequency-assisted partial splenectomy with a new and simple device. The American Journal of Surgery. 192 (2), 252-254 (2006).
- Zhang, Z. P., et al. Application value of secondary splenic pedicle separation technology through superior posterior approach of the pancreatic tail in laparoscopic partial splenectomy. Chinese Journal of Digestive Surgery. 17 (4), 405-409 (2018).
- Liu, L. G., et al. Laparoscopic partial splenectomy for splenic solid lesions. Chinese Journal of General Surgery. 33 (5), 398-400 (2018).
- Ayav, A., et al. Liver resection with a new multiprobe bipolar radiofrequency device. Archives of Surgery. 143 (4), 396-401 (2008).
- Wang, W. D., Chen, X. W., Ma, J., Liu, Q. B., Lin, J. Application of HabibTM4X laparoscopic partial splenectomy in the treatment of splenic lymphangioma. Chinese Journal of Surgery. 52 (8), 639-640 (2014).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneEsplora altri articoli
This article has been published
Video Coming Soon