Method Article
무혈 복강경 부분 비장 절제술(Bloodless laparoscopic partial Splenectomy assisted by bipolar radiofrequency excision hemostatic device)
* 이 저자들은 동등하게 기여했습니다
요약
본 프로토콜은 양극성 무선 주파수 장치 보조 복강경 부분 비장 절제술(LPS)이 안전하고 효과적이라고 설명합니다. LPS의 양극성 고주파 장치는 수술 중 출혈을 줄이고 임상적으로 적용할 가치가 있는 "무혈 비장 절개"의 임상 효과를 얻을 수 있습니다.
초록
인체의 림프계 중 비장은 가장 광범위한 림프계 비장으로 조혈, 혈류, 혈액 저장 및 면역 기능을 가지고 있습니다. 비장을 보존하는 새로운 방법인 복강경 부분 비장 절제술(LPS)은 최소 침습 치료와 기술 장비 개발에 대한 사람들의 깊은 통찰력과 함께 임상 실습에서 점점 더 많이 적용되고 있습니다. 기존의 개복 비장 절제술과 비교하여 LPS는 정상 비장 조직을 최대한 보존하고 전체 비장 절제술 후 합병증 발생을 줄이며 수술 후 입원 기간을 줄일 수 있습니다. LPS에 사용되는 양극성 고주파 절제 지혈 장치는 비장 조직을 응고시키고 작은 혈관을 닫을 수 있어 비장 단면의 출혈을 줄이고 수술 영역을 제거하여 "무혈 부분 비장 절제술"의 이상적인 효과를 얻을 수 있습니다. 따라서 적응증을 엄격하게 숙달하고 비장의 혈관 해부학적 구조를 완전히 이해한다는 전제 하에 LPS에 양극성 고주파 절제 지혈 장치를 적용하는 것은 임상 홍보의 가치가 있습니다.
서문
비장은 인체에서 가장 광범위한 림프계이며 조혈, 혈류, 혈액 저장 및 면역 기능을 가지고 있습니다. 비장 절제술은 혈전색전증, 출혈성, 감염성, 인접 장기에 대한 의인성 손상, 압도적인 비장 절제술 후 감염(OPSI)과 같은 합병증이 발생하기 쉽습니다. 따라서 시술 중 비장의 선택적 보존은 점차 임상 외과 의사의 관심을 끌고 있습니다 1,2,3. 따라서 비장 기능을 유지하면서 양성 비장 종양이 재발하지 않도록 완전히 절제할 수 있도록 충분한 비장 조직을 보존해야 합니다. 복강경 기술의 발전으로 복강경 부분 비장 절제술(LPS)은 임상 실습에서 점차 촉진되었으며 그 안전성과 효과는 널리 인정되고 있습니다 4,5. LPS는 1995년 Poulin et al.6에 의해 처음 보고되었습니다. 전체 비장 절제술과 비교했을 때, LPS는 수술 후 합병증의 발생률과 입원 기간을 줄이는 장점이 있습니다.
비장에는 혈액 공급이 풍부합니다. 절제 과정에서 출혈을 조절하고 줄이는 방법은 특히 LPS에서 시급한 문제입니다. 따라서 초음파 나이프7, 바이폴라 고주파 소자 8,9, 바이폴라 전기 응고 나이프(10), 아르곤 이온 응고 나이프(11), 슈퍼 흡입 나이프(11) 및 혈관 폐쇄 장치(12)와 같은 다양한 지혈 에너지 장치가 등장하여 LPS에 적용되고 있습니다. 무선 주파수 전극에서 생성된 고주파 교류는 주변 조직으로 전달됩니다. 양극성 고주파 절제술 지혈 장치는 정확한 고주파 지혈 효과로 인해 간 절제술에 널리 사용되어 왔지만 부분 비장 절제술에는 거의 사용되지 않습니다13. 여기에서는 바이폴라 고주파 절제 지혈 장치를 이용한 무혈 복강경 부분 비장 절제술의 방법이 설명됩니다. 양극성 고주파 전극 보조 LPS를 사용하면 수술 중 출혈을 효과적으로 줄이고 수술의 안전성과 효과를 향상시킬 수 있습니다. 이 방법의 주요 목적은 양극성 고주파 전극을 사용하여 혈액 없이 부분 비장 절제술의 효과를 달성하고 수술의 안전성과 효과를 개선하며 임상 홍보를 촉진하는 것입니다. 이 절차는 부분 비장 절제술이 필요한 대부분의 양성 비장 질환에 적용할 수 있습니다.
구체적인 병력이 없는 19세 남성 환자가 신체 검사에서 점유 비장 병변이 2주 동안 발견되어 병원에 입원했습니다. 신체 검사에서 심각한 이상은 발견되지 않았습니다. 일상적인 혈액 검사, 혈액 응고, 간 기능과 같은 실험실 검사는 정상이었다. 복부의 컬러 도플러 초음파에서 비장과 신장 사이에 약 5.6 x 5.1cm2의 고체 영역이 발견되었는데, 이는 왼쪽 부신에서 비롯된 것으로 생각되었습니다. 상복부의 강화 자기공명영상(MRI)은 비장의 상부극을 차지하고 있는 5.1 x 4.6cm2의 초강렬한 원형을 보여주었습니다(그림 1). 입원 진단서에서 비장에 점유된 병변이 발견되었는데, 혈관종일 가능성이 높았다. 입원 시 수술 전 평가가 실시되었습니다. 환자는 수술에 대한 금기 사항이 없었습니다. LPS는 환자의 나이, 전체 비장 절제술 후 발생할 수 있는 많은 합병증, 부분 비장 절제술을 받고자 하는 가족의 의지 때문에 수행되었습니다.
프로토콜
현재 인간 수술 프로토콜은 Southern Medical University(중국 광저우)의 Zhujiang Hospital의 윤리 지침을 따르고 있습니다. 환자의 치료와 관련된 정보 및 데이터 공개에 대해 환자로부터 정보에 입각한 동의를 얻었습니다.
1. 수술 전 준비
- 수술 전 환자가 8시간 동안 먹고 4시간 동안 마시는 것을 금지합니다.
- 기관 삽관과 함께 전신 마취사용 2. 마취과 전문의가 적절한 마취를 시행한 후 기존의 멸균된 피부와 멸균 타월 시트로 환자를 치료합니다.
참고: 요오드로 수술 부위를 세 번 소독하십시오.
2. 외과 기술
- 환자를 다리를 벌리고 머리는 높이고, 발은 낮추고 오른쪽을 15° 기울인 누운 자세로 눕힙니다.
- 폐복막 바늘2 로 폐복막을 설정합니다( 재료표 참조).
알림: 폐복막 압력은 13mmHg로 설정되어 있습니다. - 탯줄의 아래쪽 가장자리를 따라 1cm 곡선을 절개하고 10mm 투관침을 뚫은 다음 복강경을 삽입합니다( 재료 표 참조).
참고: xiphoid 돌기 아래 왼쪽으로 5, 12, 5, 12mm의 투관침, 오른쪽 쇄골 중간선의 흉곽 아래 4cm, 왼쪽 쇄골 중간 선과 가로 탯줄과 교차, 왼쪽 앞쪽 겨드랑이 선과 가로 배꼽 선과 각각 교차합니다. - LPS의 타당성을 관찰하고 평가하기 위해 복강에 들어가 복부 탐색을 수행합니다.
참고: 예비 평가 내용: 비장 크기 및 말초 접착 정도. - 더 큰 오멘텀과 횡 결장을 들어 올려 더 큰 오멘텀을 제거하고, 초음파 나이프를 사용하여 위의 더 큰 곡률의 중앙에서 시작하여 횡 결장의 가장자리를 따라 유문 쪽으로 더 큰 오멘텀을 제거합니다.
- 위장 인대를 열고 위장 인대를 풀어줍니다.
- 위를 들어 올려 분리하고 췌장의 위쪽 가장자리에 있는 위 뒤쪽을 통해 비장 동맥을 노출시킵니다. 비장 동맥과 비장 근처 비장 정맥의 상극 가지를 분리합니다(그림 2).
- 비장을 오른쪽으로 돌리고 비장 횡격막 인대를 돌리고 초음파 칼( 재료 표 참조)로 비장 인대의 일부를 잘라 비장의 상부 극을 완전히 노출시킵니다.
- 비장 동맥의 상극 가지를 "퍼그(Pug)" 혈관 차단 겸자로 고정하여 비장의 상극으로 가는 혈류를 차단하고 허혈선을 관찰하여 종괴가 허혈성 비장 절제술의 한계 내에 있는지 확인합니다(그림 3).
- 비흡수성 폴리머 결찰 클립( 재료 표 참조)을 사용하여 안전한 결찰을 수행하여 비장 동맥과 비장 정맥의 상극 가지를 분리합니다.
알림: 비장의 아래쪽 극을 부분 절제할 때 비장 동맥과 비장 정맥의 아래쪽 극 가지를 분리하고, 노출시키고, 고정합니다. - 절개 부위에 있는 비장 동맥의 주요 몸통에 3.5mm(10Fr) 일회용 단일 캐비티 고무 카테터( 재료 표 참조)를 배치하여 필요한 경우 막힘을 허용하는 혈관 폐색 밴드 역할을 합니다.
- 비장 표면의 허혈선을 따라 양극성 고주파 지혈 장치( Table of Materials(재료 표 참조)를 사용하여 응고 및 절제를 수행합니다(그림 4).
알림: 기본 설정: 랩 모드, 전력: 120W. - 괴사 부위의 응고를 확립한 후, 초음파 칼로 비장을 절개하고 비장의 상부 극과 함께 종괴가 제거될 때까지 비장을 절제하는 동안 심각한 출혈이 없는 것을 관찰합니다(그림 5).
- 표본을 표본 가방에 넣고 왼쪽 쇄골 중간선과 가로 탯줄의 교차점에서 투관침 천자 절개를 4-5cm로 확대하여 표본을 완전히 제거합니다.
- 절개 부위를 2-0 흡수성 봉합사( 재료 표 참조)로 봉합하고 복강을 세척합니다.
- 복강에 활동성 출혈이 없음을 확인한 후, 수술 상처에 흡수성 지혈 물질( 재료 표 참조)을 놓고 접착막을 놓습니다.
- 비장 부분의 내측 가장자리에 복강경 배액관( 재료 표 참조)을 놓고 왼쪽 하복부에서 나옵니다.
- 모든 5mm 및 12mm 투관침 구멍을 층별로 봉합합니다.
3. 수술 후 관리
- 지속적인 실시간 심전도(ECG, 재료 표 참조) 모니터링을 통해 수술 후 첫 24시간 동안 활력 징후를 면밀히 관찰하고 기록합니다.
알림: 활력 징후: 심박수, 혈압, 호흡 및 맥박 산소 측정. - 감염을 예방하기 위해 수술 후 24시간 동안 항생제(세파졸린 나트륨, 1.5g, 0.9% 염화나트륨 용액 100mL와 함께 12시간)를 정맥 투여합니다.
- 수술 후 6시간 후에 유동식을 시작하고 24시간 동안 침대에 누워 휴식을 취하십시오.
- 수술 후 24시간 이내에 카테터를 제거하십시오.
- 수술 후 48~72시간 후에 배액관을 제거합니다.
결과
환자는 수술 후 상태가 호전되어 병동으로 다시 보내졌습니다. 수술은 120분 동안 진행되었으며, 수혈 없이 수술 중 약 100mL의 출혈과 약 2,600mL의 수액 교체가 이루어졌습니다. 수술 중 소변 배출량은 600mL였습니다. 환자는 수술 후 합병증 없이 잘 회복되어 수술 후 6일째에 퇴원했습니다. 수술 후 병리학적 소견에서는 세포 성장이 활발하고 크기가 4.7 x 4.0 x 3.5cm인 비장 모세혈관종이 나타났다3. 비장은 괴사 부위의 응고를 따라 초음파 칼로 절개되었으며 비장 해부 중 심각한 출혈은 없었습니다. 비장 부분에는 뚜렷한 활동성 출혈 없이 응고된 괴사 조직이 보였다(그림 4, 표 1).
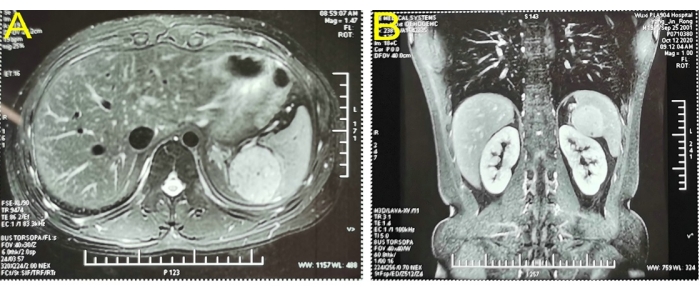
그림 1: 향상된 자기공명영상(MRI)을 통해 비장의 상부 극을 차지하는 초강렬한 라운드가 확인되었습니다. (A) 단면 영상. (B) 코로나 시점 영상. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
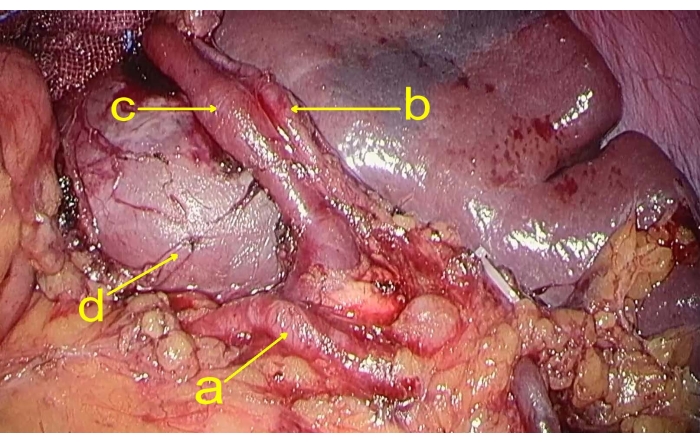
그림 2: 비장의 혈관 분지. 그림은 (a) 비장 동맥, (b) 비장 동맥의 상극 가지, (c) 비장 정맥의 상극 가지, (d) 종양을 보여줍니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
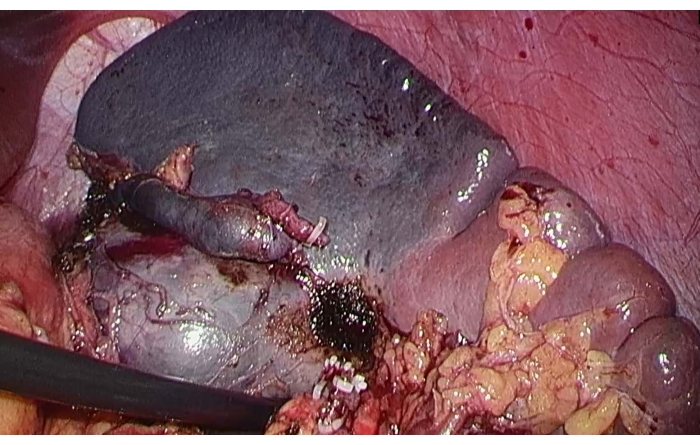
그림 3: 비장의 상부 극에 있는 허혈선. 비장 동맥의 상극 가지를 고정한 후 비장의 상극으로 가는 혈류를 차단하기 위해 허혈선이 관찰되었습니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
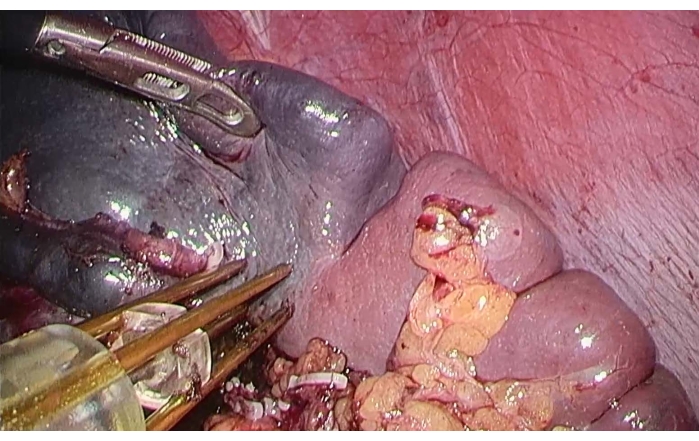
그림 4: 비장의 양극성 고주파 절제술. 겸자로 비장의 상부 극을 들어 올리기 위해 비장 표면의 허혈선을 따라 양극성 고주파 지혈 장치를 사용하여 응고 및 절제를 수행했습니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
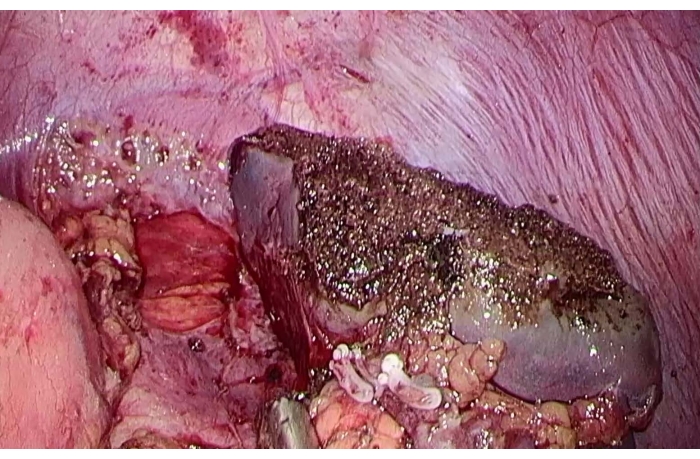
그림 5: 부분 비장 절제술 후 잔여 비장 절제술. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
| 항목 | 결과 |
| OP 시간(분) | 120 |
| 작동 ABL(mL) | 100 |
| 작동 ABT (mL) | 0 |
| 유체 교체(mL) | 2600 |
| 포스탑 합병증 | 없음 |
| 방전 시간 | 수술 후 6일째 |
표 1: LPS의 관련 결과. LPS, 복강경 부분 비장 절제술; OP, 작동 시간; ABL, 출혈량; ABT, 수혈량.
토론
현대 의학, 특히 면역학의 발전으로 비장의 해부학적 구조와 기능에 대한 이해가 더 좋아졌습니다. 과거에는 많은 양성 및 악성 비장 질환을 지식과 수술 기술의 한계로 인해 전체 비장 절제술로 치료했습니다. 1992년, Delaitre 등은 처음으로 복강경 비장 절제술을 보고했고, 복강경 기법이 비장 수술에 점진적으로 적용되기 시작했다14. 그러나 연구에 따르면 혈전색전증, 출혈, 감염, 인접 장기의 선천적 손상, 전비장 절제술 후 위험한 수술 후 감염과 같은 합병증이 발생하는 것으로 나타났습니다 2,3. 따라서 비장 질환 환자의 경우 초기 맹검 절제 치료는 비장 복원 봉합사, 부분 비장 절제술, 비장 동맥 색전술 및 비장 이식과 같은 선택적 비장 보존 요법으로 점차 대체되었습니다. 1995년, Poulin 등은 LPS를 처음 보고하여 비장 수술의 새로운 장을 열었습니다6. 비장의 기능, 비장소와 분절 혈액 공급 사이의 해부학적 관계, 다양한 에너지 장치의 적용에 대한 보다 포괄적인 이해를 바탕으로 LPS는 주요 센터의 환자에게 적용되었습니다 15,16,17,18. LPS는 병든 조직을 제거하면서 비장의 정상 조직을 최대한 보존할 수 있어 전체 비장 절제술 후 다양한 합병증을 줄일 수 있습니다. 개복 부분 비장 절제술(OPS)과 비교했을 때, LPS는 더 긴 시간과 더 많은 수술 중 출혈이 필요합니다. 그러나 수술 후 합병증의 발생률을 증가시키거나 수술 후 회복을 지연시키지는 않습니다. 반대로, 연구에 따르면 LPS는 OPS보다 수술 후 합병증 발생률이 현저히 낮고 수술 후 입원 기간이 현저히 짧습니다 18,19,20.
비장의 각 부분에 대한 혈액 공급은 LPS의 해부학적 기초입니다. 주로 2엽과 4분절 유형, 즉 비장의 상부 및 하부 분절, 비장의 중간 및 상부 분절, 비장의 중간 및 하부 분절이 있습니다. 그것은 또한 비장 hilar, 중간 및 주변 영역으로 나눌 수 있습니다. 비장 동맥은 비장 고막에서 1, 2, 3 및 다중 혈관 유형을 포함하는 비장 소엽 혈관으로 나뉩니다. 가장 일반적인 유형은 2 및 3 혈관 유형으로, 비장 동맥의 몸통이 비장 엽의 2 개 또는 3 개의 혈관에서 분기하여 비장으로 들어갑니다. 이와 관련하여, 인접한 비장엽(분절) 사이에는 동정맥 문합이 거의 없어 혈관 영역이 거의 없는 불규칙한 평면을 형성합니다. 이 해부학적 특징은 부분 비장 절제술의 타당성을 어느 정도 정당화합니다. 출혈의 양과 속도를 줄이기 위해 상대적으로 무혈관 영역에서 부분적인 비장 분리를 수행할 수 있습니다21,22. 외과의는 특정 상태와 비장 혈액 공급의 해부학적 구조에 따라 다양한 유형의 부분 비장 절제술을 선택할 수 있습니다. 이 경우, 종양은 비장의 윗부분에 있었다. 비장 상부의 분지 혈관을 풀어주고 결찰한 후, 부분 비장 절제술이 수행되는 위치에 따라 비장 표면에 명확한 허혈선이 나타났습니다.
비장에는 혈액 공급이 풍부하고 절제 시 비장 실질의 많은 혈관을 처리해야 하므로 수술 시간이 길고 출혈이 심하며 위험이 높습니다. 따라서 다양한 지혈 에너지 장치가 등장하여 LPS 7,8,9,10,11,12,23,24,25에 적용되고 있습니다. 바이폴라 무선 주파수 장치는 직사각형 배열로 표시되는 두 쌍의 5cm 길이의 역방향 전극을 포함하는 바이폴라 무선 주파수 전극입니다. 무선 주파수 전극에서 생성된 고주파 교류는 주변 조직으로 전달됩니다. 교류가 조직을 통과한 후 조직의 분자가 서로 마찰하여 전류 방향을 따라 열을 발생시켜 세포의 허혈성 괴사를 일으키고 약 1cm 너비의 응고된 괴사대를 형성합니다. 2008년, Habib 교수는 Habib 4X 양극성 고주파 절단 지혈 전극을 발명하여 간 절제술에 사용했으며, 이는 유망한 결과를 얻었습니다26. 그 후, 양극성 고주파 장치는 주요 센터에서 간 절제술을 위해 점차 홍보되었습니다. Wang 등은 중국에서 처음으로 LPS에 양극성 고주파 장치를 사용하여 무혈 비장 절제술의 치료 결과를 달성했습니다27.
이 환자는 바이폴라 고주파 장치를 사용하여 성공적인 LPS를 받았습니다. 우리의 경험은 다음과 같이 요약된다: (1) 비장에 대한 외상, 양성 비장 종양, 비장 낭종, 혈종, 특히 비장 가장자리의 혈액 장애를 포함한 엄격한 적응증으로 인해 비장 절제술이 필요했다. 부분 비장 절제술은 비장 담낭 근처의 종양에 대해 금기였습니다. 또한 일부 연구에서는 정상적인 비장 기능을 유지하기 위해서는 잔여 비장의 최소 25%에서 30%를 보존해야 한다고 밝혔습니다17,18. (2) 수술 전 CT와 수술 중 초음파를 사용하여 병변, 비장 동맥 및 그 가지 사이의 해부학적 관계를 명확히 했습니다. 비장동맥 몸통을 절개한 후 일회용 단강 고무 카테터를 사전 차단 밴드로 배치하여 비장 척추경을 차단하고 수술 중 다량의 출혈이 있을 때 적시에 출혈을 줄였습니다. 비장 척추경은 카테터를 당겨 중요한 혈관을 보호하고 출혈 부위를 노출시킴으로써 완전히 노출될 수 있습니다. (3) 췌장의 손상을 방지하기 위해 비장 동맥을 따라 비장 동맥을 비장 문턱 쪽으로 절개했습니다. 2차 비장 꽃자루의 가지 혈관의 방향을 식별하는 데 주의를 기울였습니다. 절제할 비장엽의 혈관은 정확하게 고정되었습니다. 비장의 허혈성 경계가 관찰되었습니다. 일부 환자는 비장 동맥 가지에 해부학적 변형이 있기 때문에 해부학적 관계를 주의 깊게 식별해야 했으며 혈관을 조심스럽게 분리해야 했습니다. 허혈선이 발견되었을 때에만 혈관을 절단해야 합니다. 비장의 생존력을 보장하기 위해, 허혈선의 혈액 공급 측에서 약 1cm의 절제 표면을 확인한 후 부분 비장 절제술을 시행할 수 있습니다. (4) 수술 중 수술은 적당히 자유롭게 정교하게 처리되었으며, 비장의 2차 혈액 공급 시스템을 보호하기 위해 비장의 측부 혈관을 보존했습니다. 비장의 상극을 보존할 때 짧은 위관과 비장의 상극으로의 혈액 공급이 손상되지 않도록 비장의 상부와 위 인대를 절단해서는 안 됩니다. 비장의 아래쪽 극을 보존할 때 위장관 인대(비장 결장 인대)의 아래쪽 부분을 보호하여 왼쪽 위장관 혈관이 손상되지 않도록 하고 비장의 아래쪽 극으로 혈액을 공급하지 않도록 해야 합니다. (5) 바이폴라 무선 주파수 장치에 적합한 전력을 선택해야 하며, 심층 절제 및 응고를 수행해야 합니다. 절제 분리 후, 비흡수성 폴리머 잠금 클립을 사용하여 용기의 부러진 끝을 고정하거나 더 두꺼운 튜브를 연결하고 비장 부분에 봉합하여 씰을 병합했습니다. 이 환자는 합병증 없이 성공적으로 시술을 받았으며 바이폴라 무선 주파수 장치 보조 LPS의 안전성과 타당성을 검증했지만 다기관, 큰 표본 크기에서 추가 탐색 및 검증이 여전히 필요합니다.
이 수술 방법은 주로 양성 비장 종양이 있는 젊은 환자에게 적용됩니다. 비장의 큰 양성 종양, 비장의 악성 종양 및 다음과 같은 상황에는 적합하지 않습니다: 잔여 비장이 너무 작아서 부분 절제 후 기능을 상실할 수 없으며, 심각한 유착 또는 혈관 이상으로 인해 비장 혈관의 가지가 노출되기 어렵습니다.
결론적으로 양극성 무선 주파수 장치 보조 LPS는 안전하고 효과적입니다. 적응증을 엄격하게 숙달하고 비장의 혈관 해부학적 구조를 완전히 이해한다는 전제 하에 LPS에 양극성 고주파 장치를 적용하면 수술 중 출혈을 줄이고 임상적으로 적용할 가치가 있는 "무혈 비장 절개"의 임상 효과를 얻을 수 있습니다.
공개
저자는 공개할 내용이 없습니다.
감사의 말
이 연구는 중국 국립자연과학재단(National Natural Science Foundation of China, Grant No. 82072627)의 지원을 받았습니다.
자료
| Name | Company | Catalog Number | Comments |
| Absorbable hemostat | Ethicon, LLC | W1913T | |
| Absorbable medical film | Shanghai Divine Medical Technology Co., Ltd | 60007 | |
| Bipolar radiofrequency excision hemostatic device | Angio Dynamics, Inc | Rita1500X | Tools for spleen resection and coagulation of small vessels |
| pneumoperitoneum needle | Unimicro Medical Systems Co.,Ltd | 150mm | |
| Disposable spiral negative pressure drainage pipeline | Jiangsu Aiyuan Medical Technology Corp | 424280 | Drainage of abdominal residual fluid |
| Disposable trocar | Kangji Medical | 10004, 10006 | |
| Laparoscopic system | Olympus | WM-NP2 L-RECORDOR-01 | Laparoscopic camera system and supporting display screen |
| Non-absorbable polymer ligation clips (Hem-o-lok) | Teleflex Medical | 544230 | |
| Ultrasound knife | Johnson | GEN11 | Tools for spleen resection |
| Vicryl rapide | Ethicon, LLC | 2-0, VCP345H 90010 | Suture incision and Trocar hole |
| Disposable single-cavity rubber catheter | Yangzhou Huayue Technology Development Co., Ltd | 3.5mm (10Fr) | |
| Video system | Lenovo | GK309 | |
| Electrocardiographic monitor | Philips Goldway (SHENZHEN) Industrial, Inc | UT4000B | Postoperative ecg monitoring |
참고문헌
- Barmparas, G., et al. Postoperative infection risk after splenectomy: A prospective cohort study. International Journal of Surgery. 17, 10-14 (2015).
- De Pastena, M., et al. Laparoscopic hemi-splenectomy. Surgery Today. 48 (7), 735-738 (2018).
- Costi, R., et al. Spleen hydatidosis treated by hemi-splenectomy: A low-morbidity, cost-effective management by a recently improved surgical technique. International Journal of Surgery. 20, 41-45 (2015).
- Slater, B. J., Chan, F. P., Davis, K., Dutta, S. Institutional experience with laparoscopic partial splenectomy for hereditary spherocytosis. Journal of Pediatric Surgery. 45 (8), 1682-1686 (2010).
- Jiao, H. B. Experience and thinking of laparoscopic splenectomy. Chinese Journal of Clinical Physicians (Electronic Edition). 6 (21), 6660-6661 (2012).
- Poulin, E. C., Thibault, C., DesCôteaux, J. G., Côté, G. Partial laparoscopic splenectomy for trauma: technique and case report). Surgical Laparoscopy & Endoscopy. 5 (4), 306-310 (1995).
- Di Mauro, D., Fasano, A., Gelsomino, M., Manzelli, A. Laparoscopic partial splenectomy using the harmonic scalpel for parenchymal transection: two case reports and review of the literature. Acta Biomedica. 92, 2021137(2021).
- Quesada, R., et al. Laparoscopic partial splenectomy for giant cyst using a radiofrequency-assisted device: a case report. Surgical Case Reports. 2 (1), 82(2016).
- Wang, W. D., et al. Partial splenectomy using a laparoscopic bipolar radiofrequency device: a case report. World Journal of Gastroenterology. 21 (11), 3420-3424 (2015).
- Cai, H., et al. Laparoscopic partial splenectomy: A preferred method for select patients. Journal of Laparoendoscopic & Advanced Surgical Techniques. 26 (12), 1010-1014 (2016).
- Godiris-Petit, G., Goasguen, N., Munoz-Bongrand, N., Cattan, P., Sarfati, E. Laparoscopic partial splenectomy using the Harmonic Scalpel. Two case reports. Journal de Chirurgie (Paris). 144 (4), 339-341 (2007).
- Patrzyk, M., Glitsch, A., Hoene, A., von Bernstorff, W., Heidecke, C. D. Laparoscopic partial splenectomy using a detachable clamp with and without partial splenic embolisation). Langenbeck's Archives of Surgery. 396 (3), 397-402 (2011).
- Ma, J., et al. Application value of Habib 4X in laparoscopic partial splenectomy. Chinese Journal of Hepatic Surgery (Electronic Edition). 9 (2), 181-185 (2020).
- Delaitre, B., Maignien, B., Icard, P. Laparoscopic splenectomy). British Journal of Surgery. 79 (12), 1334(1992).
- Poulin, E. C., Mamazza, J. Laparoscopic splenectomy: lessons from the learning curve. Canadian Journal of Surgery. 41 (1), 28-36 (1998).
- Corcione, F., et al. Technical standardization of laparoscopic splenectomy: experience with 105 cases. Surgical Endoscopy. 16 (6), 972-974 (2002).
- Breitenstein, S., Scholz, T., Schafer, M., Decurtins, M., Clavien, P. A. Laparoscopic partial splenectomy. Journal of the American College of Surgeons. 204 (1), 179-181 (2007).
- Lee, S. H., Lee, J. S., Yoon, Y. C., Hong, T. H. Role of laparoscopic partial splenectomy for tumorous lesions of the spleen. Journal of Gastrointestinal Surgery. 19 (6), 1052-1058 (2015).
- Liu, G., Fan, Y. Feasibility and safety of laparoscopic partial splenectomy: A systematic review. World Journal of Surgery. 43 (6), 1505-1518 (2019).
- Wang, L., et al. Partial splenectomy is superior to total splenectomy for selected patients with hemangiomas or cysts. World Journal of Surgery. 41 (5), 1281-1286 (2017).
- Ignjatovic, D., Stimec, B., Zivanovic, V. The basis for splenic segmental dearterialization: a post-mortem study. Surgical and Radiologic Anatomy. 27 (1), 15-18 (2005).
- Li, Y. B., Cai, Y. Q., Wang, X., Peng, B. Selective splenic pedicle occlusion in laparoscoic partial splenectomy. Chinese Journal of General Surgery. 32 (2), 122-125 (2017).
- Itamoto, T., Fukuda, S., Tashiro, H., Ohdan, H., Asahara, T. Radiofrequency-assisted partial splenectomy with a new and simple device. The American Journal of Surgery. 192 (2), 252-254 (2006).
- Zhang, Z. P., et al. Application value of secondary splenic pedicle separation technology through superior posterior approach of the pancreatic tail in laparoscopic partial splenectomy. Chinese Journal of Digestive Surgery. 17 (4), 405-409 (2018).
- Liu, L. G., et al. Laparoscopic partial splenectomy for splenic solid lesions. Chinese Journal of General Surgery. 33 (5), 398-400 (2018).
- Ayav, A., et al. Liver resection with a new multiprobe bipolar radiofrequency device. Archives of Surgery. 143 (4), 396-401 (2008).
- Wang, W. D., Chen, X. W., Ma, J., Liu, Q. B., Lin, J. Application of HabibTM4X laparoscopic partial splenectomy in the treatment of splenic lymphangioma. Chinese Journal of Surgery. 52 (8), 639-640 (2014).
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기더 많은 기사 탐색
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유