Method Article
Cirurgia Cooperativa de Laparoscopia-endoscopia para o Tratamento de Tumores Estrômicos Gástricos
* Estes autores contribuíram igualmente
Neste Artigo
Resumo
A cirurgia cooperativa de laparoscopia-endoscopia é apropriada para o tratamento de tumores gástricos gástricos estromal com menos de 5 cm de tamanho. Pode alcançar as respectivas vantagens das cirurgias endoscópicas e laparoscópicas, evitando suas desvantagens.
Resumo
Tendo em vista as deficiências das cirurgias endoscópicas ou laparoscópicas isoladas no tratamento de tumores estrommais gástricos (G-GISTs), essa abordagem faz uma melhoria inovadora no tratamento de G-GISTs com menos de 5 cm de tamanho. A cirurgia cooperativa de laparoscopia-endoscopia (LECS) é utilizada para combinar cirurgias endoscópicas e laparoscópicas, percebendo plenamente suas respectivas vantagens e evitando suas desvantagens. Os principais passos são os seguintes. Primeiro, a gastroscopia e a laparoscopia são combinadas para confirmar a localização e o limite do tumor. A ressecção tumoral é realizada laparoscopicamente, guiada por um gastroscópio. A amostra é removida oralmente e a ferida gástrica fechada laparoscopicamente. Em seguida, a gastroscopia e a laparoscopia são combinadas para determinar se há sangramento da ferida, se a sutura é satisfatória, e se a cavidade gástrica está deformada.
O LECS tem vantagens naturais no tratamento de G-GISTs com menos de 5 cm de tamanho. A estimativa precisa da localização e limite do tumor melhora muito a taxa completa de ressecção dos tumores. O risco de ruptura tumoral é substancialmente reduzido, e o prognóstico a longo prazo dos pacientes é significativamente melhorado. O processo permite a ressecção precisa do tumor, a máxima preservação do tecido gástrico normal e a função dos órgãos, e evita a deformação gástrica pós-operatória. A reabilitação pós-operatória do paciente é muito acelerada, e a alimentação oral pode ser retomada no dia da operação. O espécime é retirado pela boca para evitar a necessidade de uma incisão abdominal prolongada. Isso reduz muito a dor pós-operatória do paciente e as cicatrizes. O método encurta muito a internação pós-operatória (ou seja, a alta é possível no dia seguinte à operação), aumentando a rotatividade dos leitos hospitalares.
Introdução
Os tumores estromaminais gastrointestinais (SIG) são as lesões subefiteliais mais comuns no trato gastrointestinal1. Cirurgias endoscópicas ou laparoscópicas são métodos cirúrgicos comuns para o tratamento de tumores estromais gástricos (G-GIST) com menos de 5 cm de tamanho2,3,4. No entanto, a cirurgia endoscópica por si só tem algumas desvantagens, como localização imprecisa do tumor e julgamento de limites, ruptura tumoral, fechamento de feridas de baixa qualidade, sangramento. Portanto, de acordo com as diretrizes, a cirurgia endoscópica por si só não é atualmente recomendada como método cirúrgico para o tratamento de G-GISTs5,6. Há também disputas quanto ao tratamento de G-GISTs apenas por meio de cirurgia endoscópica no trabalho clínico prático. Em comparação com a cirurgia endoscópica, a cirurgia laparoscópica tem as vantagens de um campo de visão mais claro, exposição mais completa e maior variação de ressecção 7,8. No entanto, a cirurgia laparoscópica por si só também tem dificuldades em julgar a localização do tumor (para tumores endógenos) e julgamento impreciso dos limites tumorais, resultando em ruptura tumoral, especialmente quando o tumor está localizado perto da menor curvatura ou do coração da parede posterior do estômago. Além disso, se o limite do tumor não for julgado corretamente, a faixa de ressecção será muito grande, resultando em deformação gástrica.
Diante das deficiências das cirurgias endoscópicas e laparoscópicas realizadas separadamente, desenvolvemos uma abordagem inovadora e aprimorada no tratamento de G-GISTs com menos de 5 cm de tamanho. A cirurgia cooperativa de laparoscopia-endoscopia (LECS) é utilizada para combinar organicamente técnicas cirúrgicas endoscópicas e laparoscópicas, aproveitando totalmente suas respectivas vantagens, evitando suas respectivas desvantagens. Os objetivos deste método incluem reduzir o trauma, preservar a função gástrica, promover a reabilitação pós-operatória e melhorar a qualidade de vida pós-operatória, ao mesmo tempo em que remover com segurança e precisão os G-GISTs com menos de 5 cm de tamanho.
Protocolo
Este estudo foi realizado com a aprovação do Comitê de Ética em Pesquisa (Institutional Review Board) do Primeiro Hospital Afiliado, Da Universidade Sun Yat-sen (Guangzhou, China) (No. 2022085) e do Sétimo Hospital Afiliado, Sun Yat-sen University (Shenzhen, China) (No. KY-2022-006-01).
1. Preparação pré-operatória
- Coloque o paciente em 3h de jejum pré-operatório para o fluido e jejum de 6h para alimentos sólidos.
- Administrar anestesia geral via intubação traqueal.
- Administre antibióticos profiláticos com cefalosporinas de segunda geração 30 minutos antes da cirurgia.
2. Exploração gastroscópica
- Após a administração da anestesia geral, realize a gastroscopia no paciente com insuficiência de CO2 .
- Em seguida, aspire o fluido gástrico residual, e confirme a localização do tumor.
- Após a exploração, aspire completamente o CO2 e fluido no estômago e o fluido e muco no esôfago e garganta.
NOTA: Neste hospital, os cirurgiões de GI realizam gastroscopia.
3. Exploração laparoscópica
- Coloque o paciente em uma posição supina com as pernas abertas. Que o cirurgião fique à esquerda, o assistente à direita, e o suporte da câmera entre as pernas do paciente.
- Use um método de quatro trocars com dois trocartes de 10 mm e dois 5 mm, e aplique uma pressão de CO2 de 10 a 12 mmHg.
- Primeiro, confirme a localização e o limite do tumor no estômago com a ajuda da gastroscopia, se necessário. Em seguida, realize uma ampla exploração intraabdominal para excluir quaisquer outras lesões.
4. Ressecção de tumor laparoscópico guiada por gastroscopia
- Dissecar o tecido de omento ao redor da massa. Certifique-se de que o plano de dissecção está logo acima do músculo para evitar lesões no tronco vagal.
- Ressecção da massa em bloco com uma margem visual negativa de 5 mm.
- Após a ressecção, coloque a amostra na cavidade gástrica através do defeito da parede gástrica.
NOTA: Antes da ressecção, recomenda-se fazer uma sutura soromuscular 4-0 absorvível ~5 mm da margem do tumor para facilitar a retração durante a ressecção.
5. Fechamento laparoscópico do defeito da parede gástrica
- Primeiro, realize uma sutura de espessura total com uma sutura de bloqueio V 3-0 absorvível para fechar o defeito na parede gástrica.
- Em seguida, realize uma sutura de corrida soromuscular com a mesma sutura de 3-0 V-lock para fortalecer o fechamento.
6. Verificação de ferida estomacal
- Após o fechamento laparoscópico, realize um teste de vazamento usando uma combinação de laparoscopia e gastroscopia.
- Laparoscopicamente verifique se há alguma bolha saindo da ferida depois de lavar com água.
- Verifique se há sangramento na ferida, se a sutura é satisfatória, e se a cavidade gástrica foi deformada pela gastroscopia.
7. Colheita de espécimes orais
- Puxe o espécime pela boca usando uma cesta endoscópica.
NOTA: Se o tamanho do tumor for superior a 3 cm, pode ser necessária deflação temporária do saco do tubo de intubação.
8. Gerenciamento de amostras
- Após o procedimento, verifique a amostra visualmente para confirmar o estado de margem.
- Em seguida, mergulhe o espécime em uma solução neutra de 10% formalina.
NOTA: Corte o tumor a cada 1 cm se o tumor tiver mais de 2 cm de tamanho para garantir a fixação total.
Resultados
De 2017 a 2020, 10 pacientes com G-GISTs receberam LECS (Tabela 1). Todo diagnóstico de GIST foi confirmado através de exame patológico. Nenhum foi convertido em cirurgia aberta. A idade média era de 49 anos. O tamanho médio do tumor foi de 2,7 cm. Localização do tumor: 7 na parede anterior, 2 na parede posterior e 1 em menor curvatura. A duração média da operação foi de 112 min, e a perda média de sangue intraoperatório foi de 8 mL. Todos os pacientes retomaram o consumo de líquido oral 2h após a cirurgia, e a média de internação pós-operatória foi de 73 h. Todos os casos apresentaram margens de tumor negativos, não houve complicações perioperatórias. Todos os pacientes recebiam acompanhamento regular, incluindo gastroscopia. Não houve deformidades gástricas (Figura 1) ou recorrências.
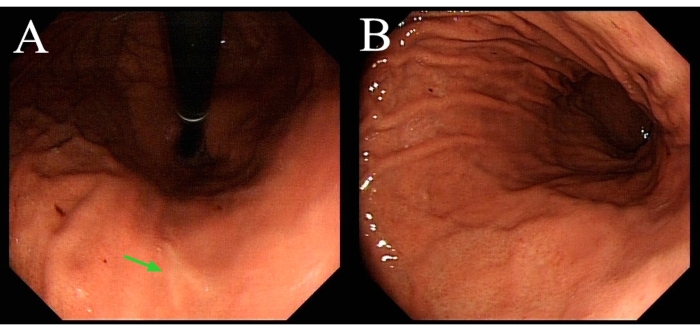
Figura 1: Gastroscopia do mesmo paciente demonstrada no vídeo três meses após a cirurgia. (A) A seta verde indica a ferida curada. (B) A cavidade gástrica não mostra deformidade. Clique aqui para ver uma versão maior desta figura.
| Caso | Gênero | Idade (anos) | Tamanho do tumor (cm) | Duração da Operação (min) | Perda de Sangue (mL) | Internação pós-operatória (h) |
| 1 | F | 46 | 2 | 80 | 5 | 46 |
| 2 | F | 33 | 2.5 | 80 | 5 | 67 |
| 3 | F | 71 | 1.5 | 105 | 2 | 42 |
| 4 | F | 47 | 2.5 | 130 | 10 | 70 |
| 5 | M | 35 | 4 | 185 | 20 | 134 |
| 6 | F | 42 | 4 | 190 | 10 | 69 |
| 7 | M | 63 | 4.5 | 135 | 20 | 69 |
| 8 | F | 57 | 2.2 | 88 | 5 | 68 |
| 9 | M | 51 | 1.8 | 65 | 5 | 93 |
| 10 | M | 46 | 2.1 | 63 | 5 | 74 |
| Média | 49 | 2.7 | 112 | 8 | 73 |
Tabela 1: Parâmetros clínicos de 10 casos.
Discussão
O LECS tem vantagens naturais para o tratamento de G-GISTs com menos de 5 cm de tamanho. O julgamento preciso da localização e limite do tumor melhora muito a taxa completa de ressecção do tumor. O processo reduz substancialmente o risco de ruptura do tumor e melhora significativamente o prognóstico a longo prazo. O método permite a ressecção precisa do tumor, a máxima preservação do tecido gástrico normal e a função dos órgãos, e evita a deformação gástrica pós-operatória. A reabilitação pós-operatória do paciente é muito acelerada, e a alimentação oral pode ser retomada no dia da operação. O espécime é retirado pela boca para evitar a remoção através de uma incisão abdominal prolongada. Isso reduz muito a dor pós-operatória do paciente e as cicatrizes. O processo encurta bastante a internação pós-operatória (permitindo que o paciente tenha alta no primeiro dia após a operação) e agilize a rotatividade dos leitos hospitalares9,10,11,12.
Alguns elementos técnicos são notáveis. Em primeiro lugar, a sucção completa do fluido residual no estômago durante a exploração gastroscópica é essencial para evitar a poluição intraoperatória. Em segundo lugar, manter continuamente o tumor com uma sutura soromuscular durante a ressecção laparoscópica também é necessário para evitar a poluição intraoperatória. Terceiro, ao fechar o defeito da parede gástrica, sutura o mínimo possível do tecido mucosal gástrico para garantir o efeito de inversão da sutura e, eventualmente, garantir a qualidade de cicatrização pós-operatória da ferida.
Todos os pacientes desta coorte receberam excelentes resultados oncológicos com invasão mínima e reserva de função estomacal, sem margem ou recidiva do tumor positivo, perda sanguínea intraoperatória inferior a 10 mm e duração de operação inferior a 2h. Todos os pacientes tiveram uma recuperação pós-operatória aprimorada e suave, com a média de internação pós-operatória sendo de três dias.
Existem algumas limitações para este método. Primeiro, em comparação com outras formas de LECS sem abrir a parede gástrica, como NEWS ou CLEAN-NET, este método tem o risco de disseminação de conteúdo gástrico intraoperatório. No entanto, o risco é muito baixo com sucção gastroscópica completa antes de abrir o estômago. Além disso, este baixo risco é razoável e aceitável em comparação com a duração da operação muito reduzida. Em segundo lugar, embora o diâmetro máximo do tumor desta coorte tenha atingido até 4,5 cm, tumores com mais de 4 cm de diâmetro são desafiadores para a recuperação oral. Em terceiro lugar, embora a ressecção laparoscópica guiada pela gastroscopia seja segura e eficiente na maioria dos casos, a pré-ressecção gastroscópica pode ser necessária para alguns tumores com padrões encravados.
Não discutimos a aplicação do LECS no tratamento de G-GISTs com mais de 5 cm de tamanho. A aplicação futura do LECS pode incluir comparações com cirurgia endoscópica ou laparoscópica em ensaios randomizados prospectivos. Em conclusão, a cirurgia cooperativa de laparoscopia-endoscopia é adequada para o tratamento de tumores gástricos gástricos estromal com menos de 5 cm de tamanho, alcançando as respectivas vantagens das cirurgias endoscópicas e laparoscópicas, evitando suas desvantagens.
Divulgações
Os autores não têm nada a revelar.
Agradecimentos
Este trabalho foi apoiado pela National Natural Science Foundation of China (No. 82172637), pelo Fundo central de pesquisa sem fins lucrativos da Academia Chinesa de Ciências Médicas (nº 2021-JKCS-004) e pelo Laboratório De Pesquisa em Câncer Digestivo de Guangdong (nº 2021B1212040006).
Materiais
| Name | Company | Catalog Number | Comments |
| Eneoscopic facilites | |||
| Camera Control Unit | Olympus, Tokyo, Japan | CV-290 | |
| Disposable Grasping Forceps with Net | Changzhou Jiuhong Medical Instrument, Changzhou, China | JHY-FG-25-230-C1-5 | |
| Electronic Gastroscope | Olympus, Tokyo, Japan | GIF-HQ290 | |
| LCD Monitor | Olympus, Tokyo, Japan | OEV262H | |
| Xenon Light Source | Olympus, Tokyo, Japan | CLV-290 | |
| Laparoscopic facilities | |||
| Camera Control Unit | Olympus, Tokyo, Japan | OTV-S400 | |
| Camera Head | Olympus, Tokyo, Japan | CH-S400-XZ-EB | |
| HARMONIC ACE+7 | Johnson & Johnson, New Brunswick, USA | HARH36 | |
| LCD Monitor | Olympus, Tokyo, Japan | LMD-X550S/LMD-X310S | |
| Ultrasonic Surgical & Electrosurgical Generator | Johnson & Johnson, New Brunswick, USA | GEN11CN | |
| ULTRA Telescope | Olympus, Tokyo, Japan | WA4KL130 | |
| V-Loc Suture | Medtronic, Minneapolis, USA | 3-0. | |
| Xenon Light Source | Olympus, Tokyo, Japan | CLV-S400 |
Referências
- Rubin, B. P., Heinrich, M. C., Corless, C. L. Gastrointestinal stromal tumour. Lancet. 369 (9574), 1731-1741 (2007).
- Chen, K., et al. Systematic review and meta-analysis of safety and efficacy of laparoscopic resection for gastrointestinal stromal tumors of the stomach. Surgical Endoscopy. 29 (2), 355-367 (2015).
- Koh, Y. X., et al. A systematic review and meta-analysis comparing laparoscopic versus open gastric resections for gastrointestinal stromal tumors of the stomach. Annals of Surgical Oncology. 20 (11), 3549-3560 (2013).
- Zhou, P. H., et al. Endoscopic full-thickness resection without laparoscopic assistance for gastric submucosal tumors originated from the muscularis propria. Surgical Endoscopy. 25 (9), 2926-2931 (2011).
- Li, J., et al. Chinese consensus guidelines for diagnosis and management of gastrointestinal stromal tumor. Chinese Journal of Cancer Research. 29 (4), 281-293 (2017).
- Mantese, G. Gastrointestinal stromal tumor: epidemiology, diagnosis, and treatment. Current Opinion in Gastroenterology. 35 (6), 555-559 (2019).
- Karakousis, G. C., et al. Laparoscopic versus open gastric resections for primary gastrointestinal stromal tumors (GISTs): a size-matched comparison. Annals of Surgical Oncology. 18 (6), 1599-1605 (2011).
- Melstrom, L. G., Phillips, J. D., Bentrem, D. J., Wayne, J. D. Laparoscopic versus open resection of gastric gastrointestinal stromal tumors. American Journal of Clinical Oncology. 35 (5), 451-454 (2012).
- Shoji, Y., et al. Optimal minimally invasive surgical procedure for gastric submucosal tumors. Gastric Cancer. 21 (3), 508-515 (2018).
- Hiki, N., et al. Laparoscopic endoscopic cooperative surgery. Digestive Endoscopy. 27 (2), 197-204 (2015).
- Ntourakis, D., Mavrogenis, G. Cooperative laparoscopic endoscopic and hybrid laparoscopic surgery for upper gastrointestinal tumors: Current status. World Journal of Gastroenterology. 21 (43), 12482-12497 (2015).
- Aisu, Y., Yasukawa, D., Kimura, Y., Hori, T. Laparoscopic and endoscopic cooperative surgery for gastric tumors: Perspective for actual practice and oncological benefits. World Journal of Gastrointestinal Oncology. 10 (11), 381-397 (2018).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados