Se requiere una suscripción a JoVE para ver este contenido. Inicie sesión o comience su prueba gratuita.
Method Article
Ecografía neuromuscular del nervio mediano en el túnel carpiano
En este artículo
Resumen
El presente protocolo describe una técnica para la estandarización de la ecografía del nervio mediano en casos de sospecha de síndrome del túnel carpiano.
Resumen
El uso de la ecografía neuromuscular mejora en gran medida la evaluación del síndrome del túnel carpiano como herramienta diagnóstica complementaria, ya que proporciona información dinámica y estructural sobre el nervio mediano y su anatomía circundante. La ecografía neuromuscular ayuda a la precisión diagnóstica (cuando se utiliza con pruebas electrodiagnósticas) y ofrece información etiológica como una tecnología de imagen no invasiva, indolora, rentable y sin radiación que puede llevarse a cabo fácilmente junto a la cama para obtener resultados inmediatos. interpretación. La ecografía neuromuscular tiene la limitación de la subjetividad, y la necesidad de formación y experiencia afectará a la interpretación de los resultados. Este artículo describe una guía práctica básica para visualizar el nervio mediano utilizando ultrasonido neuromuscular de manera paso a paso para ayudar en la evaluación del síndrome del túnel carpiano. A pesar de que el uso de la ecografía en la evaluación del atrapamiento del nervio mediano se ha establecido desde hace mucho tiempo, no ha habido un protocolo estándar reconocido. El presente protocolo tiene como objetivo proporcionar instrucciones claras y concisas para describir una técnica estándar para visualizar el nervio mediano a través de la ecografía diagnóstica.
Introducción
La ecografía neuromuscular (NMUS) es un método cada vez más popular que puede utilizarse junto con la información electrodiagnóstica y clínica para diagnosticar, pronosticar y guiar los procedimientos de inyección en pacientes con afecciones neuromusculares1. Las estructuras anatómicas como los nervios, los músculos, los huesos y los tendones pueden identificarse con una ecografía de alta resolución que puede refinar el diagnóstico y proporcionar una etiología estructural cuando esté presente. Visualización del nervio mediano en el carpo El espacio túnel, el sitio de la neuropatía por atrapamiento más común, es uno de los usos más comunes de la ecografía neuromuscular. La justificación de esta técnica se basa en la evidencia de que la NMUS es un procedimiento preciso que puede ayudar a localizar la patología del nervio mediano y guiar las intervenciones de procedimiento 1,2,3,4 Un reciente consenso de expertos encontró que el uso de la ecografía neuromuscular y el estudio electrodiagnóstico para la patología del nervio mediano es el método superior en comparación con cualquiera de los dos métodossolos. 5. El consenso también describe escenarios de pacientes en los que la adición de la ecografía del nervio mediano es ventajosa para el electrodiagnóstico normal o no localizable en el contexto de los síntomas clínicos del túnel carpiano. electrodiagnóstico atípico, cirugía fallida del STC y síndrome del túnel carpiano por una anomalía estructural5.
Las ventajas generales del uso de la NMUS incluyen que es una prueba de cabecera no invasiva que es de bajo costo en comparación con otras opciones diagnósticas, bien tolerada y puede proporcionar información morfológica importante que no se descubre cuando se usan otras modalidades. La evaluación del NMUS ha demostrado ser una herramienta útil para reorientar las estrategias de manejo en los pacientes 6,7,8,9,10,11,12,13.
Si bien actualmente no existe una técnica estándar para la visualización del nervio mediano en el espacio del túnel carpiano con ultrasonido, existen recomendaciones ampliamente aceptadas sobre cómo abordar las imágenes. A través del procedimiento descrito, el objetivo es establecer una referencia clínica que los médicos puedan utilizar para obtener imágenes y mediciones consistentes y de alta calidad. Las limitaciones de esta técnica incluyen tener el equipo adecuado, incluido un transductor de matriz lineal de alta frecuencia (15 a 22 MHz) que se utiliza para evaluar el nervio mediano en dos planos distintos. Otra limitación de esta técnica será la adecuada experiencia clínica, ya que es importante comprender la posición anatómica del transductor antes de evaluar el nervio, para que se logre una correcta interpretación de los puntos de referencia. El presente protocolo describe los pasos de la imagen clínica del nervio mediano y la evaluación del atrapamiento del nervio mediano.
Access restricted. Please log in or start a trial to view this content.
Protocolo
El protocolo sigue las pautas del comité de Investigación y Ética de la Facultad de Medicina de Wake Forest, y se obtuvo el consentimiento informado por escrito después de la aprobación del IRB antes de la toma de imágenes. Cualquier paciente con síndrome del túnel carpiano que tuviera estudios anormales de conducción nerviosa del nervio mediano era apropiado para la ecografía. Se excluyeron del estudio los individuos sin síntomas de túnel carpiano y estudios de conducción nerviosa normales. En el presente estudio se utilizó un ecógrafo polivalente de alta gama, equipado con un transductor de matriz lineal de 15 MHz (véase la Tabla de Materiales).
1. Visualización del nervio mediano en el pliegue distal de la muñeca (DWC)
- Pida al paciente que se siente frente al examinador con las palmas de las manos hacia arriba, los dedos semiextendidos, apoyados sobre una almohada o superficie plana y los antebrazos semiflexionados a 90°. Si el paciente no puede sentarse erguido durante períodos prolongados, colóquelo en posición supina.
- Asegúrese de que la máquina de ultrasonido esté encendida, aplique una cantidad generosa de gel al transductor y colóquelo en el DWC. Sostenga la sonda en la base y manténgala perpendicular al eje largo del nervio, manteniendo la muñeca en una posición neutral al comenzar la exploración.
- Antes de escanear, verifique la configuración para asegurarse de que haya un contraste óptimo entre el nervio y las estructuras circundantes ajustando la ganancia. Mantenga la posición del punto focal al nivel del nervio mediano y la profundidad al mínimo para permitir una mejor imagen del nervio mediano.
NOTA: Continúe ajustando esta configuración mientras traza la trayectoria del nervio mediano. - Comience la exploración proximal y distalmente para encontrar el punto de máximo agrandamiento del nervio mediano en la DWC, que se aproxima a la entrada del túnel carpiano donde el nervio mediano se encuentra anterior a los tendones flexores y está al nivel del hueso pisiforme y el escafoides (punto de referencia radial) (Figura 1A) para obtener una vista transversal del nervio mediano.
- Continúe explorando las estructuras circundantes para evaluar posibles anomalías anatómicas como nervios bífidos, quistes ganglionares, lipomas, etc.
2. Evaluación del nervio mediano en el DWC
- Obtenga una medición del área de la sección transversal (CSA) en el sitio de agrandamiento máximo del nervio en mm2 utilizando la herramienta de rastreo como modalidad de medición preferida. Si no está disponible, utilice la herramienta de medición elíptica del ecógrafo y compare esta medición con los valores de referencia locales.
NOTA: Esto puede ser más preciso que usar un punto de referencia anatómico específico para obtener una medición14. Cuando el transductor tiene un ángulo perpendicular al nervio en lugar de paralelo, minimiza la sobreestimación del área de la sección transversal y ayuda a evitar la anisotropía o los cambios en la ecogenicidad al cambiar el ángulo del transductor. - Verifique la medición del reborde hiperecogénico epineural interno del nervio mediano para evitar la sobremedición del nervio mediano (Figura 2A).
- Evalúe la movilidad del nervio mediano pidiéndole al paciente que flexione y extienda los dedos y la muñeca mientras sostiene el transductor en su lugar en la vista transversal.
NOTA: La movilidad del nervio se gradúa cualitativamente en función del rango de movimiento del nervio en relación con los tendones flexores circundantes15. Un nervio enfermo demostrará poca o ninguna movilidad. - Nótese la ecotextura del nervio, ya que un nervio normal es hipoecoico y está rodeado de tejido conectivo ecogénico.
- Presione el botón de flujo Doppler color de la máquina de ultrasonido para evaluar el flujo sanguíneo en el nervio mediano de la muñeca.
3. Visualización del nervio mediano en el antebrazo
- Continúe centrando el nervio mediano en la pantalla de ultrasonido y mueva lentamente el transductor proximalmente desde la muñeca hasta el 1/3 distal del antebrazo, manteniendo el nervio mediano a la vista aproximadamente a la mitad del antebrazo (Figura 1B).
NOTA: En esta ubicación, el nervio mediano adquiere una apariencia más triangular y se encuentra profundo a los músculos flexores superficiales de los dedos y superficial al músculo flexor profundo de los dedos (Figura 2C). - Gire el transductor 90 grados y alinéelo con el tercer dígito y el pliegue tenar para obtener una vista sagital del nervio mediano (Figura 1C). Observe la apariencia de cualquier estrechamiento o ampliación focal (Figura 2B).
4. Evaluación del nervio mediano en el antebrazo
- Obtener una medición del área de la sección transversal en el antebrazo enmm 2 utilizando la herramienta de medición elíptica o de trazas de la máquina de ultrasonido y comparar esta medición con los valores de referencia locales. Asegurar la medición del reborde hiperecogénico epineural interno del nervio mediano.
NOTA: Esta medición se recopila para calcular una relación muñeca/antebrazo que puede ser útil si el CSA es normal o limítrofe en la muñeca.
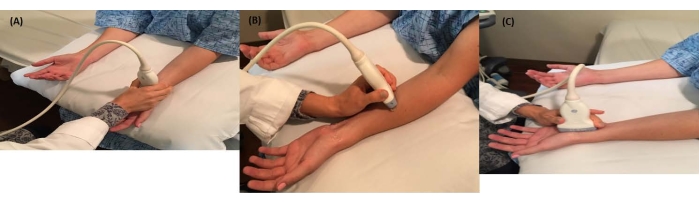
Figura 1: Visualización del nervio mediano. (A) El paciente está sentado para la ecografía del nervio mediano y la sonda de ultrasonido está en la vista transversal de la muñeca. (B) El paciente está sentado para la ecografía del nervio mediano y la sonda de ultrasonido está en la vista transversal del antebrazo. (C) La sonda de ultrasonido está en la vista sagital, con la sonda volteada en la orientación de acceso largo. Haga clic aquí para ver una versión más grande de esta figura.
Access restricted. Please log in or start a trial to view this content.
Resultados
Aspecto típico de un nervio periférico en la ecografía
Los nervios periféricos consisten en fascículos nerviosos hipoecogénicos (oscuros) rodeados por un grueso borde hiperecogénico del epineuro. Cada fascículo nervioso también está rodeado por una fina capa de perineuro hiperecoico, lo que da lugar a una apariencia de panal en el nervio periférico en la vista transversal (Figura 2A). En la vista sagital, los nervios periféric...
Access restricted. Please log in or start a trial to view this content.
Discusión
Dado que la visualización por ultrasonido es un proceso subjetivo y depende del operador, es fundamental seguir un enfoque organizado para determinar con precisión los parámetros, incluido el área de la sección transversal, la movilidad, la ecogenicidad y la vascularización. Los pasos más importantes incluyen sostener la sonda perpendicular al nervio mientras el paciente está en la posición correcta. Además, la visualización del nervio a lo largo de su recorrido proximal y dis...
Access restricted. Please log in or start a trial to view this content.
Divulgaciones
Los autores no tienen nada que revelar.
Agradecimientos
Nos gustaría agradecer al personal del departamento neuromuscular de Wake Forest Baptist Health por su apoyo y asistencia.
Access restricted. Please log in or start a trial to view this content.
Materiales
| Name | Company | Catalog Number | Comments |
| GE CARES LOGIQ insite exc ultrasound Machine | any | 6066032WX0 | |
| High-frequency (12 to 18 MHz) linear array transducer | GE | ||
| Ultrasound Gel | Aquasonic |
Referencias
- Kamel, S. R., et al. Ultrasound-guided insulin injection for carpal tunnel syndrome in type 2 diabetes mellitus patients. Clinical Rheumatology. 38 (10), 2933-2940 (2019).
- Cartwright, M. S., et al. Evidence-based guideline: neuromuscular ultrasound for the diagnosis of carpal tunnel syndrome. Muscle & Nerve. 46 (2), 287-293 (2012).
- Iyer, V. Role of ultrasonography in severe distal median nerve neuropathy. Journal of Clinical Neurophysiology. 36 (4), 312-315 (2019).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., et al. Expert consensus on the combined investigation of carpal tunnel syndrome with electrodiagnostic tests and neuromuscular ultrasound. Clinical Neurophysiology. 135, 107-116 (2022).
- Kuo, T. T., et al. Assessment of median nerve mobility by ultrasound dynamic imaging for diagnosing carpal tunnel syndrome. PloS One. 11 (1), 0147051(2016).
- Padua, L., et al. Ultrasound as a useful tool in the diagnosis and management of traumatic nerve lesions. Clinical Neurophysiology. 124 (6), 1237-1243 (2013).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., Leadbetter, R., Mulroy, R. Utility of neuromuscular ultrasound in the investigation of common mononeuropathies in everyday neurophysiology practice. Muscle & Nerve. 63 (4), 467-471 (2021).
- Chompoopong, P., Preston, D. C. Neuromuscular ultrasound findings in carpal tunnel syndrome with symptoms mainly in the nondominant hand. Muscle & Nerve. 63 (5), 661-667 (2021).
- Fantino, O. Role of ultrasound in posteromedial tarsal tunnel syndrome: 81 cases. Journal of Ultrasound. 17 (2), 99-112 (2014).
- Dietz, A. R., et al. Nerve ultrasound identifies abnormalities in the posterior interosseous nerve in patients with proximal radial neuropathies. Muscle & Nerve. 53 (3), 379-383 (2016).
- Herraets, I. J. T., et al. Nerve ultrasound for diagnosing chronic inflammatory neuropathy: a multicenter validation study. Neurology. 95 (12), 1745-1753 (2020).
- Herraets, I. J. T., et al. Nerve ultrasound improves detection of treatment-responsive chronic inflammatory neuropathies. Neurology. 94 (14), 1470-1479 (2020).
- Roll, S. C., Case-Smith, J., Evans, K. D. Diagnostic accuracy of ultrasonography vs. electromyography in carpal tunnel syndrome: a systematic review of literature. Ultrasound in Medicine & Biology. 37 (10), 1539-1553 (2011).
- Cartwright, M. S., et al. Median nerve changes following steroid injection for carpal tunnel syndrome. Muscle & Nerve. 44 (1), 25-29 (2011).
- Hobson-Webb, L. D., Massey, J. M., Juel, V. C., Sanders, D. B. The ultrasonographic wrist-to-forearm median nerve area ratio in carpal tunnel syndrome. Clinical Neurophysiology. 119 (6), 1353-1357 (2008).
- Tai, T. -W., Wu, C. -Y., Su, F. -C., Chern, T. -C., Jou, I. -M. Ultrasonography for diagnosing carpal tunnel syndrome: a meta-analysis of diagnostic test accuracy. Ultrasound in Medicine & Biology. 38 (7), 1121-1128 (2012).
- Nakamichi, K., Tachibana, S. Restricted motion of the median nerve in carpal tunnel syndrome. Journal of Hand Surgery. 20 (4), 460-464 (1995).
- Cartwright, M. S., Walker, F. O. Neuromuscular ultrasound in common entrapment neuropathies. Muscle & Nerve. 48 (5), 696-704 (2013).
- Mallouhi, A., Pülzl, P., Trieb, T., Piza, H., Bodner, G. Predictors of carpal tunnel syndrome: accuracy of gray-scale and color Doppler sonography. American Journal of Roentgenology. 186 (5), 1240-1245 (2006).
- El Miedany, Y., El Gaafary, M., Youssef, S., Ahmed, I., Nasr, A. Ultrasound assessment of the median nerve: a biomarker that can help in setting a treat to target approach tailored for carpal tunnel syndrome patients. Springerplus. 4, 13(2015).
- Hobson-Webb, L. D., Padua, L. Ultrasound of focal neuropathies. Journal of Clinical Neurophysiology. 33 (2), 94-102 (2016).
- Elsaidi, G. A., Wiesler, E. R. Lipofibromatous hamartoma of the median nerve: case presentation of MRI, ultrasound, electrodiagnostic, histologic, and surgical findings. American Journal of Orthopedics. 33 (10), 514-516 (2004).
- Therimadasamy, A., Peng, Y. P., Putti, T. C., Wilder-Smith, E. P. V. Carpal tunnel syndrome caused by gouty tophus of the flexor tendons of the fingers: sonographic features. Journal of Clinical Ultrasound. 39 (8), 463-465 (2011).
- Gonzalez, N. L., Hobson-Webb, L. D. Neuromuscular ultrasound in clinical practice: A review. Clinical Neurophysiology Practice. 4, 148-163 (2019).
- Walker, F. O., et al. Indications for neuromuscular ultrasound: Expert opinion and review of the literature. Clinical Neurophysiology. 129 (12), 2658-2679 (2018).
- Petrover, D., Bellity, J., Vigan, M., Nizard, R., Hakime, A. Ultrasound imaging of the thenar motor branch of the median nerve: a cadaveric study. European Radiology. 27 (11), 4883-4888 (2017).
- Billakota, S., Hobson-Webb, L. D. Standard median nerve ultrasound in carpal tunnel syndrome: A retrospective review of 1,021 cases. Clinical Neurophysiology Practice. 2, 188-191 (2017).
- Mota, S. J., et al. Peripheral nerve ultrasound-anatomy and technique for diagnosis and procedures. , 10.1594/ecr2014/C-2342 (2014).
Access restricted. Please log in or start a trial to view this content.
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoThis article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados