Для просмотра этого контента требуется подписка на Jove Войдите в систему или начните бесплатную пробную версию.
Method Article
Нервно-мышечное УЗИ срединного нерва в запястном канале
В этой статье
Резюме
В настоящем протоколе описана методика стандартизации ультразвукового исследования срединного нерва при подозрении на синдром запястного канала.
Аннотация
Использование нервно-мышечного ультразвука значительно улучшает оценку синдрома запястного канала в качестве вспомогательного диагностического инструмента, поскольку оно предоставляет динамическую и структурную информацию о срединном нерве и окружающей его анатомии. Нейромышечное ультразвуковое исследование повышает точность диагностики (при использовании с электродиагностическим тестом) и предлагает этиологическую информацию в качестве неинвазивной, безболезненной, экономичной и не требующей облучения технологии визуализации, которую можно легко провести у постели больного для немедленного интерпретация. Нервно-мышечное ультразвуковое исследование имеет ограничение субъективности, и необходимость обучения и опыта повлияет на интерпретацию результатов. В этой статье описывается основное практическое руководство по визуализации срединного нерва с помощью нервно-мышечного ультразвука шаг за шагом, чтобы помочь в оценке синдрома запястного канала. Несмотря на то, что использование ультразвука для оценки ущемления срединного нерва уже давно установлено, признанного стандартного протокола не существует. Настоящий протокол направлен на предоставление четких и кратких инструкций для описания стандартной методики визуализации срединного нерва с помощью диагностического ультразвука.
Введение
Нервно-мышечное ультразвуковое исследование (NMUS) становится все более популярным методом, который может использоваться в сочетании с электродиагностической и клинической информацией для диагностики, прогнозирования и назначения инъекционных процедур у пациентов с нервно-мышечными заболеваниями1. Анатомические структуры, такие как нервы, мышцы, кости и сухожилия, могут быть идентифицированы с помощью ультразвука с высоким разрешением, которое может уточнить диагноз и обеспечить структурную этиологию при наличии. Визуализация срединного нерва в запястье туннельное пространство – место наиболее распространенной ущемляющей нейропатии – является одним из наиболее распространенных применений нервно-мышечного ультразвука. Обоснование этой методики основано на доказательствах того, что NMUS является точной процедурой, которая может помочь локализовать патологию срединного нерва и направить процедурные вмешательства 1,2,3,4 Недавнее экспертное мнение показало, что использование как нервно-мышечного ультразвука, так и электродиагностического исследования при патологии срединного нерва является лучшим методом по сравнению с любым из этих методовпо отдельности. Консенсус также описывает сценарии пациентов, в которых добавление ультразвукового исследования срединного нерва является предпочтительным для нелокализованной или нормальной электродиагностики в условиях клинических симптомов запястного канала. атипичная электродиагностика, неудачная операция КТС и синдром запястного канала из-за структурной аномалии5.
Общие преимущества использования NMUS заключаются в том, что это неинвазивный прикроватный тест, который является недорогим по сравнению с другими вариантами диагностики, хорошо переносится и может предоставить важную морфологическую информацию, которая не раскрывается при использовании других методов. Было показано, что оценка NMUS является полезным инструментом для перенаправления стратегий ведения пациентов 6,7,8,9,10,11,12,13.
Несмотря на то, что в настоящее время не существует стандартного метода визуализации срединного нерва в пространстве запястного канала с помощью ультразвука, существуют широко распространенные рекомендации по подходу к визуализации. С помощью описанной процедуры цель состоит в том, чтобы создать клиническую справку, которую клиницисты могут использовать для получения согласованных высококачественных изображений и измерений. Ограничения этого метода включают в себя наличие соответствующего оборудования, в том числе высокочастотного (от 15 до 22 МГц) линейного датчика, используемого для оценки срединного нерва в двух различных плоскостях. Еще одним ограничением этого метода будет надлежащий клинический опыт, так как важно понимать анатомическое положение датчика до оценки нерва, чтобы была достигнута правильная интерпретация ориентиров. В настоящем протоколе описаны этапы клинической визуализации срединного нерва и оценки ущемления срединного нерва.
Access restricted. Please log in or start a trial to view this content.
протокол
Протокол соответствует рекомендациям комитета по исследованиям и этике Медицинской школы Уэйк Форест, а информированное письменное согласие было получено после одобрения IRB перед визуализацией. Любой пациент с синдромом запястного канала, у которого были проведены исследования аномальной нервной проводимости срединного нерва, был подходящим для ультразвуковой визуализации. Лица без симптомов запястного канала и исследований нормальной нервной проводимости были исключены из исследования. В настоящем исследовании использовался высокотехнологичный многоцелевой ультразвуковой аппарат, оснащенный преобразователем с линейной матрицей 15 МГц (см. таблицу материалов).
1. Визуализация срединного нерва в дистальной складке запястья (DWC)
- Попросите пациента сесть лицом к врачу ладонями вверх, пальцы полувыпрямлены, опираются на подушку или плоскую поверхность, а предплечья полусогнуты под углом 90°. Если пациент не может сидеть в вертикальном положении в течение длительного времени, поместите его в положение лежа на спине.
- Убедитесь, что ультразвуковой аппарат включен, нанесите большое количество геля на датчик и расположите его на DWC. Держите зонд у основания и держите его перпендикулярно длинной оси нерва, сохраняя запястье в нейтральном положении в начале сканирования.
- Перед сканированием проверьте настройки, чтобы убедиться в оптимальном контрасте между нервом и окружающими структурами, регулируя усиление. Держите положение фокальной точки на уровне срединного нерва и минимизируйте глубину, чтобы обеспечить лучшую визуализацию срединного нерва.
ПРИМЕЧАНИЕ: Продолжайте настраивать эти параметры, отслеживая траекторию срединного нерва. - Начните сканирование проксимально и дистально, чтобы найти точку максимального расширения срединного нерва в точке DWC, которая аппроксимирует вход в запястный канал, где срединный нерв лежит спереди от сухожилий сгибателей и находится на уровне писиформной кости и ладьевидной кости (лучевой ориентир) (рис. 1A), чтобы получить поперечное изображение срединного нерва.
- Продолжайте сканировать окружающие структуры, чтобы оценить потенциальные анатомические аномалии, такие как раздвоенные нервы, ганглиевые кисты, липомы и т. д.
2. Оценка срединного нерва в DWC
- Получите измерение площади поперечного сечения (CSA) в месте максимального увеличения нерва вмм2 , используя инструмент trace в качестве предпочтительного метода измерения. Если его нет, то используйте эллиптический измерительный инструмент на ультразвуковом аппарате и сравните это измерение с местными эталонными значениями.
ПРИМЕЧАНИЕ: Это может быть более точным, чем использование конкретного анатомического ориентира для получения измерения14. Когда датчик расположен под углом перпендикулярно нерву, а не параллельно, это сводит к минимуму завышение площади поперечного сечения и помогает избежать анизотропии или изменения эхогенности за счет изменения угла наклона датчика. - Проверьте измерение внутреннего эпиневрального гиперэхогенного ободка срединного нерва, чтобы избежать чрезмерного измерения срединного нерва (Рисунок 2A).
- Оцените подвижность срединного нерва, попросив пациента сгибать и разгибать пальцы и запястье, удерживая датчик на месте в поперечном направлении.
ПРИМЕЧАНИЕ: Подвижность нерва качественно оценивается на основе диапазона движения нерва по отношению к окружающим сухожилиям сгибателей15. Больной нерв будет демонстрировать незначительную подвижность или ее отсутствие. - Обратите внимание на эхотекстуру нерва, так как нормальный нерв гипоэхогенен и окружен эхогенной соединительной тканью.
- Нажмите цветную кнопку допплеровского потока ультразвукового аппарата, чтобы оценить кровоток в срединном нерве на запястье.
3. Визуализация срединного нерва в предплечье
- Продолжайте центрировать срединный нерв на ультразвуковом экране и медленно перемещайте датчик проксимально от запястья к дистальной части 1/3 предплечья, удерживая срединный нерв в поле зрения примерно на полпути вверх по предплечью (рис. 1B).
ПРИМЕЧАНИЕ: В этом месте срединный нерв принимает более треугольный вид и залегает глубоко к поверхностным мышцам сгибателя пальца пальца и поверхностно к мышце сгибателя пальца (Рисунок 2C). - Поверните датчик на 90 градусов и совместите его с третьим пальцем и тенарной складкой, чтобы получить сагиттальный вид срединного нерва (Рисунок 1C). Обратите внимание на появление любого фокального сужения или расширения (Рисунок 2B).
4. Оценка срединного нерва в предплечье
- Измерьте площадь поперечного сечения предплечья вмм2 с помощью трассового или эллиптического измерительного прибора ультразвукового аппарата и сравните это измерение с локальными референсными значениями. Обеспечьте измерение внутреннего эпиневрального гиперэхогенного ободка срединного нерва.
ПРИМЕЧАНИЕ: Это измерение собрано для расчета соотношения запястья и предплечья, которое может быть полезным, если СЗС в норме или на границе запястья.
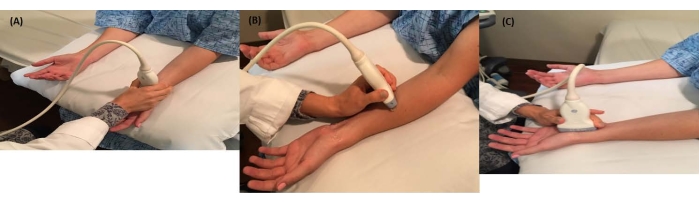
Рисунок 1: Визуализация срединного нерва. (A) Пациент сидит для ультразвукового исследования срединного нерва, а ультразвуковой датчик находится в поперечном сечении запястья. (B) Пациент сидит для ультразвукового исследования срединного нерва, а ультразвуковой датчик находится в поперечном сечении предплечья. (C) Ультразвуковой датчик находится в сагиттальном обзоре, а зонд перевернут в продольной ориентации. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этой цифры.
Access restricted. Please log in or start a trial to view this content.
Результаты
Типичный внешний вид периферического нерва на УЗИ
Периферические нервы состоят из гипоэхогенных (темных) нервных пучков, окруженных толстым гиперэхогенным ободком эпиневрия. Каждый нервный пучок также окружен тонким слоем гиперэхогенной периневрии, что ?...
Access restricted. Please log in or start a trial to view this content.
Обсуждение
Поскольку ультразвуковая визуализация является субъективным процессом и зависит от оператора, крайне важно следовать организованному подходу для точного определения параметров, включая площадь поперечного сечения, подвижность, эхогенность и сосудистость. Наиболе...
Access restricted. Please log in or start a trial to view this content.
Раскрытие информации
Авторам нечего раскрывать.
Благодарности
Мы хотели бы поблагодарить персонал нервно-мышечного отделения баптистского здоровья Уэйк Форест за их поддержку и помощь.
Access restricted. Please log in or start a trial to view this content.
Материалы
| Name | Company | Catalog Number | Comments |
| GE CARES LOGIQ insite exc ultrasound Machine | any | 6066032WX0 | |
| High-frequency (12 to 18 MHz) linear array transducer | GE | ||
| Ultrasound Gel | Aquasonic |
Ссылки
- Kamel, S. R., et al. Ultrasound-guided insulin injection for carpal tunnel syndrome in type 2 diabetes mellitus patients. Clinical Rheumatology. 38 (10), 2933-2940 (2019).
- Cartwright, M. S., et al. Evidence-based guideline: neuromuscular ultrasound for the diagnosis of carpal tunnel syndrome. Muscle & Nerve. 46 (2), 287-293 (2012).
- Iyer, V. Role of ultrasonography in severe distal median nerve neuropathy. Journal of Clinical Neurophysiology. 36 (4), 312-315 (2019).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., et al. Expert consensus on the combined investigation of carpal tunnel syndrome with electrodiagnostic tests and neuromuscular ultrasound. Clinical Neurophysiology. 135, 107-116 (2022).
- Kuo, T. T., et al. Assessment of median nerve mobility by ultrasound dynamic imaging for diagnosing carpal tunnel syndrome. PloS One. 11 (1), 0147051(2016).
- Padua, L., et al. Ultrasound as a useful tool in the diagnosis and management of traumatic nerve lesions. Clinical Neurophysiology. 124 (6), 1237-1243 (2013).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., Leadbetter, R., Mulroy, R. Utility of neuromuscular ultrasound in the investigation of common mononeuropathies in everyday neurophysiology practice. Muscle & Nerve. 63 (4), 467-471 (2021).
- Chompoopong, P., Preston, D. C. Neuromuscular ultrasound findings in carpal tunnel syndrome with symptoms mainly in the nondominant hand. Muscle & Nerve. 63 (5), 661-667 (2021).
- Fantino, O. Role of ultrasound in posteromedial tarsal tunnel syndrome: 81 cases. Journal of Ultrasound. 17 (2), 99-112 (2014).
- Dietz, A. R., et al. Nerve ultrasound identifies abnormalities in the posterior interosseous nerve in patients with proximal radial neuropathies. Muscle & Nerve. 53 (3), 379-383 (2016).
- Herraets, I. J. T., et al. Nerve ultrasound for diagnosing chronic inflammatory neuropathy: a multicenter validation study. Neurology. 95 (12), 1745-1753 (2020).
- Herraets, I. J. T., et al. Nerve ultrasound improves detection of treatment-responsive chronic inflammatory neuropathies. Neurology. 94 (14), 1470-1479 (2020).
- Roll, S. C., Case-Smith, J., Evans, K. D. Diagnostic accuracy of ultrasonography vs. electromyography in carpal tunnel syndrome: a systematic review of literature. Ultrasound in Medicine & Biology. 37 (10), 1539-1553 (2011).
- Cartwright, M. S., et al. Median nerve changes following steroid injection for carpal tunnel syndrome. Muscle & Nerve. 44 (1), 25-29 (2011).
- Hobson-Webb, L. D., Massey, J. M., Juel, V. C., Sanders, D. B. The ultrasonographic wrist-to-forearm median nerve area ratio in carpal tunnel syndrome. Clinical Neurophysiology. 119 (6), 1353-1357 (2008).
- Tai, T. -W., Wu, C. -Y., Su, F. -C., Chern, T. -C., Jou, I. -M. Ultrasonography for diagnosing carpal tunnel syndrome: a meta-analysis of diagnostic test accuracy. Ultrasound in Medicine & Biology. 38 (7), 1121-1128 (2012).
- Nakamichi, K., Tachibana, S. Restricted motion of the median nerve in carpal tunnel syndrome. Journal of Hand Surgery. 20 (4), 460-464 (1995).
- Cartwright, M. S., Walker, F. O. Neuromuscular ultrasound in common entrapment neuropathies. Muscle & Nerve. 48 (5), 696-704 (2013).
- Mallouhi, A., Pülzl, P., Trieb, T., Piza, H., Bodner, G. Predictors of carpal tunnel syndrome: accuracy of gray-scale and color Doppler sonography. American Journal of Roentgenology. 186 (5), 1240-1245 (2006).
- El Miedany, Y., El Gaafary, M., Youssef, S., Ahmed, I., Nasr, A. Ultrasound assessment of the median nerve: a biomarker that can help in setting a treat to target approach tailored for carpal tunnel syndrome patients. Springerplus. 4, 13(2015).
- Hobson-Webb, L. D., Padua, L. Ultrasound of focal neuropathies. Journal of Clinical Neurophysiology. 33 (2), 94-102 (2016).
- Elsaidi, G. A., Wiesler, E. R. Lipofibromatous hamartoma of the median nerve: case presentation of MRI, ultrasound, electrodiagnostic, histologic, and surgical findings. American Journal of Orthopedics. 33 (10), 514-516 (2004).
- Therimadasamy, A., Peng, Y. P., Putti, T. C., Wilder-Smith, E. P. V. Carpal tunnel syndrome caused by gouty tophus of the flexor tendons of the fingers: sonographic features. Journal of Clinical Ultrasound. 39 (8), 463-465 (2011).
- Gonzalez, N. L., Hobson-Webb, L. D. Neuromuscular ultrasound in clinical practice: A review. Clinical Neurophysiology Practice. 4, 148-163 (2019).
- Walker, F. O., et al. Indications for neuromuscular ultrasound: Expert opinion and review of the literature. Clinical Neurophysiology. 129 (12), 2658-2679 (2018).
- Petrover, D., Bellity, J., Vigan, M., Nizard, R., Hakime, A. Ultrasound imaging of the thenar motor branch of the median nerve: a cadaveric study. European Radiology. 27 (11), 4883-4888 (2017).
- Billakota, S., Hobson-Webb, L. D. Standard median nerve ultrasound in carpal tunnel syndrome: A retrospective review of 1,021 cases. Clinical Neurophysiology Practice. 2, 188-191 (2017).
- Mota, S. J., et al. Peripheral nerve ultrasound-anatomy and technique for diagnosis and procedures. , 10.1594/ecr2014/C-2342 (2014).
Access restricted. Please log in or start a trial to view this content.
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеСмотреть дополнительные статьи
This article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены