È necessario avere un abbonamento a JoVE per visualizzare questo. Accedi o inizia la tua prova gratuita.
Method Article
Ecografia neuromuscolare del nervo mediano al tunnel carpale
In questo articolo
Riepilogo
Il presente protocollo descrive una tecnica per la standardizzazione dell'ecografia del nervo mediano nei casi di sospetta sindrome del tunnel carpale.
Abstract
L'uso dell'ecografia neuromuscolare migliora notevolmente la valutazione della sindrome del tunnel carpale come strumento diagnostico aggiuntivo in quanto fornisce informazioni dinamiche e strutturali sul nervo mediano e sull'anatomia circostante. L'ecografia neuromuscolare aiuta nell'accuratezza diagnostica (se utilizzata con test elettrodiagnostici) e offre informazioni eziologiche come tecnologia di imaging non invasiva, indolore, economica e priva di radiazioni che può essere facilmente eseguita al letto del paziente per un immediato interpretazione. L'ecografia neuromuscolare ha il limite della soggettività e la necessità di allenamento ed esperienza influenzerà l'interpretazione dei risultati. Questo articolo descrive una guida pratica di base per visualizzare il nervo mediano utilizzando l'ecografia neuromuscolare in modo graduale per aiutare nella valutazione della sindrome del tunnel carpale. Anche se l'uso degli ultrasuoni nella valutazione dell'intrappolamento del nervo mediano è stato stabilito da tempo, non esiste un protocollo standard riconosciuto. Il presente protocollo mira a fornire istruzioni chiare e concise per descrivere una tecnica standard per visualizzare il nervo mediano attraverso l'ecografia diagnostica.
Introduzione
L'ecografia neuromuscolare (NMUS) è un metodo sempre più popolare che può essere utilizzato in combinazione con l'elettrodiagnostica e le informazioni cliniche al fine di diagnosticare, prognosticare e guidare le procedure di iniezione in pazienti con condizioni neuromuscolari1. Le strutture anatomiche come nervi, muscoli, ossa e tendini possono essere identificate con l'ecografia ad alta risoluzione che può perfezionare una diagnosi e fornire un'eziologia strutturale quando presente. Visualizzazione del nervo mediano nel carpo Lo spazio del tunnel, sede della più comune neuropatia da intrappolamento, è uno degli usi più diffusi dell'ecografia neuromuscolare. Il razionale di questa tecnica si basa sull'evidenza che la NMUS è una procedura accurata che può aiutare a localizzare la patologia del nervo mediano e guidare gli interventi procedurali 1,2,3,4 Un recente consenso di esperti ha rilevato che l'utilizzo sia dell'ecografia neuromuscolare che dello studio elettrodiagnostico per la patologia del nervo mediano è il metodo superiore rispetto a entrambi i metodi da soli.Il consenso descrive anche scenari di pazienti in cui l'aggiunta dell'ecografia del nervo mediano è vantaggiosa per l'elettrodiagnostica non localizzata o normale nel contesto dei sintomi clinici del tunnel carpale. elettrodiagnostica atipica, intervento chirurgico CTS fallito e sindrome del tunnel carpale a causa di un'anomalia strutturale5.
I vantaggi generali dell'uso della NMUS includono il fatto che si tratta di un test non invasivo al letto del paziente che è a basso costo rispetto ad altre opzioni diagnostiche, ben tollerato e può fornire importanti informazioni morfologiche che non vengono scoperte quando si utilizzano altre modalità. La valutazione NMUS ha dimostrato di essere uno strumento utile per reindirizzare le strategie di gestione nei pazienti 6,7,8,9,10,11,12,13.
Sebbene attualmente non esista una tecnica standard per la visualizzazione del nervo mediano nello spazio del tunnel carpale con gli ultrasuoni, ci sono raccomandazioni ampiamente accettate su come affrontare l'imaging. Attraverso la procedura descritta, l'obiettivo è stabilire un riferimento clinico che i medici possano utilizzare per ottenere immagini e misurazioni coerenti e di alta qualità. Le limitazioni a questa tecnica includono l'avere l'attrezzatura adeguata, incluso un trasduttore lineare ad alta frequenza (da 15 a 22 MHz) utilizzato per valutare il nervo mediano su due piani distinti. Un altro limite a questa tecnica sarà un'adeguata esperienza clinica, poiché è importante comprendere il posizionamento anatomico del trasduttore prima di valutare il nervo, in modo da ottenere una corretta interpretazione dei punti di riferimento. Il presente protocollo descrive le fasi dell'imaging clinico del nervo mediano e la valutazione dell'intrappolamento del nervo mediano.
Access restricted. Please log in or start a trial to view this content.
Protocollo
Il protocollo segue le linee guida del comitato etico e di ricerca della Wake Forest School of Medicine e il consenso informato scritto è stato ottenuto dopo l'approvazione dell'IRB prima dell'imaging. Qualsiasi paziente con sindrome del tunnel carpale che aveva studi di conduzione nervosa anormale del nervo mediano era appropriato per l'ecografia. Sono stati esclusi dallo studio gli individui senza sintomi di tunnel carpale e studi sulla conduzione nervosa normale. Nel presente studio è stato utilizzato un ecografo multiuso di fascia alta, dotato di un trasduttore lineare a 15 MHz (vedi Tabella dei materiali).
1. Visualizzazione del nervo mediano nella piega distale del polso (DWC)
- Chiedi al paziente di sedersi di fronte all'esaminatore con i palmi delle mani rivolti verso l'alto, le dita semidistese, appoggiate su un cuscino o su una superficie piana e gli avambracci semiflessi a 90°. Se il paziente non riesce a stare seduto in posizione eretta per lunghi periodi, metterlo in posizione supina.
- Assicurarsi che l'ecografo sia acceso, applicare una generosa quantità di gel sul trasduttore e posizionarlo sul DWC. Tenere la sonda alla base e tenerla perpendicolare all'asse lungo del nervo, mantenendo il polso in posizione neutra quando si inizia la scansione.
- Prima della scansione, controllare le impostazioni per assicurarsi che vi sia un contrasto ottimale tra il nervo e le strutture circostanti regolando il guadagno. Mantenere la posizione del punto focale a livello del nervo mediano e la profondità al minimo per consentire una migliore imaging del nervo mediano.
NOTA: Continuare a regolare queste impostazioni mentre si traccia il percorso del nervo mediano. - Iniziare la scansione prossimalmente e distalmente per trovare il punto di massimo allargamento del nervo mediano al DWC, che si avvicina all'ingresso del tunnel carpale dove il nervo mediano si trova anteriormente ai tendini flessori e si trova a livello dell'osso pisiforme e dello scafoide (punto di riferimento radiale) (Figura 1A) per ottenere una vista in sezione trasversale del nervo mediano.
- Continuare a scansionare le strutture circostanti per valutare potenziali anomalie anatomiche come nervi bifidi, cisti ganglionari, lipomi, ecc.
2. Valutazione del nervo mediano al DWC
- Ottenere una misurazione dell'area della sezione trasversale (CSA) nel sito di massimo allargamento del nervo in mm2 utilizzando lo strumento di tracciamento come modalità di misurazione preferita. Se non disponibile, utilizzare lo strumento di misurazione ellittico sull'ecografo e confrontare questa misurazione con i valori di riferimento locali.
NOTA: Questo può essere più accurato rispetto all'utilizzo di un punto di riferimento anatomico specifico per ottenere una misurazione14. Quando il trasduttore è angolato perpendicolarmente al nervo anziché parallelo, riduce al minimo la sovrastima dell'area della sezione trasversale e aiuta a evitare l'anisotropia o i cambiamenti di ecogenicità modificando l'angolo del trasduttore. - Controllare la misurazione del bordo iperecogeno epineurale interno del nervo mediano per evitare una misurazione eccessiva del nervo mediano (Figura 2A).
- Valutare la mobilità del nervo mediano chiedendo al paziente di flettere ed estendere le dita e il polso tenendo il trasduttore in posizione nella vista trasversale.
NOTA: La mobilità del nervo è qualitativamente graduata in base all'intervallo di movimento del nervo in relazione ai tendini flessori circostanti15. Un nervo malato dimostrerà poca o nessuna mobilità. - Si noti l'ecostruttura del nervo, poiché un nervo normale è ipoecogeno e circondato da tessuto connettivo ecogeno.
- Premere il pulsante del flusso color doppler dell'ecografo per valutare il flusso sanguigno nel nervo mediano al polso.
3. Visualizzazione del nervo mediano nell'avambraccio
- Continuare a centrare il nervo mediano nello schermo ecografico e spostare lentamente il trasduttore prossimalmente dal polso a 1/3 distale dell'avambraccio, mantenendo il nervo mediano in vista a circa metà dell'avambraccio (Figura 1B).
NOTA: In questa posizione, il nervo mediano assume un aspetto più triangolare e si trova in profondità rispetto ai muscoli flessore superficiale delle dita e in superficie rispetto al muscolo flessore profondo delle dita (Figura 2C). - Ruotare il trasduttore di 90 gradi e allinearlo con il terzo dito e la piega tenare per ottenere una vista sagittale del nervo mediano (Figura 1C). Notare la comparsa di eventuali restringimenti o allargamenti focali (Figura 2B).
4. Valutazione del nervo mediano nell'avambraccio
- Ottenere una misurazione dell'area della sezione trasversale dell'avambraccio in mm2 utilizzando il tracciato o lo strumento di misurazione ellittico dell'ecografo e confrontare questa misurazione con i valori di riferimento locali. Assicurarsi che la misurazione del bordo iperecogeno epineurale interno del nervo mediano.
NOTA: Questa misurazione viene raccolta per calcolare un rapporto polso/avambraccio che può essere utile se il CSA è normale o borderline nel polso.
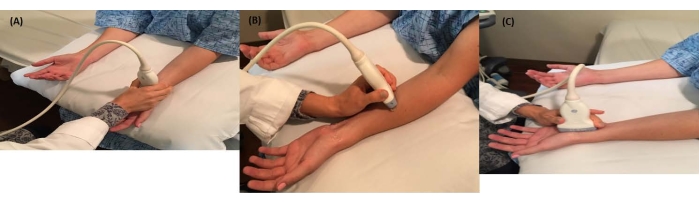
Figura 1: Visualizzazione del nervo mediano. (A) Il paziente è seduto per l'ecografia del nervo mediano e la sonda ecografica è nella vista del polso in sezione trasversale. (B) Il paziente è seduto per l'ecografia del nervo mediano e la sonda ecografica è nella vista dell'avambraccio in sezione trasversale. (C) La sonda ecografica è in vista sagittale, con la sonda capovolta nell'orientamento di accesso lungo. Clicca qui per visualizzare una versione più grande di questa figura.
Access restricted. Please log in or start a trial to view this content.
Risultati
Aspetto tipico di un nervo periferico all'ecografia
I nervi periferici sono costituiti da fasci nervosi ipoecogeni (scuri) circondati da uno spesso bordo iperecogeno dell'epinevrio. Ogni fascicolo nervoso è inoltre circondato da un sottile strato di perineurio iperecogeno, che dà origine a un aspetto a nido d'ape nel nervo periferico nella vista in sezione trasversale (Figura 2A). Nella vista sagittale, i nervi periferici mostrano un pa...
Access restricted. Please log in or start a trial to view this content.
Discussione
Poiché la visualizzazione ecografica è un processo soggettivo e dipendente dall'operatore, è fondamentale seguire un approccio organizzato per determinare con precisione i parametri, tra cui l'area della sezione trasversale, la mobilità, l'ecogenicità e la vascolarizzazione. I passaggi più importanti includono il mantenimento della sonda perpendicolare al nervo mentre il paziente è nella posizione corretta. Inoltre, la visualizzazione del nervo durante il suo decorso prossimalment...
Access restricted. Please log in or start a trial to view this content.
Divulgazioni
Gli autori non hanno nulla da rivelare.
Riconoscimenti
Vorremmo ringraziare il personale del dipartimento neuromuscolare di Wake Forest Baptist Health per il loro supporto e assistenza.
Access restricted. Please log in or start a trial to view this content.
Materiali
| Name | Company | Catalog Number | Comments |
| GE CARES LOGIQ insite exc ultrasound Machine | any | 6066032WX0 | |
| High-frequency (12 to 18 MHz) linear array transducer | GE | ||
| Ultrasound Gel | Aquasonic |
Riferimenti
- Kamel, S. R., et al. Ultrasound-guided insulin injection for carpal tunnel syndrome in type 2 diabetes mellitus patients. Clinical Rheumatology. 38 (10), 2933-2940 (2019).
- Cartwright, M. S., et al. Evidence-based guideline: neuromuscular ultrasound for the diagnosis of carpal tunnel syndrome. Muscle & Nerve. 46 (2), 287-293 (2012).
- Iyer, V. Role of ultrasonography in severe distal median nerve neuropathy. Journal of Clinical Neurophysiology. 36 (4), 312-315 (2019).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., et al. Expert consensus on the combined investigation of carpal tunnel syndrome with electrodiagnostic tests and neuromuscular ultrasound. Clinical Neurophysiology. 135, 107-116 (2022).
- Kuo, T. T., et al. Assessment of median nerve mobility by ultrasound dynamic imaging for diagnosing carpal tunnel syndrome. PloS One. 11 (1), 0147051(2016).
- Padua, L., et al. Ultrasound as a useful tool in the diagnosis and management of traumatic nerve lesions. Clinical Neurophysiology. 124 (6), 1237-1243 (2013).
- Padua, L., et al. Contribution of ultrasound in the assessment of nerve diseases. European Journal of Neurology. 19 (1), 47-54 (2012).
- Pelosi, L., Leadbetter, R., Mulroy, R. Utility of neuromuscular ultrasound in the investigation of common mononeuropathies in everyday neurophysiology practice. Muscle & Nerve. 63 (4), 467-471 (2021).
- Chompoopong, P., Preston, D. C. Neuromuscular ultrasound findings in carpal tunnel syndrome with symptoms mainly in the nondominant hand. Muscle & Nerve. 63 (5), 661-667 (2021).
- Fantino, O. Role of ultrasound in posteromedial tarsal tunnel syndrome: 81 cases. Journal of Ultrasound. 17 (2), 99-112 (2014).
- Dietz, A. R., et al. Nerve ultrasound identifies abnormalities in the posterior interosseous nerve in patients with proximal radial neuropathies. Muscle & Nerve. 53 (3), 379-383 (2016).
- Herraets, I. J. T., et al. Nerve ultrasound for diagnosing chronic inflammatory neuropathy: a multicenter validation study. Neurology. 95 (12), 1745-1753 (2020).
- Herraets, I. J. T., et al. Nerve ultrasound improves detection of treatment-responsive chronic inflammatory neuropathies. Neurology. 94 (14), 1470-1479 (2020).
- Roll, S. C., Case-Smith, J., Evans, K. D. Diagnostic accuracy of ultrasonography vs. electromyography in carpal tunnel syndrome: a systematic review of literature. Ultrasound in Medicine & Biology. 37 (10), 1539-1553 (2011).
- Cartwright, M. S., et al. Median nerve changes following steroid injection for carpal tunnel syndrome. Muscle & Nerve. 44 (1), 25-29 (2011).
- Hobson-Webb, L. D., Massey, J. M., Juel, V. C., Sanders, D. B. The ultrasonographic wrist-to-forearm median nerve area ratio in carpal tunnel syndrome. Clinical Neurophysiology. 119 (6), 1353-1357 (2008).
- Tai, T. -W., Wu, C. -Y., Su, F. -C., Chern, T. -C., Jou, I. -M. Ultrasonography for diagnosing carpal tunnel syndrome: a meta-analysis of diagnostic test accuracy. Ultrasound in Medicine & Biology. 38 (7), 1121-1128 (2012).
- Nakamichi, K., Tachibana, S. Restricted motion of the median nerve in carpal tunnel syndrome. Journal of Hand Surgery. 20 (4), 460-464 (1995).
- Cartwright, M. S., Walker, F. O. Neuromuscular ultrasound in common entrapment neuropathies. Muscle & Nerve. 48 (5), 696-704 (2013).
- Mallouhi, A., Pülzl, P., Trieb, T., Piza, H., Bodner, G. Predictors of carpal tunnel syndrome: accuracy of gray-scale and color Doppler sonography. American Journal of Roentgenology. 186 (5), 1240-1245 (2006).
- El Miedany, Y., El Gaafary, M., Youssef, S., Ahmed, I., Nasr, A. Ultrasound assessment of the median nerve: a biomarker that can help in setting a treat to target approach tailored for carpal tunnel syndrome patients. Springerplus. 4, 13(2015).
- Hobson-Webb, L. D., Padua, L. Ultrasound of focal neuropathies. Journal of Clinical Neurophysiology. 33 (2), 94-102 (2016).
- Elsaidi, G. A., Wiesler, E. R. Lipofibromatous hamartoma of the median nerve: case presentation of MRI, ultrasound, electrodiagnostic, histologic, and surgical findings. American Journal of Orthopedics. 33 (10), 514-516 (2004).
- Therimadasamy, A., Peng, Y. P., Putti, T. C., Wilder-Smith, E. P. V. Carpal tunnel syndrome caused by gouty tophus of the flexor tendons of the fingers: sonographic features. Journal of Clinical Ultrasound. 39 (8), 463-465 (2011).
- Gonzalez, N. L., Hobson-Webb, L. D. Neuromuscular ultrasound in clinical practice: A review. Clinical Neurophysiology Practice. 4, 148-163 (2019).
- Walker, F. O., et al. Indications for neuromuscular ultrasound: Expert opinion and review of the literature. Clinical Neurophysiology. 129 (12), 2658-2679 (2018).
- Petrover, D., Bellity, J., Vigan, M., Nizard, R., Hakime, A. Ultrasound imaging of the thenar motor branch of the median nerve: a cadaveric study. European Radiology. 27 (11), 4883-4888 (2017).
- Billakota, S., Hobson-Webb, L. D. Standard median nerve ultrasound in carpal tunnel syndrome: A retrospective review of 1,021 cases. Clinical Neurophysiology Practice. 2, 188-191 (2017).
- Mota, S. J., et al. Peripheral nerve ultrasound-anatomy and technique for diagnosis and procedures. , 10.1594/ecr2014/C-2342 (2014).
Access restricted. Please log in or start a trial to view this content.
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon