このコンテンツを視聴するには、JoVE 購読が必要です。 サインイン又は無料トライアルを申し込む。
Method Article
トランスカナル排他内視鏡アプローチによるステップバイステップの散道切除術
要約
本稿の目的は、手術室の設定や患者の位置決めから術後ケアまでの内視鏡的なステープ手術のためのステップバイステップの方法を提供することです。この研究は、内視鏡的経道術で耳硬化症を治療する任意の耳硬化症を治療する任意の耳科の外科医のためのガイドを表すだろう.
要約
近年、耳硬化症を含む様々な中耳病理を治療するための内視鏡の使用が増加傾向にある。従来の顕微鏡と内視鏡的なステープ手術を比較するいくつかの研究は、同様の聴覚結果と合併症の全体的な低率を報告しています。内視鏡は、楕円形の窓のニッチや改訂のケースの不利な解剖学など、ステープ手術の厳しい設定でその可能性を最大限に引き出しました。脊索の音素の操作の減少と術後の異性症の低率は、内視鏡的なステープ手術のために言及するさらなる利点です。
片手の技術であるため、出血、ポジショニング、補間の管理は、初心者の内視鏡外科医にとって困難な場合がありますので、内視鏡的な内視鏡的な切り取り術を行う前に、内視鏡的耳の手術のいくつかのトレーニングが推奨されます。適切な器具の位置決めが理解されれば、内視鏡と手術器具の間で外科分野を共有するという問題は容易に克服できる。外耳道の狭い空間における片手の出血制御は、ティンパノ肉フラップの上昇中の問題を表し、手術の予備ステップ以来外科医を落胆させる可能性がある。血圧を低く保つためにフラップを上げるための適切な技術と麻酔チームとのコラボレーションは、ほとんどの場合、十分な出血制御を保証します。
この記事の目的は、手術室の設置や患者の位置決めから術後ケアまで、経運河排他内視鏡的散管切除術の外科的処置全体を説明することです。技術的なヒントを持つ外科的操縦のステップバイステップの説明は、手順を横切って外科医を導き、任意の耳の外科医が内視鏡的にステープ手術を行うことを可能にするために報告される。
概要
耳の外科における内視鏡の使用は、耳硬化症を含む様々な中耳病理を治療するために、1990年代の最初の適用以来徐々に増加している。顕微鏡と比較して、内視鏡は広い露出、高い拡大および分解能のイメージ、減少した骨の除去および外科手術後の生活の質の有意に改善された2、3、4を保証する。
片手の使用は、内視鏡的手法の制限として挙げられているが、特に、ステープ手術5,6のような機能的な手順において。しかし、内視鏡的なテープ手術(EStS)が実現可能で安全であり、従来のステパドトミー7,8と同様に好ましい結果を有することが示されている論文が増えている。さらに、内視鏡は、特に不利な解剖学を有する患者または改訂例において、これらの要求の厳しい設定9,10で外科医をサポートするための貴重なツールを表す可能性を最大限に引き出した。コルダ・チンパニの限定的な操作と術後のジスゲウジの低率は、この技術のさらなる利点である11。
EStSは、内視鏡の使用にあまり経験がない外科医にとって挑戦的である可能性があります。適切な器具の取り扱いが理解されれば、内視鏡と手術器具の間で外科分野を共有するという問題は容易に克服できる。外部聴管(EAC)の狭い空間における片手出血制御と鼓膜腔は、初心者の外科医12,13にとってイライラする可能性があります。さらに、患者を適切に配置し、手術全体にわたって外科医のための快適な設定を保証するために手術室を設置することが重要です。
この記事の目的は、手術室の設置や患者の位置決めから術後ケアまで、経カナル排他的内視鏡的散管切除術の外科的処置を示すことを目的としています。任意の耳の外科医が理解し、おそらくそのような介入を再現できるように、手順のステップバイステップの説明が報告されています。
我々は、両側性動脈硬化症のために右トランスカナルEStSを受けた56歳の女性の症例を報告する。患者はめまいや耳鳴りなしでゆっくりと進行し、両側難聴(HL)を報告した。右眼球鏡検査は正常であったが、聴力測定テストは、24dBの平均術前骨伝導純粋なトーン平均(BC-PTA)、71dBの平均術前空気伝導純粋なトーン平均(AC-PTA)、および47dBの平均術前空気骨ギャップ(ABG)を有する、右中程度の混合HLを示した。タイパノグラムは両側A型であり、ステープル反射は存在しなかった。術前評価として必要と考えられるCTスキャンはなかった。
プロトコル
この研究は、世界医師会ヘルシンキ宣言(2002年)や制度人間研究倫理委員会のガイドライン(コミタト・エティコ・デ・エリア・エミリア・ノルド)を含む倫理原則に従って行われています。地元の倫理委員会は、ケースレポートに対して正式な倫理的評価を行いません。
1. 患者の準備
- 口管挿管および全身麻酔の後、患者の圧を、頭部を患部の耳の反対側に傾け、顎をわずかに伸長させた状態で位置づけます。可能な限り同じ側の肩を引き下げ、頭と肩の間に広角を作り、耳へのアクセスを容易にします。
- G25 0.50 x 42mmの針を用いた5mLシリンジを使用して、血管収縮剤(例えば、2%メピバカインおよびエピネフリン1:200,000)を用いて局所麻酔薬を約1〜2mL注入します。
2. 生殖不能手術部位の準備
- ヨドポビドホン浸漬ガーゼを使用して、外部耳全体を殺菌し、無菌場を作ります。
- イオドポビドテンがEACに入り、鼓膜に到達することを確認してください。
3. 手術室と手術器具の準備
- 内視鏡用タワーまたは高解像度モニターを、外科医の前で、眼の高さで、手術中に頭と首の快適な位置を保つために十分な距離に置きます。
- 高精細デジタルカメラとキセノン光源に直径3mm、長さ14cm、0°の硬質内視鏡を接続します。内耳の熱損傷を防ぐために、光源を50%の強度に保ちます。
- カメラヘッドの中央ボタンを押してホワイトバランスを行い、手術を開始する前にグレーホイールを回して焦点を調整します。
- 内視鏡の先端をきれいにするために質の脱ミスト(防曇)の解決を準備しなさい。この溶液に綿のパッドを浸し、外耳の近くに置きます。
メモ:図 1に示すように、ステープ手術用に設定された標準的なオートロジー機器は、計器テーブルに用意されています。
4. 手術ステップ
注:EACの後壁に傾け、かつ支配的な1を有する手術器具に傾いて、非支配的な手で内視鏡を保持します。手術器具は、もしもしも、内視鏡の前にEACに導入され、内視鏡的視野の下で中耳に向かって動き、外耳および中耳構造への偶発的な損傷を防ぐべきである。内視鏡の上に任意の作業器具を維持し、患者の頭の上に第4および第5の指を維持し、その動きを安定させることをお勧めします(図2)。
- 直接内視鏡ビジョンの下で、EACの後壁のサブパーステリオプレーンに血管収縮剤(例えば、2%メピバカインおよびエピネフリン1:200,000)で希釈した局所麻酔薬の別の1〜2mLをゆっくりと注入することによって麻酔を行う。
- はさみを使用してEACの最も外側の部分の毛髪を切断し、運河の出入り先で内視鏡の先端を汚染しないようにします。
- 15 Wの力を持つ単極(分子共鳴フック)を使用して、5時から12時までのティンパノ肉フラップ(TMF)切開を、環状(変性ローゼン切開)から約8〜10mm離れた状態で分線化します。
- 丸いナイフを使用して、以前にマークされたラインに従って実際の皮膚切開を行い、エピネフリン浸漬綿の助けを借りてTMFを上げます。
- アヌラスが鼓膜の白色肥厚と同定されたら、その下で解剖を続ける。ハートマンの鉗子でマレウスの短いプロセスから パースフラクシダ を切り離し、 パーステンサ をウンバスに付着させます。
注:このステップの間に、弦索のエミネンスから出てくる白っぽい弦として、コルダ・ティンパニを識別し、それを手つかずのままにします。 - EACの後壁とキュレットを通して切壁を取り外し、楕円形の窓領域の露出を良好にします。場合によっては、楕円形の窓領域が完全に露出している場合でも、いくつかのキュレットは、テープ上の良好な作業領域を作成する必要があります。さらにフットプレートを露出させるためにフックでコルダ・インパニの内側を置き換えます。
注:中耳の解剖学を検査して、顔面神経などの重要な解剖学的ランドマークをチェックしてください。 - 針でステープとマレウスを軽く押して、ossicularチェーンを確認し、テープの固定を確認します。
- 0.6 mmのダイヤモンドバリを備えたマイクロドリルを使用して、後十字架を行います。次に、フットプレートの中部または後部に穴を開けます。
- ベルッチはさみで散テープル腱を切ります。次に、フックの助けを借りてテープからインカスを分離し、テープの上部構造を除去する。
注:穴に吸引を使用して、周リンパ液の除去を防止し、術後めまいや内耳の損傷を最小限に抑えます。 - フィッシュフックを使用して、フットプレートホールを規則化し、適切なキャリブレーションをチェックし、前庭から可能な小さな骨片を取り除きます。
- 吸引管を使用して、Sテープを EAC に挿入します(0.6 mm x 4.75 mm - 全長 5.75 mm プラチナ/ポリテトラフルオロエチレン補間) を挿入します。
- フックでフットプレートの穴にそっと置きます。インカスの長いプロセスに固定した後、プロテシスフックを圧着します。
- プロテッサの適切な動きを確認し、マレウスのハンドルをそっと押します。
- TMF を交換し、EAC を再ソーブル止血防止の誓約書に詰め込みます。
5. イヤードレッシング
- 接着剤石膏で耳飾りを覆います。圧縮は必要ありません。
6. 術後ケア
- 吐き気や嘔吐が起こらなかった場合、患者は少なくとも8時間の術後に飲み、食べ、立ち上がることができるようにする。
- 翌日、ハウスブラックマンscale14 とフレンツェルゴーグルを伴う自発的な眼振の存在を使用して、顔面神経機能を評価する。感音HL15を除外するために、骨伝導純粋なトーンのオーディオメトリーを実行します。
注:2週間のフォローアップ訪問は、止血材料の残留誓約を取り除き、治癒プロセスをチェックするために計画されています。完全なオーディオ評価およびオトエンドスコピーは、通常、術後1〜2ヶ月の間に行われる。
結果
患者は、顔面麻痺またはめまいのない正常な術後コースを持っていた。6ヶ月間の術後聴力試験16を 図3に示す。腹腔内科は鼓膜の規則的治癒を示した。患者は味の障害を否定した。
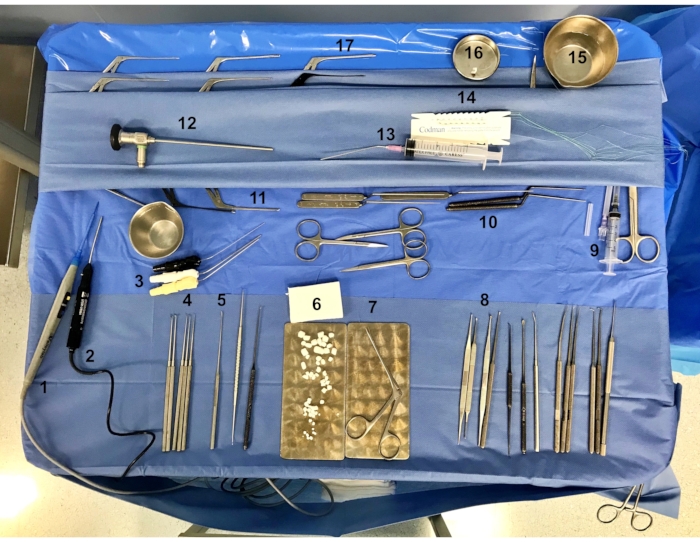
図1:内視鏡的なステープ手術用に?...
ディスカッション
完全にEStSのためのプロトコルは、内視鏡的にステープ手術を行う上で任意の組織外科医を導くために、ここで提案される。
最初の外科的ステップ(TMFの上昇)は、全処置の最も血まみれの段階であり、それは片手の出血制御13に関連して外科医のための挑戦を表す。さらに、耳硬化症の場合、鼓膜はそのままである。だから、最大のケアは、それを損傷し...
開示事項
すべての著者は利益相反を宣言しません。
謝辞
何一つ。
資料
| Name | Company | Catalog Number | Comments |
| Antifog solution | GOLFF | ||
| Aspirator system (40L/min power) | EXTRUDAN SURGERY APS | 4m long, dimeter ch25 | |
| Cold light source with cable | STORZ | ||
| Consumables: - Iodopovidone solution - Epinephrine - Sterile water to rinse - Spongostan (adsorbable hemostatic sponge) | ETHICON INC. | ||
| Cotton pads | FARMAC ZABBAN | 10x10cm | |
| Cottonoid pledgets | CODMAN | 10 surgical patties | |
| Endoscope | STORZ | 3mm diameter, 15cm length, 0° | |
| Local anesthetic with vasoconstrictor in sterile and non-sterile syringe | GALENICA SENESE | 10 vials x 5ml | |
| Otologic set instruments | STORZ | round knife, hook, curette, Bellucci scissors and Hartmann forceps, suction tubes | |
| Skeeter Drill | MEDTRONIC | 0.6 mm diamond burr | |
| Stapes prosthesis | SPIGGLE & THEIS | 0.6x4.75mm | |
| Surgical scrub set for otologic patients | EURONDA | ||
| Surgical scrub set for operating surgeon | EURONDA | ||
| Surgical scrub set for nurse | EURONDA | ||
| Vesalius molecular resonance electrosurgical unit | TELEA ELECTRONIC ENGINEERING | ||
| Video equipment: 4K Camera - HD screen - Video processor (Image 1S system) | STORZ |
参考文献
- Manna, S., Kaul, V. F., Gray, M. L., Wanna, G. B. Endoscopic versus microscopic middle ear surgery: A meta-analysis of outcomes following tympanoplasty and stapes surgery. Otology & Neurotology. 40 (8), 983-993 (2019).
- Das, A., Mitra, S., Ghosh, D., Sengupta, A. Endoscopic stapedotomy: Overcoming limitations of operating microscope. Ear, Nose & Throat Journal. 100 (2), 103-109 (2021).
- Marchioni, D., et al. Complications in endoscopic ear surgery. Otology & Neurotology. 39 (8), 1012-1017 (2018).
- Lucidi, D., et al. Disease-specific quality of life and psychological distress after endoscopic tympanoplasty. European Archives of Oto-Rhino-Laryngology. 279 (1), 191-198 (2021).
- Lucidi, D., et al. Does microscopic experience influence learning curve in endoscopic ear surgery? A multicentric study. Auris, Nasus, Larynx. 48 (1), 50-56 (2020).
- Kozin, E. D., et al. Systematic review of outcomes following observational and operative endoscopic middle ear surgery. The Laryngoscope. 125 (5), 1205-1214 (2015).
- Lucidi, D., Molinari, G., Reale, M., Alicandri-Ciufelli, M., Presutti, L. Functional results and learning curve of endoscopic stapes surgery: A 10-year experience. The Laryngoscope. 131 (4), 885-891 (2020).
- Fang, L., Xu, J., Wang, W., Huang, Y. Would endoscopic surgery be the gold standard for stapes surgery in the future? A systematic review and meta-analysis. European Archives of Oto-Rhino-Laryngology. 278 (4), 925-932 (2021).
- Fernandez, I. J., et al. The role of endoscopic stapes surgery in difficult oval window niche anatomy. European Archives of Oto-Rhino-Laryngology. 276 (7), 1897-1905 (2019).
- Fernandez, I. J., Villari, D., Botti, C., Presutti, L. Endoscopic revision stapes surgery: surgical findings and outcomes. European Archives of Oto-Rhino-Laryngology. 276 (3), 703-710 (2019).
- Molinari, G., et al. Taste impairment after endoscopic stapes surgery: do anatomic variability of chorda tympani and surgical technique matter. European Archives of Oto-Rhino-Laryngology. , (2021).
- Alicandri-Ciufelli, M., et al. Rating surgical field quality in endoscopic ear surgery: proposal and validation of the Modena Bleeding Score. European Archives of Oto-Rhino-Laryngology. 276 (2), 383-388 (2019).
- Anschuetz, L., et al. Management of bleeding in exclusive endoscopic ear surgery: Pilot clinical experience. Otolaryngology - Head and Neck Surgery. 157 (4), 700-706 (2017).
- House, J. W., Brackmann, D. E. Facial nerve grading system. Otolaryngology - Head and Neck Surgery. 93 (2), 146-147 (1985).
- Marchioni, D., et al. Complications in endoscopic ear surgery. Otology & Neurotology. 39 (8), 1012-1017 (2018).
- Campbell, K. C. The basic audiologic assessment. Essential Audiology for Physicians. , (1998).
- Alicandri-Ciufelli, M., et al. Epinephrine use in endoscopic ear surgery: Quantitative safety assessment. ORL. 82 (1), 1-7 (2020).
- Anschuetz, L., et al. Discovering middle ear anatomy by transcanal endoscopic ear surgery: A dissection manual. Journal of Visualized Experiments: JoVE. (131), e56390 (2018).
- Altamami, N. M., et al. Is one of these two techniques: CO2 laser versus microdrill assisted stapedotomy results in better post-operative hearing outcome. European Archives of Oto-Rhino-Laryngology. 276 (7), 1907-1913 (2019).
- Alicandri-Ciufelli, M., et al. Acquisition of surgical skills for endoscopic ear and lateral skull base surgery: A staged training programme. Acta Otorhinolaryngologica Italica. 38 (2), 151-159 (2018).
- Anschuetz, L., et al. An ovine model for exclusive endoscopic ear surgery. JAMA Otolaryngology - Head & Neck Surgery. 143 (3), 247-252 (2017).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved