Zum Anzeigen dieser Inhalte ist ein JoVE-Abonnement erforderlich. Melden Sie sich an oder starten Sie Ihre kostenlose Testversion.
Method Article
Einrichten eines Stroke-Team-Algorithmus und Durchführung von Simulationsbasierte Ausbildung in der Notaufnahme - Praktischer Leitfaden
In diesem Artikel
Zusammenfassung
Jeder min zählt bei akuten Schlaganfallversorgung. Dieser Leitfaden zeigt, wie ein Stroke-Team-Algorithmus zu etablieren und seine Leistung mit regelmäßigen Simulationstraining verbessern. Die Grundsätze der Crew Resource Management (CRM) erleichtern eine gerade Workflow, Tür-zu-Nadel Zeiten zu reduzieren und die Zufriedenheit der Mitarbeiter zu erhöhen.
Zusammenfassung
Die Zeit ist das Wesen, wenn für einen akuten Schlaganfall-Patienten zu kümmern. Das Endziel ist Blutung des ischämischen Gehirn wieder herzustellen. Dies kann entweder durch die Thrombolyse mit rekombinantem Gewebe-Plasminogen - Aktivator (rt-PA), die Standard - Therapie für Schlaganfall - Patienten erreicht werden , die ohne Gegenanzeigen innerhalb der ersten Stunden nach Symptombeginn präsentieren, oder durch einen endovaskulären Ansatz, wenn ein proximaler Hirngefäßverschluss ist detektiert. Da die Wirksamkeit beider Therapien im Laufe der Zeit abnimmt, auf dem Weg, jede Minute verbessert Ergebnis gespeichert des Patienten.
Diese kritische Situation erfordert eine gründliche Arbeit und präzise Kommunikation mit dem Patienten, der Familie und Kollegen aus verschiedenen Berufen alle relevanten Informationen und die richtige Entscheidung treffen zu erwerben, während sorgfältig des Patienten zu überwachen. Dies ist ein High-Fidelity-Situation. In nonmedical High-Fidelity-Umgebungs wie Luftfahrt, Crew Resource Management (CRM) wird verwendet, Sicherheit und Teameffizienz zu verbessern.
Dieser Leitfaden zeigt , wie ein S Troke T eam - Algorithmus, der auf andere Krankenhaus - Einstellungen übertragbar ist, gegründet wurde und wie regelmäßige simulationsbasierte Trainings durchgeführt. Es erfordert Entschlossenheit und Ausdauer, diese zeitaufwendige Simulationstrainings in regelmäßigen Abständen über den Verlauf der Zeit zu halten. Allerdings profitieren die daraus resultierende Verbesserung der Teamgeist und hervorragende Tür-zu-Nadel Zeiten sowohl die Patienten und die Arbeitsumgebung in jedem Krankenhaus.
Ein dedizierter Stroke-Team von 7 Personen, die 24/7 durch einen kollektiven Ruf über Kurzwahl benachrichtigt werden und eine verbindliche Algorithmus auszuführen, die etwa 20 Minuten dauert, wurde gegründet. So trainieren alle daran beteiligtAlgorithmus, ein simulationsbasiertes Teamtraining für alle neuen T eam Mitglieder S Troke wurde in monatlichen Abständen konzipiert und durchgeführt. Dies führte zu einer relevanten und nachhaltigen Reduktion der mittleren Tür-zu-Nadel Zeit auf 25 min und verbessert das Gefühl von Schlaganfall Bereitschaft vor allem bei jungen Ärzten und Krankenschwestern.
Einleitung
Die Wirksamkeit der Thrombolyse mit rekombinantem Gewebe-Plasminogen - Aktivator (rt-PA) bei akuten ischämischen Schlaganfall ist stark zeitabhängig und nimmt mit der Zeit auch in der therapeutischen Zeitfensters von 4,5 hr 1. Das gleiche wurde für endovaskuläre Schlaganfalltherapie 2 gezeigt. Die zusätzliche mechanische Rekanalisation nach Thrombolyse wurde 3 großen Behälter aufgrund Occlusion bei der Verbesserung der Ergebnisse von Patienten mit schwerem Schlaganfall sehr wirksam erwiesen (LVO). Diese neue Therapie erhöht die Komplexität und Interdisziplinarität der akuten Schlaganfallversorgung seit endovaskulären Therapien eine Neurointerventionalisten erfordern, ein Anästhesist oder neurointensivist und in vielen Fällen sogar die akute Weiterüberweisung des Patienten an einem spezialisierten Zentrum.
Daher sind Konzepte erforderlich, um die Zeit bis zum Therapie gefährdet, ohne setzen die Sicherheit der Patienten zu minimieren. Da akute Schlaganfallversorgung durch interdisziplinäre Teams geliefert wird, ein standardisiertes algorithm und simulationsbasierte Ausbildung von technischen und nicht-technischen Fähigkeiten scheinen ein einfacher Ansatz zu sein. In diesem Zusammenhang nicht nur "Zeit Gehirn", sondern auch "Team ist Gehirn", weil wertvolle min und sicherheitsrelevante Informationen können durch ineffiziente Kommunikation zwischen den Teammitgliedern verloren. In nonmedical Situationen High-Fidelity wie Luftfahrt, ein Konzept Crew Resource Management (CRM) aufgerufen hat sich als sehr wirksam 4 zu sein.
Ein großer Teil der fatale Fehler nicht durch einen Mangel an Wissen oder technische Fähigkeiten, sondern um Defizite in der Kommunikation, Interaktion und Entscheidungsfindung. CRM betont die Bedeutung von "nicht-technische Fähigkeiten" und definiert sie als kognitive, soziale und persönliche Ressourcen, die technischen Fähigkeiten ergänzen. Die sechs Schlüsselbereichen umfassen eine klare Kommunikation, Teamarbeit, Situationsbewusstsein, Entscheidungsfindung, Führung und das Management von Stress 5.
Dieses Konzept hat already wurden 6 in professionellen kardiovaskulären Leben Unterstützung erfolgreich umgesetzt. Ein verbindlicher Algorithmus, eine Grundausbildung in CRM für alle Stroke Team-Mitglieder und regelmäßige simulationsbasierte Schulungen für alle neuen Mitglieder der High-Fidelity-Stroke-Team bieten Möglichkeiten, akuten Schlaganfallversorgung zu verbessern.
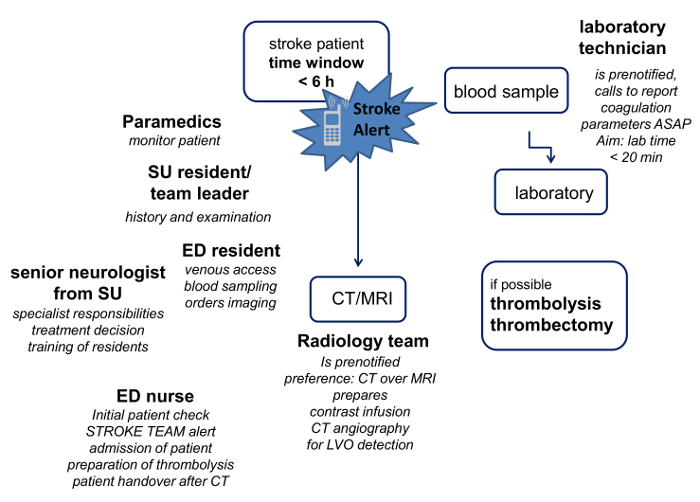
Ein dedizierter Stroke-Team von 7 Personen, die von einem Kollektiv Ruf über Kurzwahl informiert werden und haben genaue Aufgaben innerhalb eines definierten Hub-Algorithmus wurde festgestellt, Patienten im therapeutischen Zeitfensters zu behandeln. Dies sind die 7 Pflichtteammitglieder, die jedem Schlag Alarm gerufen werden:
1 mit Wohnsitz in der Neurologie von der Stroke Unit (SU)
1 mit Wohnsitz in der Neurologie aus der Notaufnahme (ED)
1 Krankenschwester aus dem ED
1 Labortechniker
1 Bewohner spezialisiert in der Neuroradiologie
1 Radiologie Techniker
1 Facharzt für Neurologie (Senior Neurologe der Stroke Unit)
Dos, eine simulationsbasierte wurde Stroke Teamtraining konzipiert, die in monatlichen Abständen für alle neuen Stroke Teammitglieder und als Auffrischung für das ständige Personal durchgeführt wird. Die Simulation Based Training transportiert die Werte von CRM und betont die Bedeutung von nicht-technischen Fähigkeiten in einem interdisziplinären multiprofessionelles Team. Um die Auswirkungen dieser Stroke-Team Intervention überwachen, bestehend aus dem Algorithmus und der regulären Ausbildung, Tür-zu-Nadel Zeiten, Thrombolyse-assoziierten Komplikationen, die Zufriedenheit der Mitarbeiter und Einschätzung der Sicherheit in der Notaufnahme (ER) kontinuierlich aufgezeichnet.
Protokoll
1. Prenotification der ED
- Nach der ED Krankenschwester einen Alarm hört, gehen sofort auf den Computer-Bildschirm.
- Lesen Sie die Informationen über den eingehenden Patienten über die Online - Plattform (zB IVENA Ehealth) 7. Finden Sie, dass das System mit der Verdachtsdiagnose eines Schlaganfalls innerhalb des Zeitfensters (Hub <6 h) mit der geschätzten Ankunftszeit eines 66 Jahre alten männlichen Patienten verkündet.
- Pre-benachrichtigen den Bewohner der SU via Telefonanruf.
- Da die SU Bewohner das Mobiltelefon klingeln hört, haben die SU Bewohner den Anruf übernehmen. Haben die SU Wohnsitz in der geschätzten Ankunftszeit der ED gehen.
2. Der Patient kommt in der ED
- Bringen Sie den Patienten in die ED über Rettungssanitäter. Haben Sanitätern geben Sie das ED mit dem Patienten auf der Trage und Bericht an den Hub Krankenschwester und SU Bewohner.
- SU Bewohner: Führen Sie eine erste erste Überprüfung einschließlich der FAST-Test 8 (F: Gesichts-Droop, A: Arm Schwäche, S: Sprachschwierigkeiten, T: genaue Zeit von Symptombeginn oder Zeit im letzten gut zu sehen). Bitten Sie den Patienten oder die Sanitäter über die Einnahme von Blutverdünner. Informieren Sie sich über die Eigenschaften und die Entwicklung der Symptome, um auszuschließen, sehr offensichtlich Schlaganfall nachahmt oder Patienten, die über die therapeutische Zeitfenster präsentieren oder haben offene Gegen der Thrombolyse. Wenn der Patient oder der Notarzt kann diese Fragen nicht, wenden Sie Verwandte, wenn verfügbar beantworten.
HINWEIS: Die anfängliche Überprüfung heraus, dass der Patient eine Thrombolyse Kandidat ist. - ED Krankenschwester: Lösen Sie die Stroke-Team Alarm durch eine Kurzwahl Sammelruf, die gleichzeitig alle Mitglieder des Stroke-Team über ihre institutionellen Mobiltelefone informiert. Geben Sie die Versicherungsdaten des Patienten in das Krankenhaus-Informationssystem und führen Sie das Registrierungsverfahren. Prüfen Sie, ob der Patient im Krankenhaus behandelt wurde, vor und drucken Sie sich die neueste Entlassungsbrief und laboratory Werte aus dem elektronischen Krankenhausinformations und geben sie an die Bewohner SU.
- Sind alle Stroke Teammitglieder ihre Telefone beantworten eine automatische Sprachmeldung "Schlaganfall innerhalb Zeitfenster" zu hören. Sind alle Stroke Teammitglieder sofort zu ihren Arbeitsplätzen gehen, wie durch den Algorithmus definiert: ED resident, SU Bewohner und Senior Neurologe treffen sich in der Notaufnahme, geht Labortechniker an das Labor, Radiologie Bewohner und Techniker treffen sich auf dem CT-Scanner.
3. Schnelle Blutentnahme und der klinischen Untersuchung
- ED Bewohner: Erhalten intravenöser Zugang und die Blutentnahme durchführen, entweder durch einen Adapter an den venösen Zugang oder mit einem Schmetterlingskanüle, für Gerinnungsparameter INR (Prothrombin-Zeit in International Normalized Ratio), aktivierte Prothrombinzeit (aPTT) und Thrombinzeit (TT () 3 ml Citrat-Plasma), Hämatologie (1,6 ml, EDTA-Plasma) und die klinische Chemie (7,5 ml, Lithium-HeparinatPlasma) 9.
- SU Bewohner: Informieren Sie den Patienten, dass er für den Verdacht auf einen akuten Schlaganfall untersucht. Nehmen Sie eine kurze Geschichte, einschließlich der Fragen zu Beginn der Symptome, Symptomentwicklung, vor Behinderungen, aktuelle Medikamenteneinnahme (insbesondere Blutverdünner), Allergien und bereits existierenden medizinischen Bedingungen. Fragen Sie, ob der Patient vor radiologisch Prüfungen mit Kontrastmitteln gehabt hat. Wenn der Patient kann diese Fragen nicht beantworten, fragen die Verwandten, wenn verfügbar.
- Führen Sie eine fokussierte neurologische Untersuchung auf der Grundlage der NIH Stroke Scale (NIHSS) 10. Kostenlose Online-Schulungen der NIHSS sind in mehreren Sprachen 11 zur Verfügung.
- Senior Neurologe: der Fall des Patienten bewerten und für den Patienten auf den entsprechenden Bildgebungsverfahren entscheiden, in Abhängigkeit von den auftretenden Symptomen und dem Zeitfenster. Bevorzugt betrachten Computertomographie (CT) für Patienten mit eindeutigen Schlaganfall-Symptome und einen Schlaganfall Beginn eindeutig indas therapeutische Zeitfenster wegen der Geschwindigkeit und einfachen Zugang. Bevorzugt betrachten Magnetic Resonance Imaging (MRI) für Patienten außerhalb des therapeutischen Zeitfensters oder mit unbekannten Einsetzen der Schlaganfallsymptome oder bei Patienten mit einer atypischen klinischen Präsentation.
- Markieren Sie die Blutproben als "vital" mit rosa codierte Kappen und bringen sie ins Labor. Reservieren Sie eine Zentrifuge für Schlaganfall-Team Proben. Die vollständige Analyse, die auf einem automatisierten Hämostase-Analysator, einem automatisierten Hämatologie-System und einem automatischen Analysegerät für die klinische Chemie erfordert 15-20 Minuten durchgeführt wird.
- Bringen Sie den Patienten auf dem CT-Scanner. Der Patient liegt immer noch auf der Krankentrage und wird von den Sanitätern, die Bewohner aus dem ED, der SU und der Senior Neurologe von der SU begleitet.
- Bei dem CT-Scanner, treffen sich die Bewohner spezialisiert in der Neuroradiologie und Radiologie-Techniker.
4. Cranial CT Scan und Akuttherapie
- Den Patienten in die CT - Übertragung und eine Linie mit Kontrastmittel (zB Ultravist-300) für die CT - Angiographie mit dem venösen Zugang über Luer - Lock - Anschluss verbinden.
- ED Krankenschwester: Ankunft in der CT - Scanner und bringen entlang einer Bahre mit einem Thrombolyse - Kit (mit 10 mg rt-PA + aqua ad injectabilia, Blutdruckmittel für die intravenöse (IV) Anwendung [zB urapidile.], IV Antiemesis Medikamente [zB Granisetron], IV Beruhigungsmittel [zB Lorazepam], 10 ml Spritzen und 0,9% NaCl - Lösung den venösen Zugang) zu spülen, Überwachungsgeräte und tragbare Sauerstoff.
- Radiologie-Techniker: Führen Sie eine Schädel CT (intrakranielle Blutung auszuschließen) und CT-Angiographie (zum Bildschirm für LVO). Stroke-CT umfasst Nativ-CT mit einer Schichtdicke von 5 mm und CT-Angiographie zeigt hirnversorgenden Hals-und intrakraniellen Arterien.
- Neuroradiologist: Direkt in die Schädel CT überprüfen. Nativ-CT müssen intrakranielle hemor ausschließenRhage und intrakranielle Tumor. Für die mechanische Thrombektomie müssen CT - Angiographie proximalen Gefäßverschluss unter Beweis stellen, und Infarktkern auf Nativ - CT sollte nicht größer sein als Alberta Stroke - Programm Frühe CT Score (ASPEKTE) 12 von 5.
- Senior Neurologe: Sprach die Entscheidung, den Patienten mit IV rt-PA zu behandeln.
- Wenn der Patient zuverlässig die Einnahme von Blutverdünner und vor Probleme mit der Hämostase ausschließen kann, nicht die Gerinnungsparameter erwarten und die rt-PA-Bolus vor dem Erwerb der CT-Angiographie zu verwalten.
- Im Falle eines aphasic Patienten oder eine aktive orale Antikoagulationstherapie, warten auf die Laborwerte (15-20 min) und die CT-Angiographie zuerst durchzuführen.
- ED Krankenschwester: Bereiten Sie die geeignete Dosis für den rt-PA-Bolus und die Kollegen in der ED rufen die restlichen 90% der Dosis für die Infusion über eine Pumpe über 1 Stunde vorzubereiten. rt-PA wird in einer Dosis von 0,9 mg / kg Körpergewicht verabreicht. Haben Sie eine Tabelle mit geeigneten Dosen für alle body Gewichte zwischen 40 kg und> 100 kg in diskreten Schritten von 5 kg bereit Rechenfehler zu vermeiden. Patienten mit einem Gewicht von 100 kg und mehr sollte eine Gesamtdosis von 90 mg erhalten.
- SU Bewohner: Verwalten des Bolus von rt-PA (10% der Gesamtdosis) intravenös über 1 min direkt auf dem CT-Tisch.
- Stroke Team: Übertragen Sie die Patienten auf die ED Bahre.
HINWEIS: Die Rettungssanitäter verlassen die Szene. - Labortechniker: Rufen Sie die SU resident und offenbaren die Gerinnungsparameter wie International Normalized Ratio (INR), Thrombozyten, Thrombinzeit (TT) und aktiviert Prothrombin-Zeit (aPTT).
- Neuroradiologist und Senior Neurologe der SU: Überprüfen Sie die CT-Angiographie für LVO. Wenn LVO vorhanden ist, informieren direkt die neuroradiologist, und die Abteilung für Anästhesiologie der geplanten Intervention.
- Stroke Team: Bringen Sie den Patienten zurück in die ED oder direkt an das Angiographie-Suite bei LVO.
- Verabreichen Sie die restlichen 90% derdie rt-PA in der ED oder in der Angiographie-Suite. Überwachen Sie Blutdruck, Herzfrequenz, Sauerstoffsättigung und neurologische Funktion auf der NIHSS alle 15 Minuten und behandeln stark erhöhten Blutdruck mit IV Medikamente (zB urapidil) auf einen Zielwert unter 185/90 mmHg.
- SU Bewohner: Zum einen Computer und überprüfen Sie die restlichen Laborparameter in das Krankenhausinformationssystem.
5. Simulation-basierten Stroke Team Training
- Stroke-Team Trainer (2): Laden Sie alle neuen Mitarbeiter, die in der Betreuung von Patienten mit akutem Schlaganfall in die Stroke Teamtraining beteiligt sind, die einmal im Monat angeboten wird.
- Vor dem Training beginnt, bereiten Sie das ferngesteuerte Manikin. Schließen Sie es an einem echten Monitor, füllen Sie es mit künstlichem Blut (zuckerfreien roten Tee zum Beispiel). Die Prüfpuppe auf einer Bahre mit einem Kopf Abweichung nach links und einer plegic Position des rechten Arm und Bein.
6.Theoretische Kurs
- Setzen Sie eine Gruppe von 4-10 Mitarbeiter und Studierende der Medizin um einen Tisch. Laden Sie jeder zu stellen sich vor, beschreiben ihre beruflichen Hintergrund und ihre Erfahrungen in der Schlaganfallversorgung sowie die Erwartungen an die Ausbildung.
- Stroke - Team Trainer 1: Geben Sie eine mündliche Präsentation von anschaulichen Dias unterstützt, die die häufigsten Schlaganfall - Symptome und deren Nachweis durch die FAST 8 - Score, die Grundprinzipien des Schlaganfalls Pathophysiologie und die aktuellen Behandlungsmethoden (IV Thrombolyse und endovaskuläre Thrombektomie) und deckt als Stroke-Team-Algorithmus des Krankenhauses.
- Beibringen, wie man eine kurze NIHSS Prüfung zu tun, und die Gruppe der Praxis aufeinander zu lassen.
HINWEIS: Am Ende des theoretischen Teils, der etwa 60 Minuten dauert, und in denen die Teilnehmer sollten an die ED die Bedeutung der "Zeitfaktor" und die Bedeutung einer effizienten Teamarbeit, gehen zu verstehen.
7. Die Hands-on Stroke-Team Simulation
- Stroke-Team Trainer 2: Ordnen Sie die Teilnehmer ihre Rollen in theStroke Team-Algorithmus und beraten sie die Übungspuppe zu behandeln, als wäre es ein echter Patient waren.
- Sagen Sie den Teilnehmern, dass ein Schlaganfall-Patienten erwartet wird. Lassen Sie sie genug Zeit, um ein paar Fragen zu klären und als Team zusammen zu bekommen.
- Bringen Sie die Übungspuppe in die ED, als Sanitäter tätig.
- Bericht, dass der Patient ein 72 Jahre alte Frau, die während des Mittagessens zusammenbrach und zeigte einen Verlust von Sprache und eine rechtsseitige Hemiparese. Staates, dass die genaue Zeit von Symptombeginn ist nicht bekannt, aber es gibt die Telefonnummer der Tochter des Patienten. Zeigen Sie die Behälter von Aspirin und Beta-Blocker bei der Wohnung des Patienten gesammelt.
- Stroke Team: Führen Sie die Stroke-Team-Algorithmus auf das Manikin während Stroke-Team Trainer 1 Notizen die Verfahrenszeiten und positive und negative Elemente der Performance.
- Stroke Unit Bewohner:Nehmen Sie die Geschichte von der Sanitäter und die Tochter über das Telefon und untersuchen die NIHSS. Stellen Sie für die Zeit nach Einsetzen der Symptome, die Aufnahme zusätzlicher Blutverdünner, die bereits existierenden medizinischen Bedingungen, vor allem den letzten Operationen vorangegangenen hämorrhagische Ereignisse und bösartigen Erkrankungen. Delegieren Sie einige der Aufgaben ( zum Beispiel die Geschichte von der Tochter telefonisch unter) für das Team.
HINWEIS: Der Anruf erreicht Stroke-Team Trainer 1. - Stroke-Team Trainer 1: Bericht, dass die Symptome begann plötzlich eine Stunde vor, dass ihre Mutter sicher nicht zusätzliche Blutverdünner nehmen hat ( "... weder Warfarin noch eine der neuen, die ihrem Arzt vorgeschlagen, weil ihr Mann an einem Gehirn starb Blutungen bei der Einnahme von Warfarin und das würde sie nicht haben. "), hat der Atem vor kurzem kurz gewesen, wenn das Treppensteigen ist aber ansonsten gesund mit Ausnahme einer milden arteriellen Hypertonie.
- ED wohnhaft: Stellen Sie einen venösen Zugang, nehmen Sie eine Blutprobe und die Kappe es als "vital ", stellen Sie sicher, dass die Blutprobe in das Labor gebracht wird und die Abbildung in das Krankenhausinformationssystem bestellen.
- Stroke-Team Trainer 1: Zeigen Sie einen systolischen Blutdruck von 210 mmHg.
- Stroke Team: Entscheiden Sie, ob und wie diese Blutdruck zu behandeln, die eine Kontraindikation für die Thrombolyse ist, mit der Krankenschwester kommunizieren und die richtige Dosis eines geeigneten IV Medikament verabreichen.
- Übertragen, um den Patienten zu der CT-Scanner.
- Radiologie-Techniker: Führen Sie eine Kopf-CT der Puppe.
- Stroke-Team Trainer 1: Konfrontieren die neuroradiologist mit einer gedruckten CT-Scan eines Schlaganfall-Patienten Gehirn ohne intrakranielle Blutung, ohne LVO und ohne frühe Infarktzeichen.
- Neuroradiologist: die Scan-Analyse und die Ergebnisse eindeutig auf die Bewohner der Stroke Unit und der ED vermitteln.
- Stroke Team: Entscheiden Sie, den Patienten mit Thrombolyse zu behandeln und den Bolus verabreichen.
- Stroke-Team-Trainer: eine Feedback-Sitzung mit discussi Verhaltenon nach der Simulation.
- Stroke-Team Trainer 1: Benennen Sie die Tür-zu-Nadel Zeit, die während des Trainings erreicht die in der Regel 20 bis 30 Minuten und niedriger als die von den Teilnehmern erwartet.
- Stroke-Team Trainer 2: Führen Sie zwei Feedback-Runden zu jedem einzelnen Teammitglied. Starten Sie das erste mit den Fragen "Was gut gemacht wurde? Was würden Sie auf die gleiche Weise in Ihrem nächsten Stroke-Team Betrieb persönlich tun?" gefolgt von einer zweiten Runde mit der Frage "Was ist so gut funktionierte nicht? Was würden Sie persönlich beim nächsten Mal anders machen?" und schließen mit einer Feedback-Runde auf die gesamte Mannschaft: "Was sind die wesentlichen Faktoren für eine erfolgreiche Stroke-Team Betrieb sind"
Ergebnisse
Wirkung auf die Tür-zu-Nadel Zeiten und Thrombolyse-Rate
Die Umsetzung des Stroke-Team-Algorithmus im Jahr 2012 begleitet durch regelmäßige simulationsbasierte Stroke Teamtrainings führte zu einer entsprechenden Erhöhung der mit einer Tür-zu-Nadel Zeit unter 30 und 60 min und zu einer Erhöhung unserer Thrombolyse-Rate behandelten Patienten.
Abbi...
Diskussion
Eine Bindung Schlaganfall-Team-Algorithmus und regelmäßige simulationsbasierten Schlaganfall Teamtrainings für akute Schlaganfallbehandlung auf eine langfristige Reduzierung der Tür-zu-Nadel Zeit als Schlüssel Benchmark Prozesszeit führen. Hervorragende Beispiele für eine Reihe von Maßnahmen, die den akuten Schlaganfall Arbeitsfluss zu verbessern, die auch unser Algorithmus inspiriert, wurden von der Helsinki - Gruppe 14,15 beschrieben. Ein weiterer sehr innovativen Ansatz das Zeitintervall von Sympto...
Offenlegungen
Die Autoren haben keinen Interessenkonflikt.
Danksagungen
The Stroke Team training was supported by a research grant of Boehringer Ingelheim to WP.
Materialien
| Name | Company | Catalog Number | Comments |
| Drug | |||
| Alteplase (rtPA) | Boehringer Ingelheim, Ingelheim am Rhein, Germany | A licensed drug, which has proven effectiveness for acute ischemic stroke | |
| Urapidil 50 mg/10 ml | Takeda Pharma, Berlin, Germany | A licensed drug, antihypertensive | |
| Granisetron 3 mg/ml | Hameln Pharma, Hameln, Germany | A licensed drug, antiemetic | |
| Lorazepam 2 mg/ml | Pfizer, Berlin, Germany | A licensed drug, sedative | |
| Iopromid 300 mg/ml | Bayer Vital GmbH, Leverkusen, Germany | A licensed drug, non-ionic contrast agent for Computed Tomography (CT) | |
| Name | Company | Catalog Number | Comments |
| Device | |||
| S-Monovette citrate 3 ml | Sarstedt, Nürnbrecht, Germany | For blood collection for coagulation assays | |
| S-Monovette EDTA 1.6 ml | Sarstedt, Nürnbrecht, Germany | For blood collection for hematology assays | |
| S-Monovette lithium heparinate 7.5 ml | Sarstedt, Nürnbrecht, Germany | For blood collection for clinical chemistry assays | |
| ACL Top 500 | Instrumentation Laboratory, Kirchheim, Germany | Automated hemostasis analyzer | |
| Sysmex XE 2100 | Sysmex Corporation, Norderstedt, Germany | Automated hematology analyzser | |
| Cobas 6000 | Roche Diagnostics, Mannheim, Germany | Automated clinical chemistry analyzser | |
| Resusci Anne Skillreporter | Laerdal, Stavanger, Norway | Remote-controlled manikin | |
| Ingenuity 128 | Philips, Hamburg, Germany | CT-scanner | |
| MEDRAD Stellant | Bayer Radiology, Leverkusen Germany | Contrast agent delivery system | |
| Universal 320 R | Hettich, Tuttlingen, Germany | Centrifuge | |
| Perfusor fm | Braun, Melsungen, Germany | Infusion pump | |
| Infinity Gamma | Dräger, Hamburg, Germany | Monitor | |
| Ivena ehealth | mainis IT-Service GmbH, Offenbach, Germany | Online prenotification platform | |
| Braun ThermoScan PRO 4000 | Welch Allyn, Hechingen, Germany | Ear thermometer |
Referenzen
- Emberson, J., et al. Stroke Thrombolysis Trialists' Collaborative Group. Effect of treatment delay, age, and stroke severity on the effects of intravenous thrombolysis with alteplase for acute ischaemic stroke: a meta-analysis of individual patient data from randomised trials. Lancet. 384 (9958), 1929-1935 (1929).
- Goyal, M., et al. HERMES collaborators. Endovascular thrombectomy after large-vessel ischaemic stroke: a meta-analysis of individual patient data from five randomised trials. Lancet. 387 (10029), 1723-1731 (2016).
- Goyal, M., et al. SWIFT PRIME investigators. Analysis of Workflow and Time to Treatment and the Effects on Outcome in Endovascular Treatment of Acute Ischemic Stroke: Results from the SWIFT PRIME Randomized Controlled Trial. Radiology. 279 (3), 888-897 (2016).
- Flin, R., Maran, N. Basic concepts for crew resource management and non-technical skills. Best Pract Res Clin Anaesthesiol. 29 (1), 27-39 (2015).
- Flin, R., O'Connor, P., Crichton, M. Safety at the sharp end. A guide to non-technical skills. , (2008).
- American Heart Association. . Adavanced Cardiovascular Life Support Provider Manual. ISBN 978-1-61669-010-6. , (2011).
- Kothari, R. U., Pancioli, A., Liu, T., Brott, T., Broderick, J. Cincinnati Prehospital Stroke Scale: reproducibility and validity. Ann Emerg Med. 33 (4), 373-378 (1999).
- National Institute of Health. . NIH Stroke Scale. , (2016).
- National Institute of Health. . NIH Stroke Scale (NIHSS). , (2016).
- Jauch, E. C., et al. American Heart Association Stroke Council; Council on Cardiovascular Nursing; Council on Peripheral Vascular Disease; Council on Clinical Cardiology. Guidelines for the early management of patients with acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 44, 870-947 (2013).
- Pexman, J. H., et al. Use of the Alberta Stroke Program Early CT Score (ASPECTS) for assessing CT scans in patients with acute stroke. AJNR Am J Neuroradiol. 22, 1534-1542 (2001).
- Tahtali, D., et al. Crew resource management and simulator training in acute stroke therapy. Nervenarzt. , (2016).
- Meretoja, A., et al. Reducing in-hospital delay to 20 minutes in stroke thrombolysis. Neurology. 79 (4), 306-313 (2012).
- Meretoja, A., et al. Helsinki model cut stroke thrombolysis delays to 25 minutes in Melbourne in only 4 months. Neurology. 81 (12), 1071-1076 (2013).
- Ebinger, M., et al. Effect of the use of ambulance-based thrombolysis on time to thrombolysis in acute ischemic stroke: a randomized clinical trial. JAMA. 311 (16), 1622-1631 (2014).
- Ebinger, M., et al. Prehospital thrombolysis: a manual from Berlin. J Vis Exp. 26 (81), e50534 (2013).
- Itrat, A., et al. Cleveland Pre-Hospital Acute Stroke Treatment Group. Telemedicine in Prehospital Stroke Evaluation and Thrombolysis: Taking Stroke Treatment to the Doorstep. JAMA Neurol. 73 (2), 162-168 (2016).
- Fletcher, G., Flin, R., McGeorge, P., Glavin, R., Maran, N., Patey, R. Anaesthetists' Non-Technical Skills (ANTS): evaluation of a behavioural marker system. Br J Anaesth. 90 (5), 580-588 (2012).
- Youngson, G. G., Flin, R. Patient safety in surgery: non-technical aspects of safe surgical performance. Patient Saf Surg. 4 (1), (2010).
- Barzallo Salazar, M. J., et al. Influence of surgeon behavior on trainee willingness to speak up: a randomized controlled trial. J Am Coll Surg. 219 (5), 1001-1007 (2014).
- Mata, D. A., et al. Prevalence of Depression and Depressive Symptoms Among Resident Physicians: A Systematic Review and Meta-analysis. JAMA. 314 (22), 2373-2383 (2015).
- Kleim, B., Bingisser, M. B., Westphal, M., Bingisser, R. Frozen moments: flashback memories of critical incidents in emergency personnel. Brain Behav. 5 (7), e00325 (2015).
- Rushton, C. H., Batcheller, J., Schroeder, K., Donohue, P. Burnout and Resilience Among Nurses Practicing in High-Intensity Settings. Am J Crit Care. 24 (5), 412-420 (2015).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten
Wir verwenden Cookies, um Ihre Erfahrung auf unserer Website zu verbessern.
Indem Sie unsere Website weiterhin nutzen oder auf „Weiter“ klicken, stimmen Sie zu, unsere Cookies zu akzeptieren.