Zum Anzeigen dieser Inhalte ist ein JoVE-Abonnement erforderlich. Melden Sie sich an oder starten Sie Ihre kostenlose Testversion.
Method Article
Aufbau zur quantitativen Beurteilung von Bewegung und Muskelaktivität während eines Virtual Modified Box und Block Tests
* Diese Autoren haben gleichermaßen beigetragen
In diesem Artikel
Zusammenfassung
Das hier beschriebene Protokoll zielt darauf ab, die quantitative Bewertung von Defiziten der oberen Extremitäten zu verbessern, mit dem Ziel, zusätzliche Technologien für die Fernbeurteilung sowohl in der Klinik als auch zu Hause zu entwickeln. Virtual-Reality- und Biosensor-Technologien werden mit klinischen Standardtechniken kombiniert, um Einblicke in die Funktionsweise des neuromuskulären Systems zu erhalten.
Zusammenfassung
Die Fähigkeit, uns zu bewegen, ermöglicht es uns, mit der Welt zu interagieren. Wenn diese Fähigkeit beeinträchtigt ist, kann dies die Lebensqualität und Unabhängigkeit erheblich beeinträchtigen und zu Komplikationen führen. Die Bedeutung der Patientenbewertung und -rehabilitation aus der Ferne hat in letzter Zeit aufgrund des eingeschränkten Zugangs zu persönlichen Dienstleistungen zugenommen. So führte beispielsweise die COVID-19-Pandemie unerwartet zu strengen Vorschriften, die den Zugang zu nicht dringenden Gesundheitsdiensten einschränkten. Darüber hinaus bietet die Fernbetreuung die Möglichkeit, Ungleichheiten im Gesundheitswesen in ländlichen, unterversorgten und einkommensschwachen Gebieten zu beseitigen, in denen der Zugang zu Dienstleistungen nach wie vor begrenzt ist.
Eine Verbesserung der Zugänglichkeit durch Fernbetreuungsoptionen würde die Anzahl der Krankenhaus- oder Facharztbesuche begrenzen und die Routineversorgung erschwinglicher machen. Schließlich kann die Verwendung leicht verfügbarer kommerzieller Unterhaltungselektronik für die häusliche Pflege die Patientenergebnisse aufgrund einer verbesserten quantitativen Beobachtung der Symptome, der Wirksamkeit der Behandlung und der Therapiedosierung verbessern. Während die Fernwartung ein vielversprechendes Mittel ist, um diese Probleme anzugehen, besteht für solche Anwendungen ein entscheidender Bedarf, die motorische Beeinträchtigung quantitativ zu charakterisieren. Das folgende Protokoll versucht, diese Wissenslücke zu schließen, um Klinikern und Forschern die Möglichkeit zu geben, hochauflösende Daten über komplexe Bewegungen und die zugrunde liegende Muskelaktivität zu erhalten. Das ultimative Ziel ist die Entwicklung eines Protokolls für die Fernverwaltung von funktionellen klinischen Tests.
Hier wurden die Teilnehmer angewiesen, eine medizinisch inspirierte Box-and-Block-Aufgabe (BBT) durchzuführen, die häufig zur Beurteilung der Handfunktion verwendet wird. Diese Aufgabe erfordert, dass die Probanden standardisierte Würfel zwischen zwei Kompartimenten transportieren, die durch eine Barriere getrennt sind. Wir haben ein modifiziertes BBT in der virtuellen Realität implementiert, um das Potenzial der Entwicklung von Fernbewertungsprotokollen zu demonstrieren. Die Muskelaktivierung wurde für jeden Probanden mittels Oberflächen-Elektromyographie erfasst. Dieses Protokoll ermöglichte die Erfassung qualitativ hochwertiger Daten, um Bewegungsbeeinträchtigungen detailliert und quantitativ besser zu charakterisieren. Letztendlich haben diese Daten das Potenzial, für die Entwicklung von Protokollen für die virtuelle Rehabilitation und die Fernüberwachung von Patienten verwendet zu werden.
Einleitung
Bewegung ist die Art und Weise, wie wir mit der Welt interagieren. Während alltägliche Aktivitäten wie das Heben eines Glases Wasser oder der Weg zur Arbeit einfach erscheinen mögen, beruhen selbst diese Bewegungen auf komplexen Signalen zwischen dem Zentralnervensystem, den Muskeln und den Gliedmaßen1. Daher korrelieren die persönliche Unabhängigkeit und die Lebensqualität stark mit dem Grad der Gliedmaßenfunktion eines Individuums 2,3. Neurologische Schäden, wie z. B. eine Rückenmarksverletzung oder eine Schädigung des peripheren Nervensystems, können zu dauerhaften motorischen Defiziten führen, wodurch die Fähigkeit verringert wird, selbst einfache Aktivitäten des täglichen Lebens auszuführen 4,5. Nach Angaben des National Institute of Neurological Disorders and Stroke leiden über 100 Millionen Menschen in den Vereinigten Staaten an motorischen Defiziten, wobei der Schlaganfall eine der Hauptursachen ist 6,7,8. Aufgrund der Art dieser Verletzungen benötigen die Patienten oft eine längere Betreuung, bei der eine quantitative motorische Beurteilung und Fernbehandlung von Vorteil sein können.
Aktuelle Praktiken zur Behandlung von Bewegungsstörungen erfordern oft sowohl eine anfängliche als auch eine fortlaufende klinische Beurteilung der Funktion durch Beobachtung durch ausgebildete Experten wie Physio- oder Ergotherapeuten. Standardvalidierte klinische Tests erfordern oft geschultes Fachpersonal, um sie durchzuführen, mit spezifischen Zeitvorgaben und subjektiver Bewertung vordefinierter Bewegungen oder funktioneller Aufgaben. Aber auch bei gesunden Menschen können identische Bewegungen mit unterschiedlichen Kombinationen von Gelenkwinkeln ausgeführt werden. Dieses Konzept wird als muskuloskelettale Redundanz bezeichnet.
Funktionelle klinische Tests berücksichtigen oft nicht die individuelle Redundanz, die der Variabilität zwischen den Probanden zugrunde liegt. Für Kliniker und Forscher gleichermaßen bleibt die Unterscheidung zwischen normaler Variabilität, die durch Redundanz verursacht wird, und pathologischen Veränderungen der Bewegung eine Herausforderung. Standardisierte klinische Bewertungen, die von gut ausgebildeten Bewertern durchgeführt werden, verwenden niedrig aufgelöste Bewertungssysteme, um die Variabilität zwischen den Bewertern zu reduzieren und die Testvalidität zu verbessern. Dies führt jedoch zu Deckeneffekten, wodurch die Sensitivität und prädiktive Validität für Probanden mit leichten Bewegungsdefiziten verringertwird 9,10. Darüber hinaus kann in diesen klinischen Tests nicht unterschieden werden, ob Defizite durch passive Körpermechanik oder aktive Muskelkoordination verursacht werden, was bei der Erstdiagnose und bei der Erstellung eines patientenspezifischen Rehabilitationsplans von Bedeutung sein kann. Randomisierte klinische Studien haben eine inkonsistente Wirksamkeit von Behandlungsplänen gezeigt, die auf der Grundlage der in diesen klinischen Tests erbrachten Evidenz formuliert wurden 11,12,13. Mehrere Studien haben die Notwendigkeit quantitativer, benutzerfreundlicher klinischer Metriken betont, die als Leitfaden für die Gestaltung künftiger Interventionen verwendet werden können14,15.
In früheren Studien haben wir die Implementierung einer automatisierten Bewegungsbewertung mit leicht verfügbaren Motion-Capture-Geräten für Verbraucher bei Armfunktionsstörungen nach einem Schlaganfall sowie die Bewertung der Schulterfunktion nach Brustoperationen bei Brustkrebspatientinnen nachgewiesen16,17. Darüber hinaus haben wir gezeigt, dass die Verwendung aktiver Gelenkmomente zur Schätzung von Muskelmomenten bestimmter aktiver Bewegungen im Vergleich zu Gelenkwinkeln ein sensitiveres Maß für motorische Defizite nach einem Schlaganfall ist18. Motion Capture und Oberflächen-Elektromyographie (EMG) können daher von entscheidender Bedeutung für die Beurteilung von Patienten sein, die in klinischen Standardtests als asymptomatisch diagnostiziert wurden, aber dennoch unter Bewegungsschwierigkeiten, Müdigkeit oder Schmerzen leiden können. In dieser Arbeit wird ein System beschrieben, das eine detaillierte und quantitative Charakterisierung von Bewegungen während klinischer Standardtests für die zukünftige Entwicklung von Methoden zur Bewertung und Rehabilitation zu Hause in bewegungseingeschränkten Patientenpopulationen ermöglichen kann.
Virtual Reality (VR) kann verwendet werden, um ein immersives Benutzererlebnis zu schaffen, während alltägliche Aufgaben modelliert werden. In der Regel verfolgen VR-Systeme die Handbewegungen des Benutzers, um simulierte Interaktionen mit der virtuellen Umgebung zu ermöglichen. Das Protokoll, das wir hier beschreiben, verwendet Consumer-VR-Produkte für Motion Capture, um die Bewertung motorischer Defizite zu quantifizieren, ähnlich wie andere Studien, die den Einsatz von handelsüblichen Videospiel-Controllern bei der quantitativen Bewertung von Beeinträchtigungen nach Schlaganfall oder Schulteroperation demonstrieren16,17. Darüber hinaus ist die EMG ein nicht-invasives Maß für die neuronale Aktivität, die der Muskelkontraktion zugrunde liegt19. Als solches kann EMG verwendet werden, um indirekt die Qualität der neuronalen Bewegungssteuerung zu bewerten und eine detaillierte Beurteilung der motorischen Funktion zu liefern. Muskel- und Nervenschäden können durch EMG erkannt werden, und Erkrankungen wie Muskeldystrophie und Zerebralparese werden häufig mit dieser Technik überwacht20,21. Darüber hinaus kann das EMG verwendet werden, um Veränderungen der Muskelkraft oder Spastik zu verfolgen, die in kinematischen Bewertungen möglicherweise nicht erkennbar sind22,23, sowie von Müdigkeit und Muskelkoaktivierung. Kennzahlen wie diese sind entscheidend für die Berücksichtigung des Rehabilitationsfortschritts 23,24,25.
Das hier beschriebene experimentelle Paradigma zielt darauf ab, eine Kombination aus VR und EMG zu nutzen, um die Einschränkungen traditioneller klinischer Bewertungsinstrumente zu überwinden. Hier wurden die Teilnehmer gebeten, eine modifizierte Box and Block Task (BBT)26 mit realen Objekten und in VR durchzuführen. Die Standard-BBT ist ein klinisches Instrument, das bei der allgemeinen Beurteilung der Funktion der oberen Extremitäten eingesetzt wird, bei dem die Probanden gebeten werden, innerhalb einer Minute so viele 2,5-cm-Blöcke wie möglich von einem Kompartiment über eine Trennwand in ein benachbartes Kompartiment zu bewegen. Während sie häufig zur zuverlässigen Beurteilung von Defiziten bei Patienten mit Schlaganfall oder anderen neuromuskulären Erkrankungen (z. B. Parese der oberen Extremitäten, spastische Hemiplegie) verwendet werden, wurden normative Daten auch für gesunde Kinder und Erwachsene im Alter von 6 bis 89 Jahren berichtet26. Eine virtuelle Bewegungsbewertung wird verwendet, um funktionale Aspekte des validierten klinischen Tests zu simulieren, der im realen Leben durchgeführt wird. VR wird hier eingesetzt, um den Hardwareaufwand zu reduzieren und gleichzeitig die Bereitstellung standardisierter Anweisungen und ein programmiertes, automatisiertes Scoring zu ermöglichen. Eine ständige Aufsicht durch geschultes Fachpersonal wäre somit nicht mehr notwendig.
Die BBT in dieser Studie wurde vereinfacht, um sich auf das Erfassen des Erreichens und Greifens eines Blocks zu einem Zeitpunkt zu konzentrieren, der an derselben Stelle erscheint. Dies maximierte die Reproduzierbarkeit der Bewegungen und minimierte die Variabilität zwischen den Probanden in den aufgezeichneten Daten. Schließlich können Virtual-Reality-Headsets für nur 300 US-Dollar erworben werden und haben das Potenzial, mehrere Bewertungen zu beherbergen. Einmal programmiert, würde dies die mit der typischen professionellen Bewertung verbundenen Kosten erheblich senken und eine bessere Zugänglichkeit dieser validierten klinischen Standardtests sowohl in klinischen als auch in Remote-/Home-Umgebungen ermöglichen.
Protokoll
Die experimentellen Verfahren wurden vom West Virginia University Institutional Review Board (IRB), Protokoll # 1311129283, genehmigt und hielten sich an die Prinzipien der Deklaration von Helsinki. Die Risiken dieses Protokolls sind gering, aber es ist notwendig, den Teilnehmern alle Verfahren und potenziellen Risiken zu erklären, und es wurde eine schriftliche, informierte Einwilligung mit Unterlagen eingeholt, die vom institutionellen Ethikprüfungsausschuss genehmigt wurden.
1. Systemeigenschaften und Aufbau
HINWEIS: Das Setup für dieses Protokoll besteht aus den folgenden Elementen: (1) EMG-Sensoren und -Basis, (2) EMG-Datenerfassungssoftware (DAQ), (3) einem Motion-Capture-System und (4) einem VR-Headset mit entsprechender Software. Diese Komponenten sind in Abbildung 1 visualisiert.
- Einrichtung der Systemkomponenten
- Schließen Sie das EMG-System an.
- Schließen Sie die EMG-Basisstation an die Stromversorgung an.
- Verbinden Sie die EMG-Basisstation mit einem dedizierten Computer (Abbildung 1C), der die Datenerfassungsskripte enthält.
HINWEIS: Beispielskripte finden Sie unter: https://www.dropbox.com/sh/7se5lih4noxj584/AACqFDZytpDm-L8jAULFwfTHa?dl=0. Einige kommerzielle Produkte werden möglicherweise mit einer lizenzierten Datenerfassungssoftware geliefert, die ebenfalls verwendet werden kann.
- Schließen Sie das Motion-Capture-System an.
- Schließen Sie einen zweiten dedizierten Computer (Abbildung 1A) an einen Netzwerkrouter an.
- Verbinden Sie den Netzwerkrouter mit einem Motion-Capture-Server.
- Verbinden Sie den Motion-Capture-Server zur Visualisierung mit einem Computermonitor.
- Verbinden Sie die Kameras mit dem Motion-Capture-Server.
- Schließen Sie das VR-System an.
- Verbinden Sie das VR-Headset mit einem dritten dedizierten Computer mit den entsprechenden Datenerfassungsskripten (Abbildung 1B).
HINWEIS: Beispielskripte finden Sie unter: https://www.dropbox.com/sh/7se5lih4noxj584/AACqFDZytpDm-L8jAULFwfTHa?dl=0 - Laden Sie die VR-Spielumgebung mit den beabsichtigten Aufgaben auf den Computer, der mit dem VR-Headset verbunden ist (Abbildung 1B).
- Verbinden Sie das VR-Headset mit einem dritten dedizierten Computer mit den entsprechenden Datenerfassungsskripten (Abbildung 1B).
- Bereiten Sie den Bereich vor, in dem das Subjekt die Aufgabe erledigen wird.
- Verwenden Sie einen armlosen, stabilen Stuhl, um sicherzustellen, dass das normale Greifen des Motivs nicht beeinträchtigt wird.
- Vergewissern Sie sich zur Sicherheit und Genauigkeit der gesammelten Daten, dass der Prüfbereich frei von Hindernissen ist.
- Synchronisieren Sie die Systeme.
- Verwenden Sie eine benutzerdefinierte Softwarefunktion, um Systeme rechtzeitig mit einem einmaligen Server zu synchronisieren.
- Alternativ können Sie einen Computer oder einen bevorzugten Nachrichtenmanager verwenden.
- Schließen Sie das EMG-System an.
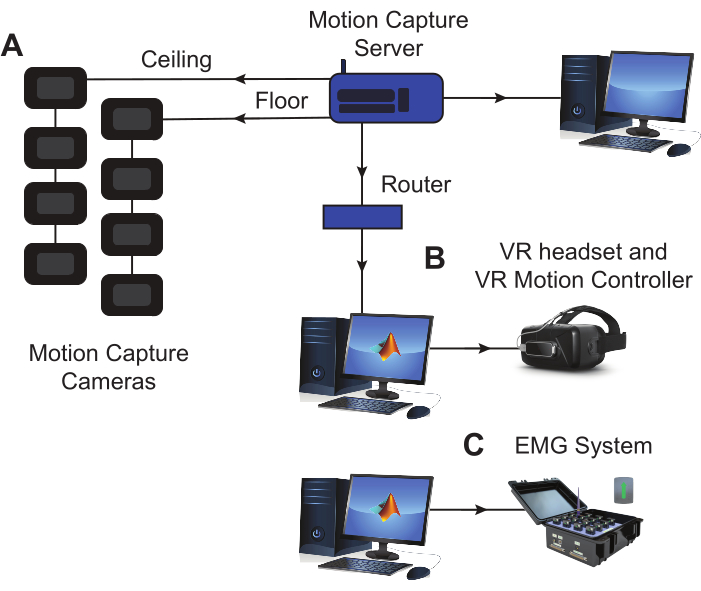
Abbildung 1: Aufbau der Versuchsausrüstung. (A) Die Markierungs-Motion-Capture-Kameras sind auf dem Boden und in der Decke um den Versuchsraum herum positioniert, um einen optimalen Raum für die Bewegungsverfolgung zu schaffen. Ein dedizierter Computer wird verwendet, um die Motion-Capture-Software auszuführen und die Daten zu speichern. (B) Das Headset, das zur Anzeige des modifizierten BBT in VR verwendet wird, ist mit einem dedizierten Computer verbunden, auf dem die virtuellen Bewertungs- und Aufgabendaten gespeichert werden. (C) Die EMG-Basis ist mit einem dedizierten Computer verbunden, auf dem die Muskelaktivitätsdaten während der Aufgabenausführung aufgezeichnet und gespeichert werden. EMG-Sensoren und LED-Marker für die Bewegungserfassung werden während der Sitzung am Arm des Probanden platziert (siehe Abbildung 2). Abkürzungen: VR = virtuelle Realität; EMG = Elektromyographie. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
2. Experimentelle Verfahren
HINWEIS: Eine visuelle Darstellung des in diesem Protokoll beschriebenen experimentellen Ablaufs ist in Abbildung 2 dargestellt.
- EMG einrichten
- Um die Platzierung des EMG-Sensors für die beste Signalqualität zu bestimmen, tasten Sie den Muskelbauch ab, während der Teilnehmer den entsprechenden Muskelanspannt 27. In Tabelle 1 finden Sie die in diesem Protokoll verwendete Muskelauswahl.
- Reinigen Sie mit einem Alkoholtupfer sorgfältig jede Elektrode und die vorgesehene Sensorplatzierungsstelle am Arm des Probanden.
HINWEIS: Eine gründliche Reinigung sowohl der EMG-Sensoren als auch der Haut des Probanden gewährleistet eine niedrige Elektroden-Haut-Impedanz. Dadurch wird sichergestellt, dass die aufgezeichneten EMG-Daten ein hohes Signal-Rausch-Verhältnis aufweisen. Überschüssiges Haar an der Platzierungsstelle des Sensors kann zu einer schlechten Datenqualität führen, selbst wenn sie ordnungsgemäß gereinigt wird. In diesem Fall kann es notwendig sein, die Haare zu rasieren. - Nachdem Sie die EMG-Elektroden und die Haut des Probanden vorbereitet haben, platzieren Sie die EMG-Sensoren auf dem Probanden, um einen guten Kontakt zwischen den Elektroden und der Haut zu gewährleisten. Bipolare Elektroden sollten so positioniert werden, dass die Sensoren parallel zur Richtung der Muskelfasern stehen.
- Motion-Capture-System einrichten
HINWEIS: Dies ist möglicherweise nicht erforderlich, wenn nur ein VR-Headset verwendet wird, um Handbewegungen für die Kinematik zu verfolgen.- Kalibrieren Sie die Motion-Tracking-Kameras gemäß den Anweisungen des Herstellers. Bewegen Sie den Kalibrierstab durch den Experimentierraum, um die Motion-Tracking-Kameras zu kalibrieren und die 3D-Achse des Raums einzustellen.
HINWEIS: Das in diesem Protokoll verwendete Marker-Motion-Capture-System enthält einen Kalibrierstab mit LED-Markierungen. - Platzieren Sie die LED-Motion-Capture-Marker an den knöchernen Orientierungspunkten der oberen Extremität und des Rumpfes des Probanden, die für die Konstruktion der gewünschten biomechanischen Modelle benötigt werden.
- Verwenden Sie die mitgelieferte Motion-Capture-Software, um sicherzustellen, dass alle Marker von den Motion-Capture-Kameras erkannt und verfolgt werden. Weisen Sie den Probanden an, mehrere Übungsbewegungen auszuführen, während das Studienpersonal die Markerdaten in Echtzeit visuell überwacht.
- Kalibrieren Sie die Motion-Tracking-Kameras gemäß den Anweisungen des Herstellers. Bewegen Sie den Kalibrierstab durch den Experimentierraum, um die Motion-Tracking-Kameras zu kalibrieren und die 3D-Achse des Raums einzustellen.
- Einrichten einer Aufgabe zur Bewertung von VR-Fähigkeiten
- Positionieren Sie einen Stuhl in der Mitte des Motion-Capture-Experimentierraums. Verwenden Sie einen Stuhl, der dem für den herkömmlichen Test in der Praxis verwendeten Stuhl ähnelt.
- Kalibrieren Sie das VR-Headset auf dem Stuhl, auf dem der Proband die Bewertungsaufgabe ausführen wird. Weisen Sie den Probanden nach der Kalibrierung an, sich auf den Stuhl zu setzen und das VR-Headset auf den Kopf zu setzen.
- Messen Sie bei sitzender Person den Abstand zwischen der Schulter der Person und dem Boden sowie die Länge des Armes der Person. Verwenden Sie diese Entfernungen, um die Position festzulegen, an der die Tabelle und die Bewertungsaufgabe in VR angezeigt werden.
- Geben Sie im VR-Task-Control-Skript die Maße des Probanden ein und programmieren Sie die gewünschte Anzahl von Block-Spawn-Wiederholungen.
HINWEIS: In diesem modifizierten BBT werden einzelne Blöcke nacheinander spawnen, um die Reproduzierbarkeit zu erhöhen.
- Weisen Sie den Probanden an, die modifizierte BBT-Bewertung in VR durchzuführen.
- Geben Sie dem Probanden eine kurze Erklärung der Aufgabe.
- Der virtuelle Block spawnt auf der linken oder rechten Seite, je nach Bestimmung des Experimentators.
- Erklären Sie dem Probanden, dass er den virtuellen Block aufnehmen, über die Partition transportieren und auf dem Ziel in der gegenüberliegenden Kammer platzieren muss (Abbildung 2).
HINWEIS: In der hier verwendeten virtuellen modifizierten BBT verschwindet der Block automatisch und spawnt so oft an der Startposition, wie vom Experimentator festgelegt.
- Beginnen Sie mit dem Sammeln von EMG-Daten.
- Beginnen Sie mit dem Sammeln von Motion-Capture-Daten.
- Starten Sie die Aufgabe zur Bewertung der VR-Fähigkeiten.
- Lassen Sie die Aufgabe für die voreingestellte Anzahl von Wiederholungen laufen, bevor sie automatisch beendet wird.
- Speichern Sie die EMG- und kinematischen Daten für die Post-hoc-Analyse.
- Bestimmen Sie einen klinisch relevanten Score für die modifizierte BBT post-hoc als die Anzahl der Blöcke, die in 60 s erfolgreich über die Barriere oder Wiederholungen der Aufgabe übertragen wurden.
- Geben Sie dem Probanden eine kurze Erklärung der Aufgabe.
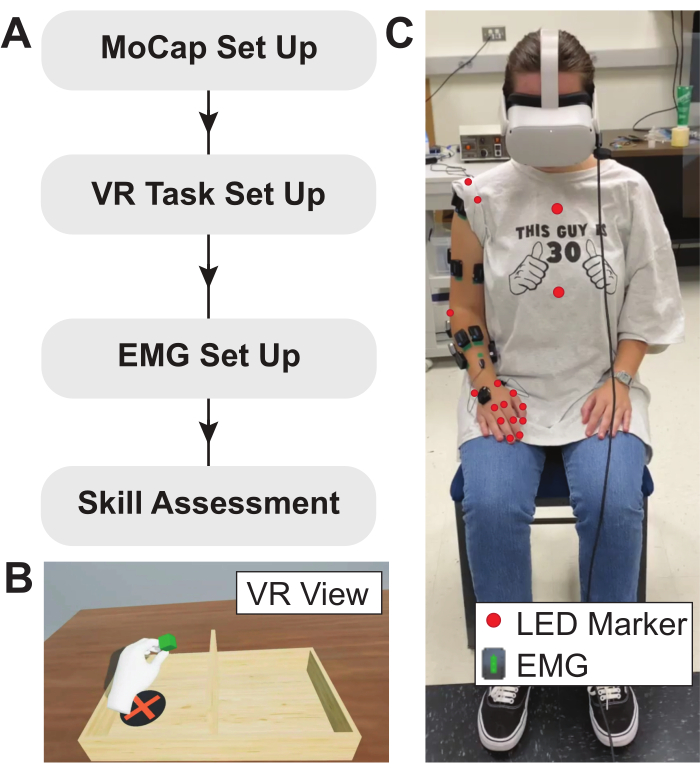
Abbildung 2: Versuchsprotokoll, VR-Aufgabe und Aufbau des Probanden. (A) Flussdiagramm, das das hier verwendete Versuchsprotokoll beschreibt. (B) Beispielansicht eines modifizierten BBT, das in einer VR-Umgebung implementiert wurde. Anatomische Messungen werden verwendet, um die VR-Aufgabe zu kalibrieren und sicherzustellen, dass der virtuelle Tisch an der richtigen relativen Position spawnt. (C) Platzierung von LED-Motion-Capture-Markern und EMG-Sensoren auf dem Motiv. EMG-Sensoren werden an den interessierenden Muskeln platziert und LED-Motion-Capture-Marker werden über knöchernen Orientierungspunkten positioniert. Abkürzungen: VR = virtuelle Realität; EMG = Elektromyographie; LED = Leuchtdiode. Bitte klicken Sie hier, um eine größere Version dieser Abbildung anzuzeigen.
Ergebnisse
EMG-, Kinematik- und Kraftdaten, die von Probanden erhalten wurden, die dieses Protokoll verwenden, können verwendet werden, um Bewegungen bei Wiederholungen derselben Aufgabe sowie bei verschiedenen Aufgaben zu charakterisieren. Die hier gezeigten Daten stellen Ergebnisse von gesunden Kontrollteilnehmern dar, um die Machbarkeit dieses Aufbaus zu demonstrieren. Repräsentative EMG-Profile, die von einem gesunden Probanden aufgenommen wurden, der die modifizierte BBT in VR durchführte, sind in Abbil...
Diskussion
EMG-Anlage
Die Hardware des EMG-Systems besteht aus 15 EMG-Sensoren, die zur Gewinnung von Muskelaktivierungsdaten verwendet werden. Eine kommerziell erhältliche Anwendungsprogrammierschnittstelle (API) wurde verwendet, um eine benutzerdefinierte EMG-Aufzeichnungssoftware zu generieren. Die Hardware des VR-Systems besteht aus einem Virtual-Reality-Headset, das zur Darstellung der immersiven VR-Umgebung verwendet wird, und einem Kabel, um das Headset mit dem dedizierten Computer zu verbinden, auf dem ...
Offenlegungen
Die Autoren haben keine Interessenkonflikte anzugeben.
Danksagungen
Diese Arbeit wurde vom Office of the Assistant Secretary of Defense for Health Affairs im Rahmen des Restoring Warfighters with Neuromusculoskeletal Injuries Research Program (RESTORE) unter der Auszeichnung Nr. W81XWH-21-1-0138 unterstützt. Meinungen, Interpretationen, Schlussfolgerungen und Empfehlungen sind die der Autoren und werden nicht unbedingt vom Verteidigungsministerium unterstützt.
Materialien
| Name | Company | Catalog Number | Comments |
| Armless Chair | N/A | A chair for subjects to sit in should be armless so that their arms are not interfered with. | |
| Computer | Dell Technologies | Three computers were used to accompany the data acquisition equipment. | |
| Leap Motion Controller | Ultraleap | Optical hand tracking module that captures the hand and finger movement. The controller has two 640 x 240-pixel near-infrared cameras (120 Hz), which are capable of tracking movement up to 60 cm from the device and in a 140 x 120° field of view. This device was attached to the VR headset or secured above the head during movement. | |
| MATLAB | MathWorks, Inc. | Programming platform used to develop custom data acquisition software | |
| Oculus Quest 2 | Meta | Immersive virtual reality headset equipped with hand tracking ability through 4 infrared build-in cameras (72-120 Hz). Can be substituted with other similar devices (ex. HTC Vive, HP Reverb, Playstation VR). | |
| Oculus Quest 2 Link cable | Meta | Used to connect the headset to the computer where the VR game was stored | |
| PhaseSpace Motion Capture | PhaseSpace, Inc. | Markered motion capture system, consisting of a server, cameras with 60° field of view, red light emitting diode (LED) as markers, and a calibration object | |
| Trigno Wireless System | Delsys, Inc. | By Delsys Inc., includes EMG, accelerometer, force sensors, a base station, and collection software. The Trigno-MATLAB Application Programming Interface (API) was used to develop custom recording software. | |
| UnReal Engine 4 | Epic Games | Software used to create and run the modified Box and Block Task in VR |
Referenzen
- Rosenbaum, D. A. . Human motor control. , (2010).
- Kalsi-Ryan, S., Curt, A., Fehlings, M., Verrier, M. Assessment of the hand in tetraplegia using the Graded Redefined Assessment of Strength, Sensibility and Prehension (GRASSP): impairment versus function. Topics in Spinal Cord Injury Rehabilitation. 14 (4), 34-46 (2009).
- Kalsi-Ryan, S., et al. The Graded Redefined Assessment of Strength Sensibility and Prehension: reliability and validity. Journal of Neurotrauma. 29 (5), 905-914 (2012).
- Menorca, R. M. G., Fussell, T. S., Elfar, J. C. Nerve physiology. Hand Clinics. 29 (3), 317-330 (2013).
- Spinal cord injury. National Institute of Neurological Disorders and Stroke Available from: https://www.ninds.nih.gov/health-information/disorders/spinal-cord-injury (2023)
- Peripheral neuropathy. National Institute of Neurological Disorders and Stroke Available from: https://www.ninds.nih.gov/health-information/patient-caregiver-education/fact-sheets/peripheral-neuropathy-fact-sheet (2023)
- Statistics: Get informed about Parkinson's disease with these key numbers. Parkinson's Foundation Available from: https://www.parkinson.org/understanding-parkinsons/statistics (2023)
- Virani, S. S., et al. Heart disease and stroke statistics-2021 update: a report from the American Heart Association. Circulation. 143 (8), e254 (2021).
- Hsieh, Y., et al. Responsiveness and validity of three outcome measures of motor function after stroke rehabilitation. Stroke. 40 (4), 1386-1391 (2009).
- Van Der Lee, H., Beckerman, H., Lankhorst, G. J., Bouter, L. M. The responsiveness of the action research arm test and the Fugl-Meyer assessment scale in chronic stroke patients. Journal of Rehabilitation Medicine. 33 (3), 110-113 (2001).
- Duncan, P., et al. Randomized clinical trial of therapeutic exercise in subacute stroke. Stroke. 34 (9), 2173-2180 (2003).
- Saposnik, G., et al. Efficacy and safety of non-immersive virtual reality exercising in stroke rehabilitation (EVREST): a randomised, multicentre, single-blind, controlled trial. The Lancet Neurology. 15 (10), 1019-1027 (2016).
- Wolf, S. L., et al. The EXCITE stroke trial: Comparing early and delayed constraint-induced movement therapy. Stroke. 41 (10), 2309-2315 (2010).
- Krakauer, J. W., Carmichael, S. T. . Broken movement: the neurobiology of motor recovery after stroke. , (2017).
- Pollock, A., et al. Interventions for improving upper limb function after stroke. Cochrane Database of Systematic Reviews. 2014 (11), (2014).
- Olesh, E. V., Yakovenko, S., Gritsenko, V. Automated assessment of upper extremity movement impairment due to stroke. PLoS ONE. 9 (8), e104487 (2014).
- Gritsenko, V., et al. Feasibility of using low-cost motion capture for automated screening of shoulder motion limitation after breast cancer surgery. PLOS ONE. 10 (6), e0128809 (2015).
- Thomas, A. B., Olesh, E. V., Adcock, A., Gritsenko, V. Muscle torques and joint accelerations provide more sensitive measures of poststroke movement deficits than joint angles. Journal of Neurophysiology. 126 (2), 591-606 (2021).
- De Luca, C. Electromyography. Encyclopedia of Medical Devices and Instrumentation. , (2006).
- Lin, C. -. J., Guo, L. -. Y., Su, F. -. C., Chou, Y. -. L., Cherng, R. -. J. Common abnormal kinetic patterns of the knee in gait in spastic diplegia of cerebral palsy. Gait & Posture. 11 (3), 224-232 (2000).
- Lin, J., Shah, D., McCracken, C., Verma, S. Quantitative EMG in Duchenne muscular dystrophy (P6.328). Neurology. 86, (2016).
- EMG test for neuromuscular disease. Brigham and Women's Hospital Available from: https://www.brighamandwomens.org/medical-resources/emg-test (2023)
- Kuthe, C. D., Uddanwadiker, R. V., Ramteke, A. A. Surface electromyography based method for computing muscle strength and fatigue of biceps brachii muscle and its clinical implementation. Informatics in Medicine Unlocked. 12, 34-43 (2018).
- Holtermann, A., Grönlund, C., Karlsson, J. S., Roeleveld, K. Motor unit synchronization during fatigue: Described with a novel sEMG method based on large motor unit samples. Journal of Electromyography and Kinesiology. 19 (2), 232-241 (2009).
- Kim, H., Lee, J., Kim, J. Electromyography-signal-based muscle fatigue assessment for knee rehabilitation monitoring systems. Biomedical Engineering Letters. 8 (4), 345-353 (2018).
- Mathiowetz, V., Volland, G., Kashman, N., Weber, K. Adult norms for the box and block test of manual dexterity. American Journal of Occupational Therapy. 39 (6), 386-391 (1985).
- Hermens, H. J., Freriks, B., Disselhorst-Klug, C., Rau, G. Development of recommendations for SEMG sensors and sensor placement procedures. Journal of Electromyography and Kinesiology. 10 (5), 361-374 (2000).
- Yough, M. Advancing medical technology for motor impairment rehabilitation: Tools, protocols, and devices. Graduate Theses, Dissertations, and Problem Reports. , (2023).
- Velliste, M., Perel, S., Spalding, M. C., Whitford, A. S., Schwartz, A. B. Cortical control of a prosthetic arm for self-feeding. Nature. 453 (7198), 1098-1101 (2008).
- Talkington, W. J., Pollard, B. S., Olesh, E. V., Gritsenko, V. Multifunctional setup for studying human motor control using transcranial magnetic stimulation, electromyography, motion capture, and virtual reality. Journal of Visualized Experiments. (103), e52906 (2015).
- Murillo, C., et al. High-density electromyography provides new insights into the flexion relaxation phenomenon in individuals with low back pain. Scientific Reports. 9 (1), 15938 (2019).
- Péter, A., et al. Comparing surface and fine-wire electromyography activity of lower leg muscles at different walking speeds. Frontiers in Physiology. 10, 1283 (2019).
- Isenstein, E. L., et al. Rapid assessment of hand reaching using virtual reality and application in cerebellar stroke. PLOS ONE. 17 (9), e0275220 (2022).
- Varela-Aldás, J., Buele, J., López, I., Palacios-Navarro, G. Influence of hand tracking in immersive virtual reality for memory assessment. International Journal of Environmental Research and Public Health. 20 (5), 4609 (2023).
- Robertson, D., et al. Human kinetics. Research methods in biomechanics. , (2004).
- Dunne, J. J., Uchida, T. K., Besier, T. F., Delp, S. L., Seth, A. A marker registration method to improve joint angles computed by constrained inverse kinematics. PLOS ONE. 16 (5), e0252425 (2021).
- Delp, S. L., et al. OpenSim: Open-source software to create and analyze dynamic simulations of movement. IEEE Transactions on Biomedical Engineering. 54 (11), 1940-1950 (2007).
- Naceri, A., Gultekin, Y. B., Moscatelli, A., Ernst, M. O. Role of tactile noise in the control of digit normal force. Frontiers in Psychology. 12, 612558 (2021).
- Wottawa, C. R., et al. The role of tactile feedback in grip force during laparoscopic training tasks. Surgical Endoscopy. 27 (4), 1111-1118 (2013).
Nachdrucke und Genehmigungen
Genehmigung beantragen, um den Text oder die Abbildungen dieses JoVE-Artikels zu verwenden
Genehmigung beantragenThis article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Alle Rechte vorbehalten