È necessario avere un abbonamento a JoVE per visualizzare questo. Accedi o inizia la tua prova gratuita.
Method Article
Setup per la valutazione quantitativa del movimento e dell'attività muscolare durante un test virtuale di box e blocchi modificati
* Questi autori hanno contribuito in egual misura
In questo articolo
Riepilogo
Il protocollo qui descritto mira a migliorare la valutazione quantitativa dei deficit degli arti superiori, con l'obiettivo di sviluppare ulteriori tecnologie per la valutazione a distanza sia in clinica che a domicilio. La realtà virtuale e le tecnologie dei biosensori sono combinate con tecniche cliniche standard per fornire informazioni sul funzionamento del sistema neuromuscolare.
Abstract
La capacità di muoverci ci permette di interagire con il mondo. Quando questa capacità è compromessa, può ridurre significativamente la qualità della vita e l'indipendenza e può portare a complicazioni. L'importanza della valutazione e della riabilitazione dei pazienti a distanza è recentemente cresciuta a causa dell'accesso limitato ai servizi di persona. Ad esempio, la pandemia di COVID-19 ha inaspettatamente portato a normative severe, riducendo l'accesso ai servizi sanitari non urgenti. Inoltre, l'assistenza remota offre l'opportunità di affrontare le disparità sanitarie nelle aree rurali, scarsamente servite e a basso reddito in cui l'accesso ai servizi rimane limitato.
Migliorare l'accessibilità attraverso opzioni di assistenza remota limiterebbe il numero di visite ospedaliere o specialistiche e renderebbe le cure di routine più convenienti. Infine, l'uso di elettronica di consumo commerciale prontamente disponibile per l'assistenza domiciliare può migliorare i risultati dei pazienti grazie a una migliore osservazione quantitativa dei sintomi, dell'efficacia del trattamento e del dosaggio della terapia. Sebbene l'assistenza remota sia un mezzo promettente per affrontare questi problemi, è fondamentale caratterizzare quantitativamente la compromissione motoria per tali applicazioni. Il seguente protocollo cerca di colmare questa lacuna di conoscenza per consentire a medici e ricercatori di ottenere dati ad alta risoluzione sul movimento complesso e sull'attività muscolare sottostante. L'obiettivo finale è quello di sviluppare un protocollo per la somministrazione remota di test clinici funzionali.
Qui, i partecipanti sono stati istruiti a eseguire un compito Box and Block (BBT) di ispirazione medica, che viene spesso utilizzato per valutare la funzione della mano. Questo compito richiede ai soggetti di trasportare cubi standardizzati tra due compartimenti separati da una barriera. Abbiamo implementato una BBT modificata nella realtà virtuale per dimostrare il potenziale dello sviluppo di protocolli di valutazione remota. L'attivazione muscolare è stata catturata per ciascun soggetto utilizzando l'elettromiografia di superficie. Questo protocollo ha permesso l'acquisizione di dati di alta qualità per caratterizzare meglio la compromissione del movimento in modo dettagliato e quantitativo. In definitiva, questi dati hanno il potenziale per essere utilizzati per sviluppare protocolli per la riabilitazione virtuale e il monitoraggio remoto dei pazienti.
Introduzione
Il movimento è il modo in cui interagiamo con il mondo. Mentre le attività quotidiane come prendere un bicchiere d'acqua o camminare per andare al lavoro possono sembrare semplici, anche questi movimenti si basano su una segnalazione complessa tra il sistema nervoso centrale, i muscoli e gli arti. Pertanto, l'indipendenza personale e la qualità della vita sono altamente correlate al livello di funzione degli arti di un individuo 2,3. Il danno neurologico, come la lesione del midollo spinale (SCI) o la lesione dei nervi periferici, può provocare deficit motori permanenti, diminuendo così la capacità di eseguire anche le semplici attività della vita quotidiana 4,5. Secondo il National Institute of Neurological Disorders and Stroke, oltre 100 milioni di persone negli Stati Uniti sperimentano deficit motori, con l'ictus come una delle principali cause 6,7,8. A causa della natura di queste lesioni, i pazienti spesso richiedono cure prolungate in cui la valutazione motoria quantitativa e il trattamento a distanza possono essere utili.
Le pratiche attuali per il trattamento dei disturbi del movimento spesso richiedono una valutazione clinica iniziale e continua della funzione attraverso l'osservazione da parte di esperti qualificati come fisioterapisti o terapisti occupazionali. I test clinici standard convalidati spesso richiedono professionisti qualificati per la loro somministrazione, con vincoli di tempo specifici e punteggio soggettivo di movimenti o compiti funzionali predefiniti. Tuttavia, anche in individui sani, movimenti identici possono essere eseguiti con diverse combinazioni di angoli articolari. Questo concetto è definito ridondanza muscoloscheletrica.
I test clinici funzionali spesso non tengono conto della ridondanza individuale alla base della variabilità intersoggetto. Sia per i medici che per i ricercatori, distinguere tra la normale variabilità causata dalla ridondanza e i cambiamenti patologici nel movimento rimane una sfida. Le valutazioni cliniche standardizzate eseguite da valutatori ben addestrati utilizzano sistemi di punteggio a bassa risoluzione per ridurre la variabilità tra valutatori e migliorare la validità dei test. Tuttavia, questo introduce effetti limite, abbassando così la sensibilità e la validità predittiva per i soggetti che possono avere lievi deficit di movimento 9,10. Inoltre, questi test clinici non sono in grado di distinguere se i deficit sono causati da una meccanica corporea passiva o da una coordinazione muscolare attiva, che può essere importante durante la diagnosi iniziale e nella progettazione di un piano riabilitativo specifico per il paziente. Studi clinici randomizzati hanno rivelato un'efficacia incoerente dei piani di trattamento formulati sulla base delle prove fornite da questi test clinici 11,12,13. Diversi studi hanno sottolineato la necessità di metriche cliniche quantitative e di facile utilizzo che possano essere utilizzate per guidare la progettazione di interventi futuri14,15.
In studi precedenti, abbiamo dimostrato l'implementazione della valutazione automatizzata del movimento utilizzando dispositivi di motion capture prontamente disponibili nei pazienti con compromissione del braccio post-ictus, nonché la valutazione della funzione della spalla dopo un intervento chirurgico al torace in pazienti con carcinoma mammario16,17. Inoltre, abbiamo dimostrato che l'utilizzo dei momenti articolari attivi per stimare i momenti muscolari di specifici movimenti attivi è una misura più sensibile dei deficit motori dopo l'ictus rispetto agli angoli articolari18. La cattura del movimento e l'elettromiografia di superficie (EMG) possono quindi essere di fondamentale importanza nella valutazione dei pazienti che vengono diagnosticati come asintomatici dai test clinici standard, ma che possono ancora avere difficoltà di movimento, affaticamento o dolore. Questo articolo descrive un sistema che può consentire una caratterizzazione dettagliata e quantitativa del movimento durante i test clinici standard per lo sviluppo futuro di metodi per la valutazione e la riabilitazione domiciliare in popolazioni di pazienti con problemi di movimento.
La realtà virtuale (VR) può essere utilizzata per costruire un'esperienza utente coinvolgente durante la modellazione delle attività quotidiane. In genere, i sistemi VR tracciano i movimenti della mano dell'utente per consentire interazioni simulate con l'ambiente virtuale. Il protocollo che descriviamo qui utilizza prodotti di realtà virtuale di consumo per il motion capture per quantificare la valutazione dei deficit motori, in modo simile ad altri studi che dimostrano l'uso di controller per videogiochi standard nella valutazione quantitativa della compromissione dopo ictus o intervento chirurgico alla spalla16,17. Inoltre, l'EMG è una misura non invasiva dell'attività neurale alla base della contrazione muscolare19. In quanto tale, l'EMG può essere utilizzato per valutare indirettamente la qualità del controllo neurale del movimento e fornire una valutazione dettagliata della funzione motoria. I danni muscolari e nervosi possono essere rilevati dall'EMG e disturbi come la distrofia muscolare e la paralisi cerebrale sono comunemente monitorati utilizzando questa tecnica20,21. Inoltre, l'EMG può essere utilizzato per monitorare i cambiamenti nella forza muscolare o nella spasticità, che potrebbero non essere evidenti nelle valutazioni cinematiche22,23, così come l'affaticamento e la coattivazione muscolare. Metriche come queste sono fondamentali per considerare i progressi della riabilitazione 23,24,25.
Il paradigma sperimentale qui descritto cerca di sfruttare una combinazione di VR ed EMG per affrontare i limiti degli strumenti di valutazione clinica tradizionali. Qui, ai partecipanti è stato chiesto di eseguire un compito Box and Block (BBT) modificato26 utilizzando oggetti reali e in VR. La BBT standard è uno strumento clinico utilizzato nella valutazione generale della funzione macroscopica degli arti superiori, in cui ai soggetti viene chiesto di spostare il maggior numero possibile di blocchi di 2,5 cm da un compartimento, su una partizione, a un compartimento adiacente entro un minuto. Sebbene siano spesso utilizzati per valutare in modo affidabile i deficit nei pazienti con ictus o altre condizioni neuromuscolari (ad esempio, paresi degli arti superiori, emiplegia spastica), sono stati riportati dati normativi anche per bambini e adulti sani, di età compresa tra 6 e89 e 26 anni. Una valutazione virtuale del movimento viene utilizzata per simulare gli aspetti funzionali del test clinico convalidato eseguito nella vita reale. La realtà virtuale viene utilizzata qui per ridurre l'hardware richiesto, consentendo al contempo la fornitura di istruzioni standardizzate e punteggi programmati e automatizzati. In questo modo, non sarebbe più necessaria una supervisione costante da parte di professionisti qualificati.
La BBT in questo studio è stata semplificata per concentrarsi sulla cattura del raggiungimento e dell'afferramento di un blocco alla volta che appare nella stessa posizione. Ciò ha massimizzato la riproducibilità dei movimenti e ridotto al minimo la variabilità tra soggetti nei dati registrati. Infine, i visori per realtà virtuale possono essere acquistati per un minimo di $ 300 e hanno il potenziale per ospitare più valutazioni. Una volta programmato, ciò ridurrebbe significativamente il costo associato alla tipica valutazione professionale e consentirebbe una maggiore accessibilità di questi test clinici standard e convalidati sia in contesti clinici che remoti/a domicilio.
Protocollo
Le procedure sperimentali sono state approvate dal West Virginia University Institutional Review Board (IRB), protocollo # 1311129283, e hanno aderito ai principi della Dichiarazione di Helsinki. I rischi derivanti da questo protocollo sono minori, ma è necessario spiegare tutte le procedure e i potenziali rischi ai partecipanti ed è stato acquisito il consenso informato scritto con la documentazione approvata dal comitato di revisione etica istituzionale.
1. Caratteristiche e design del sistema
NOTA: La configurazione di questo protocollo è costituita dai seguenti elementi: (1) sensori e base EMG, (2) software di acquisizione dati EMG (DAQ), (3) un sistema di motion capture e (4) un visore VR con il software corrispondente. Questi componenti sono visualizzati nella Figura 1.
- Configurazione dei componenti del sistema
- Collegare il sistema EMG.
- Collegare la stazione base EMG all'alimentazione.
- Collegare la stazione base EMG a un computer dedicato (Figura 1C) contenente gli script DAQ.
NOTA: Esempi di script sono disponibili all'indirizzo: https://www.dropbox.com/sh/7se5lih4noxj584/AACqFDZytpDm-L8jAULFwfTHa?dl=0. Alcuni prodotti commerciali possono essere forniti con software DAQ con licenza, che può anche essere utilizzato.
- Collegare il sistema di motion capture.
- Collegare un secondo computer dedicato (Figura 1A) a un router di rete.
- Collegare il router di rete a un server di motion capture.
- Collegare il server di motion capture al monitor di un computer per la visualizzazione.
- Collegare le telecamere al server di motion capture.
- Collegare il sistema VR.
- Collegare il visore VR a un terzo computer dedicato con gli script DAQ corrispondenti (Figura 1B).
NOTA: Esempi di script sono disponibili all'indirizzo: https://www.dropbox.com/sh/7se5lih4noxj584/AACqFDZytpDm-L8jAULFwfTHa?dl=0 - Caricare l'ambiente di gioco VR contenente le attività previste sul computer collegato al visore VR (Figura 1B).
- Collegare il visore VR a un terzo computer dedicato con gli script DAQ corrispondenti (Figura 1B).
- Prepara l'area in cui il soggetto completerà l'attività.
- Utilizzare una sedia robusta e senza braccioli per assicurarsi che non vi siano interferenze con il normale raggiungimento del soggetto.
- Per la sicurezza e l'accuratezza dei dati raccolti, verificare che l'area di test sia libera da tutti gli ostacoli.
- Sincronizzare i sistemi.
- Utilizza una funzione software personalizzata per sincronizzare i sistemi in tempo con un server monouso.
- In alternativa, utilizzare un computer o un gestore di messaggi preferito.
- Collegare il sistema EMG.
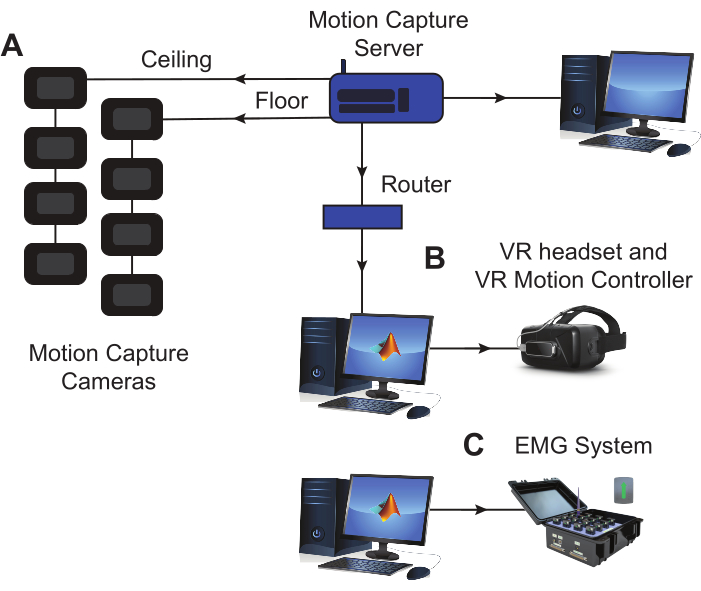
Figura 1: Configurazione dell'attrezzatura sperimentale. (A) Le telecamere di motion capture marker sono posizionate sul pavimento e nel soffitto intorno allo spazio sperimentale, stabilendo uno spazio ottimale per il tracciamento del movimento. Un computer dedicato viene utilizzato per eseguire il software di motion capture e salvare i dati. (B) Il visore utilizzato per visualizzare la BBT modificata in VR è collegato a un computer dedicato in cui vengono salvati i dati della valutazione virtuale e dell'attività. (C) La base EMG è collegata a un computer dedicato in cui i dati sull'attività muscolare vengono registrati e salvati durante l'esecuzione dell'attività. I sensori EMG e i marcatori LED per il motion capture sono entrambi posizionati sul braccio del soggetto durante la sessione (vedere la Figura 2). Abbreviazioni: VR = realtà virtuale; EMG = elettromiografia. Clicca qui per visualizzare una versione più grande di questa figura.
2. Procedure sperimentali
NOTA: una rappresentazione visiva del flusso sperimentale descritto in questo protocollo è mostrata in Figura 2.
- Configurazione EMG
- Per determinare il posizionamento del sensore EMG per la migliore qualità del segnale, palpare il ventre muscolare mentre il partecipante contrae il muscolo27 pertinente. Vedere la Tabella 1 per la selezione muscolare utilizzata in questo protocollo.
- Utilizzando una salvietta imbevuta di alcol, pulire accuratamente ciascun elettrodo e il sito di posizionamento del sensore previsto sul braccio del soggetto.
NOTA: Una pulizia accurata sia dei sensori EMG che della pelle del soggetto garantirà una bassa impedenza elettrodo-pelle. Ciò garantisce che i dati EMG registrati abbiano un elevato rapporto segnale/rumore. L'eccesso di peli nel sito di posizionamento del sensore può causare dati di bassa qualità anche se adeguatamente puliti. In questo caso, potrebbe essere necessario radersi i capelli. - Dopo aver preparato gli elettrodi EMG e la pelle del soggetto, posizionare i sensori EMG sul soggetto, assicurando un buon contatto tra gli elettrodi e la pelle. Gli elettrodi bipolari devono essere posizionati in modo che i sensori siano paralleli alla direzione delle fibre muscolari.
- Configurare il sistema di motion capture
NOTA: Questo potrebbe non essere necessario se viene utilizzato solo un visore VR per tracciare i movimenti della mano per la cinematica.- Calibrare le telecamere di rilevamento del movimento seguendo le istruzioni del produttore. Muovi la bacchetta di calibrazione in tutto lo spazio sperimentale per calibrare le telecamere di tracciamento del movimento e impostare l'asse 3D dello spazio.
NOTA: Il sistema di motion capture del marker utilizzato in questo protocollo include una bacchetta di calibrazione con marcatori LED. - Posiziona i marcatori di motion capture a LED sui punti di riferimento ossei dell'arto superiore e del tronco del soggetto necessari per costruire i modelli biomeccanici desiderati.
- Utilizzare il software di motion capture fornito per assicurarsi che tutti i marcatori vengano riconosciuti e tracciati dalle telecamere di motion capture. Istruire il soggetto a eseguire diversi movimenti pratici mentre il personale dello studio monitora visivamente i dati dei marcatori in tempo reale.
- Calibrare le telecamere di rilevamento del movimento seguendo le istruzioni del produttore. Muovi la bacchetta di calibrazione in tutto lo spazio sperimentale per calibrare le telecamere di tracciamento del movimento e impostare l'asse 3D dello spazio.
- Configurare l'attività di valutazione delle competenze VR
- Posiziona una sedia al centro dello spazio sperimentale di motion capture. Usa una sedia simile a quella utilizzata per il test tradizionale del mondo reale.
- Calibra il visore VR sulla sedia in cui il soggetto eseguirà l'attività di valutazione. Una volta calibrato, chiedi al soggetto di sedersi sulla sedia e posizionare il visore VR sulla testa.
- Mentre il soggetto è seduto, misurare la distanza tra la spalla del soggetto e il suolo, nonché la lunghezza del braccio del soggetto. Usa queste distanze per impostare la posizione in cui la tabella e l'attività di valutazione verranno generate in VR.
- Nello script di controllo delle attività VR, inserisci le misure del soggetto e programma il numero desiderato di ripetizioni di spawn dei blocchi.
NOTA: In questa BBT modificata, i singoli blocchi verranno generati uno alla volta per aumentare la riproducibilità.
- Istruire il soggetto a eseguire la valutazione BBT modificata in VR.
- Fornisci una breve spiegazione dell'attività al soggetto.
- Il blocco virtuale si genererà sul lato sinistro o destro, come determinato dallo sperimentatore.
- Spiegare al soggetto che dovrà raccogliere il blocco virtuale, trasportarlo sopra la partizione e posizionarlo sul bersaglio nel compartimento opposto (Figura 2).
NOTA: Nella BBT virtuale modificata utilizzata qui, il blocco scomparirà automaticamente e si rigenererà nella posizione di partenza tutte le volte che lo sperimentatore lo ha determinato.
- Inizia a raccogliere i dati EMG.
- Inizia a raccogliere i dati di motion capture.
- Avvia l'attività di valutazione delle competenze VR.
- Lascia che l'attività venga eseguita per il numero preimpostato di ripetizioni prima di terminare automaticamente.
- Salva i dati EMG e cinematici per l'analisi post-hoc.
- Determinare un punteggio clinicamente rilevante per la BBT modificata post-hoc come il numero di blocchi trasportati con successo oltre la barriera o le ripetizioni del compito in 60 s.
- Fornisci una breve spiegazione dell'attività al soggetto.
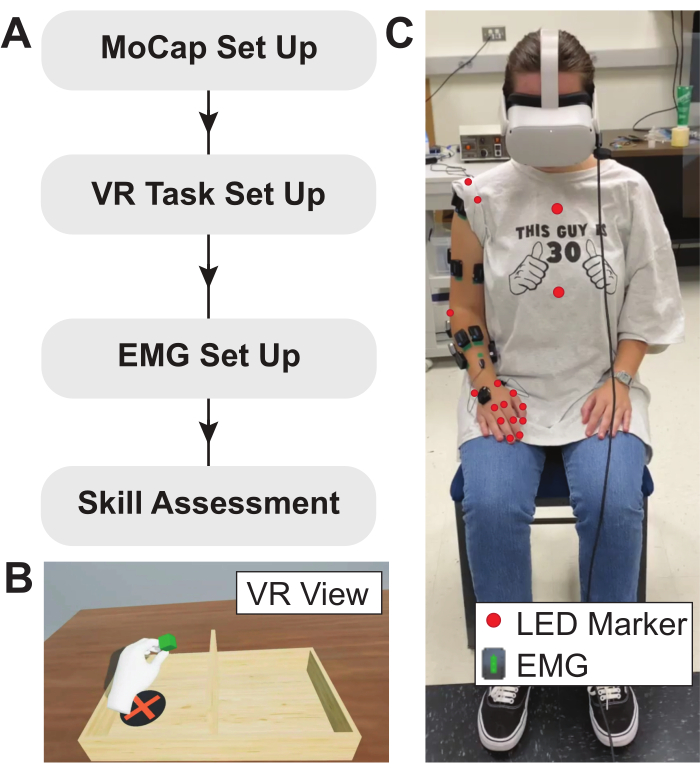
Figura 2: Protocollo sperimentale, attività VR e configurazione del soggetto. (A) Diagramma di flusso che descrive il protocollo sperimentale qui utilizzato. (B) Esempio di vista di BBT modificata implementata in ambiente VR. Le misurazioni anatomiche vengono utilizzate per calibrare l'attività VR, assicurando che il tavolo virtuale si generi nella posizione relativa corretta. (C) Posizionamento di marcatori di motion capture a LED e sensori EMG sul soggetto. I sensori EMG sono posizionati sui muscoli di interesse e i marcatori di motion capture a LED sono posizionati sui punti di riferimento ossei. Abbreviazioni: VR = realtà virtuale; EMG = elettromiografia; LED = diodo a emissione luminosa. Clicca qui per visualizzare una versione più grande di questa figura.
Risultati
I dati EMG, cinematici e di forza ottenuti dai soggetti che utilizzano questo protocollo possono essere utilizzati per caratterizzare i movimenti attraverso le ripetizioni dello stesso compito, nonché durante compiti diversi. I dati mostrati qui rappresentano i risultati di partecipanti sani al controllo per dimostrare la fattibilità di questa configurazione. I profili EMG rappresentativi registrati da un soggetto sano che esegue la BBT modificata in VR sono mostrati nella Figura 3. Si pu?...
Discussione
Sistema EMG
L'hardware del sistema EMG è costituito da 15 sensori EMG utilizzati per ottenere i dati di attivazione muscolare. Un'API (Application Programming Interface) disponibile in commercio è stata utilizzata per generare un software di registrazione EMG personalizzato. L'hardware del sistema VR è costituito da un visore per realtà virtuale utilizzato per visualizzare l'ambiente VR immersivo e da un cavo per collegare il visore al computer dedicato in cui è memorizzata l'attività di valutaz...
Divulgazioni
Gli autori non hanno conflitti di interesse da dichiarare.
Riconoscimenti
Questo lavoro è stato sostenuto dall'Ufficio dell'Assistente Segretario alla Difesa per gli Affari Sanitari attraverso il Programma di Ricerca Restoring Warfighters with Neuromusculoskeletal Injuries (RESTORE) con il premio n. W81XWH-21-1-0138. Le opinioni, le interpretazioni, le conclusioni e le raccomandazioni sono quelle degli autori e non sono necessariamente approvate dal Dipartimento della Difesa.
Materiali
| Name | Company | Catalog Number | Comments |
| Armless Chair | N/A | A chair for subjects to sit in should be armless so that their arms are not interfered with. | |
| Computer | Dell Technologies | Three computers were used to accompany the data acquisition equipment. | |
| Leap Motion Controller | Ultraleap | Optical hand tracking module that captures the hand and finger movement. The controller has two 640 x 240-pixel near-infrared cameras (120 Hz), which are capable of tracking movement up to 60 cm from the device and in a 140 x 120° field of view. This device was attached to the VR headset or secured above the head during movement. | |
| MATLAB | MathWorks, Inc. | Programming platform used to develop custom data acquisition software | |
| Oculus Quest 2 | Meta | Immersive virtual reality headset equipped with hand tracking ability through 4 infrared build-in cameras (72-120 Hz). Can be substituted with other similar devices (ex. HTC Vive, HP Reverb, Playstation VR). | |
| Oculus Quest 2 Link cable | Meta | Used to connect the headset to the computer where the VR game was stored | |
| PhaseSpace Motion Capture | PhaseSpace, Inc. | Markered motion capture system, consisting of a server, cameras with 60° field of view, red light emitting diode (LED) as markers, and a calibration object | |
| Trigno Wireless System | Delsys, Inc. | By Delsys Inc., includes EMG, accelerometer, force sensors, a base station, and collection software. The Trigno-MATLAB Application Programming Interface (API) was used to develop custom recording software. | |
| UnReal Engine 4 | Epic Games | Software used to create and run the modified Box and Block Task in VR |
Riferimenti
- Rosenbaum, D. A. . Human motor control. , (2010).
- Kalsi-Ryan, S., Curt, A., Fehlings, M., Verrier, M. Assessment of the hand in tetraplegia using the Graded Redefined Assessment of Strength, Sensibility and Prehension (GRASSP): impairment versus function. Topics in Spinal Cord Injury Rehabilitation. 14 (4), 34-46 (2009).
- Kalsi-Ryan, S., et al. The Graded Redefined Assessment of Strength Sensibility and Prehension: reliability and validity. Journal of Neurotrauma. 29 (5), 905-914 (2012).
- Menorca, R. M. G., Fussell, T. S., Elfar, J. C. Nerve physiology. Hand Clinics. 29 (3), 317-330 (2013).
- Spinal cord injury. National Institute of Neurological Disorders and Stroke Available from: https://www.ninds.nih.gov/health-information/disorders/spinal-cord-injury (2023)
- Peripheral neuropathy. National Institute of Neurological Disorders and Stroke Available from: https://www.ninds.nih.gov/health-information/patient-caregiver-education/fact-sheets/peripheral-neuropathy-fact-sheet (2023)
- Statistics: Get informed about Parkinson's disease with these key numbers. Parkinson's Foundation Available from: https://www.parkinson.org/understanding-parkinsons/statistics (2023)
- Virani, S. S., et al. Heart disease and stroke statistics-2021 update: a report from the American Heart Association. Circulation. 143 (8), e254 (2021).
- Hsieh, Y., et al. Responsiveness and validity of three outcome measures of motor function after stroke rehabilitation. Stroke. 40 (4), 1386-1391 (2009).
- Van Der Lee, H., Beckerman, H., Lankhorst, G. J., Bouter, L. M. The responsiveness of the action research arm test and the Fugl-Meyer assessment scale in chronic stroke patients. Journal of Rehabilitation Medicine. 33 (3), 110-113 (2001).
- Duncan, P., et al. Randomized clinical trial of therapeutic exercise in subacute stroke. Stroke. 34 (9), 2173-2180 (2003).
- Saposnik, G., et al. Efficacy and safety of non-immersive virtual reality exercising in stroke rehabilitation (EVREST): a randomised, multicentre, single-blind, controlled trial. The Lancet Neurology. 15 (10), 1019-1027 (2016).
- Wolf, S. L., et al. The EXCITE stroke trial: Comparing early and delayed constraint-induced movement therapy. Stroke. 41 (10), 2309-2315 (2010).
- Krakauer, J. W., Carmichael, S. T. . Broken movement: the neurobiology of motor recovery after stroke. , (2017).
- Pollock, A., et al. Interventions for improving upper limb function after stroke. Cochrane Database of Systematic Reviews. 2014 (11), (2014).
- Olesh, E. V., Yakovenko, S., Gritsenko, V. Automated assessment of upper extremity movement impairment due to stroke. PLoS ONE. 9 (8), e104487 (2014).
- Gritsenko, V., et al. Feasibility of using low-cost motion capture for automated screening of shoulder motion limitation after breast cancer surgery. PLOS ONE. 10 (6), e0128809 (2015).
- Thomas, A. B., Olesh, E. V., Adcock, A., Gritsenko, V. Muscle torques and joint accelerations provide more sensitive measures of poststroke movement deficits than joint angles. Journal of Neurophysiology. 126 (2), 591-606 (2021).
- De Luca, C. Electromyography. Encyclopedia of Medical Devices and Instrumentation. , (2006).
- Lin, C. -. J., Guo, L. -. Y., Su, F. -. C., Chou, Y. -. L., Cherng, R. -. J. Common abnormal kinetic patterns of the knee in gait in spastic diplegia of cerebral palsy. Gait & Posture. 11 (3), 224-232 (2000).
- Lin, J., Shah, D., McCracken, C., Verma, S. Quantitative EMG in Duchenne muscular dystrophy (P6.328). Neurology. 86, (2016).
- EMG test for neuromuscular disease. Brigham and Women's Hospital Available from: https://www.brighamandwomens.org/medical-resources/emg-test (2023)
- Kuthe, C. D., Uddanwadiker, R. V., Ramteke, A. A. Surface electromyography based method for computing muscle strength and fatigue of biceps brachii muscle and its clinical implementation. Informatics in Medicine Unlocked. 12, 34-43 (2018).
- Holtermann, A., Grönlund, C., Karlsson, J. S., Roeleveld, K. Motor unit synchronization during fatigue: Described with a novel sEMG method based on large motor unit samples. Journal of Electromyography and Kinesiology. 19 (2), 232-241 (2009).
- Kim, H., Lee, J., Kim, J. Electromyography-signal-based muscle fatigue assessment for knee rehabilitation monitoring systems. Biomedical Engineering Letters. 8 (4), 345-353 (2018).
- Mathiowetz, V., Volland, G., Kashman, N., Weber, K. Adult norms for the box and block test of manual dexterity. American Journal of Occupational Therapy. 39 (6), 386-391 (1985).
- Hermens, H. J., Freriks, B., Disselhorst-Klug, C., Rau, G. Development of recommendations for SEMG sensors and sensor placement procedures. Journal of Electromyography and Kinesiology. 10 (5), 361-374 (2000).
- Yough, M. Advancing medical technology for motor impairment rehabilitation: Tools, protocols, and devices. Graduate Theses, Dissertations, and Problem Reports. , (2023).
- Velliste, M., Perel, S., Spalding, M. C., Whitford, A. S., Schwartz, A. B. Cortical control of a prosthetic arm for self-feeding. Nature. 453 (7198), 1098-1101 (2008).
- Talkington, W. J., Pollard, B. S., Olesh, E. V., Gritsenko, V. Multifunctional setup for studying human motor control using transcranial magnetic stimulation, electromyography, motion capture, and virtual reality. Journal of Visualized Experiments. (103), e52906 (2015).
- Murillo, C., et al. High-density electromyography provides new insights into the flexion relaxation phenomenon in individuals with low back pain. Scientific Reports. 9 (1), 15938 (2019).
- Péter, A., et al. Comparing surface and fine-wire electromyography activity of lower leg muscles at different walking speeds. Frontiers in Physiology. 10, 1283 (2019).
- Isenstein, E. L., et al. Rapid assessment of hand reaching using virtual reality and application in cerebellar stroke. PLOS ONE. 17 (9), e0275220 (2022).
- Varela-Aldás, J., Buele, J., López, I., Palacios-Navarro, G. Influence of hand tracking in immersive virtual reality for memory assessment. International Journal of Environmental Research and Public Health. 20 (5), 4609 (2023).
- Robertson, D., et al. Human kinetics. Research methods in biomechanics. , (2004).
- Dunne, J. J., Uchida, T. K., Besier, T. F., Delp, S. L., Seth, A. A marker registration method to improve joint angles computed by constrained inverse kinematics. PLOS ONE. 16 (5), e0252425 (2021).
- Delp, S. L., et al. OpenSim: Open-source software to create and analyze dynamic simulations of movement. IEEE Transactions on Biomedical Engineering. 54 (11), 1940-1950 (2007).
- Naceri, A., Gultekin, Y. B., Moscatelli, A., Ernst, M. O. Role of tactile noise in the control of digit normal force. Frontiers in Psychology. 12, 612558 (2021).
- Wottawa, C. R., et al. The role of tactile feedback in grip force during laparoscopic training tasks. Surgical Endoscopy. 27 (4), 1111-1118 (2013).
Ristampe e Autorizzazioni
Richiedi autorizzazione per utilizzare il testo o le figure di questo articolo JoVE
Richiedi AutorizzazioneThis article has been published
Video Coming Soon