需要订阅 JoVE 才能查看此. 登录或开始免费试用。
Method Article
独立外侧经腰大肌椎间融合术的手术方法和并发症
摘要
腰椎的椎体间融合可以通过手术使用不同的技术实现。近几十年来,包括外侧椎间融合术在内的微创技术已经开发出来,以降低并发症的发生率并加快患者康复速度。我们提供了对独立外侧经腰大肌椎间融合的见解,突出了潜在的并发症和陷阱。
摘要
如果保守治疗失败,腰椎间融合术是有症状的退行性腰椎疾病的标准手术。可以使用几种不同的技术实现节段的手术减压和融合。在过去的几十年里,已经开发了微创技术,例如外侧椎间融合术 (LLIF),以减少组织损伤和并发症,并使患者更快地康复。随着 LLIF 的日益普及,LLIF 的适应症已扩展到治疗脊柱畸形和椎间孔/中央狭窄。在机械上,它允许通过笼子从左到右的骨突环放置进行无与伦比的固定。LLIF 利用破坏性最小的腹膜后走廊,包括经腰大肌和前腰大肌入路。对于腰大肌前入路,与经腰大肌入路相比,肌内腰丛神经手法造成的损伤风险降低。然而,据报道,主要血管、输尿管、肠道损伤和交感神经丛损伤的风险增加。
本文旨在根据单一中心十年的经验,提供有关独立外侧经腰大肌椎间融合术的详细而全面的指南,包括其适应症、手术过程、潜在并发症和结果。
引言
腰痛是退行性腰椎病 (DLD) 的重要症状,常见于 65 岁以上的患者1。DLD 的其他症状包括神经根病和跛行。当非手术治疗失败时,手术减压或(如有指征)脊柱椎间融合可能是一种可行的治疗选择2。已经开发了几种技术和方法来实现节段的椎体间融合或减压。传统方法包括后腰椎椎体间融合术 (PLIF)、经椎间孔腰椎椎体融合术 (TLIF) 和前腰椎椎体融合术 (ALIF)。通往腰椎的方法如图 1 所示。
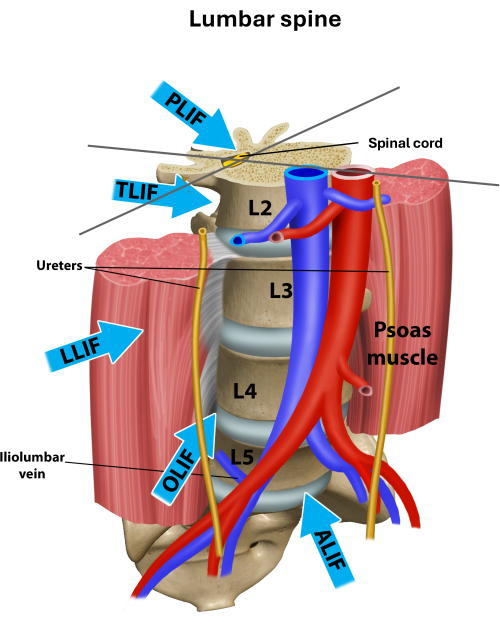
图 1:椎间融合的腰椎不同方法12. 用于腰椎椎体间融合的不同方法概述。LLIF 是一种跨腰大肌入路,而 OLIF 是一种前腰大肌入路。 请单击此处查看此图的较大版本。
在过去的几十年里,已经开发了用于腰椎间融合的微创技术,以减少组织损伤和并发症,使患者能够更快地恢复,减少并发症,并超越传统脊柱方法的技术限制。2001 年,Pimenta 等人通过劈开腰大肌引入了一种微创腹膜后入路,通过扩大腹膜后空间提供直接椎间盘暴露。这已被引入外侧经腰大肌入路 3,4。该技术通过使用特殊的牵开器进行了修改,并由 Ozgur 等人推广5。近年来,已经开发了患者俯卧位的极端外侧椎间融合。该技术通过联合后路手术和改善腰椎前凸提供效率 6,7。
外侧椎体间融合 (LLIF) 可以利用各种方法实现。这些方法包括跨腰大肌入路(极端外侧椎间融合 (XLIF8)、直接外侧椎间融合 (DLIF9)使用不同器械)和前腰大肌入路(斜外侧椎间融合 (OLIF10)。用于手术的方法取决于患者和外科医生的培训等。解剖学研究表明,经腰大肌入路有显著的好处(失血量少、保留后肌肉组织和韧带链、能够进行广泛的椎间盘切除术以及放置大型椎间移植物)但也有缺点(术后神经麻痹、腹部内脏损伤)11。据报道,主要但罕见的并发症包括肠穿孔、髂总静脉损伤、笼下沉、椎间装置周围的椎体骨折、腹膜后血肿和气腹膜伴有相关的气阴囊12。总体而言,腰大肌前病变方法与略低的并发症发生率和较少的术后神经功能缺损相关13。为了获得最佳结果,需要仔细进行外侧椎体间融合的指征。我们建议对腰椎进行计算机断层扫描 (CT) 和磁共振 (MR) 扫描。为了评估节段过度活动或不稳,除了常规前后位 (AP) 和外侧位外,还应获得屈伸 X 线图像。常见适应证是非手术治疗失败的节段性不稳定和并发神经根病的患者。在节段性不稳定或畸形手术的情况下,可能需要额外的内固定。LLIF 可能局限于下腰椎,具体取决于髂嵴的高度。补充后路固定可能会为高度不稳定、畸形或骨骼稳定性有问题的患者增加有价值的结构刚度和减少畸形。该手术的禁忌证通常是恶性肿瘤、高度畸形或分叉畸形。腹膜后感染或疾病史以及既往腹膜后手术或损伤是重要的考虑因素。不良结局的危险因素包括骨质疏松症、吸烟、长期使用类固醇、严重畸形以及由于小关节积液或既往椎板切除术而导致的节段过度活动 14,15,16。此外,体重指数非常低且腰大肌前部位置的患者可能对通路复杂性增加不利。在翻修手术中,腰大肌前入路可能有利于避免瘢痕组织。
本文的目的是为外科医生提供独立外侧经腰大肌椎间融合术的分步指导,包括 10 年单中心经验后的陷阱和并发症发生率。
研究方案
回顾性研究得到了我们的机构审查委员会 (STUDY2021000113) 的批准,并且由于研究的性质,授予了知情同意豁免。视频中演示的程序是在人类标本上进行的,该标本是按照我们机构制定的道德指南和协议获取和使用的。该样本得到了尊重的处理,并符合所有相关的道德标准。
1. 患者选择
- 选择患有退行性腰椎疾病且非手术治疗失败的患者。
- 除了常规前后位 (AP) 和侧视图外,还使用屈伸 X 射线图像评估节段过度活动度或不稳定性(图2)。在节段不稳定的情况下,进行额外的后路固定。
- 进行腰椎计算机断层扫描 (CT) 和磁共振 (MR) 扫描。
图 2:A.P 和侧视图的术前和随访 X 射线图像。 (A-B)多层次退行性腰椎疾病,伴有椎间盘间隙塌陷 L3/4 以及 L4/5 和神经椎间孔狭窄。未观察到不稳定或过度柔韧性的迹象。(C-D)术后一年随访。PEEK 笼在 L3/4 和 L4/5 圆盘空间中的正确位置,没有下沉。椎间盘和神经椎间孔高度均得到恢复。 请单击此处查看此图的较大版本。
2. 定位
- 在全身麻醉下,将患者置于右侧卧位,臀部和膝盖部分弯曲,放在射线可透手术台上。垫住骨突起,以避免因压力而损伤软组织。
- 用手术胶带和腰带/垫固定患者,以防止移动并确保安全。
- 如果需要,弯曲手术台以产生更多空间。
3. 术前阶段
- 通过 AP/侧位透视图像确认所需的手术水平。
- 使用皮肤标记在皮肤表面可视化所需水平的椎间盘间隙和椎体(图 3)。
- 将肌电图 (EMG) 电极放在手术过程中可能处于危险中的神经的参考肌肉上17.
4. 方法
- 对皮肤进行消毒并用手术单覆盖该区域后,根据机构标准,在单层手术中使用无菌手术刀在椎间盘间隙上做一个 3-5 厘米长的皮肤切口。
- 使用电烙术解剖腹筋膜。
- 打开筋膜并使用夹子/牵开器钝地劈开斜肌的三层,直到到达腹膜后间隙。
- 识别腰大肌并在纵向上劈开它(例如,使用牵开器)。
5. 神经监测
- 在入路和解剖腰大肌17 时,注意体感诱发电位 (SSEP)、运动诱发电位 (MEP) 和自发肌电图 (EMG) 的任何变化。
- 使用手持式 EMG 探头,确定所需水平的退出神经根。
6. 牵开器
- 在透视确认所需水平后,放置自保持牵开器系统(图 4)。
7. 椎间盘内间隙的准备
- 使用手术刀进行瓣环切开术,并使用 rongeur 切除所有椎间盘材料。
注意:在严重退化中,椎间盘间隙可能会被骨赘遮挡。这些可能需要在清除椎间盘间隙之前切除。 - 放置一个吊索以打开塌陷的椎间隙。
注意:在严重退化的情况下,可能只能部分恢复椎间间隙。 - 使用 Curette 或 Cobb 电梯小心地从两个终板上去除椎间盘材料和软骨(图 4)。
8. 步道笼的放置
- 使用不同的试验组件来恢复正常的椎间盘高度并减轻对神经根的任何压力。
注意:试验位置是使用透视从 AP 和侧视图验证的。终板应对称升高(图 4)。
9. 笼植入术
- 确定正确的尺寸后,在透视引导下植入笼子(图 5)。
- 在 A.P. 和侧视图中获得最终的透视图像。
10. 关闭
- 使用冲洗并进行最后的止血检查。
- 小心地拆下所有牵开器和伸展器。
- 以多层方式闭合伤口。

图 3:椎间盘水平的识别。 (A-B):在前后视图 (AP) 和侧视图中标记所需的水平。(C) 在侧位透视中确定所需的水平。 请单击此处查看此图的较大版本。
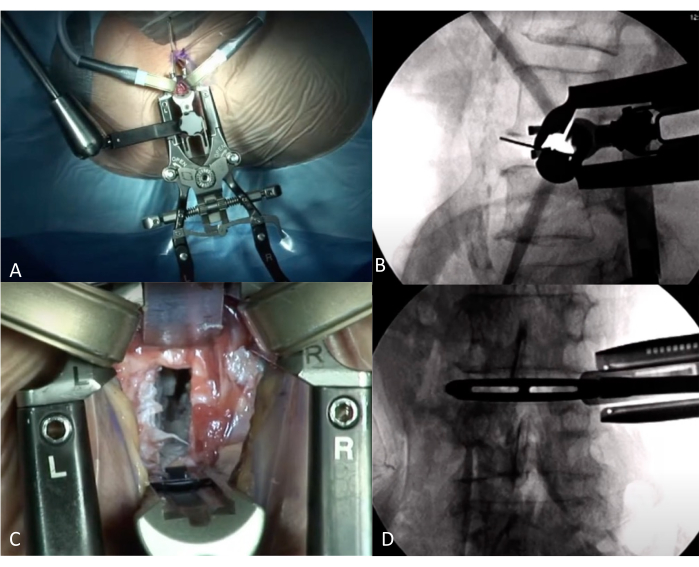
图 4:LLIF 期间的手术间视图。 (A) 牵开器在 AP 视图上的位置。(B) 使用带有牵开器的透视侧视图进行术中验证正确的水平。(C) 通过 Retractor 在光盘级别上查看。椎间盘被切除,留下一些软骨。(D) 术中透视 AP 视图,有试验笼。 请单击此处查看此图的较大版本。
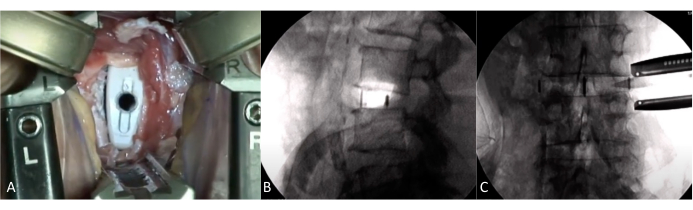
图 5:植入笼的术中视图。 (A) 通过牵开器的术中视图。植入笼的可视化。(B-C)将笼子固定到位的透视。保持架的正确定位,恢复椎间盘高度。 请单击此处查看此图的较大版本。
11. 院内术后阶段
- 通过提供足够的止痛药或其他疼痛管理技术,鼓励患者在数小时内无需支具即可活动。
- 为患者提供清晰的饮食,直到患者排便,然后进行规律饮食。
- 出院前进行建议的侧腹检查和手动触诊,并进行正式的敷料检查。
12. 门诊术后阶段
- 两周后,进行正式的伤口检查。
- 建议患者不要进行超过 15 磅的弯曲/举重/扭转动作。
13. 跟进
- 6 周时获得术后 X 光片,并开始 6 周的正式物理治疗和躯干力学教育(图2)。
- 在 3 个月时进行正式评估。如果担心假关节病,请使用 MPR(多平面重格式化)或 MIP(最大强度投影)后处理工具进行 CT,以评估融合的连续性。
- 6 个月时,进行神经系统评估并获得标准 X 线片。
- 在手术后一年的最后一次临床和放射学随访后,患者不再接受护理。
结果
在我们最近的研究中,我们调查了独立外侧椎体间融合后的并发症发生率12。我们回顾性调查了 2016 年至 2020 年间接受 LLIF 的 158 例患者 (145 例反式腰大肌,13 例前腰大肌),平均随访时间为 14 个月(表 1)。
| 患者特征 | 全部 (n=158) | ... |
讨论
外侧腰椎椎体融合术 (LLIF) 已成为一种流行的实现关节融合术的微创技术。自推出以来,适应症已扩大到治疗各种腰椎疾病,例如退行性疾病、畸形和腰椎病变。它允许在骨突上植入比 TLIF 或 PLIF 更大的椎间笼,从而通过恢复椎间盘高度18,19 来有效矫正冠状状变形和间接减压神经孔。
在计划独立的经腰?...
披露声明
利益冲突 Jens Chapman 医学博士从 Globus Medical Inc. 获得咨询费。Rod Oskouian 医学博士从 Stryker 获得特许权使用费,并从 Seaspine、Globus Medical Inc.、Stryker、DePuy Synthes、Medtronic 和 ATEC 获得咨询费。所有其他作者没有相关的财务或非财务利益需要披露。
致谢
没有。
材料
| Name | Company | Catalog Number | Comments |
| 100mm Aluminum Center Blade | Nuvasive | 3244100 | |
| 100mm Electrode Center Blade | Nuvasive | 3243100 | |
| 100mm Left Blade | Nuvasive | 3241100 | |
| 100mm Right Blade | Nuvasive | 3242100 | |
| 110mm Aluminum Center Blade | Nuvasive | 3244110 | |
| 110mm Electrode Center Blade | Nuvasive | 3243110 | |
| 110mm Left Blade | Nuvasive | 3241110 | |
| 110mm Right Blade | Nuvasive | 3242110 | |
| 120mm Aluminum Center Blade | Nuvasive | 3244120 | |
| 120mm Electrode Center Blade | Nuvasive | 3243120 | |
| 120mm Left Blade | Nuvasive | 3241120 | |
| 120mm Right Blade | Nuvasive | 3242120 | |
| 130mm Aluminum Center Blade | Nuvasive | 3244130 | |
| 130mm Electrode Center Blade | Nuvasive | 3243130 | |
| 130mm Left Blade | Nuvasive | 3241130 | |
| 130mm Right Blade | Nuvasive | 3242130 | |
| 140mm Aluminum Center Blade | Nuvasive | 3244140 | |
| 140mm Electrode Center Blade | Nuvasive | 3243140 | |
| 140mm Left Blade | Nuvasive | 3241140 | |
| 140mm Right Blade | Nuvasive | 3242140 | |
| 150mm Aluminum Center Blade | Nuvasive | 3244150 | |
| 150mm Electrode Center Blade | Nuvasive | 3243150 | |
| 150mm Left Blade | Nuvasive | 3241150 | |
| 150mm Right Blade | Nuvasive | 3242150 | |
| 160mm Aluminum Center Blade | Nuvasive | 3244160 | |
| 160mm Electrode Center Blade | Nuvasive | 3243160 | |
| 160mm Left Blade | Nuvasive | 3241160 | |
| 160mm Right Blade | Nuvasive | 3242160 | |
| 50mm Aluminum Center Blade | Nuvasive | 3244050 | |
| 50mm Left Blade | Nuvasive | 3241050 | |
| 50mm Right Blade | Nuvasive | 3242050 | |
| 60mm Aluminum Center Blade | Nuvasive | 3244060 | |
| 60mm Left Blade | Nuvasive | 3241060 | |
| 60mm Right Blade | Nuvasive | 3242060 | |
| 70mm Aluminum Center Blade | Nuvasive | 3244070 | |
| 70mm Left Blade | Nuvasive | 3241070 | |
| 70mm Right Blade | Nuvasive | 3242070 | |
| 80mm Aluminum Center Blade | Nuvasive | 3244080 | |
| 80mm Left Blade | Nuvasive | 3241080 | |
| 80mm Right Blade | Nuvasive | 3242080 | |
| 90mm Aluminum Center Blade | Nuvasive | 3244090 | |
| 90mm Electrode Center Blade | Nuvasive | 3243090 | |
| 90mm Left Blade | Nuvasive | 3241090 | |
| 90mm Right Blade | Nuvasive | 3242090 | |
| ALGI Penfield, Long Push | Nuvasive | 3300118 | |
| Anterior Crossbar | Nuvasive | 3240003 | |
| Bayonetted Shim Inserter | Nuvasive | 3200215 | |
| Blade Rotation Driver | Nuvasive | 3240005 | |
| Dilator - 12mm | Nuvasive | 1010968 | |
| Dilator - 6mm | Nuvasive | 1010966 | |
| Dilator - 9mm | Nuvasive | 1010967 | |
| Fixation Shim Screw Driver | Nuvasive | 3200052 | |
| Fluoro Modulator | Nuvasive | 3220131 | |
| Hex Driver (3/32”) | Nuvasive | 1011691 | |
| Hex Key (3/32”) | Nuvasive | 1011748 | |
| Initial Dilator Holder | Nuvasive | 3230140 | |
| K-wire (13.5”) | Nuvasive | 3230101 | |
| Light Cable Adapter, Storz | Nuvasive | 1011811 | |
| Lock Shim Inserter/Repositioning Tool | Nuvasive | 3240001 | |
| Lock Shim Inserter/Repositioning Tool, | Nuvasive | ||
| Low-Profile Shim | Nuvasive | 3240002 | |
| MaXcess 4 4th Blade Attachment | Nuvasive | 3240004 | |
| Maxcess 4 Access System | Nuvasive | Tray with XLIF Dilator and Retractors in different seizes | |
| MaXcess 4 Articulating Arm | Nuvasive | 3240121 | |
| MaXcess 4 Blade, 180mm Electrode Ctr | Nuvasive | 3243180 | |
| Needle Electrodes | Nuvasive | 8050029 | NVM5 System |
| Surface Electrodes | Nuvasive | 8020029 | NVM5 System |
| Targeting Instrument | Nuvasive | 3240000 | |
| XL (18mm wide) | Nuvasive | 1000-00-0716 | Implant |
| XL-F (18mm wide) | Nuvasive | 1000-00-0719 | Implant |
| XL-F Wide (22mm wide) | Nuvasive | 1000-00-0720 | Implant |
| XLIF Annulus Cutter, 4x14mm | Nuvasive | 6942414 | |
| XLIF Annulus Cutter, 4x16mm | Nuvasive | 6942416 | |
| XLIF Cobb, 12mm Straight | Nuvasive | 6940012 | |
| XLIF Cobb, 18mm Down | Nuvasive | 6940118 | |
| XLIF Cobb, 18mm Straight | Nuvasive | 6940018 | |
| XLIF Cobb, 22mm Straight | Nuvasive | 6940022 | |
| XLIF Cobb, Serrated | Nuvasive | 6940001 | |
| XLIF Cutter, 8mm Disc | Nuvasive | 6940151 | |
| XLIF Forceps, Bipolar Str Extra Long | Nuvasive | 3200322 | |
| XLIF Handle, Slide | Nuvasive | 6940004 | |
| XLIF Inserter, Angled XL | Nuvasive | D6904485 | |
| XLIF Kerrison, 2mm | Nuvasive | 6940132 | |
| XLIF Kerrison, 5mm | Nuvasive | 6940135 | |
| XLIF Nerve Retractor, Extra Long | Nuvasive | 3300319 | |
| XLIF Paddle Sizer, 4x16mm | Nuvasive | 6940416 | |
| XLIF Paddle Sizer, 6x18mm | Nuvasive | 6940618 | |
| XLIF Paddle Sizer, 6x22mm | Nuvasive | 6940622 | |
| XLIF Penfield, Pull Extra Long | Nuvasive | 3300318 | |
| XLIF Pituitary, Large | Nuvasive | 6940431 | |
| XLIF Pituitary, Medium | Nuvasive | 6940430 | |
| XLIF Pituitary, Small | Nuvasive | 6940429 | |
| XLIF Rasp | Nuvasive | 6940340 | |
| XLIF Scraper, Endplate | Nuvasive | 6940020 | |
| XLIF Slide, Bayonetted | Nuvasive | 6940063 | |
| XLIF Slide, XW Bayonetted | Nuvasive | 6940064 | |
| XLIF Suction, 12FR Extra Long | Nuvasive | 3300320 | |
| XLIF Suction, 15FR Extra Long | Nuvasive | 3300321 | |
| XL-W (22mm wide) | Nuvasive | 1000-00-0717 | Implant |
| XL-XW (26mm wide) | Nuvasive | 1000-00-0718 | Implant |
参考文献
- Luoma, K., et al. Low back pain in relation to lumbar disc degeneration. Spine. 25 (4), 487-492 (2000).
- Rabau, O., et al. Lateral lumbar interbody fusion (LLIF): An update. Global Spine J. 10 (2_suppl), 17S-21S (2020).
- Pimenta, L. Less-invasive lateral lumbar interbody fusion (XLIF) surgical technique: video lecture. Eur Spine J. 24 Suppl 3 (S3), 441-442 (2015).
- Pimenta, L. Lateral endoscopic transpsoas retroperitoneal approach for lumbar spine surgery. Presented at VIII Brazilian Spine Society Meeting. , (2001).
- Ozgur, B. M., Aryan, H. E., Pimenta, L., Taylor, W. R. Extreme lateral interbody fusion (XLIF): a novel surgical technique for anterior lumbar interbody fusion. Spine J. 6 (4), 435-443 (2006).
- Lamartina, C., Berjano, P. Prone single-position extreme lateral interbody fusion (Pro-XLIF): preliminary results. Eur Spine J. 29, 6-13 (2020).
- Walker, C. T., et al. Single-position prone lateral interbody fusion improves segmental lordosis in lumbar spondylolisthesis. World Neurosurg. 151, e786-e792 (2021).
- . XLIF Nuvasive Available from: https://www.nuvasive.com/procedures/spine/xlif20/ (2025)
- . DLIF Metronic Available from: https://thespinemarketgroup.com/wp-content/uploads/2020/07/Direct-Lateral-Surgical-Technique-Medtronic.pdf (2025)
- . OLIF Medtronic Available from: https://www.medtronic.com/me-en/healthcare-professionals/therapies-procedures/spinal-orthopaedic/olif.html (2025)
- Alonso, F., et al. The subcostal nerve during lateral approaches to the lumbar spine: an anatomical study with relevance for injury avoidance and postoperative complications such as abdominal wall hernia. World Neurosurg. 104, 669-673 (2017).
- Godolias, P., et al. Complication rates following stand-alone lateral interbody fusion: a single institution series after 10 years of experience. Eur J Orthop Surg Traumatol. 33 (5), 2121-2127 (2022).
- Walker, C. T., et al. Complications for minimally invasive lateral interbody arthrodesis: a systematic review and meta-analysis comparing prepsoas and transpsoas approaches. J Neurosurg Spine. 30 (4), 446-460 (2019).
- Amini, D. A., et al. Development of a decision-making pathway for utilizing standalone lateral lumbar interbody fusion. Eur Spine J. 31 (7), 1611-1620 (2022).
- Camino-Willhuber, G., et al. Lumbar lateral interbody fusion: step-by-step surgical technique and clinical experience. J Spine Surg. 9 (3), 294-305 (2023).
- Kwon, B., Kim, D. H. Lateral lumbar interbody fusion. J Am Acad of Orthop Surg. 24 (2), 96-105 (2016).
- Lall, R. R., et al. Intraoperative neurophysiological monitoring in spine surgery: indications, efficacy, and role of the preoperative checklist. Neurosurg Focus. 33 (5), E10 (2012).
- Taba, H. A., Williams, S. K. Lateral lumbar interbody fusion. Neurosurg Clin of N Am. 31 (1), 33-42 (2020).
- Rodgers, W. B., Gerber, E. J., Patterson, J. Intraoperative and early postoperative complications in extreme lateral interbody fusion. Spine. 36 (1), 26-32 (2011).
- Moro, T., Kikuchi, S., Konno, S., Yaginuma, H. An anatomic study of the lumbar plexus with respect to retroperitoneal endoscopic surgery. Spine. 28 (5), 423-427 (2003).
- Ng, J. P. H., Kaliya-Perumal, A. K., Tandon, A. A., Oh, J. Y. L. The oblique corridor at L4-L5: a radiographic-anatomical study into the feasibility for lateral interbody fusion. Spine. 45 (10), E552-E559 (2020).
- Huang, C., Xu, Z., Li, F., Chen, Q. Does the access angle change the risk of approach-related complications in minimally invasive lateral lumbar interbody fusion? An MRI study. J Korean Neurosurg Soc. 61 (6), 707-715 (2018).
- Kramer, D. E., Woodhouse, C., Kerolus, M. G., Yu, A. Lumbar plexus safe working zones with lateral lumbar interbody fusion: a systematic review and meta-analysis. Eur Spine J. 31 (10), 2527-2535 (2022).
- Godolias, P., et al. Lumbosacral plexus 3D printing with dissection validation - a baseline study with regards to lateral spine surgery. Interdiscip Neurosurg. 31, 101666 (2023).
- Agarwal, N., et al. Lateral lumbar interbody fusion in the elderly: a 10-year experience. J Neurosurg Spine. 29 (5), 525-529 (2018).
- Chen, E., et al. Cage subsidence and fusion rate in extreme lateral interbody fusion with and without fixation. World Neurosurg. 122, 969-977 (2019).
- Wang, Y., Beydoun, M. A., Min, J., Xue, H., Kaminsky, L. A., Cheskin, L. J. Has the prevalence of overweight, obesity and central obesity levelled off in the United States? Trends, patterns, disparities, and future projections for the obesity epidemic. Int J Epidemiol. 49 (3), 810-823 (2020).
- Barrie, U., et al. Impact of obesity on complications and surgical outcomes after adult degenerative scoliosis spine surgery. Clin Neurol Neurosurg. 226, 107619 (2023).
- Shasby, G. Erratum. Does minimally invasive spine surgery improve outcomes in the obese population? A retrospective review of 1442 degenerative lumbar spine surgeries. J Neurosurg Spine. 36 (6), 1035 (2022).
- Hijji, F. Y., et al. Lateral lumbar interbody fusion: a systematic review of complication rates. Spine J. 17 (10), 1412-1419 (2017).
- Hu, W. -. K., et al. An MRI study of psoas major and abdominal large vessels with respect to the X/DLIF approach. Eur Spine J. 20 (4), 557-562 (2011).
转载和许可
请求许可使用此 JoVE 文章的文本或图形
请求许可探索更多文章
This article has been published
Video Coming Soon
版权所属 © 2025 MyJoVE 公司版权所有,本公司不涉及任何医疗业务和医疗服务。