Se requiere una suscripción a JoVE para ver este contenido. Inicie sesión o comience su prueba gratuita.
Method Article
Imágenes del mecanismo de falla microestructural en la cadera humana
En este artículo
Resumen
El protocolo permite medir la deformación de la microestructura ósea en todo el fémur humano proximal y su dureza mediante la combinación de microtomografías computarizadas de gran volumen, una etapa compresiva hecha a medida y herramientas avanzadas de procesamiento de imágenes.
Resumen
La obtención de imágenes de la microestructura ósea bajo cargas progresivamente crecientes permite observar el comportamiento de falla microestructural del hueso. En este trabajo se describe un protocolo para la obtención de una secuencia de imágenes microestructurales tridimensionales de todo el fémur proximal sometido a una deformación progresivamente creciente, causante de fracturas clínicamente relevantes del cuello femoral. El protocolo se demuestra utilizando cuatro fémures de donantes femeninas de 66 a 80 años en el extremo inferior de la densidad mineral ósea de la población (rango de puntuación T = −2,09 a −4,75). Se diseñó una etapa compresiva radiotransparente para cargar las muestras replicando una postura de una pierna, mientras se registraba la carga aplicada durante la obtención de imágenes de microtomografía computarizada (micro-TC). El campo de visión era de 146 mm de ancho y 132 mm de alto, y el tamaño de píxel isotrópico era de 0,03 mm. El incremento de fuerza se basó en predicciones de elementos finitos de la carga de fractura. La etapa de compresión se utilizó para aplicar el desplazamiento a la muestra y promulgar los incrementos de fuerza prescritos. Las fracturas subcapitales debidas a la apertura y cizallamiento del cuello femoral ocurrieron después de cuatro a cinco incrementos de carga. Las imágenes de micro-TC y las mediciones de la fuerza de reacción se procesaron para estudiar la deformación ósea y la capacidad de absorción de energía. La inestabilidad de la corteza apareció en los primeros pasos de carga. El hueso subcondral de la cabeza femoral presentaba grandes deformaciones que alcanzaban el 16% antes de la fractura, y un aumento progresivo de la capacidad de soporte hasta la fractura. La energía de deformación aumentó linealmente con el desplazamiento hasta la fractura, mientras que la rigidez disminuyó a valores cercanos a cero inmediatamente antes de la fractura. Tres cuartas partes de la energía de fractura fue tomada por la muestra durante el incremento final de fuerza del 25%. En conclusión, el protocolo desarrollado reveló una notable capacidad de absorción de energía, o tolerancia al daño, y una interacción sinérgica entre el hueso cortical y trabecular a una edad avanzada del donante.
Introducción
Las fracturas del cuello femoral son una carga importante para la población que envejece. La microtomografía computarizada (micro-TC) y las pruebas mecánicas concomitantes permiten observar la microestructura ósea y estudiar su relación con la fuerza ósea, sus cambios relacionados con la edad y los desplazamientos bajo carga 1,2. Sin embargo, hasta hace poco, los estudios de micro-TC de hueso bajo carga se limitaban a núcleos óseos extirpados3, animales pequeños4 y unidades de columna vertebral humana5. El presente protocolo permite cuantificar el desplazamiento de la microestructura de todo el fémur humano proximal bajo carga y tras una fractura.
Se han realizado varios estudios para investigar el fracaso del fémur humano y, en ocasiones, estos han llegado a conclusiones contrastantes. Por ejemplo, se cree que el adelgazamiento de las estructuras corticales y trabeculares relacionado con la edad determina la susceptibilidad a la fractura relacionada con la edad al causar inestabilidad elástica del hueso6,7, lo que contrasta aparentemente con el alto coeficiente de determinación de la deformación cortical y las predicciones de resistencia femoral asumiendo que no hay inestabilidad elástica (R2 = 0,80-0,97)8,9. Sin embargo, estos estudios han subestimado sistemáticamente la fuerza femoral (21-29%), poniendo en tela de juicio las respuestas óseas frágiles y cuasi-frágiles implementadas en los modelos 8,10. Una posible explicación para estos hallazgos aparentemente contrastantes puede residir en un comportamiento de fractura diferente de los huesos enteros en comparación con los núcleos óseos aislados. Por lo tanto, la observación de las respuestas de deformación y fractura de la microestructura ósea en fémures proximales completos puede avanzar en el conocimiento de la mecánica de fractura de cadera y aplicaciones relacionadas.
Los métodos actuales para obtener imágenes de huesos humanos enteros con resolución micrométrica son limitados. El pórtico y el tamaño del detector deben proporcionar un volumen de trabajo adecuado para alojar el fémur proximal humano (aproximadamente 13 cm x 10 cm, ancho x largo) y, posiblemente, un tamaño de píxel del orden de 0,02-0,03 mm para garantizar que se puedan capturar las características microarquitectónicas pertinentes11. En la actualidad, estas especificaciones pueden ser cumplidas por algunas instalaciones de sincrotrón1 y algunos escáneres de microtomografía computarizada de gran volumen disponibles en el mercado12,13. La etapa compresiva debe ser radiotransparente para minimizar la atenuación de los rayos X y generar una fuerza suficiente para causar una fractura en el fémur humano (por ejemplo, entre 0,9 kN y 14,3 kN para mujeres blancas de edad avanzada)14. Esta gran variación de la carga de fractura complica la planificación del número de pasos de carga hasta la fractura, el tiempo total del experimento y la cantidad correspondiente de datos producidos. Para abordar este problema, la carga y la ubicación de la fractura se pueden estimar mediante el modelado de elementos finitos mediante el uso de la distribución de la densidad ósea de la muestra a partir de imágenes de tomografía computarizada (TC) clínica 1,2. Finalmente, después del experimento, el gran volumen de datos generados debe ser procesado para estudiar los mecanismos de falla y la capacidad de disipación de energía en todo el fémur humano.
En este trabajo se describe un protocolo para la obtención de una secuencia de imágenes microestructurales tridimensionales de todo el fémur proximal sometido a una deformación progresivamente creciente, que provoca fracturas clínicamente relevantes del cuello femoral2. El protocolo incluye la planificación del incremento gradual de la compresión de la muestra, la carga a través de una platina compresiva radiotransparente personalizada, la obtención de imágenes a través de un escáner micro-CT de gran volumen y el procesamiento de las imágenes y los perfiles de carga.
Protocolo
El protocolo se desarrolló y probó con 12 muestras de fémur recibidas de un programa de donación de cuerpos. Los especímenes se obtuvieron frescos y se almacenaron a -20 °C en el Laboratorio de Biomecánica e Implantes de la Universidad de Flinders (Tonsley, Australia del Sur, Australia). La humedad ósea se mantuvo durante todo el experimento. Las donantes fueron mujeres caucásicas (66-80 años de edad). La autorización ética se obtuvo del Comité de Ética de Investigación Social y del Comportamiento (SBREC) de la Universidad de Flinders (Proyecto # 6380).
1. Planificación de un incremento de paso de carga específico de la muestra
- Escanee la muestra de fémur con un escáner de tomografía computarizada clínico dirigido a un grosor de corte y un tamaño de píxel en el plano de aproximadamente 0,5-0,7 mm. Este paso puede ser completado por un radiólogo experto en cualquier centro público de diagnóstico por imágenes utilizando protocolos estándar de diagnóstico por imágenes pregrabados para la visualización ósea.
- Junto con la muestra, escanee un maniquí de calibración de densitometría por TC con cinco concentraciones conocidas de fosfato de hidrógeno dipotásico (K2HPO4, rango de densidad equivalente aproximadamente entre 59 mg∙cm−3 y 375 mg∙cm−3).
- Segmentar la geometría ósea a partir de las imágenes clínicas de TC15, mallar la geometría segmentada del hueso y mapear las propiedades isotrópicas del material elemento por elemento a los valores de densidad ósea calibrados utilizando la relación densidad-módulo elástico reportada por Schileo et al.8. Guarde la malla para su posterior análisis en el software de elementos finitos. Complete cada paso siguiendo las pautas relevantes proporcionadas con el software de segmentación y elementos finitos.
- Importe la malla en el software de elementos finitos. Restrinja completamente el extremo distal de 3-6 mm del modelo. Aplicar una fuerza nominal de 1.000 N, aducida 8° desde el eje de la diáfisis femoral en el plano coronal y pasando por el centro de la cabeza femoral. Esta condición de carga imita una tarea estática de postura con una pierna (orthoload.com).
- Resuelva el modelo de elementos finitos utilizando el solucionador de PCG integrado (tolerancia de convergencia: 1 x 10−7).
NOTA: Aquí se utilizó el software de elementos finitos ANSYS.- Genere una tabla de elementos que contenga el primer y tercer componente de deformación unitaria principal en el centroide del elemento ejecutando los siguientes comandos:
/POST1
ETABLE,, EPTO1,1
ETABLE,, EPTO3,3 - Calcule la relación de deformación entre el primer y tercer componente principal de la deformación en el modelo y la deformación ósea en tensión (deformación del 0,73 %) y compresión (deformación del 1,04 %)8 (Figura 1) ejecutando los siguientes comandos:
SMULT, RFT, EPTO1, 1/0.0074,1,
SMULT, RFT, EPTO3, 1/0.0104,1,
- Genere una tabla de elementos que contenga el primer y tercer componente de deformación unitaria principal en el centroide del elemento ejecutando los siguientes comandos:
- Escale la fuerza nominal por la relación de deformación máxima tanto en tensión como en compresión, y descarte la mayor de las dos para obtener una estimación de la carga de fractura. Determine el incremento de carga como 1/4 de la carga de fractura calculada1.
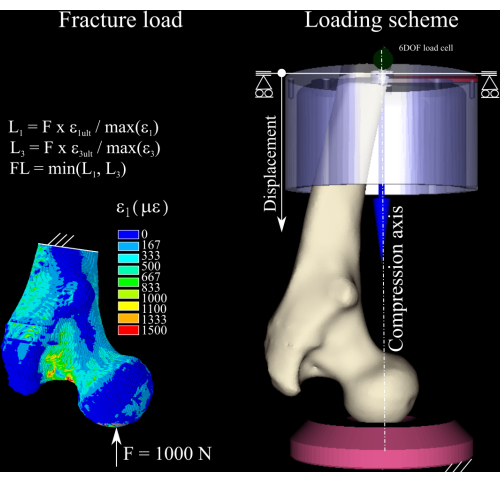
Figura 1: Cálculo de la carga de fractura. El mapa de deformación de elementos finitos, las ecuaciones utilizadas para convertir la fuerza nominal en la carga de fractura (izquierda) y el esquema de carga que muestra el fémur (centro a la derecha), la copa distal de aluminio (arriba a la derecha) y el enchufe de presión de polietileno (abajo a la derecha). Haga clic aquí para ver una versión más grande de esta figura.
2. Preparación del montaje de la muestra de fémur (Figura 2)
- Retire la muestra del congelador (−20 °C).
- Descongelar a temperatura ambiente (RT) durante 24 h manteniendo la muestra en una bolsa de plástico impermeable envuelta en material absorbente empapado en una solución fisiológica para mantener la humedad ósea.
- Cortar la diáfisis femoral a 180 mm de la cabeza femoral proximal.
- Centre la cabeza femoral en el eje vertical de la plataforma de alineación alineando el encaje de presión de polietileno de forma cóncava (Figura 2D) y la cabeza del fémur.
- Alinear el plano que contiene el cuello femoral y el eje de diáfisis con el plano frontal (Figura 2).
- Gire el eje diafisario a una aducción de 8° para que el eje vertical represente la orientación de la fuerza de reacción de la cadera durante una postura estática con una sola pierna (Figura 2).
- Prepare el cemento dental siguiendo las instrucciones del fabricante.
- Coloque el extremo distal de la muestra en un vaso de aluminio de 55 mm de profundidad, llenando el vaso de aluminio con cemento dental. Espere no menos de 30 minutos para que el cemento complete el curado.
- Almacene el conjunto de muestras a -20 °C.
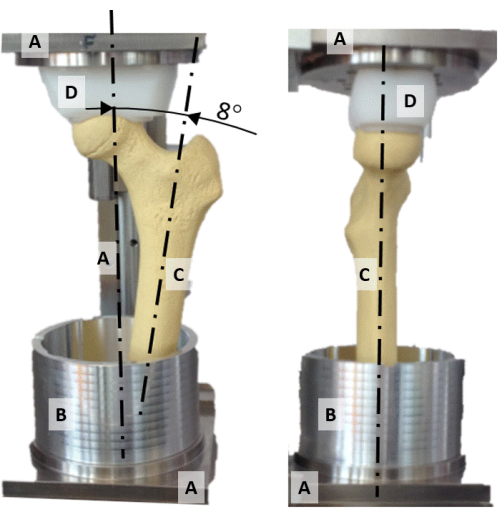
Figura 2: El equipo de alineación. Una foto frontal (izquierda) y lateral (derecha) de la plataforma de alineación que muestra (A) el marco, (B) la taza de aluminio para macetas, (C) un modelo de fémur sintético y (D) el enchufe de presión de forma esférica. Haga clic aquí para ver una versión más grande de esta figura.
3. Montaje de la etapa de compresión
NOTA: Las dimensiones externas de la etapa de compresión son 245 mm de diámetro, 576 mm de altura y 14 kg de peso, excluyendo la muestra. La etapa de compresión consta de dos partes principales: la cámara de compresión y el actuador, que se ensamblan de la siguiente manera:
- Cámara de compresión
- Monte la toma de presión de polietileno (104 mm de diámetro, 60 mm de altura) en la parte inferior del cilindro de aluminio (203 mm de diámetro, 3 mm de espesor de pared), que está cerrado por una placa de aluminio soldada en un extremo (parte inferior).
- Accionador
- Ensamble la estructura superior usando el disco, las tres varillas, la placa triangular y el riel vertical (Figura 3).
- Monte el mecanismo de tornillo-gato (carrera: 150 mm, carga máxima: 10.000 N, relación de transmisión: 27:1, desplazamiento por revolución: 0,148 mm) en la placa triangular.
- Monte el adaptador angular en el riel lineal.
- Monte la mesa x-y de baja fricción en el adaptador angular.
- Monte la célula de carga de seis grados de libertad (error de medición máximo: 0,005%; fuerza máxima: 10.000 N; par máximo: 500 Nm) en la mesa de baja fricción alineando el plano x-z de la célula de carga con el plano frontal de la estructura superior.
- Conecte el tornillo del actuador al adaptador angular.

Figura 3: El conjunto de la etapa de compresión radiotransparente hecho a medida. Una foto (izquierda) y un modelo (derecha) de la etapa de compresión. (A) La cámara de compresión, que es un cilindro de aluminio de 3 mm de espesor cerrado en la parte inferior; (B) el conjunto del actuador con la estructura superior; (C) el mecanismo de tornillo-gato; (D) la mesa x-y de baja fricción; y (E) la célula de carga de seis ejes se muestran e indican en el modelo. Haga clic aquí para ver una versión más grande de esta figura.
4. Configuración del experimento
- Descongelar la muestra a temperatura media durante 24 h mientras se mantiene en una bolsa de plástico impermeable envuelta en material absorbente empapado en una solución fisiológica para mantener la humedad ósea.
- Monte el conjunto de la muestra de copa de aluminio en la célula de carga alineando el plano frontal del conjunto de la muestra con el del actuador.
- Ensamble la estructura superior, incluida la muestra, en la cámara de compresión. Tenga cuidado de alinear la cabeza femoral con la concavidad esférica en el enchufe de presión de polietileno. Asegúrese de que la cabeza femoral esté enganchada pero floja dentro de la cavidad esférica de la cavidad de presión.
- Coloque la etapa de compresión en la etapa de rotación del escáner de micro-CT en Imaging and Medical Beamline (IMBL).
- Conecte la célula de carga (error < 0,005%; fuerza máxima: 10.000 N; par máximo: 500 Nm) al amplificador de deformación.
- Conecte, a través de USB, el amplificador de tensión a un ordenador portátil equipado con el software de aplicación suministrado con la célula de carga.
- Accione el mecanismo de tornillo en la etapa de compresión moviendo la muestra hacia abajo hacia el zócalo de presión mientras monitorea la fuerza de reacción medida por la celda de carga en la computadora portátil. Detenga el mecanismo de tornillo una vez que se alcance una fuerza de compresión igual a 100 N. Descargue la muestra a una precarga de 50 N.
- Seleccione el centelleador acoplado a la lente con sensor pco.edge "Ruby" (http://archive.synchrotron.org.au/31-australian-synchrotron/imbl/811-preparation-for-imaging-experiments).
- Establezca el campo de visión en 76,31 mm x 64,39 mm, lo que para el tamaño de matriz de 2.560 píxeles x 2.160 píxeles proporciona un tamaño de píxel de 29,81 μm.
- Ajuste el eje de la platina giratoria a 8 mm (horizontalmente) desde el eje del campo de visión (modo de escaneo desplazado) para ampliar el campo de visión a 145,71 mm x 64,39 mm con un tamaño de píxel de 29,81 μm.
- Ajuste los parámetros de escaneo a una energía de haz de 60 keV, un incremento de rotación de 0,1°, dos lotes de rotación de 180° (escaneo desplazado), un tiempo de exposición de 50 μs y un promedio de fotogramas de dos por posición de rotación.
- Configure el escaneo para adquirir cinco escaneos consecutivos apilados verticalmente, con un desplazamiento vertical de 26 mm cada uno, de modo que la altura total del volumen escaneado sea de 132,2 mm para un tiempo total de escaneo de 30 min.
5. Pruebas mecánicas con imágenes microestructurales concomitantes
- Realice imágenes de micro-TC (tamaño de píxel: 0,03 mm) dos veces en la condición de referencia (tomada como una condición de deformación cero).
- Aplique el incremento de fuerza accionando manualmente el mecanismo de tornillo-gato a una velocidad constante de aproximadamente 1 s por ronda (0,1-0,2 mm/s).
- Realizar microtomografías computarizadas.
- Repita los pasos 5.2 y 5.3 hasta causar la fractura de la muestra, como lo indica una caída repentina en la fuerza de reacción.
- Realizar una microtomografía computarizada de la muestra fracturada.
- Une las 1.800 imágenes de proyección (2.560 píxeles x 896 píxeles de tamaño, 76,8 mm x 26,88 mm, ancho x alto, imágenes de coma flotante de 32 bits). El proceso une dos imágenes de proyección (tomadas en modo de escaneo horizontal) y las cinco imágenes desplazadas verticalmente, produciendo así una sola imagen de proyección.
- Reconstruya el volumen de las imágenes de sección transversal (4.407 imágenes, cada imagen de 4.888 x 4.888 píxeles de tamaño) y guárdelas como archivos de coma flotante de 32 bits en formato . Formato TIFF (ocupando 392 GB de espacio en disco).
- Aplique un filtro gaussiano de 3 x 3 para reducir el ruido. Convierta las imágenes a 8 bits (256 imágenes de nivel de gris, guardadas en formato de mapa de bits, ocupando aproximadamente 100 GB por volumen).
NOTA: En este trabajo, el procesamiento de las imágenes se llevó a cabo utilizando el software disponible en el Sincrotrón Australiano bajo la guía del operador del IMBL.
6. Cálculo del desplazamiento y del campo de deformación
- Submuestrear las imágenes de la sección transversal en cuatro (120 μm/píxel) para reducir el tiempo de cálculo.
- Registrar rígidamente en el espacio las imágenes de la muestra bajo carga con las de la muestra en la condición de referencia descargada. Utilizar la diáfisis distal como objetivo del corregistro (Fichero Complementario 1 y Fichero Suplementario 2).
- Crear modelos tridimensionales de superficie (. STL) para su visualización después de binarizar las imágenes de micro-CT11.
- Registre elásticamente el volumen de la imagen en el volumen de referencia utilizando un tamaño de cuadrícula igual a 50 píxeles (SDER = 0,076 % de error de deformación, BoneDVC, https://bonedvc.insigneo.org/dvc/) para determinar los desplazamientos en los nodos de la cuadrícula.
- Convierta la cuadrícula en un modelo de elementos finitos. Aplique el desplazamiento nodal calculado por BoneDVC al modelo. Resuelva el modelo para determinar el tensor de deformación en todo el volumen óseo.
- Repita el análisis en la región que muestra los niveles de deformación más altos utilizando las imágenes de resolución completa.
- Asigne los mapas de deformación DVC a las imágenes de resolución completa mediante interpolación cúbica con la función interp3 (Matlab)2.
- Visualice los desplazamientos, la deformación y las imágenes microestructurales para la visualización y animación de gran volumen (Matlab)2.
7. Análisis
- Mostrar la deformación permanente del hueso (daño) mediante la superposición de las imágenes obtenidas en las condiciones de descarga y después de la fractura2.
- Mostrar la deformación microestructural progresiva del hueso mediante la superposición de los modelos tridimensionales en condiciones de descarga, a niveles de carga crecientes y después de la fractura2.
- Mostrar la tensión del hueso en el lugar de la fractura2.
- Analizar la energía de deformación, la rigidez y el desplazamiento utilizando estadísticas descriptivasy métodos de regresión.
Resultados
Las imágenes muestran todo el fémur proximal, el alveolo a presión, el cemento dental, la copa de aluminio y el tejido de envoltura. La microarquitectura ósea se puede ver deformarse progresivamente a medida que aumenta la carga antes de la fractura y después de la fractura (Figura 4).

Figura 4: La etapa...
Discusión
El presente protocolo permite estudiar la micromecánica de las fracturas de cadera en tres dimensiones ex vivo. Se ha diseñado, fabricado y probado a medida una etapa compresiva radiotransparente (aluminio) capaz de aplicar una deformación progresiva a la mitad proximal del fémur humano y medir la fuerza de reacción. En este protocolo se emplea un escáner de micro-TC de gran volumen para proporcionar una secuencia temporal de volúmenes de imagen que muestran todo el fémur proximal con carga progresiva a ...
Divulgaciones
Todos los autores declaran no tener conflictos de intereses.
Agradecimientos
Financiación del Consejo Australiano de Investigación (FT180100338; IC190100020) se agradece.
Materiales
| Name | Company | Catalog Number | Comments |
| Absorbent tissue | N/A | Maintain the bone moisture throughout the experiment | |
| Alignment rig | Custom-made | Rig for positioning the specimen in the potting cup | |
| Aluminium potting cup | Custom-made | Potting cup | |
| Bone saw | N/A | Cut the specimen to size | |
| Calibration phantom QCT Pro | Mindways Software, Inc., Austin, USA | CT Calibration 13002 | Calibrate grey levels in the images into equivalent bone mineral (ash) density levels |
| Clinical Computed-Tmography scanner | General Electric Medical Systems Co., Wisconsin, USA | Optima CT660 | Preliminary imaging for the prediction of the load step to fracture |
| Compressive stage | Custom-made | A 10 kg, radiotransparent compressive stage for applying and maintaining throught imaging a prescribed deformation to the specimen. | |
| Dental cement | Soesterberg, The Netherlands | Vertex RS | |
| Femur specimen | Science Care, Phoenix, USA | ||
| Finite-element analysis software | ANSYS Inc., Canonsburg, USA | ANSYS Mechanical APDL | Finite-element software package |
| Freezer | N/A | Store specimens at -20 °C | |
| Hard Drive | Dell | Disk space: 500 GB per volume | |
| Image bnarization and segmentation software | Skyscan-Bruker, Kontich, Belgium | CT analyzer | Image processing software |
| Image elastic segmentation | The University of Sheffield | Bone DVC | https://bonedvc.insigneo.org/dvc/ |
| Image processing and automation software | The MathWork Inc. | Matlab | Image processing software |
| Image registration software | Skyscan-Bruker, Kontich, Belgium | DataViewer | Image processing software |
| Image segmentation and FE modelling software | Simpleware, Exeter, UK | Scan IP | Bone egmentation software |
| Image stiching script | Australian syncrotron, Clayton, VIC, AU | The script is available at IMBL | |
| Image visualization | Kitware, Clifton Park, NY, USA | Paraview | Image visualization |
| Image visualization | Australian National University | Dristhi | Image visualization: doi:10.1117/12.935640 |
| Imaging and Medical beamline | Australian syncrotron, Clayton, VIC, AU | Large object micro-CT beamline at the Australian Synchrotron | |
| Laptop | Dell Inc., USA | ||
| Low-friction x-y table | THK Co., Tokyo, Japan | ||
| NI signal acquisition software | National Instruments, Austin, TX | NI-DAQmx | |
| Phosphate-buffered saline solution | Custom-made | Maintain the bone moisture throughout the experiment | |
| Plastic bag | N/A | Maintain the bone moisture throughout the experiment | |
| Rail | SKF Inc., Lansdale, PA, USA | ||
| Screw-jack mechanism | Benzlers, Örebro, Sweden | Serie BD (warm gear unit) | stroke: 150 mm, maximal load: 10,000 N, gear ratio: 27:1, a displacement per revolution: 0.148 mm |
| Single pco.edge sensor, lens coupled scintillator | Australian syncrotron, Clayton, VIC, AU | Detector Ruby FOV: 141 x 119 mm; 2560 x 2160 px; 55 µm/px; 50 fps | |
| Six axis load cell | ME-Meßsysteme GmbH, Hennigsdorf, GE | K6D6 | Maximal measurement error: 0.005%; maximal force: 10000 N; maximal torque: 500 Nm |
| Strain amplifier | ME-Meßsysteme GmbH, Hennigsdorf, GE | GSV-1A8USB K6D/M16 |
Referencias
- Martelli, S., Perilli, E. Time-elapsed synchrotron-light microstructural imaging of femoral neck fracture. Journal of the Mechanical Behavior of Biomedical Materials. 84, 265-272 (2018).
- Martelli, S., Giorgi, M., Dall' Ara, E., Perilli, E. Damage tolerance and toughness of elderly human femora. Acta Biomaterialia. 123, 167-177 (2021).
- Perilli, E., et al. Dependence of mechanical compressive strength on local variations in microarchitecture in cancellous bone of proximal human femur. Journal of Biomechanics. 41 (2), 438-446 (2008).
- Thurner, P. J., et al. Time-lapsed investigation of three-dimensional failure and damage accumulation in trabecular bone using synchrotron light. Bone. 39 (2), 289-299 (2006).
- Jackman, T. M. Quantitative, 3D visualization of the initiation and progression of vertebral fractures under compression and anterior flexion. Journal of Bone and Mineral Research. 31 (4), 777-788 (2016).
- Mayhew, P. M., et al. Relation between age, femoral neck cortical stability, and hip fracture risk. Lancet. 366 (9480), 129-135 (2005).
- Nazarian, A., Stauber, M., Zurakowski, D., Snyder, B. D., Müller, R. The interaction of microstructure and volume fraction in predicting failure in cancellous bone. Bone. 39 (6), 1196-1202 (2006).
- Schileo, E., et al. To what extent can linear finite element models of human femora predict failure under stance and fall loading configurations. Journal of Biomechanics. 47 (14), 3531-3538 (2014).
- Schileo, E., et al. An accurate estimation of bone density improves the accuracy of subject-specific finite element models. Journal of Biomechanics. 41 (11), 2483-2491 (2008).
- Dall'ara, E., et al. A nonlinear QCT-based finite element model validation study for the human femur tested in two configurations in vitro. Bone. 52 (1), 27-38 (2013).
- Perilli, E., Parkinson, I. H., Reynolds, K. J. Micro-CT examination of human bone: from biopsies towards the entire organ. Annali dell'Istituto Superiore di Sanità. 48 (1), 75-82 (2012).
- Wearne, L. S., Rapagna, S., Taylor, M., Perilli, E. Micro-CT scan optimisation for mechanical loading of tibia with titanium tibial tray: A digital volume correlation zero strain error analysis. Journal of the Mechanical Behavior of Biomedical Materials. 134, 105336 (2022).
- Bennett, K. J., et al. Ex vivo assessment of surgically repaired tibial plateau fracture displacement under axial load using large-volume micro-CT. Journal of Biomechanics. 144, 111275 (2022).
- Falcinelli, C., et al. Multiple loading conditions analysis can improve the association between finite element bone strength estimates and proximal femur fractures: A preliminary study in elderly women. Bone. 67, 71-80 (2014).
- Orthopedic Image Segmentation. Synopsys Available from: https://www.synopsys.com/simpleware/news-and-events/ortho-medical-image-segmentation.html (2020)
Reimpresiones y Permisos
Solicitar permiso para reutilizar el texto o las figuras de este JoVE artículos
Solicitar permisoExplorar más artículos
This article has been published
Video Coming Soon
ACERCA DE JoVE
Copyright © 2025 MyJoVE Corporation. Todos los derechos reservados