Un abonnement à JoVE est nécessaire pour voir ce contenu. Connectez-vous ou commencez votre essai gratuit.
Method Article
Fixation simultanée OLIF51 et vis pédiculaire percutanée sans arceau en position latérale unique
Dans cet article
Résumé
La fusion intercorporelle lombaire oblique sans bras C au niveau L5-S1 (OLIF51) et la fixation simultanée de vis pédiculaires sont effectuées en position latérale sous guidage de navigation. Cette technique n’expose pas le chirurgien ou le personnel d’opération à des risques de radiation.
Résumé
La fusion intercorporelle lombaire oblique (OLIF) est une technique établie pour la décompression indirecte de la sténose du canal lombaire. Cependant, OLIF au niveau L5-S1 (OLIF51) est techniquement difficile en raison des structures anatomiques. Nous présentons une nouvelle technique simultanée d’OLIF51 avec fixation percutanée de la vis pédiculaire sans fluoroscopie. Le patient est placé dans une position de décubitus latéral droit. Une broche de référence percutanée est insérée dans l’articulation sacro-iliaque droite. Un scan O-arm est effectué et des images reconstruites en 3D sont transmises au système de navigation vertébrale. Une incision cutanée oblique de 4 cm est pratiquée sous guidage de navigation le long du bassin. Les muscles abdominaux internes/externes et transversaux sont divisés le long des fibres musculaires, protégeant les nerfs iliohypogastrique et ilio-inguinal. En utilisant une approche rétropéritonéale, les vaisseaux iliaques communs gauches sont identifiés. Des rétracteurs musculaires spéciaux avec éclairage sont utilisés pour exposer le disque intervertébral L5-S1. Après la préparation du disque avec des instruments navigués, l’espace disque est distrait par les essais navigués. L’os autogène et le matériau osseux déminéralisé sont ensuite insérés dans le trou de la cage. La cage OLIF51 est insérée dans l’espace disque à l’aide d’un maillet. Simultanément, des vis pédiculaires percutanées sont insérées par un autre chirurgien sans modifier la position du décubitus latéral du patient.
En conclusion, l’OLIF51 sans arceau et la fixation simultanée de vis pédiculaires percutanées sont effectuées en position latérale sous guidage de navigation. Cette nouvelle technique réduit le temps chirurgical et les risques de radiation.
Introduction
La spondylose est considérée comme une fracture de stress1 et survient chez environ 5% de la population jeune adulte2. Le niveau d’occurrence le plus courant est au niveau L5 en raison de la force de cisaillement unique appliquée à la zone L5-S1. Les principaux symptômes de la spondylose et du spondylolisthésis sont des douleurs lombaires, des douleurs aux jambes et des engourdissements. Si le traitement conservateur s’avère inefficace, un traitement chirurgical est recommandé3. La fusion intercorporelle lombaire transforaminale (TLIF) est une technique efficace et établie4, mais le taux de non-union de cette procédure est relativement plus élevé au niveau L5-S15. De plus, avec le TLIF, il est difficile de créer une lordose adéquate par rapport à la fusion intercorporelle lombaire oblique (OLIF) ou à la fusion intercorporelle lombaire antérieure (ALIF)6.
Les décompressions indirectes telles que l’ALIF ou l’OLIF sont actuellement des méthodes courantes pour traiter la sténose lombaire7. Cependant, la technique ALIF conventionnelle provoque une grande quantité de dommages musculaires. La fusion latérale oblique entre les corps au niveau L5-S1 (OLIF51) a été signalée pour la première fois en 20178. L’augmentation postérieure de l’instrument est généralement nécessaire pour assurer une fusion solide, mais la technique OLIF conventionnelle utilise un arceau et la position du patient est modifiée de latérale à couchée. Pour surmonter ces problèmes, nous rapportons ici une nouvelle technique de vis olif51 et de vis pédiculaires percutanées (PPS) simultanées sans arceau dans une seule position latérale.
Nous présentons le cas d’une femme de 75 ans atteinte d’un spondylolisthésis L5 symptomatique (grade 2).
Access restricted. Please log in or start a trial to view this content.
Protocole
Cette étude a été approuvée par le comité d’éthique de l’hôpital Okayama Rosai (n° 201-3).
1. Examen du patient
- Prise d’histoire
- Évaluer un patient soupçonné d’avoir une hernie discale ou une sténose en prenant ses antécédents. Habituellement, le patient présente des antécédents de lombalgie prodromique. Le patient peut corréler ses symptômes avec un épisode de traumatisme.
- Demandez au patient de décrire la douleur irradiante à la jambe, son emplacement et ses activités aggravantes et soulageantes.
- Examen physique
- Pour déterminer le niveau du nerf affecté, recherchez des signes de faiblesse motrice ou de perte de sensation dans la jambe. Vérifiez l’amplitude des mouvements lombaires, le test de levée de la jambe droite (SLR), les réflexes tendineux profonds et la faiblesse musculaire.
- Effectuez le test de Kemp pour vérifier l’emplacement des hernies discales. Si le test de Kemp donne un résultat positif, la douleur locale suggère une pathologie des facettes, tandis que l’irradiation de la douleur dans la jambe est plus suggestive d’une irritation de la racine nerveuse, qui accompagne fréquemment une hernie discale foraminale ou une sténose.
REMARQUE: Habituellement, le test SLR est négatif pour les patients atteints de sténose du canal lombaire et positif pour les patients atteints de hernie discale lombaire.
2. Évaluation des images
- Imagerie par résonance magnétique (IRM)
- Effectuez une IRM. Il s’agit de la modalité diagnostique la plus précise pour évaluer la hernie discale lombaire, montrant le site de la hernie et les racines nerveuses touchées. La racine nerveuse L5 peut être comprimée par fibrocartilage au niveau de l’interarticulaire de L5.
- Tomodensitométrie (TDM)
- Utilisez la tomodensitométrie pour vérifier si la hernie discale est calcifiée et pour exclure la compression nerveuse par un ostéophyte.
- Imagerie de fusion CT-IRM
- Utilisez l’image de fusion pour évaluer la faisabilité de l’exécution d’OLIF51. La fenêtre vasculaire, faite par les vaisseaux iliaques communs au niveau du disque L5-S1, est clairement visualisée. Une fenêtre vasculaire de moins de 20 mm rend l’OLIF techniquement difficile (Figure 1).
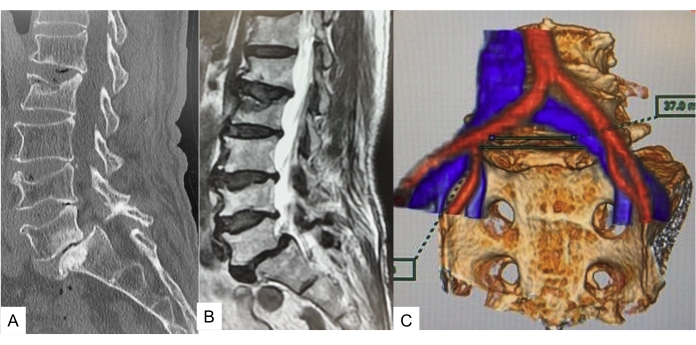
Figure 1 : Image préopératoire. (A) Reconstruction mi-saclastique CT, (B) Image mi-sagitale pondérée T2, (C) Image de fusion IRM CT. La tomodensitométrie et l’IRM montrent un spondylolisthésis isthmique de grade 2. La fenêtre vasculaire mesure 37 mm. Veuillez cliquer ici pour agrandir cette figure.
3. Positionnement du patient et neurosurveillance
- Positionnement du patient
- Placez le patient en position de décubitus latéral droit sur une table en carbone. Utilisez un O-arm pour obtenir des images 3D de la colonne lombaire du patient (Figure 2).
- Pour protéger les structures neurovasculaires, placez un rouleau axillaire sous l’aisselle droite du patient.
- Fléchissez la hanche et le genou à 20° pour détendre le muscle psoas et le nerf lombaire. Fixez le patient à la table avec du ruban adhésif.
- Insérez une broche de référence percutanée dans l’articulation sacro-iliaque gauche.
- Obtenez des images 3D du bras O et transmettez-les au système de navigation.
- Neurosurveillance
- Dans la mesure du possible, neurosurveiller le patient pour prévenir les complications neurologiques (Figure 3).
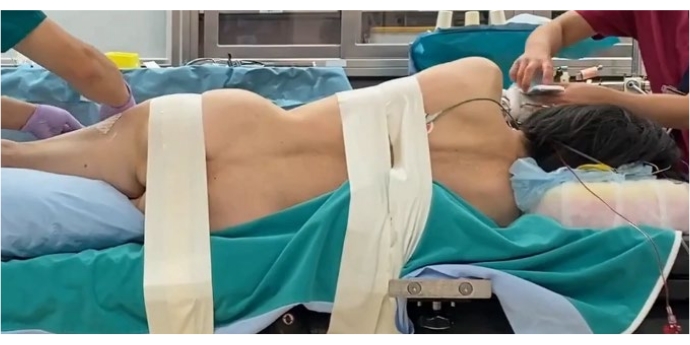
Figure 2 : Positionnement du patient. Position latérale droite du décubitus fixée avec du ruban adhésif. Veuillez cliquer ici pour voir une version agrandie de cette figure.
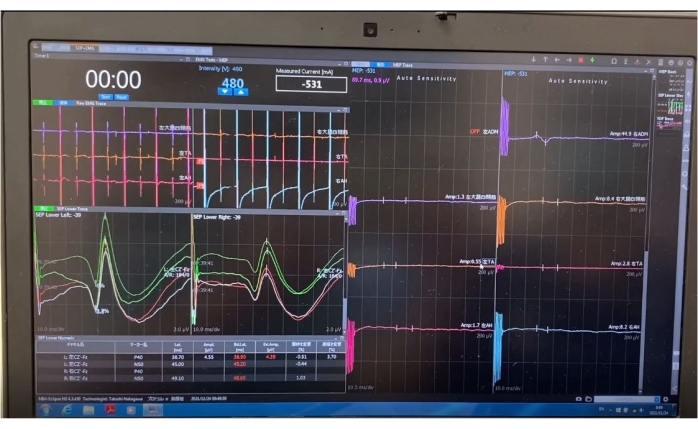
Figure 3 : Neurosurveillance. La neurosurveillance est préférable pour cette technique. Veuillez cliquer ici pour voir une version agrandie de cette figure.
4. Tomodensitométrie peropératoire et navigation vertébrale
- Tomodensitométrie peropératoire
- Placez un repère de référence de navigation (RF) percutané dans l’articulation sacro-iliaque controlatérale ou le processus épineux L5 et obtenez des images de tomodensitométrie peropératoire (Figure 4).
- Navigation
- Le système de navigation est nécessaire pour cette technique. Transmettre les images reconstruites CT 3D au système de navigation (Figure 5).

Figure 4 : Bras en O. Un scan O-arm ne dure que 23 s. Veuillez cliquer ici pour voir une version plus grande de cette figure.

Figure 5 : Système de navigation. Chaque instrument est navigué avec ce système. Veuillez cliquer ici pour voir une version agrandie de cette figure.
5. Enregistrement des instruments navigués
- Enregistrez chaque instrument navigué et effectuez un contrôle de précision.
6. Incision et dissection musculaire
- Incision cutanée
- Marquez l’incision cutanée à l’aide d’un pointeur navigué. Dirigez le point d’entrée vers le centre et parallèlement à l’espace disque L5-S1.
- Faire une incision oblique de 4 cm de long sur la peau, de 4 cm médiale jusqu’à la colonne iliaque supérieure antérieure et parallèle au bassin (Figure 6).
- Dissection musculaire
- Divisez les muscles abdominaux et disséquez le long de la ligne de l’incision cutanée. Une cautérisation monopolaire est contre-indiquée en raison du risque de lésion des nerfs iliohypogastriques et ilio-inguinaux.
- Avec une approche rétropéritonéale, utilisez les deux index pour disséquer l’espace rétropéritonéal, en suivant la paroi abdominale interne postérieurement jusqu’au muscle psoas, qui peut ensuite être visualisé (Figure 7).
ATTENTION: Si le nerf iliohypogastrique est blessé, une hernie abdominale peut survenir.
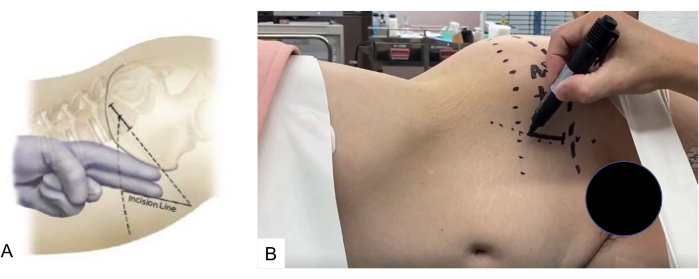
Figure 6 : Incision cutanée. L’habillage est marqué à l’aide d’un pointeur navigué, qui est dirigé vers le centre et parallèle au L5-S1 Veuillez cliquer ici pour afficher une version plus grande de cette figure.
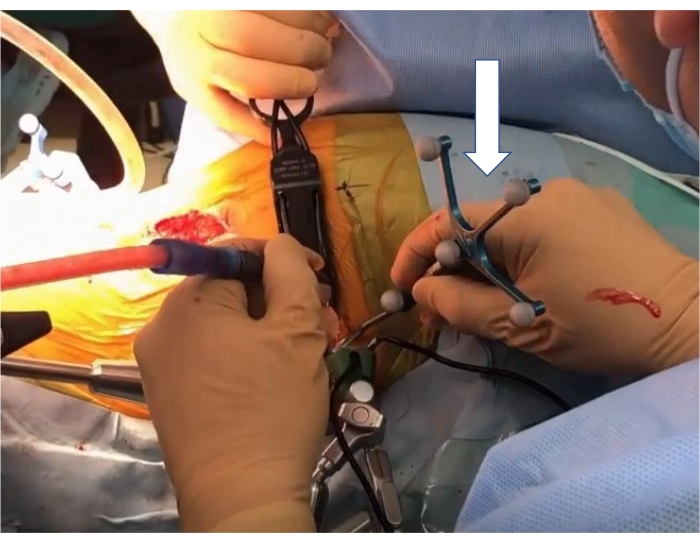
Figure 7 : pointeur navigué. La flèche blanche indique un pointeur navigué. Veuillez cliquer ici pour voir une version agrandie de cette figure.
7. Préparation et essai du disque
- Préparation du disque
- Après avoir exposé le promontorium, identifiez les vaisseaux iliaques communs gauches et rétractez-vous latéralement (vers le haut) à l’aide d’un rétracteur spécial auto-retenant sous éclairage. Prenez grand soin de préserver l’uretère gauche. Le disque intervertébral L5/S1 est exposé (Figure 8).
- Rétracter les deux vaisseaux iliaques communs et la bifurcation avec trois rétracteurs auto-retenants. Une dissection émoussée des couches adventices sur le disque L5/S1 est nécessaire pour ne pas blesser la chaîne sympathique. L’éjaculation rétrograde peut survenir chez les patients masculins si la chaîne sympathique est blessée.
- Une fois que le centre du disque est marqué avec un pointeur navigué, incisez l’anneau avec un couteau et effectuez une discectomie à l’aide de rongeurs Kerrison, de pinces hypophysaires, d’un ascenseur Cobb navigué, d’un rasoir navigué (Figure 10), d’un outil combo navigué (ascenseur périoste) et d’une curette incurvée naviguée (Figure 11).
- Utilisez la curette incurvée naviguée pour retirer la partie postérieure du disque.
REMARQUE: Étant donné que tous les instruments sont navigués, l’utilisation d’un arceau peropératoire n’est pas nécessaire.
- Essais
- Après la préparation du disque, distrayez séquentiellement l’espace disque à l’aide d’essais navigués. Déterminez la taille de la cage sur un radiogramme latéral préopératoire. Pour les patients asiatiques, une hauteur de disque de 10-14 mm et une angulation de 12°-18° sont conseillées.
- À cette étape, effectuez une radiographie peropératoire pour vérifier la position de l’implant et la taille de la cage. Si la cage dépasse de l’espace disque, choisissez une autre cage de taille adéquate (Figure 12).
ATTENTION : Le chirurgien doit vérifier l’exactitude du système de navigation avant d’utiliser les instruments de navigation, car le cadre de référence peut parfois être accidentellement modifié. Contrairement à l’arceau, l’espace disque dans l’image de navigation ne s’ouvre pas lors de l’insertion d’un essai avec une hauteur adéquate.
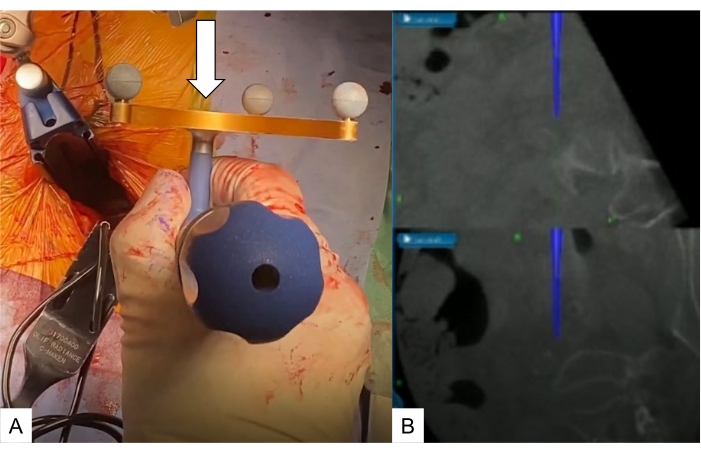
Figure 8 : Approche du promontorium. (A) Sonde pédiculaire naviguée, (B) moniteur de navigation. Une sonde pédiculaire naviguée (flèche blanche) est utilisée pour vérifier le niveau du disque L5-S1. Veuillez cliquer ici pour voir une version agrandie de cette figure.
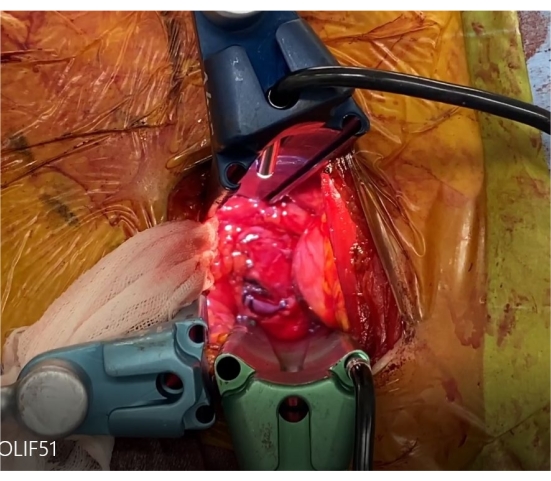
Figure 9 : Rétracteurs auto-retenants. Ces trois rétracteurs rétractent à la fois les vaisseaux iliaques communs et la bifurcation. Veuillez cliquer ici pour voir une version agrandie de cette figure.
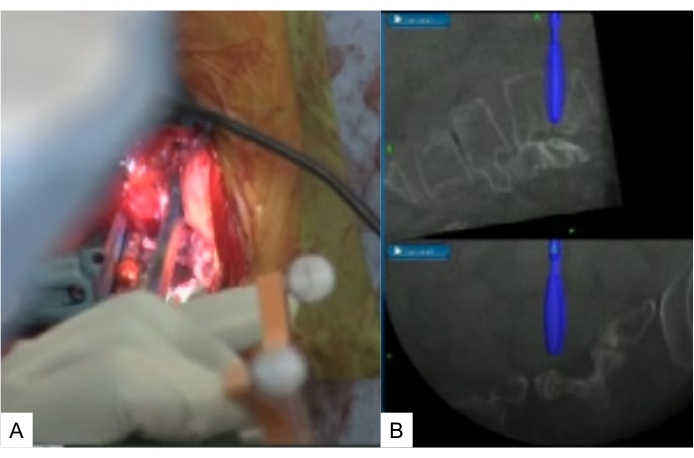
Figure 10 : Rasage navigué. (A) Rasoir navigué, (B) moniteur de navigation. Les rasoirs navigués mesurent de 6 mm à 12 mm. Veuillez cliquer ici pour agrandir cette figure.

Figure 11 : Curette incurvée parcourue. (A) Curette incurvée navigée, (B) moniteur de navigation. Une curette incurvée naviguée est très utile pour retirer complètement la partie postérieure du disque. Veuillez cliquer ici pour voir une version plus grande de cette figure.

Figure 12 : Essai. Après la préparation du disque, l’espace disque est distrait séquentiellement par des essais navigués (flèche blanche). Veuillez cliquer ici pour voir une version agrandie de cette figure.
8. Placement de la cage et vissage
- Placement de la cage
- Insérez un mélange d’os autogène et de matériau osseux déminéralisé dans le trou de la cage. Confirmez l’angle d’insertion de la cage à l’aide d’un pointeur de navigation pour insérer la cage OLIF51 avec précision.
- Utilisez un maillet pour insérer doucement la cage OLIF51. Une fois l’implant positionné, prendre des radiographies antéropostériennes et latérales pour confirmer la position de la cage (Figure 13A).
- Vissage
- Après l’insertion de la cage, insérez une ou deux vis supplémentaires pour éviter le recul de la cage (Figure 13B).
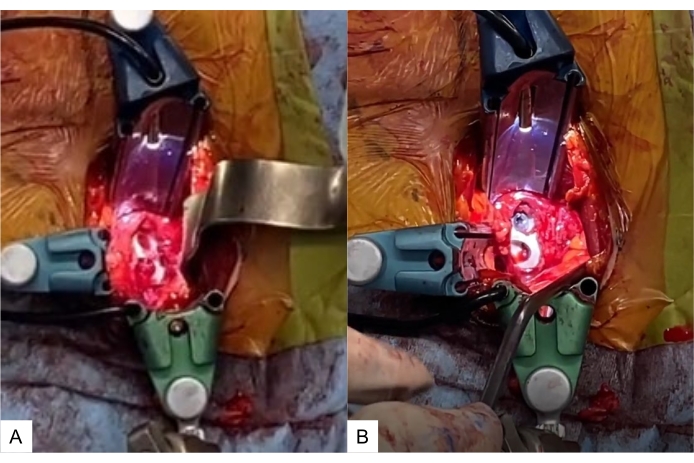
Figure 13 : Placement et vissage de la cage. (A) Cage OLIF51 au niveau du disque L5-S1, (B) cage avec vis. Un mélange d’os autogène et de matériau osseux déminéralisé est inséré dans le trou de la cage. Veuillez cliquer ici pour voir une version agrandie de cette figure.
9. Fixation simultanée de la vis pédiculaire percutanée (PPS)
- Demandez à un autre chirurgien d’insérer les PPS dans la même position de décubitus latéral que le patient sous guidage de navigation.
- Faites le trou de vis avec une bavure à grande vitesse naviguée, une sonde pédiculaire naviguée et un robinet navigué. Mesurez la longueur et le diamètre des vis par navigation.
- Insérez le PPS S1 de manière transdivielle pour améliorer la résistance à l’arrachement de la vis.
- Prenez les radiogrammes après l’insertion des vis (Figure 14).

Figure 14 : Fixation simultanée du PPS. Les PPS sont insérés dans la même position latérale unique par un autre chirurgien sous guidage de navigation. Veuillez cliquer ici pour voir une version agrandie de cette figure.
10. Procédure postopératoire
- Ambulez le patient 1 jour après la chirurgie. L’utilisation d’un corset souple est recommandée pendant 3 mois. Suivi à 3 mois, 6 mois et 12 mois après la chirurgie pour évaluer la fusion osseuse solide.
Access restricted. Please log in or start a trial to view this content.
Résultats
Quatorze cas (âge moyen : 71,5 ans) ont été traités à l’aide de cette nouvelle technique. Ils ont été comparés à 40 cas (âge moyen : 74,0 ans) de L5-S1 TLIF. L’angle de lordose L5-S1 et la hauteur du disque ont été mesurés dans les deux groupes. Le groupe OLIF51 a obtenu une meilleure lordose L5-S1 que le groupe TLIF 51 (Figure 15).
Access restricted. Please log in or start a trial to view this content.
Discussion
Récemment, l’approche lombaire latérale pour la fusion intercorporelle a gagné en popularité en raison de son caractère invasif minimal9. Parmi ces approches, l’approche de division directe du psoas latéral présente plusieurs inconvénients, tels qu’une lésion du plexus nerveux lombaire et une faiblesse musculaire du psoas10. Pour réduire ces complications, le prepsoas ou OLIF a été introduit par Davis et al. en 201411. Cependant, il...
Access restricted. Please log in or start a trial to view this content.
Déclarations de divulgation
Les auteurs déclarent qu’il n’y a pas de conflits d’intérêts.
Remerciements
Cette étude a été soutenue par le Okayama Spine Group.
Access restricted. Please log in or start a trial to view this content.
matériels
| Name | Company | Catalog Number | Comments |
| Adjustable hinged operating carbon table | Mizuho OSI | 6988A-PV-ACP | OSI Axis Jackson table |
| CD Horizon Solera Voyager | Medtronic | 6.4317E+11 | Percutaneous pedicle screw system |
| Navigated Cobb elevator | Medtronic | NAV2066 | |
| Navigated combo tool | Medtronic | NAV2068 | |
| Navigated curette | Medtronic | NAV2069 | |
| Navigated high speed bur | Medtronic | EM200N | Stelth |
| Navigated passive pointer | Medtronic | 960-559 | |
| Navigated pedicle probe | Medtronic | 9734680 | |
| Navigated shaver | Medtronic | NAV2071 | |
| NIM Eclipse system | Medtronic | ECLC | Neuromonitouring |
| O-arm | Medtronic | 224ABBZX00042000 | Intraoperative CT |
| Radiolucent open spine cramp | Medtronic | 9731780 | |
| Self-retaining retractor | Medtronic | 29B2X10008MDT151 | |
| Sovereign Spinal System | Medtronic | 6.4317E+11 | OLIF51 cage |
| Spine small passive frame | Medtronic | 9730605 | |
| Stealth station navigation system Spine 7R | Medtronic | 9733990 | Navigation |
| U-NavLock Gray | Medtronic | 9734590 | |
| U-NavLock Green | Medtronic | 9734734 | |
| U-NavLock Orange | Medtronic | 9734683 | |
| U-NavLock Violet | Medtronic | 9734682 |
Références
- Tawfik, S., Phan, K., Mobbs, R. J., Rao, P. J. The incidence of pars interarticularis defects in athletes. Global Spine Journal. 10 (1), 89-101 (2020).
- Sonne-Holm, S., Jacobsen, S., Rovsing, H. C., Monrad, H., Gebuhr, P. Lumbar spondylolysis: A life long dynamic condition? A cross sectional survey of 4.151 adults. European Spine Journal. 16 (6), 821-828 (2007).
- McAfee, P. C., et al. The indications for interbody fusion cages in the treatment of spondylolisthesis: Analysis of 120 cases. Spine. 30 (6), 60-65 (2005).
- Parajon, A., et al. Minimally invasive transforaminal lumbar interbody fusion: Meta-analysis of the fusion rates. What is the optimal graft material. Neurosurgery. 81 (6), 958-971 (2017).
- Lowe, T. G., Tahernia, A. D., O'Brien, M. F., Smith, D. A. Unilateral transforaminal posterior lumbar interbody fusion (TLIF): Indications, technique, and 2-year results. Journal of Spinal Disorders and Techniques. 15 (1), 31-38 (2002).
- Mayer, H. M. A new microsurgical technique for minimally invasive anterior lumbar interbody fusion. Spine. 22 (6), 691-699 (1997).
- Hodgson, A. R., Stock, F. E., Fang, H. S. Y., Ong, G. B. Anterior spinal fusion the operative approach and pathological findings in 412 patients with Pott's disease of the spine. The British Journal of Surgery. 48, 172-178 (1960).
- Woods, K., Billy, J. B., Hynes, R. Technical description of oblique lateral interbody fusion at L1-L5 (OLIF25) and at L5-S1 (OLIF51) and evaluation of complication and fusion rates. The Spine Journal. 17 (4), 545-553 (2017).
- Tan, Y., et al. Comparison of simultaneous single-position oblique lumbar interbody fusion and percutaneous pedicle screw fixation with posterior lumbar interbody fusion using O-arm navigated technique for lumbar degenerative diseases. Journal of Clinical Medicine. 10 (21), 4938(2021).
- Phillips, F. M., et al. Adult degenerative scoliosis treated with XLIF: Clinical and radiographical results of a prospective multicenter study with 24-month follow-up. Spine. 38 (21), 1853-1861 (2013).
- Davis, T. T., et al. Retroperitoneal oblique corridor to the L2-S1 intervertebral discs in the lateral position: An anatomic study. Journal of Neurosurgery: Spine. 21 (5), 78(2014).
- Houten, J. K., Alexandre, L. C., Nasser, R., Wollowick, A. L. Nerve injury during the transpsoas approach for lumbar fusion. Journal of Neurosurgery: Spine. 15 (3), 280-284 (2011).
- Tanaka, M., et al. C-arm free simultaneous OLIF51 and percutaneous pedicle screw fixation in a single lateral position: A technical note. Interdisciplinary Neurosurgery. 27, 101428(2022).
- Hadelsberg, U. P., Harel, R. Hazards of ionizing radiation and its impact on spine surgery. World Neurosurgery. 92, 353-359 (2016).
- Kim, T. T., Drazin, D., Shweikeh, F., Pashman, R., Johnson, J. P. Clinical and radiographic outcomes of minimally invasive percutaneous pedicle screw placement with intraoperative CT (O-arm) image guidance navigation. Neurosurgical Focus. 36 (3), 1(2014).
- Kakarla, U. K., Little, A. S., Chang, S. W., Sonntag, V. K., Theodore, N. Placement of percutaneous thoracic pedicle screws using neuronavigation. World Neurosurgery. 74 (6), 606-610 (2010).
- Nagamatsu, M., et al. Assessment of 3D lumbosacral vascular anatomy for OLIF51 by non-enhanced MRI and CT medical image fusion technique. Diagnostics. 11 (10), 1744(2021).
- Tanaka, M., Fujiwara, Y., Uotani, K., Maste, P., Yamauchi, T. C-arm-free circumferential minimally invasive surgery for adult spinal deformity: Technical note. World Neurosurgery. 143, 235-246 (2020).
Access restricted. Please log in or start a trial to view this content.
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon