Для просмотра этого контента требуется подписка на Jove Войдите в систему или начните бесплатную пробную версию.
Method Article
Одновременная фиксация винта OLIF51 и чрескожной ножки без C-образного рычага в одном боковом положении
В этой статье
Резюме
С-образный косой поясничный межтелесный сплав на уровне L5-S1 (OLIF51) и одновременная фиксация винта ножки выполняются в боковом положении под навигационным руководством. Этот метод не подвергает хирурга или операционный персонал радиационной опасности.
Аннотация
Косое поясничное межтелесное сращение (OLIF) является устоявшейся методикой непрямой декомпрессии стеноза поясничного канала. Однако OLIF на уровне L5-S1 (OLIF51) технически сложен из-за анатомических структур. Представлена новая одновременная методика OLIF51 с чрескожной фиксацией шнеков ножки без рентгеноскопии. Пациента помещают в правое боковое пролежневое положение. Чрескожный опорный штифт вставляется в правый крестцово-подвздошный сустав. Выполняется сканирование O-arm, и 3D-реконструированные изображения передаются в спинальную навигационную систему. Косой разрез кожи 4 см делается под навигационным наведением вдоль таза. Внутренние/внешние и поперечные мышцы живота разделены вдоль мышечных волокон, защищая подвздошно-подвздошный и подвздошно-пазухинный нервы. С помощью забрюшинного подхода выявляются левые общие подвздошные сосуды. Специальные мышечные ретракторы с подсветкой используются для обнажения межпозвоночного диска L5-S1. После подготовки диска с помощью навигационных инструментов дисковое пространство отвлекается на навигационные испытания. Аутогенная кость и деминерализованный костный материал затем вставляются в отверстие клетки. Сепаратор OLIF51 вставляется в дисковое пространство с помощью молотка. Одновременно чрескожные винты ножки вставляются другим хирургом без изменения бокового пролежного положения пациента.
В заключение, без С-образного рычага OLIF51 и одновременная чрескожная фиксация винта ножки выполняются в боковом положении под навигационным наведением. Этот новый метод сокращает время операции и радиационную опасность.
Введение
Спондилез рассматривается как стрессовый перелом1 и встречается примерно у 5% молодого взрослого населения2. Наиболее распространенный уровень встречаемости находится на уровне L5 из-за уникальной силы сдвига, приложенной в области L5-S1. Основными симптомами спондилеза и спондилолистеза являются боль в пояснице, боль в ногах и онемение. Если консервативное лечение оказывается неэффективным, рекомендуется хирургическое лечение3. Трансфораминальное поясничное межтелесное слияние (TLIF) является эффективным и устоявшимся методом4, но скорость несращения этой процедуры относительно выше на уровне L5-S15. Кроме того, при TLIF трудно создать адекватный лордоз по сравнению с косым поясничным межтелесным слиянием (OLIF) или передним поясничным межтеловым слиянием (ALIF)6.
Непрямые декомпрессии, такие как ALIF или OLIF, в настоящее время являются распространенными методами лечения поясничного стеноза7. Однако обычная техника ALIF вызывает большое количество повреждений мышц. Косое латеральное межтелесное слияние на уровне L5-S1 (OLIF51) было впервые зарегистрировано в 2017году 8. Аугментация заднего инструмента обычно необходима для обеспечения твердого сращения, но обычная техника OLIF использует C-образную руку, и положение пациента меняется с бокового на наклонное. Чтобы преодолеть эти проблемы, мы сообщаем здесь о новой технике одновременных винтов OLIF51 без C-рычага и чрескожных ножек (PPS) в одном боковом положении.
Представляем случай 75-летней женщины с симптоматическим спондилолистезом L5 (2 степень).
Access restricted. Please log in or start a trial to view this content.
протокол
Это исследование было одобрено комитетом по этике в больнице Окаяма Росаи (No 201-3).
1. Осмотр пациента
- Сбор истории
- Оцените пациента с подозрением на грыжу межпозвоночного диска или стеноз, взяв его историю. Обычно пациент имеет в анамнезе продромальную боль в пояснице. Пациент может соотнести свои симптомы с эпизодом травмы.
- Попросите пациента описать иррадирующую боль в ногах, ее расположение, а также усугубляющую и облегчающую деятельность.
- Физикальное обследование
- Чтобы определить уровень пораженного нерва, ищите признаки двигательной слабости или потери чувствительности в ноге. Проверьте поясничный диапазон движений, тест на подъем прямых ног (SLR), глубокие сухожильные рефлексы и мышечную слабость.
- Выполните тест Кемпа, чтобы проверить расположение грыжи межпозвоночных дисков. Если тест Кемпа дает положительный результат, местная боль предполагает фасеточную патологию, в то время как иррадиирующая боль в ногу больше наводит на раздражение нервных корешков, которое часто сопровождает грыжу фораминального диска или стеноз.
ПРИМЕЧАНИЕ: Обычно тест SLR отрицательный для пациентов со стенозом поясничного канала и положительный для пациентов с грыжей поясничного диска.
2. Оценка изображений
- Магнитно-резонансная томография (МРТ)
- Выполните МРТ. Это наиболее точный диагностический метод оценки грыжи поясничного диска, показывающий место грыжи и пораженные нервные корешки. Нервный корешок L5 может быть сжат фиброхрящом на pars interarticularis L5.
- Компьютерная томография (КТ)
- Используйте КТ, чтобы проверить, кальцинирована ли грыжа межпозвоночного диска, и исключить компрессию нерва любым остеофитом.
- КТ-МРТ слияние
- Используйте изображение слияния для оценки осуществимости выполнения OLIF51. Сосудистое окно, сделанное общими подвздошными сосудами на уровне диска L5-S1, четко визуализировано. Сосудистое окно менее 20 мм делает OLIF технически сложным (рисунок 1).
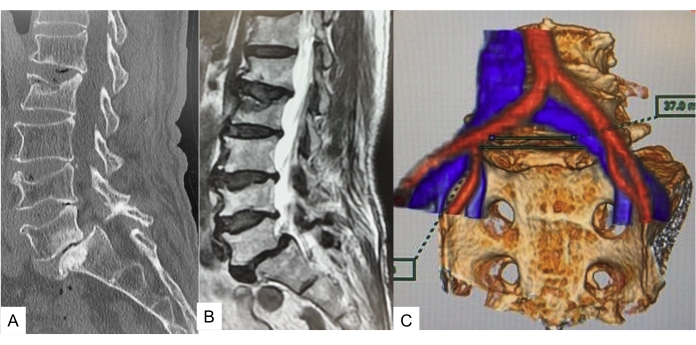
Рисунок 1: Предоперационное изображение. (A) КТ средней сагиттальной реконструкции, (B) T2 взвешенное среднесагиттальное изображение, (C) КТ МРТ слияние. КТ и МРТ показывают спондилолистез 2 степени. Сосудистое окно составляет 37 мм. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
3. Позиционирование пациента и нейромониторинг
- Позиционирование пациента
- Поместите пациента в правое боковое пролежнее положение на углеродном столе. Используйте O-образную руку для получения 3D-изображений поясничного отдела позвоночника пациента (рисунок 2).
- Чтобы защитить нервно-сосудистые структуры, поместите подмышечный рулон под правую подмышечную впадину пациента.
- Согните бедро и колено до 20°, чтобы расслабить мышцу псоас и поясничный нерв. Закрепите пациента к столу скотчем.
- Вставьте чрескожный опорный штифт в левый крестцово-подвздошный сустав.
- Получение 3D-изображений уплотнительного рычага и передача их в навигационную систему.
- Нейромониторинг
- По возможности проводится нейромонитор пациента для предотвращения неврологических осложнений (рисунок 3).
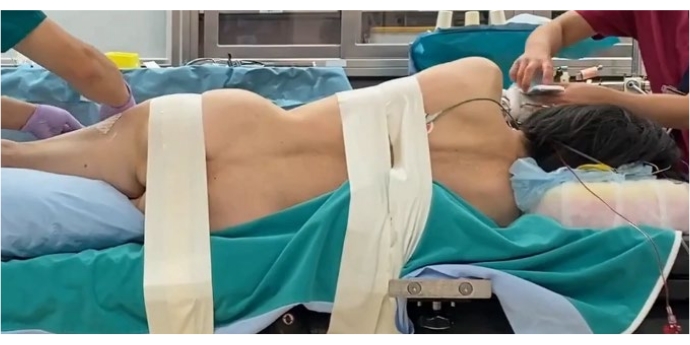
Рисунок 2: Позиционирование пациента. Правое боковое положение пролежней закреплено скотчем. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
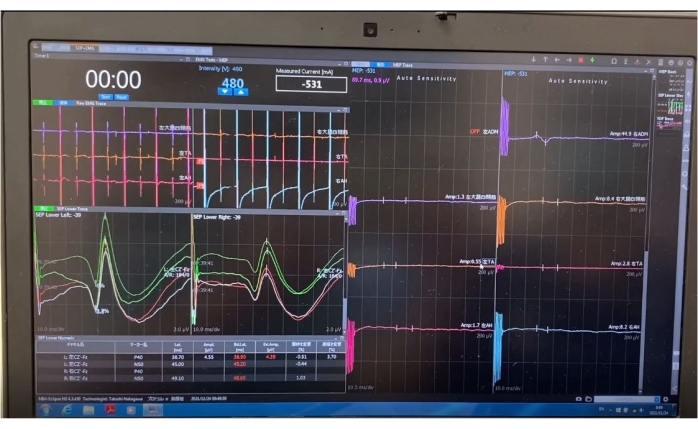
Рисунок 3: Нейромониторинг. Нейромониторинг является предпочтительным для этой техники. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
4. Интраоперационная КТ и спинномозговая навигация
- Интраоперационная КТ
- Поместите навигационную систему отсчета (RF) чрескожно в контралатеральный крестцово-подвздошный сустав или остистой отросток L5 и получите интраоперационные снимки КТ (рисунок 4).
- Навигация
- Навигационная система необходима для этой техники. Передача реконструированных изображений CT 3D в навигационную систему (рисунок 5).

Рисунок 4: Уплотнительный кронштейн. Одно сканирование O-arm составляет всего 23 с. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.

Рисунок 5: Навигационная система. Каждый инструмент управляется с помощью этой системы. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
5. Навигационная регистрация инструмента
- Зарегистрируйте каждый навигационный инструмент и выполните проверку точности.
6. Разрез и рассечение мышц
- Разрез кожи
- Отметьте разрез кожи с помощью навигационного указателя. Направьте точку входа в центр и параллельно дисковому пространству L5-S1.
- Сделайте косой разрез длиной 4 см на коже, 4 см медиальный к переднему верхнему подвздошному отделу позвоночника и параллельный тазу (рисунок 6).
- Рассечение мышц
- Разделите мышцы живота и рассекните по линии разреза кожи. Монополярное прижигание противопоказано из-за риска травмирования подвздошно-подвздошного и подвздошного нервов.
- При забрюшинном подходе используйте оба указательных пальца для рассечения забрюшинного пространства, следуя за внутренней брюшной стенкой сзади вплоть до мышцы псоа, которую затем можно визуализировать (рисунок 7).
ВНИМАНИЕ: Если поврежден подвздошно-подвздошный нерв, может возникнуть грыжа живота.
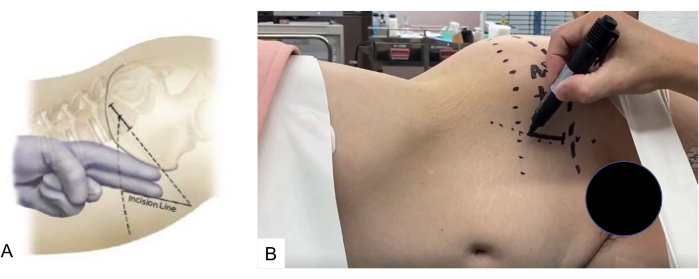
Рисунок 6: Разрез кожи. Обложка помечена с помощью навигационного указателя, который направлен в центр и параллельно L5-S1 Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
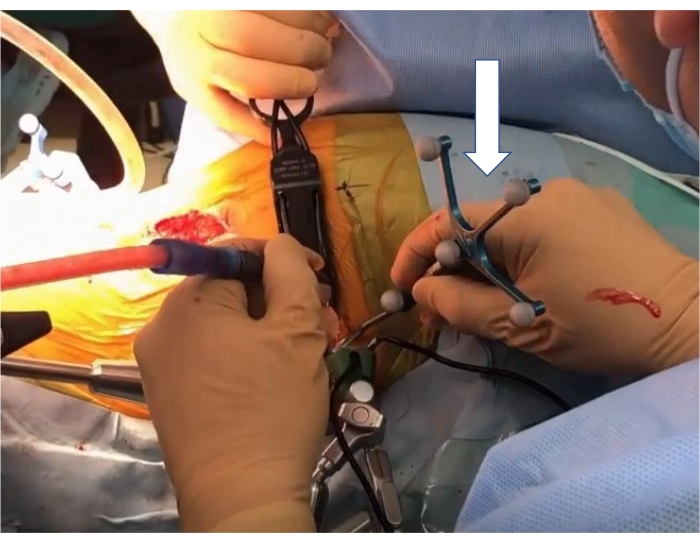
Рисунок 7: Навигационный указатель. Белая стрелка указывает на указатель навигации. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
7. Подготовка и испытание диска
- Подготовка диска
- После обнажения промонтория выявляют левые общие подвздошные сосуды и втягивают латерально (вверх) с помощью специального самоудерживающегося ретрактора при освещении. Будьте очень осторожны, чтобы сохранить левый мочеточник. Подвергается воздействию межпозвоночный диск L5/S1 (рисунок 8).
- Втягиваете как общие подвздошные сосуды, так и бифуркацию с тремя самоудерживающимися втягивающими устройствами. Тупое рассечение адвентициальных слоев на диске L5/S1 необходимо, чтобы не травмировать симпатическую цепь. Ретроградная эякуляция может возникнуть у пациентов мужского пола, если симпатическая цепь повреждена.
- После того, как центр диска отмечен навигационным указателем, разрезайте кольцо ножом и выполните дискэктомию с использованием Kerrison rongeurs, щипцов гипофиза, управляемого лифта Кобба, навигационной бритвы (рисунок 10), навигационного комбинированного инструмента (периостеумный лифт) и навигационной изогнутой кюретки (рисунок 11).
- Используйте изогнутую кюретку с навигацией, чтобы удалить заднюю часть диска.
ПРИМЕЧАНИЕ: Поскольку все инструменты управляются, использование интраоперационного C-образного рычага не требуется.
- Пробная версия
- После подготовки диска последовательно отвлекайте дисковое пространство с помощью навигационных испытаний. Определите размер клетки на предоперационной боковой радиограмме. Для азиатских пациентов рекомендуется высота диска 10-14 мм и ангуляция 12°-18°.
- На этом этапе выполните интраоперационную рентгенографию, чтобы проверить положение имплантата и размер клетки. Если клетка выступает за пределы дискового пространства, выберите другую клетку подходящего размера (рисунок 12).
ВНИМАНИЕ: Хирург должен проверить точность навигационной системы перед использованием навигационных приборов, так как система отсчета иногда может быть случайно изменена. В отличие от C-образного кронштейна, дисковое пространство в навигационном изображении не открывается при вставке пробной версии с достаточной высотой.
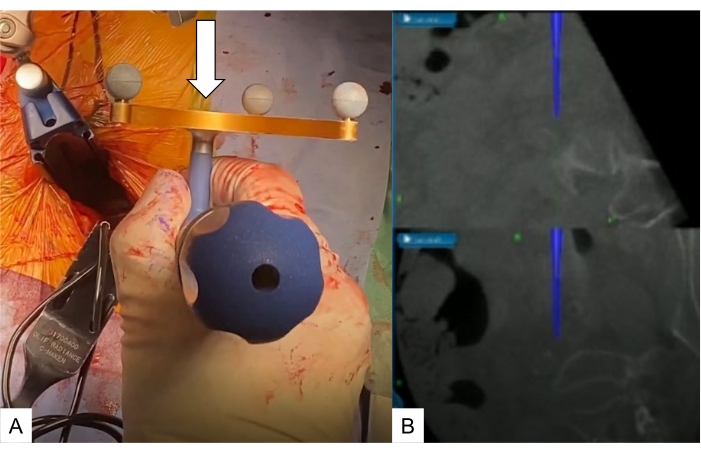
Рисунок 8: Приближение к промонторию. (А) Навигационный педикулярный зонд, (В) навигационный монитор. Для проверки уровня диска L5-S1 используется навигационный датчик ножки (белая стрелка). Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
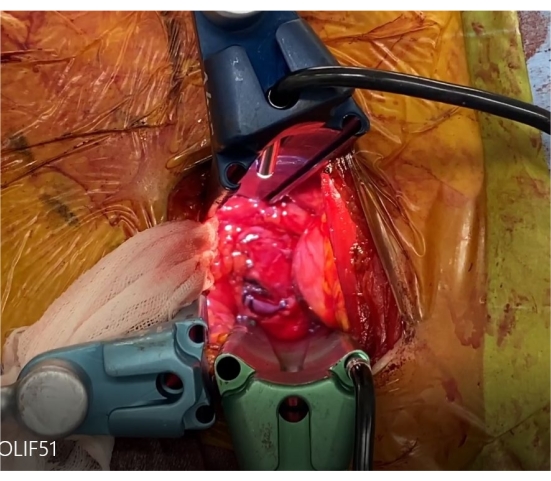
Рисунок 9: Самоудерживающиеся втягивающие устройства. Эти три втягивающих устройства втягивают как общие подвздошные сосуды, так и бифуркацию. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
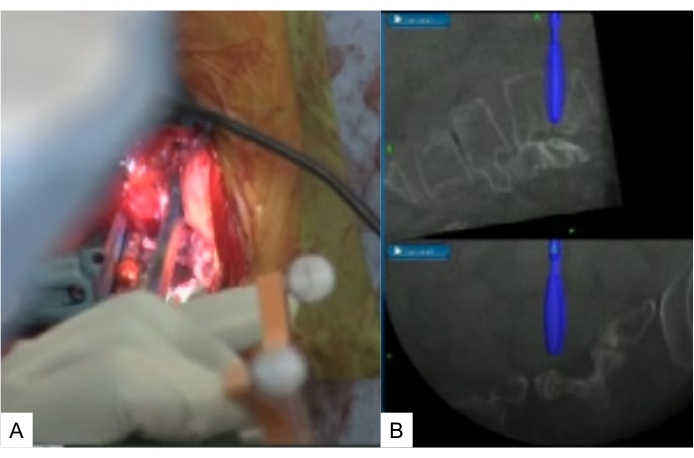
Рисунок 10: Навигационное бритье. (A) Навигационная бритва, (B) навигационный монитор. Навигационные бритвы от 6 мм до 12 мм. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.

Рисунок 11: Навигационная изогнутая кюретка. (A) Навигационная изогнутая кюретка, (B) навигационный монитор. Навигационная изогнутая кюретка очень полезна для полного удаления задней части диска. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.

Рисунок 12: Испытание. После подготовки диска дисковое пространство последовательно отвлекается на навигационные испытания (белая стрелка). Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
8. Размещение и завинчивание клетки
- Размещение клетки
- Вставьте смесь аутогенной кости и деминерализованного костного материала в отверстие клетки. Подтвердите угол вставки клетки с помощью навигационного указателя для точной вставки клетки OLIF51.
- Используйте молоток, чтобы аккуратно вставить клетку OLIF51. После того, как имплантат позиционируется, сделайте переднезаднюю и боковую рентгенограммы, чтобы подтвердить положение клетки (рисунок 13A).
- Завинчивание
- После установки клетки вставьте один или два дополнительных винта, чтобы предотвратить обратное выведение клетки (рисунок 13B).
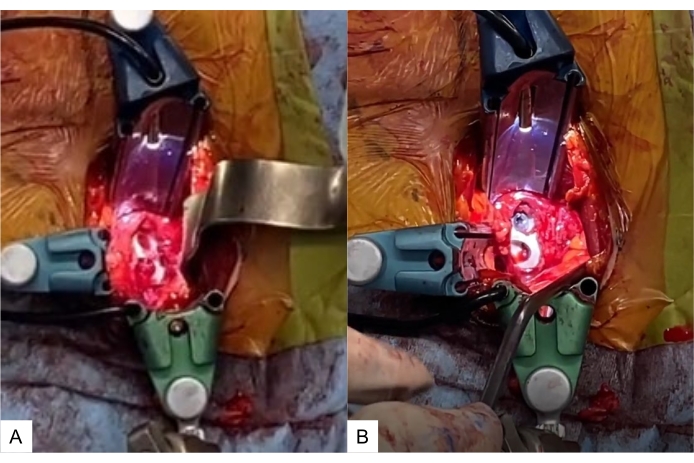
Рисунок 13: Размещение и завинчивание сепаратора. (A) Сепаратор OLIF51 на диске L5-S1, (B) сепаратор с винтом. Смесь аутогенной кости и деминерализованного костного материала вводится в отверстие клетки. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
9. Одновременная фиксация чрескожного шнека ножки (PPS)
- Попросите другого хирурга вставить PPSs в то же боковое пролежнее положение пациента под навигационным руководством.
- Сделайте отверстие для винта с помощью навигационного высокоскоростного заусенца, навигационного зонда ножки и навигационного крана. Измерьте длину и диаметр винтов с помощью навигации.
- Вставьте S1 PPS трансдискальным способом, чтобы повысить прочность винта на вытягивание.
- Возьмите радиограммы после вставки винтов (рисунок 14).

Рисунок 14: Одновременная фиксация PPS. PPS вставляются в то же единственное боковое положение другим хирургом под навигационным руководством. Пожалуйста, нажмите здесь, чтобы просмотреть увеличенную версию этого рисунка.
10. Послеоперационная процедура
- Амбулируют пациента через 1 день после операции. Использование мягкого брекета рекомендуется в течение 3 месяцев. Последующее наблюдение через 3 месяца, 6 месяцев и 12 месяцев после операции для оценки твердого костного сращения.
Access restricted. Please log in or start a trial to view this content.
Результаты
Четырнадцать случаев (средний возраст: 71,5 года) лечились с использованием этой новой методики. Их сравнили с 40 случаями (средний возраст: 74,0 года) L5-S1 TLIF. Угол лордоза L5-S1 и высота диска были измерены в обеих группах. Группа OLIF51 получила лучший лордоз L5-S1, чем группа TLIF 51 (
Access restricted. Please log in or start a trial to view this content.
Обсуждение
В последнее время латеральный поясничный подход для межтелового сращения набирает популярность благодаря своей минимальной инвазивности9. Среди этих подходов подход прямого бокового расщепления псоа имеет несколько недостатков, таких как повреждение сплетения пояснич?...
Access restricted. Please log in or start a trial to view this content.
Раскрытие информации
Авторы заявляют, что конфликта интересов нет.
Благодарности
Это исследование было поддержано Группой позвоночника Окаяма.
Access restricted. Please log in or start a trial to view this content.
Материалы
| Name | Company | Catalog Number | Comments |
| Adjustable hinged operating carbon table | Mizuho OSI | 6988A-PV-ACP | OSI Axis Jackson table |
| CD Horizon Solera Voyager | Medtronic | 6.4317E+11 | Percutaneous pedicle screw system |
| Navigated Cobb elevator | Medtronic | NAV2066 | |
| Navigated combo tool | Medtronic | NAV2068 | |
| Navigated curette | Medtronic | NAV2069 | |
| Navigated high speed bur | Medtronic | EM200N | Stelth |
| Navigated passive pointer | Medtronic | 960-559 | |
| Navigated pedicle probe | Medtronic | 9734680 | |
| Navigated shaver | Medtronic | NAV2071 | |
| NIM Eclipse system | Medtronic | ECLC | Neuromonitouring |
| O-arm | Medtronic | 224ABBZX00042000 | Intraoperative CT |
| Radiolucent open spine cramp | Medtronic | 9731780 | |
| Self-retaining retractor | Medtronic | 29B2X10008MDT151 | |
| Sovereign Spinal System | Medtronic | 6.4317E+11 | OLIF51 cage |
| Spine small passive frame | Medtronic | 9730605 | |
| Stealth station navigation system Spine 7R | Medtronic | 9733990 | Navigation |
| U-NavLock Gray | Medtronic | 9734590 | |
| U-NavLock Green | Medtronic | 9734734 | |
| U-NavLock Orange | Medtronic | 9734683 | |
| U-NavLock Violet | Medtronic | 9734682 |
Ссылки
- Tawfik, S., Phan, K., Mobbs, R. J., Rao, P. J. The incidence of pars interarticularis defects in athletes. Global Spine Journal. 10 (1), 89-101 (2020).
- Sonne-Holm, S., Jacobsen, S., Rovsing, H. C., Monrad, H., Gebuhr, P. Lumbar spondylolysis: A life long dynamic condition? A cross sectional survey of 4.151 adults. European Spine Journal. 16 (6), 821-828 (2007).
- McAfee, P. C., et al. The indications for interbody fusion cages in the treatment of spondylolisthesis: Analysis of 120 cases. Spine. 30 (6), 60-65 (2005).
- Parajon, A., et al. Minimally invasive transforaminal lumbar interbody fusion: Meta-analysis of the fusion rates. What is the optimal graft material. Neurosurgery. 81 (6), 958-971 (2017).
- Lowe, T. G., Tahernia, A. D., O'Brien, M. F., Smith, D. A. Unilateral transforaminal posterior lumbar interbody fusion (TLIF): Indications, technique, and 2-year results. Journal of Spinal Disorders and Techniques. 15 (1), 31-38 (2002).
- Mayer, H. M. A new microsurgical technique for minimally invasive anterior lumbar interbody fusion. Spine. 22 (6), 691-699 (1997).
- Hodgson, A. R., Stock, F. E., Fang, H. S. Y., Ong, G. B. Anterior spinal fusion the operative approach and pathological findings in 412 patients with Pott's disease of the spine. The British Journal of Surgery. 48, 172-178 (1960).
- Woods, K., Billy, J. B., Hynes, R. Technical description of oblique lateral interbody fusion at L1-L5 (OLIF25) and at L5-S1 (OLIF51) and evaluation of complication and fusion rates. The Spine Journal. 17 (4), 545-553 (2017).
- Tan, Y., et al. Comparison of simultaneous single-position oblique lumbar interbody fusion and percutaneous pedicle screw fixation with posterior lumbar interbody fusion using O-arm navigated technique for lumbar degenerative diseases. Journal of Clinical Medicine. 10 (21), 4938(2021).
- Phillips, F. M., et al. Adult degenerative scoliosis treated with XLIF: Clinical and radiographical results of a prospective multicenter study with 24-month follow-up. Spine. 38 (21), 1853-1861 (2013).
- Davis, T. T., et al. Retroperitoneal oblique corridor to the L2-S1 intervertebral discs in the lateral position: An anatomic study. Journal of Neurosurgery: Spine. 21 (5), 78(2014).
- Houten, J. K., Alexandre, L. C., Nasser, R., Wollowick, A. L. Nerve injury during the transpsoas approach for lumbar fusion. Journal of Neurosurgery: Spine. 15 (3), 280-284 (2011).
- Tanaka, M., et al. C-arm free simultaneous OLIF51 and percutaneous pedicle screw fixation in a single lateral position: A technical note. Interdisciplinary Neurosurgery. 27, 101428(2022).
- Hadelsberg, U. P., Harel, R. Hazards of ionizing radiation and its impact on spine surgery. World Neurosurgery. 92, 353-359 (2016).
- Kim, T. T., Drazin, D., Shweikeh, F., Pashman, R., Johnson, J. P. Clinical and radiographic outcomes of minimally invasive percutaneous pedicle screw placement with intraoperative CT (O-arm) image guidance navigation. Neurosurgical Focus. 36 (3), 1(2014).
- Kakarla, U. K., Little, A. S., Chang, S. W., Sonntag, V. K., Theodore, N. Placement of percutaneous thoracic pedicle screws using neuronavigation. World Neurosurgery. 74 (6), 606-610 (2010).
- Nagamatsu, M., et al. Assessment of 3D lumbosacral vascular anatomy for OLIF51 by non-enhanced MRI and CT medical image fusion technique. Diagnostics. 11 (10), 1744(2021).
- Tanaka, M., Fujiwara, Y., Uotani, K., Maste, P., Yamauchi, T. C-arm-free circumferential minimally invasive surgery for adult spinal deformity: Technical note. World Neurosurgery. 143, 235-246 (2020).
Access restricted. Please log in or start a trial to view this content.
Перепечатки и разрешения
Запросить разрешение на использование текста или рисунков этого JoVE статьи
Запросить разрешениеThis article has been published
Video Coming Soon
Авторские права © 2025 MyJoVE Corporation. Все права защищены