Method Article
ステープ手術における顕微鏡経管アプローチの再考
要約
この記事では、ステープ手術のための顕微鏡経管技術について説明し、外科医がこのアプローチに慣れるための段階的な外科的指示を提供します。
要約
顕微鏡的経管(別名経肉)外科的アプローチは、60年代に最初に記述され、外耳道、中耳、およびエピティンパノンに到達するための低侵襲手段を提供します。そのようなアプローチは、耳介後または内耳の皮膚切開を回避する。ただし、狭いスペースで作業するには、角度の付いた顕微手術器具と耳科手術の特定のトレーニングが必要です。経運河アプローチは作業スペースを制限します。しかし、皮膚切開を延長することなく中耳に両眼顕微鏡ビジョンを提供するため、術後の痛みや出血を軽減します。さらに、この低侵襲アプローチは、瘢痕組織の合併症、耳介の感覚低下、および耳介の潜在的な突出を回避します。その多くの利点にもかかわらず、この方法はまだ耳鼻咽喉科外科医によって日常的に行われていません。この低侵襲技術はより困難であるため、耳鼻咽喉科外科医に広く採用されるためには、広範なトレーニングが必要です。この記事では、ステープ手術の段階的な外科的指示を提供し、この顕微鏡的経管技術を使用して考えられる適応症、落とし穴、および制限を報告します。
概要
1951年の耳鼻咽喉科手術における双眼手術顕微鏡の出現1は、より侵襲性の低い顕微鏡的経管アプローチへの道を開いた。代替案は、より侵襲的な内耳切開または耳介後アプローチでした。最初の経管ステープ手術は、1952年にすでにローゼンによって説明されました2,3、しかしその時、ステープは動員され、除去されませんでした。1956年、シアは最初のテフロンプロテーゼ4を使用してテープ手術に革命をもたらしました。経管アプローチは、外耳道の後部、鼓膜、および中耳の良好な3D視覚化を提供するため、この技術に適切に適合していることが証明されました。経管顕微鏡法の適応は時間とともに広がり、多数の外科的耳鼻咽喉科的介入をカバーしています:鼓膜切開術5、鼓膜形成術6,7,8、骨形成術9、肛門切開術10、真珠腫11,12,13、グロムス鼓膜14、迷路切除術15、神経切除術16,17、経岬アプローチ18、19、20またはさらには蝸牛移植21による肉内聴神経腫。
この挑戦的なアプローチには、経管手術(60年代に最初に説明された)22 と特定の外科トレーニングのための特殊な器具の使用が必要です。作業スペースを制限しますが、皮膚切開を延長することなく中耳に両眼顕微鏡ビジョンを提供するため、術後の痛みや出血が軽減されます。さらに、この低侵襲アプローチは、瘢痕組織の合併症、耳介の知覚低下、および耳介の突出を回避します。本稿では、ステープ手術の段階的な外科的指示を提供し、この顕微鏡的経管技術を使用して考えられる適応症、落とし穴、および制限を報告します。
プロトコル
ベルン大学の地元の審査委員会(Kantonale Ethikkomission Bern)は、本研究を承認し、この種の後ろ向き研究には正式なインフォームドコンセントは必要ありませんでした。
1.適応症
- 外耳道の直径が≥5.5 mmの場合は、経運河アプローチを使用してください。
注意: 外耳道の解剖学的構造と形状により、作業スペースがさらに制限される場合があります。 - 直径5 mmの耳鏡を配置して、運河の直径を評価します。検鏡が運河に快適に収まるようにしてください。
- 目に見える前縁のある前穿孔では、経管アプローチを使用しないでください。
- 半規管を越えて上耳に達する真珠腫などの中耳の病状には、裏返し技術11 を使用します。
2. 事前準備
- 患者の位置決め:手術台を最も低い位置に置き、ヘッドレストの角度(α)を最大リクライニング(頭をぶら下げずに)にして逆トレンデレンブルグ位置(図1A)に傾けます。
注:この位置は、大西洋軸不安定性の患者には禁 ?? です。.最後に、頭を反対側に向かって回転させます(β、 図1B)。 - 機器:曲がった機器を使用して、作業フィールドを開いたままにします。機器を指で正しく持ち、視界が妨げられるのを防ぎます(図2 および 図3)。
注意: 黒色の機器は光の反射を減らします。 - 外耳道の消毒と清掃:術中の感染を避けるために外耳道を徹底的に清掃してください。希釈したポビドンヨード(毒性のため2.5%〜5%)で運河を消毒します。
3.局所麻酔
- 2つのステップで局所麻酔を行います。
- 4つの象限すべて(23 G針)にカルボステシン0.25%(50 mg / 20 mL)とアドレナリン1 mg / mL(最終濃度1:200,000エピネフリン)を混合して注射します。.
- 小さな曲がった27Gの針を使用して外耳道内に注入します。顔面麻痺を避けるために、前下領域に注射するときは注意してください。
4.ティンパノミートフラップとスペキュラムホルダー
- 鎌または丸いナイフでU字型の切開を使用して、6'oクロックの位置(下前部)から鼓膜フラップを実行します。下輪の縁に達するまで、ローゼンナイフで外耳道の皮膚を切り離します。
- 検鏡ホルダーを取り付けます(図4)。
- 可能な限り最大の耳の鏡を挿入します。向きが正しいことを確認してください。
注:検鏡のサイズを示す文字は、上に配置する必要があります。 - ベルッチはさみで上後部を切断することにより、ティンパノミートU字型フラップを完成させます。上輪の縁に達するまで、ローゼンナイフで外耳道の皮膚を切り離します。
- このステップは出血を引き起こす可能性があります。
- 出血を止めるためにアドレナリンを染み込ませた吸収性ゼラチンスポンジを使用してください。
- フラップ全体を輪の端まで取り外します。
5.中耳解離
- 中耳に入る前に、顔面神経モニタリングが機能していることを確認してください。
注:患者は、神経筋モニタリング(4 TOF、4つのトレイン)によって評価できる神経筋ブロックから回復している必要があります。 - この位置で剥離しやすいため、輪輪の後上部分で中耳に入ります。
注:中耳小骨の周りの大きな真珠腫または肉芽組織は、解剖学的ランドマークを隠す可能性があります。この場合、中耳の下後進入は、他のランドマーク(CAVE:頸静脈球)を見つけるようにアドバイスされる場合があります。 - 解剖学的中耳構造を解剖して視覚化します。脊索鼓膜、岬、腱関節、腱、および顔面神経(鼓膜セグメント)を視覚化します。
- 上記の構造のいずれかが十分に露出していない場合は、骨キュレットまたは2 mmのラフダイヤモンドドリル(低速)を使用して外耳道の後上部分を広げます。中耳に吸収性ゼラチンスポンジを入れて、中耳への骨粉の侵入を防ぎます。
6.ステープの超構造除去
- 0.3〜0.6 mmの小さなフックまたは鎌ナイフでインキュドステープルジョイントを外し、フットプレートの破損を防ぐために前方に動かします。
- 各小骨を針で触れて3つの小骨すべての可動性をテストし、ステープルの孤立した強直を確認します。
- 顕微鏡に組み込まれた保護メガネまたはフィルターを使用してください。
- レーザー(ダイオードレーザー、CO2レーザーなど)で腱を解剖します。この手順中にレーザーの強度をテストします。パルスモード(30〜50ミリ秒)で2.5〜3 WのエネルギーのFOXレーザーを使用します。ただし、この値はデバイスとそのプローブによって異なります。
- フットプレートが可動性すぎる場合は、フットプレート±前クリュの取り付け近くのテープの後クリュを解剖します。
- テープの超構造を取り外します。前嚢がまだ無傷の場合は、顔面神経から岬に向かってテープをブレーキをかけます。フットプレートはそのままにしてください。
注意: フットプレートは、超構造を壊している間は動かないでください。この手順中にフットプレートが縦方向に骨折する危険があります。
7.フットプレートの穿孔
- FOXレーザーを使用して、ロゼットパターンを作成することにより、フットプレートを炭化/弱めます(2 W、30 msパルスモード)。
- 穿孔マイクロドリル(スキーター0.6 mm)を使用して、後部3番目のセクションのフットプレートの最後のシェルに穴を開けます。
- フットプレートが厚すぎる場合は、ダイヤモンドマイクロドリルを使用して、青いきらめく構造(青い裏地とも呼ばれます)が見えるまでフットプレートを薄くします。
- フットプレートが開いたら、フットプレートの領域で吸引を使用しないでください。
8.ステーププロテーゼ挿入
- 4 mmの測定マークが付いた測定器を使用して、インカスの長いプロセスとフットプレートの間の距離を測定します。測定よりも0.25mm長いプロテーゼを使用してください。
- 挿入する前に、事前定義された向きの角度(~20°)を使用して、小さなワニ耳鉗子でプロテーゼフックを保持します。
- インカスの長いプロセスにテープフックを圧着します。
注意: 圧着計のフロントタインは動きますが、バックタインはインカス上で安定したままです。 - くるぶしハンドルを動かしてプロテーゼの動きを確認します。
- プロテーゼが岬や顔面神経に触れないようにしてください。
- プロテーゼとインカスプロセスの間に相互作用がある場合は、耳鼻咽喉科セメントの使用を検討してください。
- 長期的にはインカス壊死のリスクがあるため、過度の圧着は避けてください。
- 穴あきフットプレートを小さな水に浸した吸収性ゼラチンスポンジで密封します。
9.創傷閉鎖/ドレッシング
- ティンパノミートフラップの位置を変更し、シルクドレッシングで適応させ、ヒドロコルチゾン10 mg(1%)/ネオマイシン3.5 mg /ポリミキシンB硫酸塩10,000単位の溶液に浸した吸収性ゼラチンスポンジでパックします。
- 外耳道のパッキングには、同じ溶液を浸した10cmのリボンガーゼを使用します。
結果
ここでは、テープ手術を受けた9〜68歳の66人の患者(男性37人、女性29人)(平均46.3y、SD±13.4y)の後ろ向き断面分析(2018年1月から2021年5月)を紹介します(標準手術48回、改訂18回、 表1 および 表2)。すべての患者は同じ外科医(GM)によって手術されました。計器は曲がって黒くなっていました(図3)。平均検鏡サイズは6.1 mm(範囲5〜8 mm、n = 51、 図2)であり、操作フィールドを適切に視覚化することができました。耳介後切開が必要な症例は66例中1例のみであった(管径<5mmの9歳の小児)。66例中37例に後管形成術が必要であった. 図 2は、最初の3本の指先で曲がった器具を持ち、残りの2本の指で患者の検鏡または頭に手を安定させる方法を示しています。検鏡ホルダーは、手術台に取り付けられたモバイルエクステンションで構成されています(図4)。露光は限られており、顕微鏡と角度の付いた機器の位置によって調整する必要があります(図5)。座っている外科医の人間工学的位置と最適化された手の角度(図6)により、安定した顕微手術性能が可能になります。58人の患者がリチャーズピストンプロテーゼ、1人の患者がマトリックススリムラインKURZプロテーゼ、5人の患者がマレオ前庭ペクシー(MVP)プロテーゼ(ボールジョイントプロテーゼ)を受け取りました。プロテーゼの平均サイズは4.4mm(範囲4〜5mm、SD±0.2mm)、平均直径は0.46mm(範囲0.4〜0.6mm、SD±0.08mm、 表1)であった。補綴物は66例中33例で耳鼻咽喉科セメントでさらに固定された。コルダティンパニは65例中55例で保存されました。
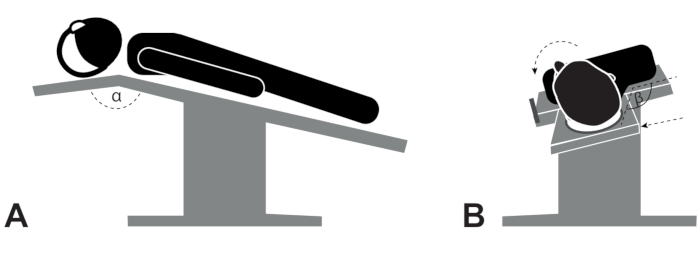
図1:患者のポジショニング 。 (A)最も低い位置の操作テーブルを逆トレンデレンブルグ位置に傾けます。(B)健康な耳に向かって横たわった位置での頭/体の回転。 この図の拡大版を表示するには、ここをクリックしてください。
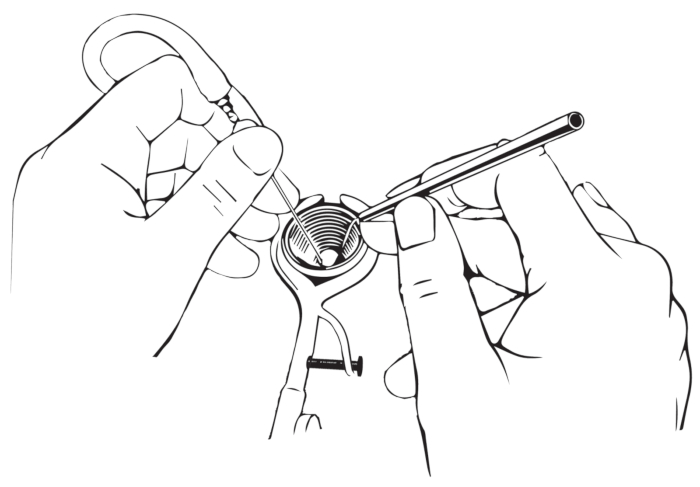
図2:機器の持ち方。 楽器は鉛筆のように保持する必要があります。薬指は検鏡の端で支えられるべきです。 この図の拡大版を表示するには、ここをクリックしてください。

図3:経管顕微鏡アプローチのための曲がった器具。 図は、フック、吸引、耳の検鏡などの曲がった器具を示しています(左から右へ)。 この図の拡大版を表示するには、ここをクリックしてください。
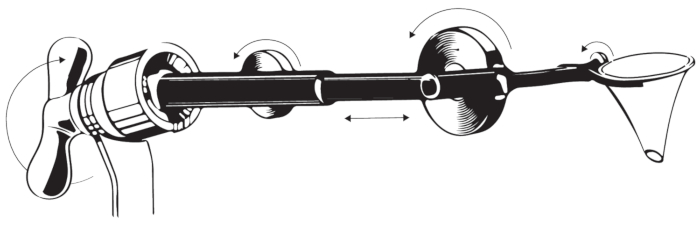
図4:耳の検鏡ホルダー。 図は、検鏡ホルダーの設計を示しています。 この図の拡大版を表示するには、ここをクリックしてください。
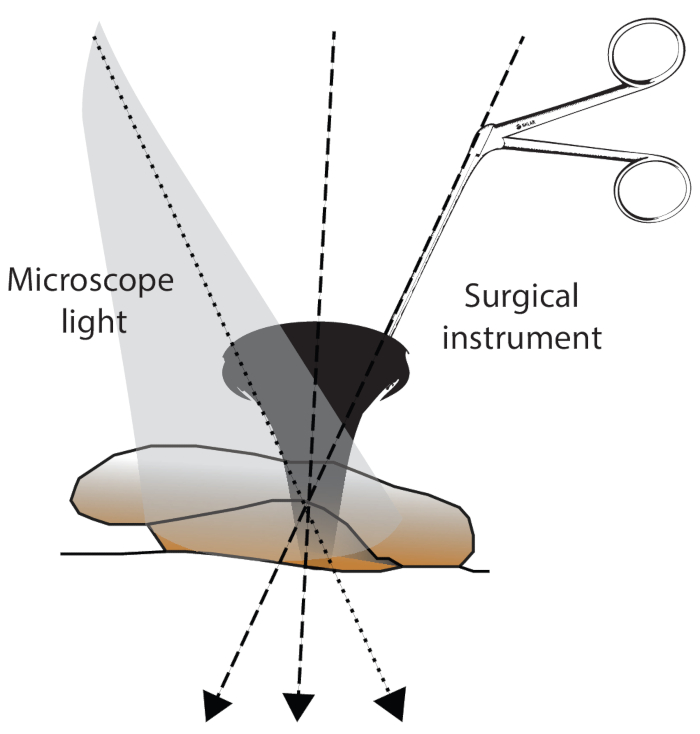
図5:手術野ばく露。 手術野の露出は、1)顕微鏡の光の角度、2)導入された器具の角度、および3)外耳道/頭の位置の角度によって影響を受ける可能性があります。 この図の拡大版を表示するには、ここをクリックしてください。
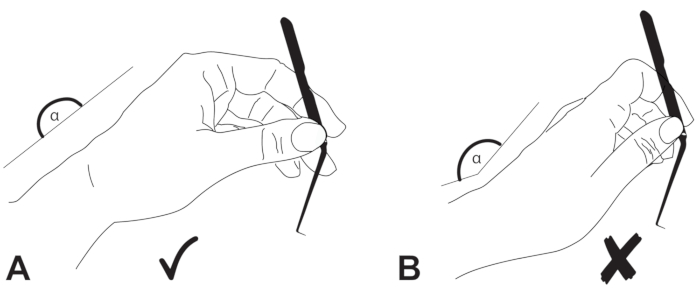
図6:手の位置。 外科医の手首は、(A)ニュートラルポジションにあり、(B)伸ばされていない必要があります。 この図の拡大版を表示するには、ここをクリックしてください。
表1:研究の概要。この表は、患者と手術の特徴をまとめたものです この表をダウンロードするには、ここをクリックしてください。
表2:患者と手術の特徴。この表は、個々の患者の詳細と手術特性を示しています。 この表をダウンロードするには、ここをクリックしてください。
ディスカッション
現在の記事は、ステープ手術のための経管顕微鏡的アプローチに関する詳細なインサイダー情報を提供します。ほとんどの場合、耳介後切開または内耳切開を回避する鍵穴技術を使用して顕微手術が実行可能であることを実証することができました。
ただし、手術を成功させるには、いくつかの前提条件を満たす必要があります。ディセクタは湾曲する必要があります。ナイフ、フック、および針は、このような狭いスペース22での視覚化および光条件を改善するために角度が付けられている(図1)。さらに、機器は黒色で、微視的な光の反射を避けてください。外耳道は湾曲しており、顕微鏡の光線は管の縦軸と完全に整列する必要があるため、患者のポジショニングは経管アプローチにとって非常に重要です(図2)。さらに、経管手術を成功させるには、器具を正しく保持し(図3)、適切な人間工学に基づいた手の姿勢を維持することが重要です(図5)。
図3に示すように、検鏡ホルダーは、両手のテクニックと鼓膜/中耳へのまっすぐなアクセスルートを可能にします。検鏡はさらに計器ガイドとして役立つかもしれません。最後に、指/器具の角度と顕微鏡の光の角度を調整して最適化する必要があります。これらすべてのパラメータを考慮して、外科的性能を改善するために経管耳科手術の広範な訓練が必要である。
代替アプローチには、内耳内切開および耳介後切開または内視鏡的経管アプローチが含まれます。耳介後切開は、鼓膜のアクセスできない前部穿孔または亜全穿孔に推奨されます。しかしながら、そのような症例は、外耳道の直径が十分に大きい(>5mm)場合、内視鏡的アプローチ23によって依然としてアクセス可能である可能性がある。乳様突起腔を開く必要がある場合、耳介後アプローチは依然としてゴールドスタンダードです。真珠腫の複合手術(経肉および後耳介経乳突起アプローチ)には、RothとHäusler11によって最初に記述された裏返しの技術をお勧めします。この技術は、最初のステップとして、上天全摘出術による疾患(真珠腫)の拡張後のすべての解剖学的構造を特定する中耳への経管アクセスを示唆しています。2番目のステップとして、真珠腫の伸展に基づいて経乳様突起アクセスが適応される場合に、耳介後切開が続く可能性があります。この2段階のアプローチには、疾患の限られた拡張に基づいて耳介後切開(第2段階)を必要としない患者の割合が無視できないため、かなりの利点があります。
経管内視鏡アプローチは同じアクセス経路を使用し、外耳道の直径も>5mmに制限されています。同様に、このアプローチは低侵襲であり、解剖学的構造のより近い広角ビューを提供します。さらに、内視鏡的アプローチは、45°または70°の角度付きビューを提供し、これは、後鼓膜24、屋根裏領域25、または前方穿孔23における真珠腫の除去に有用である。真珠腫手術では、前述のインサイドアウト法と同様に、経管内視鏡的真珠腫除去を行い、その後、必要に応じて乳様突起から疾患を除去する。これに関連して、新規な排他的内視鏡技術が、一定の吸引骨穿孔技術26を用いて最近記載された。しかし、内視鏡手術は片手の技術であり、出血を伴う炎症状態では困難です。したがって、出血の管理は、中耳27への内視鏡的アプローチにおいて重要な役割を果たす。さらに、内視鏡検査は両眼視野を提供しないため、限られた被写界深度を提供します。新しい3D内視鏡は被写界深度を改善する可能性があります28;しかしながら、そのような内視鏡は4mmより大きい直径を有する。
耳介後アプローチと比較して、顕微鏡的経管アプローチは低侵襲であり、耳介後痛の回避、瘢痕組織合併症、耳介の感覚低下、耳の突出などのいくつかの利点があります。
経運河アプローチにも限界があります。主な制限は外耳道の直径で、少なくとも5 mmである必要があります。口道を介した直接アクセスまたは制限されたアクセスのない疾患は、経管アプローチのみには適していません。このアプローチは、内視鏡または複合経乳様突入を使用することによって拡張することができる。
経管/経肉顕微鏡アプローチは、70年以上にわたって実証済みの技術です。ただし、この方法は、この低侵襲アプローチの利点にもかかわらず、耳鼻咽喉科医によってまだ日常的に実行されていません。この低侵襲技術のパフォーマンスはより困難で挑戦的であるため、耳鼻咽喉科外科医による使用を促進するために広範なトレーニングが必要です。この説明的な教育ビデオは、耳鼻咽喉科医がこの外科的技術に慣れるための1つの追加ツールを提供します。
開示事項
L.A.はストライカー耳鼻咽喉科のコンサルタントです。他の調査員は、この作業に関連する経済的利益相反を表す関連する経済的利益、活動、関係、または所属を持っていません。
謝辞
GMは、スイス国立科学財団#320030_173081によってサポートされています。
資料
| Name | Company | Catalog Number | Comments |
| Adrenalin | Sintetica | ||
| Belucci microscissors | Olympus (former Richards) | 8178100FX | |
| Betadine solution (Povidon iodine) | Mundipharma Medical Company | ||
| Carbostesin | Sintetica | Bupivacain 2.5 mg/mL | |
| Cup forceps | Olympus (former Richards) | ||
| Curette | Olympus (former Richards) | 13-0147 | |
| Curved suction tubes | Spiggle & Theis | 302007NV und6066500100 | |
| Drill | Bienair | 2 mm rough diamond drill | |
| FOX laser | A.R.C. Laser GmbH | ||
| Gelfoam (absorbable gelatine compressed sponge) | Pfizer Injectables | GS-010DP | absorbable gelatin sponge |
| Gloves | Sempermed | Appropriate size | |
| Hooks | Olympus (former Richards) | 13-0201, 13-0202, 13-0204, 13-0206 | 0.3–0.6 mm |
| Hydrocortison/neomycin/polymyxin otic /Cortisporin Otic Solution | Pfizer | ||
| Needle | Olympus (former Richards) | 13-0207 | 27 G |
| Operating Microscope | Leica | E 114637 | |
| Otologic dissectors | Olympus (former Richards) | ||
| Ribbon gauze | |||
| Round knifes | Olympus (former Richards) | 13-0211 13-0212 | |
| Silk dressing | Otosilk | ||
| Speculum | Olympus (former Richards) | OK 082R | |
| Surgical Mask | Halyard | 48247 | |
| Water to rinse | Ringer |
参考文献
- Mudry, A. The history of the microscope for use in ear surgery. Otology & Neurotology. 21 (6), 877-886 (2000).
- Rosen, S. The development of stapes surgery after five years: Mobilization-Fenestra Ovalis. AMA Archives of Otolaryngology. 67 (2), 129-141 (1958).
- Rosen, S., Bergmant, M. Improved hearing after mobilization of the stapes in otosclerotic deafness. The Journal of Laryngology & Otology. 69 (5), 297-308 (1955).
- Nazarian, R., McElveen, J. T., Eshraghi, A. A. History of otosclerosis and stapes surgery. Otolaryngologic Clinics of North America. 51 (2), 275-290 (2018).
- Jackson, M. Transmeatal tympanotomy. South African Medical Journal. 34, 983-984 (1960).
- Austin, D. F. Transcanal tympanoplasty. Otolaryngologic Clinics of North America. 5 (1), 127-143 (1972).
- de Savornin Lohman, E. A. J., Borgstein, J. Transmeatal tympanoplasty of subtotal and anterior perforations: a single-institution experience including 94 patients. Clinical Otolaryngology: Official Journal of ENT- UK; Official Journal of Netherlands Society for Oto-Rhino-Laryngology & Cervico-Facial Surgery. 42 (4), 920-923 (2017).
- Seidman, M. D. Anterior transcanal tympanoplasty: A novel technique to repair anterior perforations. Otolaryngology-Head and Neck Surgery: Official Journal of American Academy of Otolaryngology- Head and Neck Surgery. 138 (2), 242-245 (2008).
- Aslan, A., Tanyeri Toker, G., Ozgur, E. Transcanal approach for Type 2 tympanoplasty with incus interposition ossiculoplasty: Our experience on 134 patients. Clinical Otolaryngology. 43 (4), 1135-1139 (2018).
- Holt, J. J. Transcanal antrotomy. Laryngoscope. 118 (11), 2036-2039 (2008).
- Roth, T. N., Haeusler, R. Inside-out technique cholesteatoma surgery: a retrospective long-term analysis of 604 operated ears between 1992 and 2006. Otology & Neurotology: Official Publication of the American Otological Society, American Neurotology Socient [and] European Academy of Otology and Neurotology. 30 (1), 59-63 (2009).
- Roth, T. N., Ziglinas, P., Haeusler, R., Caversaccio, M. D. Cholesteatoma surgery in children: long-term results of the inside-out technique. International Journal of Pediatric Otorhinolaryngology. 77 (5), 843-846 (2013).
- Shah, N. Cholesteatoma surgery; transcanal approach. Advances in Oto-Rhino-Laryngology. 29, 216-223 (1983).
- Cannon, S. J. Glomus tympanicum removal by transmeatal approach. Laryngoscope. 72, 193-200 (1962).
- Gacek, R. R. Transcanal labyrinthectomy. Laryngoscope. 88 (10), 1707-1708 (1978).
- Jones, R., Silverstein, H., Smouha, E. Long-term results of transmeatal cochleovestibular neurectomy: an analysis of 100 cases. Otolaryngology-Head and Neck Surgery: Official Journal of American Academy of Otolaryngology- Head and Neck Surgery. 100 (1), 22-29 (1989).
- Kos, M. I., et al. Transcanal approach to the singular nerve. Otology & Neurotology. 27 (4), 542-546 (2006).
- Isaacson, B., Tolisano, A. M., Patel, A. R., Barnett, S. L. Transcanal microscopic transpromontorial approach for vestibular schwannoma. Journal of Neurological Surgery, Part B: Skull Base. 80, 279-280 (2019).
- Mazzoni, A., et al. Transmeatal microsurgery for intralabyrinthine and intrameatal schwannomas: a reappraisal. Acta Otorhinolaryngologica Italica. 40 (5), 390-395 (2020).
- Presutti, L., et al. Expanded transcanal transpromontorial approach to the internal auditory canal: Pilot clinical experience. Laryngoscope. 127 (11), 2608-2614 (2017).
- Kiratzidis, T., Arnold, W., Iliades, T. Veria operation updated. I. The trans-canal wall cochlear implantation. ORL; Journal for Oto-Rhino-Laryngology and its Related Specialties. 64 (6), 406-412 (2002).
- Dworacek, H. Instruments for transmeatal middle ear surgery. AMA Archives of Otolaryngology. 70, 510-511 (1959).
- Tseng, C. C., Lai, M. T., Wu, C. C., Yuan, S. P., Ding, Y. F. Endoscopic transcanal myringoplasty for anterior perforations of the tympanic membrane. JAMA Otolaryngology-Head & Neck Surgery. 142 (11), 1088-1093 (2016).
- Bonali, M., et al. Correlation of radiologic versus endoscopic visualization of the middle ear: implications for endoscopic ear surgery. Otology & Neurotology. 41 (9), 1122-1127 (2020).
- Presutti, L., et al. The impact of the transcanal endoscopic approach and mastoid preservation on recurrence of primary acquired attic cholesteatoma. Otology & Neurotology. 39 (4), 445-450 (2018).
- Gao, Z., Jia, X. H., Yuan, Y. S. Endaural endoscopic atticoantrotomy (retrograde mastoidectomy) using a constant suction bone-drilling technique. Journal of Visualized Experiments: JoVE. (171), e62450(2021).
- Anschuetz, L., et al. Management of bleeding in exclusive endoscopic ear surgery: Pilot clinical experience. Otolaryngology-Head and Neck Surgery. 157 (4), 700-706 (2017).
- Molinari, G., et al. Surgical implications of 3D vs 2D endoscopic ear surgery: a case-control study. European Archives of Oto-Rhino-Laryngology. 277 (12), 3323-3330 (2020).
転載および許可
このJoVE論文のテキスト又は図を再利用するための許可を申請します
許可を申請さらに記事を探す
This article has been published
Video Coming Soon
Copyright © 2023 MyJoVE Corporation. All rights reserved