Method Article
관상동맥 질환에 대한 비침습적 현장 진료 검사의 신호 수집, 점수 해석 및 경제성
요약
관상동맥질환(CAD) 검사를 위한 생리적 신호를 획득하는 방법론을 제시합니다. 각각의 세분성을 포함하여 테스트 양성과 음성에 관한 CAD 점수를 해석하는 방법이 제안됩니다. 테스트의 경제성은 현재 치료 표준의 맥락에서 논의됩니다.
초록
관상동맥질환(CAD)(POC-CAD)에 대한 현장 진료 비침습적 검사는 이전에 개발 및 검증되었습니다. 이 테스트는 직교 전압 구배(OVG)와 광혈류도 신호를 동시에 획득해야 하며, 이는 이 문서에 설명된 주요 방법론입니다. 생체 전위 신호인 OVG를 획득하려면 환자의 흉부의 준비된 피부에 전극을 배치하고(6개의 양극 전극과 기준 전극으로 구성된 Frank 리드 구성과 유사하게 배열됨) 손가락에 혈류역학 센서(표준 전송 방식 사용)를 배치해야 합니다. 신호는 클라우드 기반 시스템에 업로드되며, 여기서 엔지니어링된 기능은 신호에서 추출되고 기계 학습 알고리즘에 제공되어 CAD 점수를 산출합니다. 그런 다음 의사는 환자의 검사 전 CAD 확률의 맥락에서 CAD 점수 값을 해석해야 하며, 그 결과 CAD의 검사 후 확률이 생성됩니다. 이 해석은 테스트 양성성 및 테스트 부정성 수준 또는 더 세밀한 수준에서 수행될 수 있습니다. 각각에 대한 방법론은 우도 비율을 기반으로 여기에서 제안됩니다. 검사 후 확률을 사용하여 의사는 환자 치료의 적절한 다음 단계를 결정해야 합니다. 이 프로세스를 설명하기 위해 몇 가지 시나리오가 사용됩니다. 테스트 채택은 경제적으로 실행 가능한 경우에만 실현 가능합니다. 테스트를 CAD 진단 흐름에 통합하고 그에 따른 의료 시스템의 비용 절감에 대한 논의가 제공됩니다. 이 경제적 모델은 치료가 지연되는 것을 방지함으로써 의료 시스템에 대한 비용 절감을 달성할 수 있음을 보여주며, 이를 해결하지 않고 방치할 경우 질병이 진행되어 더 고급의(그리고 값비싼) 치료가 필요하게 됩니다.
서문
허혈성 심장 질환(IHD)은 현재 전 세계적으로 주요 사망 원인입니다1. 관상동맥질환(Coronary Artery Disease, CAD)은 IHD의 해부학적 전구체로, 관상동맥 내에 심각한 병변이 존재하는 것이 특징입니다. 유의성은 해부학적으로 좌측 주동맥에서 최소 70% 또는 50%의 폐색으로 정의할 수 있다2. 유의성은 또한 혈류에 대한 영향을 측정하여 병변의 기능적 영향에 기초하여 정의할 수 있습니다. 구체적으로, 분획 유동 예비력(fractional flow reserve, FFR) 및 순간 유동 예비력(instantaneous flow reserve, iFR)은 병변에 의해 유발된 유량의 변화를 평가하며, 병변은 FFR < 0.80 또는 iFR < 0.89에서 유의한 것으로 정의된다2. 유의미한 CAD의 존재를 확인하기 위한 황금 표준은 좌심 카테터 삽입(LHC)에 의한 침습적 관상동맥 조영술(ICA)입니다. 상당한 CAD는 스텐트 삽입 또는 관상동맥 우회술을 통한 혈관재생술을 필요로 하며, 이는 심근 허혈 및 해당 협심증 증상을 완화하고 플라크를 안정화합니다(스텐트 삽입의 경우).
현재 CAD에 대한 비침습적 검사는 방사선 노출, 스트레스 및 조영제 주입(신장 영향 포함)을 필요로 하는 경우가 많습니다1. 가장 일반적으로 사용되는 진단 검사는 단일 광자 방출 컴퓨터 단층 촬영(SPECT)이라고도 하는 심근 관류 영상(MPI)과 관상 동맥 컴퓨터 단층 촬영 혈관 조영술(CCTA)입니다. SPECT는 휴식과 스트레스(운동 또는 약물) 중 관류를 추적하기 위해 방사성 동위원소를 주입하는 것을 포함합니다. CCTA는 여러 X선을 사용하여 관상 동맥을 영상화합니다. 양전자 방출 단층 촬영(PET) 및 심장 자기 공명 영상(CMR)도 때때로 CAD 테스트에 사용됩니다1. 이러한 모든 방식은 장비에 대한 상당한 자본 투자, 테스트를 수행할 수 있는 훈련된 인력, 그리고 경우에 따라 의료용 동위원소의 가용성을 필요로 합니다. 이러한 요구 사항으로 인해 이러한 양식은 특히 시골 환경에서 널리 사용할 수 없는 경우가 많으며, 이로 인해 환자 치료가 지연되고 관련 위험이 고조됩니다.
따라서 목표는 CAD(POC-CAD)에 대한 비침습적 현장 진료 테스트인 CorVista 시스템3을 설계하는 것이었습니다. 이 시스템은 기능적으로 중요한 CAD에 대한 FDA 승인 테스트로, CCTA4에 필적하는 성능을 제공합니다. 이 테스트는 환자의 스트레스 없이 장비나 전문 인력에 대한 자본 투자 없이 사용할 수 있습니다. 이 제품은 현재 이미징 기술에 접근할 수 없는 경우가 많으며 자원이 제한된 시골 환경에서 사용하기에 이상적입니다.
POC-CAD의 개발3 및 검증4 는 이전에 발표되었습니다. 간단히 말해서, POC-CAD는 프로토콜 1단계에서 설명한 대로 캡처 장치를 사용하여 직교 전압 구배와 광혈류도 신호를 동시에 획득하는 것으로 시작합니다. 직교 전압 구배는 프랭크 리드 구성5와 유사한 리드 배치를 사용하여 획득된 생체 전위 신호로, 6개의 바이폴라 전극과 몸통에 부착된 기준 전극으로 구성됩니다. 광혈류계는 적색광과 적외선이 손가락 끝을 통해 투과되어 센서(6)에 부딪히는 표준 투과 방식을 사용하여 얻어진다. 신호가 수집되면 클라우드 기반 시스템에 자동으로 업로드되며, 여기서 엔지니어링된 기능이 신호에서 추출되고 기계 학습 알고리즘에 제공되어 웹 포털에 표시되는 CAD 점수를 산출합니다. 프로토콜 단계 2 및 3에서는 테스트에서 반환된 CAD 점수를 해석하는 방법론에 대해 설명합니다. 특히, 발표된 데이터 또는 의사와 관련된 기타 출처를 사용하여 환자가 검사를 받기 전에 CAD의 확률을 추정할 수 있습니다. 우도 비율은 테스트 성능에서 계산할 수 있으며 이진 테스트 결과(2단계) 또는 CAD 점수의 보다 세분화된 값(3단계)을 사용하여 사전 테스트에서 사후 테스트까지 CAD의 확률을 업데이트하는 데 사용할 수 있습니다. 마지막으로, 현재 치료 표준과 비교하여 POC-CAD의 경제성 모델링에 대해 논의합니다.
프로토콜
이 연구는 Western Institutional Review Board의 승인을 받았으며 헬싱키 선언에 따라 수행되었습니다. 참여를 위해 모든 피험자로부터 서면 동의서를 받았습니다. 간단히 말해서, 피험자는 심혈관 증상이 있지만 알려진 관상 동맥 질환이 없는 18세 이상이어야 하며 ICA 또는 CCTA를 받을 예정이어야 합니다. 제외 기준에는 이전에 문서화된 심근 경색 병력, 이전 관상동맥 우회술, 이전 심장 판막 교체 등이 포함되었습니다. 전체 연구 포함 및 제외 기준은 clinicaltrials.gov 의 NCT(National Clinical Trial) 번호 NCT03864081에서 확인할 수 있습니다. 사용된 장비 및 소프트웨어는 재료 표에 나열되어 있습니다.
1. 신호 획득
- 전극 부위의 머리카락을 면도하여 피부를 준비합니다. 비누와 물로 닦고 필요한 경우 깨끗하고 건조한 거즈나 무알코올 물티슈를 사용하여 피부에 잔여물이 남아 있지 않은지 확인하십시오.
- 리드를 전극에 연결하고 표 1에 따라 배치합니다.
알림: 전극 품질은 신호 품질에 영향을 미칠 수 있습니다. 진단 품질 또는 고성능 전극을 사용하는 것이 좋습니다. - 혈류역학(광혈류계, PPG) 센서를 피사체의 손가락에 놓고 센서 케이블이 손 위쪽을 따라 위치하도록 하여 손가락이 센서 안으로 최대한 멀리 오도록 합니다.
- 상처 또는 기타 임상적으로 관련된 이유로 인해 사용을 금지하지 않는 한 검지 손가락을 사용하십시오. 센서를 설치한 후에는 환자에게 센서를 움직이지 않도록 조언합니다.
- 환자를 편안하게 쉴 수 있는 자세로 등을 대고 평평하게 눕힙니다. PPG 센서 케이블과 전극 케이블이 겹치지 않도록 하십시오.
- 필요한 경우 완충재(예: 돌돌 말린 담요 또는 수건, 베개와 함께)를 사용하여 환자가 뒷면의 파란색 전극에 직접 압력을 가하는 것을 방지합니다.
- 신호 노이즈를 제한하고 신호 품질을 최대화하려면 가능한 한 모든 전자 장치(모니터, 텔레비전, 휴대폰 등)를 끄거나 방에서 제거하십시오. 실내 조명을 끕니다.
- 환자 정보를 입력하고 정확성을 확인합니다: 환자의 이름, 환자의 성, 생년월일 성별, 신장(인치), 체중(파운드), 생년월일, 의료 기록 번호(모두 필수이며 순서에 관계없이 입력할 수 있음).
- 환자가 편안한지 확인하고 가만히 조용히 하도록 상기시킵니다(예: 획득 중에는 말을 하지 않음).
- 장치를 평평한 표면에 놓고 응용 프로그램의 배치를 확인합니다. 시작 을 눌러 신호 수집을 시작합니다.
- 장치에서 오류 메시지를 모니터링하고 표시되는 경우 화면의 지시에 따라 오류를 해결하십시오.
- 신호 수집이 완료된 후 3분 35초가 필요한 경우 장치는 신호 품질 평가를 위해 데이터를 클라우드로 자동 전송합니다. 통과 신호 품질 확인을 받을 때까지 환자를 장치에 부착된 상태로 유지하십시오.
- 환자로부터 전극을 분리하고 PPG 센서를 제거합니다.
- 포털에 액세스하여 테스트 결과를 확인합니다(신호가 클라우드에 업로드된 후 약 10분 후에 사용 가능).
표 1: 리드 배치. 7개의 전극 각각이 배치되어야 하는 해부학적 위치에 대한 설명입니다. 이 표를 다운로드하려면 여기를 클릭하십시오.
2. 양성 판정이 주어졌을 때 테스트 결과 해석 대 . 테스트 음성
- 환자의 질병에 대한 사전 검사 확률을 결정합니다(예: 유럽 심장학회(ESC) 지침7 사용).
- CAD 점수를 0과 비교하여 환자의 검사가 양성인지 음성인지 확인합니다. 0보다 크거나 같으면 환자의 결과가 양성이고, 0보다 작으면 결과가 음성입니다.
- 보고서에서 CAD 점수 값을 읽고 보고서 하단에 표시된 검증 코호트의 음성 및 양성 환자의 분포와 비교합니다.
- 민감도와 특이도8을 계산한 다음 방정식 1과 방정식 2를 사용하여 우도비(LR)를 계산합니다9.
참고: 테스트 민감도가 88%(질병이 있는 유일한 피험자 그룹인 ICA의 양성 피험자를 사용하여 계산)이고 특이도가 51%(PROMISE 연구10을 통해 전체 모집단을 나타내기 위해 CCTA에서 음성 피험자를 사용하여 94% 가중치로, ICA에서 음성 피험자를 사용하여 계산)라는 점을 감안할 때 작업 예가 표시됩니다.
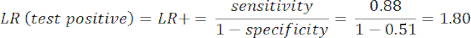 (식 1)
(식 1)
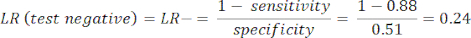 (식 2)
(식 2) - 다음 방정식 3-511을 고려하여 환자의 검사 후 확률을 계산하며, 여기서 LR+는 양성 검사의 경우 사용되고 LR-은 음성 검사의 경우 사용됩니다.
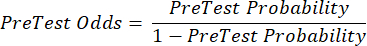 (식 3)
(식 3)
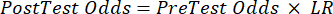 (식 4)
(식 4)
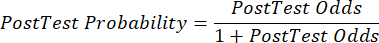 (EQN 5)
(EQN 5) - 업데이트된 CAD 확률을 사용하여 테스트 결과를 감안할 때 환자 치료의 적절한 다음 단계를 결정합니다(예: 표 2에 표시된 ESC 지침7 권장 사항 사용).
표 2: CAD의 확률에 따른 ESC 지침. CAD의 확률 4가지 수준에 대해 유럽 심장학회(European Society of Cardiology) 지침은 다음 검사(필요한 경우)를 포함하여 해당 확률에 대한 적절한 해석을 위한 것입니다. 이 표를 다운로드하려면 여기를 클릭하십시오.
3. 더 세밀하게 주어진 테스트 결과 해석
- 표 3과 같이 검사를 검증하는 데 사용된 모집단에서 관찰된 CAD 점수의 범위, 특히 검사 양성 및 검사 음성 범위의 tertiles(3개의 빈에 있는 동일한 수의 피험자)로 나누어 검사-양성 및 검사-음성 결과의 세분성을 높입니다.
참고: 계산을 단순화하기 위해 카테터 삽입으로 인한 음성 피험자의 6% 기여도는 이 분석에서 제외되며, 이를 포함해도 결과가 크게 변경되지 않습니다. - 테스트 음성 범위의 각 tertile 내에서 실제로 질병이 없는 피험자인 TN(True Negative)의 수와 실제로 질병이 있는 피험자인 FN(False Negative)의 수를 계산합니다.
- 다음 방정식 6-8,11 을 적용하여 각 테스트 음성 tertile의 LR-를 결정합니다(음수 tertiles의 LR+는 관련이 없음).
참고: 방정식은 tertile의 성능 프로필이 성능 통계를 계산하기 위해 전체 테스트 음성 범위를 나타낸다고 가정합니다(테스트 양성에 대한 원래 테스트 음성 빈도를 달성하기 위해 tertile의 수에 해당하는 수정 계수 3이 필요함).
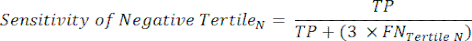 (식 6)
(식 6)
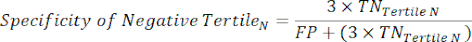 (식 7)
(식 7)
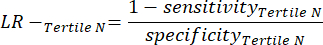 (EQN 8)
(EQN 8)
- 다음 방정식 6-8,11 을 적용하여 각 테스트 음성 tertile의 LR-를 결정합니다(음수 tertiles의 LR+는 관련이 없음).
- 테스트 양성 범위의 각 tertile 내에서 실제로 질병이 있는 피험자인 TP(True Positive)의 수와 실제로 질병이 없는 피험자인 FP(False Positive)의 수를 계산합니다.
- 방정식 9-11을 적용하여 각 테스트 양성 tertile의 LR+를 결정합니다(LR-의 양성 tertiles는 관련이 없음)11.
참고: 방정식은 성능 통계를 계산하기 위해 tertile의 성능 프로필이 전체 테스트 양성 범위를 나타낸다고 가정합니다(테스트 음성에 대한 원래 테스트 양성 빈도를 달성하기 위해 tertile의 수에 해당하는 3의 수정 계수가 필요함).
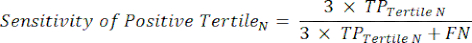 (EQN 9)
(EQN 9)
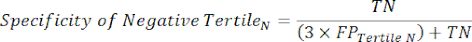 (식 10)
(식 10)
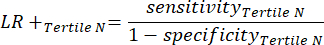 (eqn 11)
(eqn 11)
- 방정식 9-11을 적용하여 각 테스트 양성 tertile의 LR+를 결정합니다(LR-의 양성 tertiles는 관련이 없음)11.
- 환자의 CAD 점수가 어느 tertile에 속하는지 확인하고 표 3의 LR을 감안할 때 2단계에 표시된 절차에 따라 검사 후 확률을 계산합니다.
참고: 예상할 수 있듯이 LR- 값은 음수 CAD 점수가 많을수록 감소하고 LR+ 값은 양수 CAD 점수가 높을수록 증가하므로 CAD 점수가 음수일수록 사전 테스트 확률이 더 효과적으로 감소하고 양수 CAD 점수가 더 효과적으로 사전 테스트 확률을 증가시킵니다. - 2.4-3.4단계에 나열된 계산을 수행하는 대신 표 4 를 사용하여 환자의 CAD 점수7을 사용하여 사전 검사 확률을 사후 검사 확률로 변환합니다.
표 3: 우도 비율. test-positive 및 test-negative 내의 세 가지 점수 범위의 경우 각각 해당 양성 우도 비율과 음수 우도 비율입니다. 이 표를 다운로드하려면 여기를 클릭하십시오.
표 4: 사전 테스트에서 사후 테스트 확률 매핑. 10개 수준의 사전 테스트 확률의 경우, 3개의 음수 tertiles 및 각 positive tertiles 각각에서 CAD 점수가 부여된 해당 테스트 후 확률. 녹색은 <15%의 질병 확률에 해당합니다(ESC 지침은 CAD를 배제할 수 있다고 명시함). 노란색은 15%-65%의 질병 확률에 해당합니다(ESC 지침에 따르면 이미징 기반 비침습적 검사가 바람직함). 주황색은 66%-85%의 질병 확률에 해당합니다(ESC 지침에는 이미징 기반 비침습적 검사를 수행해야 한다고 명시되어 있음). 빨간색은 >85%의 질병 확률에 해당합니다(ESC 지침에는 CAD가 배제될 수 있다고 명시되어 있음). 자세한 지침 정보는 표 2 를 참조하십시오. CAD 점수가 0이면 테스트 양성으로 간주됩니다. 이 표를 다운로드하려면 여기를 클릭하십시오.
결과
예제 신호는 그림 1에서 볼 수 있으며 그림 2에서 보고할 수 있으며, 이는 테스트를 사용하는 의사에게 보이는 것처럼 보입니다. 다음은 CAD 점수의 유의성을 해석하는 데 방법론을 적용하는 방법을 보여주기 위해 제공된 몇 가지 환자 사례입니다.
사례 1
67세의 한 남성은 휴식 시 방사성 팔 통증과 함께 발한과 메스꺼움을 동반한 흉통 증상을 호소했다. ESC 가이드라인7에 따르면, 그의 나이, 성별 및 증상은 초기 질병 확률이 84%로 일치합니다. ESC 가이드라인에 따르면 이러한 환자는 심장 카테터 삽입 및 필요한 중재에 대한 의뢰를 정당화하기 위해 CAD 진단을 내리기 위해 비침습적 검사가 필요합니다(표 2). POC-CAD를 수행한 결과 CAD 점수는 0.32로 나왔는데, 이는 테스트 양성 결과이며 LR+ 2.888로 양성 CAD 점수 중 가장 높은 3점차에 속합니다(표 3). 따라서 환자의 검사 후 확률은 94%이며, ESC 지침(표 2)에 따라 환자는 CAD가 있는 것으로 안전하게 가정할 수 있으며 침습적 심장 카테터 삽입이 적절한 조치입니다.
사례 2
39세의 한 여성은 안정 상태에서 왼쪽과 오른쪽으로 방사되는 가슴 통증을 호소합니다. ESC 가이드라인7에 따르면, 그녀의 나이, 성별 및 증상은 초기 질병 확률 28%와 일치하며, 가이드라인은 CAD의 발병 확률을 더 잘 이해하기 위해 비침습적 검사가 더 바람직한 다음 단계라고 제안합니다. 그러나 이 가이드라인은 또한 젊은 환자(예: 이 39세 여성)의 경우 의사가 방사선 피폭에 대해 의식해야 하며, 방사선 피폭은 SPECT와 같은 검사를 시행하는 데 필요하며 방사성 동위원소를 주입해야 한다고 명시하고 있습니다. 이러한 검사를 위한 또 다른 옵션은 CCTA이지만 많은 X선이 필요합니다. 따라서 POC-CAD는 방사선이 필요하지 않기 때문에 논리적인 선택입니다. 테스트를 수행하여 음수 범위의 첫 번째 삼분위 범위 내에서 LR-이 0.129인 -0.12의 값을 반환했습니다(표 3). 그 결과 테스트 후 확률은 4%이며, 이는 ESC 지침에 따라 CAD를 안전하게 배제할 수 있는 수준으로 떨어지며 CAD에 대한 추가 테스트가 필요하지 않습니다.
사례 3
74세의 한 여성이 비협심증성 흉통과 호흡곤란을 호소하고 있습니다. ESC 가이드라인7에 따르면, 그녀의 나이, 성별 및 증상은 초기 질병 확률 24%와 일치하며, 가이드라인은 CAD의 발병 확률을 더 잘 이해하기 위해 비침습적 검사가 더 바람직한 다음 단계라고 제안합니다. 환자는 치료를 받고 있는 시골 클리닉에서 모든 검사 방식(PET, SPECT, CCTA, CMR)을 사용할 수 있는 대도시 중심지로 이동하는 것을 주저하므로 의사는 POC-CAD를 제공합니다. CAD 점수는 0.07로 LR+가 1.446으로 양성 범위의 첫 번째 삼분위에 속하므로 테스트 후 확률은 33%입니다. 양성 결과와 질병 가능성의 증가에 따라 환자는 PET 스캔을 위해 도시로 여행하는 데 동의합니다. PET는 또한 LR+가 6.0412로 질병을 나타내며 PET 후 33%에서 75%까지 증가합니다.
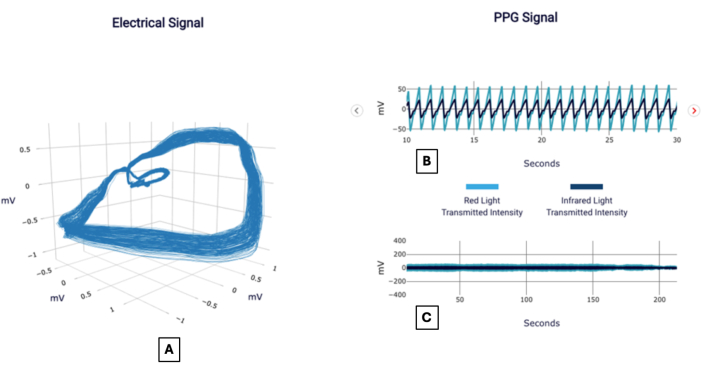
그림 1: 신호의 예. 전기 신호(A)라고도 하는 직교 전압 구배와 20초 간격(B) 및 전체 기간(C)에 초점을 맞춘 광혈류도 신호의 시각화를 보여주는 예시 POC-CAD 보고서. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
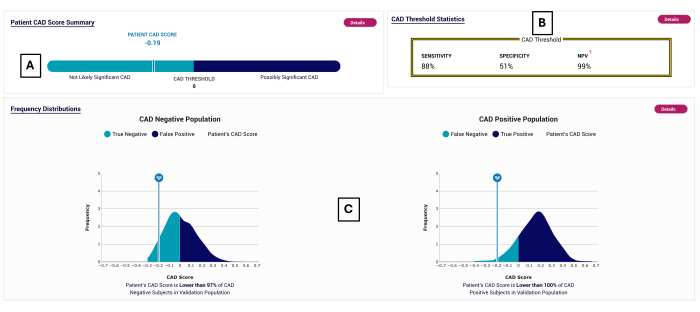
그림 2: CAD 보고서의 예. 테스트 음성 범위(<0)에 속하는 -0.19(A)의 CAD 점수를 보여주는 예시 POC-CAD 보고서. 테스트 성능은 (B)에 나와 있습니다. (C)에서 POC-CAD가 검증된 과목에 대한 CAD 점수 분포가 표시됩니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
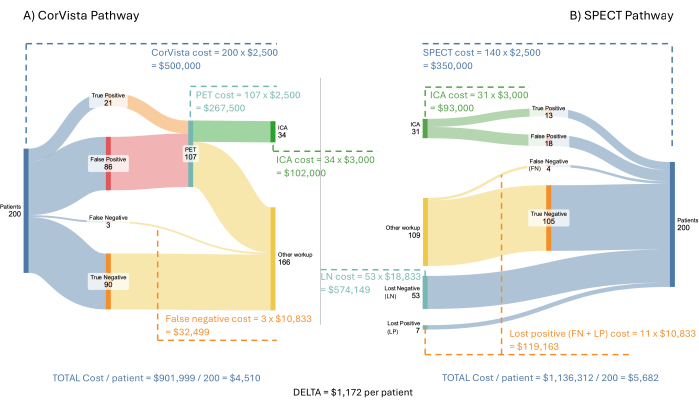
그림 3: 비용 경제 모델 흐름. 200명의 환자로 구성된 가상의 유입 모집단은 POC-CAD>PET 경로(A)와 SPECT 경로(B)를 통해 실행됩니다. 의료 시스템에 대한 비용은 POC-CAD>PET 경로가 구현될 때 환자당 평균 절감액과 함께 각 경로의 각 분기에 대해 표시됩니다. 이 그림의 더 큰 버전을 보려면 여기를 클릭하십시오.
토론
이 섹션의 주요 초점은 테스트의 경제성입니다. 그러나 먼저 CAD에 대한 사전 테스트 확률 평가의 측면을 논의하는 것이 유용합니다. 프로토콜 2단계 및 3단계에서 설명한 바와 같이 CAD의 사전 테스트 확률 추정은 CAD 점수를 맥락화하고 CAD의 테스트 후 확률을 결정하는 데 중요한 단계입니다. 우리는 ESC 2013 지침을 사용했으며, 이 가이드라인은 성별, 연령 및 증상(전형적인 협심증, 비정형 및 비협심증 통증 그룹 내)의 세 가지 특성에 따라 CAD의 확률을 결정합니다7. 그러나 의사가 정량적 또는 질적 방법을 선택할 때 임상적 판단을 적용할 수 있다는 점에 유의하는 것이 중요합니다. 또한 ESC 2013과 동일한 입력 특성을 요구하는 Diamond-Forrester13을 포함하여 이러한 추정에 사용할 수 있는 다른 게시된 정량적 방법이 있습니다. 당뇨병, 고혈압, 고지혈증, 흡연, 관상 동맥 질환의 가족력 및 비만뿐만 아니라 여성의 경우 에스트로겐 상태(폐경기의 연령 변화와 자궁 절제술을 보상하기 위해)와 같은 보다 포괄적인 변형도 발표되었습니다. 그러나 일부 방법론은 CAD를 50% 내강 협착으로 정의할 수 있는 반면, 70%는 현재 ACC 지침을 나타냅니다(좌측 주동맥 50% 제외).
POC-CAD의 경제성 및 검사가 치료 경로와 상호 작용하는 방식은 검사가 임상적 사용에 실제로 적합한지 여부를 결정하는 데 중요한 특성을 나타냅니다. CAD 진단을 위해 가장 자주 사용되는 테스트는 핵 스트레스 테스트 또는 SPECT로 알려진 MPI입니다. 2019년 기준으로 MPI는 CAD15에 대한 평가의 약 85%에 사용되었습니다. 미국에서는 매년 약 7-800만 건의 SPECT-MPI 연구가 수행되고 있습니다16. 환자 사례의 약 5%에서 CCTA가 CAD를 진단하는 데 사용되며, CCTA는 유의미한 CAD를 배제하는 데 우수한 진단 성능을 갖는 것으로 인정받고 있습니다. 다른 두 가지 영상 기법인 PET와 심장 MRI가 나머지 평가의 대부분을 차지합니다. 이러한 모든 테스트에는 이미징 카메라와 자격을 갖춘 팀이 테스트를 실행하고 해석해야 합니다. 이러한 카메라는 고가의 자본 장비입니다. 결과적으로, 이러한 검사는 초기 비용과 운영 비용을 모두 정당화할 수 있는 충분한 양이 있는 도시 의료 환경에서 가용성이 제한되는 경우가 많습니다.
2021년 미국심장학회(American College of Cardiology, ACC)는 알려진 CAD 또는 이전 검사가 없고 MPI와 CCTA가 모두 최전선 진단 옵션으로 인정된 CAD 2,17의 중간 위험인 환자를 위한 지침을 발표했습니다. CCTA 및 MPI와 달리 POC-CAD는 CCTA 및 MPI와 같이 고가의 이미징 장비를 갖춘 센터와 이를 운영하는 데 필요한 팀으로만 제한되지 않고 의사 사무실, 중환자 접근 병원, 부족 치료 센터 및 3차 치료 센터와 같은 모든 현장 진료 환경에서 사용할 수 있습니다.
일반적으로 일선 검사 후 CAD가 의심되는 환자는 ICA에 의뢰됩니다. 설명된 바와 같이, 이것은 CAD에 대한 황금 표준 진단으로 간주됩니다. ICA는 침습적 심장학 전문의가 외래 환자 병원 환경에서 수행하는 침습적 절차입니다.
대형 고등교육기관에서 방사선 검사를 위한 예약 출석률에 대한 최근 연구에 따르면 예정된 예약의 24%가 취소 또는 노쇼(no-show)로 인해 환자가 참석하지 않은 것으로 나타났습니다18. 연구된 방사선 양식에는 CAD 진단이 포함되었습니다. 이 연구에서 보고된 수치는 노쇼(no-show) 비율을 20%로 가정한 의료 시스템의 재무 책임자와의 논의와 일치합니다. 또한, 검사를 받기 위해 상당한 이동 시간이 필요할 수 있는 시골 의사들과의 여러 논의에서 최대 50%의 환자가 예약과 진료를 모두 진행하지 않을 수 있습니다. 다음 모델에서는 농촌 시장에 대해 보수적으로 30%(즉, 70%가 약속에 참석)로 가정합니다.
상당한 수의 환자가 권장 검사를 진행하지 않는 다운스트림 검사의 진단 수율에 직접적인 영향을 미칩니다. 이 비율이 심각한 관상동맥 질환이 있는 개인과 없는 개인에 걸쳐 일관된다고 가정하면, 추천된 모집단에서 상태를 감지하는 민감도는 예상 민감도의 70%가 될 것입니다. 기능적으로 유의한 CAD를 검출하는 데 대한 민감도가 73%로 보고된 SPECT의 경우, 유효 민감도는 53%(= 0.7 x 73%)12에 불과하며, 이는 의뢰된 모집단에서 기능적으로 유의한 CAD를 가진 환자의 거의 절반을 놓치게 됩니다. 이렇게 환자를 놓쳐도 의료 시스템에 비용이 전혀 들지 않습니다. 기능적으로 유의한 CAD를 가진 양성 환자는 나중에 진료를 받을 가능성이 높으며 질병의 진행으로 인해 상당한 추가 비용이 발생합니다. 예를 들어, 환자가 이후에 응급실에 내원하는 경우, 급성 관상동맥 증후군의 징후가 있는 환자의 평균 방문 비용은 $30,000로 계산되었다19.
더욱이, 유의미한 CAD가 없는 환자의 경우에도 영상 촬영을 위한 의사의 지시를 따르지 않으면 해당 의사를 다시 찾아갈 가능성이 적기 때문에 증상의 원인이 무엇인지 확인할 수 있는 기회가 제한됩니다. 이는 또한 기저 질환의 진행 측면에서 환자와 의료 시스템 모두에게 비용이 많이 들 수 있습니다. 예를 들어, 심부전 진단이 지연되면 해당 환자를 치료하는 데 드는 비용에 연간 8,000달러가 증가하는 것으로 나타났습니다20.
여기에 제시된 비용 경제 모델은 POC-CAD가 중요한 CAD의 최전선 테스트로 사용되는 시나리오와 SPECT가 사용되는 시나리오를 비교하여 이러한 영향을 포착하는 것을 목표로 합니다. POC-CAD는 배제 테스트이므로 SPECT보다 더 많은 수의 위양성 결과가 예상됩니다. 검사에서 나온 모든 양성 반응이 ICA로 진행될 것이라고 기대하는 것은 불합리합니다. 대부분의 경우 두 번째 테스트를 사용하는 것이 이상적입니다. 기능적으로 중요한 CAD에 대한 다양한 비침습적 테스트의 배제 및 배제 성능을 분석할 때 Knuuti et al.은 SPECT12와 같은 기능 테스트와 함께 CCTA를 따를 것을 권장합니다. 그러나 이는 다시 양성 환자의 상대적으로 많은 비율을 식별하지 못할 위험이 있습니다. 더 나은 기능 검사는 민감도가 89%이고 특이도가 85%12인 심장 PET입니다. 심장 PET는 미국에서 점점 더 많이 사용되고 있으며 현재 심장 전문의가 가장 자주 처방하고 있으며 이미 CCTA15,21보다 더 자주 사용되고 있습니다. 이 모델에서는 PET의 포지티브가 ICA로 진행된다고 가정합니다. PET의 민감도는 POC-CAD의 민감도와 유사하기 때문에 유입되는 PET 집단의 모든 양성은 PET에 의해 양성으로 올바르게 분류된 것으로 간주됩니다. SPECT가 일선 테스트로 사용되는 모델에서는 양성이 ICA로 진행된다고 가정합니다. 유입 유병률이 12%라고 가정하면 ICA에서 41%의 양수 수율이 나타나며, 이는 PROMISE 연구10에서 관찰된 수치에 가깝습니다.
그림 3 은 심혈관 질환 증상이 있는 200명의 환자로 구성된 가상의 유입 모집단을 사용하여 모델과 결과를 보여줍니다. SPECT, PET 및 POC-CAD는 각각 테스트당 $2,500의 동일한 요율로 상환되는 것으로 간주됩니다. ICA는 $3,000로 상환되는 것으로 가정합니다. ICA 중 또는 그 이후의 치료 비용은 모델이 나타내는 진단 경로를 벗어나기 때문에 모델에 포함되지 않습니다. 음성 환자를 잃고 양성 환자를 잃는 비용은 추정하기가 더 어렵습니다. 이러한 환자가 영상 검사를 진행하라는 의사의 지시를 따르지 않은 것으로 정의된다는 점을 감안할 때, 이들이 의료 시스템과의 다음 상호 작용은 심혈관 질환 증상으로 응급실에 내원하는 것으로 가정합니다. 이러한 증상이 있는 응급실 내원에 대한 연구에서 Pope 등은 17%가 급성 심장 허혈, 6%가 안정 협심증, 21%가 비허혈성 심장 문제, 56%가 비심장 문제를 충족한다고 판단했습니다22. O'Sullivan 등은 비치명적 심근 허혈의 경우 $34,200, 관상동맥 혈관재생술이 없는 협심증의 경우 $17,300로 응급실에서의 초기 내원 비용을 계산했다23. 이벤트에서 발생하는 급성기(3년) 비용이 각각 $73,300 및 $36,000로 상당히 높기 때문에 초기 프레젠테이션 비용만 사용하는 것은 보수적인 접근 방식입니다. 흉통으로 병원을 방문하는 경우의 53%가 응급실을 방문하지만 그로 인한 심장 문제가 확인되지 않은 경우, 유나이티드 헬스케어24(United Healthcare 24)가 보고한 정보를 사용하여 2,988달러로 추산되었습니다. 마지막으로, 비허혈성 심장 문제가 있는 21%의 경우 비용은 $2,988로 추정되었으며, 여기에 심장 질환 치료 지연으로 인한 추가 비용이 더해졌습니다. 위에서 언급한 바와 같이, 심부전 환자의 경우, 진단 지연으로 인한 연간 증분 비용은 $8,00020로 계산되었다. 따라서 21%의 비용은 $10,988로 가정되었으며, 이러한 환자의 대다수가 심부전 또는 폐 고혈압을 앓고 있으며 둘 다 유사한 지연 치료 비용을 가지고 있다고 가정합니다. 다시 한 번 말하지만, 1년의 증분 비용만 사용하는 것은 실제로 각 후속 연도에 적용되기 때문에 보수적인 접근 방식입니다. 전체적으로 모델에 사용된 이러한 비용의 가중 평균은 $10,833입니다.
비용 경제 모델은 요약하자면, 보다 진보된 치료가 필요한 질병 진행을 초래하는 지연된 치료로 인해 의료 시스템에 환자당 평균 $1,172를 절약할 수 있음을 보여줍니다. 또한 이 경로를 채택하면 SPECT 경로에서 현재 관찰 및 모델링된 41%에 비해 ICA의 수율이 62%로 증가할 것입니다.
미국에서 매년 225만 명의 환자가 심혈관 질환 증상으로 내원하는 농촌 인구를 추정할 경우, 중요한 CAD에 대한 최전선 테스트로 POC-CAD를 구현함으로써 얻을 수 있는 총 잠재적 절감액은 약 26억 4천만 달러입니다. 위에서 논의한 바와 같이, 이러한 비용 절감의 상당 부분은 SPECT보다 더 높은 민감도와 더 높은 진단 수율로 인해 기능적으로 유의미한 CAD를 가진 환자를 놓치지 않는 데서 비롯됩니다. 또한 SPECT 경로보다 POC-CAD>PET 경로에서 더 많은 ICA가 수행되기 때문에 ICA에서 달성할 수 있는 더 높은 수율은 중요한 이점입니다. ICA의 더 높은 수율은 현재 부정적인 ICA 결과25로 인해 종종 좌절감을 느끼는 환자, 중재적 심장 전문의 및 의료 시스템에 도움이 될 것입니다.
이 모델에 대한 한 가지 가능한 반대는 POC-CAD 테스트를 먼저 사용하는 대신 모든 사람에게 PET를 직접 참조해야 한다는 것입니다. 특히 농촌 인구를 고려할 때 이러한 접근 방식은 현재 모든 영상 검사에서 관찰되는 것과 동일한 문제, 즉 후속 조치에 대한 손실로 가득 차 있을 수 있습니다. 모델에 대한 동일한 가정이 유지되면 PET의 유효 수율은 62%(= 0.7 x 89%)의 민감도를 가지므로 이 집단에서 실제로 양성 환자를 많이 놓치게 됩니다. 반대로, POC-CAD에서 양성 판정을 받으면 환자가 후속 진단 검사(예: ICA)에 대한 의뢰를 따르도록 장려할 수 있으므로 POC-CAD>PET 경로에서 문제가 되지 않을 것으로 예상됩니다. 또한 SPECT가 가장 우세한 경로이므로 POC-CAD에 이어 실제로 사용되는 테스트일 가능성이 가장 높다고 주장할 수도 있습니다. 이 경우 결과 POC-CAD>SPECT 경로의 절감 효과는 위에 표시된 것보다 약간 높지만 흐름에서 200명의 양성 환자를 추가로 놓치는 3명의 환자(위음성)가 있기 때문에 ICA의 유효 수율은 약간 낮습니다(58%).
결론적으로 POC-CAD는 진단 경로에 유망한 추가 기능을 제공합니다. 이 테스트의 주요 장점은 방사선, 스트레스 또는 조영제를 사용하지 않고 진료 현장에서 사용할 수 있으면서도 기능적으로 중요한 CAD26을 배제하기 위해 CCTA와 유사한 결과를 제공한다는 것입니다. 또한 동일한 방문 내에서 결과를 확인할 수 있으므로 의사는 다른 방문 일정을 잡지 않고도 환자와 치료의 다음 단계에 대해 논의할 수 있습니다. POC-CAD는 현장 진료에서 검사를 시행할 수 있고 결과를 신속하게 확인할 수 있기 때문에 특히 미국 인구의 약 4분의 1을 차지하는 농촌 지역에서 관찰된 후속 조치에 대한 손실의 심각한 문제를 해결합니다. 음성 결과가 나온 검사의 강력한 배제 프로필을 감안할 때 의사는 환자의 증상에 대한 다른 설명을 신속하게 탐색할 수 있습니다. 환자 진단 지연으로 인한 비용을 모델링할 때 POC-CAD를 일선 테스트로 사용하면 환자, 의사 및 지불자 모두에게 상당한 이점을 제공할 수 있습니다. 더욱이, 기존의 이미징 방식은 많은 이미징 센터에서 우려하는 부피의 큰 증가 또는 감소를 볼 수 없습니다. 비용 절감은 환자의 상태에 대한 보다 시기적절한 진단과 치료를 통해 실현됩니다.
공개
T.B., N.N., F.F., H.G., C.B., S.R. 및 I.S.는 Analytics for Life의 직원입니다.
CorVista CAD 점수 해석과 관련된 방법론은 검증된 모집단의 하위 집합을 기반으로 한 현재 가정을 나타내며 추가 검증이 필요합니다. 사용 방법은 제품 설명서를 참조하십시오.
감사의 말
저자는 그림 3에 표시된 경로를 시각화하는 데 도움을 준 Dubberly Design Office(샌프란시스코)의 Cody Wackerman과 Hugh Dubberly에게 감사의 뜻을 전합니다.
자료
| Name | Company | Catalog Number | Comments |
| CorVista CAD | CorVista | n/a | System comprising signal acquisition, cloud processing, and delivery of a report containing the CAD Score via a web portal |
| Electrodes | Various (see comments) | Diagnostic quality or high performance electrodes are recommended. For example: Conmed ClearTrace 1700-007 Skintact FS-TB1 Vermed A10005 |
참고문헌
- . The top 10 causes of death [Internet]. 2020 [cited 2024 Jun 27] Available from: https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death (2020)
- Lawton, J. S., et al. 2021 ACC/AHA/SCAI guideline for coronary artery revascularization: A report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 79 (2), e21-e129 (2022).
- Burton, T., et al. Development of a non-invasive machine-learned point-of-care rule-out test for coronary artery disease. Diagnostics. 14 (7), 719 (2024).
- Stuckey, T. D., et al. Clinical validation of a machine-learned, point-of-care system to IDENTIFY functionally significant coronary artery disease. Diagnostics. 14 (10), 987 (2024).
- Frank, E. An accurate, clinically practical system for spatial vectorcardiography. Circulation. 13 (5), 737-749 (1956).
- Park, J., Seok, H. S., Kim, S. S., Shin, H. Photoplethysmogram analysis and applications: An integrative review. Front Physiol. 12, 808451 (2022).
- Montalescot, G., et al. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology. Eur Heart J. 34 (38), 2949-3003 (2013).
- Baratloo, A., Hosseini, M., Negida, A., El Ashal, G. Part 1: Simple definition and calculation of accuracy, sensitivity and specificity. Emergency. 3 (2), 48-49 (2015).
- Ranganathan, P., Aggarwal, R. Understanding the properties of diagnostic tests-Part 2: Likelihood ratios. Perspect Clin Res. 9 (2), 99-102 (2018).
- Douglas, P. S., et al. Outcomes of anatomical versus functional testing for coronary artery disease. New Eng J Med. 372 (14), 1291-1300 (2015).
- Safari, S., Baratloo, A., Elfil, M., Negida, A. Evidence based emergency medicine; part 4: Pre-test and post-test probabilities and Fagan's nomogram. Emergency. 4 (1), 48 (2016).
- Knuuti, J., et al. The performance of non-invasive tests to rule-in and rule-out significant coronary artery stenosis in patients with stable angina: a meta-analysis focused on post-test disease probability. Eur Heart J. 39 (35), 3322-3330 (2018).
- Diamond, G. A., Forrester, J. S. Analysis of probability as an aid in the clinical diagnosis of coronary-artery disease. New Eng J Med. 300 (24), 1350-1358 (1979).
- Morise, A. P. Comparison of the Diamond-Forrester method and a new score to estimate the pre-test probability of coronary disease before exercise testing. Am Heart J. 138 (4), 740-745 (1999).
- Pelletier-Galarneau, M., Vandenbroucke, E., Lu, M., Li, O. Characteristics and key differences between patient populations receiving imaging modalities for coronary artery disease diagnosis in the US. BMC Cardiovasc Disord. 23 (1), 251 (2023).
- Li, J., et al. Factors that impact a patient's experience when undergoing single-photon emission computed tomography myocardial perfusion imaging (SPECT-MPI) in the US: A survey of patients, imaging center staff, and physicians. J Nuclear Cardiol. 28 (4), 1507-1518 (2021).
- Lawton, J. S., et al. 2021 ACC/AHA/SCAI guideline for coronary artery revascularization: A report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 79, e21-e129 (2022).
- Aijaz, A., et al. Sociodemographic factors associated with outpatient radiology no-shows versus cancellations. Acad Radiol. S1076 - 6332 (24), 00228-00229 (2024).
- Cowper, P. A., et al. Acute and 1-year hospitalization costs for acute myocardial infarction treated with percutaneous coronary intervention: Results From the TRANSLATE-ACS registry. J Am Heart Assoc. 16 (8), 8 (2019).
- Thomas, A., et al. Forgone medical care associated with increased health care costs among the U.S. heart failure population. JACC Heart Fail. 9 (10), 710-719 (2021).
- Reeves, R. A., Halpern, E. J., Rao, V. M. Cardiac imaging trends from 2010 to 2019 in the Medicare population. Radiol Cardiothorac Imaging. 3 (5), (2021).
- Pope, J. H., et al. Missed diagnoses of acute cardiac ischemia in the Emergency Department. New Eng J Med. 342 (16), 1163-1170 (2000).
- OʼSullivan, A. K., et al. Cost estimation of cardiovascular disease events in the US. Pharmacoeconomics. 29 (8), 693-704 (2011).
- Emergency visit cost with and without insurance in 2024. Mira Available from: https://www.talktomira.com/post/how-much-does-an-er-visit-cost (2024)
- Patel, M. R. Low diagnostic yield of elective coronary angiography. New Eng J Med. 362 (10), 886-895 (2010).
- Browning, S. . CorVista System 510(k) Summary (K232686). , (2024).
재인쇄 및 허가
JoVE'article의 텍스트 или 그림을 다시 사용하시려면 허가 살펴보기
허가 살펴보기더 많은 기사 탐색
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. 판권 소유