É necessária uma assinatura da JoVE para visualizar este conteúdo. Faça login ou comece sua avaliação gratuita.
Method Article
Tireoidectomia Endoscópica Transoral Abordagem Vestibular para Lobectomia Tireoidiana
* Estes autores contribuíram igualmente
Neste Artigo
Resumo
Apresentamos um protocolo para descrever detalhadamente a metodologia da abordagem vestibular endoscópica transoral da tireoidectomia.
Resumo
O manuscrito descreve a abordagem vestibular endoscópica transoral da tireoidectomia (TOETVA) para lobectomia tireoidiana. O paciente é colocado em decúbito dorsal com extensão e fixação do pescoço. Uma incisão transversal de 20 mm e duas incisões de 5 mm são feitas através da mucosa do vestíbulo oral para colocação de câmera e instrumental após desinfecção da pele e cavidade oral. O espaço de trabalho é estabelecido e mantido pelo dispositivo de suspensão cutânea, que é feito de corda inabsorvível (3-0) e elásticos, e pela pressão de insuflação do CO2 . A lobectomia com técnica médio-lateral e o esvaziamento cervical central profilático ipsilateral são realizados simultaneamente em pacientes com câncer papilar de tireoide (CPT). O espécime é extraído através da incisão de 20 mm. A glândula paratireoide é imediatamente pesquisada no espécime e autotransplantada para braquiorradial esquerda. Um tubo de drenagem é inserido através do orifício do afastador no leito da glândula tireoide, e suturas absorvíveis são usadas para fechar as incisões mucosas no vestíbulo oral e na linha alba cervical. Recomenda-se profilaxia administrada por via intravenosa nas primeiras 24 h após a cirurgia, e antibióticos orais são utilizados por 7 dias de pós-operatório.
Introdução
A tireoidectomia aberta convencional é realizada com segurança por incisão cervical há mais de 100 anos1. Embora a maioria dos pacientes tenha cicatrização eficiente e o efeito cosmético seja geralmente aceitável, uma cicatriz permanente no pescoço sempre chama a atenção imediata de observadores comuns2. Quase 20% dos pacientes pós-tireoidectomia experimentam autoconsciência, e mais de 10% consideram tratamentos adicionais para remover a cicatriz3. Além disso, um impacto negativo da incisão cervical na qualidade de vida relacionada à saúde (QVRS) também tem sido relatado4. Variadas abordagens de acesso remoto para cirurgia da tireoide, como axilomama, transaxilar, retroauricular e subclávia, têm sido desenvolvidas para evitar uma cicatriz cervical visível5,6,7,8, movendo a incisão cutânea para locais menos conspícuos. 9 Entretanto, essas abordagens requerem dissecção ampla do retalho para acessar a glândula tireoide e ainda deixam cicatrizes cutâneas nos locais daincisão10.
Desde 2008, técnicas de cirurgia endoscópica transluminal por orifício natural para cirurgia transoral de tireoide vêm sendo desenvolvidas. Estes podem ser realizados através da abordagem vestibular oral ou sublingual. O primeiro é mais popular porque está associado a menos complicações. Em 2016, Anuwong publicou a primeira série de casos de 60 pacientes submetidos à abordagem vestibular transoral endoscópica da tireoidectomia (TOETVA) e identificou um excelente prognóstico11. Em comparação com os métodos de acesso remoto, o TOETVA é considerado verdadeiramente minimamente invasivo, pois a área de dissecção do retalho é semelhante à tireoidectomia aberta convencional e não deixa cicatrizes no corpo10.
O TOETVA, um método endoscópico revolucionário, atende às necessidades cosméticas das mulheres e permite fácil acesso à tireoide bilateral e ao compartimento central12. Distingue-se pela completa exposição e dissecção dos linfonodos centrais, o que é benéfico no tratamento do câncer diferenciado de tireoide com cN1a10,13,14,15. No entanto, devido ao espaço operatório limitado, lidar com tumores grandes no polo superior da glândula tireoide é relativamente desafiador. O presente estudo descreve o passo a passo do TOETVA.
Protocolo
O estudo foi aprovado pelo comitê de ética médica do West China Hospital, Sichuan University (2018[457]), e consentimento informado por escrito foi obtido de todos os sujeitos.
1. Preparo pré-operatório
- Elegibilidade do paciente
- Selecionar pacientes que tenham exigências estéticas rigorosas e preencham os seguintes critérios: (1) nódulo benigno <4 cm de diâmetro; (2) carcinoma diferenciado de tireoide (CDT) <2 cm de diâmetro, sem metástase clínica linfonodal lateral ou metástase à distância; e (3) ausência de indicação por imagem de metástase linfonodal central ou linfonodo metastático <2 cm de diâmetro, sem fusão e fixação.
- Excluir pacientes que preencham os seguintes critérios: (1) carcinoma medular ou carcinoma indiferenciado de tireoide; (2) infecções orais ou cervicais; (3) tireoidite grave que tem um impacto agudo na função tireoidiana; (4) invasão suspeita do tumor primário ou linfonodo metastático para órgãos adjacentes, como esôfago, traqueia ou nervo laríngeo recorrente (NLR); (5) localização do tumor primário no polo superior; (6) história prévia de cirurgia cervical, ablação ou radiação cervical; (7) evidência bioquímica de hipertireoidismo não controlado; (8) bócio subesternal; e (9) intolerância à cirurgia.
- Preparo do paciente
- Avaliar os pacientes no pré-operatório com teste citológico aspirativo por agulha fina, testes de glândula paratireoide, testes de função tireoidiana, laringoscopia e ultrassonografia da tireoide16.
- Peça ao paciente para preparar a cavidade oral usando enxaguante bucal (como tinidazol) antes e depois das refeições pelo menos 2 dias antes do TOETVA e mantendo o enxaguante bucal na boca por pelo menos 15 s todas as vezes.
- Equipamento
- Garantir a disponibilidade das suturas absorvíveis (5-0) para feridas orais.
- Garantir a disponibilidade de todos os instrumentos e materiais necessários para o protocolo (ver Tabela de Materiais).
2. Preparo cirúrgico
- Preparo pré-operatório
- Avaliar o risco anestésico da cirurgia de acordo com a classificação da Sociedade Americana de Anestesiologistas17.
- Induzir anestesia geral com intubação orotraqueal utilizando neuromonitorização intraoperatória (MNIO).
- Tape os olhos e o nariz e tapete a cabeça para evitar traumas inadvertidos.
- Realizar cateterismo.
- Campo de atuação
NOTA: A Figura 1 mostra o esquema do layout da sala de cirurgia.- Deixe o operador em pé na frente da cabeça do paciente. Deixe o primeiro assistente ficar do lado esquerdo da cabeça do paciente.
OBS: O primeiro assistente será responsável pela realização do endoscópio. - Deixe o segundo assistente posicionado ao lado do corpo do paciente de acordo com a localização da lesão para segurar o gancho. Deixe a enfermeira esfoliante ao lado da perna do paciente.
- Coloque o equipamento endoscópico e o monitor além dos pés do paciente.
- Coloque o paciente em decúbito dorsal dorsal com o pescoço estendido. Fixe a cabeça do paciente com o manguito superior durante a operação para evitar a rotação do pescoço.
- Deixe o operador em pé na frente da cabeça do paciente. Deixe o primeiro assistente ficar do lado esquerdo da cabeça do paciente.
- Desinfecção
- Desinfecção da pele: Prepare a parte superior do tórax, pescoço e parte inferior da face com solução de iodo três vezes de acordo com o princípio de top-down e in-out.
- Desinfecção oral: Coloque a gaze de iodo diluída na boca, desinfete a cavidade oral com ela três vezes e enxágue-a com soro fisiológico.

Figura 1: Esquema do layout da sala de cirurgia. Clique aqui para ver uma versão maior desta figura.
3. Desenho das incisões e estabelecimento do espaço de trabalho (Figura 2)
- Faça a incisão da porta da câmera com um eletrotome; Esta deve ser uma incisão transversal de 20 mm 5 mm acima do frênulo através da mucosa alveolar do vestíbulo central do lábio inferior.
- Avançar a incisão da porta da câmera para o queixo com um eletrotome. Tome cuidado para evitar a penetração da pele do mento. Use pinça hemostática e uma haste de remoção subcutânea para fazer um túnel na linha média do pescoço e estender ainda mais para a parte inferior do pescoço.
- Coloque uma câmera de 10 mm através da porta central. Inflar o espaço de trabalho com gás carbônico para estabelecer uma pressão de 4 mmHg.
NOTA: A pressão do gás carbônico deve ser de <8 mmHg para evitar complicações causadas pela pressão elevada. - Fazer duas incisões verticais de 5 mm lateralmente dos primeiros pré-molares para colocação do instrumento.
- Use um bisturi ultrassônico para fazer o espaço de trabalho e alargue-o para ambos os músculos esternocleidomastoideos lateralmente e ao longo do plano subplatismal até a fúrcula esternal inferiormente. Utilizar a tração do dispositivo de suspensão da pele, que é composto por suturas inabsorvíveis (3-0) e elásticos, para ajudar a expandir o espaço de trabalho (Figura 3).
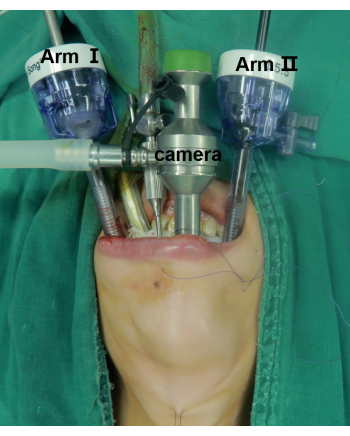
Figura 2: Posicionamento do paciente e dos portões laparoscópicos. O centro é a porta da câmera. O braço I e o braço II são para colocação de instrumentos. Clique aqui para ver uma versão maior desta figura.
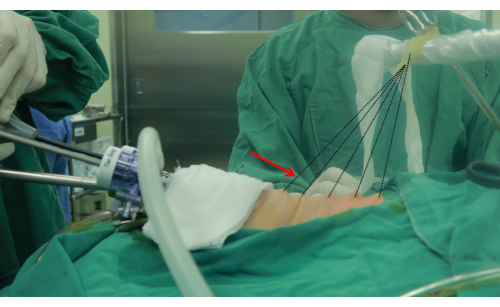
Figura 3: O dispositivo de suspensão de tração. A seta aponta para o dispositivo de suspensão de tração. O dispositivo de suspensão é feito de corda inabsorvível (3-0) e elásticos. Clique aqui para ver uma versão maior desta figura.
4. Lobectomia tireoidiana
- Divida a linha alba coli com um bisturi ultra-sônico. Separe parte do músculo da cinta da glândula tireoide.
- Use uma agulha de 20 mL para perfurar a pele ao nível do canto inferior da cartilagem tireoide e coloque um gancho de tração através do orifício. Use o gancho de tração para agarrar a parte separada do músculo da alça.
- Use o bisturi ultra-sônico para separar a parte restante do músculo da cinta e expor a artéria carótida comum. Encontre o nervo vago e use o IONM para gravar o sinal.
NOTA: A tecnologia IONM ajuda a localizar, identificar e proteger rapidamente o nervo laríngeo recorrente (NLR) e o ramo externo do nervo laríngeo superior (EBSLN). O uso de MION é incentivado; É uma excelente ferramenta auxiliar, mas não uma ferramenta obrigatória. - Use pinça não traumática para segurar a margem inferior do istmo. Use o bisturi ultra-sônico para cortar o istmo da porção inferior da cartilagem cricóide e expor a traqueia. Para a lobectomia do TOETVA, primeiro localize a traqueia e tome-a como um sinal.
- Use a pinça não traumática para segurar o polo superior da tireoide e divida o espaço cricotireoideo com o bisturi ultrassônico. Transecto parte do músculo esternottireoideo. Expor o polo superior da tireoide.
- Cortar a artéria e veia tireoidiana superior. Liberte as glândulas laterais de cima para baixo. Levante o polo superior da glândula, encontre o NLR sob visualização direta e use o IONM para registrar o sinal.
- Use o bisturi ultra-sônico para separar a cápsula tireoidiana da traqueia. Divida os vasos tireoidianos inferiores e corte o ligamento de Berry com o bisturi ultrassônico.
- Remova o lobo unilateral da glândula tireoide da traqueia. Use a MNIO para registrar o sinal do nervo vago e NLR novamente.
5. Dissecção linfonodal central
- Localize a glândula paratireoide inferior primeiro e tente retê-la in situ.
NOTA: O timo deve ser cuidadosamente identificado e protegido para garantir a funcionalidade da glândula paratireoide inferior a partir da fonte de suprimento sanguíneo do timo e para evitar a ressecção acidental da glândula paratireoide. Nanopartículas de carbono podem ser escolhidas para ajudar a facilitar a identificação das glândulas paratireoides e a dissecção dos linfonodos. O autotransplante é viável para glândulas paratireoides que não podem ser retidas in situ. - Estique os músculos da cinta para o exterior tanto quanto possível para expor totalmente o campo operatório.
- Identificar o compartimento linfonodal central pelo osso hioide (superior), fossa esternal (inferior), artéria carótida (lateral), camada superficial da fáscia cervical profunda (anterior) e esôfago (posterior).
- Use o bisturi ultra-sônico para dissecar os linfonodos pré-traqueais e pré-laríngeos. Cortar o tecido conjuntivo na frente da artéria carótida para determinar o limite lateral dos linfonodos centrais e o tecido conjuntivo na frente da traqueia para determinar o limite medial dos linfonodos centrais. Varrer a face anterior do NLR esquerdo ou os lados anterior e posterior do NLR direito para completar a dissecção linfonodal central.
NOTA: A margem lateral não deve ser varrida muito profundamente para evitar danos ao nervo vago e tronco simpático. Na limpeza da margem inferior, deve-se evitar lesões nos vasos inominados e pleura.
6. Retirada do espécime e fechamento
- Use bolsas endoscópicas para remover os espécimes.
OBS: Para evitar implantação ectópica, os espécimes devem ser completamente removidos pelas bolsas endoscópicas. - Lave a ferida cirúrgica repetidamente com uma grande quantidade de água destilada estéril morna.
- Colocar um dreno cirúrgico (4#) através de uma pequena punção de pele na região anterior do pescoço.
- Reaproximar os músculos da cinta. Fechar as feridas orais com pontos absorvíveis 5-0.
7. Autotransplante de glândula paratireoide
- Preservar as glândulas paratireoides com soro fisiológico normal e examiná-las por biópsia por congelação.
- Cortar a glândula paratireoide isolada em pequenos fragmentos de 1 mm x 1 mm x 1 mm com tesoura oftálmica. Misture os fragmentos com soro fisiológico. Injete a mistura no músculo braquiorradial do antebraço.
Resultados
Montamos uma via clínica de rotina para pacientes com TOETVA no centro. Laringoscopia e ultrassonografia da tireoide são realizadas em cada paciente antes da operação. Paratormônio (PTH), função tireoidiana, 25-dihidroxivitamina D (25-OH-VD) e cálcio sérico são rotineiramente medidos antes da operação, e todos eles, exceto a função tireoidiana, são remedidos 1 dia após a cirurgia. Em nosso hospital, as sondas de Foley são rotineiramente utilizadas para pacientes que serão submetidos à cirurgia de TOETV...
Discussão
O TOETVA é caracterizado pela exposição completa e dissecção dos linfonodos centrais, o que é significativamente vantajoso no tratamento do carcinoma diferenciado da tireoide com cN1a10,13,14,15. No entanto, deve-se notar que, devido ao espaço operatório limitado, é relativamente difícil lidar com os grandes tumores localizados no polo superior da glândula tireoide. As indicações c...
Divulgações
Os autores declaram não haver interesses concorrentes.
Agradecimentos
Agradecemos a colaboração de todos os pacientes que participaram deste estudo. Esta pesquisa foi apoiada pelo fundo do projeto do Departamento de Ciência e Tecnologia da Província de Sichuan. (Processo nº 2021YFS0103).
Materiais
| Name | Company | Catalog Number | Comments |
| Allis Grasping Forceps,310 mm x 5 mm | AESCULAP | PO111R | |
| Button Electrode Tip | AESCULAP | GK385R | |
| Ceramic Electrode | AESCULAP | GK384R | |
| Complete Trocar | AESCULAP | EJ751R | |
| Endoscope | Olympus | WA53005A | |
| IONM | Medtronic | NIM-3.0 | |
| Light Transmitting Bundle | Olympus | WA03310A | |
| Maryland Dissecting Forceps, 310 mm x 5 mm | AESCULAP | PO102R | |
| Monopolar Handle (5 mm diameter, 33 cm working length) | AESCULAP | GK372R | |
| Pneumoperitoneum tube,4 m | STRYKE | 620-240-223 | |
| Pyramidal Tip Obturator | AESCULAP | EJ755R | |
| Reusable Monopolar Cable | AESCULAP | GK245 | |
| Scissors | AESCULAP | P0004R | |
| Suction irrigation tube | AESCULAP | PG027R | |
| Super Righting Needle Holder, 5 mm | AESCULAP | PL414R | |
| Veress | TianSong | E2014.6 |
Referências
- Latifi, R., et al. Outcomes of 1,327 patients operated on through twelve multispecialty surgical volunteerism missions: A retrospective cohort study. International Journal of Surgery. 60, 15-21 (2018).
- Liao, D., et al. Transoral neck surgery prevents attentional bias towards the neck compared to open neck surgery. Laryngoscope. 130 (6), 1603-1608 (2020).
- Best, A. R., Shipchandler, T. Z., Cordes, S. R. Midcervical scar satisfaction in thyroidectomy patients. Laryngoscope. 127 (5), 1247-1252 (2017).
- Choi, Y., et al. Impact of postthyroidectomy scar on the quality of life of thyroid cancer patients. Annals of Dermatology. 26 (6), 693-699 (2014).
- Kang, S. W., et al. Robotic thyroid surgery using a gasless, transaxillary approach and the da Vinci S system: The operative outcomes of 338 consecutive patients. Surgery. 146 (6), 1048-1055 (2009).
- Choe, J. H., et al. Endoscopic thyroidectomy using a new bilateral axillo-breast approach. World Journal of Surgery. 31 (3), 601-606 (2007).
- Inukai, M., Usui, Y. Clinical evaluation of gasless endoscopic thyroid surgery. Surgery Today. 35 (3), 199-204 (2005).
- Terris, D. J., Singer, M. C., Seybt, M. W. Robotic facelift thyroidectomy: II. Clinical feasibility and safety. Laryngoscope. 121 (8), 1636-1641 (2011).
- Russell, J. O., et al. Transoral thyroid and parathyroid surgery via the vestibular approach-a 2020 update. Gland Surgery. 9 (2), 409-416 (2020).
- Chai, Y. J., et al. Transoral endoscopic thyroidectomy for papillary thyroid microcarcinoma: Initial experience of a single surgeon. Annals of Surgical Treatment and Research. 93 (2), 70-75 (2017).
- Anuwong, A. Transoral endoscopic thyroidectomy vestibular approach: A series of the first 60 human cases. World Journal of Surgery. 40 (3), 491-497 (2016).
- Arora, A., et al. The perception of scar cosmesis following thyroid and parathyroid surgery: A prospective cohort study. International Journal of Surgery. 25, 38-43 (2016).
- Dionigi, G., Chai, Y. J., Tufano, R. P., Anuwong, A., Kim, H. Y. Transoral endoscopic thyroidectomy via a vestibular approach: Why and how. Endocrine. 59 (2), 275-279 (2018).
- Wang, Y., et al. Implementation of intraoperative neuromonitoring for transoral endoscopic thyroid surgery: A preliminary report. Journal of Laparoendoscopic and Advanced Surgical Techniques. Part A. 26 (12), 965-971 (2016).
- Wu, G. Y., et al. Endoscopic central lymph node dissection via breast combined with oral approach for papillary thyroid carcinoma: A preliminary study. World Journal of Surgery. 41 (9), 2280-2282 (2017).
- Yang, J., et al. Complete endoscopic thyroidectomy via oral vestibular approach versus areola approach for treatment of thyroid diseases. Journal of Laparoendoscopic and Advanced Surgical Techniques. Part A. 25 (6), 470-476 (2015).
- Su, A., et al. Does the number of parathyroid glands autotransplanted affect the incidence of hypoparathyroidism and recovery of parathyroid function. Surgery. 164 (1), 124-129 (2018).
- Doyle, D. J., Hendrix, J. M., Garmon, E. H. American Society of Anesthesiologists Classification. StatPearls. , (2022).
- Park, J. O., Kim, M. R., Kim, D. H., Lee, D. K. Transoral endoscopic thyroidectomy via the trivestibular route. Annals of Surgical Treatment and Research. 91 (5), 269-272 (2016).
- Dionigi, G., et al. Transoral endoscopic thyroidectomy: Preliminary experience in Italy. Updates in Surgery. 69 (2), 225-234 (2017).
- Udelsman, R., et al. Trans-oral vestibular endocrine surgery: A new technique in the United States. Annals of Surgery. 264 (6), 13-16 (2016).
- Choe, J. -. H., et al. Endoscopic thyroidectomy using a new bilateral axillo-breast approach. World Journal of Surgery. 31 (3), 601-606 (2007).
- Son, S. K., Kim, J. H., Bae, J. S., Lee, S. H. Surgical safety and oncologic effectiveness in robotic versus conventional open thyroidectomy in thyroid cancer: A systematic review and meta-analysis. Annals of Surgical Oncology. 22 (9), 3022-3032 (2015).
- Lee, K. E., et al. Robotic thyroidectomy by bilateral axillo-breast approach: Review of 1,026 cases and surgical completeness. Surgical Endoscopy. 27 (8), 2955-2962 (2013).
- Kim, M. J., et al. Yonsei experience of 5000 gasless transaxillary robotic thyroidectomies. World Journal of Surgery. 42 (2), 393-401 (2018).
- Jitpratoom, P., Ketwong, K., Sasanakietkul, T., Anuwong, A. Transoral endoscopic thyroidectomy vestibular approach (TOETVA) for Graves' disease: A comparison of surgical results with open thyroidectomy. Gland Surgery. 5 (6), 546-552 (2016).
- Yi, J. W., et al. Transoral endoscopic surgery for papillary thyroid carcinoma: Initial experiences of a single surgeon in South Korea. Annals of Surgical Treatment and Research. 95 (2), 73-79 (2018).
- Wang, D., et al. Transoral thyroidectomy vestibular approach versus non-transoral endoscopic thyroidectomy: A comprehensive systematic review and meta-analysis. Surgical Endoscopy. 36 (3), 1739-1749 (2022).
- Wang, T., et al. Safety of central compartment neck dissection for transoral endoscopic thyroid surgery in papillary thyroid carcinoma. Japanese journal of clinical oncology. 50 (4), 387-391 (2020).
- Sun, H., et al. Comparison of transoral endoscopic thyroidectomy vestibular approach, total endoscopic thyroidectomy via areola approach, and conventional open thyroidectomy: A retrospective analysis of safety, trauma, and feasibility of central neck dissection in the treatment of papillary thyroid carcinoma. Surgical Endoscopy. 34 (1), 268-274 (2020).
- Tanaka, K. Comparative study on bacterial flora of oral cavity and upper pharynx in healthy elderly. The Japanese Journal of Antibiotics. 54, 19-21 (2001).
- Guo, F., Wang, W., Zhu, X., Xiang, C., Wang, Y. Comparative study between endoscopic thyroid surgery via the oral vestibular approach and the areola approach. Journal of Laparoendoscopic and Advanced Surgical Techniques. 30 (2), 170-174 (2019).
- Chae, S., Min, S. Y., Park, W. S. Comparison study of robotic thyroidectomies through a bilateral axillo-breast approach and a transoral approach. Journal of Laparoendoscopic and Advanced Surgical Techniques. 30 (2), 175-182 (2020).
- Kim, W. W., et al. A comparison study of the transoral and bilateral axillo-breast approaches in robotic thyroidectomy. Journal of Surgical Oncology. 118 (3), 381-387 (2018).
- Nguyen, H. X., Long, T. N., Nguyen, H. V., Nguyen, H. X., Le, Q. V. Comparison of transoral thyroidectomy vestibular approach and unilateral axillobreast approach for endoscopic thyroidectomy: A prospective cohort study. Journal of Laparoendoscopic and Advanced Surgical Techniques. 31 (1), 11-17 (2020).
- Bhattacharyya, N. Surgical treatment of cervical nodal metastases in patients with papillary thyroid carcinoma. Archives of Otolaryngology - Head and Neck Surgery. 129 (10), 1101-1104 (2003).
- Lundgren, C. I., Hall, P., Dickman, P. W., Zedenius, J. Clinically significant prognostic factors for differentiated thyroid carcinoma: A population-based, nested case-control study. Cancer. 106 (3), 524-531 (2006).
Reimpressões e Permissões
Solicitar permissão para reutilizar o texto ou figuras deste artigo JoVE
Solicitar PermissãoExplore Mais Artigos
This article has been published
Video Coming Soon
Copyright © 2025 MyJoVE Corporation. Todos os direitos reservados