Un abonnement à JoVE est nécessaire pour voir ce contenu. Connectez-vous ou commencez votre essai gratuit.
Method Article
Le lavage lacrymal nasal comme traitement du syndrome de la soupe toxique de la surface oculaire
Dans cet article
Résumé
L’OSTSS conduit à des médiateurs inflammatoires regroupés dans le film lacrymal, provoquant des symptômes tels que l’épiphora et l’inconfort. Ici, nous présentons un cas où un lavage lacrymal thérapeutique tous les 2 mois a résolu l’épiphora et les démangeaisons, suggérant son efficacité en tant qu’intervention thérapeutique pour l’OSTSS. De plus, nous rapportons des améliorations subjectives des symptômes chez 3 patients supplémentaires.
Résumé
Le syndrome de soupe toxique de la surface oculaire (OSTSS) se caractérise par un drainage lacrymal inadéquat à travers le système des canaux lacrymal, entraînant l’accumulation de médiateurs inflammatoires dans le film lacrymal. Cette affection peut entraîner une kératoconjonctivite toxique, avec des symptômes tels que l’hyperémie conjonctivale, les démangeaisons, l’inconfort et l’épiphora. La dilatation et l’irrigation sont des procédures diagnostiques courantes en optométrie et en ophtalmologie, utilisées pour évaluer l’obstruction du canal lacrymal nasolastique en cas d’épiphora. Cette technique implique l’injection de solution saline dans le système du canal lacrymal à travers le puncta, suivie de l’évaluation du reflux, ce qui indique une obstruction. Bien qu’il s’agisse d’un diagnostic, de nombreux patients signalent des améliorations significatives de l’épiphora et du confort oculaire après la procédure. Dans cet article, nous présentons une étude de cas dans laquelle un patient a obtenu une résolution complète de l’épiphora et des démangeaisons après un lavage nasolacrymal thérapeutique effectué tous les 2 mois. Des améliorations subjectives des symptômes chez 3 autres patients sont également rapportées. Nous proposons le lavage lacrymal nasal non seulement comme outil de diagnostic, mais aussi comme intervention thérapeutique efficace pour la prise en charge du TSAO.
Introduction
Le flux lacrymal est essentiel pour l’homéostasie de la surface oculaire, maintenue par les interactions entre les systèmes sécrétoire et neurovasculaire, avec les glandes de Meibomius, la glande lacrymale, les cellules caliciformes, la conjonctive et leurs réseaux vasculaires et neuronaux travaillant ensemble pour maintenir un film lacrymal stable 1,2. Cet équilibre repose sur l’interaction dynamique entre la production de larmes et le drainage, ce qui affecte directement le taux global de renouvellement des larmes (TTR)3. Une réduction de la TTR peut exacerber les symptômes de la sécheresse oculaire en entraînant l’accumulation de médiateurs inflammatoires sur la surface oculaire, entraînant ce que nous appelons le syndrome de soupe toxique de la surface oculaire (OSTSS). Une réduction de la TTR est suspectée de contribuer à la sécheresse oculaire, car les patients symptomatiques ont généralement des taux de renouvellement lacrymal plus faibles que les témoins asymptomatiques4. La production et les taux de renouvellement des larmes influencent probablement l’environnement des cytokines de la surface oculaire, à la fois en délivrant des cytokines à travers le liquide lacrymal et en éliminant celles accumulées sur la surface oculaire5. Le dysfonctionnement du système lacrymal, qui altère le drainage lacrymal et l’absorption des composants du liquide lacrymal, peut contribuer au développement de l’OSTSS en permettant aux médiateurs inflammatoires de s’accumuler sur la surface oculaire, déclenchant potentiellement des réponses immunitaires anormales et exacerbant la pathologie de l’œil sec 6,7.
Les bouchons ponctuels ont longtemps été la pierre angulaire de la gestion de la sécheresse oculaire associée à une carence en larmes aqueuses en bloquant le drainage des larmes pour améliorer la rétention des larmes sur la surface oculaire 8,9. Cependant, l’efficacité de l’occlusion ponctuelle a été remise en question récemment10. L’irrigation lacrymale, ou lavage nasolacrymal, en revanche, offre un traitement alternatif potentiel pour soulager les symptômes de sécheresse oculaire en cas de suspicion de TSTO. Dans ce rapport, nous présentons un cas dans lequel le lavage lacrymal nasal a apporté un soulagement significatif à un patient présentant des étiologies mixtes, démontrant ainsi sa polyvalence en tant qu’option de traitement.
Le consentement pour le lavage lacrymal est similaire au consentement pour la sonde et l’irrigation, la principale différence étant que le lavage lacrymal est un traitement thérapeutique non indiqué pour la kératoconjonctivite sèche et la conjonctivite allergique, tandis que la sonde et l’irrigation sont considérées comme une procédure de diagnostic pour déterminer la cause de l’épiphora. Les patients doivent être informés du caractère non AMM de ce traitement.
L’objectif du lavage lacrymal est d’améliorer le drainage des larmes à travers le système lacrymal afin de favoriser le renouvellement des larmes et d’éliminer le sac lacrymal. Il n’y a pas d’alternatives directes qui atteignent le même objectif.
Le lavage lacrymal comporte un risque minime. Lorsqu’il est effectué correctement, et en l’absence d’obstruction du canal lacrymal, les patients subiront un drainage salin soit à l’arrière de la gorge (avec la tête inclinée vers l’arrière), soit dans le nez (avec la tête inclinée vers l’avant). Une légère irritation peut se produire autour du ponctué ou au niveau de l’ouverture ponctuelle. De plus, il existe un léger risque de contact involontaire avec la paupière ou le globe à partir de la canule émoussée.
Lorsqu’il est dans le cadre de l’épiphora et cliniquement approprié, le lavage lacrymal est une procédure généralement couverte par l’assurance sous la description de la sonde et de l’irrigation.
Une femme noire de 73 ans se présentait des plaintes de démangeaisons intermittentes, mais sévères, au niveau médial et de léger grain de sable dans les deux yeux. Les médicaments oculaires du patient comprenaient de la cyclosporine 0,05 %, deux fois par jour dans les deux yeux ; larmes artificielles sans conservateur au besoin dans les deux yeux ; alcaftadine 0,25 %, une fois par jour dans les deux yeux ; et lingettes pour les paupières une fois par jour. Elle avait déjà utilisé de la tobramycine à 0,3 % et de la dexaméthasone à 0,1 % quatre fois par jour pendant 10 jours, ce qui a permis de soulager efficacement les symptômes, mais ses symptômes sont réapparus à l’arrêt de la thérapie. Ses antécédents médicaux étaient marqués par une kératoconjonctivite bilatérale, un dysfonctionnement bilatéral des glandes de Meibomius et une blépharite squameuse des paupières supérieures et inférieures des deux yeux. Les antécédents chirurgicaux oculaires comprenaient une rétinopexie au laser barrière dans l’œil droit pour une déchirure de la rétine, réalisée 7 mois auparavant. Les médicaments systémiques comprenaient l’atorvastatine pour l’hyperlipidémie et l’inhalation quotidienne de furoate de fluticasone 200 μg/uméclidinium 62,5 μg/vilantérol 25 μg pour la bronchopneumopathie chronique obstructive (MPOC).
Lors de l’examen de la surface oculaire, il y avait une trace de coloration cornéenne inférieure dans les deux yeux, une injection conjonctivale bulbaire 1+ dans les deux yeux, une réaction papillaire 1+ de la conjonctive palpébrale dans les deux paupières inférieures, une conjonctivochalasis légère, une blépharite 1+ des deux paupières supérieures et un dysfonctionnement de la glande de Meibomius 3+ avec des sécrétions épaissies. Une légère laxité de la paupière inférieure a également été notée dans les deux yeux. Le score I de Schimer était de 17 mm dans l’œil droit et de 14 mm dans l’œil gauche.
Le patient a signalé un prurit dans le canthus interne des deux yeux, où les larmes s’écoulent de la surface oculaire dans le système du canal lacrymal par le puncta. De plus, il y a eu une injection conjonctivale au niveau de la face nasale de la conjonctive bulbaire, où les larmes s’accumulent avant de s’écouler de la surface oculaire. Ces résultats sont cohérents avec le syndrome de dysfonctionnement de la déchirure de la surface oculaire (OSTSS), qui est associé à l’accumulation de particules allergènes et de médiateurs inflammatoires. Compte tenu de cela, un lavage lacrymal a été effectué au niveau inférieur des deux yeux en tant qu’intervention thérapeutique hors AMM pour faciliter un bon drainage des larmes et réduire l’accumulation d’allergènes et de médiateurs inflammatoires dans le canthus interne.
Protocole
L’étude a reçu l’approbation du Colorado Multiple Institutional Review Board, et toutes les recherches ont été conformes aux principes de la Déclaration d’Helsinki.
1. Préparation du champ stérile
- Rassemblez les instruments et le matériel nécessaires : anesthésique topique (p. ex., proparacaïne), dilatateur ponctuel, canule lacrymale (25 g x 1/2 pouce) et une seringue de 3 ml remplie de solution saline.
- Préparez un champ stérile pour assurer un environnement de procédure propre.
- Examinez attentivement et faites signer le formulaire de consentement au patient avant l’intervention. Expliquez au patient que le lavage lacrymal nasal, il s’agit d’une procédure thérapeutique non indiquée sur l’étiquette, à moins qu’il ne soit admissible à une procédure de sonde et d’irrigation conforme à l’étiquette.
2. Instructions pour le patient
- Aperçu de la procédure
- Expliquez que la procédure de lavage lacrymal bilatéral dure généralement environ 5 minutes.
- Informez le patient qu’il peut ressentir une légère gêne, une irritation, des picotements ou des larmoiements pendant la procédure. Il peut y avoir une certaine pression, mais il ne doit pas y avoir de douleur manifeste.
- Positionnement
- Demandez au patient de s’asseoir et de se détendre. Assurez-vous que l’arrière de sa tête est soutenu par l’appui-tête.
- Demandez au patient de regarder vers le haut, ce qui aide à diriger la solution saline vers la gorge si le canal est perméable.
- Pendant l’intervention
- Demandez au patient de rester aussi immobile et calme que possible. Limitez la parole, sauf pour exprimer un malaise. Cela minimise les distractions et garantit une procédure sans heurts.
- Conseillez au patient de respirer normalement et d’éviter de retenir sa respiration. Cela réduit la tension et aide le patient à rester détendu.
- Dites au patient de minimiser le clignement des yeux. S’ils ne peuvent pas garder les yeux ouverts, retournez doucement la paupière inférieure pour exposer le punctum inférieur.
- Assurez-vous que la tête du patient est correctement positionnée avec les yeux regardant vers le haut et vers le plafond pendant que le point inférieur est sondé.
- Après l’intervention
- Les patients peuvent ressentir une légère gêne, des picotements ou des larmoiements autour du coin interne de l’œil. Ces sensations sont normales et devraient disparaître sous peu.
- Du mucus ou un écoulement de l’œil est attendu après la procédure. Conseillez au patient d’essuyer doucement tout écoulement avec un mouchoir propre.
- Conseillez aux patients de ne pas se frotter les yeux, car cela pourrait provoquer une irritation ou des blessures.
- Si le patient ressent une gêne ou un léger gonflement, il est recommandé d’utiliser une compresse froide pendant 10 à 15 minutes. Suggérez des larmes artificielles sans conservateur pour soulager l’irritation.
- Demandez au patient de retourner à la clinique ou de contacter l’optométriste ou l’ophtalmologiste s’il ressent des pertes persistantes, une rougeur accrue, un gonflement, une douleur ou des changements de vision.
3. Procédure
- Hygiène des mains et contrôle de l’équipement
- Lavez-vous soigneusement les mains et enfilez des gants propres.
- Vérifier que tous les instruments requis sont disponibles dans le champ stérile (comme indiqué à la section 1.1).
- Fixez la seringue de 3 ml remplie de solution saline à la canule lacrymale.
- Anesthésie
- Instillez une goutte d’anesthésique topique (par exemple, de la proparacaïne) dans l’œil ou les yeux visés.
- Attendez 30 à 60 s pour permettre à l’anesthésique de faire effet. Moniteur pour le confort du patient.
- Dilatation ponctuelle (si nécessaire)
- Si le punctum est trop petit pour procéder à la canulation, sélectionnez le plus petit dilatateur ponctuel et insérez-le doucement verticalement sur 1 à 2 mm dans le punctum inférieur.
- Faites pivoter le dilatateur de 90° de manière à ce que l’embout pointe vers le nez.
- Augmentez progressivement la taille du dilatateur jusqu’à ce qu’il accueille confortablement la canule lacrymale. Assurez-vous que le point est dilaté sans causer de traumatisme.
- Canulation
- Insérez doucement la canule lacrymale dans le punctum inférieur et avancez-la dans le canalicule vertical.
- Faites pivoter la canule horizontalement avec l’extrémité émoussée tournée vers le nez.
- Avancez doucement la canule de 3 à 6 mm dans le canalicule. Assurez-vous que la canule se déplace en douceur sans résistance.
- Irrigation
- Injectez lentement 2 à 3 ml de solution saline à travers la canule dans le système des canaux lacrymaux. Appliquez une légère pression pour éviter l’inconfort ou le traumatisme.
- Observez la résistance ou le reflux pendant l’irrigation. Vérifiez qu’il n’y a pas de résistance, ce qui peut indiquer une obstruction du conduit. Le reflux peut suggérer un mauvais placement de la canule ou une obstruction.
- Retirez la canule du punctum.
- Évaluation et répétition.
- Après l’irrigation, observez la présence de mucus déplacé ou des signes d’amélioration des symptômes d’inconfort oculaire.
- Utilisez une lampe à fente pour évaluer l’écoulement des larmes en observant les petites particules se déplaçant vers le punctum le long du ménisque lacrymal inférieur.
- Si le patient détecte un liquide irrigué à l’arrière de la gorge (tête inclinée vers l’arrière) ou du nez (tête inclinée vers l’avant), confirmez que le système lacrymal est perméable.
- Si le patient ressent de la douleur pendant l’irrigation, suspectez une obstruction distale au niveau du canal lacrymal. Remplacez la solution saline par un anesthésique topique pour engourdir le sac lacrymal. Continuez l’irrigation pour tenter de dégager l’obstruction.
- Répéter l’intervention du côté controlatéral (le cas échéant)
- Si un traitement est nécessaire sur l’autre œil, répétez la procédure en suivant les mêmes étapes pour le punctum inférieur controlatéral.
- Soins post-procédure
- Retirez l’excès d’écoulement ou de mucus de l’œil à l’aide d’un mouchoir propre.
- Surveillez le patient pour détecter des signes d’inconfort, de rougeur ou d’écoulement important.
- Fournir des instructions post-procédure, y compris l’utilisation de compresses froides et de larmes artificielles sans conservateur si nécessaire.
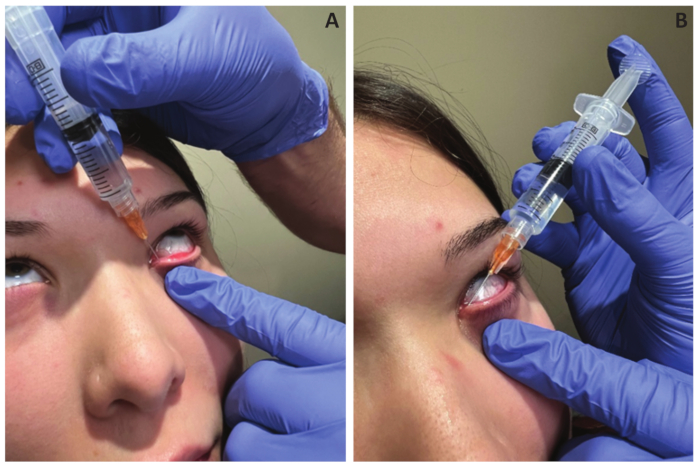
Figure 1 : Positionnement de la canule. (A,B) Insertion de la canule dans le canalicule vertical du punctum inférieur, puis rotation de la canule dans le canalicule horizontal. Veuillez cliquer ici pour voir une version agrandie de cette figure.
4. Examen post-procédure
- Après l’intervention, examinez le segment antérieur de l’œil ou des yeux traités pour vous assurer qu’aucun traumatisme n’est survenu à la cornée, à la conjonctive bulbaire, à la conjonctive palpébrale, au punctum ou aux paupières.
- Retirez tout écoulement excessif ou mucus de l’œil à l’aide d’un mouchoir propre ou d’un coton-tige stérile.
- Surveillez le patient pour détecter tout signe d’inconfort ou de complications (par exemple, gonflement, rougeur ou écoulement important).
- Fournissez au patient des instructions post-procédure, y compris l’utilisation de compresses froides et de larmes artificielles sans conservateur pour plus de confort, si nécessaire.
Résultats
Le patient (patient 1) a d’abord signalé une amélioration de 100 % des démangeaisons nasales immédiatement après l’intervention. Lors de son suivi de 3 mois, elle a déclaré qu’elle n’avait plus de prurit depuis la visite précédente. À l’examen, la coloration cornéenne inférieure bilatérale, l’injection bulbaire et la papille avaient disparu. Quatre mois plus tard, le patient est revenu à la clinique avec une récidive de démange...
Discussion
Le lavage lacrymal est une procédure conçue pour irriguer le système du canal lacrymal, analogue à l’utilisation d’un rinçage des sinus pour les voies nasales. Nous émettons l’hypothèse qu’il pourrait éliminer les allergènes et les biomarqueurs inflammatoires du système de drainage lacrymal, qui pourraient autrement refluer sur la surface oculaire. De plus, le lavage lacrymal vise à améliorer le renouvellement des larmes en éliminant le mucus ou les dacryolithes qui ...
Déclarations de divulgation
Les auteurs n’ont rien à divulguer.
Remerciements
Nous tenons à exprimer leur sincère gratitude au patient dont il est question dans ce cas, qui est décédé depuis. Son décès est profondément ressenti par sa famille et le personnel de la clinique. Tout au long de son traitement, sa sincère appréciation lors de chaque lavage lacrymal nous a non seulement inspirés à poursuivre cette procédure avec d’autres patients, mais a également encouragé la rédaction de ce manuscrit. Nous espérons que ce manuscrit sera un petit hommage à sa mémoire.
matériels
| Name | Company | Catalog Number | Comments |
| Blunt Fill Needle | BD | 305180 | 18 G |
| Lacrimal cannula | BVI VisiTec | 585068 | 25 G x 1/2 inch |
| Luer Lock Disposable Syringe | Medline | SYR105010 | 5 mL |
| Nitrile Gloves (SensiCare Ice) | Medline | MD26803 | Nitrile Gloves |
| Polylined Sterile Field | Busse | 697 | 18' x 26", fenestrated |
| Saline bullets | Hudson RCI | 200-59 | 5 mL sterile |
Références
- Dartt, D. A. Neural regulation of lacrimal gland secretory processes: relevance in dry eye diseases. Prog Retin Eye Res. 28 (3), 155-177 (2009).
- Pflugfelder, S. C., Stern, M. E. Biological functions of tear film. Exp Eye Res. 197, 108115 (2020).
- Garaszczuk, I. K., Montes Mico, R., Iskander, D. R., Expósito, A. C. The tear turnover and tear clearance tests-a review. Expert Rev Med Devices. 15 (3), 219-229 (2018).
- Sorbara, L., Simpson, T., Vaccari, S., Jones, L., Fonn, D. Tear turnover rate is reduced in patients with symptomatic dry eye. Cont Lens Anterior Eye. 27 (1), 15-20 (2004).
- Barton, K., Nava, A., Monroy, D. C., Pflugfelder, S. C. Cytokines and Tear Function in Ocular Surface Disease. Lacrimal Gland, Tear Film, and Dry Eye Syndromes 2: Basic Science and Clinical Relevance. , (1998).
- Paulsen, F., Schaudig, U., Thale, A. B. Drainage of tears: impact on the ocular surface and lacrimal system. Ocul Surf. 1 (4), 180-191 (2003).
- Wang, D., et al. Detection & analysis of inflammatory cytokines in tears of patients with lacrimal duct obstruction. Indian J Med Res. 154 (6), 888-894 (2021).
- Willis, R. M., Folberg, R., Krachmer, J. H., Holland, E. J. The treatment of aqueousdeficient dry eye with removable punctal plugs: a clinical anti impressioncytologic study. Ophthalmology. 94 (5), 514-518 (1987).
- Jehangir, N., Bever, G., Mahmood, S. J., Moshirfar, M. Comprehensive review of the literature on existing punctal plugs for the management of dry eye disease. J Ophthalmol. 2016 (1), 9312340 (2016).
- Ervin, A. -. M., Law, A., Pucker, A. D. Punctal occlusion for dry eye syndrome: summary of a Cochrane systematic review. Br J Ophthalmol. 103 (3), 301-306 (2019).
- Tsubota, K. Tear dynamics and dry eye. Prog Retin Eye Res. 17 (4), 565-596 (1998).
- Tawfik, H. A., Abdulhafez, M. H., Fouad, Y. A. Congenital upper eyelid coloboma: embryologic, nomenclatorial, nosologic, etiologic, pathogenetic, epidemiologic, clinical, and management perspectives. Ophthalm Plast Reconstr Surg. 31 (1), 1-12 (2015).
- Dua, H. S., Ting, D. S. J., Al Saadi, A., Said, D. G. Chemical eye injury: pathophysiology, assessment and management. Eye. 34 (11), 2001-2019 (2020).
- Kuo, M. T., et al. Tear proteomics approach to monitoring Sjögren syndrome or dry eye disease. Int J Mol Sci. 20 (8), 1932 (2019).
- HorwathWinter, J., Thaci, A., Gruber, A., Boldin, I. Long-term retention rates and complications of silicone punctal plugs in dry eye. Am J Ophthalmol. 144 (3), 441-444 (2007).
- Tai, M. -. C., Cosar, C. B., Cohen, E. J., Rapuano, C. J., Laibson, P. R. The clinical efficacy of silicone punctal plug therapy. Cornea. 21 (2), 135-139 (2002).
- Bourkiza, R., Lee, V. A review of the complications of lacrimal occlusion with punctal and canalicular plugs. Orbit. 31 (2), 86-93 (2012).
- Chen, F., et al. Tear meniscus volume in dry eye after punctal occlusion. Invest Ophthalmol Vis Sci. 51 (4), 1965-1969 (2010).
- Hartikainen, J., Lehtonen, O. -. P., Saari, K. M. Bacteriology of lacrimal duct obstruction in adults. Br J Ophthalmol. 81 (1), 37-40 (1997).
- Kelly, D. J., Hughes, N. J., Poole, R. K. Microaerobic Physiology: Aerobic Respiration, Anaerobic Respiration, and Carbon Dioxide Metabolism. Helicobacter pylori: Physiology and Genetics. , (2001).
- McGinnigle, S., Naroo, S. A., Eperjesi, F. Evaluation of dry eye. Surv Ophthalmol. 57 (4), 293-316 (2012).
- Dursun, D., et al. A mouse model of keratoconjunctivitis sicca. Invest Ophthalmol Vis Sci. 43 (3), 632-638 (2002).
- Pflugfelder, S. C., et al. Evaluation of subjective assessments and objective diagnostic tests for diagnosing tearfilm disorders known to cause ocular irritation. Cornea. 17 (1), 38 (1998).
- Afonso, A. A., et al. Correlation of tear fluorescein clearance and Schirmer test scores with ocular irritation symptoms. Ophthalmology. 106 (4), 803-810 (1999).
Réimpressions et Autorisations
Demande d’autorisation pour utiliser le texte ou les figures de cet article JoVE
Demande d’autorisationExplorer plus d’articles
This article has been published
Video Coming Soon